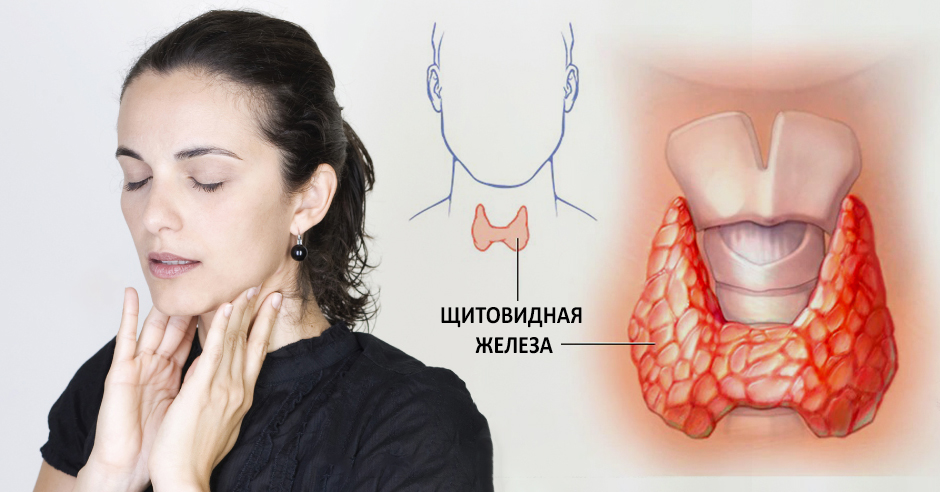
Что принимать при воспалении щитовидной железы у женщин
Заболевания щитовидной железы: симптомы и лечение
Большинство слышали о щитовидной железе, но многие не знают или не понимают её функций. Щитовидная железа — это железа внутренней секреции, вырабатывающая йодсодержащие гормоны. Вырабатываемые гормоны участвуют в регулировании обмена веществ. Железа имеет форму бабочки и расположена на передней поверхности шеи.
Гипотиреоз (недостаточная активность щитовидной железы)
Гипотиреоз — наиболее распространенное заболевание щитовидной железы. Гипотиреозом называют сниженную функцию щитовидной железы. Частой причиной этого состояния является тиреоидит Хашимото — аутоиммунное заболевание, которое в конечном итоге приводит к прекращению работы железы.
Симптомы гипотиреоза могут быть разными и абсолютно не имеют специфичности. Он может проявляться усталостью, увеличением веса и сухостью кожи. Медикаментозное лечение гипотиреоза заключается в замещении нехватки гормона щитовидной железы лекарственным препаратом, который принимают ежедневно на протяжении всей жизни.
Повышенному риску развития гипотиреоза подвержены:
Гипертиреоз (сверхактивная щитовидная железа)
При некоторых заболеваниях щитовидная железа становится гиперактивной и вырабатывает слишком много гормонов. Гипертиреоз также часто является следствием аутоиммунного заболевания, которое называется болезнь Грейвса или диффузный токсический зоб. Второй причиной гипертиреоза является метаболически активный узел щитовидной железы, который приобрел самостоятельность в выработке гормонов щитовидной железы
Симптомы гипертиреоза могут включать потерю веса, учащенное сердцебиение, потливость, диарею и нервозность. Болезнь Грейвса можно лечить с помощью лекарств, терапии радиоактивным йодом или хирургического вмешательства.
Факторы риска развития болезни Грейвса включают:
Другие заболевания щитовидной железы
Пациенту, которому удалили часть щитовидной железы или полностью удалили щитовидную железу, может потребоваться заместительная терапия препаратами левотироксина (гормона ЩЖ).
Лечение щитовидной железы
Обратитесь к эндокринологу, если у Вас присутствуют признаки и симптомы гипотиреоза или гипертиреоза. Обследование будет включать лабораторные анализы, УЗ исследование. По результатам обследования будет назначено лечение и сформирован план наблюдения. Если потребуется операция, вас направят к хирургу, специализирующемуся на лечении заболеваний щитовидной железы
Сегодня абсолютно все проблемы с щитовидной железой можно успешно решить уже на самом раннем этапе их выявления.
Роспотребнадзор (стенд)
Роспотребнадзор (стенд)
Тиреоидит
Тиреоидит
Тиреоидит
Тиреоидит – воспалительное поражение щитовидной железы острого, подострого, хронического, аутоиммунного характера. Проявляется чувством давления, болезненными ощущениями в области шеи, затруднением глотания, осиплостью голоса. При острых воспалениях возможно формирование абсцесса. Прогрессирование заболевания вызывает диффузные изменения в железе и нарушение ее функций: вначале явления гипертиреоза, а впоследствии – гипотиреоза, требующих соответствующего лечения.
В основе тиреоидитов может лежать различный механизм и причины возникновения, но всю группу заболеваний объединяет присутствие воспалительного компонента, поражающего тиреоидную ткань.
Классификация тиреоидитов
В своей практике клиническая эндокринология использует классификацию тиреоидитов, основанную на особенностях механизма их развития и клинического проявления. Различают следующие формы течения тиреоидитов: острую, подострую и хроническую. Острый тиреоидит может распространяться на целую долю или всю щитовидную железу (диффузный) либо протекать с частичным поражением доли железы (очаговый). Кроме того, воспаление при остром тиреоидите может быть гнойным или негнойным.
Подострый тиреоидит встречается в трех клинических формах: гранулематозный, пневмоцистный и лимфицитарный тиреоидит; по распространенности бывает очаговым и диффузным. Группа хронических тиреоидитов представлена аутоиммунным тиреоидитом Хашимото, фиброзно-инвазивным зобом Риделя и специфическими тиреоидитами туберкулезной, сифилитической, септомикозной этиологии. Гнойная форма острого тиреоидита и хронический фиброзно-инвазивный зоб Риделя наблюдаются исключительно редко.
Причины тиреоидитов
Развитие острого гнойного тиреоидита происходит после перенесенных острых или хронических инфекционных заболеваний – тонзиллита, пневмонии, сепсиса и др. в результате гематогенного заноса их возбудителей в ткани щитовидной железы. Острая негнойная форма тиреоидита может развиваться в результате травматического, лучевого повреждения щитовидной железы, а также после кровоизлияний в ее ткани.
В основе подострого (гранулематозного) тиреоидита де Кервена лежит вирусное повреждение клеток щитовидной железы возбудителями различных инфекций: аденовирусами, вирусами кори, гриппа, эпидемического паротита. Заболевание в 5-6 раз чаще развивается у женщин, преимущественно между 20 и 50 годами, клинически проявляется спустя несколько недель или месяцев после исхода вирусной инфекции. Вспышки тиреоидита де Кервена связаны с периодами наибольшей вирусной активности. Подострый тиреоидит развивается в 10 раз реже аутоиммунного и сопровождается обратимыми, преходящими нарушениями функции щитовидной железы. Хронические инфекции носоглотки и генетические наследственные факторы предрасполагают к развитию подострого течения тиреоидита.
При фиброзном тиреоидите (зобе Риделя) наблюдается значительное разрастание соединительной ткани в области щитовидной железы и сдавление структур шеи. Развитие зоба Риделя чаще встречается среди женщин старше 40-50 лет. Этиология фиброзного тиреоидита окончательно не выяснена: предполагается определенная роль инфекций в его развитии, часть исследователей склонны считать зоб Риделя исходом аутоиммунного поражения щитовидной железы при тиреоидите Хашимото. К развитию фиброзного тиреоидита склонны пациенты, перенесшие тиреотоксикоз, операции на щитовидной железе, имеющие эндемический зоб, генетическую предрасположенность, а также страдающие аутоиммунными и аллергическими заболеваниями, сахарным диабетом.
Симптомы тиреоидитов
При гнойной форме острого тиреоидита наблюдается воспалительная инфильтрация щитовидной железы с последующим образованием в ней гнойника (абсцесса). Зона гнойного расплавления выключается из секреторной деятельности, однако чаще она захватывает незначительную часть ткани железы и не вызывает резких нарушений гормональной секреции.
Пальпаторно определяется локальное или диффузное увеличение щитовидной железы, резкая болезненность, плотная (на стадии инфильтративного воспаления) или размягченная (на стадии гнойного расплавления и образования абсцесса) консистенция. Отмечается гиперемия кожи шеи, локальное повышение температуры, увеличение и болезненность шейных лимфатических узлов. Негнойная форма острого тиреоидита характеризуется асептическим воспалением тиреоидной ткани и протекает с менее выраженной симптоматикой.
Течение подострого тиреоидита может иметь ярко выраженные признаки воспаления: фебрильную температуру тела (38°С и выше), боли в области передней поверхности шеи с иррадиацией в челюсти, затылок, ухо, слабость, нарастание интоксикации. Однако чаще развитие болезни бывает постепенным и начинается с недомогания, дискомфорта, умеренной болезненности и припухлости в области щитовидной железы, особенно при глотании, наклонах и поворотах головы. Боли усиливаются при жевании твердой пищи. При пальпации щитовидной железы обычно выявляется увеличение и болезненность одной из ее долей. Соседние лимфоузлы не увеличены.
Подострый тиреоидит у половины пациентов сопровождается развитием тиреотоксикоза легкой или средней степени выраженности. Жалобы пациентов связаны с потливостью, сердцебиением, тремором, слабостью, бессонницей, нервозностью, непереносимостью жары, болями в суставах.
Избыточное количество выделяемых железой тиреоидных гормонов (тироксина и трийодтиронина) оказывает тормозящее действие на гипоталамус и снижает выработку гормона-регулятора тиротропина. В условиях дефицита тиротропина происходит снижение функции неизмененной части щитовидной железы и развитие гипотиреоза во второй фазе подострого тиреоидита. Гипотиреоз обычно не бывает длительным и выраженным, и с затуханием воспаления уровень тиреоидных гормонов приходит в норму.
Продолжительность стадии тиреотоксикоза (острой, начальной) при подостром тиреоидите составляет от 4 до 8 недель. В этот период отмечаются болезненность щитовидной железы и шеи, снижение накопления железой радиоактивного йода, явления тиреотоксикоза. В острую стадию происходит истощение запасов тиреоидных гормонов. По мере уменьшения поступления в кровь гормонов развивается стадия эутиреоза, характеризующаяся нормальным уровнем тиреоидных гормонов.
В случаях тяжелого течения тиреоидита при выраженном снижении количества функционирующих тироцитов и истощении резерва гормонов щитовидной железы может развиться стадия гипотиреоза с его клинико-биохимическими проявлениями. Завершает течение подострого тиреоидита стадия выздоровления, в ходе которой происходит окончательно восстановление структуры и секреторной функции щитовидной железы. Развитие стойкого гипотиреоза отмечается редко, практически у всех пациентов, перенесших подострый тиреоидит, функция щитовидной железы нормализуется (эутиреоз).
Хронический фиброзный тиреоидит
Течение хронического фиброзного тиреоидита долгое время может не вызывать нарушений самочувствия при медленном, постепенном прогрессировании структурных изменений тиреоидной ткани. Наиболее ранним проявлением фиброзного тиреоидита служит затруднение глотания и ощущение «комка в горле». В развернутой стадии заболевания развиваются нарушения дыхания, глотания, речи, охриплость голоса, поперхивание во время еды.
Пальпаторно определяется значительное неравномерное увеличение щитовидной железы (бугристость), ее уплотнение, малоподвижность при глотании, плотная «деревянистая» консистенция, безболезненность. Поражение железы носит, как правило, диффузный характер и сопровождается снижением ее функциональной активности с развитием гипотиреоза.
Сдавление соседних структур шеи вызывает компрессионный синдром, проявляющийся головной болью, нарушениями зрения, шумом в ушах, затруднениями при акте глотания, пульсацией шейных сосудов, нарушением дыхания.
К специфическим тиреоидитам относятся воспалительные и структурные изменения тиреоидной ткани щитовидной железы при ее туберкулезном, сифилитическом, микозном поражении. Специфические тиреоидиты носят хроническое течение; в случаях присоединения вторичной инфекции приобретают острый характер.
Осложнения тиреоидитов
Гнойное воспаление щитовидной железы при остром тиреоидите, протекающее с формированием абсцесса, чревато вскрытием гнойной полости в окружающие ткани: средостение (с развитием медиастинита), трахею (с развитием аспирационной пневмонии, абсцесса легкого). Распространение гнойного процесса на ткани шеи может вызывать развитие флегмоны шеи, повреждение сосудов, гематогенное распространение инфекции на мозговые оболочки (менингит) и ткани мозга (энцефалит), развитие сепсиса.
Запущенность тиреоидита подострого течения вызывает повреждение значительного количества тиреоцитов и развитие необратимой недостаточности щитовидной железы.
Диагностика тиреоидитов
При всех формах тиреоидитов изменения в общем анализе крови характеризуются признаками воспаления: нейтрофильным лейкоцитозом, сдвигом лейкоцитарной формулы влево, повышением СОЭ. Острая форма тиреоидита не сопровождается изменением уровня тиреоидных гормонов в крови. При подостром течении вначале отмечается увеличение концентрации гормонов (стадия тиреотоксикоза), затем происходит их снижение (эутиреоз, гипотиреоз). При УЗИ щитовидной железы выявляется ее очаговое или диффузное увеличение, абсцессы, узлы.
Проведением сцинтиграфии щитовидной железы уточняется величина и характер очага поражения. В стадии гипотиреоза при подостром тиреоидите отмечается снижение поглощения щитовидной железой радиоизотопов йода (менее 1 %, при норме 15 – 20 %); в стадии эутиреоза с восстановлением функции тиреоцитов накопление радиоактивного йода нормализуется, а в стадии выздоровления ввиду увеличения активности регенерирующих фолликулов временно возрастает. Сцинтиграфия при фиброзном тиреоидите позволяет обнаружить размеры, нечеткие контуры, измененную форму щитовидной железы.
Лечение тиреоидитов
При легких формах тиреоидитов можно ограничиться наблюдением эндокринолога, назначением нестероидных противовоспалительных препаратов для купирования болевого синдрома, симптоматической терапией. При выраженном диффузном воспалении применяют стероидные гормоны (преднизолон с постепенным понижением дозы).
При остром гнойном тиреоидите проводится госпитализация пациента в отделение хирургии. Назначается активная антибактериальная терапия (пенициллины, цефалоспорины), витамины В и С, антигистаминные препараты (мебгидролин, хлоропирамин, клемастин, ципрогептадин), массивная внутривенная дезинтоксикационная терапия (солевые растворы, реополиглюкин). При формировании абсцесса в щитовидной железе проводится его хирургическое вскрытие и дренирование.
Лечение подострого и хронического тиреоидита проводится гормонами щитовидной железы. При развитии компрессионного синдрома с признаками сдавления структур шеи прибегают к оперативному вмешательству. Специфические тиреоидиты излечиваются проведением терапии основного заболевания.
Прогноз и профилактика тиреоидитов
Раннее лечение острого тиреоидита заканчивается полным выздоровлением пациента через 1,5-2 месяца. Редко после перенесенного гнойного тиреоидита может развиться стойкий гипотиреоз. Активная терапия подострого тиреоидита позволяет добиться излечения за 2-3 месяца. Запущенные подострые формы могут протекать до 2-х лет и принимать хронический характер. Для фиброзного тиреоидита характерно многолетнее прогрессирование и развитие гипотиреоза.
Для предупреждения тиреоидита велика роль профилактики инфекционных и вирусных заболеваний: закаливание, витаминотерапия, здоровое питание и образ жизни. Необходимо проведение своевременной санации хронических очагов инфекции: лечение кариеса, отита, тонзиллита, гайморита, пневмонии и т. д. Выполнение врачебных рекомендаций и назначений, недопущение самостоятельного снижения дозы гормонов или их отмены позволит избежать рецидивов подострого тиреоидита.
Тиреоидит
Что такое?
Тиреоидит – это воспаление щитовидной железы различного происхождения, которое по характеру течения бывает острым, подострым и хроническим, а также аутоиммунным.
Классификация тиреоидита
В основе классификации – характер воспалительного процесса, по этому признаку выделяют острые, подострые и хронические формы. Приводим разнообразие основных форм заболевания, чтобы наглядно было видно, насколько это непростое заболевание. Только квалифицированный врач сможет провести дифференциальную диагностику, установить объективный диагноз, в соответствии с которым назначить лечение.
Острый
Острый тиреоидит бывает очаговым (поражает одну долю) и диффузным – повреждается вся железа целиком. Также в зависимости от активности бактериального внедрения воспаление бывает гнойным и асептическим, протекающим без присутствия патогенных микробов.
Подострый
Подострая форма тиреодита вызывается вирусами, имеет 3 клинические формы: гранулематозный, лимфоцитарный и пневмоцистный. Подострой эту группу называют за то, что клинические проявления сохраняются дольше, чем при остром тиреоидите, и по интенсивности превосходят проявления хронического.
Основное проявление – образование инфекционных гранулем. Под действием вируса в клетках щитовидной железы (тиреоцитах) начинается продукция белков атипичного строения. Иммунная система распознает такие белки как чужеродные, и пытается их уничтожить, что дает начало длительному упорному воспалению. В пораженных клетках аккумулируются макрофаги, что ведет к формированию гигантоклеточных гранулем.
Хронический
Хронический тиреоидит формируется при аутоиммунных процессах, сопровождающих туберкулез, сифилис, сепсис и грибковые поражения. Есть и отдельные формы – тиреоидит Хашимото, зоб Риделя (разрастание соединительной ткани) и другие формы.
Любой тиреоидит сопровождается нарушением продукции гормонов щитовидной железы. На ранних стадиях синтез гормонов обычно повышен (гипертиреоз), а при подострых и хронических процессах спустя несколько лет от начала болезни наступает стадия истощения, и развивается гипотиреоз (снижение функциональной активности железы).
Симптомы тиреоидита
Все формы тиреоидита проявляются по-разному.
Острый тиреоидит с нагноением протекает так же, как любой другой гнойный процесс – с лихорадкой, резкой болью по передней поверхности шеи с отдачей в челюсти, уши, язык, затылок, ознобом и резкой слабостью. Характерна сильная интоксикация в виде разбитости, ломоты в суставах и мышцах, потливости и слабости, которые сопровождаются ускоренным сердцебиением.
При ощупывании железа увеличена, плотная, кожа над ней горячая и болезненная. Если ткани расплавлены гноем, то часть железы на ощупь напоминает желе.
Острая форма без нагноения протекает чуть легче. Синтез гормонов нарушается незначительно.
Подострая форма начинается постепенно, симптомы нарастают плавно. Повышение температуры не более 380С, боли слабее. Трудно повернуть голову, больно жевать твердую пищу. При ощупывании железа умеренно болезненна, увеличения лимфоузлов нет.
В начальной стадии всегда есть проявления тиреотоксикоза (сердцебиение, потливость, бессонница, слабость), а через 1-2 месяца формируется гипотиреоз (слабость, сонливость, зябкость, замедление речи). После выздоровления уровень гормонов возвращается к норме (эутиреоз).
Хронический тиреоидит длительное время никак не проявляется, затем возникает ощущение «комка», который невозможно проглотить. При значительном увеличении размеров железы появляется осиплость голоса, трудности при глотании и дыхании. Снижается концентрация гормонов, сдавливаются шейные сосуды и появляются обусловленные этим синдромы – шум в ушах, снижение зрения.
Причины тиреоидита
Острые формы развиваются вслед за воспалением горла или легких, инфекция попадает в железу с током крови. Асептическое воспаление развивается после травм или радиационного поражения.
Подострый тиреоидит развивается преимущественно у женщин активного возраста (30-50 лет) через несколько недель после гриппа, аденовирусной инфекции, кори, при хронических болезнях носа и глотки. Течение заболевания благоприятное, в большинстве случаев заканчивается полным выздоровлением.
Хроническим тиреоидитом страдают чаще женщины старше 50 лет после операций на железе, у которых имеется сахарный диабет, аллергия, наследственная предрасположенность.
Тиреоидит
Тиреоидит — это понятие, обозначающее воспаление щитовидной железы, т.е. лимфоидную инфильтрацию клеток.
Этиология. Причинами тиреоидита могут быть вирусные и бактериальные инфекции, аутоиммунные нарушения, длительный прием йодсодержащих препаратов.
Классификация
По течению тиреоидит классифицируется на
По нарушению функции щитовидной железы:
По изменению объема щитовидной железы:
Наши врачи
Острый и подострый тиреоидиты.
Как правило развиваются после перенесенных вирусных или бактериальных инфекций. Острый тиреоидит может быть гнойным и негнойным. Острый гнойный тиреоидит развивается вследствие наличия очага хронической инфекции, после перенесенного о.тонзиллита, периодонтита, о.пневмонии и др.
Клиническая картина начинается остро и характерна для воспалительного процесса: отек железы (увеличение и болезненность при пальпации), выраженная болезненность, иррадиирующая в нижнюю челюсть, шею, повышение температуры тела, озноб, выраженная астения.
При лабораторном обследовании выявляются изменения воспалительного характера в общем анализе крови (повышение уровня лейкоцитов, изменение лейкоцитарной формулы, ускорение СОЭ). При исследовании гормонального статуса чаще всего изменения не выявляются, но возможна картина тиреотоксикоза. На УЗИ щитовидной железы определяются признаки воспаления, усиление кровообращения в железе.
Лечение: покой, антибиотикотерапия, противовоспалительная терапия НПВС, выявление и лечение очага инфекции.
Острый негнойный тиреоидит является результатом травмы, кровоизлияния в железу, облучения органов головы и шеи (постлучевой тиреоидит). Начинается через некоторое время после воздействия, протекает менее остро. Лечение заключается только в применении НПВС, иногда глюкокортикоидов.
Подострый тиреоидит (тиреоидит Де Кервена) начинается менее остро, по сравнению с о.тиреоидитом. Причиной возникновения является вирусная инфекция. Чаще заболевают женщины.
Клиническая картина так же характеризуется признаками местного воспаления, астенией, болевым синдромом, ознобом, повышением температуры до субфебрильной, иногда с признаками тиреотоксикоза. Если начать лечение своевременно, то картина воспаления проходит быстро и без последствий.
Лабораторные изменения характерны для о.тиреоидита, но менее выражены.
Лечение: противовоспалительная терапия НПВС или глюкокортикоидами, симптоматическая терапия проявлений тиреотоксикоза.
В результате перенесенного тиреоидита может развиться гипотиреоз, поэтому рекомендовано после перенесенного острого и подострого тиреоидитов наблюдение в течение 6 месяцев с исследованием гормонального статуса, показателей антител и УЗИ.
Хронический аутоиммунный тиреоидит
Хронический аутоиммунный тиреоидит (ХАИТ) — воспалительное заболевание щитовидной железы, связанное с нарушением функционирования иммунной системы. Оно характеризуется образованием специфических аутоантител, которые оказывают деструктивное воздействие на клетки щитовидной железы. Последнее происходит из-за сбоя в деятельности иммунной системы, которая воспринимает собственные ткани как чужие.
Результатом длительного течения хронического аутоиммунного тиреоидита является гипотиреоз, который выражается в стойком недостатке гормонов щитовидной железы в крови, что требует немедленного назначения заместительной терапии. Чаще страдают женщины.
Пройти курс лечения данного заболевания можно в многопрофильной клинике ЦЭЛТ.
Наши эндокринологи располагают эффективными средствами для того, чтобы вернуть нашим пациентам здоровье.
Этиология
Как любое аутоиммунное заболевание хронический аутоиммунный тиреоидит в основе развития имеет дефект в генах, отвечающих за выработку специфических аутоантител. Как правило, эти изменения определяются в виде полиморфизмов, патологическое действие которых инициируется средовыми факторами:
Существует и наследственная предрасположенность в развитии ХАИТ. Чаще всего болеют девочки, мамы которых уже страдают этой патологией.
Клинические проявления
Дебют ХАИТ не имеет специфической клинической картины. Начало аутоиммунного процесса, как правило, вообще не имеет каких-либо клинических проявлений и поэтому выявляется либо случайно при УЗИ щитовидной железы, либо подозревается на приеме у эндокринолога при пальпации щитовидной железы. Во время сбора жалоб пациент может обращать внимание на лёгкую апатию или нервозность, общую слабость или головные боли или другие вегетативные расстройства.
В результате длительного аутоиммунного воспаления защитные факторы ослабевают и клетки железы начинают разрушаться, что сказывается на самочувствии пациента. В этот период клиническая картина зависит от изменения функции щитовидной железы. В основном, результатом аутоиммунного процесса является гипотиреоз, но иногда дебют клинической стадии ХАИТ начинается с тиреотоксикоза. Тогда пациент отмечает:
Чаще всего изменение функции щитовидной железы при ХАИТ происходит по следующей схеме: эутиреоз — тиреотоксикоз — эутиреоз — гипотиреоз. Но иногда фаза тиреотоксикоза бывает настолько краткосрочной, что диагностировать ее не предоставляется
Диагностика
Диагностика ХАИТ в настоящее время не вызывает каких-либо трудностей и не является дорогостоящей. Если на приеме эндокринолога врач заподозрил наличие ХАИТ, тогда проводятся диагностические исследования, позволяющие точно поставить диагноз.
Для этого больному назначают:
Лечение
После получения результатов обследования, стратегия лечения разрабатывается нашими специалистами в индивидуальном порядке. Лечение ХАИТ, как правило, патогенетическое и симптоматическое. На активность аутоиммунного процесса, к сожалению, мы повлиять не можем, поэтому в первую очередь следует учитывать функцию щитовидной железы на момент обращения. А мы уже упомянули, что при ХАИТ могут быть различные состояния:
В связи с этим медикаментозное лечение заключается в следующем:
Основными направлениями в лечении ХАИТ является определенная коррекция образа жизни: ограничение инсоляции, перегревания (бани, сауны), избегать чрезмерные физические и психические нагрузки, не использовать препараты, содержащие йод.
Контроль проводимой терапии обязателен. Как правило, при лечении гипотиреоза, после подбора дозы тироксина, и при тиреотоксикозе после нормализации уровня гормонов, гормональный статус исследуется через 6 месяцев, а УЗИ через 1 год. Пациент с любой формой ХАИТ подлежит постановке на диспансерный учет и регулярно должен посещать врача-эндокринолога.
Уже не первый год наши специалисты успешно лечат ХАИТ, используя современные методики лечения и подбирая их в соответствии с индивидуальными особенностями каждого пациента. Обращаясь в ЦЭЛТ, Вы можете рассчитывать на успешное лечение!