Что принять при хондрозе
Что такое остеохондроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Беркут О. А., невролога со стажем в 13 лет.
Определение болезни. Причины заболевания
От редакции: Остеохондроз позвоночника — устаревший диагноз, который используют только в России и странах СНГ. Термин применяется специалистами, когда причины боли в спине и ограничения подвижности точно не ясны. Для постановки верного диагноза в этом случае нужна дополнительная диагностика, но она не проводится: пациенту назначают обезболивающие, ЛФК, а также процедуры и препараты с недоказанной эффективностью. В международной классификации болезней (МКБ-10) диагнозом «остеохондроз» обозначают следующие конкретные патологии: наследственные заболевания Шейермана-Мау (искривление позвоночника) и Кальве (омертвение одного из позвонков) у подростков и их последствия у взрослых, болезни Легга-Кальве-Пертеса (некроз головки бедра), Келера (заболевание костей стопы) и Фрейберга (поражение кости плюсны). Для обозначения синдромов, связанных с болью в спине, существует также диагноз «дорсопатия».
Остеохондроз позвоночника — дегенеративные изменения, затрагивающие межпозвонковые диски, суставы, связки и другие ткани, образующие позвоночно-двигательный сегмент (ПДС). При этом заболевании первично поражаются межпозвоночные диски и вторично — другие отделы позвоночника и опорно-двигательного аппарата. Принято считать, что наибольшая распространенность этого заболевания встречается у относительно молодых людей и людей среднего возраста, имея тенденцию к уменьшению в пожилом и старческом возрасте.
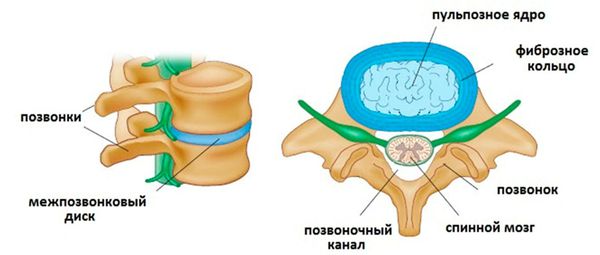
В состав позвоночно-двигательного сегмента входят два рядом расположенные позвонка, верхне- и нижнележащий. Между ними расположен межпозвоночный диск, суставы и суставные остистые отростки. Соседние позвонки между суставными отростками образуют суставные соединения (дугоотросчатые, или фасеточные суставы). Остистые и поперечные отростки близлежащих позвонков скрепляются связками. Эта конструкция вместе с дисками обеспечивает позвоночнику подвижность и стабильность.
Как устроен межпозвонковый диск:
Не во всех этих структурах присутствует большое количество нервных окончаний и болевых рецепторов. Например, в передней продольной связке болевых рецепторов практически нет, и при возникновении межпозвоночной грыжи, обращенной кпереди, пациент практически не ощутит беспокойства. То же самое можно наблюдать с межпозвоночным диском: его внешние части достаточно богато иннервированы, а в центральной части нервных окончаний нет. [1]
Причины развития остеохондроза
Причины возникновения остеохондроза позвоночника до сих пор не определены. Однако тот факт, что он часто встречается у определенных профессиональных категорий взрослых людей, наводит на мысль, что ведущей причиной появления данного заболевания является малоподвижный образ жизни. В результате дефицита мышечных нагрузок, уменьшения физических мышечных усилий и замены их статическими в частях тела, которые от природы должны быть подвижными (шея, поясница) происходит ослабление рессорных и стабилизирующих функций мышц.
Факторы риска
Дегенеративные изменения позвоночника происходят вследствие:
Психосоматика остеохондроза
Боли в спине, как неврологическое проявление остеохондроза, часто бывают психосоматического происхождения. В таком случае речь идёт о стресс-ассоциированных проявлениях остеохондроза или депрессии.
Симптомы остеохондроза
Основной симптом остеохондроза — это болевой миофасциальный синдром, то есть болезненный спазм мышц, следствием которого становится мышечная дисфункция.
Говоря о причинах возникновения болевого синдрома, выделяют боль, которая вызвана патологией структур позвоночника (иначе, вертеброгенные болевые синдромы), или боль иного происхождения (невертеброгенная боль). От того, какой вид боли выявлен, зависит выбор методики лечения.
Виды боли в спине:
1. Ноцицептивная — обусловлена тем, что на периферические болевые рецепторы воздействуют различные провоцирующие факторы (травмы или воспаления) при интактности всех отделов нервной системы. Для такой боли характерно появление зон постоянной болезненности и повышения болевой чувствительности в местах повреждения тканей.
2. Невропатическая — возникающая как итог патологического раздражения нейронов в периферической или центральной нервной системе, отвечающих за реакцию на физическое повреждение организма. Часто характерным признаком невропатических болей является снижение мышечной силы и нарушение чувствительности, проявляющееся, в частности, тем, что пациент испытывает боль в ответ на неболевые раздражители.
3. Дисфункциональная (психогенная) — возникает в результате изменений функционального состояния нервной системы или измененного восприятия человека. Нередко наблюдается ее усиление в покое после напряженной деятельности.
4. Смешанная — проявляется сочетанием нескольких разновидностей боли, описанных ранее.
Обычно боль в спине связана с раздражением болевых рецепторов мышц, суставов и связок, и это боль ноцицептивного характера. Пациент ощущает ее в месте возникновения (локальная боль) или на отдалении (отраженная боль). Невропатическую боль в спине обычно связывают с тем, что в процесс вовлечен корешек нерва или спинномозгового ганглия. Такая боль носит хронический характер.
Боли: мышечные и корешковые
Чувствительные расстройства
Чувствительные расстройства в виде покалывания и онемения встречаются редко и связаны со сдавлением спинномозгового корешка.
Двигательные нарушения на периферии и локальная симптоматика
Локальные и двигательные нарушения при остеохондрозе возникают редко. Стойкие симптомы остеохондроза проявляются снижением мышечной силы в руках или ногах.
Отраженную боль в спине вызывают заболевания внутренних органов (иными словами, висцерогенная боль).
С учетом причины возникновения остеохондроза, клинические проявления заболевания могут быть связаны с грыжей межпозвонкового диска или с дегенеративными (патологическими) изменениями в самом позвоночнике (например, артроз межпозвонковых суставов или образование остеофитов).
4 основных клинических синдрома, к которым может приводить каждый из вышеперечисленных вариантов:
Патогенез остеохондроза
В основе развития остеохондроза лежит ряд патофизиологических механизмов. Заболевание развивается в результате дистрофических процессов, которые берут начало в достаточно раннем возрасте, а также асептического воспаления, дистонии, спазма.
При возникновении изменений корешка межпозвонкового диска в начале происходит повреждение оболочки вокруг нервных волокон (демиелинизация), потом наблюдаются повреждения отростков нервных клеток (аксонопатия), местное снижение кровообращения (ишемия) и далее — венозный застой. Совокупность этих процессов усугубляет ситуацию, и если отсутствует своевременное лечение, это ведет к возникновению периферической или центральной сенситизация. [5]
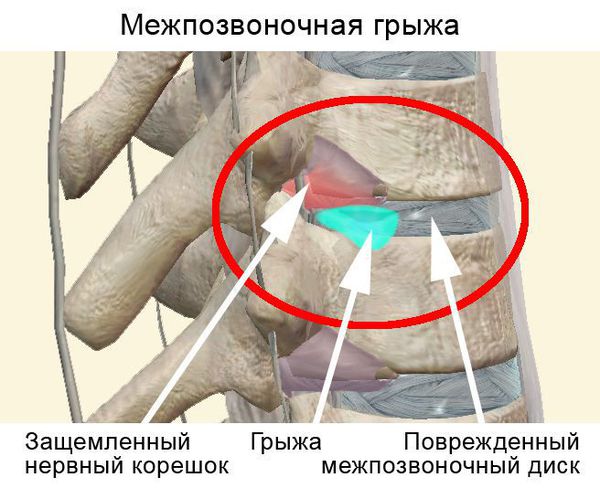
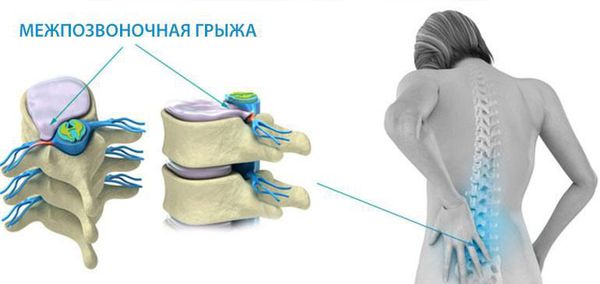
Чаще всего отмечается поражение студенистого ядра и фиброзного кольца межпозвонкового диска. Механические нагрузки приводят к тому, что упругое фиброзное кольцо диска утрачивает эластичность и происходит его выпячивание. Затем сквозь трещины фиброзного кольца происходит выпадение участков студенистого ядра позвоночника, т.е. протрузию диска сменяет грыжа диска.
Грыжей межпозвоночного диска называется солидное образование, которое сохранаяет связь с телом межпозвонкового диска, но иногда происходит выпадение ее фрагментов в позвоночный канал (секвестрация диска). [6]
Классификация и стадии развития остеохондроза
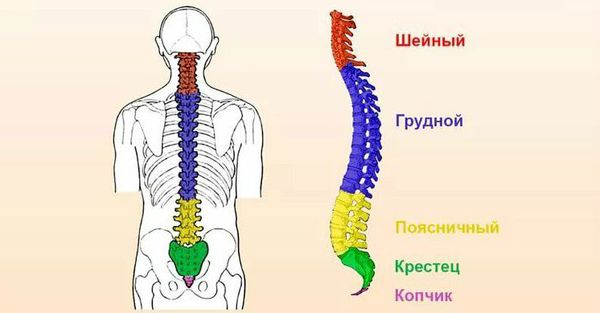
С точки зрения локализации боли выделяют следующие виды остеохондроза:
Виды остеохондроза в зависимости от поражённого отдела позвоночника:
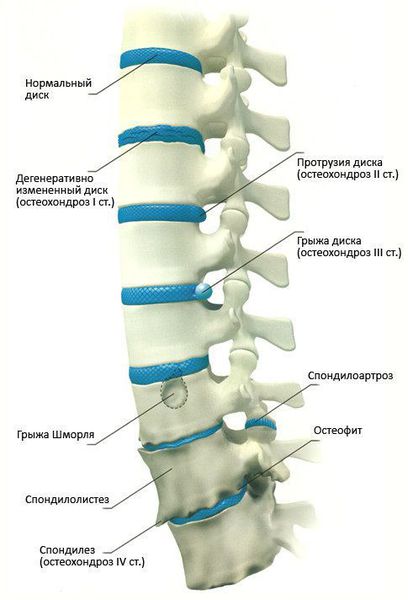
Стадии развития остеохондроза
Классификация стадий развития остеохондроза (автор — А.И. Осна, 1971):
1 стадия: снижается количество влаги, межпозвонковый диск утрачивает свои упругие и эластичные свойства, а нагрузки остаются прежними. В результате диск уменьшается в высоту, расплющивается, происходит выпячивание.
2 стадия: если патология продолжает развиваться, в фиброзном кольце отмечается появление трещин, и поскольку высота расплющенного диска уже снижена, то результатом этого становится нестабильность состояния всего позвоночного сегмента.
3 стадия: образование разрыва в хрящевых тканях фиброзного кольца. Через него просачивается часть более жидкого ядра и происходит образование грыжи межпозвонкового диска. Подобные изменения зачастую можно встретить в поясничном и шейном отделах позвоночника.
Впервые боль при наличии грыжи межпозвонкового диска появляется тогда, когда происходит раздражение болевых рецепторов наружных слоев фиброзного кольца и задней продольной связки. [7]
Фаза обострения остеохондроза
Обострение остеохондроза проявляется болями и трудностями при поворотах туловища и при ходьбе.
Осложнения остеохондроза
Диагностика остеохондроза
Когда следует обратиться к врачу
В врачу нужно обратиться при появлении стойких болей в спине, спазмах мышц и нарушении чувствительности.
Какой врач лечит остеохондроз
Боли в спине диагностирует и лечит врач-невролог.
Подготовка к посещению врача
Специальная подготовка для посещения врача не требуется. На приёме доктор спросит, сколько длится обострение и какие есть сопутствующие заболевания.
Диагностика остеохондроза включает в себя несколько этапов:
1. Сбор анамнеза. На этом этапе изучаются жалобы пациента и история заболевания. В беседе с пациентом выясняется, где в основном локализуются неприятные ощущения, их интенсивность, продолжительность, факторы, провоцирующие усиление болевых ощущений и способствующие облегчению боли. Кроме того, при постановке диагноза важным моментом является выяснение истории заболевания: появление неприятных ощущений и скованности; выявление вероятных причин их возникновения; собираются сведения о проведенном ранее лечении и его эффективности; собирается информация о последнем обострении и характере его протекания. Для диагностики также важно выяснить, в каких условиях пациент живет и работает, какой ведет образ жизни, какие вредные привычки имеет, какие перенес заболевания и травмы, немаловажным будет и учет наследственного фактора.
2. Во время физиологического осмотра производится оценка положения тела пациента, его походки и движений; кожных покровов (на предмет покраснений, сыпи, шелушения), производится сравнение симметричных участков тела здоровой стороны и болезненной; производится определение объема движений (наклоны, круговые движения туловища, объем вращательных движений в разных отделах позвоночника); прощупывается болезненный участок для определения температуры кожи, наличия спазмов в мышцах, отеков, болезненных уплотнений; пальпация глубоких и поверхностных слоев мышц позволяет оценить состояние мышечной системы (тонус мышц, увеличение или уменьшение их объема); с помощью постукивания специальным молоточком или пальцем определяется зона иррадиации боли; с помощью покалывания иголочкой определяется болевая чувствительность; в конце проводится ряд специальных приемов, чтобы выяснить симптомы корешкового натяжения.
3. Рентгенография. Для лучшей информативности производится исследование каждого отдела позвоночника по отдельности. Выполняется в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой). В некоторых случаях могут назначить функциональную рентгенограмму, когда больной находится в положении сгибания, разгибания или боковых наклонов. По особым показаниям для получения более качественного результата исследование проводят с введением контрастного вещества в позвоночный канал, в сонную или позвоночную артерию, в поврежденный межпозвоночный диск или в позвоночник: ангиография, дискография, миелография, пневмомиелография.
Основными рентгенологическими признаками остеохондроза считают:
4. Компьютерная томография (КТ) — это целенаправленные снимки одного или двух сегментов позвоночника. С помощью этого метода можно рассмотреть тела позвонков, сосуды, связки и мягкие ткани, а также определить сдавление нервных окончаний, разрывы контуров межпозвоночного диска, высоту диска, изменения в твердой мозговой оболочке, краевые разрастания, нестабильность позвонков. Компьютерную томографию проводят после рентгенологического исследования, чтобы уточнить состояние определенного межпозвоночного диска.
5. Магнитно-резонансная томография (МРТ) основана на том, что применяются электромагнитные волны, которые создают сигнал, характерный для каждой ткани. Он обрабатывается на компьютере и переводится в графическое изображение. С помощью этого метода можно четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм. [9]
Лечение остеохондроза
Можно ли вылечить остеохондроз
Основной принцип состоит в том, что нужно лечить не «остеохондроз», т.е. ренгенологические изменения в позвоночнике, а конкретную причину, вызвавшую боль и ограничение подвижности. Вылечится ли пациент полностью, зависит от причины заболевания.
Основные принципы лечения остехондроза включают несколько групп мер, которые в комплексе могут остановить развитие заболевания.
Общими рекомендациями для пациентов будут соблюдение режима (например, если есть острая интенсивная боль, возможен постельный режим); ограничение физической активности (избегать наклонов и вращений туловища, поднятия тяжестей, длительного пребывания в сидячем положении) и ношение специального корсета (несколько дней в острый период заболевания).
Немаловажным фактором успешного лечения является своевременное и адекватное купирование боли. Наибольшую эффективность в острый период дает инъекционное введение противовоспалительных препаратов, и далее возможен переход на таблетированные формы.
Препараты при остеохондрозе
Для предотвращения дальнейшего развития болезни в лечении применяются методы воздействия на мышечно-тонический компонент боли. В данном случае основными фармакологическими препаратами являются миорелаксанты, т.е препараты, купирующие спазмированные мышцы, методы постизометрической релаксации (например, мануальной терапии или иглорефлексотерапии).
Уколы при остеохондрозе
Одним из наиболее эффективных средств быстрого купирования болевого синдрома остановки прогрессирования заболевания является местное инъекционное введение анестетиков и противовоспалительных препаратов (паравертебральные блокады). Данная процедура проводится только квалифицированным врачом, т.к. при инъекционном введении лечебного состава задействуются специальные триггерные точки в околопозвоночном пространстве).
Мази при остеохондрозе
Для снятия местного воспаления могут применяться аппликации с противовоспалительными средствами в форме мазей. Препараты для купирования боли назначаются лечащим врачом индивидуально в зависимости от характера и выраженности болевого синдрома.
Иглоукалывание при остеохондрозе
Иглоукалывание, или иглорефлексотерапия, будет полезна для лечения мышечно-тонического синдрома.
Физиотерапия
Физиотерапия (магнитотерапия, элетрофорез) обычно проводится каждый день или через день. Важно помнить, что у всех методов физиотерапевтического воздействия есть противопоказания, поэтому процедуры назначает врач индивидуально для каждого пациента.
Мануальная терапия и массаж
Мануальную терапию проводит врач-невролог по показаниям. Поскольку боль в спине может иметь разные причины, то в первую очередь врач учитывает результаты МРТ того отдела позвоночника, с которым будет работать. Перед сеансом мануальной терапии обязательно проводят массаж мышц. Обычно требуется от 5 до 10 сеансов. В неделю проводят не более двух процедур. Эффективность оценивается после третьей процедуры.
Тракция (вытяжение) позвоночника
Хондропротекторы при остеохондрозе позвоночника
Единое мнение об эффективности хондопротекторов в медицинском сообществе отсутствует.
Самомассаж при остеохондрозе
При появлении болей в спине следует обратиться к неврологу, самомассаж малоэффективен.
Ортопедическая подушка и воротник при остеохондрозе
Вспомогательные средства могут сделать сон комфортнее, однако в большинстве случаев не устранят причину боли в спине.
ЛФК и упражнения при остеохондрозе
При обострении болей в спине следует ограничить физическую активность: избегать наклонов и вращений туловища, поднятия тяжестей. Комплекс упражнений подбирается врачом индивидуально для каждого пациента.
Лечение осложнений
Оперативное вмешательство показано только в редких случаях, [10] когда имеет место:
При лечении хронических болевых синдромов применяются медикаментозные средства в форме таблеток, инъекций и мазей: анальгетики, противовоспалительные препараты, миорелаксанты, расслабляющие спазмированные мышцы. В некоторых случаях, если боль носит затяжной характер, применяются антидепрессанты и антиконвульсанты.
Наибольшую эффективность показывают курсовые лечебно-диагностические блокады, при которых происходит местное введение лекарственных средств в пораженный участок позвоночника.
Немедикаментозная терапия включает массаж, лечебную гимнастику, мануальную терапию, физиотерапию и иглорефлексотерапию. Здесь следует особенно подчеркнуть, что некоторые из этих методов категорически нельзя применять в острой фазе заболевания.
Отсюда следует, что комплекс мер терапии остеохондроза должен назначаться только врачом индивидуально каждому пациенту. [11]
Можно ли «греть» остеохондроз
В некоторых случаях, например при мышечных болях, прогревание принесёт облегчение, однако при корешковых болях это бесполезный метод.
Если не лечить остеохондроз
Последствия остеохондроза — без своевременного лечения боли в спине становятся стойкими и хроническими. Такие боли лечатся гораздо труднее, чаще в стационарных условиях.
Домашние средства лечения
Боли в спине могут быть вызваны множеством причин, часть из которых требует незамедлительного лечения. Эксперименты со средствами народной медицины могут привести к потере времени и опасным осложнениям.
Как спать при остеохондрозе
Облегчить засыпание при болях в спине можно с помощью лекарств, назначенных лечащим врачом. К ним относятся: препараты группы НПВС (нестероидные противовоспалительные средства), миорелаксанты, антидепрессанты и антиконвульсанты. Также важна гигиена сна — следует спать в тёмном и хорошо проветриваемом помещении и при отсутствии посторонних шумов.
Прогноз. Профилактика
Как показывает практика, у большинства проявлений остеохондроза при правильно проведенной терапии происходит разрешение в течение 6 недель.
Однако неправильно подобранное лечение или самолечение может привести к тому, что болевой синдром перейдет в хроническую форму и будет способствовать отягощающим изменениям в позвоночнике в будущем.
При появлении болей в спине или конечностях прежде всего необходимо обратиться к квалифицированному специалисту для правильной постановки диагноза и назначения адекватного лечения.
Наиболее эффективным и действенным способом лечения большинства проявлений болей в спине является медикаментозная и инъекционная терапия, а также иглорефлексотерапия. Физиотерапия, в том числе лазеротерапия, массаж, спинальные манипуляции оказывают незначительный и нестойкий эффект, а в некоторых случаях могут быть и вовсе противопоказаны.
Современные методы лечения остеохондроза основаны на принципе преемственного лечения: то есть, быстрое и безопасное купирование эпизода острой боли с последующим включением профилактических методов. В целях профилактики возникновения и развития остеохондроза можно порекомендовать, прежде всего, снижение массы тела (при ожирении) и регулярную физическую активность.
Регулярные занятия с техникой динамической мышечной стабилизации (йога, пилатес в рамках аэробной нагрузки) составляет основу реабилитации и профилактики болей в спине, способствует повышению сил и выносливости мышц позвоночника. [12]
Витамины при остеохондрозе
Остеохондроз представляет собой патологию, никому не доставляющую приятных ощущений. В большей части случаев ей заболевают достаточно зрелые люди. С другой стороны, сегодня возрастает количество совсем молодых людей, у которых болят шея и поясница. Обычно в этом виноваты сами пациенты, которые мало двигаются и постоянно находятся в далеко не самой удобной позе. К примеру, если сидят за компьютером.
Как раз долгое сидение и компрессирует диски, а значит, и сужает межпозвоночный канал. Сначала это вызывает боль только время от времени. Но постепенно могут оказаться ущемлены нервы, что значительно усилит боли.
Терапию остеохондроза проводят во много этапов, используя при этом немало комплексов. Для успешного лечения необходимы массаж, ЛФК, лекарства и правильное питание. Еще больному нужны витамины. Если он будет употреблять необходимые вещества, это позволит ему поскорее распрощаться с патологией. Кроме того, витамины при остеохондрозе улучшают общее состояние. Из этой статьи можно узнать о витаминах, наиболее полезных в терапии остеохондроза.
Чем во время остеохондроза чреват дефицит витаминов, как его обнаружить?
Остеохондроз не появляется на пустом месте. Он возникает в основном из-за неправильной осанки и недостатка подвижности. Вторая по важности причина — дефицит необходимых веществ в крови. С нехваткой витаминов знакомы многие, а зимой и ранней весной она ощущается сильнее. Чтобы узнать, хватает ли в организме всего, что ему нужно, следует сделать биохимический анализ крови. Это позволит выяснить, каких витаминов и минералов слишком мало.
Остеохондроз встречается очень часто, причем им может заболеть любой, независимо от возраста. У человека пожилого довольно он часто дополняется еще и остеопорозом. Это сигнализирует о том, что в организме слишком мало железа, цинка, а также кальция.
В аптеке можно найти немало витаминных комплексов, где есть витамины и минералы. Их лучше всего употреблять, предварительно посоветовавшись с невропатологом. При диагностированном авитаминозе можно и даже полезно принимать витамины. Если же такого диагноза нет, этого делать не стоит. Переизбыток витаминов и минералов так же вреден, как и дефицит: это может вызвать нарушения в функционировании органов.
Как при остеохондрозе действуют витамины?
Витамины прекрасно помогают в терапии позвоночника:
Витамины, нужные для пораженного остеохондрозом организма
При остеохондрозе и другой патологии хрящей полезна комплексная витаминная терапия. Такой комплекс включает следующие витамины.
Таблица. Витаминный комплекс, необходимый при остеохондрозе.
| Витамин | Описание |
|---|---|
| Витамин А (ретинол) | Предназначен для того, чтобы сделать хрящи крепче, участвует в производстве организмом крови. |
| Витамин D (кальциферол) | Необходим для того, чтобы в костной системе лучше накапливался кальций, чему лучше всего помогает D3. |
| Витамин С (всем известная аскорбиновая кислота) | Необходим для вывода токсинов, улучшения иммунитета, защиты тканей, более быстрого заживления, а также как противовоспалительный компонент. |
| Витамин Е | Нужен организму в качестве актиоксиданта. |
| Витамины группы В | Включают в себя: • В1 (тиамин), для улучшения иммунной системы, улучшения питания нервов и белкового обмена веществ; • В2 (рибофлавин), для того, чтобы делать хрящи эластичными; • В6 (пиридоксин), для увеличения иммунитета, а также физической силы; • В12, (цианокобаламин), останавливающий воспалительные процессы и возвращающий метаболизм в норму. |
При терапии остеохондроза важнейшими являются витамины группы В, помогающие вести борьбу с болью и с неврологическими проблемами. Принимать хоть как таблетки, хоть в виде инъекций. Недопустимо смешивать В1, В6 и В12 в одном шприце: они либо сведут действие друг друга на ноль, либо, что куда хуже, вызовут аллергическую реакцию. Из комплексных витаминных средств востребованы, к примеру, такие:
Витамины группы D, причем лучше всего D3, помогают лучше усваивать кальций, делают скелет крепче. В продукцию немалого количества фармацевтических компаний входят препараты, содержащие сразу кальций и D3. Например:
Если человек употребляет витамины А и Е, его хрящи менее подвержены повреждениям, а весь организм — атакам свободных радикалов. Данные витамины следует принимать вместе по двум важным причинам:
Чем полезен витамин С, знает каждый. И почти все имеют аскорбиновую кислоту дома.
Выпускаются не только средства с отдельно взятой витаминной группой, но и мультивитаминные комплексы, которые помогают привести в норму витаминный уровень и баланс. Большая их часть отпускается безрецептурно. Например:
Причины чрезвычайной важности витаминов при терапии остеохондроза шеи
Конечно, остеохондроз не бывает приятным и безболезненным. Но при запущенной патологии в шее не исключены тяжелые осложнения, чему причиной является близкое к головному мозгу расположение. Хорошо, если это всего лишь онемение либо проблемы с подвижностью рук. Бывают ведь еще и постоянные боли, могут также атрофироваться мышцы.
Более того, разрастание костей шеи, если опускаются миндалины мозжечка в большое затылочное отверстие, порой чревато сдавливанием продолговатого мозга, контролирующего деятельность легких и даже сердца.
Во избежание этих серьезных, если не сказать опасных, осложнений, вызываемых остеохондрозом шеи, необходимо принимать витамины. Причем наиболее важны здесь витамины группы В: те способствуют работе нервов в этих суровых условиях.
Чем питаться ради витаминов?
Продуктами, наиболее насыщенными витаминами, по-прежнему является органическая пища. Ниже перечислена пища с разными витаминами.
Важно! Больше всего витамина D образуется в самом организме, при условии воздействия солнца. Тогда его образует кожа в своем наружном слое.
Витаминные комплексы от остеохондроза
Теперь поговорим о самых востребованных витаминных комплексах, нужных при остеохондрозе.
Поливитаминный комплекс «Пентовит»
Российский комплекс «Пентовит» в таблетках содержит почти все витамины группы В. Еще туда входит никотиновая кислота. Все это участвует в метаболизме организма, регулируя липидный, а также углеводный обмен. Кроме того, все это делает лучше передачу импульсов от нервов к мышцам, ну и просто приводит в норму уровень витаминов. Курс таков: месяц принимать 3-6 таблеток в день.
Витаминный комплекс «Дуовит»
«Дуовит» содержит в себе 11 витаминов и 8 минералов. Можно сказать, все, что нужно для лечения остеохондроза. Пластина содержит капсулы двух цветов. В синих капсулах — минералы, а в красных — витамины В. Пить по таблетке каждого цвета в сутки 20 дней. Если врач разрешит, потом можно снова принимать капсулы.
Поливитаминный препарат «Декамевит»
Это прекрасный препарат, и он уже давно востребован при восстановлении уровня витаминов и минералов для терапии остеохондроза. В состав этого комплекса входит много нужных ингредиентов:
Все вместе они позволяют добиться:
Двадцать дней принимать по одной-две таблетки в день. Затем перерыв в шестьдесят-девяносто дней.
Минерально-поливитаминный комплекс «Центрум»
Это американское средство назначается для того, чтобы питать кости, хрящи и нервы. В этот препарат входят не только стандартные витамины, но и нужные минералы. Благодаря этому, принимающий его человек получает все микроэлементы, которые ему нужны для терапии остеохондроза грудного отдела. Препарат полезен для формирования костей позвоночника, а также для восстановления некоторых метаболических процессов. Его специально создали так, чтобы снабжать организм всеми нужными ему витаминами.
Курс: принимать месяц по таблетке каждые сутки.
Комбинированный препарат «Мильгамма»
Немецкое лекарство напитывает организм витаминами, при этом являясь хорошим анальгетиком. Он включает в себя основные витамины группы В, а еще лидокаин. Отличительные стороны препарата:
Показанием к данному препарату являются сильные боли.
Курс: до десяти дней принимать по два мг. Устранив боли, дозу следует снизить либо назначить «Мильгамма композиум» внутрь.
Иные средства
Все эти препараты являются медикаментами, которые врачи советуют чаще всего. Специалисты их рекомендуют для того, чтобы дать организму пациента нужные вещества, причем больше всего это касается витаминов В.
Врачи назначают и другие полезные средства. Например:
Важно! Существует еще великое множество средств. Так что средство, метод приема, а также дозировку должен назначить специалист. Необходимо внести коррективы в повседневное меню, чтобы употреблять продукты, богатые витаминами, получая те и с пищей.
Внимание: чтобы добиться устойчивых результатов, а также предотвратить острую фазу остеохондроза, необходимо добиваться следующего:
Для этого необходимо использовать витамины, а также метаболические средства.
Как принимать витамины?
Разумеется, у любого витамина собственные особенности. Есть среди них те, которые следует принимать только после еды, а другие — перед ней. Более того, есть и спирторастворимые витамины. У стандартной терапии есть два варианта:
Витамины представляют собой вспомогательные препараты при лечении остеохондроза. Пропуск приема-другого проблем не наделает. Но лекарства следует принимать систематически, а в повседневном меню необходимы белки, а еще аминокислоты, чтобы человек мог оправиться от остеохондроза.
Правильный рацион
Прием витаминов от остеохондроза весьма хорош как вспомогательное средство, чтобы оправиться от патологии. Но и питание здесь тоже имеет большое значение. Вот полезные советы:
Еще советы
Весьма полезно еще и избавиться от вредных привычек (больше всего это касается табакокурения), так как вместе с остеохондрозом они порой вызывают синдром позвоночной артерии, а также усиливают нарушения в сердечно-сосудистой системе.
Также следует побольше двигаться, избегая при этом резких/частых поворотов, скручиваний туловища, резкого поднятия тяжелых грузов, их долгого держания, а также частого сгибания и разгибания поясницы.
Если от остеохондроза принимать комплекс лекарств и витаминов, проходить массажные курсы и физиопроцедуры, а также вести здоровый образ жизни, это как облегчит протекание заболевания, так и быстрее вылечит его.
Побочные эффекты
Важно! При передозировке витаминов, которой чревато чрезмерное их употребление, можно получить гипервитаминоз. Это вредно для организма.
Кратковременный гипервитаминоз не представляет опасности. Вот долгий — другое дело. Он сильно увеличивает вероятность появления опухолей. Кроме того, он может оказаться чреват болезнями всего организма. Например:
Итоги
Итак, мы поговорили о том, какими витаминами нужно лечить остеохондроз. Они делают лечение на порядки быстрее и эффективнее, а также безболезненным. Здесь описаны главные необходимые группы витаминов. Но их не следует приобретать без назначения специалиста. Самостоятельно же можно принимать пищу, богатую нужными микроэлементами. Включив ее в повседневное меню и соблюдая комплексную терапию, можно добиться быстрого успеха лечения.
Принимая при остеохондрозе витамины, пациент может побороть происходящие в организме дегенеративные процессы. Но в их приеме есть и определенные ограничения, которых нужно придерживаться, чтобы не получить гипервитаминоз. Стоит отметить, что витамины не являются единственным необходимым средством от позвоночных патологий. Нужно также заниматься ЛФК для укрепления связок и мускулатуры. Это полезно для того, чтобы побороть симптомы и последствия заболевания. А еще они сильно облегчают нагрузку на позвоночник, и потому полезны для предупреждения дальнейшего развития патологии.