Что провоцирует внематочную беременность
Внематочная беременность
Поделиться:
В первую очередь врач исключает внематочную беременность.
Жизнь любит казусы, поэтому врачи встречают и более редкие варианты прикрепления:
Кто в группе риска?
Любые операции на маточных трубах повышают риск внематочной беременности в 21 раз. Именно поэтому органсохраняющие ювелирные операции, так радующие женщин, малообоснованы. Сохраняя трубу, врач сохраняет риск
Чаще сталкиваются с внематочными бесплодные пары и пациентки после ЭКО.
Несмотря на негодование по поводу “тикающих часиков”, отложенное материнство вкладывает свою лепту в риски.
Почти в половине случаев врачи не могут объяснить, почему беременность решила развиваться не в уютном плодовместилище, а там, где пришлось. Всем сексуально активным женщинам, планирующим беременность или просто использующим недостаточно эффективные методы контрацепции, стоит знать симптомы внематочной беременности, чтобы вовремя обратиться к врачу.
Ранние признаки внематочной ничем не отличаются от обычной беременности малого срока: задержка менструации, повышенная чувствительность или болезненность молочных желез.
Могут быть тянущие боли в пояснице, легкие болезненные ощущения внизу живота, небольшие судороги внизу живота, чаще односторонние. Все эти симптомы совершенно неспефичны и характерны для прекрасной маточной беременности.
Если время для ранней диагностики упущено, врачу и пациентке придется столкнуться с совершенно другими, гораздо более грозными признаками нарушенной внематочной по типу трубного аборта или разрыва маточной трубы с внутренним кровотечением.
Внезапная сильная боль внизу живота, выраженная слабость, головокружение, потеря сознания.
Машина скорой помощи повезет пациентку в ближайший стационар и некоторое время будет упущено на поиск диагноза.
Как поставят диагноз?
Диагностика внематочных беременностей лежит на трех китах: осмотр на кресле, УЗИ и кровь на ХГЧ.
Нормально прогрессирующая и правильно расположенная беременность НИКОГДА не выдавится, не прервется из-за полового акта или ультразвукового исследования.
Если паранойя захлестывает, можно просто сдавать кровь на ХГЧ и радоваться правильной динамике роста. Конечно, это не может быть 100% гарантией нормального развития беременности, потому что 17% внематочных беременностей сопровождаются идеальной динамикой роста ХГЧ[1].
Если при осмотре врач заметил увеличение придатков матки, при ультразвуковом исследовании плодного яйца в полости матки нет, зато есть свободная жидкость в брюшной полости, а уровень β-ХГЧ более 2000 ЕД/л, показана экстренная госпитализация в стационар бригадой скорой помощи.
Как лечится внематочная беременность?
Внематочную беременность невозможно каким-то образом переместить в матку и завершить родами. Это всегда несостоявшаяся беременность.
Бессмысленно и опасно ждать, что все как-то само опустится туда, куда надо. Женщина может погибнуть от внутреннего кровотечения за считанные часы после разрыва трубы.
В большинстве случаев проводится хирургическое лечение. Если нет страшных признаков внутрибрюшного кровотечения, операцию проводят лапароскопически, удаляя плодное яйцо вместе с местом, где оно прикрепилось, или сохраняя орган.
В соответствии с рекомендациями ACOG (2015), РОАГ (2014), RCOG (2016)[1], ФКР РФ [2] возможно лечение без операции. Для этой цели применяют комбинацию метотрексата с фолиевой кислотой.
Читайте также:
Анемия при беременности
В РФ инструкция по применению метотрексата не содержит такого показания, поэтому такая тактика может рассматриваться только в качестве альтернативы удалению трубы у пациенток, для которых сохранение репродуктивных способностей критично.
Всем пациенткам, не заинтересованным в беременности, рекомендовано использовать высокоэффективные методы контрацепции.
Точка зрения автора может не совпадать с точкой зрения редакции
Внематочная беременность
Патологическое состояние беременности, при котором оплодотворённая яйцеклетка закрепляется в иных полостях, называется внематочной беременностью. По медицинской статистике, внематочная беременность зафиксирована в 2,5% вариантах от общего числа, в 10% эпизодов она возникает повторно. Эта профпатология относится к категории повышенного риска для здоровья женщины и может привести к смертельной развязке без оказания врачебной помощи. Рост частоты проявления эктопической беременности, по выводам статистики,…
По статистическим данным, рост частоты проявления внематочной беременности связывается с увеличением количества воспалительных процессов внутренних половых органов, увеличением числа хирургических операций с целью контроля над деторождением, пользование внутриматочными и гормональными средствами контрацепции, лечением отдельных форм бесплодия и искусственным оплодотворением.
При любом виде внематочной беременности вынашивание ребёнка невозможно, так как эта патология угрожает физическому здоровью матери.
Виды внематочной беременности
Опасность внематочной беременности заключается том, что в процессе развития плодное яйцо вырастает в размерах и происходит увеличение диаметра трубы до предельного размера, растяжение достигает максимального уровня и возникает разрыв. При этом кровь, слизь и плодное яйцо попадают в брюшную полость. Нарушается её стерильность и возникает инфекционный процесс, со временем перерастающий в перитонит. Параллельно повреждённые сосуды сильно кровоточат, происходит массивное кровотечение в брюшную полость, что может привести женщину в состояние геморрагического шока. При яичниковой и брюшной внематочной беременности опасность возникновения перитонита так же высока, как и при трубной.
Возможные причины возникновения внематочной беременности
Основные факторы риска:
Симптомы внематочной беременности
Течение внематочной беременности на первичных сроках имеет признаки маточной (нормативной) — тошнота, сонное состояние, набухание молочных желез и их болезненность. Проявление симптомов внематочной беременности возникает в период от 3-й до 8-й недели с момента последней менструации. К ним относятся:
Распространена ошибочная точка зрения, что при отсутствии задержки менструации не бывает внематочной беременности. Мажущие слабые выделения воспринимаются как нормальный цикл, что приводит к позднему обращению в гинекологию.
Клиника внематочной беременности подразделяется на:
Основные признаки трубного аборта:
При прорыве маточной трубы субъективно отмечается:
Диагностика внематочной беременности
Предварительный диагноз «внематочная беременность» выставляется при характерных жалобах:
Большинство пациенток жалуется на присутствие 3-4 признаков происходящих одновременно.
Оптимальная диагностика включает в себя:
Анализ на хгч проводится с периодичностью в 48 часов для определения содержания гормонов. В начальном периоде беременности уровень гормонов пропорционально увеличивается, что определяется хгч. Если уровень увеличивается не нормативно, он слабый или низкий, то проводится дополнительный анализ. Пониженное содержание гормонов в анализе на хорионический гонадотропин человека является признаком внематочной беременности.
Методом дающий практически 100% результат диагностики является лапароскопия. Ее проводят на завершающем этапе обследования.
Гистологическое исследование соскоба эндометрия ( при внематочной беременности покажет отсутствие ворсинок хориона и наличие изменений слизистой оболочки матки).
Гистеросальпингография (с введением контрастных веществ) применяется в особо сложных случаях диагностирования. Контрастное вещество, проникая в маточную трубу, неравномерно окрашивает плодное яйцо, демонстрируя симптом обтекания, подтверждая эктопическую трубную беременность.
Уточнение диагноза проводится исключительно в условиях стационара. План полного обследования назначается в зависимости от аппаратной и лабораторной оснащенности больницы. Наилучшим вариантом обследования является сочетание ультразвукового исследования и определения хорионического гонадотропина в анализе крови (мочи). Лапароскопия назначается в случаях крайней необходимости.
Диагностика и последующее лечение проводится при помощи специалистов:
Лечение внематочной беременности
При раннем диагностировании патологии (до разрыва или повреждения стенок маточной трубы) назначаются медицинские препараты. Метотрексат рекомендуется для прерывания беременности, прием лекарства ограничивается одной или двумя дозами. При диагностике на ранних сроках хирургическое вмешательство не требуется, после приема препарата проводится повторное исследования крови.
Метотрексат прерывает беременность при определенных условиях:
Лекарство вводится внутримышечно или внутривенно, весь период пациентка находится под наблюдением. Эффективность проводимых процедур оценивается уровнем хорионического гонадотропина человека. Снижение показателей хгч говорит об успешном варианте лечения, вместе с данным анализом проходит изучение функций почек, печени и костного мозга.
Применение Метотрексата может вызвать побочные эффекты (тошноту, рвоту, стоматит, диарею и пр.) и не гарантирует целостность маточных труб, невозможности трубного аборта и массивного кровотечения.
При позднем обнаружении внематочной беременности проводится хирургическое вмешательство. Щадящим вариантом является лапароскопия, при отсутствии необходимых инструментов назначается полноценная полостная операция.
Путем лапароскопии производят два вида оперативного вмешательства:
Оперативное вмешательство при патологической беременности проводится экстренно или планово. Во втором варианте пациентку подготавливают к операции при помощи следующих диагностических процедур:
Период реабилитации
Период после проведенной операции, нормализует общее состояние организма женщины, устраняет факторы риска и реабилитирует репродуктивные функции организма. После проведения операции по извлечению плодного яйца следует проводить постоянную проверку гемодинамических показателей (для исключения внутренних кровотечений). Кроме того, назначается курс антибиотиков, обезболивающих препаратов и противовоспалительных средств.
Контролирование уровня хорионического гонадотропина проводится еженедельно и связано с тем, что при неполном извлечении частиц плодного яйца и случайном занесении на другие органы, возможно развитие опухоли из клеток хориона (хорионэпителиома). При нормативно проведенном хирургическом вмешательстве уровень хорионического гонадотропина должен снизиться вполовину по отношению к первоначальным данным. При отсутствии положительной динамики назначается Метотрексат, а при продолжающихся отрицательных результатах требуется радикальная операция с удалением фаллопиевой трубы.
В послеоперационном периоде рекомендуются физиотерапевтические процедуры с применением электрофореза и магнитотерапии для быстрейшего возобновления функциональности репродуктивной системы пациентки. Комбинированные оральные контрацептивы назначаются с целью предотвращения беременности (сроком не менее полугода) и для установления нормального менструального цикла. Повторная беременность, наступившая в краткие сроки после патологической внематочной беременности, несет в себе высокий уровень высокий уровень повторного развития этой патологии.
Первичная профилактика
Постоянный партнер и безопасность секса (использование индивидуальных средств защиты) снижает риск венерических заболеваний, а вместе с ними возможные воспалительные процессы и рубцевания тканей фаллопиевых труб.
Предотвращение внематочной беременности невозможно, но сократить риск летального исхода сможет динамическое посещение врача-гинеколога. Входящие в категорию повышенного риска беременные должны проходить полноценное обследование для исключения запоздалого определения эктопической беременности.
Для снижения риска появления внематочной беременности следует :
При малейшем подозрении на возникновение внематочной беременности, требуется срочное обращение в гинекологическое отделение. Малейшее промедление может стоить женщине не только потери здоровья, но и возникновению бесплодия. Худшим вариантом необдуманного промедления может быть летальный исход.
Внематочная беременность
Сперматозоид, попав по трубе в брюшную полость, поджидает около яичника яйцеклетку, где встретившись и происходит оплодотворение. Но по каким-либо причинам плодное яйцо не может попасть в маточную трубу, тогда оно, руководствуясь жаждой жизни ищет себе место подобное эндометрию матки, чтобы имплантироваться, питаться и развиваться дальше. Так случается брюшная беременность. Если плодное яйцо все- таки попадает в маточную трубу, но не может по ней передвигаться в полость матки в силу каких-то причин и имплантируется и приживается в трубе, то случается трубная беременность. Если же сперматозоид, не дождавшись, пока яйцеклетка выйдет из яичника, оплодотворяет ее прямо в нем, то эта беременность называется яичниковой.
Если прибегнуть к голой статистике, то девяносто пять процентов внематочных беременностей являются трубными, остальные же пять процентов приходятся на яичниковые, брюшные и комбинированные.
Нельзя не отметить еще одну причину – внутриматочные контрацептивные средства.
Каковы симптомы внематочной беременности, каким образом её можно диагностировать?
На малых сроках да, но тогда, когда начинается растяжение маточной трубы, а происходит это на второй-третьей неделе беременности, симптомы появляются обязательно. Всем женщинам стоит быть крайне внимательными к своему организму.
Каким образом лечится внематочная беременность?
Крайне важно вовремя сделать операцию по удалению плодного яйца. Сейчас существуют настолько тонкие технологии, что возможно без вскрытия, путем достаточно лояльных, сохраняющих манипуляций вытащить плодное яйцо из трубы. Операция делается методом лапароскопии. Лапароскопия- это наименее травматичный вид операционного вмешательства, врач делает три дырочки: две по бокам в подвздошных областях и одну в пупке. Затем через одну дырочку накачивают воздух, чтобы раздвинуть внутренние органы и дать инструменту место для движения, во вторую помещают камеру, которая выводит изображение на экран, а третья позволяет инструментам что либо делать внутри. Операция проходит достаточно быстро, а пребывание в стационаре, если это не осложненный случай с большой кровопотерей занимает всего около трех суток.
Существует еще менее травматичный метод – гистерофиброскопия, которую применяют только на маленьких – до 4 недель беременности. Этот метод заключается в том, что операция проводится через влагалище путем введения микроинструмена в полость матки, выведением изображения на экран и при наличии условий удалением плодного яйца с сохранением маточной трубы. После подобного вмешательства женщина может покинуть стационар на следующий или даже в этот же день.
Можно ли медикаментозно избавиться от внематочной беременности?
Существует препарат метатрексат, который вызывает выброс плодного яйца из трубы в брюшную полость и дальнейшую его редукцию, но я не склонна его пропагандировать, так как очень часты случаи осложнений и неэффективности.
Чем грозит необнаруженная внематочная беременность, может ли она закончится летальным исходом?
Каковы последствия внематочной беременности?
Если обратиться к статистике, то очень часто она заканчивается бесплодием. Даже очень хорошо прооперированная труба в плане дальнейшей беременности через неё не перспективна. Часто в ней возникает повторная внематочная беременность, поэтому ряд моих коллег считает, что даже не разорвавшуюся маточную трубу надо удалять, так как в дальнейшем, лучше пусть её не будет, чем будет повторная внематочная беременность. Соответственно шансы забеременеть уменьшаются на пятьдесят процентов.
Показывают ли анализы внематочную беременность?
Анализ крови на бета ХГЧ внематочную беременность показывает практически в ста процентах случаев. Что касается тестов по моче, то их результаты могут быть неверны.
Сопровождается ли внематочная беременность месячными?
Это крайне интересный вопрос, так как и маточная и внематочная беременности могут сопровождаться менструацией, либо менструально-подобной реакцией, которая проходит в обычные дни вашего цикла.
У меня даже был случай, когда женщина на сроке около 30 недель с достаточно большим животиком пришла на прием и, по результатам обследования, оказалось, что у неё обычная маточная беременность, но при всем при этом, она менструировала каждый месяц в определенные сроки и поэтому о беременности никто не мог подумать.
Существуют ли какие-либо превентивные меры, помогающие избежать появления внематочной беременности?
В первую очередь очень важно избегать заражения какими-либо половыми инфекциями, ведь, как правило, спаечные процессы в трубах возникают после перенесенных венерических заболеваний, половых инфекций, воспалительных заболеваний придатков. Важно их вовремя вылечивать и не только антибиотиками, но и массивной физиотерапией, предотвращающей развитие спаек.
Так же важно сказать, что женщины, ведущие здоровый образ жизни, имеющие одного полового партнера, либо живущие с предохранением, постоянно посещающие гинеколога, наименее подвержены внематочным беременностям.
Внематочная беременность: что это, опасно ли для женщины и как этого избежать
Оглавление
Внематочная беременность является серьезной патологией. Она опасна для матери и плода. Такое состояние может спровоцировать внутрибрюшное кровотечение, стать причиной серьезных нарушений здоровья и даже привести к летальному исходу. Поэтому его относят к осложнениям, требующим оказания неотложной медпомощи.
Разберемся, как определить внематочную беременность уже на ранних сроках. Попытаемся понять, как избежать ее и что делать в случае обнаружения.
Симптомы
К основным симптомам относят:
Также к признакам внематочной беременности относят отсутствие аппетита, тошноту и рвоту, которые присоединяются к вышеперечисленным симптомам.
Если патология вынашивания прервалась, она сопровождается кровоизлиянием в брюшную полость. При этом пациентки жалуются на резкую боль, которая отдает в анальное отверстие, поясницу и ноги. Также можно зафиксировать общую слабость и снижение артериального давления. В некоторых случаях возникает потеря сознания.
К сожалению, признаки внематочной беременности на раннем сроке выражены неявно. За медицинской помощью женщины могут обращаться уже при развитии осложнений. Именно поэтому следует регулярно наблюдаться у гинеколога. Возможно, на очередном приеме он выявит патологию.
Причины
К патологическому состоянию могут приводить факторы, которые вызывают нарушение нормального процесса движения в полость матки оплодотворенной яйцеклетки.
К основным причинам, таким образом, относят:
Также причиной внематочной беременности могут стать вспомогательные репродуктивные технологии (в том числе с использованием стимуляции овуляции), гормональная контрацепция, задержка полового развития.
Важно! Увеличивает риски развития повторного патологического состояния уже перенесенное заболевание.
Классификация
Существует несколько классификаций патологического состояния.
В зависимости от расположения плодного яйца внематочная беременность может быть:
В зависимости от течения состояние может быть прогрессирующим, нарушенным и замершим (если плод гибнет на сроке до 28 недель). По наличию осложнений выделяют осложненную и неосложненную внематочную беременность.
Диагностика
Как определить внематочную беременность? Для этого недостаточно простого опроса пациентки. Это обусловлено тем, что признаки патологии не являются типичными. Женщина может сообщить врачу о задержке менструации, изменениях во вкусах, периодических приступах тошноты и рвоты. При прерывании состояние может напоминать апоплексию яичника, аппендицит или иную острую патологию органов малого таза и брюшной полости.
Именно поэтому обязательным является комплексное обследование. Врач не только оценивает симптомы внематочной беременности, но и получает объективные данные о состоянии репродуктивных органов пациентки.
При подозрении на редкие формы патологии гинеколог может дополнительно порекомендовать женщине пройти томографию. Обычно ее проводят при закреплении плодного яйца в брюшной полости, на яичнике, на рубце на матке.
Показывает ли тест внематочную беременность и может ли он применяться как метод домашней диагностики? Да! Но только в том случае, если пациентка не имеет возможности при первых же подозрениях на патологическое состояние обратиться к врачу. Причем ориентироваться на ранних сроках следует на слабо выраженную, нечеткую вторую контрольную полоску.
На 100% доверять домашним не следует.
Лечение
Внематочная беременность лечится исключительно хирургическим путем. Оперативные вмешательства проводятся после постановки диагноза и при отсутствии кровотечения или при его наличии и выраженных клинических проявлениях (в запущенных случаях).
При подборе метода лечения учитывают следующие факторы:
Вмешательства проводятся преимущественно лапароскопическим путем.
При этом возможны следующие операции:
Если отмечается высокая кровопотеря, для спасения жизни пациентки проводят полостную операцию. При этом маточная труба всегда удаляется. Если оставшаяся труба не имеет патологий, то даже после такого вмешательства женщина в дальнейшем может иметь детей. Чтобы точно выяснить возможности зачатия и вынашивания плода, спустя некоторое время после вмешательства выполняется лапароскопия. Она позволяет не только оценить состояние органа, но и разделить спайки (если они имеются). Это сократит риски повторной внематочной беременности.
Предупреждение
Для предотвращения развития патологического состояния следует:
Если прерывание беременности неизбежно, следует выбирать его малотравматичные методы в оптимальные сроки (до 8 недель). При этом аборт должен проводиться исключительно опытным врачом и только в медицинском учреждении. В дальнейшем за женщиной должен наблюдать гинеколог.
Если внематочная беременность была перенесена женщиной, ей следует обязательно пройти курс реабилитации. Он сохранит дальнейшую способность к зачатию. Также очень важно регулярно наблюдаться у гинеколога и соблюдать все рекомендации врача.
Зачатие можно планировать не ранее чем через год. При этом женщине желательно встать на учет как можно раньше.
Преимущества обращения в МЕДСИ
Внематочная беременность
Внематочная беременность является сравнительно распространенной патологией в гинекологической практике. Часто она продолжительное время протекает с симптомами, аналогичными нормальной беременности. Выявить ее на ранних сроках, еще до развития осложнений, можно только по результатам ультразвуковой диагностики и специфических лабораторных тестов. В связи с этим первые УЗИ рекомендуется проходить уже на 8 неделе со дня последней менструации.
Что такое внематочная беременность?
Внематочная или эктопическая беременность – это заболевание, при котором оплодотворенная яйцеклетка начинает свое развитие вне полости матки. Встречается она с частотой 1-2 случая на 100 беременностей.
В норме оплодотворенная в ампулярном отделе маточной (фаллопиевой) трубы яйцеклетка, благодаря движению ресничек трубного эпителия, попадает в матку, где имплантируется («врастает») в ее слизистую оболочку – эндометрий.
При внематочной беременности имплантация происходит в других тканях. В зависимости от вида патологии, плодное яйцо может начинать свое развитие в маточной трубе, на яичнике, в брюшине или шейке матки. В любом из этих случаев эмбрион не способен выжить. Из-за отсутствия необходимого кровообращения и/или в результате сдавливания другими тканями плодное яйцо погибает, приводя к кровотечениям или другим осложнениям.
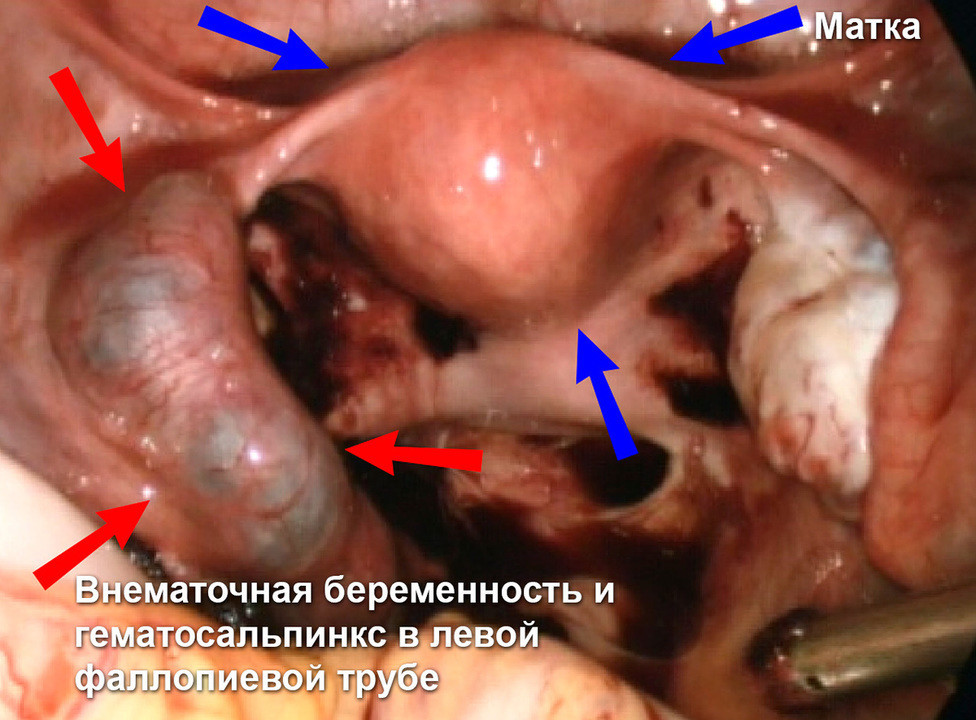
Причины заболевания
Частой причиной развития эктопической беременности является нарушение проходимости маточных труб, из-за чего яйцеклетка не может попасть в полость матки. В основном заболевание обусловлено следующими патологиями и нарушениями:
Факторы риска
Основными факторами, повышающими вероятность развития патологии, являются:
Классификация
В клинической практике эктопическая беременность классифицируется в зависимости от двух параметров – места имплантации яйцеклетки и характера течения заболевания.
В зависимости от места прикрепления плодного яйца заболевание делят на следующие виды:
В зависимости от наблюдаемой клинической картины внематочную беременность делят на:
Чем опасна внематочная беременность?
В норме только ткани тела матки могут адаптироваться к растущему плодному яйцу. При наиболее частом, трубном варианте эктопической беременности, оно спустя определенное время достигает таких размеров, которых фаллопиева труба не может выдержать, в результате происходит разрыв последней.
Если ткани плодного яйца прорастают в рядом расположенные крупные кровеносные сосуды или если яйцо прикрепляется к яичнику или к шейке матки, возможно развитие обильного внутреннего кровотечения.
Симптомы внематочной беременности
Симптомы внематочной беременности на ранних сроках практически не отличаются от признаков физиологической беременности. Типичными проявлениями при этом являются:
Симптомы, указывающие на развитие патологической беременности, чаще всего возникают между 4 и 12 неделями со дня последней менструации. Они включают в себя:
При прервавшейся внематочной беременности наблюдаются следующие симптомы:
Прервавшаяся внематочная беременность, за счет обильного внутреннего кровотечения, является угрожающим жизни состоянием. Поэтому, при подозрении на ее развитие, необходимо немедленно обратиться в службу экстренной медицинской помощи.
Как отличить кровянистые выделения при внематочной беременности от месячных?
Иногда после наступления нормально развивающейся беременности у женщины могут продолжать идти месячные. Возможно это и в случае внематочной беременности, если оплодотворение случилось в конце второй половины цикла и яйцеклетка не успела имплантироваться до начала менструации по сроку. Еще одна причина месячных – нарушения цикла и срока овуляции.
Менструальные выделения визуально отличаются от выделений, вызванных внематочной беременностью. Последние, как правило, гораздо темнее (от бордового до почти черного), гуще по консистенции, идут неравномерно, могут сопровождаться сильной болью в животе и головокружением.
Когда еще могут возникать кровянистые выделения на ранних сроках беременности?
Кровянистые выделения на ранних сроках беременности могут быть признаком разных заболеваний и состояний. Наиболее частыми патологическими причинами появления выделений по типу месячных, помимо внематочной беременности, являются:
Диагностика внематочной беременности
Выявить заболевание на ранних сроках довольно сложно, поскольку его течение и клинические признаки мало чем отличаются от нормальной беременности. Зачастую диагноз устанавливается при появлении болей или при прерывании беременности.
Программа обследования женщины с подозрением на эктопическую беременность, помимо рутинных лабораторных анализов, включает в себя следующие методы диагностики:
«Иногда при положительном тесте на беременность плодное яйцо не удается визуализировать. Это может означать, что беременность внематочная, или срок беременности слишком мал, или произошел ранний выкидыш. Во всех сомнительных случаях картину УЗИ дополняют анализом крови на β-ХГЧ в динамике. Если уровень ХГЧ падает, беременность прервалась, если растет – через некоторое время повторяют УЗИ.При подтверждении аномальной беременности (внематочная беременность, пузырный занос, анэмбриония) проводится прерывание беременности хирургическим или медикаментозным путем.»
Отрывок из книги: Ольга Белоконь. «Я беременна, что делать?»
Дифференциальная диагностика необходима, чтобы отличить внематочную беременность от других патологий или состояний, которые могут сопровождаться похожими симптомами, в том числе:
Можно ли выявить внематочную беременность с помощью домашнего теста?
При нечеткости результатов ультразвуковой диагностики ключевым ориентиром становиться тест с определением уровня β-ХГЧ. Показатель 1000-2000 МЕ/л в сыворотке крови при отсутствии плодного яйца в полости матки по результатам УЗИ может свидетельствовать о развитии эктопической беременности.
А вот широко используемый в домашних условиях обычный тест на беременность при этом заболевании просто укажет на развитие беременности. Отличить физиологическую беременность от эктопической с его помощью не удастся.
Лечение внематочной беременности
Сохранить беременность при эктопической имплантации яйцеклетки невозможно. Основная цель проводимого лечения – безопасное прерывание беременности, предотвращение развития осложнений и сохранение репродуктивной функции женщины. Превентивной терапии этой патологии не существует.
В зависимости от сроков, на которой было выявлено заболевание, может проводиться медикаментозное или хирургическое лечение. Однако при уровне β-ХГЧ менее 200 МЕ/л и отсутствии его роста возможна выжидательная тактика, так как в таких случаях беременность обычно прерывается самостоятельно.
Медикаментозная терапия
Заключается в прерывании беременности при помощи эмбриотоксического медикамента – метотрексата. Выполняется путем внутривенного, внутримышечного или перорального введения препарата с регулярным измерением уровня β-ХГЧ и контрольной УЗД. Иногда схема дополняется фолиевой кислотой.
Консервативная терапия возможна только при соблюдении ряда условий, что делает ее очень ситуативной. Основными критериями к использованию этой тактики лечения являются:
Важно! После медикаментозного прерывания внематочной беременности рекомендуется в течение как минимум 3 месяцев использовать контрацептивы и избегать повторной беременности.
Противопоказания и побочные эффекты метотрексата
Существует ряд заболеваний и факторов, при которых медикаментозное прерывание эктопической беременности противопоказано. К ним относятся:
Метотрексат может вызывать побочные эффекты, которые возникают спустя 1-2 дня с момента начала лечения и сохраняются несколько дней. Чаще всего они наблюдаются при применении схем с двухкратным введением препарата. Наиболее распространенными среди них являются:
Хирургическое лечение
Оперативное вмешательство – наиболее частый метод лечения эктопической беременности. Показаниями к его проведению являются:
В зависимости от состояния женщины и характера течения внематочной беременности операция может быть проведена двумя путями:
Также, в зависимости от динамики состояния пациентки, наличия ранее перенесенных операций и точного места имплантации плодного яйца, хирургическая тактика может варьировать между следующими вариантами:
После проведения операции назначается курс антибактериальной терапии, а также контрольные измерения β-ХГЧ. При успешном оперативном вмешательстве и удалении всех тканей плодного яйца спустя 2-3 дня уровень хорионического гонадотропина должен составлять не более 20% от исходного показателя. Если он остается высоким или продолжает нарастать, показана повторная операция.
В течение первого месяца после хирургического лечения с сохранением маточных труб женщине рекомендуется предохраняться от беременности при помощи комбинированных оральных контрацептивов, поскольку в прооперированных тканях может сохраняться отек и воспалительный процесс.
Прогноз и профилактика
При своевременной диагностике и правильно выбранной тактике лечения наступает полное выздоровление женщины, а также, в большинстве случаев, сохраняется возможность повторной беременности и вынашивания здорового ребенка. Большинство пациенток могут выписаться из больницы через несколько дней после операции, хотя полное восстановление может занять от 4 до 6 недель.
Однако даже успешное хирургическое лечение повышает риск повторного развития внематочной беременности, а без должной медицинской помощи осложнения этой патологии могут приводить к полной утрате репродуктивной функции и даже смерти, что происходит в 3,6% случаев.
Вопрос о повторной беременности решается в индивидуальном порядке в зависимости от результатов лечения и наличия сопутствующих осложнений. В среднем этот срок составляет 2-3 полных менструальных цикла. При соответствующей предгравидарной подготовке возможна полноценная, здоровая беременность.
Профилактика включает в себя следующие рекомендации:
Отказаться от употребления табачных изделий.
Также предотвратить развитие эктопической беременности могут помочь общие правила ведения здорового образа жизни, такие как соблюдение режима работы и отдыха, избежание или минимизация воздействия стрессовых факторов и т.д.
Заключение
Внематочная беременность представляет собой серьезную патологию, при которой вероятность возникновения опасных осложнений зависит от того, на каком сроке был установлен диагноз. Поэтому важно не пропускать контрольные осмотры у акушера-гинеколога, в особенности – при наличии факторов риска.


 Читайте также:
Читайте также: