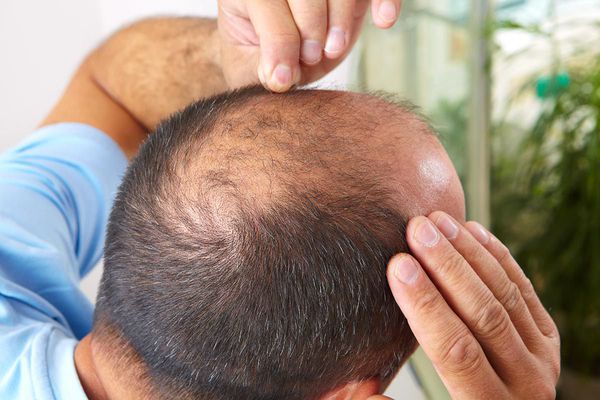
Чем лечить андрогенетическую алопецию
Что такое андрогенная алопеция (облысение у женщин)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Побилат А. Е., трихолога со стажем в 18 лет.
Определение болезни. Причины заболевания
Заболевание может как быть симптомом системной патологии, так и сочетаться с другими состояниями. Оно сопровождает другие кожные или общие признаки гиперандрогении (повышенное содержание мужских половых гормонов), такие как гирсутизм, акне, нерегулярные менструации, бесплодие, галакторею (выделение молока вне периода грудного вскармливания) и инсулинорезистентность. Наиболее распространённой эндокринологической патологией, связанной с АГА, является синдром поликистозных яичников (СПКЯ).
Симптомы андрогенной алопеции (облысении у женщин)
Патогенез андрогенной алопеции (облысении у женщин)
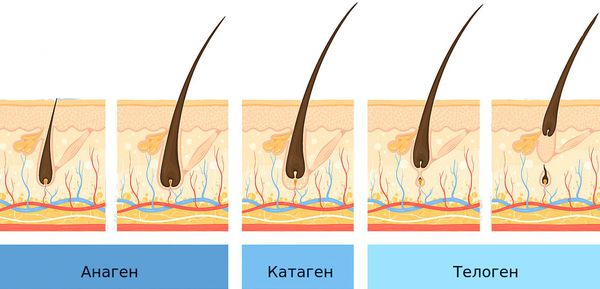
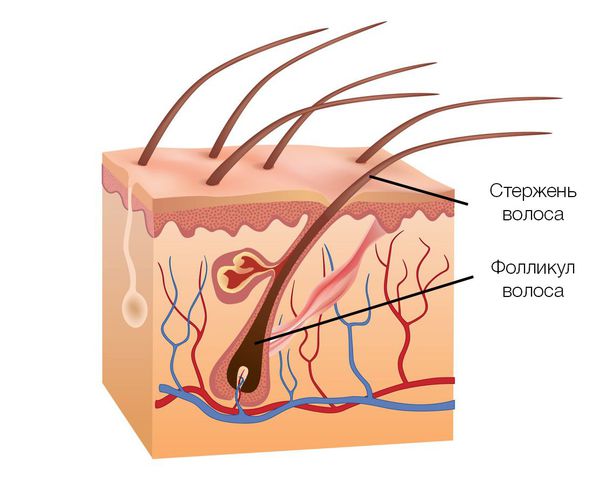
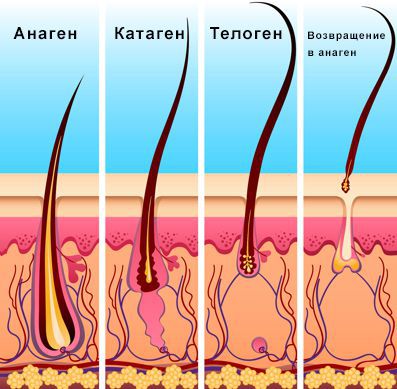
Волосяные фолликулы постоянно находятся в циклическом процессе смены фаз. Выделяют три фазы:
Продолжительность фазы роста (анагена) определяет длину волос. Большинство волос на коже головы (85-90 %) находятся в фазе анагена, которая длится примерно 2-6 лет. Оставшаяся часть волос (10-15 %) находятся в фазе телогена — фазе покоя волосяных фолликулов, которая длится около трёх месяцев. Волос в это время можно сравнить с цветком, который находится в вазе. Он срезан, не растёт, ни сцеплен с вазой, но и не может её оставить. В конце фазы телогена волос покидает фолликул.
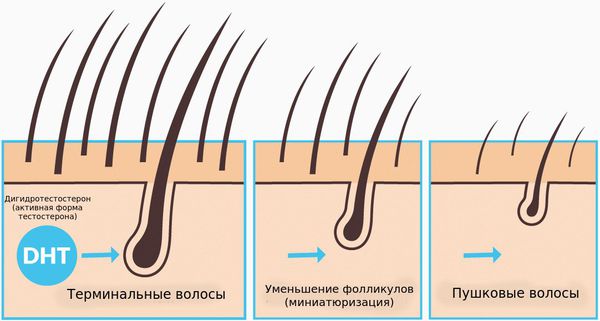
Волосы могут различаться по диаметру и длине стержня, выделяют пушковые и терминальные волосы. Пушковые волосы (vellus) тоньше и короче терминальных, лишены пигментации. При заболевании волосяные фолликулы уменьшаются и происходит превращение терминальных фолликулов в веллусоподобные. Эти веллусоподобные фолликулы имеют укороченный цикл волос — фаза анагена у них меньше и они производят короткие и тонкие волосяные стержни.
Заболевание у пациенток с нормальным содержанием мужских половых гормонов может возникать из-за повышенной чувствительности волосяного фолликула к нормальному уровню андрогенов. Причина этого может быть в большом количестве рецепторов к андрогенам и сниженной активности ароматазы (фермента, трансформирующего андрогены в эстрогены).
Андрогенетическая алопеция усугубляется диффузной телогеновой алопецией, возникающей вследствие приёма некоторых лекарств, стресса, резкой потери веса, гормональной перестройки (например, родов) и терапии препаратами с проандрогенными эффектами, такими как норэтистерон, леворногестрел и тиболон.
Классификация и стадии развития андрогенной алопеции (облысении у женщин)
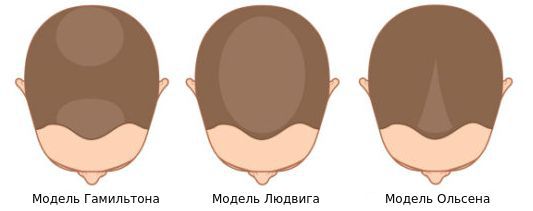
Выделяют три модели андрогенетической алопеции:
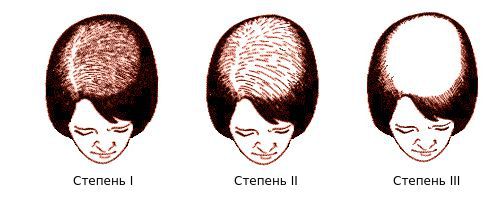
Осмотрев 468 пациенток, немецкий дерматолог Людвиг выделил три степени поредения волос лобно-теменной зоны [20] [21] :
Осложнения андрогенной алопеции (облысении у женщин)
Основным осложнением при андрогенной алопеции у женщин является полная потеря волос без возможности их естественного восстановления. Потеря волос не приводит к утрате работоспособности, ухудшению общего состояния и не требует длительного нахождения в стационаре. Однако выпадение волос ухудшает эмоциональное состояние пациенток и влияет на качество жизни. Пациентки могут страдать лёгкими формами тревожных, депрессивных и социофобических расстройств.
Диагностика андрогенной алопеции (облысении у женщин)
Диагноз устанавливается на основе клинических признаков. Также проводят тест на вытягивание волос или тракционную пробу. Метод заключается в мягком потягивании волос вдоль скальпа. Проба обычно является положительной в лобно-теменной зоне кожи головы. Положительная тракционная проба со всей поверхности кожи указывает на сочетание андрогенетической алопеции с диффузной телогеновой.
Пациенты с нерегулярными менструациями в анамнезе, повышенным индексом массы тела или кожными признаками гиперандрогении должны быть направлены к эндокринологу для выявления возможного СПКЯ (синдрома поликистозных яичников) и ВДКН (врождённой дисфункции коры надпочечников).
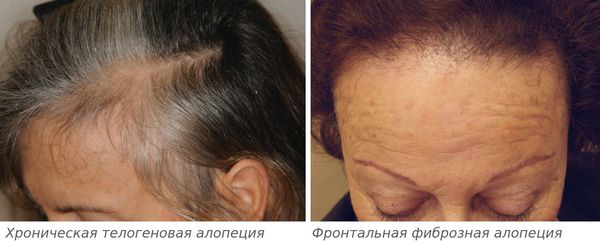
Андрогенетическую алопецию дифференцируют с хронической телогеновой и фронтальной фиброзной, алопецией, вызванной необратимым поражением части волосяных фолликулов химиотерапией, скрытой формой гнездной алопеции:
Лечение андрогенной алопеции (облысении у женщин)
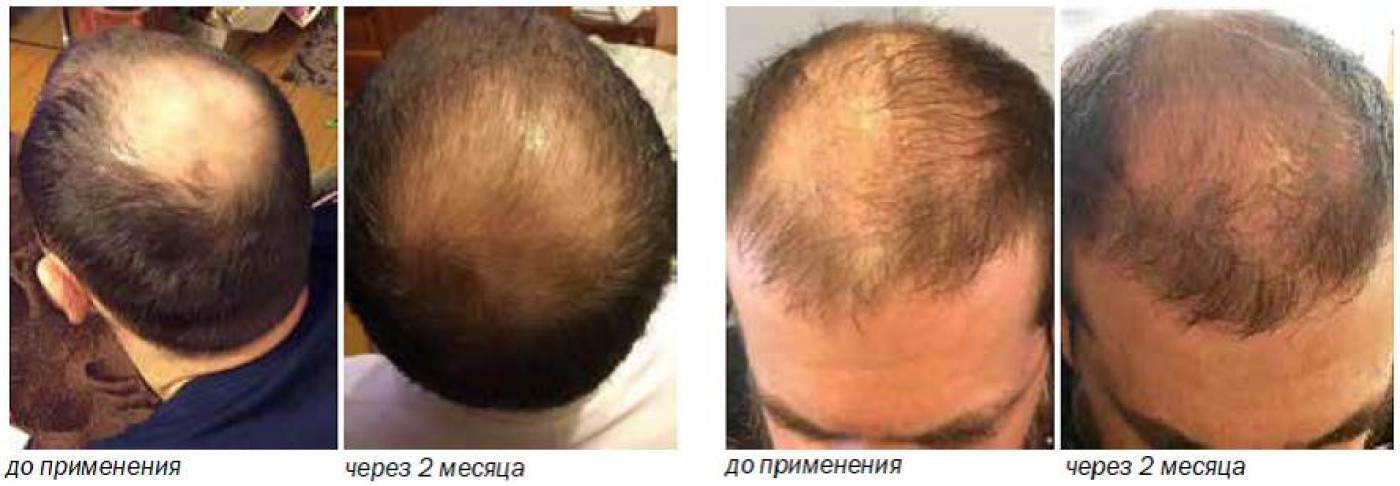
Единственным лекарственным соединением, одобренным FDA ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, США) для терапии андрогенетической алопеции, является 2 % местный миноксидил.
Вторая группа соединений препятствует воздействию дигидротестостерона. Финастерид уменьшает выпадение волос и стимулирует их отрастание, увеличивая количество волос. Данные об эффективности его применения у женщин в литературе противоречивы, требуются дополнительные контролируемые исследования.
Женщины в пременопаузе должны использовать безопасные методы контрацепции во время лечения финастеридом, так как, если принимать препарат в течение всей беременности, он может вызвать феминизацию мужского плода. Другое возможное побочное действие — это небольшой подъём уровня эстрогенов. По этой причине финастерид не рекомендуется женщинам с семейным или личным анамнезом рака молочной железы, так как может вызвать развитие гормональнозависимой формы рака.
Прогноз. Профилактика
Андрогенетическая алопеция
Андрогенетическая алопеция — тип облысения, в основе которого лежит генетический фактор. Заболевание передаётся по наследству. Носителем гена облысения могут быть и отец, и мать.
Главная причина андрогенетической алопеции — конфликт полового гормона дигидротестостерона с волосяными фолликулами. Попадая в прикорневую зону, дигидротестостерон ослабляет фолликулы. Результат — укорачивается фаза роста волоса. Фолликулы уменьшаются, не могут держать в подкожной зоне волосяные стержни. Сам волос, не получая достаточного питания, истончается, становится ломким, теряет блеск.
Болезнь развивается постепенно, причёска медленно теряет объём. Локоны становятся слабыми, сквозь них просвечивает кожа головы. Если не обращать на это внимания, на голове появляются полностью безволосые участки.
Успех лечения зависит от времени обращения к врачу. Своими силами с помощью народных методов избавиться от облысения не получится. Только трихолог клиники HFE может выявить точную причину «пробуждения» алопеции и разработать комплексную схему лечения. При раннем обращении шанс сберечь красивую шевелюру увеличивается.
Мифы и факты об андрогенетическом облысении
Об андрогенетическом типе алопеции много говорят. В интернете есть много статей на эту тему, в которых рассказывается о болезни. Но некоторые из изложенных фактов не имеют ничего общего с действительностью. Вот что пишут об этой болезни.
Это не так. Андрогенетическому типу облысения подвержены и мужчины, и женщины. У мужчин болезнь встречается чаще, начинается раньше. Поредение шевелюры отмечает более 50% мужчин. Но и женщины старше 40 лет сталкиваются с таким диагнозом. Часто провоцирующим начало заболевания фактором становится менопауза. К 65 годам около 65% женщин обращаются к трихологам по поводу усиленного выпадения волос и образования залысин.
Врачи разделяют мужской и женский тип облысения. У мужчин волосы начинают редеть на лбу и в височной зоне. Линия роста волос постепенно отодвигается назад, приобретает форму буквы М. На следующей стадии появляется проплешина в теменной зоне. Повреждённые участки постепенно сливаются. Итог — образование обширной безволосой зоны в форме подковы.
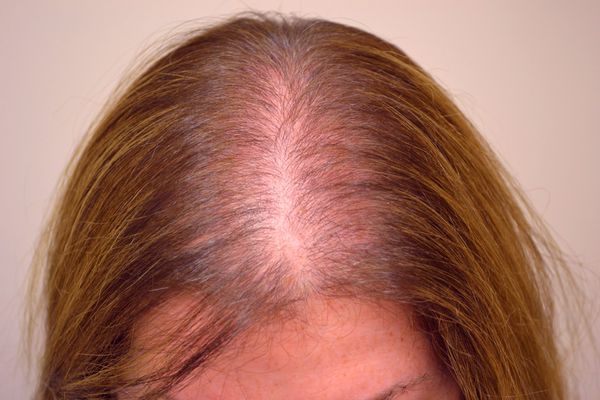
У женщин полное облысение наступает очень редко. У них нет ярко выраженных повреждённых зон. Волосы истончаются, слабеют по всей голове. Чаще всего страдает зона пробора. Пряди на нём становятся тоньше, сквозь них просвечивает кожа, пробор расширяется. Болезнь прогрессирует медленнее, чем у мужчин, протекает не так тяжело. Лечение приносит результаты, требует меньше времени.
Стрессовое состояние, депрессия могут стать провоцирующим фактором для гена облысения. Но если нет генетической предрасположенности, последствием стресса становится диффузная алопеция — выпадение волос на разных участках. Такой тип облысения легко лечится, волосяной покров восстанавливается после удаления провоцирующего его фактора. Андрогенетический тип болезни передаётся по наследству. Стресс усугубляет действие гормонов, ускоряет течение болезни, но не является её основной причиной.
Частое расчёсывание волос улучшает циркуляцию крови, предотвращает развитие андрогенетического заболевания.
Стимуляция кровообращения входит в схему лечения андрогенетической алопеции. Но вылечить или предотвратить болезнь сама по себе она не может. Циркуляцию крови ускоряют лекарственными препаратами, втираемыми в кожу головы. Трихологи не рекомендуют интенсивно расчёсывать волосы, если есть наследственная предрасположенность к облысению. Расчёска травмирует кожу головы, вытягивает волосы, они выпадают активнее.
Андрогенетическая алопеция из-за своей наследственной этимологии может появиться в любом возрасте. Есть сведения о детском облысении — проявлении болезни в восьмилетнем возрасте. Но это редкость. У мужчин первые признаки заболевания появляются в период полового созревания, с началом выработки половых гормонов. Происходит это в возрасте 13–15 лет. Но выпадение волос у подростков не всегда связано с андрогенетической алопецией. Иногда это проявление гормональной перестройки организма. И как только гормональный фон устанавливается и отсутствует наследственная предрасположенность, выпадение прядей прекращается, волосяной покров возвращается в норму. Если же болезнь передаётся по наследству, то подростковая потеря волосяного покрова — первый сигнал о том, что пора обращаться к трихологу.
Андрогенетическая алопеция тесно связана с мужскими половыми гормонами. Но причина потери волосяного покрова — чувствительность фолликулов к гормонам, а не их большое количество в крови. Чаще от алопеции страдают люди пожилого возраста, у которых количество половых гормонов снижено. А у молодёжи с высоким уровнем тестостерона выпадения прядей не наблюдается. В то же время андрогенетический тип болезни наблюдают у мужчин среднего возраста с нормальным уровнем тестостерона. У женщин повышенное количество этого гормона также не всегда приводит к потере шевелюры.
По анализу крови нельзя определить этот диагноз. Анализ может показать наличие в организме инфекции, вирусов, количество тестостерона. Но все эти показатели не говорят однозначно о наличии андрогенетического облысения. Чтобы диагностировать болезнь, одного анализа крови недостаточно. Надо провести исследование волосяного покрова. Для этого надо осмотреть волосяные стержни под микроскопом, провести компьютерную диагностику, показывающую изменения в развитии волосяного стержня, его толщину и неравномерность. При диагностике используется фототрихограммирование — окрашивание пряди волос, показывающее их структуру.
Эти препараты действительно в некоторых случаях приостанавливают выпадение волосяного покрова. Но только на время их приёма. Как только контрацептивы прекращают принимать, волосы начинают выпадать ещё сильнее. Также известны случаи, когда именно пероральные контрацептивы провоцировали активную фазу болезни.
Как лечить андрогенетическую алопецию?
При лечении андрогенетической алопеции трихологи применяют разные методы. Комплексная схема лечения включает лекарственные препараты, рецепты народной медицины, физиопроцедуры.
Рекламируется много лекарств, способных, по словам производителей, совершать чудеса в лечении андрогенетической алопеции. Но на самом деле с этим типом болезни справляются только три типа препаратов:
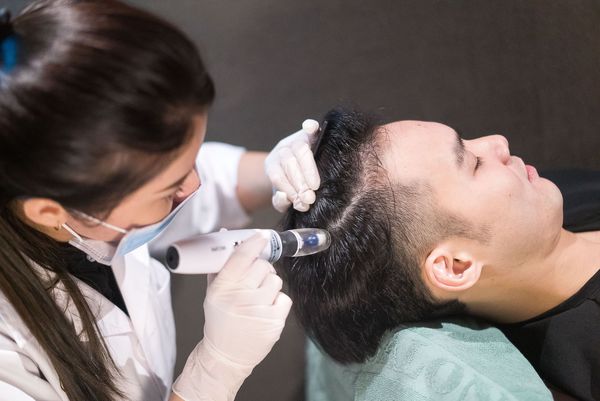
Кроме лекарственных препаратов применяют физиотерапевтические процедуры: электрофорез, дарсонвализацию, мезотерапию. Хороший эффект показывает использование лазера — аппарата с малой частотой излучения или лазерной расчёки.
Любое лечение андрогенетической алопеции — долгий процесс. Он занимает минимум полгода. К этому надо быть готовым, обращаясь к трихологу клиники HFE.
Заместитель Главного Врача, врач-трихолог
Квалификация
В 2012 году окончила ДонНМУ им.Горького по специальности «Стоматология».
С 2007-2011 года посещает кружок по специальности «Хирургия» на базе кафедры «Оперативная хирургия» ДонНМУ.
Клиническая Ординатура по специальности «Хирургия» на базе ФГБУ им. Бурназяна по специальности «Стоматология хирургическая».
В 2018 году курс профессиональной переподготовки на базе Учебного Центра Дополнительного профессионального образования «Образовательный стандарт» по специальности «Организация здравоохранения и общественное здоровье».
Соискатель ученой степени кандидата медицинских наук.
Дипломированный специалист, постоянный участник международных и российских тематических профессиональных семинаров, форумов, конгрессов по вопросам эстетической медицины.
Новый взгляд на патогенез и лечение андрогенетической алопеции
Евгений КАРАСЕВ, к. м. н., врач-трихолог, Москва
Татьяна ВИННИК, PhD, врач-дерматовенеролог, трихолог, Астана
Андрогенетическая алопеция (АГА) – сложное мультифакториальное состояние, основным проявлением которого являются истончение и поредение волос в лобно-теменной зоне скальпа как у мужчин, так и у женщин.
АГА развивается с годами и является отражением сегментарного или органоспецифичного преждевременного старения. Рассматривается как неизбежное следствие, так как генетически обусловлена и проявляется у любого человека, как правило, после 30 лет.
«Виновным» геном в данном случае считается ген андрогенного рецептора (AR), который находится на хромосоме X. «Сидит» он латентно, никак себя не проявляя до поры до времени. У каждого индивидуума эта пора своя. Однако, если взглянуть в целом на мужскую половину человечества, в зависимости от активности этого гена их можно разделить на две довольно большие группы: мужчины с высокой активностью АГА-гена и мужчины с невысокой активностью того же гена. У представителей первой группы первые признаки облысения регистрируются в 18–20 лет, когда на лбу появляются ползущие на темя «андрогенетические заливы», формирующие примерно к 30–35 годам отчетливо проглядывающую букву «М». У представителей второй группы происходит то же самое (только с меньшей скоростью!), начинает формироваться примерно в 45 лет. Но финал у всех более или менее одинаковый – лобно-теменное облысение, если не принимать специальных лечебно-профилактических мер. Эволюция клинической картины развивается по сценарию, предложенному в 70-х годах прошлого века Норвудом–Гамильтоном.
Итак, при АГА у мужчин никогда не редуцируются только волосы, образующие узкую кайму на висках и затылке.
Что же касается женской половины человечества, то она в зависимости от активности данного гена распадается на три довольно большие группы: лица с высокой активностью АГА-гена, со средней и с невысокой активностью того же гена. У представительниц первой группы первые признаки облысения регистрируются в 18–20 лет, когда в лобно-теменной зоне начинается постадийный процесс, описанный в 1977 году Людвигом (рис. 2).
У представительниц второй группы то же самое, только с меньшей скоростью, начинает формироваться в 35–40, а у третьей – при наступлении менопаузы, то есть в 50–55 лет.
В редких случаях чрезвычайно тяжелая АГА или ее раннее начало может быть симптомом сложного генетического заболевания, например трихоринофалангеального синдрома, прогерии, синдрома Ларона, миотонической дистрофии Куршмана – Штейнерта – Баттена и пр.
ПРИЧИНЫ РАЗВИТИЯ АГА
В основе развития АГА – генетически обусловленные особенности метаболизма андрогенов в волосяном фолликуле.
Наиболее значимым фактором у мужчин является повышенная активность фермента 5α-редуктазы II типа, которая в генетически предрасположенных волосяных фолликулах метаболизируют тестикулярный тестостерон в дигидротестостерон (ДГТ).
Помимо аналогичных с мужскими локальных метаморфоз андрогенов у женщин в патогенезе АГА, как правило, также большую роль играет снижение активности ароматазы, которая преобразует
циркулирующий в крови тестостерон яичников в 17 бета-эстрадиол.
Увеличение локальной концентрации ДГТ приводит к прогрессирующему сокращению анагена за счет более длительной фазы телогена (рис. 3) и сопровождается прогрессирующей миниатюризацией волосяных фолликулов. Последняя осуществляется за счет относительно резких сокращений количества клеток дермального сосочка и дермальной оболочки.
В дополнение к андрогензависимым изменениям в патогенезе АГА доказано вовлечение фолликулярного микровоспаления с формированием фиброза, спровоцированного присутствующей бактериальной флорой, токсинами и окислительным стрессом.
МЕТОДЫ ЛЕЧЕНИЯ
Лечение АГА прежде всего нацелено на увеличение волосяного покрова кожи головы и предотвращение истончения и поредения волос в будущем. На ранних стадиях оно эффективнее, поскольку изменения волосяных фолликулов не носят необратимого характера.
Существуют как терапевтические, так и хирургические методы восстановления роста волос при АГА: прием модификаторов биологических реакций, гормональных и негормональных антиандрогенов, блокаторов 5α-редуктазы и трансплантация волос.
Так, примером патогенетических средств лечения АГА являются препараты растительного происхождения, получаемые из листьев оливкового дерева, вытяжки из корня лопуха, крапивы двудомной, у женщин – некоторые оральные контрацептивы и спиронолактон.
Радикальным методом восстановления волос при АГА является трансплантация собственных волосяных фолликулов. Принцип хирургического лечения заключается в перемещении андрогеннезависимых терминальных волосяных фолликулов из не подверженной облысению затылочной зоны в участки андрогензависимого поредения. Пересадка волос – это успешный метод лечения АГА с долговременным эффектом. Тем не менее естественное прогрессирование облысения будет продолжаться, и могут потребоваться последующие пересадки, чтобы трансплантированный участок не оказался окруженным кожей, лишенной волос.
Среди наружных методов коррекции АГА упомянем классический миноксидил и ставшие популярными в последнее десятилетие трехфазные комплексы, содержащие «золотую троицу»: вазодилататор эпигенин, трипептидный фактор роста волос и олеаноловую кислоту. Последняя особенно важна при АГА, так как ингибирует 5α-редуктазу. Применяются эти средства по разным схемам в зависимости от стадии процесса. Одним из наиболее терапевтически успешных представителей этого класса препаратов является ДЕКОПИЛЛ™/DEKOPILL™ от медицинской компании Charismo (Даллас, США).
ЭФФЕКТИВНОЕ СРЕДСТВО КОРРЕКЦИИ АЛОПЕЦИЙ
ДЕКОПИЛЛ™ – это новейший запатентованный натуральный биоактивный пептидный комплекс с витаминами, аминокислотами и озонидами, предназначенный для замедления процесса патологического выпадения волос, прошедший испытания и показавший клинически значимые результаты защиты и восстановления фолликулов, а также улучшения структуры и здоровья волоса.
ДЕКОПИЛЛ™ предназначен для устранения основных симптомов патологической утраты волос большинства известных алопеций. Основной результат его действия заключается в продлении фазы роста волоса и улучшении устойчивости к вредному воздействию ДГТ, а также в увеличении кровообращения, усилении витаминизированного питания корней волос и поверхности кожи головы, вследствие чего замедляется процесс старения фолликулов.
Создатели препарата потратили 10 лет на разработку и клинические испытания, которые показали, что эффекты коррекции алопеций достоверно регистрируются через 30–90 дней от момента начала комплексного лечения.
Быстрое уменьшение количества выпадающих волос (после 30-дневного курса).
Активизация латентно существующих волос (от 0 до 3 мм после 90-дневного курса).
АКТИВНЫЕ КОМПОНЕНТЫ ПРЕПАРАТА:
Доказано, что для эффективного лечебного воздействия при алопециях необходимо стимулировать кровообращение кожи головы не менее 8 часов в сутки. (Для сравнения: перец, горчица, имбирь стимулируют кровообращение не более 1 часа!) Именно этот эффект в препарате достигается с помощью эпигенина неэфиромасличного генеза, что предотвращает любые аллергические реакции.
Возможны покраснения (так как происходит поверхностное расширение сосудов) при протекании на кожу лица или утром при споласкивании волос, которые исчезают через 5–10 минут.
Противопоказания: беременность, онкология в активной форме, частые эпилептические припадки.
ОСНОВНЫЕ ТЕРАПЕВТИЧЕСКИЕ ЭФФЕКТЫ ПРЕПАРАТА:
СПОСОБ ПРИМЕНЕНИЯ ПРЕПАРАТА
Каждый вечер наносите от 5 до 9 полных пипеток лосьона на сухую поверхность кожи головы, мягко промассируйте голову и затем вымойте руки. Оставьте нанесенный лосьон как минимум на 8 часов. На следующее утро допустимо мытье или ополаскивание головы водой.
Минимальный курс применения – 30 дней, наиболее часто рекомендуемый курс применения – 90 дней.
1 упаковка рассчитана на 30-дневный курс – 120 мл (4 флакона х 30 мл).
Для наиболее быстрого и стойкого лечебного эффекта возможно применение лосьона ДЕКОПИЛЛ™ с другими терапевтическими методами:
ЭПИЛОГ
В заключение хотелось бы сделать особый акцент на двух аспектах.
Во-первых, применение всех вышеперечисленных методов лечения не меняет генетическую программу волосяных фолликулов, поэтому терапевтические успехи данных мероприятий носят временный характер и их следует регулярно повторять в течение всей жизни пациента. Также необходимо исключать внутренние факторы (например, железодефицитную анемию, эндокринные заболевания и пр.), совместно с АГА ухудшающие состояние волос и приводящие к их хроническому диффузному поредению.
Во-вторых, для скептиков отметим, что инновационный ДЕКОПИЛЛ прошел строгий дерматологический контроль в клиниках Европы и США, показав при этом свою эффективность и безопасность в результате клинических тестов, которые объективно выявили:
Андрогенетическая алопеция (АГА)
Среди обилия информации об андрогенетической алопеции бывает сложно отличить факты от мифов. Давайте попробуем вместе разобраться в этом вопросе.
1. Андрогенетической алопеции подвержены только мужчины
Это заблуждение, женщины могут тоже страдать от этого генетического отклонения, но течение алопеции обычно отличается от мужской.
2. У мужчин и женщин алопеция проявляется одинаково.
Это не так – женщины при андрогенетической алопеции практически никогда не страдают облысением в зоне лба и темени, как это происходит у мужчин. Чаще всего волосы становятся тоньше и слабее, выпадение носит диффузных характер и может проявляться в любых зонах головы. Наиболее заметным у женщин со временем чаше всего становится поредение волос в области пробора в центральной части головы.
3. Андрогенетическая алопеция может быть вызвана сильным страхом, стрессом и неправильным образом жизни
Эти факторы могут провоцировать выпадение волос, но тогда имеет место диффузная, а не андрогенетическая алопеция. Последняя вызывается генетическими особенностями и часто передается по наследству.
4. Алопецию можно предотвратить с помощью интенсивного расчесывания волос, нормализующего циркуляцию крови
Андрогенетическая алопеция обусловлена генетическими особенностями организма, и стимуляция кровообращения сама по себе здесь не поможет, а интенсивное расчесывание может травмировать кожу головы и волосы, обуславливая их еще более активное выпадение
5. Алопеция не проявляется раньше 18 лет
Это не совсем так. Предпосылки алопеции могут проявляться с началом полового созревания и выработки половых гормонов – в 8-9 лет, а более часто выпадение волос появляется после 15 лет, когда начинается активная фаза выработки мужских половых гормонов.
Выпадение волос в переходном возрасте не всегда означает наличие андрогенетической алопеции. Гормональная перестройка организма, а также наличие определенного количества волосков, чувствительных к андрогенам, могут вызвать истончение и выпадение волос, однако это еще не признак андрогенетической алопеции, и если нет наследственной предрасположенности, шансы полностью вернуться к прежнему состоянию волос довольно велики.
6. Чтобы диагностировать андрогенетическую алопецию, нужно сдать анализ на гормоны
Хотя андрогенетическая алопеция и связана напрямую с влиянием мужских половых гормонов, ее причиной является не их высокий уровень, а чувствительность волосяных луковиц к воздействию дигидротестостерона. Алопеция может возникать даже при нормальном уровне андрогенов в крови – так, у пожилых людей, несмотря на низкий уровень половых гормонов, нередко начинают выпадать волосы, а молодые люди, у которых концентрация гормонов гораздо выше, страдают от облысения значительно реже.
Высокий уровень мужских гормонов в крови у женщин может увеличивать риск развития алопеции, как и вызывать ряд других отклонений в работе организма.
7. Алопецию можно выявить по результатам анализа крови
Не существует специфического анализа крови, по которому можно поставить диагноз андрогенетической алопеции. Более того, как уже говорилось выше, выпадение волос далеко не всегда бывает связано с высоким уровнем тестостерона в крови.
Чаще всего опытный врач может поставить диагноз алопеции после визуального осмотра. Если же картина неоднозначная или процесс находится на начальной стадии, когда алопецию выявить сложно, необходимо провести трихоскопию – компьютерную диагностику, позволяющую комплексно оценить состояние волос, и фототрихограмму – окрашивания участка подбритых волос с целью выявления нарушений в их росте и структуре.
Чтобы иметь возможность наблюдать за картиной изменения волос в динамике, трихолог может предложить сделать фотографии зон, в которых началось выпадение волос, с помощью специального фотооборудования.
8. Гормональные контрацептивы эффективны в лечении андрогенетической алопеции у женщин
Согласно исследованием врачей, контрацептивы не оказывают значительного эффекта при лечении алопеции. Если потеря волос связана с повышенным уровнем андрогенов в крови, КОК способны снизить интенсивность выпадения волос на время их применения, но после отмены препаратов алопеция может стать еще более активной, чем до приема.
Методы лечения андрогенетической алопеции
На сегодняшний день существует множество производителей лечебных препаратов от алопеции, обещающих поразительные результаты. Однако на самом деле доказана эффективность только 3-х видов средств.
Лечение лазером. Самый доступный препарат – лазерная расческа Hair Max, безопасная и практически не имеющая противопоказаний. Эффект от лечения наступает не сразу и становится заметен в среднем через 4 месяца, а сам курс необходимо проходить минимум в течение полугода. Учитывая большую длительность курса, целесообразно приобрести аппарат и проходить лечение в домашних условиях.
Можно ли лечить алопецию без лекарственных средств?
Да, существуют схемы не медикаментозного лечения алопеции. Она может включать в себя следующие средства:
Что делать, если лечение не помогает?
Не отчаивайтесь, в современной трихологии существует множество способов, позволяющих бороться с облысением, и вероятность того, что ни один вам не поможет, крайне мала. Не ждите мгновенного эффекта от лечения – первые результаты могут быть заметны в среднем через 4 месяца после его начала, а чтобы следить за прогрессом и объективно оценивать результаты, рекомендуем перед началом процедур сфотографировать волосистую часть головы, и сравнивать актуальную картину с фото. Обязательно проконсультируйтесь со специалистом, который поможет вам подобрать эффективную схему лечения и даст рекомендации, которые помогут избежать дальнейшей потери волос. Не стоит заниматься самолечением, ведь неграмотный подбор средств может не только не исправить, но и ухудшить ситуацию.
Андрогенная алопеция ( Андрогенетическая алопеция )
Андрогенная алопеция – это прогрессирующая потеря волос на голове, обусловленная атрофией волосяных луковиц под влиянием мужских половых стероидов. Встречается как у мужчин, так и у женщин. Вначале происходит диффузное истончение и поредение волос, затем – образование залысин и, наконец, полное облысение лобно-теменной зоны. В ходе диагностики проводится трихограмма, биохимические и гормональные исследования крови, биопсия кожи головы. Для лечения используются стимуляторы роста волос, антиандрогены, физиотерапия, трансплантация волосяных луковиц из донорских зон.
МКБ-10
Общие сведения
Андрогенетическая (андрогенная) алопеция – тип облысения, характеризующийся выпадением волос в лобно-теменной области. Встречается у лиц обоих полов, значительно чаще – у мужчин. У представителей мужского пола развивается в любом возрасте после завершения пубертата, обычно после 35-40 лет. К 50 годам около половины мужчин страдают андрогенным облысением. У женщин пик заболеваемости приходится на постменопаузу: частота алопеции увеличивается с 2-5% в 30 лет до 40% в 70 лет. В современной трихологии накоплены достаточные научные данные об андрогенной алопеции: ее этиопатогенезе, клиническом течении и лечении.
Причины
На сегодняшний день известно, что андрогенная алопеция относится к генетически детерминированным заболеваниям, связанным с повышенной чувствительностью волосяных фолликулов кожи головы к андрогенам. При этом предрасположенность у женщин наследуется аутосомно-рецессивным путем, у мужчин – аутосомно-доминантным или мультигенным (алопеция выявляется у 81,5% сыновей, чьи отцы страдают облысением). Изученные гены-кандидаты кодируют андрогеновые рецепторы, гистондеацетилазы 4 и 9, белок Wnt10a.
Кроме наследственного фактора имеет значение возраст, другие заболевания, образ жизни. Риск андрогенной алопеции увеличивается при наличии:
Алопеция у мужчин может развиваться на фоне нормального уровня андрогенных гормонов, у женщин же всегда имеет место гиперандрогения.
Патогенез
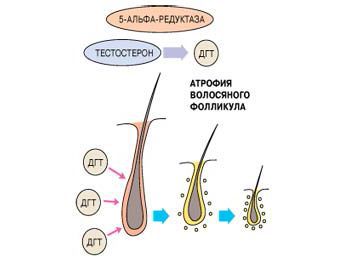
При определенных различиях в механизме развития мужской и женской андрогенной алопеции имеются общие патогенетические звенья: высокая активность 5-альфа-редуктазы, избыток дигидротестостерона (ДГТ) и гиперчувствительность волосяных луковиц к ДГТ.
Под влиянием фермента 5-α-редуктазы, присутствующего в волосяных фолликулах, тестостерон трансформируется в гормон дигидротестостерон, который связывается с андрогенчувствительными рецепторами. Происходит активация генов, которые запускают перерождение волосяных луковиц. Наибольшая плотность андрогеновых рецепторов отмечается в лобно-височной области скальпа и на темени, поэтому алопеция развивается преимущественно в этих зонах.
Фолликулы постепенно уменьшаются в размерах, в результате чего вместо терминальных волос на голове начинают расти пушковые, имеющие меньшую длину и диаметр стержня. Сокращается жизненный цикл волос. Со временем капилляры гиподермы подвергаются облитерации, волосяные сумки склерозируются и атрофируются. Рыхлая волокнистая ткань замещается жировой, происходит гиперплазия сальных желез. Рост волос прекращается, формируется субтотальная или тотальная андрогенетическая алопеция.
Отличия женской алопеции от мужской связаны с ферментом ароматазой. Ароматаза превращает андрогены в эстрогены: тестостерон в эстрадиол, ДГТ – в эстрон. Эта трансформация видоизменяет эффекты андрогенов и обусловливает развитие алопеции по женскому типу.
Кроме гормональных факторов, в патогенезе андрогенного облысения не исключается роль микровоспаления. В зоне выпадения волос обнаружены пропионовые бактерии, стафилококки, дрожжевые грибки малассезия, вызывающие воспалительную реакцию волосяных фолликулов и развитие перифолликулярного фиброза.
Классификация
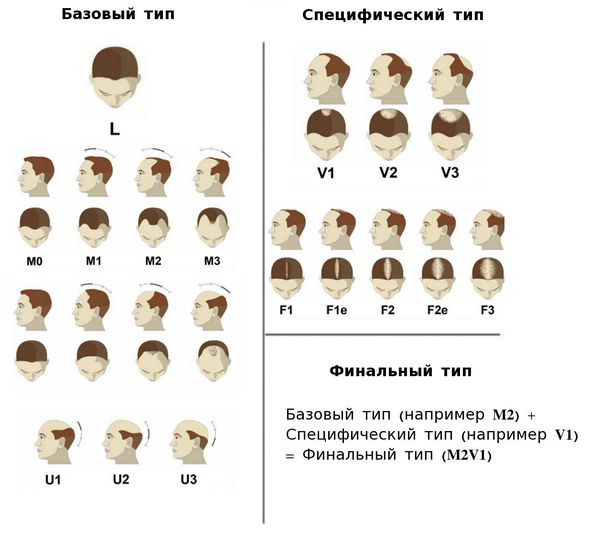
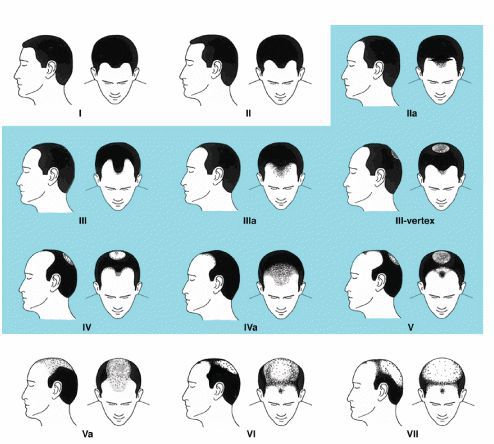
При наличии вышеописанных факторов у мужчин развивается андрогенная алопеция по мужскому типу, у женщин – по женскому или мужскому типу. Для классификации мужской алопеции используется шкала Норвуда-Гамильтона, согласно которой выделяют 7 стадий:
I. Поредение затрагивает краевую линию роста волос в лобно-височных углах.
II. Образуются симметричные треугольные (глубиной до 2 см) лобно–височные залысины, редеют волосы на темени.
III. Формируются глубокие залысины в лобно-височной зоне, прогрессирует выпадение волос на темени.
IV. Лобная и теменная зоны облысения отделены друг от друга полоской сохранных волос.
V. Волосы на границе роста между лбом и теменем редеют и истончаются.
VI. Очаги облысения в области лба и темени сливаются в единую зону.
VII. Волосы в виде подковы сохраняются только на висках и затылке, однако их плотность заметно снижена.
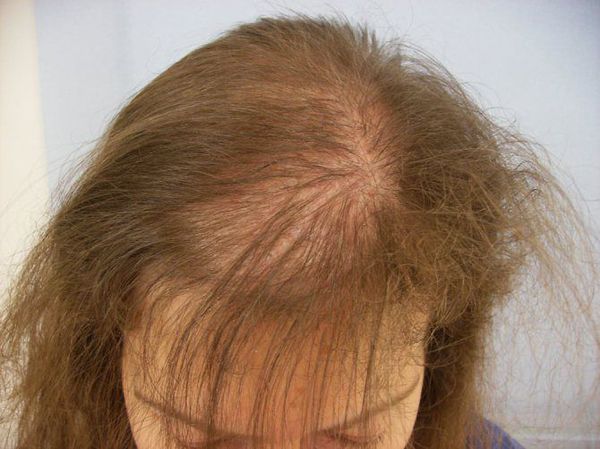
Андрогенная алопеция у женщин проходит в своем развитии 3 стадии (по Е. Людвигу):
I. Поредение волос на темени с сохранением в лобной зоне.
II. Значительное облысение темени.
III. Потеря волос на лобно-теменном участке.
Симптомы андрогенной алопеции
Алопеция у мужчин
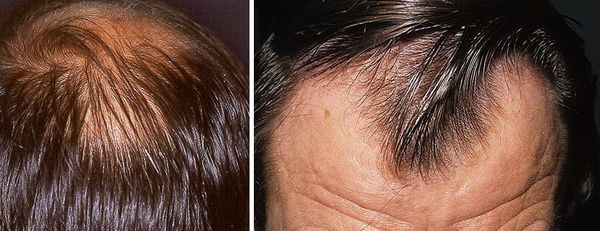
Первые признаки могут стать заметными вскоре после окончания пубертатного периода, но чаще появляются на четвертом десятилетии жизни. Сначала волосы редеют, уменьшается их общий объем на голове. Это связано с замещением волос терминального типа сначала более короткими и депигментированными, а затем – пушковыми.
Линия естественного роста на лбу постепенно отодвигается вглубь, образуя симметричные залысины. Они постепенно становятся глубже с одновременным выпадением волос в зоне макушки и темени. На конечной стадии андрогенной алопеции все зоны облысения сливаются в одну большую. Волосы остаются только на висках и затылке. В очаге облысения кожа блестящая, гладкая, без видимых глазом устьев волосяных луковиц. При этом часто отмечается усиленный рост бороды, волос на груди, под мышками, на лобке.
Алопеция у женщин
На начало андрогенной алопеции по мужскому типу указывает уменьшение объема волос на лобно-теменном участке. Выпадение может усиливаться в периоды беременности, грудного вскармливания, менопаузы. С возрастом волосы становятся тоньше, короче, менее пигментированными. Часто наряду с обычными волосами растут пушковые. Постепенно расстояние между волосками увеличивается, образуются маленькие проплешины диаметром 0,5 см с полным отсутствием волосяного покрова.
Алопеция, протекающая по женском типу, характеризуется диффузным поредением волос. Во всех случаях тотальное облысение, как правило, не развивается, естественная граница роста, волосы на затылке и висках остаются нормальными.
Осложнения
В ряде случаев (особенно для женщин) андрогенная алопеция представляет серьезную косметическую и психологическую проблему. Пациенты вынуждены маскировать лысину с помощью моделирования прически, шиньонов, париков, накладок. Это вносит в повседневную жизнь значительный дискомфорт, мешает построению гармоничных отношений с противоположным полом. Облысению нередко сопутствует себорейный дерматит кожи головы. У женщин «побочным эффектом» гиперандрогении является менструальная дисфункция, бесплодие, гирсутизм, акне.
Диагностика
В план диагностического обследования пациентов с андрогенной формой алопеции входит консультация дерматолога-трихолога, проведение инструментально-лабораторного комплекса исследований:
Дифференциальная диагностика
При диагностическом поиске важно исключить иные причины и этиологические формы облысения:
Лечение андрогенной алопеции
Консервативная терапия
При андрогенетическом характере алопеции используется системная фармакотерапия, местная терапия, физиопроцедуры. Параллельно проводится лечение фоновой патологии. Важной частью терапии является подбор профессиональных средств ухода за волосами, отказ от дополнительного травмирования волосяных луковиц (агрессивной химической завивки, окрашивания). В курс лечения входят:
Хирургическое лечение
При неэффективности консервативных методов прибегают к трансплантации собственных волос из незатронутых облысением донорских зон (затылка, висков) одним из методов: бесшовным, лоскутным. После пересадки графтов рост волос в проблемной зоне возобновляется уже через 3 месяца. Для сведения к минимуму риска отторжения трансплантированных волос в послеоперационном периоде проводят сеансы плазмотерапии.
Инъекционная терапия
Из лечебных методов, не получивших пока широкого распространения, следует отметить введение ботулотоксина в область височной, лобной, затылочной мышц. В экспериментальном исследовании ботулинотерапия остановила прогрессирование андрогенной алопеции у 39% испытуемых, при этом количество волос в очагах облысения возросло на 18%. Эффект ботулотоксина связывают с локальным усилением кровотока и снижением образования ДГТ.
Другая инъекционная методика, используемая при андрогенной алопеции, ‒ PRP-терапия. Инъекции обогащенной тромбоцитами плазмы способствуют регенерации волосяных фолликулов и возобновлению роста волос.
Прогноз и профилактика
Решающим фактором успешности борьбы с андрогенной алопецией считается время начала лечения. На ранних стадиях можно приостановить потерю волос примерно в трети случаев и даже добиться роста новых волос у 10% пациентов. При запущенных степенях следует прибегнуть к аутотрансплантации волосяных фолликулов. Поскольку андрогенная алопеция является наследуемым заболеванием, предотвратить ее практически не возможно. Тем не менее, с помощью современных методов лечения можно существенно отодвинуть во времени или замедлить процесс потери волос.
Андрогенетическая алопеция у женщин
Андрогенетическая алопеция (АГА) – одна из самых частых причин выпадения волос как у мужчин, так и у женщин. Однако вокруг АГА ходит огромное количество мифов. Что же такое АГА на самом деле, и почему это не болезнь – разберем в данной статье.
Что такое АГА?
Механизм появления АГА
В женском организме также есть тестостерон и 5-альфа-редуктаза, но в меньшем количестве, чем в мужском. К тому же, преобладают эстрогены, и, если гормональный баланс не нарушен, проявление АГА станет заметным у женщины только во время климакса. Если же потеря волос началась раньше климакса и в молодом возрасте – это часто бывает связано с гормональным дисбалансом (с заболеваниями надпочечников, яичников, гипофиза).
Однако, не всегда половые гормоны подавляют или усиливают рост волос. Результат действия андрогенов или эстрогенов на волосы определяется наличием специальных рецепторов на поверхности клеток волосяного фолликула. Эти рецепторы активируются под воздействием половых гормонов, стимулируют или блокируют рост волос. Основной причиной выпадения волос при АГА является либо повышение активности 5-альфа-редуктазы, либо повышенная чувствительность рецепторов клеток волосяного фолликула к ДГТ. Поэтому, прямой связи между возрастом и АГА нет. Трихологи отмечают, что в последние несколько лет возраст основного потока пациентов это не 50-60 лет, а 25-35 лет. Более того, учащаются случаи обращений подростков обоих полов в возрасте 15-18 лет с явными признаками андрогенетической алопеции.
Особенности АГА у женщин
Однако, при АГА у женщин также может быть и облысение относительно центрального пробора, висков – это зависит от конкретного вида АГА.
Виды АГА
1. Диффузное истончение области макушки при сохранении лобной линии роста волос (модель Людвига);
2. Истончение и распространение на центральной части скальпа при нарушении фронтальной линии роста волос (модель рождественской елки);
3. Истончение, связанное с битемпоральными залысинами (модель Гамильтона). Чаще наблюдается у женщин в менопаузе и у женщин с гиперандрогенией.
Как диагностировать АГА?

Как диагностировать АГА? Анализ крови не даст результата, так как гормоны и другие показатели при АГА могут быть в норме, и более чем в 50% случаев АГА протекает на фоне абсолютного здоровья организма. Напоминаем, что вопрос не в гормонах как таковых, а в степени чувствительности фолликулов к ним. Поэтому лучшая диагностика – это осмотр опытного трихолога, трихоскопия и фототрихограмма.
Варианты и порядок терапии АГА.
4. Разблокирование нефункционирующих фолликулов – использование стимуляторов роста волос. Обычно назначают миноксидил, однако уже давно известно о большом количестве побочных эффектов и противопоказаний у этого препарата: ярко выраженный синдром отмены, осложнения со стороны сердечно-сосудистой системы, частые зуд и раздражения кожи головы. Многие трихологи говорят о том, что включение миноксидила в схему лечения АГА сегодня уже не актуально. Значительно более эффективны средства, в том числе наружные, с аминокислотами, пептидами, цинком, эстрогенами, травами, растительными экстрактами, а также использование плазмотерапии, озонотерапии, мезотерапии, воздействие фракционным аппаратом, трихологический массаж. Лучший эффект дает сочетание нескольких методик.
5. Создание необходимых условий для роста и восстановления волос – устранение дефицита микроэлементов, обеспечение качественного кровоснабжения. Это очень важно, так как волосяные фолликулы крайне чувствительны к двум этим факторам.
В заключение добавим, что диагностировать АГА и назначать конкретное лечение должен только опытный врач-трихолог. Поэтому, если вас беспокоит выпадение, рекомендуем незамедлительно обратиться к специалисту.
Что такое андрогенная алопеция (облысение у мужчин)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гнездиловой М. В., врача-косметолога со стажем в 8 лет.
Определение болезни. Причины заболевания
Андрогенетическая алопеция (АГА) — это выпадение волос в результате повышенной чувствительности волосяных фолликулов к андрогенам. У мужчин наблюдается двустороннее поредение лобно-височных областей с поражением фронтальной линии роста волос и поражение макушки. Код АГА в международной классификации болезней (МКБ-10) — L64.
Андрогенетическая алопеция может начаться в любом возрасте после периода полового созревания, но обычно наиболее выражена в 40-50 лет.
Присущая каждому фолликулу чувствительность к андрогенам и, следовательно, возраст начала, скорость развития, общая тяжесть и тип потери волос предопределены генетически. Тип наследования, вероятно, полигенный, т. е. зависящий от нескольких генов.
Симптомы андрогенной алопеции
Патогенез андрогенной алопеции
Механизм развития андрогенетической алопеции:
Роль перифолликулярного воспаления
Помимо андрогензависимых изменений, среди причин возникновения андрогенной алопеции выделяют влияние фолликулярного микровоспаления с разрастанием соединительной ткани (фиброза). Воспаление могут провоцировать бактерии, токсины и окислительный стресс.
Патофизиологические изменения в цикле роста волос
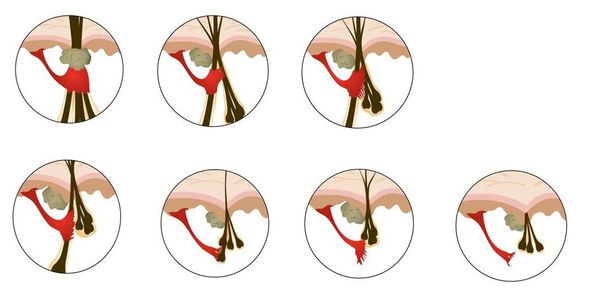
Кроме миниатюризации волосяных фолликулов, при андрогенетической алопеции меняется динамика волосяного цикла.
Нормальный жизненный цикл волоса:
При андрогенетической алопеции фаза анагена постоянно укорачивается, поэтому длина волос уменьшается до тех пор, пока они не станут настолько короткими, что их уже не видно у фолликулярных отверстий. Фаза телогена остаётся такой же или удлиняется, что приводит к повышенному выпадению волос и увеличению количества пустых фолликулов на голове.
Изменения в фолликулярных единицах
Фолликулярная единица — совокупность волосяных фолликулов (корней волос с окружающими их тканями).
Вначале миниатюризация затрагивает несколько волос, но не все волосы в пределах одной фолликулярной единицы, поэтому в поражённых участках головы наблюдается не полное отсутствие волос, а их уменьшение в каждой фолликулярной единице.
Важную роль играет также связь между волосами в каждой фолликулярной единице и мышцей, поднимающей волосы.
У большинства млекопитающих чётко прослеживается иерархия волос в пределах фолликулярной единицы:
Классификация и стадии развития андрогенной алопеции
Степень выраженности облысения определяется по шкале Норвуда — Гамильтона.
Шкала Норвуда — Гамильтона:
Осложнения андрогенной алопеции
Андрогенная алопеция может снижать качество жизни — большинство пациентов напуганы своим состоянием, временно дезориентированы, проявляют чрезмерную эмоциональность или испытывают комплексы при общении с людьми.
Диагностика андрогенной алопеции
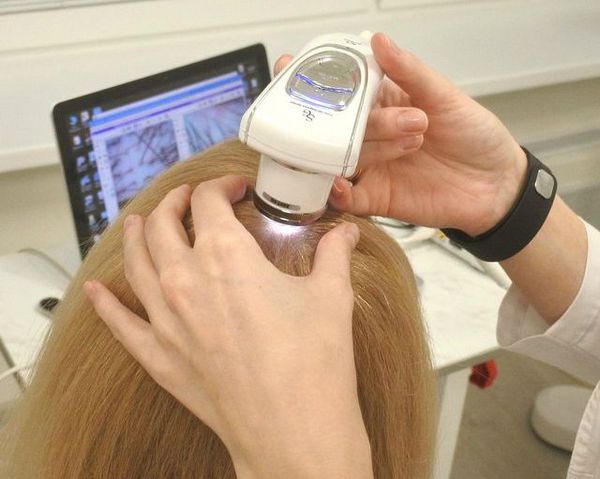
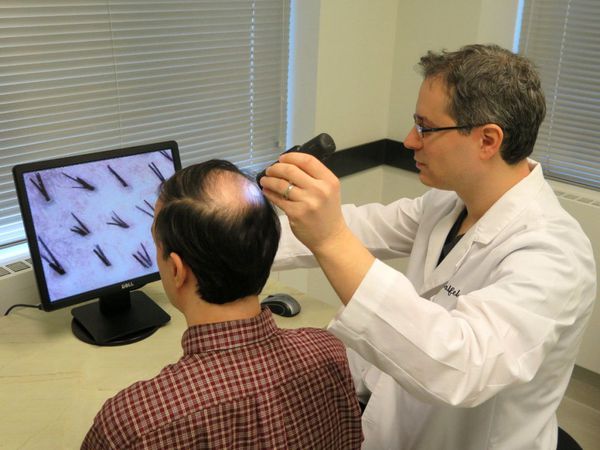
Для диагностики андрогенной алопеции применяют методы обзорных фотографий, трихоскопии и фототрихограммы.
Метод обзорных фотографий (макросъёмка)
С помощью макросъёмки можно объективно оценить состояние волос и кожи головы пациента. Метод используется при проведении клинических исследований, а также при длительном лечении. Фотосъёмка проводится с применением стереотаксических устройств позиционирования.
Трихоскопия
Трихоскопию волос и скальпа проводят с помощью ручного дерматоскопа или светового видеомикроскопа (или видеокамеры). С помощью трихоскопии оценивают:
Дерматоскопические признаки андрогенетической алопеции (АГА):
Разность диаметров волосяного стержня более чем у 20 % волос — важный признак андрогенетической алопеции.
Феномен пустующих фолликулов — на коже волосистой части головы появляются жёлтые точки, которые соответствуют пустующим фолликулам. Цвет точек связан с тем, что расширенные фолликулярные устья заполнены себумом — кожным салом, который вырабатывают сальные железы.
Пигментация — неспецифический признак андрогенетической алопеции, который часто встречается. Это сетчатая, ячеистая пигментация поверхностного слоя кожи, хорошо заметная при 40–50-кратном увеличении. Пигментация вызвана повышенным воздействием солнечных лучей на кожу головы, недостаточно покрытую волосами.
Перипилярные знаки (перифолликулярная пигментация), также называемые перипилярными кольцами, выглядят как тёмный ореол размером около 1 мм вокруг фолликулярного устья, из которого выходит волос.
Фототрихограмма
Метод, помимо вышеперечисленных параметров, позволяет оценить соотношение волос в анагеновой и телогеновой фазах, а также процент веллусных и терминальных волос в разных фазах.
Для проведения фототрихограммы врач выбирает участок, расположенный в стандартной точке в лобно-теменной зоне.
На первом этапе фототрихограммы триммером сбривают волосы на участках размером 10х10 мм. Затем в зоне фототрихограммы ставится татуажная метка для проведения повторных исследований в той же области. Через 2-3 дня среди подбритых волос можно будет обнаружить отросшие анагеновые и оставшиеся прежней длины телогеновые волосы.
Диагноз андрогенетической алопеции ставится, если:
Для исключения исправимых причин алопеции могут назначаться лабораторные исследования:
Также важна история приёма лекарственных препаратов.
Лечение андрогенной алопеции
1. Специфические препараты:
Чтобы поддерживать рост волос, препарат принимают ежедневно в течение длительного времени.
Побочные эффекты: импотенция, потеря либидо, уменьшение количества спермы (у 2-3 % пациентов).
«Дутастерид» («Аводарт») блокирует 5-альфа-редуктазу 1, 2 типов, из-за чего снижается синтез ДГТ в коже и предстательной железе. Период полураспада у «Дутастерида» длиннее, поэтому его воздействие на половую функцию потенциально тяжелее и длительнее, чем у «Финастерида».
Кроме ингибиторов 5-альфа-редуктазы для лечения андрогенной алопеции используют блокаторы рецепторов к андрогенам («Флутамид»). Препарат влияет на либидо и размер молочных желёз: наблюдается гинекомастия (увеличение грудных желез), сперматогенез и снижение потенции, поэтому наряду с антиандрогенами рекомендуется применять стимуляторы потенции.
2. Неспецифические препараты: (наружные, введение методом электропорации, мезотерапия).
Миноксидил («Регейн») — чувствительный к аденозинтрифосфату (АТФ) активатор калиевых каналов, который стимулирует выработку VEGF (фактор роста эндотелия сосудов) в клетках дермального сосочка.
Ранние стадии облысения лечатся лучше, чем длительно существующая гладкая лысина. Лечение миноксидилом даёт первые результаты через 4 месяца и стабильный рост волос через 12 месяцев. Рост волос сохраняется всё время, пока пациент применяет миноксидил. При отмене препарата облысение начинается снова. Лекарство стимулирует волосяные фолликулы, увеличивает кровоток, продлевает активную стадию роста волоса. Также препарат приводит к сокращению числа телогеновых фолликулов и увеличению размера волосяного фолликула.
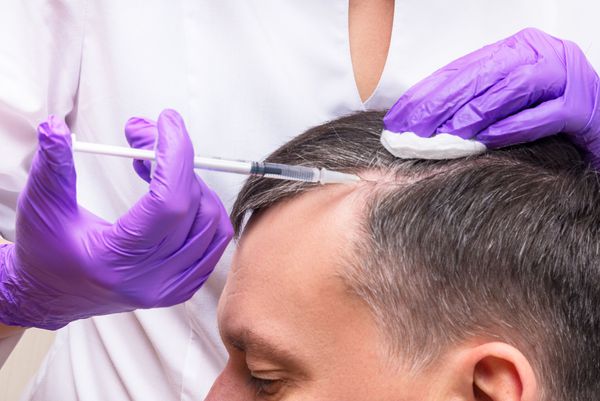
Инъекционные методы в лечении андрогенной алопеции
Используются техники поверхностного и глубокого наппажа, точечные инъекции или микропапулы, фракционная мезотерапия и фармакопунктура.
Техника наппажа, или внутрикожно-поверхностная мезотерапия, выполняется серией мелких и частых инъекций с минимальным объёмом вещества.
Микропапулы — техника более глубокого проникновения препарата, чем при наппаже. Активный коктейль вводится на глубину 1.5-2 мм, расстояние между проколами составляет около 10 мм.
Микропунктурное воздействие с помощью скальп-роллера. Скальп-роллер — это барабан, на поверхности которого размещено около 200 микроигл длиной 0,5 —1,0 мм. При прокатывании ролика по коже происходит её перфорация с образованием множества микроканалов, через которые нанесённые вещества проникают в глубокие слои кожи. Микротравмы служат пусковым моментом для развития местной воспалительной реакции, сопровождающейся выделением множества биологически активных соединений. Эти соединения стимулируют восстановительные процессы, выработку коллагена и эластина.
Фракционная мезотерапия предполагает одновременное выполнение множественных микроинъекций с помощью специального аппарата. При проведении процедуры в зоне облысения происходит мощная стимуляция роста волос за счёт усиления васкуляризации (образования новых кровеносных сосудов), повышения обменных процессов и активности деления клеток дермальных сосочков и образования матричных кератиноцитов волосяных фолликулов.
Перспективные инъекционные ингредиенты и терапевтические композиции для лечения алопеции:
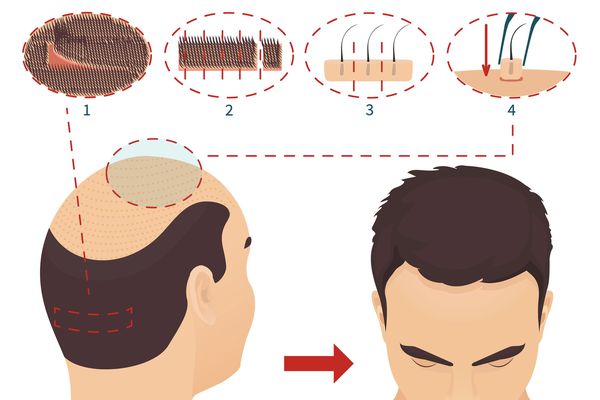
Хирургическое восстановление волосяного покрова
Хирургический метод состоит в перераспределение терминальных волос с целью закрыть какую-либо часть редеющего участка волосистой части головы. Количество волосяных фолликулов при этом остаётся неизменным. У мужчин трансплантаты из затылочной части головы пересаживают на редеющие участки при помощи специальных инструментов-панчей. Стандартной техникой считается пересадка фолликулярных юнитов, содержащих от 1 до 4 волос:
Оба метода имеют свои показания и могут комбинироваться. Опытные хирургические бригады могут значительно улучшить состояние волосистой кожи головы за 1 – 2 операционные сессии.
Повысить приживляемость волосяных фолликулов можно с помощью плазмотерапии — инъекций обогащённой тромбоцитами собственной плазмы пациента (PRP). Тромбоциты выделяют множество факторов роста, обладающих стимулирующим воздействием, в том числе и на клетки волосяных фолликулов.
Ожидания пациента должны быть реалистичными — трансплантация волос не прекращает облысение, волосам в зоне трансплантации нужна регулярная поддержка. Кроме того, пациент должен знать, что на донорском и реципиентном участках волосы могут временно выпадать — это реакция на хирургическое вмешательство. Пересаженные волосы начинают расти, как правило, через 3-4 месяца.
Осложнения после пересадки волос крайне редки. К ним можно отнести:
Прогноз. Профилактика
Современные сферы исследований и будущие методы лечебного воздействия — стволовые клетки фолликулярного происхождения и технологии культивирования тканей волосяного фолликула.