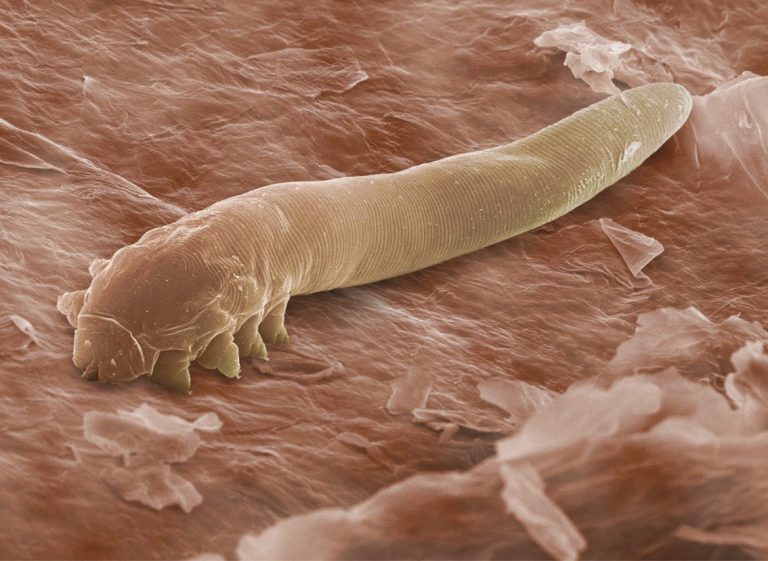
Чем лечить демодекс мазь
Это страшное слово «демодекоз». Что это такое и как его лечить?
Врачи-дерматологи довольно часто советуют своим пациентам сдать анализ на демодекоз. Что же это за болезнь и надо ли ее лечить?
По статистике, демодекоз можно найти на коже каждого двадцатого человека. Но распространенность его сильно зависит от возраста. У детей демодекоз практически не встречается, но чем старше человек, тем выше вероятность того, что на его коже присутствует клещ демодекс. По данным исследований, у людей старше 70 лет этот паразит обнаруживается в 95-100% случаев.
Этот клещик может долгое время жить на коже здорового человека, не причиняя ему никакого вреда. Но если у носителя снизится иммунитет и нарушится баланс кожной микрофлоры, демодекс не преминет этим воспользоваться. Стресс, усталость и разные болезни ослабляют нашу защиту, и паразит начинает атаку.
Как проявляется демодекоз?
Активное размножение демодекса можно распознать по красноте и зуду, возникающих преимущественно в Т-зоне лица или по линии роста ресниц. Но эти симптомы далеко не всегда выходят на первое место. Часто демодекоз маскируется под другие кожные заболевания. Он утяжеляет течение угревой болезни, розацеа, себорейного и периорального дерматита.
Заприметить этого клеща невооруженным глазом невозможно. Чтобы его рассмотреть, нужно сделать «скотч-пробу» или соскоб кожи, а потом рассмотреть его в микроскоп. Кроме того, многие врачи сейчас используют дерматоскоп – электронную «лупу», которая позволяет увидеть кожу в мельчайших подробностях без забора каких-либо материалов для анализа. Этот метод самый удобный, быстрый и безболезненный, но такой прибор есть не у каждого врача.
Надо ли лечить демодекоз?
Если есть какие-либо кожные проявления, лечить надо обязательно.
Во-вторых, нужно сделать все для восстановления нормальной защиты организма. Вы, конечно, уже устали слушать про то, что нужно правильно питаться, высыпаться, много гулять и распрощаться с вредными привычками. Мы не скажем здесь ничего нового – изменить свой образ жизни трудно, но если получится – вы удивитесь результату.
И, наконец, в-третьих, нужно избегать повторного инфицирования. Для этого следите за жирностью кожи, регулярно используйте хорошую косметику, и не трогайте лицо руками. Демодекс – он повсюду. К повторному заражению может привести даже короткое прикосновение к щеке другого человека или игра с любимой собакой.
А еще, как можно скорее выкидывайте старые кисточки и спонжи, перестирайте всю одежду и белье, тогда у вас действительно появится шанс избавиться от демодекса хотя бы на время.
Эффективность препаратов «Стоп Демодекс» в лечении демодекоза
Оригинальное название статьи: “Эффективность использования серии препаратов «Стоп Демодекс» в комплексном лечении больных демодекозом”
Притуло О.А., Нгема М.В., Прохоров Д.В., Смолиенко В.Н., Винцерская Г.А., Равлюк Д.А
ГУ «Крымский государственный медицинский университет им. С.И. Георгиевского»
Демодекоз – широко распространенное во всех климатических зонах земного шара хроническое паразитарное заболевание кожи человека и животных. Возбудителями его являются клещи – демодициды, представители наиболее приспособленной к паразитическому образу жизни группы Паукообразных, семейства Demodecidae [3,6,8,11,13,15].
В настоящее время доказано, что возбудителями демодекоза человека являются клещи Demodex folliculorum и Demodex brevis, принадлежащие к типу Членистоногих (Arthropoda), к классу Паукоподобных (Arachnida), роду Клещей (Acarina). Они являются представителями самостоятельного семейства Demodecidae из отряда Trombicliformes [1,2].
Демодекозом страдают и домашние животные. Поражение кошек и собак клещами Demodex cati (паразит кошек) и Demodex canis (паразит собак) вызывает заболевание, известное под названием красной железицы, которое может сопровождаться сильным воспалением волосяных фолликулов и сальных желез, выпадением волос, шелушением, утолщением кожи, образованием пустул, иногда фурункулов, генерализацией патологического процесса и даже заканчиваться смертью.
Согласно концепции жизненной схемы видов клещи Demodex folliculorum и Demodex brevis относятся к постоянным моноксенным кожным паразитам, кроме того клещи являются сингоспитальными, то есть паразитируют вместе на одном хозяине [5].
В соответствии с высоким уровнем топической и трофической специфичности возбудители демодекоза преимущественно поражают кожу в области носолабиальных складок, подбородка и век [7,9,14].
Demodex folliculorum наиболее часто – в 38% случаев встречается в области носа и наружного уха, в 30% – в области лба, в 29% – в периоральной области [10]. Что касается Demodex brevis, то его преимущественной локализацией является кожа верхней половины груди и шеи.
В зависимости от преобладания тех или иных симптомов определяют несколько клинических форм демодекоза. Одни исследователи выделяют эритематозно – сквамозную (или себорейную), папулезную, папуловезикулезную, пустулезную, розацеоподобную, комбинированную и малосимптомную формы.
Другие отмечают малосимптомную, эритематозно-сквамозную, акнеформную, розацеоморфную, сикозиформную, мелкоузелковую формы, третьи – эритематозную, пустулезную, папулезную, комбинированную формы. В зависимости от распространенности процесса А.А. Антоньев с соавт [1]. различают следущие формы демодекоза: ограниченную (с локализацией высыпаний преимущественно в складках и около углов глаз), диффузную, при которой поражается вся кожа лица; распространенную, когда воспалительный процесс выходит за пределы лица.
По течению заболевания выделяют острый, подострый и хронический рецидивирующий демодекоз. Согласно клинической картине выделили следующие формы демодекоза кожи: малосимптомную эритематозно– сквамозную, папулезную, пустулезную, комбинированную и кистозную [4].
Кроме того, выделяют несколько типов расположения эффлоресценций при демодекозе:
Клиническая картина демодекоза человека может напоминать клиническую картину розовых угрей, вульгарных угрей, фотодерматоза, себороида. Нередко на застойно-гиперемированном, слегка отечном, шелушащемся фоне при явлениях жирной себореи располагаются фолликулярные высыпания мелкопапулезного и мелкопустулезного типа. Также некоторыми исследователями отмечается, что клиническая картина демодекоза напоминает розовые угри, отождествляя демодекоз с розовыми угрями.
Материалы и методы исследований
На кафедре кожных и венерических болезней Крымского государственного медицинского университета им. С.И. Георгиевского. мы использовали как дополнительную наружную терапию серию препаратов «Стоп Демодекс», производства Украины, которая состоит из мягкого очищающего мыла для кожи лица, шампуня, лечебно-профилактического бальзама и геля для век. Активными компонентами препаратов являются метронидазол и березовый деготь, которые имеют выраженные акарицидные свойства по отношению к клещам Demodex folliculorum и Demodex brevis, а также бактерицидное и противовоспалительное действие. Экстракты коры белой ивы и гамамелиса, которые входят в состав препаратов, способствуют уменьшению секреции кожного сала за счет блокады фермента 5-альфа-редуктазы. Сверх критический – СО2 – экстракт ромашки содержит высокую концентрацию матрицина и азулена – мощных антигистаминных компонентов, которые практически мгновенно снимают покраснения. Витамин А стимулирует регенерацию тканей и способствует быстрому регрессу высыпаний без образования рубцов. Кроме того по данным ряда исследователей [12] при демодекозе наблюдаются иммунологические сдвиги и нарушение функции желудочно-кишечного тракта, что обуславливает целесообразность назначения капель «Стоп Демодекс» на основе растительных экстрактов. Так экстракт Эхинацеи пурпурной применяется в качестве мощного иммуностимулятора, и противовоспалительного средства. Применяется как вспомогательное средство при комплексном лечении различных кожных заболеваниях (демодекоз и акне). Календула лекарственная оказывает противовоспалительное, бактерицидное действие. Препараты календулы ускоряют процессы регенерации тканей и способствуют более быстрой эпителиации. Тысячелистник обыкновенный обладает общеукрепляющим, противоспазматическим, действием. Помогают они при желудочно-кишечных заболеваниях, особенно при язвенной болезни, улучшают обмен веществ.
Было обследовано 45 больных демодекозом. Диагноз был подтвержден лабораторным (микроскопическим исследованием). Наибольшее число наших клинических наблюдений составили женщины (67%), мужчины – 33% больных. Распределение исследуемых больных демодекозом по возрасту и полу представлено в таблице 1.
Распределение всех обследованных больных на подгруппы в зависимости от формы заболевания и превалирующего характера высыпных элементов в очагах поражения кожи было проведено по классификации:
На фоне стойкой красной или синюшно-красной застойной эритемы с обилием тонких и широких телеангиэктазий располагались характерные папулезные и пустулезные элементы. Чаще наблюдалась группировка папулезных элементов в бляшки синюшно-красного или синюшного цвета, на поверхности которых определялись мелкие (1–2 мм в диаметре) и крупные (до 5–6 мм. в диаметре) пустулезные элементы, а также гнойные и кровянисто–гнойные корочки.
Также мы обследовали всех больных на наличие специфического поражения глаз, нами учитывались данные анамнеза заболевания, клинической картины и лабораторного исследования, у всех больных делался забор секрета сальной железы волосяного фолликула ресничек, при обнаружении клеща больные направлялись на консультацию к окулисту.
В зависимости от формы поражения глаз больных демодекозом выделяли бессимптомное носительство, стертую форму, блефароконъюнктивит и эписклерит (табл.2).
Бессимптомное носительство отмечалось у 8 (17%) больных при котором диагноз верифицировался обнаружением угревой железицы на корнях ресниц и в выделениях сальных желез. Такие больные не предъявляли жалоб, однако, из анамнеза удалось выяснить, что ранее ими периодически отмечалось покраснение краев век, зуд и ощущение инородного тела в глазу.
Стертая форма демодекоза глаз наблюдалась у 4 (9%) больных, в данном случае наблюдалось: сильный зуд век, особенно по утрам после сна, резь в глазах, выпадение ресниц. При биомикроскопии выявлялись увеличенные и темные луковицы отдельных ресниц, полупрозрачные и цилиндрические муфты у их корней, иногда мелкие множественные папилломы, что типично для хронического блефарита. Демодекозный блефарит диагностировался у 3 (7%) больных и проявлялся более выраженными изменениями, чем стертые формы заболевания. Сначала появлялись очаговые поражения, локализующиеся вокруг ресниц, затем они распространялись и захватывали весь край века. Гиперемия конъюнктивы сопровождалось умеренным слизистым отделяемым, скапливающимся на краях век в виде желтоватых корочек.
Длительность заболевания демодекозом составляла от 4-х до 15 лет. Ранее все пациенты проходили курс лечения с использованием общей и местной терапии. Препараты «Стоп Демодекс» назначались как дополнительная терапия.
Лечение было назначено по такой схеме
Бальзам лечебно-профилактический «Стоп Демодекс»: наносился на очищенную кожу проблемных мест 2 раза в сутки в течение 45 дней.
Перед нанесением геля для век рекомендовалась обработка их края настойкой календулы или эвкалипта с помощью ватного диска, который смачивался в растворе. Процедура повторялась через 15 мин. В случае одновременного поражения слухового прохода, ушных раковин, бровей также рекомендуется обработка этих участков перед нанесением геля.
Гель для век «Стоп Демодекс» наносился на веки как можно ближе к зоне роста ресниц на 30 мин. Необходимо наносить дважды в сутки на протяжении 45 дней. Излишки геля удаляют с помощью ватного тампона.
При поражении волосистой части головы рекомендовалось мытье волос шампунем «Стоп Демодекс» 2 раза в неделю не менее 6 недель. Нанести на влажные волосы на 2–3 мин. Смыть водой.
В качестве общеукрепляющего средства, после окончания курса лечения рекомендовалось принимать, как диетическую добавку к рациону питания, капли на основе растительных экстрактов «Стоп Демодекс» на протяжении 30 дней по 30 капель 2 раза в день во время еды.
Результаты и обсуждения
Таким образом косплексная терапия с использованием серии препаратов «Стоп Демодекс» позволила значительно улучшить результаты лечения больных с демодекозом особенно с папуло-пустулезной клинической формой. От начала лечения на 6-7 день отмечалось умень
шение воспалительной реакции свежих элементов. На 15 день исчезал зуд кожи и уменьшилось количество высыпаний. Полный регресс высыпаний наблюдался через 4 недели лечения. После окончания лечения на 10 день лабораторно было подтверждено отсутствие клещей на участках кожи и в месте выведения протоков сальных желез, в области бровей и ресниц.
Выводы
Учитывая наличие клинико–лабораторных изменений при различных клинических формах демодекоза внедрён в практику научно–обоснованный комплекс лечения серией препаратов «Стоп Демодекс». Его эффективность прослеживается и при комплексном лечении, и при профилактике демодекоза. Наблюдается устранение самой причины появления заболевания – неконтролируемого размножения клеща Demodex, а также сильное противовоспалительное и восстановительное действие – быстрое устранение симптомов заболевания. В результате применения препаратов данной серии уже через несколько дней наблюдается значительное очищение кожи от очагов воспаления и в последствие полный регресс данного дерматоза.
Демодекоз
Рассмотрена проблема возникновения демодекоза, обсуждена роль клеща Demodex в формировании папул и пустул на коже лица, приведены методы диагностики и подходы к лечению пациентов, меры профилактики.
The problem of demodecosis occurrence was considered, the role of Demodex tick in formation of papula and pustula on the skin of the face was discussed, methods of the diagnostics and approaches to the treatment of the patients were given, as well as the preventive measures.
Папулопустулезные дерматозы, основной локализацией которых является кожа лица (акне, розацеа, периоральный дерматит), остаются актуальной проблемой в дерматовенерологии. Среди различных причин возникновения этих заболеваний определенная роль отводится паразитарной теории [1]. Согласно ей, формированию папул и пустул на коже лица способствует клещ-железница (Demodex). Клещ принадлежит роду Demodex, семейству Demodicidae, подотряда Trombidiformes, отряда Acariformes. Впервые клеща выявил F. Berger в ушной сере слухового прохода человека в 1841 году, в том же году F. Henle обнаружил клеща на коже человека. Через год, в 1842 году, G. Simon установил наличие паразита в волосяных фолликулах и впервые описал морфологические свойства, назвав их Acarus folliculorum (от греч. — «сальное животное»). Позже G. Simon (1842) и R. Owen (1843) отнесли найденных клещей к роду Demodex. Намного позднее, более чем через полвека, английский акаролог S. Hirst (1917–1923) выделил 21 вид и несколько подвидов клещей рода Demodex у животных. Впоследствии, изучая паразитирование клеща на коже человека, Л. Х. Акбулатова (1970) обнаружила и описала две формы: Demodex folliculorum longus и Demodex folliculorum brevis [2].
Демодекоз (Demodecosis) — распространенное хроническое заболевание, преимущественно кожи лица. По разным данным, заболеваемость демодекозом составляет от 2% до 5% и стоит на седьмом месте по частоте среди кожных болезней [3, 4]. В структуре акнеформных дерматозов демодекоз составляет 10,5% [5]. Частота осложнений демодекозом у больных розацеа встречается в 88,7%, а периоральным дерматитом в 58,8% случаев [6].
Клещи рода Demodex одинаково распространены среди всех рас и всех возрастных групп [7]. Описаны редкие случаи обнаружения клеща у новорожденных [8], и в целом у детей регистрируется невысокий уровень обсемененности. По всей вероятности, это связано с более низкой выработкой кожного сала у детей по сравнению с взрослыми людьми [9]. Так, у пациентов моложе 20 лет распространенность клещей Demodex составляет 13–20%, а к 70 годам увеличивается до 95–100% [6]. У больных после 45 лет активность клещей поддерживается возрастными изменениями кожи и желез, климактерическими гормональными перестройками, а также различной соматической патологией. Наибольшее количество случаев поражения демодекозом отмечается у людей в возрастной группе 20–40 лет [10]. В лабораторных исследованиях Demodex folliculorum longus выявляется чаще, чем Demodex folliculorum brevis [1], в соотношении у мужчин — 4:1, у женщин — 10:1 [11].
Этиология и патогенез демодекоза
Как демонстрируют многие исследования, даже при наличии на кожном покрове клещей, клиническая картина заболевания развивается не всегда. Исходя из этого, можно утверждать, что клещи рода Demodex являются условно-патогенными паразитами [7]. До настоящего времени не установлены точные причины, приводящие к патогенности клещей рода Demodex, существующие теории разнообразны и противоречивы [12].
Самое распространенное мнение, что одним из пусковых факторов развития заболевания является нарушение микрофлоры кожного покрова. Следуя данной теории, развитию патогенности клеща благоприятствуют изменения функций сальных желез с последующим изменением состава кожного сала и микробиоценоза, что приводит к дисбактериозу кожи. Пусковым фактором для развития заболевания является нарушение симбиоза коринобактерий и условно-патогенной микрофлоры [5], а также усиление микробной колонизации вследствие изменения количества поверхностных липидов [13].
Согласно мнению многих авторов, успех терапии метронидазолом, не обладающим прямым антипаразитарным действием, связан с тем, что Demodex проявляет свои патогенные свойства в качестве переносчика микробов и вирусов в более глубокие отделы волосяных фолликулов и сальных желез [14]. Дополнительным фактором для развития воспалительного гнойно-некротического процесса является возможность занесения патогенных пиококков и Pityrosporum spp. в глубокие слои фолликул и сальных желез при перемещении клещей [14, 15].
Благоприятным фактором для возникновения демодекоза является наличие очагов хронической инфекции, нарушения функций желудочно-кишечного тракта, печени, нервной системы, эндокринных желез, длительного применения топических кортикостероидов [18–20]. Многими авторами отмечена связь подъема заболеваемости в весенне-летний период с повышенной инсоляцией, изменением температуры внешней среды [18]. Скорее всего, это можно объяснить тем, что выработка витамина D под действием ультрафиолетового излучения вызывает повышенный синтез кателицидинов (LL-37), поддерживающих активность воспалительного процесса [21, 22].
Большую роль в развитии инвазии клещами рода Demodex играет реактивность иммунной системы. Ряд авторов показали, что Demodex folliculorum встречается чаще у пациентов декретированных групп, например, при гемодиализе и Т-клеточных лимфомах [23], первичном или вторичном иммунодефиците [24], вирусе иммунодефицита человека, острой лимфобластной лейкемии и других злокачественных новообразованиях [25], после кортикостероидной [26] или цитостатической терапии [27].
Фактором для развития клещевой инвазии, поддержания активности патологического процесса, а также неэффективности проводимой терапии, по мнению большинства авторов, является дисбаланс в цитокиновом каскаде [3, 13, 28–30]. Обнаружено наличие инфильтратов вокруг клещей Demodex из эозинофилов и типичных гранулем, состоящих из CD4+ Т-хелперов [31], повышение готовности лимфоцитов к апоптозу и увеличенное количество NK клеток с Fc-рецепторами [32], снижение абсолютного числа лимфоцитов и увеличение уровня IgM [33].
Клиническая картина заболевания
Источником заражения демодекозом является человек (больной или носитель) и домашние животные. Клещи паразитируют у собак, лошадей, крупного рогатого скота. Демодекоз может быть первичным и протекать как самостоятельное заболевание и вторичным, как следствие уже имеющихся болезней кожи (розацеа, периоральный дерматит, себорейный дерматит и др.) [34].
Основная локализация клещей — сальные железы кожи лица, ушных раковин, спины, груди, мейбомиевые железы, фолликулы кожи в области сосков, редко — в области спины [2]. Атипичные локализации, где может быть найден Demodex, — половой член, ягодицы, эктопические сальные железы, слизистая оболочка рта. N. Stcherbatchoff (1903), обнаружив клещей в ресничных фолликулах век человека, доказала роль клеща в развитии блефаритов и блефароконъюнктивитов. Этиопатогенетическое влияние клещей при заболеваниях глаз достаточно велико и в настоящее время описывается многими авторами [35].
Заболевание возникает внезапно. Субъективно у больных появляются ощущения зуда, жжения, ползания, распирания и жара. Патологический кожный процесс локализуется преимущественно в области Т-зоны лица. Классические клинические проявления демодекозной инфекции — Pityriasis folliculorum, сопровождаются ощущениями зуда и жара, кожа становится истонченной, приобретая вид папирусной бумаги [1]. Акнеформный тип характеризуется преобладанием папул на коже лица, а наличие папулопустулезных элементов и диффузной эритемы говорят о розацеоподобном типе [1]. Клиническая картина demodicosis gravis имеет схожесть с гранулематозной формой розацеа, также характеризующейся наличием гранулем в дерме [1].
Интересно, что разные виды клеща вызывают различную клиническую картину, что связано, предположительно, с размерами самих клещей. При обнаружении Demodex folliculorum чаще наблюдается эритема и десквамация эпителия, при выявлении Demodex brevis — симметричные папулопустулезные элементы [36].
При поражении глаз отмечается гиперкератоз с наличием чешуек на ресничном крае и «воротничка» вокруг ресниц [37, 38]. Пациенты жалуются на чувство зуда и ощущение инородного тела в глазах [39].
В научной литературе существует предположение о роли Demodex в формировании андрогенной алопеции [40]. Возможно, механизм развития облысения связан с формированием инфильтрата в волосяном фолликуле, вызванным присутствием клещей Demodex. Активированные воспалением Т-лимфоциты индуцируют синтез коллагена, что, в конечном счете, приводит к фиброзному перерождению волосяного фолликула [35].
Длительное хроническое течение демодекоза характеризуется утолщением кожи, чувством стягивания, уменьшением эластичности и мягкости, наличием серозных или кровянисто-гнойных корочек. Присоединение вторичной пиококковой инфекции сопровождается возникновением крупных пустул, нодулярных элементов, макроабсцессов, что может приводить к обезображиванию лица [34].
Диагностика демодекоза
Диагностика демодекоза может проводиться несколькими методами. Лабораторная диагностика является наиболее простым методом. В ходе нее составляется акарограмма, которая основывается на подсчете личинок, нимф, яиц и имаго. Клеща возможно обнаружить на поврежденном участке кожи, при экстракции содержимого фолликула или извлечении ресниц или бровей без повреждения волосяных фолликулов [41]. Исследуемый материал помещают на предметное стекло с 10% раствором щелочи (с целью определения активности клещей применяют глицерин), накрывают предметным стеклом и просматривают под малым увеличением микроскопа. Для более точного микроскопического подсчета обнаруженных клещей рекомендуется добавлять в исследуемый материал раствор красителя флюоресцеина [42]. Микроскопический метод является единственным для определения наличия клещей в волосяных фолликулах. Критерием клещевой активности служит количество более 5 взрослых особей, личинок или яиц на 1 см2 [34]. При диагностике демодекоза ресниц нормой считается обнаружение одного клеща на 2–4 ресницах [43].
Преимущество методики заключается в возможности анализа сразу нескольких участков поражения, а также извлечении клещей не только с поверхности кожного покрова, но и непосредственно из сальных желез. Здесь возникает другая проблема — не всегда удается добраться до клещей в глубине сальных желез. В связи с этим соскоб не является высокоинформативным методом и не доказывает отсутствие клещей [44]. К недостаткам метода также относятся травматизация эпителия, обследование небольших по величине участков поражения, относительная болезненность процедуры и дискомфорт пациентов после эпиляции [45].
Для оценки проводимой терапии делают повторные акарограммы, с целью подсчета количества и определения активности клещей [45]. Если в соскобе обнаружены исключительно продукты жизнедеятельности и пустые яйцевые оболочки, проводят повторное исследование, т. к. в процессе лечения Demodex перемещается в зоны, необработанные акарицидными средствами. В таких случаях чаще всего клещи локализуются у кромки волосистой части головы [5].
М. В. Камакина (2002) выявила достоверную статистическую вероятность отрицательного результата лабораторного анализа на наличие клещей на коже при выраженной клинической картине заболевания, которая составила 1,5% [47]. Следовательно, лабораторные методы не являются абсолютно достоверными.
Более информативным методом диагностики демодекоза является проведение кожной биопсии с последующей гистологией полученных препаратов. С этой целью пункционным (панч) или эксцизионным (скальпель) методом берут небольшой участок кожи, фиксируют его в течение суток 10% нейтральным раствором формалина, уплотняют парафином и окрашивают гематоксилин-эозином. Гистологическое исследование дает массу преимуществ. В частности, можно полностью посмотреть сальную железу и окружающие ее участки. При ретроспективном патоморфологическом исследовании биоптатов кожи головы в 15% случаев наблюдалось сочетание демодекоза с грибковыми, воспалительными поражениями, невусами, фиброзом [48]. Главным недостатком метода является травматизация кожи с образованием рубца, а также невозможность обследования большой поверхности кожного покрова [45].
В качестве диагностического инструмента для выявления Demodex R. Segal и соавт. (2010) предложили использовать дерматоскоп. Метод дерматоскопии позволяет визуализировать клещей на поверхности кожного покрова, а также расширенные сосуды кожи [49]. Другим неинвазивным методом оценки наличия клещей Demodex является применение оптической когерентной томографии, позволяющей в режиме реального времени оценить состояние кожи больных в двух проекциях [50].
С появлением конфокального лазерного микроскопа стал доступен новый метод обследования больных на наличие клещей Demodex. Конфокальная лазерная сканирующая микроскопия позволяет визуализировать поверхностные слои кожного покрова in vivo, а также получить объемное четырехмерное изображение [51]. Преимуществами метода является высокая информативность, неинвазивность и, как следствие, отсутствие дискомфорта у пациентов.
Лечение демодекоза
При выборе терапии демодекоза необходимо учитывать клиническую картину заболевания, тяжесть процесса, а также сопутствующую патологию пациента [52, 67–69].
До сих пор на протяжении многих лет самым эффективным препаратом в терапии демодекоза остается метронидазол, являющийся производным нитроимидазольной группы [53]. Метронидазол обладает выраженным противовоспалительным [22], противоотечным [54], иммуномодулирующим действием [55]. Стандартная схема лечения метронидазолом — 250 мг 3 раза в день в течение 2–4 недель [52].
Другим препаратом выбора является орнидазол, назначаемый по схеме 500 мг два раза в день курсами по 10 дней [52]. Препарат имеет как противопаразитарное, так и бактериостатическое действие, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [52, 56].
Наружная терапия также должна включать антипаразитарные средства. Наиболее часто используется метронидазол (Клион, Метрогил) в виде мази или геля 2%, применяемый в течение 14 дней. В качестве альтернативной терапии возможно применение мази бензилбензоат [1, 10, 43, 57].
С целью достижения элиминации клещей назначают акарицидные препараты. Из фармакологической группы пиретроидов, обладающих антипаразитарными свойствами, доказал свою эффективность перметрин [4, 58]. Небольшое количество мази тонким слоем наносят на пораженные участки кожи. Мазь смывают водой через 24 часа. В большинстве случаев достаточно однократного применения, но при недостаточной эффективности (появление новых элементов сыпи, сохранение зуда) процедуру рекомендуется повторить через 14 дней.
Хорошо переносится и не вызывает серьезных нежелательных лекарственных реакций препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонила бутоксида [18, 59].
При наличии папулопустулезных высыпаний показано назначение классических редуцирующих мазей и паст (цинк-ихтиоловая [60], 1–2% дегтярная и 1–2% ихтиоловая мази, 1% ихтиол-резорциновая паста) [61].
Некоторые авторы высоко оценивают терапевтическую эффективность геля Демотен (сера, гиалуроновая кислота, сок алоэ вера, поливинилпирролидон) [62].
Однако, несмотря на успешную терапию с применением классических средств, в практике дерматовенеролога все чаще встречаются резистентные к терапии и рецидивирующие формы демодекоза. В связи с этим разрабатываются новые методы и методики лечения. Например, Л. Р. Беридзе (2009) рекомендует использовать сочетанную методику криотерапии с кремом Розамет (метронидазол 1%) [57].
В случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [63].
При лечении демодекоза глаз используются антихолинэстеразные средства (холиномиметики): физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен [38]. Хорошие результаты лечения наблюдаются при применении Блефарогеля 1 и 2, Блефаролосьона [64].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше длин волн ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующей расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [65].
Меры профилактики сводятся к соблюдению общегигиенических правил, адекватного и рационального ухода за кожей лица, полноценного питания и отдыха. Важно применение защитных средств против ультрафиолетового излучения, а также ограничение пребывания на солнце [66].
Таким образом, несмотря на то, что демодекоз часто встречающееся заболевание, до сих пор не раскрыты этиологические факторы, приводящие к патогенности клеща, и не установлен точный механизм развития воспаления кожи, не оценена роль Demodex в возникновении воспалительных дерматозов на коже лица. Противоречивость мнений различных авторов вызывает много споров и вопросов, требующих дальнейшего исследования. Лечение антипаразитарными средствами не всегда эффективно и часто провоцирует развитие хронически резистентных к терапии форм.
Литература
А. А. Кубанов, доктор медицинских наук, профессор
Ю. А. Галлямова, доктор медицинских наук, профессор
А. С. Гревцева 1
ГБОУ ДПО РМАПО МЗ РФ, Москва
Демодекозный блефарит
Демодекозный блефарит — это проявление демодекоза век, заболевания из группы акариазов, вызывается активным размножением и паразитированием условно-патогенного клеща демодекса (железницы угревой).
Клещ демодекс (demodex) встречается у большинства людей всех возрастов, в пожилом возрасте он выявляется с вероятностью близкой к 100%. Ослабление иммунитета, болезни ЖКТ и другие причины могут вызвать активное размножение клеща и патогенное воздействие на организм человека.
Демодекоз на глазах и веках вызывают два вида паразитов: Demodex folliculorum обитает в волосяных фолликулах, а Demodex brevis в сальных железах (мейбомиевых и Цейса). О патогенном воздействии на человека говорит наличие более 5 взрослых клещей, личинок или яиц на 1 см² кожного покрова. При диагностике ресниц обнаружение более одного клеща на 2-4 ресницах говорит о патологии и риске возникновения демодекоза.
Клещ демодекс
Лечение и профилактика демодекозного блефарита
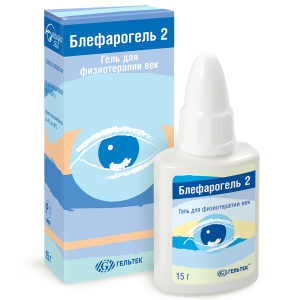
Демодекозный блефарит поддается лечению. Необходимо уменьшение или полное устранение популяции демодекса и лечение самого блефарита, вызванного деятельностью клеща. Блефарогель 2 обеспечивает максимально эффективный результат благодаря компонентам серы, которые имеют акарицидный эффект, очищают выводные протоки желез на краях век и значительно снижают популяцию клеща демодекс. Гиалуроновая кислота и алоэ вера увлажняют поверхность глаза, снимая проявления последствий демодекса, таких как: синдром сухого глаза, блефариты и т.д. Блефарогель 2 наносится массирующими движениями, которые дополнительно улучшают кровообращение и обменные процессы в области век, усиливая активное действие препарата.
Для профилактики демодекозного блефарита и устранения его последствий, нужно регулярно очищать кожу век от загрязнений. Для ухода за веками рекомендуем использовать блефарогель очищение и компрессы с блефаролосьоном или блефаросалфетки.
Выдержка из методических указаний «Гигиена век при синдроме сухого глаза и блефаритах различного генеза», автор Е.Г.Полунина
Клещи рода Demodex – условно патогенные микроорганизмы, обнаруживаются у 90% взрослых людей (в 72,5% случаев Demodex век сочетается с поражением кожи лица), однако заболевание возникает не у всех. Клещ размерами 0,2-0,5 мм обитает в протоках сальных и мейбомиевых желез, в устьях волосяных фолликулов человека и млекопитающих. Как правило, у большей части населения обнаруживается бессимптомное носительство клещей рода Demodex. Однако в условиях сниженного иммунитета, а также под влиянием различных негативных внешних факторов, таких как воздействие высоких температур, солнечное облучение, неблагоприятные бытовые и профессиональные условия, операции на глазном яблоке и внутренних факторов – заболевания нервной, сосудистой и эндокринной (например, сахарный диабет) систем, желудочно–кишечного тракта и печени, нарушений обменных процессов, возникает заболевание демодекоз. Демодекоз век при хроническом течении может вызывать конъюнктивиты, кератоконъюнктивиты и, как следствие, ДМЖ, сопровождающую блефарит – липидодефицитную форму ССГ.
Жалобы: как правило, пациенты жалуются на чувство жжения, зуд в области век, усиливающийся при действии тепла, покраснение век, ощущение “тяжести” век, ощущение дискомфорта и “сухости” глаз.
Биомикроскопия: края век утолщены, гиперемированы. Характерным признаком блефарита демодекозной этиологии является наличие на склеенных ресницах “белых муфт” или “воротничков” у основания ресниц. В дальнейшем развивается выраженное воспаление ресничных краев век, которые становятся утолщенными, покрасневшими. При длительном хроническом течении края век деформируются, возникает сглаженность переднего и заднего ребер свободного края век, следствием чего может стать трихиаз.
Лабораторное исследование ресниц на Demodex. Материалом для исследования клещей служат эпилированные ресницы, в количестве 3-4 с каждого века, которые помещают на предметное стекло в каплю глицерина, накрывают покрывным стеклом и микроскопируют. Диагноз демодекоз ставится на основании обнаружения любых фаз развития клеща при микроскопическом исследовании эпилированных ресниц.
Тесты на слезопродукцию и дисфункцию мейбомиевых желез. С целью диагностики ССГ и для решения вопроса о целесообразности назначения слезозаместительной терапии проводят тест Ширмера, снижение показателей которого свидетельствует о нарушении секреции водной фазы слезной пленки, а также компрессионную пробу и пробу на ВРСП. Изменение показателей этих тестов является следствием ДМЖ и показанием для проведения слезозаместительной терапии.
Гигиена век проводится с целью очищения поверхности век, для купирования воспалительного процесса и токсико-аллергической реакции, возникающей вследствие жизнедеятельности клеща. Гигиенические процедуры включают:
• теплые компрессы с Блефаросалфеткой / Блефаролосьоном;
• самомассаж век с Блефарогелем 2 по схеме.
Физиотерапия проводится с целью улучшения оттока секрета из мейбомиевых желез в виде фонофореза с Блефарогелем 2.
Медикаментозная терапия
Алгоритм медикаментозной терапии зависит от клинических проявлений, степени распространенности патологического процесса. В зависимости от показаний назначают следующие группы препаратов:
• противомикробные (Метронидазол) применяются системно и местно. Курс лечения 4-6 недель;
• антибиотики (тетрациклновая мазь, Тобрекс, Ципромед, и др.) назначаются при наличии признаков
присоединения бактериальной инфекции. Курс 7–10 дней;
• антисептики (Витабакт, Окомистин и др.) как профилактика вторичной инфекции. Курс 7-10 дней;
• нестероидные противовоспалительные препараты (Дикло-ф, Индоколлир и др.) – при наличии
признаков хронического блефароконъюнктивита небактериальной этиологии. Курс 7-10 дней;
• антигистаминные препараты (Опатанол, Лекролин и др.) назначаются при наличии признаков
аллергической и токсико-аллергической реакции. Курс 7–10 дней;
• слезозаменители (Хило-Комод, Хиломакс-Комод, Систейн Ультра и др.). Показанием для их назначения являются жалобы на ощущение “сухости” и дискомфорта в глазах, ДМЖ по компрессионной пробе, снижение показателей теста Ширмера и ВРСП. Курс 1–2 месяца.
Рекомендуют проконсультироваться у гастроэнтеролога, дерматолога, диетолога (исключить из пищи острое, соленое, кислое). Ограничить посещение бани и сауны. Учитывая хронический характер течения заболевания, рекомендуют проведение повторных курсов гигиены век с назначением слезозаменителей.
Стероидные препараты в лечении демодекозного блефарита не применяются, так как они снижают местный иммунитет и повышают численность клещей.
При осмотре пациентов с демодекозным блефаритом очень важно оценивать состояние кожных покровов лица на предмет распространенности демодекозного процесса, а также выявления признаков розацеи – хронического рецидивирующего заболевания кожи лица, встречающегося преимущественно у женщин после менопаузы. В основе патогенеза лежат ангиотрофоневротические расстройства – в зоне иннервации тройничного нерва изменяется тонус поверхностных сосудов кожи, прежде всего, венозного русла. Для лечения воспалительных процессов в области лица рекомендуется использовать Демотен (Гельтек-Медика, Россия), который содержит большую концентрацию препаратов серы, чем в Блефарогеле 2.
Чем лечить демодекс мазь
ГБУ РО «КБ им. Н.А.Семашко»
Врач-офтальмолог высшей категории Никулина Ольга Юрьевна
Демодекоз – железничный клещ, железница, угрица, паразитирует в сальных железах и железах хряща век, а также волосяных фолликулах человека и млекопитающих. Размер клеща варьируется от 0.1 – 0.4 мм. Паразитирует Dуmodex hominis только у человека, вне хозяина размножаться не может. Цикл развития происходит на одном месте, равен 15 суток.
Клещ может длительно существовать вне организма человека:
Деготь, сероуглерод, эфир, хлороформ убивает его моментально, спирт 96% через 3-4 минуты, спиртовой раствор салициловой кислоты через 2 минуты.
Поражение глаз при демодекозе.
У пациентов молодого возраста с хорошим иммунитетом заболевание клинически никак не проявляется, расценивается как бессимптомное носительство.
Заболевание может развиться в результате нарушения нервных, сосудистых, эндокринных, аллергических процессов, хронических очагов инфекции (кариес, фарингиты, гаймориты). Клещ встречается в домашней пыли и на шерсти животных. Из факторов внешней среды должен быть выделен сезонный фактор – весенняя активизация клеща может быть связана со снижением иммунитета, летом провоцирующим моментом может быть высокая температура, ведущая к расширению пор кожи и усилению секреции потовых и сальных желез. Загрязнение кожи лица и недостаточное ее очищение могут вызвать присоединение вторичной инфекции, например, воспаления.
В глазных формах демодекоза выявляют:
При блефароконъюктивите определяется утолщение края века, шелушение, корочки по краям века желтоватого цвета. При присоединении вторичной инфекции образуются гнойнички на краю века и язвочки. Диагностика проводится путем исследования не менее четырех ресниц под микроскопом. Наличие одного-двух клещей на десяти ресницах является нормой, и лечения не требует.
Профилактика демодекоза сводится к лечению основных заболеваний, ослабляющих организм, а также выявлением и лечением больных с аллергическими реакциями.
В домашних условиях при лечении демодекоза, утром, после сна, лицо тщательно промывают теплой водой с детским или дегтярным мылом, также можно проводить щелочные умывания, с раствором соды (одна чайная ложка на стакан воды). Назначение лекарственных препаратов должно быть обязательно согласовано с врачом-офтальмологом. Самолечение и употребление лекарственных препаратов без назначения специалиста может негативно отразиться на здоровье пациента.
Эффективные результаты получены при комбинированном применении местного и общего лечения, в сочетании с массажем и обработкой края век спиртовым раствором. Тугим тампоном обезжиривают кожу век и очищают ее от чешуек, затем, на очищенную поверхность накладывают мазь. Такую обработку век рекомендовано проводить ежедневно, один-два раза в сутки, после умывания, в течение полутора-двух месяцев, особенно в летнее время. При блефарите с обильным отделяемым, рекомендован массаж век, проводимый два раза в неделю. При присоединении вторичных инфекций назначают глазные капли, содержащие антибиотики, кортикостероиды.
Таким образом, курс лечения демодекоза составляет 25 – 30 дней, с повторным лечением через два – три месяца, два – три раза в год.
Важно отметить, что лечение демодекоза необходимо проводить совместно с врачом-дерматологом и терапевтом.
Основными мерами профилактики в борьбе с демодекозом является соблюдение общегигиенических норм, как в быту, так и в общественных местах; соблюдение простых правил гигиены и уход за кожей лица может предотвратить развитие болезни.
Демодекоз на лице человека: схема лечения, препараты и мази
Демодекс – клещ, как правило, паразитирующий сальные железы и волосяные фолликулы млекопитающих. Подкожного клеща такого вида можно разглядеть только под микроскопом. Но, несмотря на свои маленькие размеры, он представляет серьезную опасность для человека. В результате жизнедеятельности демодекса, при создании идеальных для него условий, на коже возникают продолжительные воспалительные процессы — демодекоз.

Причины возникновения заболевания
Железничный клещ-демодекс имеет прочную защитную оболочку, благодаря которой он очень устойчив, делая процесс лечения достаточно сложным и длительным по времени. Основными причинами возникновения демодекоза у человека являются:
Исследования показали, что это заболевание возникает чаще у женщин с проблемами щитовидной железы и у мужчин, имеющих аденому простаты.
Симптомы демодекоза
При создании комфортных условий для жизнедеятельности этого вида подкожных клещей в течение продолжительного времени, человек, который плохо ухаживает за кожей, получает заболевание под названием демодекоз. Симптомы этого заболевания следующие:
Лечение демодекоза
Для выявления демодекса берут соскоб с воспаленного участка кожи. Перед анализом нельзя применять косметику. Схема лечения демодекоза — это сложный и длительный процесс, который требует терпения и строгого соблюдения всех назначений врача. Длительность лечения до полного выздоровления может занимать до полугода.
Медикаментозное лечение от клеща-демодекса подразумевает повышение защитных свойств организма и устранение клеща-возбудителя заболевания. Для повышения защитных свойств доктор выписывает мази, антигистаминные препараты, шампуни, в состав которых входит метронидазол. Эти средства можно использовать для домашнего лечения заболевания. Если улучшений не наблюдается, то применяют орнидазол.

Пораженные участки кожи протирают настойками календулы или эвкалипта, затем наносят мазь пренацид или демалан. Демалан является хорошим средством для удаления клеща-демодекса. Хорошим лекарством послужит молочко демодекс комплекс. Также для лечения применяют озонотерапию и магнитную терапию. При поражении век можно использовать репейное масло, для быстрого роста ресниц и массаж век. В случае возникновения гнойного блефарита врачами назначаются такие антибиотики как колбиоцин, эубетал-антибиотик.
Существует множество народных методов лечения демодекса. Один из них заключается в отказе от приема в пищу соленого, острого, жирного. Прием таблеток трихопола в следующем порядке: в первые десять дней по одной таблетке три раза, потом перерыв три дня; в следующие десять дней – по одной таблетке в день, неделя перерыв и в последующие десять дней – по одной таблетке два раза в день. Одновременно с этим использовать мазь Бензилбензоат, мазать пораженные участки три раза в день. При таком лечении кожа восстановится через четырнадцать дней. Еще одно народное средство говорит о применении стрептоцида. Таблетки растереть до порошка и протереть им предварительно распаренное лицо.
Профилактика
Чтобы избежать повторного заражения данным видом подкожных клещей, необходимо выполнять некоторые правила:
Демодекоз
Рассмотрена проблема возникновения демодекоза, обсуждена роль клеща Demodex в формировании папул и пустул на коже лица, приведены методы диагностики и подходы к лечению пациентов, меры профилактики.
The problem of demodecosis occurrence was considered, the role of Demodex tick in formation of papula and pustula on the skin of the face was discussed, methods of the diagnostics and approaches to the treatment of the patients were given, as well as the preventive measures.
Папулопустулезные дерматозы, основной локализацией которых является кожа лица (акне, розацеа, периоральный дерматит), остаются актуальной проблемой в дерматовенерологии. Среди различных причин возникновения этих заболеваний определенная роль отводится паразитарной теории [1]. Согласно ей, формированию папул и пустул на коже лица способствует клещ-железница (Demodex). Клещ принадлежит роду Demodex, семейству Demodicidae, подотряда Trombidiformes, отряда Acariformes. Впервые клеща выявил F. Berger в ушной сере слухового прохода человека в 1841 году, в том же году F. Henle обнаружил клеща на коже человека. Через год, в 1842 году, G. Simon установил наличие паразита в волосяных фолликулах и впервые описал морфологические свойства, назвав их Acarus folliculorum (от греч. — «сальное животное»). Позже G. Simon (1842) и R. Owen (1843) отнесли найденных клещей к роду Demodex. Намного позднее, более чем через полвека, английский акаролог S. Hirst (1917–1923) выделил 21 вид и несколько подвидов клещей рода Demodex у животных. Впоследствии, изучая паразитирование клеща на коже человека, Л. Х. Акбулатова (1970) обнаружила и описала две формы: Demodex folliculorum longus и Demodex folliculorum brevis [2].
Демодекоз (Demodecosis) — распространенное хроническое заболевание, преимущественно кожи лица. По разным данным, заболеваемость демодекозом составляет от 2% до 5% и стоит на седьмом месте по частоте среди кожных болезней [3, 4]. В структуре акнеформных дерматозов демодекоз составляет 10,5% [5]. Частота осложнений демодекозом у больных розацеа встречается в 88,7%, а периоральным дерматитом в 58,8% случаев [6].
Клещи рода Demodex одинаково распространены среди всех рас и всех возрастных групп [7]. Описаны редкие случаи обнаружения клеща у новорожденных [8], и в целом у детей регистрируется невысокий уровень обсемененности. По всей вероятности, это связано с более низкой выработкой кожного сала у детей по сравнению с взрослыми людьми [9]. Так, у пациентов моложе 20 лет распространенность клещей Demodex составляет 13–20%, а к 70 годам увеличивается до 95–100% [6]. У больных после 45 лет активность клещей поддерживается возрастными изменениями кожи и желез, климактерическими гормональными перестройками, а также различной соматической патологией. Наибольшее количество случаев поражения демодекозом отмечается у людей в возрастной группе 20–40 лет [10]. В лабораторных исследованиях Demodex folliculorum longus выявляется чаще, чем Demodex folliculorum brevis [1], в соотношении у мужчин — 4:1, у женщин — 10:1 [11].
Этиология и патогенез демодекоза
Как демонстрируют многие исследования, даже при наличии на кожном покрове клещей, клиническая картина заболевания развивается не всегда. Исходя из этого, можно утверждать, что клещи рода Demodex являются условно-патогенными паразитами [7]. До настоящего времени не установлены точные причины, приводящие к патогенности клещей рода Demodex, существующие теории разнообразны и противоречивы [12].
Самое распространенное мнение, что одним из пусковых факторов развития заболевания является нарушение микрофлоры кожного покрова. Следуя данной теории, развитию патогенности клеща благоприятствуют изменения функций сальных желез с последующим изменением состава кожного сала и микробиоценоза, что приводит к дисбактериозу кожи. Пусковым фактором для развития заболевания является нарушение симбиоза коринобактерий и условно-патогенной микрофлоры [5], а также усиление микробной колонизации вследствие изменения количества поверхностных липидов [13].
Согласно мнению многих авторов, успех терапии метронидазолом, не обладающим прямым антипаразитарным действием, связан с тем, что Demodex проявляет свои патогенные свойства в качестве переносчика микробов и вирусов в более глубокие отделы волосяных фолликулов и сальных желез [14]. Дополнительным фактором для развития воспалительного гнойно-некротического процесса является возможность занесения патогенных пиококков и Pityrosporum spp. в глубокие слои фолликул и сальных желез при перемещении клещей [14, 15].
Благоприятным фактором для возникновения демодекоза является наличие очагов хронической инфекции, нарушения функций желудочно-кишечного тракта, печени, нервной системы, эндокринных желез, длительного применения топических кортикостероидов [18–20]. Многими авторами отмечена связь подъема заболеваемости в весенне-летний период с повышенной инсоляцией, изменением температуры внешней среды [18]. Скорее всего, это можно объяснить тем, что выработка витамина D под действием ультрафиолетового излучения вызывает повышенный синтез кателицидинов (LL-37), поддерживающих активность воспалительного процесса [21, 22].
Большую роль в развитии инвазии клещами рода Demodex играет реактивность иммунной системы. Ряд авторов показали, что Demodex folliculorum встречается чаще у пациентов декретированных групп, например, при гемодиализе и Т-клеточных лимфомах [23], первичном или вторичном иммунодефиците [24], вирусе иммунодефицита человека, острой лимфобластной лейкемии и других злокачественных новообразованиях [25], после кортикостероидной [26] или цитостатической терапии [27].
Фактором для развития клещевой инвазии, поддержания активности патологического процесса, а также неэффективности проводимой терапии, по мнению большинства авторов, является дисбаланс в цитокиновом каскаде [3, 13, 28–30]. Обнаружено наличие инфильтратов вокруг клещей Demodex из эозинофилов и типичных гранулем, состоящих из CD4+ Т-хелперов [31], повышение готовности лимфоцитов к апоптозу и увеличенное количество NK клеток с Fc-рецепторами [32], снижение абсолютного числа лимфоцитов и увеличение уровня IgM [33].
Клиническая картина заболевания
Источником заражения демодекозом является человек (больной или носитель) и домашние животные. Клещи паразитируют у собак, лошадей, крупного рогатого скота. Демодекоз может быть первичным и протекать как самостоятельное заболевание и вторичным, как следствие уже имеющихся болезней кожи (розацеа, периоральный дерматит, себорейный дерматит и др.) [34].
Основная локализация клещей — сальные железы кожи лица, ушных раковин, спины, груди, мейбомиевые железы, фолликулы кожи в области сосков, редко — в области спины [2]. Атипичные локализации, где может быть найден Demodex, — половой член, ягодицы, эктопические сальные железы, слизистая оболочка рта. N. Stcherbatchoff (1903), обнаружив клещей в ресничных фолликулах век человека, доказала роль клеща в развитии блефаритов и блефароконъюнктивитов. Этиопатогенетическое влияние клещей при заболеваниях глаз достаточно велико и в настоящее время описывается многими авторами [35].
Заболевание возникает внезапно. Субъективно у больных появляются ощущения зуда, жжения, ползания, распирания и жара. Патологический кожный процесс локализуется преимущественно в области Т-зоны лица. Классические клинические проявления демодекозной инфекции — Pityriasis folliculorum, сопровождаются ощущениями зуда и жара, кожа становится истонченной, приобретая вид папирусной бумаги [1]. Акнеформный тип характеризуется преобладанием папул на коже лица, а наличие папулопустулезных элементов и диффузной эритемы говорят о розацеоподобном типе [1]. Клиническая картина demodicosis gravis имеет схожесть с гранулематозной формой розацеа, также характеризующейся наличием гранулем в дерме [1].
Интересно, что разные виды клеща вызывают различную клиническую картину, что связано, предположительно, с размерами самих клещей. При обнаружении Demodex folliculorum чаще наблюдается эритема и десквамация эпителия, при выявлении Demodex brevis — симметричные папулопустулезные элементы [36].
При поражении глаз отмечается гиперкератоз с наличием чешуек на ресничном крае и «воротничка» вокруг ресниц [37, 38]. Пациенты жалуются на чувство зуда и ощущение инородного тела в глазах [39].
В научной литературе существует предположение о роли Demodex в формировании андрогенной алопеции [40]. Возможно, механизм развития облысения связан с формированием инфильтрата в волосяном фолликуле, вызванным присутствием клещей Demodex. Активированные воспалением Т-лимфоциты индуцируют синтез коллагена, что, в конечном счете, приводит к фиброзному перерождению волосяного фолликула [35].
Длительное хроническое течение демодекоза характеризуется утолщением кожи, чувством стягивания, уменьшением эластичности и мягкости, наличием серозных или кровянисто-гнойных корочек. Присоединение вторичной пиококковой инфекции сопровождается возникновением крупных пустул, нодулярных элементов, макроабсцессов, что может приводить к обезображиванию лица [34].
Диагностика демодекоза
Диагностика демодекоза может проводиться несколькими методами. Лабораторная диагностика является наиболее простым методом. В ходе нее составляется акарограмма, которая основывается на подсчете личинок, нимф, яиц и имаго. Клеща возможно обнаружить на поврежденном участке кожи, при экстракции содержимого фолликула или извлечении ресниц или бровей без повреждения волосяных фолликулов [41]. Исследуемый материал помещают на предметное стекло с 10% раствором щелочи (с целью определения активности клещей применяют глицерин), накрывают предметным стеклом и просматривают под малым увеличением микроскопа. Для более точного микроскопического подсчета обнаруженных клещей рекомендуется добавлять в исследуемый материал раствор красителя флюоресцеина [42]. Микроскопический метод является единственным для определения наличия клещей в волосяных фолликулах. Критерием клещевой активности служит количество более 5 взрослых особей, личинок или яиц на 1 см2 [34]. При диагностике демодекоза ресниц нормой считается обнаружение одного клеща на 2–4 ресницах [43].
Преимущество методики заключается в возможности анализа сразу нескольких участков поражения, а также извлечении клещей не только с поверхности кожного покрова, но и непосредственно из сальных желез. Здесь возникает другая проблема — не всегда удается добраться до клещей в глубине сальных желез. В связи с этим соскоб не является высокоинформативным методом и не доказывает отсутствие клещей [44]. К недостаткам метода также относятся травматизация эпителия, обследование небольших по величине участков поражения, относительная болезненность процедуры и дискомфорт пациентов после эпиляции [45].
Для оценки проводимой терапии делают повторные акарограммы, с целью подсчета количества и определения активности клещей [45]. Если в соскобе обнаружены исключительно продукты жизнедеятельности и пустые яйцевые оболочки, проводят повторное исследование, т. к. в процессе лечения Demodex перемещается в зоны, необработанные акарицидными средствами. В таких случаях чаще всего клещи локализуются у кромки волосистой части головы [5].
М. В. Камакина (2002) выявила достоверную статистическую вероятность отрицательного результата лабораторного анализа на наличие клещей на коже при выраженной клинической картине заболевания, которая составила 1,5% [47]. Следовательно, лабораторные методы не являются абсолютно достоверными.
Более информативным методом диагностики демодекоза является проведение кожной биопсии с последующей гистологией полученных препаратов. С этой целью пункционным (панч) или эксцизионным (скальпель) методом берут небольшой участок кожи, фиксируют его в течение суток 10% нейтральным раствором формалина, уплотняют парафином и окрашивают гематоксилин-эозином. Гистологическое исследование дает массу преимуществ. В частности, можно полностью посмотреть сальную железу и окружающие ее участки. При ретроспективном патоморфологическом исследовании биоптатов кожи головы в 15% случаев наблюдалось сочетание демодекоза с грибковыми, воспалительными поражениями, невусами, фиброзом [48]. Главным недостатком метода является травматизация кожи с образованием рубца, а также невозможность обследования большой поверхности кожного покрова [45].
В качестве диагностического инструмента для выявления Demodex R. Segal и соавт. (2010) предложили использовать дерматоскоп. Метод дерматоскопии позволяет визуализировать клещей на поверхности кожного покрова, а также расширенные сосуды кожи [49]. Другим неинвазивным методом оценки наличия клещей Demodex является применение оптической когерентной томографии, позволяющей в режиме реального времени оценить состояние кожи больных в двух проекциях [50].
С появлением конфокального лазерного микроскопа стал доступен новый метод обследования больных на наличие клещей Demodex. Конфокальная лазерная сканирующая микроскопия позволяет визуализировать поверхностные слои кожного покрова in vivo, а также получить объемное четырехмерное изображение [51]. Преимуществами метода является высокая информативность, неинвазивность и, как следствие, отсутствие дискомфорта у пациентов.
Лечение демодекоза
При выборе терапии демодекоза необходимо учитывать клиническую картину заболевания, тяжесть процесса, а также сопутствующую патологию пациента [52, 67–69].
До сих пор на протяжении многих лет самым эффективным препаратом в терапии демодекоза остается метронидазол, являющийся производным нитроимидазольной группы [53]. Метронидазол обладает выраженным противовоспалительным [22], противоотечным [54], иммуномодулирующим действием [55]. Стандартная схема лечения метронидазолом — 250 мг 3 раза в день в течение 2–4 недель [52].
Другим препаратом выбора является орнидазол, назначаемый по схеме 500 мг два раза в день курсами по 10 дней [52]. Препарат имеет как противопаразитарное, так и бактериостатическое действие, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [52, 56].
Наружная терапия также должна включать антипаразитарные средства. Наиболее часто используется метронидазол (Клион, Метрогил) в виде мази или геля 2%, применяемый в течение 14 дней. В качестве альтернативной терапии возможно применение мази бензилбензоат [1, 10, 43, 57].
С целью достижения элиминации клещей назначают акарицидные препараты. Из фармакологической группы пиретроидов, обладающих антипаразитарными свойствами, доказал свою эффективность перметрин [4, 58]. Небольшое количество мази тонким слоем наносят на пораженные участки кожи. Мазь смывают водой через 24 часа. В большинстве случаев достаточно однократного применения, но при недостаточной эффективности (появление новых элементов сыпи, сохранение зуда) процедуру рекомендуется повторить через 14 дней.
Хорошо переносится и не вызывает серьезных нежелательных лекарственных реакций препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонила бутоксида [18, 59].
При наличии папулопустулезных высыпаний показано назначение классических редуцирующих мазей и паст (цинк-ихтиоловая [60], 1–2% дегтярная и 1–2% ихтиоловая мази, 1% ихтиол-резорциновая паста) [61].
Некоторые авторы высоко оценивают терапевтическую эффективность геля Демотен (сера, гиалуроновая кислота, сок алоэ вера, поливинилпирролидон) [62].
Однако, несмотря на успешную терапию с применением классических средств, в практике дерматовенеролога все чаще встречаются резистентные к терапии и рецидивирующие формы демодекоза. В связи с этим разрабатываются новые методы и методики лечения. Например, Л. Р. Беридзе (2009) рекомендует использовать сочетанную методику криотерапии с кремом Розамет (метронидазол 1%) [57].
В случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [63].
При лечении демодекоза глаз используются антихолинэстеразные средства (холиномиметики): физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен [38]. Хорошие результаты лечения наблюдаются при применении Блефарогеля 1 и 2, Блефаролосьона [64].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше длин волн ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующей расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [65].
Меры профилактики сводятся к соблюдению общегигиенических правил, адекватного и рационального ухода за кожей лица, полноценного питания и отдыха. Важно применение защитных средств против ультрафиолетового излучения, а также ограничение пребывания на солнце [66].
Таким образом, несмотря на то, что демодекоз часто встречающееся заболевание, до сих пор не раскрыты этиологические факторы, приводящие к патогенности клеща, и не установлен точный механизм развития воспаления кожи, не оценена роль Demodex в возникновении воспалительных дерматозов на коже лица. Противоречивость мнений различных авторов вызывает много споров и вопросов, требующих дальнейшего исследования. Лечение антипаразитарными средствами не всегда эффективно и часто провоцирует развитие хронически резистентных к терапии форм.
Литература
А. А. Кубанов, доктор медицинских наук, профессор
Ю. А. Галлямова, доктор медицинских наук, профессор
А. С. Гревцева 1
ГБОУ ДПО РМАПО МЗ РФ, Москва