Чем лечить дерматит при беременности 3 триместр
Атопический дерматит у беременных
Принципиально важным для беременных. Страдающих Атопическим Дерматитом (далее по тексту «АД»), представляется строгое соблюдение режима сна, отдыха, приема пищи. Необходимо полностью исключить контакт со средствами для мытья посуды. предметами бытовой химии. Обстановка в комнате, где беременная проводит основное время, должна быть «спартанской», т.е минимум мебели, ежедневно проводиться влажная уборка проветривание.
Рекомендуется воздержаться от применения антигистаминных препаратов, особенно на ранних сроках. В особо тяжелых случаях возможно использование лоратодина, но под контролем врача.
Питание беременной должно быть полноценным, поэтому назначение очень жесткой диеты не требуется, однако давать полную пищевую свободу тоже нельзя. Обычно бывает достаточно элиминационной диеты (т.е. устранение из пищевого рациона продуктов, на которые пациентка отмечает аллергические реакции) и ограничение агрессивной для ЖКТ пищи.
Для коррекции состояния ЖКТ применяют обычно желчегонные и гепатопротективные препараты («Хофитол», «Гепабене Эссенциале»), пробиотики т.к. длительное применение беременной женщиной пробиотиков снижает риск развития у ребенка АД. Нормализация деятельности желчевыводящих путей благоприятно влияет на кожу, поэтому целесообразно использование препаратов из артишоков («Хофитол»). Но только после консультации врача.
Беременным с АД необходимо придерживаться охранительного режима для кожи, регулярно использовать эмоленты (при обострении АД желательно, чтобы препарат сдержал противозудные и заживляющие компоненты). Предпочтение следует отдавать линиям аптечной косметики по причине отсутствия в них красителей и отдушек, сбалансированного состава. Препараты базового ухода: «Эмолиум», «Сенсадерм», «Ля Рош Позе», «Урьяж Топи» крем, «Биодерма». Для очищения кожи применяются моющие средства с кислым pH и кремовой добавкой / «мыло без мыла».
При АД существуют несколько механизмов нарушения кожного барьера, поэтому средство базового ухода должно содержать натуральный увлажняющий фактор, липиды, обладать противозудным действием. Всем этим требованиям удовлетворяют указанные выше, линии ухода.
Кремы предназначены для нанесения на небольшие участки кожи и имеют более насыщенную структуру, а эмульсии удобны для нанесения на распространенные поражения.
Кроме увлажняюще-ожиряющих препаратов, все косметические линии включают средства гигиены: кремовые гели для умывания, эмульсию для ванн, очищающие масла для ванн. Они применяются как в период обострения, так и в период ремиссии заболевания.
В случаях выраженного обострения допустимо, с осторожностью, короткие курсы топических стероидов: «Элоком», «Адвантан», «Локоид», только после консультации врача! При легких обострениях применяется крем «Локобейз Рипеа» лучше на ночь, 1 раз в сутки.
Во всех случаях АД, как при обострении, так и ремиссии, необходимо регулярное использование средств базового ухода. Это позволит не только улучшить физиологическое состояние кожи, но и уменьшить риск развития как бактериальных, так и грибковых осложнений заболевания.
Аллергия при беременности: влияние аллергии на плод
Эпидемиологические данные показывают, что 15-30% женщин детородного возраста страдают аллергическими заболеваниями. Аллергия часто ухудшается во время беременности и может осложнить ее течение.
Аллергия при беременности
Аллергия может представлять собой группу симптомов заболевания, вызванных контактом с факторами окружающей среды, которые у здоровых людей не вызывают появление аллергических реакций. Воздействие внешних факторов, называемых аллергенами, активирует иммунные механизмы у аллергика. После этого, иммунная система начинает стимулировать клетки организма для освобождения различных веществ, которые вызывают воспаление.
Аллергены можно разделить на:
В зависимости от того, какой аллерген является источником сенсибилизации, появятся различные симптомы. Вдыхаемые аллергены, в основном, вызывают респираторные заболевания, а контактные — кожные реакции.
Во время беременности может обостриться аллергия. В основном, это касается аллергического ринита и астмы. Более того, некоторые аллергические заболевания появляются впервые при беременности. Один из них – это атопический дерматит, который является наиболее распространенным дерматозом среди беременных.
Влияние аллергии на плод
Аллергия может негативно сказаться на развитии плода.
На течение и исход беременности могут повлиять следующие аллергические заболевания:
Женщины, страдающие астмой, в первую очередь, подвержены повышенному риску осложнений во время беременности и родов. По оценкам специалистов, до 10% беременных женщин страдают астмой. Исследования астмы во время беременности показывают, что она может замедлить развитие ребенка. Это также может привести к преждевременным родам и снижению веса плода при рождении. Из-за вышеперечисленных осложнений фармакотерапия во время беременности будет гораздо меньшей угрозой для плода, чем не леченная астма.
Лекарства от аллергии при беременности
Во время беременности, в организме женщины происходит много изменений. Они касаются почти всех систем, особенно сердечно-сосудистой, дыхательной, мочевыделительной, пищеварительной и эндокринной систем. Организм беременной женщины готовится к созданию соответствующих условий для развития плода.
Из-за изменения функций многих органов и непосредственного воздействия на плод, беременной женщине необходимо соблюдать особую осторожность при приеме лекарств. Более того, в аннотациях большинства лекарств указано, что они противопоказаны беременным женщинам.
Большинство аллергических заболеваний лечат при помощи антигистаминных препаратов, которые блокируют физиологическое действие гистамина. Гистамин — это основной медиатор аллергических реакций. Антигистаминные препараты, безопасные для беременных, и включают в себя: цетиризин, лоратадин, клемастин, ципрогептадин и дифенгидрамин.
Беременным женщинам категорически нельзя принимать:
Женщины, страдающие астмой, при беременности могут принимать бронходилататоры и противовоспалительные препараты. К безопасным препаратам относятся симпатомиметики — в основном сальбутамол, фенотерол, формотерол, тербуталин и ингаляционные глюкокортикостероиды: будесонид и беклометазон. Пероральные кортикостероиды не рекомендуются в период беременности.
В случае аллергического ринита, помимо антигистаминных препаратов, беременные женщины могут использовать назальные кортикостероиды, в основном это будесонид, а при необходимости — беклометазон и флутиказон, поскольку до сих пор нет исследований, подтверждающих их вред во время беременности.
При атопическом дерматите во время беременности, рекомендуются смягчающие средства и противозудные препараты местного действия. Если их применение не приносит улучшения, назначают общую терапию антигистаминными препаратами.
Домашние средства от аллергии при беременности
Помимо фармакологических средств, беременным с аллергическим ринитом можно использовать ингаляции с морской водой или с 0,9% физиологическим раствором. Есть много трав, которые помогают облегчить кожные и кишечные симптомы аллергии, но беременная женщина перед их применением должна проконсультироваться со своим врачом.
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Дерматозы, ассоциированные с беременностью: пемфигоид, полиморфные высыпания, холестаз беременных, атопическая сыпь
Дерматозы, ассоциированные с беременностью: пемфигоид, полиморфные высыпания, холестаз беременных, атопическая сыпь
Абстракт
Дерматозы, возникающие во время беременности, очень важно знать для клинициста, так как они поражают большое количество беременных и представляют собой опасность для плода. К этим заболеваниям относятся пемфигоид беременных, полиморфные высыпания беременных, внутрипеченочный холестаз беременных и атопическую сыпь беременных. В данном обзоре описывается патогенез, клинические особенности и лечение данных дерматозов.
Введение
В период беременности выделяют три группы кожных заболеваний. К первой группе относятся доброкачественные заболевания, возникающие вследствие гормональной перестройки, происходящей во время беременности; ко второй группе относятся ранее существовавшие заболевания, обострившиеся во время гестации; к третьей группе относятся дерматозы, специфические для беременности [1].
Дерматозы беременных – это специфическая группа зудящих патологий, которые возникают только у беременных. Из – за неясности этиопатогенеза, редкой встречаемости и сходства в клинической картине постоянно ведутся дискуссии о том, как классифицировать эти заболевания. Последняя классификация предложена Амбрус – Рудольф [2] в 2006 году, и включает пемфигоид беременных, полиморфный дерматоз беременных, внутрипеченочный холестаз и атопическую сыпь беременности (Табл.1).
Целью данного обзора является изучение четырех специфических дерматозов беременных. Некоторые дерматозы представляют собой риск для развития плода, и тем самым, являются важной темой для клиницистов.
Пемфигоид (герпес) беременных
Пемфигоид беременных – это редкое кожное аутоиммунное заболевание, сопровождающее интенсивным зудом и возникающее только во время беременности. Пемфигоид беременных по клинико – иммунологическим особенностям имеет сходство с другими пузырными дерматозами.
Патогенез
Первичный иммунный ответ происходит внутри плаценты. Циркулирующие IgG реагируют с амниотическим эпителием плацентарной ткани и базальной мембраной кожи. Аутоиммунные реакции, происходящие в коже, связаны с накоплением иммунных комплексов, активацией комплемента, хемотаксисом и дегрануляции эозинофилов, в результате чего происходит повреждение ткани и формирование пузырей [9]. Основной инициирующий фактор остается невыясненным, но предполагается, что аллогенная или аутоиммунная реакция связанна с отклонением от нормальной экспрессии TI продукта главным комплексом гистосовместимости [10].
Имеются сообщения о случаях возникновения пемфигоида беременных во время менструации и после приема оральных контрацептивов. Эти наблюдения позволяют предположить роль половых гормонов в патогенезе заболевания [6,11,12], хотя также существуют исследования, говорящие об обратном [13].
Клинические особенности
Пемфигоид беременных начинается с появления сильно зудящих уртикарных кольцевидных высыпаний, затем появляются везикулы и большие напряженные пузыри на эритематозном фоне. Излюбленной локализацией является околопупочная область (Рис.1). В 90% случаях в дальнейшем высыпания распространяются по всему животу, а в некоторых случаях, и до бедер, ладоней и подошв [11]. Зачастую в последний месяц заболевание стихает и обостряется сразу после родов. Активность процесса уменьшается и исчезает в течение первых месяцев после родов, и вновь возникает при последующих беременностях. У большинства пациентов заболевание разрешается спонтанной ремиссией, без лечения, через несколько недель или месяцев после родов.
Диагностика
Диагноз пемфигоида беременных основывается на характерной клинической картины, данных гистологического обследования и прямой иммунофлюоресценции. Для классической гистологической картины характерно наличие поверхностных и глубоких периваскулярных лимфогистиоцитарных эозинофильных инфильтратов. При прямой иммунофлюоресценции обнаруживается отложение на базальной мембране IgG и С3 – комплемента [4, 11]. Отложение С3 – комплемента обнаруживается в 100% случаев, в то время как отложение IgG только в 25 – 50% [11].
Лечение
Лечение пемфигоида беременных начинается с приема пероральных ГКС в дозе 0.5 мг/кг, далее доза постепенно снижается до поддерживающей, в зависимости от активности заболевания. При легком течении возможно применение топических ГКС III и IV класса. Если топические и системные ГКС оказываются неэффективными, лечение дополняют применением системных иммуносупрессантов, таких как Циклоспорин, Дапсон, Азатиоприн, Метотрексат (после родов).
Влияние пемфигоида беременных на плод
В результате трансплацентарной передачи антител IgG1 от матери к плоду, у 10% новорожденных развивается слабая клиническая картина, состоящая из крапивницы или везикулярных высыпания на коже [9] (Рис.2). Пемфигоид беременных ассоциирован с преждевременными родами и гипотрофией плода. Некоторые исследователи предполагали, что отклонения от нормы у новорожденных связаны с применением системных ГКС, но скорее всего, это связано с активностью дерматоза, а не с применением ГКС. Высокий риск развития патологии у плода чаще связан с развитием пемфигоида беременных в первом и втором триместре. Системное применение ГКС не влияет на исход беременности [14]. Однако, необходимо осуществлять мониторинг состояния беременной во время приема системных ГКС. Также из – за токсичности для организма матери и гипотрофии со стороны плода необходим тщательный контроль за пациентами при приеме Азатиоприна. Азатиоприн можно принимать во время беременности, но его прием должен быть под контролем. Метотрексат при беременности противопоказан.
Коморбидные заболевания
Пемфигоид беременных часто ассоциирован с другими аутоиммунными заболеваниями, такими как, болезнь Грейвса, тиреоидит, злокачественная анемия [5,11]. Это связано с наличием антигенов HLA – DR3 и DR4 [15] при этих аутоиммунных заболеваниях.
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – доброкачественное, саморазрешающееся воспалительное заболевание, чаще встречается у первобеременных в третьем триместре или послеродовом периоде [9,16,17]. Редко встречается при последующих беременностях [17]. Это самый распространенный дерматоз у беременных, его частота составляет 1 на 160 случаев беременностей [9,18]. Несмотря на то, что частота заболевания высока, этиология до сих пор не ясна. Отмечается взаимосвязь с большой прибавкой массы тела, иммуно – гормональной перестройкой, но ни одна теория до сих пор не является обоснованной [3,9,18].
Патогенез
Патогенез заболевания до сих пор не изучен. Предполагают, что перерастяжение брюшной стенки приводит к повреждению соединительной ткани, вызывая воспалительную реакцию [9,18]. В проведенном исследовании, в котором приняли участие 200 пациентов с полиморфным дерматозом, было обнаружено снижение кортизола в сыворотке крови по сравнению с контрольной группой. Другая теория заключается в наличии атопии у беременных. Исследовав 181 пациентов было обнаружено, что у 55% была выявлена атопия [18]. До сих пор нет доказательств относительно вклада в патогенез циркулирующих иммунных комплексов и наличия HLA класса.
Клинические особенности
Излюбленной локализацией высыпаний является живот, обычно на стриях, не затрагивая область пупка, заболевание начинается с появления зудящих эритематозных уртикарных папул и бляшек (Рис.3). Характерно быстрое распространение на бедра, ягодицы, грудь и спину. Вовлечение ладоней и стоп встречается редко [9]. Высыпания отличаются полиморфизмом: папуловезикулы, пурпура, пузырьки.
Диагностика
В настоящее время не существует методов диагностики. Гистопатология различается в зависимости от стадии заболевания. Диагноз основывается на клинической картине и биопсии. При биопсии обнаруживают поверхностный дермальный отек, периваскулярный лимфоцитогистиоцитарный инфильтрат, состоящий из эозинофилов, Т – хелперов и макрофагов. На более поздних стадия обнаруживаются эпидермальные изменения: гипер – и паракератоз [9,16].
Лечение
Лечение симптоматическое. Обычно для устранения зуда и высыпаний достаточно применение кортикостероидов с или без приема антигистаминных препаратов. В тяжелых случаях может понадобиться применение системных ГКС. Чаще заболевание саморазрешается в течение нескольких недель после родов без пигментных поствоспалительных рубцов.
Риски для плода
Полиморфный дерматоз беременных не опасен для плода и новорожденных. Исход заболевания у матери обычно благоприятный. При приеме топических и системных ГКС необходим контроль за состоянием организма беременной. При назначение антигистаминных препаратов следует отдать рпедпочтение Цетиризину, Лоратадину и Фексофенадину.
Внутрипеченочный холестаз беременных
Внутрипеченочный холестаз беременных характеризуется тяжелым кожным зудом и вторичным поражением кожи в третьем триместре беременности. Холестаз беременных представляет собой обратимую форму холестаза, который развивается у генетически предрасположенных к нему индивидуумов. Холестаз беременных не относится к первичным дерматозом, но из – за корреляции проявлений кожных симптомов во время гестации и наличием рисков для плода, был отнесен к специфическим дерматозам беременных. Распраненность дерматоза наиболее высока в Скандинавии и Южной Африке, частота около 1%.
Патогенез
В основе патогенеза лежит взаимодействие гормональных, генетических и средовых факторов [9]. К экзогенным факторам относятся сезонные колебания окружающей среды [21], а также особенности диеты, дефицит селена [22]. Роль экзогенных факторов в развитии заболевания до сих пор изучается.
Клиническая картина
Внутрипеченочный холестаз беременных характеризуется наличием зуда без первичного поражения кожи с или без желтухи. Частота желтухи: 0.02 – 2.4% [23]. Зуд обычно начинается на ладонях и подошвах, далее распространяется по всему кожному покрову. Интенсивный зуд часто сочетается со вторичными экскориациями (Рис.4). Обычно они локализуются на нижних конечностях, чаще в области голеней. Симптомы обычно проходят в течение 1 – 2 дней после родов, но могут сохраняться в течение 1 – 2 недель [9]. Существует высокий риск повторного возникновения заболевания при повторных беременностях (50 – 70%), а также при применение оральных контрацептивов.
Диагностика
Диагноз основывается на наличии кожного зуда, повышения уровня желчных кислот и аминотрансфераз.
Лечение
Целью лечения является снижение уровня желчных кислот в сыворотке крови и устранение кожного зуда. Для облегчения кожного зуда возможно использование урсодезоксихолевой кислоты, при их применении не наблюдаются побочных эффектов и влияния на исход беременности [24]. Использование Холестирамина, антигистаминных препаратов, топических и системных кортикостероидов не имеет доказательной базы и может оказать неблагоприятное воздействие на исход беременности [1,24]. В исключительных случаях может быть использована фототерапия.
Риски для плода
Холестаз беременных ассоциирован с преждевременными родами (20 – 60%), с последующим развитием интранатального дистресса плода (20 – 30%), а также с мертворождением (1 – 2%) [9]. Тяжелое течение холестаза может приводит к дефициту витамина К и коагулопатиям у беременных и детей [1]. За этим необходимо тщательно следить во время и после беременности.
Атопическая сыпь беременных
Атопическая сыпь беременных – доброкачественное состояние, для которого характерны зудящие экзематозные или папулезные очаги, чаще у предрасположенных к атопическому дерматиту или имеющие атопический дерматит в анамнезе. Термин «Атопическая сыпь беременных» обозначает гетерогенную группу зудящих расстройств во время беременности, такие как, пруриго беременных, зудящий фолликулит беременных, экзема беременных. Атопическая сыпь является наиболее частой причиной зуда во время беременности [2,16]. Заболевание имеет две группы пациентов: первая группа пациентов, которые имеют в анамнезе атопический дерматит, а ко второй группе пациентов относятся беременные, у которых атопическая сыпь появилась впервые во время беременности. У 80% беременных сыпь появилась впервые [2]. Заболевание развивается в начале первого или второго триместра и обычно рецидивирует при последующих беременностях. У большинства беременных с атопической сыпью имеется повышенный уровень IgE в крови. У таких беременных положительные тесты на аллергены, а также отягощенный наследственный анамнез по атопическому дерматиту.
Патогенез
Считается, что в основе патогенеза атопической сыпи лежат иммунологические изменения. Беременность ассоциирована сдвигом иммунного ответа в сторону продукции цитокинов Th 2 порядка (ИЛ – 4 и ИЛ – 10). Продукция противовоспалительных цитокинов ответственна за изменения кожи во время беременности [25].
Клиническая картина
Основными клиническими особенностями являются кожный зуд, пруриго, экскориации, экзематозные поражения кожи (Рис.5). У двух третей беременных высыпания локализуются на типичных для атопического дерматита местах, на лице, шеи, сгибательных поверхностях конечностях, у оставшихся беременных сыпь локализуется на туловище и конечностях и сопровождается незначительным зудом. Рассчесывания приводят к экскориациям и вторичным инфекциям кожи. Экзема обычно исчезает после родоразрешения.
Диагностика
Диагноз основывается в основном на клинической картине. Патогномоничных симптомов при атопической сыпи беременных нет. В сыворотке крови можно выявить повышенный уровень IgE (20 – 70%) [2].
Лечение
Лечение зависит от тяжести заболевания. Обычно достаточно применение топических ГКС III и IV класса, но при тяжелом состоянии могут быть необходимы системные ГКС и антигистаминные препараты. При неэффективности лечения возможно использования фототерапии. При присоединении бактериальной инфекции необходимо применение антибиотиков.
Риск для плода
Атопическая сыпь беременных не влияет на развитие и состояние плода и новорожденных, но указывает на то, что у ребенка высокий риск развития атопического дерматита в будущем.
Выводы
Кожный зуд и высыпания являются общими во время беременности и, как правило, имеют доброкачественный характер и склонны к саморазрешению. Они составляют немногочисленную группу воспалительных заболеваний, ассоциированные с беременностью и/или раннем послеродовым периодом, которые могут приводить к тяжелым патологиям плода, мертворождению и преждевременным родам [23].
Зуд является общим симптомом для этой группы заболеваний. Заболевания различаются по морфологии высыпаний, локализации, времени возникновения, но в то же время имеют много общего. Для неопытных клиницистов порой бывает сложно поставить диагноз, основываясь только на клинической картине. К вспомогательным методам диагностики относятся гистопатология, анализ крови, прямая иммунофлюоресценция. Для пемфигоида беременных и холестаза беременных лабораторные анализы являются основополагающими. Поэтому, необходимо для постановки диагноза учитывать данные анамнеза, клиническую картину и гистопатологию.
Риск для плода имеется только при пемфигоиде и холестазе беременных. Для успешного исхода беременности необходим многопрофильный контроль с участием дерматолога, педиатра, акушера, гастроэнтеролога.
Современный подход к лечению аллергических заболеваний во время беременности
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В статье представлены результаты систематического анализа данных, имеющихся в современной литературе и касающихся тактики ведения беременных с аллергическими заболеваниями. Сложности диагностики связаны с физиологическими изменениями и невозможностью проведения стандартных проб. Все диагностические процедуры, направленные на выявление аллергических заболеваний, должны быть проведены на этапе планирования беременности, что связано с повышенным риском использования кожных проб и стресс-тестов. Наиболее частыми во время беременности являются вазомоторный ринит беременных, аллергический ринит, синусит и медикаментозный вазомоторный ринит. Лечение таких заболеваний следует начинать с немедикаментозных методов (промывание солевыми растворами), затем ингаляционными препаратами кромолина натрия, глюкокортикостероидов и блокаторами Н1-гистаминовых рецепторов. Лечение атопического дерматита проводится с применением эмолентов и оральных антигистаминных средств. Дополнительное лечение включает гидрокортизон в формах для местного применения (2С). Аллергические реакции напрямую не оказывают влияния на риск развития акушерских осложнений.
Ключевые слова: аллергия, вазомоторный ринит, аллергический ринит, синусит, крапивница, дерматоз беременных, глюкокортикостероиды, блокаторы гистаминовых рецепторов.
Для цитирования: Боровкова Е.И., Боровков И.М., Королева В.И., Пащенко А.А. Современный подход к лечению аллергических заболеваний во время беременности. РМЖ. Мать и дитя. 2020;3(2):70-76. DOI: 10.32364/2618-8430-2020-3-2-70-76.
Current treatment approach to allergic disorders in pregnancy
1 Pirogov Russian National Research Medical University, Moscow, Russian Federation
2 Sechenov University, Moscow, Russian Federation
3 National Medical Research Center of Obstetrics, Gynecology and Perinatology named after V.I. Kulakov, Moscow, Russian Federation
The article addresses the results of systematic review of current published data on management strategy of pregnancy associated with allergic disorders. Difficulties in the diagnosis are accounted for by physiological changes and failure to perform standard testing. All diagnostic procedures aimed at identifying allergic diseases should be carried out at the stage of pregnancy planning, which is associated with an increased risk of using skin tests and stress tests. Vasomotor rhinitis of pregnancy, allergic rhinitis, sinusitis, and rhinitis medicamentosa are the most common conditions during pregnancy. Their treatment should be started with non-medical therapies, i.e., nasal lavage with salt solutions, inhalations of cromolyn sodium preparations, corticosteroids, and H1 blockers. Treatment for atopic dermatitis includes emollients and oral antihistamines. Topical hydrocortisone formulations (2C) are additional therapies. Allergic reactions do not directly affect the risk of obstetric complications.
Keywords: allergy, vasomotor rhinitis, allergic rhinitis, sinusitis, urticaria, dermatosis of pregnancy, corticosteroids, histamine receptor blockers.
For citation: Borovkova E.I., Borovkov I.M., Koroleva V.I., Pashchenko A.A. Current treatment approach to allergic disorders in pregnancy. Russian Journal of Woman and Child Health. 2020;3(2):70–76. DOI: 10.32364/2618-8430-2020-3-2-70-76.
Аллергические заболевания в популяции достаточно распространены и чаще всего проявляются поражением кожных покровов и слизистых оболочек. Главным элементом их лечения является предотвращение или максимально возможное уменьшение контакта с аллергеном [1].
Все диагностические процедуры, направленные на выявление аллергических заболеваний, должны быть проведены на этапе планирования беременности, что связано с повышенным риском использования кожных проб и стресс-тестов. Особенно важна прегравидарная диагностика, если присутствуют [1]:
аллергическая реакция на препараты, рутинно использующиеся во время беременности и родов (местные анестетики, препараты для наркоза);
аллергические заболевания (инсектные аллергии), для лечения которых применяется аллерген-специфическая иммунотерапия;
анафилактический шок в анамнезе.
Назначение любых лекарств во время беременности требует сопоставления потенциального риска и пользы, а также последствий для здоровья в случае отказа от терапии. Большинство лекарственных средств ограничены в применении при беременности в связи с недоказанностью их безопасности, хотя в клинической практике менее 1% пороков развития плода ассоциировано с применением лекарств [1].
Многие аллергические заболевания хорошо поддаются терапии местными формами препаратов (интраназальные спреи, глазные капли, мази, кремы). Это связано с созданием максимальной концентрации действующего вещества в области приложения и снижением риска побочных эффектов из-за минимального проникновения препарата в системный кровоток.
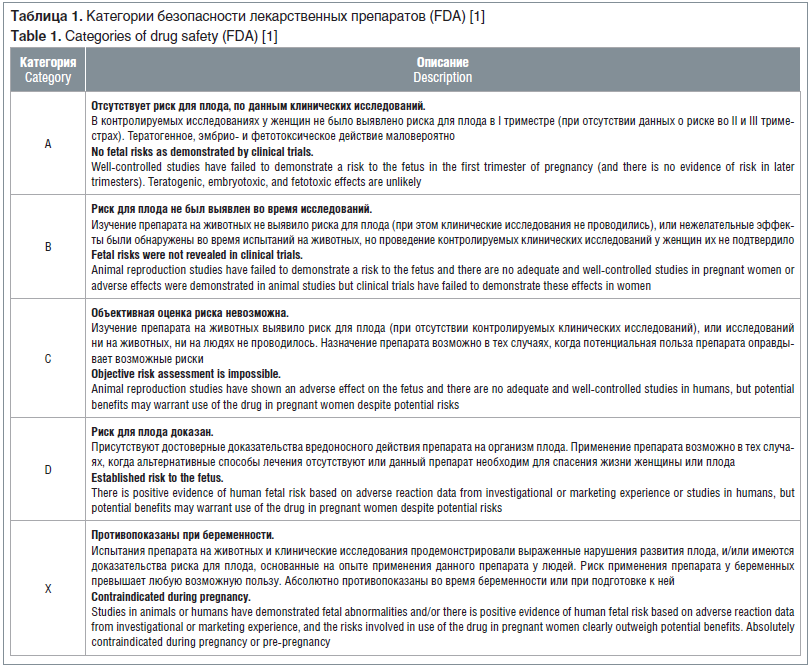
Для характеристики безопасности применения лекарств во время беременности Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (The US Food and Drug Administration, FDA) разработало категории (A, B, C, D и X), которые с 1980 г. указываются в инструкции к препаратам (табл. 1) [1].
В настоящее время препаратов категории А для лечения аллергических заболеваний не существует, а большая часть лекарств категории В испытывалась только на животных. В связи с этим выбор между препаратами категорий B и C должен основываться на их эффективности и качестве проводимых доклинических исследований [1, 2].
Ринит
Основными причинами слизистых выделений из носа во время беременности являются ринит (вазомоторный, аллергический, медикаментозный) и синусит [2]. Вне зависимости от их формы в основе терапии первого выбора лежат немедикаментозные методы.
Спреи на основе солевых растворов снижают выраженность симптомов ринита, они характеризуются крайне низким риском развития побочных эффектов из-за отсутствия в них фармакологических компонентов [3]. Для орошения полости носа используются насадки и небулайзеры, при этом в каждый носовой ход должно поступать до 200 мл раствора. Применять спрей можно как ежедневно, так и по мере необходимости. Согласно результатам рандомизированных клинических исследований использование спреев признано методом выбора лечения назальных симптомов во время беременности [3].
Регулярная физическая активность способствует физиологической вазоконстрикции и уменьшению симптомов заложенности носа и ринореи [3, 4]. Носовые расширители позволяют механически расширить носовые ходы, тем самым облегчая носовое дыхание. К плюсам можно отнести их высокую доступность, а также возможность применения ночью. Подъем головного конца кровати на 30–45 градусов значительно облегчает носовое дыхание во время сна [5].
Орошение полости носа солевыми растворами
Орошение солевыми растворами позволяет очистить полость носа от слизи и различных инородных частиц [3]. Солевые растворы обеспечивают увлажнение пазух.
Применение солевых растворов увеличивает активность клеток мерцательного эпителия слизистой полости носа.
Подготовьте предварительно стерилизованную стеклянную емкость.
Для наполнения емкости используйте большой медицинский шприц (30 кубических сантиметров), водосборник с ирригационной насадкой или Нети-пот. Выбранное приспособление для сбора жидкости также должно быть предварительно стерилизовано.
Наполните емкость дистиллированной или кипяченой водой.
Добавьте в воду от 1 до 1,5 чайной ложки консервированной соли. Использование пищевой соли не рекомендуется из-за большого количества в ней добавок.
Добавьте одну ложку поваренной соли.
Перемешайте полученный раствор.
Хранить раствор следует при комнатной температуре. Срок годности — 1 нед. с момента изготовления.
Инструкция по применению:
Промывайте нос солевым раствором 1–2 р./день.
Если вам были назначены лекарственные средства для интраназальных ингаляций, используйте их только после орошения полости носа подготовленным раствором. Предварительное очищение полости носа от слизи и инородных частиц увеличивает эффективность лекарственных препаратов.
Предварительно перелейте необходимый для орошения объем жидкости в чистую емкость. Сбор жидкости должен осуществляться каждый раз новым, стерильным шприцем. Для предупреждения загрязнения подготовленного раствора не используйте шприцы больше одного раза.
Слегка подогрейте раствор в микроволновой печи перед использованием.
Во время орошения наклоните голову вперед, аккуратно промывайте каждый носовой ход, направляя струю жидкости в сторону затылка. При правильном орошении раствор будет проходить через один носовой ход и выходить из другого.
У некоторых людей при первых орошениях может возникать ощущение жжения, однако чаще всего оно проходит после адаптации слизистой носа к процедуре.
Вазомоторный ринит беременных
Беременность часто сопровождается гиперемией и отеком слизистой оболочки полости носа, что не считается отклонением от нормы и не всегда характеризуется затруднением носового дыхания. В 20–30% случаев развивается симптоматическая заложенность носа, которая получила название «вазомоторный ринит беременных» [5]. Данное заболевание характеризуется выраженными симптомами, сохраняющимися на протяжении более 6 нед. при полном отсутствии других признаков инфекционных или аллергических заболеваний, и проходит в течение 2 нед. после родов [5]. Основной жалобой пациенток является постоянная заложенность носа, сопровождающаяся водянистыми или вязкими слизистыми выделениями. Данное состояние значительно ухудшает качество сна, вынуждая дышать ртом [6]. Точный механизм развития вазомоторного ринита беременных в настоящее время не ясен. Существует мнение, что в основе его лежит дисбаланс между уровнем эстрогенов и прогестерона. Одно из исследований показало увеличение риска развития вазомоторного ринита беременных при курении или аллергической сенсибилизации к пылевым клещам [5].
Лечение. При вазомоторном рините беременных специфическое медикаментозное лечение не проводится в связи с его низкой эффективностью. При значительном затруднении носового дыхания рекомендуется регулярное промывание солевым раствором. Из лекарственных средств эффективны интраназальные формы глюкокортикостероидных препаратов и псевдоэфедрин (пероральные вазоконстрикторы не рекомендуются в I триместре и при артериальной гипертензии) [5].
Влияние беременности на течение ринита
Течение ринита, развившегося до беременности, может претерпевать различные изменения как в сторону улучшения, так и в сторону значительного ухудшения [3]. Ринит не оказывает прямого негативного влияния на акушерские исходы [1]. Однако на его фоне ухудшается настроение, снижается качество сна, ухудшается аппетит, что негативно сказывается на состоянии матери и плода. Более того, выраженный ринит вынуждает дышать ртом во время сна, это может приводить к храпу и развитию гестационной гипертензии, преэклампсии и задержке роста плода [4]. Выраженный ринит во время беременности увеличивает риск развития синусита и ухудшает течение бронхиальной астмы [5].
Аллергические ринит и конъюнктивит
В большинстве случаев аллергический конъюнктивит впервые развивается до наступления беременности. Ведущими жалобами пациенток являются чиханье, зуд в носу и ринорея водянистого характера. В ряде случаев присоединяется раздражение слизистой глаз. Часто аллергический ринит развивается после контакта с такими аллергенами, как пылевые клещи, шерсть домашних животных, плесень и цветочная пыльца [5].
Диагностика во время беременности. Одним из наиболее эффективных методов диагностики аллергических заболеваний являются кожные пробы с аллергенами. Однако их проведение во время беременности не рекомендовано в связи с риском развития системных воспалительных реакций. В связи с этим для рутинного применения в клинической практике рекомендуется исследование уровня аллерген-специфического IgE в венозной крови [5, 6].
Лечение. Беременным с незначительными симптомами аллергии, в т. ч. при наличии отягощенного аллергологического анамнеза, следует проводить профилактические мероприятия и/или лечение немедикаментозными методами. При необходимости назначают антигистаминные препараты второго поколения, такие как лоратадин (10 мг 1 р./день) или цетиризин (10 мг 1 р./день) [5, 7].
При среднетяжелом и тяжелом рините в качестве базисной терапии рекомендуется будесонид, флутиказон или мометазон (в форме спрея для интраназальных ингаляций). Дополнительно возможно назначение антигистаминных препаратов второго поколения [7].
Кромоглициевая кислота (в форме для интраназальных ингаляций) считается препаратом первой линии при лечении легкого аллергического ринита у беременных. Данный препарат плохо проникает в системный кровоток, оказывая максимальное действие в месте приложения, и практически не вызывает побочных эффектов [7]. В ходе клинических исследований не выявлено какого-либо влияния интраназальных ингаляций кромолина натрия на рост и развитие плода [7]. Максимальной безопасной дозой считаются 6 ингаляций в день в каждую ноздрю. Недостатком препарата является необходимость частых ингаляций для достижения эффекта.
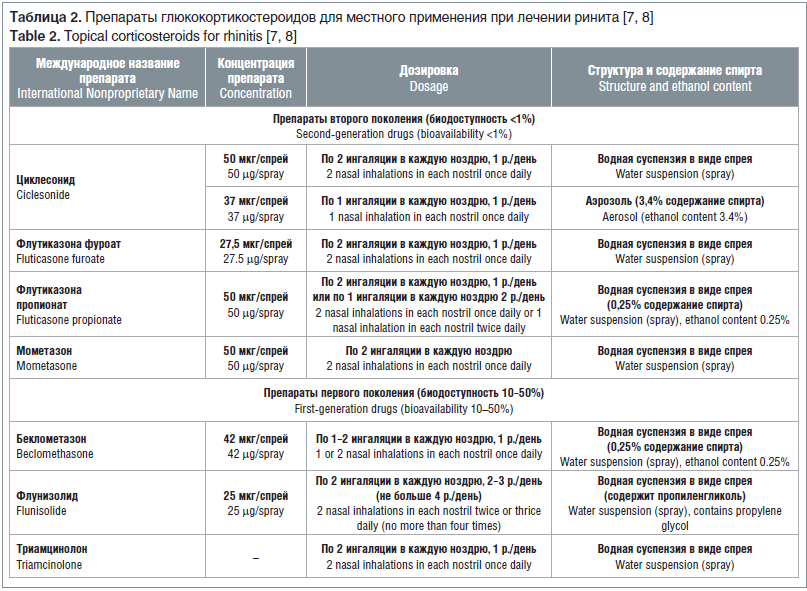
Препараты глюкокортикостероидов (ГКС) для интраназальных ингаляций обладают высоким муколитическим эффектом, что обеспечивает значительное облегчение заложенности и ринореи. ГКС — препараты выбора при лечении среднетяжелого и тяжелого аллергического ринита (табл. 2).
Перед ингаляцией ГКС рекомендуется проводить промывание полости носа солевым раствором. Препараты ГКС после ингаляции должны задерживаться в полости носа, а не стекать по задней стенке глотки, это обеспечивает максимальную эффективность процедуры [8].
По мере уменьшения заложенности носа и ринореи дозировка применяемого препарата должна снижаться до тех пор, пока не будет достигнута минимально возможная эффективная доза. Оценка безопасности интраназальных ингаляций ГКС основывается на клинических исследованиях применения ГКС при бронхиальной астме [6]. В 2016 г. было проведено исследование, включившее 140 000 беременных, получавших ГКС, у 2502 из них терапия начиналась с I триместра [6, 7]. Было доказано, что ингаляции ГКС не повышают вероятность задержки роста плода. Исключением является препарат триамцинолон, использование которого может увеличивать риск развития пороков дыхательной системы (отношение шансов: 2,71; 95% доверительный интервал: 1,11–6,64).
Многие клиницисты предпочитают начинать терапию с будесонида в связи с тем, что он относится к препаратам категории В и имеет большую доказательную базу по сравнению с другими ингаляционными ГКС, использующимися для лечения аллергического ринита [8]. В настоящее время безопасными для применения в I триместре признаны также флутиказон и мометазон [9].
Антигистаминные препараты для приема внутрь. Антигистаминные препараты отличаются от ГКС меньшим терапевтическим эффектом, но не влияют на рост плода [7]. Для лечения аллергического ринита рекомендуется использовать антигистаминные препараты второго поколения, отличающиеся от препаратов первого поколения менее выраженными седативным и холинергическим эффектами. Среди препаратов второго поколения предпочтительными являются лоратадин (по 10 мг 1 р./день) и цетиризин (по 10 мг 1 р./день). Оба препарата относятся к категории В и признаны безопасными при использовании во время беременности [8]. Применяются также левоцетиризин (категория В) и фексофенадин (категория С).
Препараты первого поколения характеризуются высокой распространенностью и низкой стоимостью. Препаратом выбора среди них является хлорфенамин, что связано с его безопасностью даже в I триместре, доказанной многими доклиническими и клиническими исследованиями [7]. Принимать хлорфенамин следует по 4 мг каждые 4–6 ч. Доступны также формы препарата, содержащие по 8 мг (принимать по 1 таблетке 3 р./день) и по 12 мг (принимать по 1 таблетке 2 р./день). Ежедневная доза не должна превышать 24 мг [7–9].
Антигистаминные препараты для интраназальных ингаляций (азеластин и олопатодин) не должны применяться в связи с отсутствием данных об их безопасности [4].
Антиконгестанты. Эти препараты обладают выраженным вазоконстрикторным действием. Данные об их способности проникать через плаценту отсутствуют. Антиконгестанты для интраназальных ингаляций используются в целях облегчения тяжелой заложенности носа во время беременности, но не более 3 дней подряд. Наибольшее распространение при этом получил оксиметазолин, однако существуют данные о его негативном влиянии на процессы роста плода [8]. Антиконгестанты для приема внутрь не рекомендованы в I триместре в связи с предполагаемым риском развития пороков у плода [8]. Во II и III триместрах рекомендуется использование псевдоэфедрина [8].
Псевдоэфедрин следует принимать по 60 мг не более 4 р./день или по 120 мг не более 2 р./день. Прием псевдоэфедрина в I триместре ассоциирован с повышенным риском развития у плода гастрошизиса (примерно 1 случай на 10 тыс. новорожденных) или недоразвития конечностей [9].
Фенилэфрин не рекомендуется использовать во время беременности, что связано с его низкой эффективностью и высоким риском побочных эффектов [9]. Для достижения выраженного терапевтического эффекта возможно одновременное использование антигистаминных средств с псевдоэфедрином (во II триместре) или с ГКС для интраназальных ингаляций (в I триместре) [10].
Лечение травами. Беременным женщинам не рекомендуется использовать лекарственные травы ввиду неизученности их безопасности.
Аллерген-специфическая иммунотерапия (АСИТ). Начинать любые формы АСИТ впервые во время беременности недопустимо из-за высокого риска развития анафилактического шока или других системных аллергических реакций. Если данная терапия была начата ранее, после наступления беременности возможно ее возобновление. Проведенные клинические исследования не выявили повышенного риска развития акушерских осложнений и пороков у плода при применении АСИТ [7].
Возобновлять АСИТ у беременных целесообразно, если:
до наступления беременности АСИТ приводила к снижению выраженности симптомов заболевания;
в анамнезе отсутствуют случаи системных аллергических реакций;
для достижения заметного эффекта достаточно поддерживающей или минимальной терапевтической дозы.
Во время беременности рекомендуется постепенно уменьшать дозу вводимого аллергена для снижения риска развития системных аллергических реакций. В случае развития подобной реакции проведение АСИТ полностью останавливается.
Медикаментозный вазомоторный ринит
Медикаментозный вазомоторный ринит развивается вследствие чрезмерного воздействия лекарственных препаратов на слизистую полости носа. Чаще всего причиной заболевания является слишком частое применение интраназальных спреев, содержащих оксиметазолин. В основе патогенеза заболевания лежит адаптация рецепторов слизистой носа и эндотелия сосудов к постоянному воздействию лекарства, что ведет к снижению его терапевтического эффекта и вынужденному повышению доз. Лечение медикаментозного вазомоторного ринита заключается в отмене принимаемого препарата и назначении интраназальных форм ГКС [6, 10].
Крапивница и ангионевротический отек
Крапивница (в т. ч. не сопровождающаяся ангионевротическим отеком) может развиться у беременных из-за обострения любых аллергических заболеваний, приобретенных ранее. В тех случаях, когда крапивница появляется впервые во время беременности, принято говорить о крапивнице беременных. Данное заболевание имеет тенденцию к повторению в следующей беременности [9, 11]. Патогенез крапивницы беременных до конца не ясен, существуют предположения о роли аллергической сенсибилизации к плацентарным гормонам.
Диагностика крапивницы беременных основывается на выявлении характерных изменений кожных покровов. Важно провести дифференциальный поиск между крапивницей и дерматозами беременных, аутоиммунным прогестероновым дерматитом, зудящими уртикарными папулами и бляшками беременных и другими зудящими дерматозами беременных (пемфигоид, пруриго, холестаз) [12].
Аутоиммунный прогестероновый дерматит беременных (АПД)
Для АПД характерны папулопустулезная сыпь, транзиторный артрит и эозинофилия в тканях и периферическом кровотоке. При внутрикожном введении водного раствора прогестерона у пациенток развивается реакция гиперчувствительности замедленного типа. Риск самопроизвольного выкидыша при данном состоянии повышен [12]. При аллергической сенсибилизации к прогестерону крапивница может развиваться даже вне беременности, обычно она проявляется за 7–10 дней до начала менструации [13–15]. В некоторых случаях возможно развитие прогестерон-индуцированного анафилактического шока.
Зудящие уртикарные папулы и бляшки беременных
Данное заболевание представляет собой зудящий дерматоз неясной этиологии, развивающийся примерно в 0,5% беременностей. Высыпания обычно изначально появляются в области стрий на животе, а затем распространяются на бедра, ягодицы и, иногда, руки. Высыпания никогда не затрагивают область пупка, что является отличительной особенностью данного заболевания [15].
Ларингопатия беременных — редкое воспалительное неинфекционное заболевание, развивающееся, как правило, при многоплодной беременности, клинически похожее на ангионевротический отек гортани [16, 17]. Точный патогенез заболевания неизвестен, однако высказываются предположения о патологической реакции слизистой гортани на вырабатывающиеся во время беременности гормоны. Выделяют острую форму ларингопатии, манифестирующую незадолго до родов, и хроническую форму, развивающуюся в более ранние сроки. Вне зависимости от формы заболевание полностью регрессирует после родов.
Симптомы ларингопатии беременных:
лейкоцитоз и повышенная СОЭ (40–60 мм/ч).
При осмотре слизистая гортани и надгортанника имеет пятнистый вид, воспалена и отечна. При микроскопическом исследовании определяется отек и инфильтрация лимфоцитами подслизистого слоя.
Лечение
Наиболее эффективным методом лечения острых аллергических заболеваний, проявляющихся изменениями кожных покровов, является исключение контакта беременной женщины с аллергенами. При необходимости симптоматического лечения назначают блокаторы Н1-гистаминовых рецепторов (достаточно 20 мг цетиризина
2 р./день). Обострения заболеваний обычно эффективно купируются пероральным приемом преднизолона (не рекомендован в I триместре). Для лечения хронических форм с выраженными симптомами возможно использование омализумаба [17].
Атопический дерматит
Течение атопического дерматита (АД), как и других атопических заболеваний, может во время беременности обостряться, ослабевать или оставаться неизменным [16, 17].
Диагностика. АД обычно манифестирует в юности или раннем детстве, поэтому пациентки хорошо информированы о своем заболевании. Наиболее характерными признаками этого заболевания являются [14, 15]:
хроническое рецидивирующее течение;
кожные поражения в виде сыпи, склонные к распространению;
Дифференциальная диагностика. При подозрении на АД дифференциальная диагностика должна включать в себя следующие заболевания [15]:
Идиопатический зуд беременных — обычно развивается в I триместре. Главным признаком его являются экскориации. Предполагается, что в основе патогенеза лежит вызванное эстрогенами изменение функции печени, приводящее к нарушению обмена билирубина.
Холестаз беременных — характеризуется преимущественно зудом ладоней и стоп. Из кожных поражений определяются только умеренные экскориации [18]. Зуд при холестазе объясняется повышением концентрации желчных кислот в сыворотке крови.
Пруриго беременных — развивается во II и III триместрах и характеризуется кожными поражениями в виде эритематозно-папулезной сыпи и экскориаций. Кожные поражения локализуются преимущественно на передней брюшной стенке.
Зудящий фолликулит беременных — чаще всего развивается в III триместре. Кожные поражения представлены фолликулярными папулами и пустулами, располагающимися на туловище или конечностях.
Лечение АД следует начинать еще до беременности. Основу лечения должны составлять мероприятия по предотвращению контакта беременной с аллергенами и различные симптоматические средства. Терапию метотрексатом или фотохимиотерапию следует прекратить за 3 мес. до планируемой беременности [18].
Эмоленты. Эффективны для контроля симптомов при АД. Безопасны во время беременности [18].
Антигистаминные средства для приема внутрь. Показанием к применению является выраженный зуд. Препараты выбора — лоратадин, цетиризин и хлорфенирамин. Так как хлорфенирамин обладает выраженным седативным действием, его рекомендуется принимать в вечернее время [18].
Топические формы глюкокортикостероидов. Местное применение ГКС (слабых и средней силы) оказывает выраженный терапевтический эффект при лечении АД и безопасно на протяжении всей беременности [18]. Применение же сильных и очень сильных ГКС следует ограничить (особенно в III триместре) ввиду доказанного риска рождения маловесного ребенка [19, 20].
Препаратом выбора является гидрокортизон (0,5–2,5%, 2 р./день, до полного купирования симптомов). Начинать терапию рекомендуется именно с этого препарата ввиду того, что по сравнению с другими он почти не угнетает синтез эндогенных ГКС [9]. Препараты средней силы и выше следует наносить с осторожностью и только на те места, зуд которых не облегчается слабыми ГКС. Если для облегчения симптомов необходимо назначение сильных или очень сильных ГКС, следует применять максимально низкую эффективную дозу препарата [18].
Глюкокортикостероиды для приема внутрь. Препараты ГКС следует назначать пациентам с АД только при неэффективности терапии местными формами. Препаратом выбора в таких случаях является преднизолон. Применения ГКС следует по возможности избегать в I триместре беременности.
Местные формы такролимуса и пимекролимуса. Несмотря на доказанную безопасность данных препаратов, их применение во время беременности следует ограничить ввиду недостаточного количества проведенных клинических исследований.
Дупилумаб обеспечивает эффективное облегчение симптомов АД путем связывания альфа-субъединицы рецепторов к интерлейкинам ИЛ-4 и ИЛ-13. Несмотря на обнадеживающие результаты испытаний на животных, ввиду отсутствия клинических исследований данный препарат не рекомендован во время беременности.
Лечение бактериальной суперинфекции. При развитии различных бактериальных осложнений АД (чаще всего из-за инфицирования Staphylococcus aureus) рекомендуется назначать препараты защищенных пенициллинов. При аллергии на пенициллин препаратом выбора является эритромицин.
Заключение
Диагностика и лечение аллергических заболеваний должны быть начаты до наступления беременности с целью безопасного проведения кожных проб и стресс-тестов.
Из рассматриваемых заболеваний наиболее частыми во время беременности являются вазомоторный ринит беременных, аллергический ринит, синусит и медикаментозный вазомоторный ринит. Лечение их следует начинать с немедикаментозных методов.
Вазомоторный ринит беременных клинически проявляется заложенностью носа и слизистыми выделениями из носа. Диагноз ставится при сохранении симптомов не менее 6 нед. и при отсутствии признаков ринита другой этиологии. Для купирования симптомов достаточно проведения регулярных орошений полости носа солевыми растворами.
Лечение аллергического ринита проводится ингаляционными формами кромолина натрия (2С), ГКС (2С) и блокаторами Н1-гистаминовых рецепторов (цетиризин и лоратадин (2С)).
Лечение АД следует начинать с мероприятий по предотвращению контакта с аллергенами, назначения эмолентов и оральных антигистаминных средств. Дополнительное лечение включает гидрокортизон в формах для местного применения (2С). ГКС средней силы и выше следует применять с осторожностью.
Сведения об авторах:
1 Боровкова Екатерина Игоревна — д.м.н., профессор кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0001-7140-262Х;
2 Боровков Иван Максимович — студент 5 курса, ORCID iD 0000-0002-2017-8047;
1 Королева Валерия Игоревна — клинический ординатор кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0003-0502-3802;
3 Пащенко Александр Александрович — клинический ординатор.
1 ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, г. Москва, ул. Островитянова, д. 1.
2 ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет). 119146, Россия, г. Москва, ул. Большая Пироговская, д. 19/1.
3ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России. 117997, Россия, г. Москва, ул. Академика Опарина, д. 4.
Контактная информация: Боровкова Екатерина Игоревна, e-mail: Katyanikitina@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 16.10.2019.
1 Ekaterina I. Borovkova — MD, PhD, Professor of the Department of Obstetrics and Gynecology, ORCID iD 0000-0001-7140-262Х;
2 Ivan M. Borovkov — medical student of the 5th course, ORCID iD 0000-0002-2017-8047;
1 Valeriya I. Koroleva — MD, resident of the Department of Obstetrics and Gynecology, ORCID iD 0000-0003-0502-3802;
3 Aleksandr A. Pashchenko — MD, resident.
1 Pirogov Russian National Research Medical University. 1, Ostrovityanov str., Moscow, 117997, Russian Federation.
2 Sechenov University. 19/1, Bolshaya Pirogovskaya str., Moscow, 119146, Russian Federation.
3National Medical Research Center of Obstetrics, Gynecology and Perinatology named after V.I. Kulakov. 4, Oparina str., Moscow, 117997, Russian Federation.
Contact information: Ekaterina I. Borovkova, e-mail: Katyanikitina@mail.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 16.10.2019.
Только для зарегистрированных пользователей
Атопический дерматит у беременных
Принципиально важным для беременных. Страдающих Атопическим Дерматитом (далее по тексту «АД»), представляется строгое соблюдение режима сна, отдыха, приема пищи. Необходимо полностью исключить контакт со средствами для мытья посуды. предметами бытовой химии. Обстановка в комнате, где беременная проводит основное время, должна быть «спартанской», т.е минимум мебели, ежедневно проводиться влажная уборка проветривание.
Рекомендуется воздержаться от применения антигистаминных препаратов, особенно на ранних сроках. В особо тяжелых случаях возможно использование лоратодина, но под контролем врача.
Питание беременной должно быть полноценным, поэтому назначение очень жесткой диеты не требуется, однако давать полную пищевую свободу тоже нельзя. Обычно бывает достаточно элиминационной диеты (т.е. устранение из пищевого рациона продуктов, на которые пациентка отмечает аллергические реакции) и ограничение агрессивной для ЖКТ пищи.
Для коррекции состояния ЖКТ применяют обычно желчегонные и гепатопротективные препараты («Хофитол», «Гепабене Эссенциале»), пробиотики т.к. длительное применение беременной женщиной пробиотиков снижает риск развития у ребенка АД. Нормализация деятельности желчевыводящих путей благоприятно влияет на кожу, поэтому целесообразно использование препаратов из артишоков («Хофитол»). Но только после консультации врача.
Беременным с АД необходимо придерживаться охранительного режима для кожи, регулярно использовать эмоленты (при обострении АД желательно, чтобы препарат сдержал противозудные и заживляющие компоненты). Предпочтение следует отдавать линиям аптечной косметики по причине отсутствия в них красителей и отдушек, сбалансированного состава. Препараты базового ухода: «Эмолиум», «Сенсадерм», «Ля Рош Позе», «Урьяж Топи» крем, «Биодерма». Для очищения кожи применяются моющие средства с кислым pH и кремовой добавкой / «мыло без мыла».
При АД существуют несколько механизмов нарушения кожного барьера, поэтому средство базового ухода должно содержать натуральный увлажняющий фактор, липиды, обладать противозудным действием. Всем этим требованиям удовлетворяют указанные выше, линии ухода.
Кремы предназначены для нанесения на небольшие участки кожи и имеют более насыщенную структуру, а эмульсии удобны для нанесения на распространенные поражения.
Кроме увлажняюще-ожиряющих препаратов, все косметические линии включают средства гигиены: кремовые гели для умывания, эмульсию для ванн, очищающие масла для ванн. Они применяются как в период обострения, так и в период ремиссии заболевания.
В случаях выраженного обострения допустимо, с осторожностью, короткие курсы топических стероидов: «Элоком», «Адвантан», «Локоид», только после консультации врача! При легких обострениях применяется крем «Локобейз Рипеа» лучше на ночь, 1 раз в сутки.
Во всех случаях АД, как при обострении, так и ремиссии, необходимо регулярное использование средств базового ухода. Это позволит не только улучшить физиологическое состояние кожи, но и уменьшить риск развития как бактериальных, так и грибковых осложнений заболевания.
Рекомендации ETFAD по лечению атопического дерматита у беременных (июнь 2019)
Обзор
23 июня 2019 г. European Task force on Atopic Dermatitis опубликовала рекомендации по лечению атопического дерматита у беременных.
— Применение топических кортикостероидов должно быть лечением первой линии при атопическом дерматите во время беременности. Единственным исключением является флутиказона пропионат, который нельзя применять у беременных, так как флутиказона пропионат является единственным топическим кортикостероидом, который не метаболизируется плацентой.
— Беременные и кормящие грудью должны применять топические кортикостероиды с наименьшей степенью активности из класса II или класса III четвертого поколения препаратов.
— Не рекомендуется применение топических ингибиторов кальциневрина у беременных, ввиду отсутствия исследований и опыта. Единственным исключением является мазь такролимус, для которой имеется большое количество исследований.
— Не рекомендуется применение кризаборола в предзачаточном периоде, во время беременности и во время кормления грудью, ввиду отсутствия опыта применения данного препарата.
— Рекомендуется применение антисептиков при атопическом дерматите во время обострений и когда имеется стафилококковая инфекция. Все антисептики, за исключением триклозана, рекомендуются для применения у беременных для профилактики рецидивных инфекций, но не должны применяться как общие меры.
— Рекомендуется применение топической фузидовой кислоты для лечения небольших областей клинически инфицированного атопического дерматита у беременныя. Мупироцин может применяться для эрадикации стафилококковой инфекции в носу при необходимости.
— Широкополосная и узкополосная UVB-терапия не повышают риск вреда плоду у беременных. Рекомендуется свободное применение узкополосной UVB-терапии и UVА1-терапии у беременных, и не рекомендуется применение псораленов.
— Беременным с инфекционными осложнениями атопического дерматита рекомендуется топическое применение кетоконазола и циклопирокс оламина, и системное применение ацикловира. Если нет местных руководств, то должны применяться пероральные цефалоспорины или флуклоксациллин.
— Применение системных кортикостероидов при атопическом дерматите у беременных может повысить риск осложнений включая гестационный диабет, преэклампсию, преждевременный разрыв мембран и преждевременные роды. Однако, при надлежащем мониторинге женщины и ребенка, применение системных кортикостероидов может быть безопасным у беременных. Применение системных кортикостероидов при атопическом дерматите у беременных должны быть ограниченным, и должен применяться только преднизолон если есть необходимость в применении системных кортикостероидов.
Применение системных кортикостероидов при атопическом дерматите у кормящих грудью является безопасным, так как менее 0,1 % дозы выделяется в грудное молоко.
— Рекомендуется применение циклоспорина А как офф-лейбл лечение атопического дерматита у беременных и кормящих грудью, в случаях когда топическое лечение и лечение ультрафиолетом оказываются не успешными.
— Необходимо избегать применения азатиоприна у беременных, так как имеются более лучшие альтернативы. Но, азатиоприн может применяться офф-лейбл (при отсутствии других альтернатив) для лечения тяжелого, неконтролируемого атопического дерматита у беременных, если азатиоприн применялся до зачатия. Если есть необходимость в продолжении применения азатиоприна при наступлении беременности, то рекомендуется снижение дозировки на 50%. После зачатия нельзя инициировать применение азатиоприна для лечения атопического дерматита.
— Микофенолата мофетил противопоказан у беременных с атопическим дерматитом, у женщин планирующих беременность, у кормящих грудью и у мужчин с атопическим дерматитом за 3 месяца до зачатия.
— Не рекомендуется применение дупилумаба у беременных и кормящих грудью с атопическим дерматитом, ввиду отсутствия научных данных и опыта.
— Пероральные антигистаминные препараты должны применяться у беременных с атопическим дерматитом только если имеются клинические показания. Предпочтительно применение лоратадина ввиду большого клинического опыта применения. Седативные антигистаминные препараты должны применяться только после тщательной оценки пользы и рисков.
— Мужчины с атопическим дерматитом, которые готовятся к зачатию, могут безопасно применять топические методы лечения и системные кортикостероиды с условием соблюдения общих руководств. Циклоспорин А также может применяться мужчинами во время зачатия, если другие методы лечения не успешны или противопоказаны.
— У мужчин с атопическим дерматитом, которые готовятся к зачатию, необходимо остановить прием метотрексата за 3 месяца до зачатия. Мужчины должны использовать презерватив в течение как минимум 90 дней после остановки приема микофенолата мофетила для снижения риска тератогенности. Азатиоприн должен применяться мужчинами с атопическим дерматитом, которые готовятся к зачатию, только в случаях тяжелого атопического дерматита, когда другие виды лечения оказались не эффективными или противопоказаны.
— Женщины детородного возраста должны применять контрацептивы при назначении лечения метотрексатом и микофенолата мофетилом. Если наступает беременность, то рекомендуется незамедлительно прекратить системную терапию, интенсифицировать топическую терапию и направить к специалисту для индивидуализированной оценки риска.
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Дерматозы, ассоциированные с беременностью: пемфигоид, полиморфные высыпания, холестаз беременных, атопическая сыпь
Дерматозы, ассоциированные с беременностью: пемфигоид, полиморфные высыпания, холестаз беременных, атопическая сыпь
Абстракт
Дерматозы, возникающие во время беременности, очень важно знать для клинициста, так как они поражают большое количество беременных и представляют собой опасность для плода. К этим заболеваниям относятся пемфигоид беременных, полиморфные высыпания беременных, внутрипеченочный холестаз беременных и атопическую сыпь беременных. В данном обзоре описывается патогенез, клинические особенности и лечение данных дерматозов.
Введение
В период беременности выделяют три группы кожных заболеваний. К первой группе относятся доброкачественные заболевания, возникающие вследствие гормональной перестройки, происходящей во время беременности; ко второй группе относятся ранее существовавшие заболевания, обострившиеся во время гестации; к третьей группе относятся дерматозы, специфические для беременности [1].
Дерматозы беременных – это специфическая группа зудящих патологий, которые возникают только у беременных. Из – за неясности этиопатогенеза, редкой встречаемости и сходства в клинической картине постоянно ведутся дискуссии о том, как классифицировать эти заболевания. Последняя классификация предложена Амбрус – Рудольф [2] в 2006 году, и включает пемфигоид беременных, полиморфный дерматоз беременных, внутрипеченочный холестаз и атопическую сыпь беременности (Табл.1).
Целью данного обзора является изучение четырех специфических дерматозов беременных. Некоторые дерматозы представляют собой риск для развития плода, и тем самым, являются важной темой для клиницистов.
Пемфигоид (герпес) беременных
Пемфигоид беременных – это редкое кожное аутоиммунное заболевание, сопровождающее интенсивным зудом и возникающее только во время беременности. Пемфигоид беременных по клинико – иммунологическим особенностям имеет сходство с другими пузырными дерматозами.
Патогенез
Первичный иммунный ответ происходит внутри плаценты. Циркулирующие IgG реагируют с амниотическим эпителием плацентарной ткани и базальной мембраной кожи. Аутоиммунные реакции, происходящие в коже, связаны с накоплением иммунных комплексов, активацией комплемента, хемотаксисом и дегрануляции эозинофилов, в результате чего происходит повреждение ткани и формирование пузырей [9]. Основной инициирующий фактор остается невыясненным, но предполагается, что аллогенная или аутоиммунная реакция связанна с отклонением от нормальной экспрессии TI продукта главным комплексом гистосовместимости [10].
Имеются сообщения о случаях возникновения пемфигоида беременных во время менструации и после приема оральных контрацептивов. Эти наблюдения позволяют предположить роль половых гормонов в патогенезе заболевания [6,11,12], хотя также существуют исследования, говорящие об обратном [13].
Клинические особенности
Пемфигоид беременных начинается с появления сильно зудящих уртикарных кольцевидных высыпаний, затем появляются везикулы и большие напряженные пузыри на эритематозном фоне. Излюбленной локализацией является околопупочная область (Рис.1). В 90% случаях в дальнейшем высыпания распространяются по всему животу, а в некоторых случаях, и до бедер, ладоней и подошв [11]. Зачастую в последний месяц заболевание стихает и обостряется сразу после родов. Активность процесса уменьшается и исчезает в течение первых месяцев после родов, и вновь возникает при последующих беременностях. У большинства пациентов заболевание разрешается спонтанной ремиссией, без лечения, через несколько недель или месяцев после родов.
Диагностика
Диагноз пемфигоида беременных основывается на характерной клинической картины, данных гистологического обследования и прямой иммунофлюоресценции. Для классической гистологической картины характерно наличие поверхностных и глубоких периваскулярных лимфогистиоцитарных эозинофильных инфильтратов. При прямой иммунофлюоресценции обнаруживается отложение на базальной мембране IgG и С3 – комплемента [4, 11]. Отложение С3 – комплемента обнаруживается в 100% случаев, в то время как отложение IgG только в 25 – 50% [11].
Лечение
Лечение пемфигоида беременных начинается с приема пероральных ГКС в дозе 0.5 мг/кг, далее доза постепенно снижается до поддерживающей, в зависимости от активности заболевания. При легком течении возможно применение топических ГКС III и IV класса. Если топические и системные ГКС оказываются неэффективными, лечение дополняют применением системных иммуносупрессантов, таких как Циклоспорин, Дапсон, Азатиоприн, Метотрексат (после родов).
Влияние пемфигоида беременных на плод
В результате трансплацентарной передачи антител IgG1 от матери к плоду, у 10% новорожденных развивается слабая клиническая картина, состоящая из крапивницы или везикулярных высыпания на коже [9] (Рис.2). Пемфигоид беременных ассоциирован с преждевременными родами и гипотрофией плода. Некоторые исследователи предполагали, что отклонения от нормы у новорожденных связаны с применением системных ГКС, но скорее всего, это связано с активностью дерматоза, а не с применением ГКС. Высокий риск развития патологии у плода чаще связан с развитием пемфигоида беременных в первом и втором триместре. Системное применение ГКС не влияет на исход беременности [14]. Однако, необходимо осуществлять мониторинг состояния беременной во время приема системных ГКС. Также из – за токсичности для организма матери и гипотрофии со стороны плода необходим тщательный контроль за пациентами при приеме Азатиоприна. Азатиоприн можно принимать во время беременности, но его прием должен быть под контролем. Метотрексат при беременности противопоказан.
Коморбидные заболевания
Пемфигоид беременных часто ассоциирован с другими аутоиммунными заболеваниями, такими как, болезнь Грейвса, тиреоидит, злокачественная анемия [5,11]. Это связано с наличием антигенов HLA – DR3 и DR4 [15] при этих аутоиммунных заболеваниях.
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – доброкачественное, саморазрешающееся воспалительное заболевание, чаще встречается у первобеременных в третьем триместре или послеродовом периоде [9,16,17]. Редко встречается при последующих беременностях [17]. Это самый распространенный дерматоз у беременных, его частота составляет 1 на 160 случаев беременностей [9,18]. Несмотря на то, что частота заболевания высока, этиология до сих пор не ясна. Отмечается взаимосвязь с большой прибавкой массы тела, иммуно – гормональной перестройкой, но ни одна теория до сих пор не является обоснованной [3,9,18].
Патогенез
Патогенез заболевания до сих пор не изучен. Предполагают, что перерастяжение брюшной стенки приводит к повреждению соединительной ткани, вызывая воспалительную реакцию [9,18]. В проведенном исследовании, в котором приняли участие 200 пациентов с полиморфным дерматозом, было обнаружено снижение кортизола в сыворотке крови по сравнению с контрольной группой. Другая теория заключается в наличии атопии у беременных. Исследовав 181 пациентов было обнаружено, что у 55% была выявлена атопия [18]. До сих пор нет доказательств относительно вклада в патогенез циркулирующих иммунных комплексов и наличия HLA класса.
Клинические особенности
Излюбленной локализацией высыпаний является живот, обычно на стриях, не затрагивая область пупка, заболевание начинается с появления зудящих эритематозных уртикарных папул и бляшек (Рис.3). Характерно быстрое распространение на бедра, ягодицы, грудь и спину. Вовлечение ладоней и стоп встречается редко [9]. Высыпания отличаются полиморфизмом: папуловезикулы, пурпура, пузырьки.
Диагностика
В настоящее время не существует методов диагностики. Гистопатология различается в зависимости от стадии заболевания. Диагноз основывается на клинической картине и биопсии. При биопсии обнаруживают поверхностный дермальный отек, периваскулярный лимфоцитогистиоцитарный инфильтрат, состоящий из эозинофилов, Т – хелперов и макрофагов. На более поздних стадия обнаруживаются эпидермальные изменения: гипер – и паракератоз [9,16].
Лечение
Лечение симптоматическое. Обычно для устранения зуда и высыпаний достаточно применение кортикостероидов с или без приема антигистаминных препаратов. В тяжелых случаях может понадобиться применение системных ГКС. Чаще заболевание саморазрешается в течение нескольких недель после родов без пигментных поствоспалительных рубцов.
Риски для плода
Полиморфный дерматоз беременных не опасен для плода и новорожденных. Исход заболевания у матери обычно благоприятный. При приеме топических и системных ГКС необходим контроль за состоянием организма беременной. При назначение антигистаминных препаратов следует отдать рпедпочтение Цетиризину, Лоратадину и Фексофенадину.
Внутрипеченочный холестаз беременных
Внутрипеченочный холестаз беременных характеризуется тяжелым кожным зудом и вторичным поражением кожи в третьем триместре беременности. Холестаз беременных представляет собой обратимую форму холестаза, который развивается у генетически предрасположенных к нему индивидуумов. Холестаз беременных не относится к первичным дерматозом, но из – за корреляции проявлений кожных симптомов во время гестации и наличием рисков для плода, был отнесен к специфическим дерматозам беременных. Распраненность дерматоза наиболее высока в Скандинавии и Южной Африке, частота около 1%.
Патогенез
В основе патогенеза лежит взаимодействие гормональных, генетических и средовых факторов [9]. К экзогенным факторам относятся сезонные колебания окружающей среды [21], а также особенности диеты, дефицит селена [22]. Роль экзогенных факторов в развитии заболевания до сих пор изучается.
Клиническая картина
Внутрипеченочный холестаз беременных характеризуется наличием зуда без первичного поражения кожи с или без желтухи. Частота желтухи: 0.02 – 2.4% [23]. Зуд обычно начинается на ладонях и подошвах, далее распространяется по всему кожному покрову. Интенсивный зуд часто сочетается со вторичными экскориациями (Рис.4). Обычно они локализуются на нижних конечностях, чаще в области голеней. Симптомы обычно проходят в течение 1 – 2 дней после родов, но могут сохраняться в течение 1 – 2 недель [9]. Существует высокий риск повторного возникновения заболевания при повторных беременностях (50 – 70%), а также при применение оральных контрацептивов.
Диагностика
Диагноз основывается на наличии кожного зуда, повышения уровня желчных кислот и аминотрансфераз.
Лечение
Целью лечения является снижение уровня желчных кислот в сыворотке крови и устранение кожного зуда. Для облегчения кожного зуда возможно использование урсодезоксихолевой кислоты, при их применении не наблюдаются побочных эффектов и влияния на исход беременности [24]. Использование Холестирамина, антигистаминных препаратов, топических и системных кортикостероидов не имеет доказательной базы и может оказать неблагоприятное воздействие на исход беременности [1,24]. В исключительных случаях может быть использована фототерапия.
Риски для плода
Холестаз беременных ассоциирован с преждевременными родами (20 – 60%), с последующим развитием интранатального дистресса плода (20 – 30%), а также с мертворождением (1 – 2%) [9]. Тяжелое течение холестаза может приводит к дефициту витамина К и коагулопатиям у беременных и детей [1]. За этим необходимо тщательно следить во время и после беременности.
Атопическая сыпь беременных
Атопическая сыпь беременных – доброкачественное состояние, для которого характерны зудящие экзематозные или папулезные очаги, чаще у предрасположенных к атопическому дерматиту или имеющие атопический дерматит в анамнезе. Термин «Атопическая сыпь беременных» обозначает гетерогенную группу зудящих расстройств во время беременности, такие как, пруриго беременных, зудящий фолликулит беременных, экзема беременных. Атопическая сыпь является наиболее частой причиной зуда во время беременности [2,16]. Заболевание имеет две группы пациентов: первая группа пациентов, которые имеют в анамнезе атопический дерматит, а ко второй группе пациентов относятся беременные, у которых атопическая сыпь появилась впервые во время беременности. У 80% беременных сыпь появилась впервые [2]. Заболевание развивается в начале первого или второго триместра и обычно рецидивирует при последующих беременностях. У большинства беременных с атопической сыпью имеется повышенный уровень IgE в крови. У таких беременных положительные тесты на аллергены, а также отягощенный наследственный анамнез по атопическому дерматиту.
Патогенез
Считается, что в основе патогенеза атопической сыпи лежат иммунологические изменения. Беременность ассоциирована сдвигом иммунного ответа в сторону продукции цитокинов Th 2 порядка (ИЛ – 4 и ИЛ – 10). Продукция противовоспалительных цитокинов ответственна за изменения кожи во время беременности [25].
Клиническая картина
Основными клиническими особенностями являются кожный зуд, пруриго, экскориации, экзематозные поражения кожи (Рис.5). У двух третей беременных высыпания локализуются на типичных для атопического дерматита местах, на лице, шеи, сгибательных поверхностях конечностях, у оставшихся беременных сыпь локализуется на туловище и конечностях и сопровождается незначительным зудом. Рассчесывания приводят к экскориациям и вторичным инфекциям кожи. Экзема обычно исчезает после родоразрешения.
Диагностика
Диагноз основывается в основном на клинической картине. Патогномоничных симптомов при атопической сыпи беременных нет. В сыворотке крови можно выявить повышенный уровень IgE (20 – 70%) [2].
Лечение
Лечение зависит от тяжести заболевания. Обычно достаточно применение топических ГКС III и IV класса, но при тяжелом состоянии могут быть необходимы системные ГКС и антигистаминные препараты. При неэффективности лечения возможно использования фототерапии. При присоединении бактериальной инфекции необходимо применение антибиотиков.
Риск для плода
Атопическая сыпь беременных не влияет на развитие и состояние плода и новорожденных, но указывает на то, что у ребенка высокий риск развития атопического дерматита в будущем.
Выводы
Кожный зуд и высыпания являются общими во время беременности и, как правило, имеют доброкачественный характер и склонны к саморазрешению. Они составляют немногочисленную группу воспалительных заболеваний, ассоциированные с беременностью и/или раннем послеродовым периодом, которые могут приводить к тяжелым патологиям плода, мертворождению и преждевременным родам [23].
Зуд является общим симптомом для этой группы заболеваний. Заболевания различаются по морфологии высыпаний, локализации, времени возникновения, но в то же время имеют много общего. Для неопытных клиницистов порой бывает сложно поставить диагноз, основываясь только на клинической картине. К вспомогательным методам диагностики относятся гистопатология, анализ крови, прямая иммунофлюоресценция. Для пемфигоида беременных и холестаза беременных лабораторные анализы являются основополагающими. Поэтому, необходимо для постановки диагноза учитывать данные анамнеза, клиническую картину и гистопатологию.
Риск для плода имеется только при пемфигоиде и холестазе беременных. Для успешного исхода беременности необходим многопрофильный контроль с участием дерматолога, педиатра, акушера, гастроэнтеролога.
Лечение дерматита у беременных
Воспалительное поражение кожи, проявляющееся в покраснении кожи, высыпании, ощущении зуда и жжения – это симптомы дерматита. Во время беременности он наблюдается довольно часто и становится головной болью молодых мамочек. Только не стоит паниковать, это заболевание не навредит вам и вашему ребенку, если вы сразу обратитесь к специалисту.
Важно: Не принимать никаких «чудодейственных» препаратов, они могут навредить развитию вашего ребенка! Обратитесь к опытному врачу-дерматологу!
Специалисты Международного медицинского центра «ОН КЛИНИК» консультируют, проводят лабораторные исследования анализов и назначают щадящее лечение дерматита у беременных.
Причина возникновения дерматита во время беременности связана, как правило, с ослаблением иммунитета и гормональной перестройкой организма. Важно вовремя обратить внимание на симптоматику и проконсультироваться с врачом. Покраснение кожи, зуд могут быть симптомами таких серьезных заболеваний как:
Атопический дерматит – это самый распространенный вид заболевания при беременности. Считается, что он носит наследственный характер (передается от родителей). В данном случае необходимо еще в период планирования беременности принять все профилактические меры против обострения дерматита.
Аллергический дерматит при беременности может проявиться как реакция на аллергены различной этиологии: продукты, косметика, цветущие растения, шерсть животных и т.д.
Дерматит у беременных может вспыхнуть в результате воздействия аллергенов различной этиологии. Это могут быть: цветущие растения, шерсть животных, косметика и пищевые продукты.
Локализация высыпания на коже, покраснения и шелушения – в области живота, рук, шеи, спины, ног. Может сопровождаться неприятными ощущением – зудом и жжением.
Различают III стадии аллергического (атопического) дерматита у беременных
Диагностика и лечение дерматита при беременности
Лечение дерматита у беременных – это процедура, которая строится исходя из комплексной диагностики. Чтобы поставить более точный диагноз, выявить аллергены и иные причины заболевания, необходимо пройти обследование дерматолога, проконсультировать у аллерголога, сдать определенные анализы. Могут потребоваться показания гастроэнтеролога, токсиколога и эндокринолога. Такой комплексный подход обусловлен сложностью постановки диагноза во время беременности.
В ММЦ «ОН КЛИНИК» применяются новейшие методики лечения кожных заболеваний при беременности.
Стандартное лечение атопического (аллергического) дерматита у беременных, как правило, включает в себя:
Мы намеренно не называем лекарства, которые прописывают мамочкам при дерматите, так как это специалисты ОН КЛИНИК назначают лечение по индивидуальной программе с учетом многих факторов.
В ОН КЛИНИК проводят лечение дерматита у беременных таким образом, чтобы это не повредило развитию ребенка и здоровью матери!
Хирург, флеболог, врач высшей категории, кандидат медицинских наук
Во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по многоканальному номеру телефона +7 495 223-22-22