Чем лечить гастрит при беременности
Изжога и гастроэзофагеальная рефлюксная болезнь у беременных: актуальность использования альгинатов
Изучены причины развития изжоги и гастроэзофагеальной рефлюксной болезни у беременных, описаны подходы к комплексной терапии, сочетающие рекомендации по диете и модификации образа жизни, а также прием лекарственных препаратов. Показана перспективность вве
Reasons of heartburn and gastroesophageal disease development in the pregnant were studied, approaches to complex therapy that combine recommendation on the diet and modification of the way of life, and medications dosage, were described. The prospects of using algenates in the treatment scheme was stated.
Беременность — это нормальное физиологическое состояние для женщины, однако ее течение может сопровождаться развитием ряда неприятных симптомов, в частности, жалоб со стороны желудочно-кишечного тракта (ЖКТ). К подобным жалобам относятся: тошнота, преимущественно по утрам, и рвота в I триместре беременности. У беременных женщин могут встречаться признаки желудочной и кишечной диспепсии, холестаз, обострение хронического холецистита, нарушение стула по типу констипации, а также нарушение микрофлоры пищеварительной трубки [1]. Большинство авторов выделяют «изжогу беременных» как отдельный симптом, появляющийся на фоне беременности и обусловленный ей [2]. Актуальность проблемы изжоги беременных обусловлена ее высокой распространенностью, связью с развитием гастроэзофагеальной рефлюксной болезни (ГЭРБ) и со снижением качества жизни.
Согласно результатам многих научных работ, изжога при беременности беспокоит 30–50%, по некоторым данным, до 80% беременных женщин [1, 3]. В масштабной работе Naumann C. R. et al. при наблюдении 2731 беременной женщины выявлено, что 95% процентов из них испытывают изжогу и/или тошноту и рвоту [4]. Как правило, изжога редко беспокоит женщин в I триместре (9,5%), чаще возникает во II триместре (43,1%) и особенно часто наблюдается в III триместре (54,1%), не резко выражена и имеет преходящий характер [5]. По данным Буркова С. Г., при обследовании 55 беременных женщин установлено, что изжога беспокоила 65,4% из них, причем ее распространенность в I триместре составляла 7,2%, во II — 18,2% и в III — 40% [2].
Столь высокая распространенность изжоги у беременных приводит к тому, что многие врачи-гинекологи рассматривают ее как нормальное проявление беременности и не придают ей большого значения, в то время как появление изжоги может являться признаком ГЭРБ, требующим назначения лекарственных средств, обследования и наблюдения.
Важным является наблюдение, что беременные женщины с жалобами на изжогу вынуждены значительно чаще прибегать к помощи фармакотерапии, чем беременные женщины с жалобами на тошноту и рвоту (47% против 11% соответственно) [4].
Если говорить о послеродовом периоде, то следует заметить, что далеко не у всех женщин симптомы исчезают бесследно. Так, установлено, что 19,7% женщин, имеющих жалобы на изжогу во время беременности, сообщали также о послеродовой изжоге [4].
К факторам, предрасполагающим к развитию изжоги у беременных, по мнению ряда авторов, можно отнести: наличие изжоги перед беременностью, многоплодную беременность, высокий индекс массы тела перед беременностью и значительное увеличение веса при беременности [4]. Женщины, предпочитающие мясную пищу, во время беременности страдают изжогой чаще, по сравнению с вегетарианками [5].
Причины появления жалоб на изжогу у беременных женщин можно разделить на две категории: физические (механические) и гормональные.
Основным гормональным механизмом развития изжоги у беременных считается снижение тонуса нижнего пищеводного сфинктера в результате действия прогестерона [6]. Почти у всех женщин тонус нижнего пищеводного сфинктера падает к 36?й неделе беременности и восстанавливается после родов [6]. Под влиянием гестационных гормонов уменьшается тонус гладкой мускулатуры кишечника, а также происходит нарушение чувствительности хеморецепторов кишечника к серотонину и гистамину. Эти факторы приводят к снижению перистальтики кишечника, и впоследствии потенцируют развитие не только запоров и нарушение кишечной микрофлоры, но и нарушение эвакуации кислого содержимого из желудка и возникновение кислого рефлюкса.
К физическим причинам относятся: увеличение размеров матки, в результате чего происходит нарушение взаиморасположения внутренних органов и повышение внутрибрюшного давления и давления в желудке. Кроме того, при нарушении расположения органов брюшной полости желудок смещается к диафрагме, нарушается функция нижнего пищеводного сфинктера и повышается риск развития грыжевого выпячивания желудка в пищеводное отверстие диафрагмы. Также снижается перистальтика толстого кишечника и задерживается удаление кислого содержимого из желудка [6].
Изжога беременных и ГЭРБ у беременных
Изжога может впервые начать беспокоить женщину во время беременности, нарастать по мере течения беременности и исчезнуть после родов, но в ряде случаев изжога расценивается как симптом ГЭРБ, беспокоящей пациентку ранее [1]. В развитии изжоги беременных и ГЭРБ лежит один основной механизм — ослабление тонуса нижнего пищеводного сфинктера. Это диктует необходимость в ряде случаев говорить не об изжоге, а о ГЭРБ у беременных.
Согласно определению, ГЭРБ — это хроническое рецидивирующее заболевание, обусловленное попаданием желудочного и/или кишечного содержимого в пищевод вне зависимости от того, развивается ли при этом воспаление его слизистой или нет. Следовательно, при ведении беременных необходимо учитывать, что у пациенток с ГЭРБ, предшествующей наступлению беременности, высока вероятность ухудшения течения заболевания во время беременности. В то же время возникновение изжоги во время беременности может рассматриваться как фактор риска развития ГЭРБ после родов. Так, в исследовании турецких ученых было выявлено, что при возникновении изжоги хотя бы во время одной беременности риск последующего развития ГЭРБ составил 17,7%, а во время более двух беременностей — 36,1%. При этом риск развития ГЭРБ не зависел от возраста и наличия ожирения [7].
В диагностике ГЭРБ важным является тщательный сбор анамнеза. Типичные проявления ГЭРБ: жалобы на изжогу, усиливающуюся после еды, после приема продуктов, ослабляющих тонус нижнего пищеводного сфинктера (животные жиры, алкоголь, кофе, шоколад, цитрусовые), в положении лежа, при наклонах и наличие каких-либо эквивалентов изжоги, возникающих при тех же условиях, позволяют поставить диагноз ГЭРБ без проведения эндоскопического исследования. Клинически пациенток с ГЭРБ, помимо изжоги, могут беспокоить атипичные симптомы заболевания, или эквиваленты изжоги. Так, испанскими учеными при обследовании 263 беременных женщин было установлено, что несердечная загрудинная боль беспокоила 9,1%, дисфагия — 12,6%, ощущение кома в горле — 33,1%, кашель — 26,6%, отрыжка — 66,2% и икота — 19,0% женщин [8].
Следует заметить, что у беременных тяжелые осложнения ГЭРБ достаточно редки, вследствие этого проведение фиброэзофагогастродуоденоскопии (ФЭГДС) всем беременным с изжогой не является необходимым [3]. В группу пациенток, нуждающихся в проведении ФЭГДС, можно отнести женщин с выраженными жалобами (изжога, беспокоящая несколько раз в день, плохо поддающаяся купированию антацидами), с предшествующим тяжелым течением ГЭРБ (III–IV степень по Лос-Анжелесской классификации), с указанием в анамнезе на развитие осложнений ГЭРБ (язвы пищевода, кровотечение из пищевода, пищевод Барретта).
При необходимости эндоскопическое исследование может и должно проводиться у беременных (по показаниям) на любом сроке. Данный метод при правильном и бережном выполнении безопасен для матери и плода. Противопоказаниями к выполнению ФЭГДС могу стать: деформация шейно-грудного отдела позвоночника, резко выраженные искривления позвоночника (кифоз, сколиоз, лордоз), сужение пищевода, ригидность глотки, большой зоб, чрезмерная рвота беременных, нефропатия беременных, эклампсия или преэклампсия, предлежание плаценты [2]. При проведении эндоскопического исследования необходимо определить вариант ГЭРБ по клинико-эндоскопической классификации: эндоскопически негативная, или неэрозивная рефлюксная болезнь (включая катаральный эзофагит), или эндоскопически позитивная, или эрозивная рефлюксная болезнь: степень A-D по Лос-Анжелесской классификации (включая осложнения), т. к. от варианта течения ГЭРБ зависит тактика лечения.
Внутрипищеводное суточное рН-мониторирование и манометрия пищевода у беременных используется редко. Рентгенологическое исследование пищевода и желудка назначается только по жизненным показаниям в связи с высоким риском для плода.
Лечение женщин с изжогой беременных и ГЭРБ должно быть комплексным и сочетать диетические рекомендации, модификацию образа жизни и прием лекарственных препаратов.
Рекомендации по диете и изменению образа жизни заключаются в следующем:
1) дробное питание;
2) употребление продуктов, обладающих щелочной реакцией (молоко, сметана, творог, паровые омлеты, отварное мясо);
3) избегать обильного приема пищи и не есть на ночь; после приема пищи избегать наклонов вперед и не ложиться; ограничить потребление продуктов, снижающих тонус нижнего пищеводного сфинктера и оказывающих раздражающее действие на него (животные жиры, алкоголь, кофе, шоколад, цитрусовые, ржаной хлеб, газированные напитки);
4) не носить тесную одежду и тугой пояс;
5) отказ от курения, т. к. никотин ослабляет тонус нижнего пищеводного сфинктера;
6) не допускать развития упорных запоров, чтобы избежать дополнительного повышения внутрибрюшного давления;
7) по возможности ограничить прием лекарств, вызывающих рефлюкс (антихолинергические, седативные, транквилизаторы, ингибиторы кальциевых каналов, бета-адреноблокаторы, теофиллин, простагландины, нитраты);
8) спать с приподнятым головным концом кровати;
9) избегать длительных наклонов;
10) избегать выполнения гимнастических упражнений, связанных с напряжением мышц брюшного пресса.
_200.gif)
Из представленной таблицы видно, что абсолютно безопасных препаратов для применения в период беременности среди вышеуказанных лекарственных средств нет. Следует отметить, что использование препаратов класса В, особенно прокинетиков, необходимо осуществлять по строгим показаниям и под постоянным контролем, в том числе из-за опасности развития побочных эффектов. Так, использование Н2?блокаторов сопровождается развитием «синдрома отмены», а при использовании ИПП может развиваться синдром избыточного бактериального роста вследствие резкого снижения бактерицидной способности желудочного сока; обратное увеличение секреции соляной кислоты вследствие увеличения концентрации в крови гормона гастрина по принципу обратной связи; нарушение усвоения кальция [10, 11]. Использование препаратов группы антацидов дает быстрый, но кратковременный эффект и также может сопровождаться развитием ряда негативных эффектов. Так, в 1977 г. W. Kaehny и соавт. обнаружили повышение уровня алюминия в плазме и моче после приема алюминийсодержащих антацидов у людей с нормальной функцией почек, тогда как ранее считалось, что он не всасывается при приеме внутрь [12]. По данным Berthon G., 2002, при взаимодействии алюминия гидроокиси, входящей в состав антацидов, с кислотой в желудке может всасываться от 17% до 30% образующегося алюминия хлорида [13].
Таким образом, сохраняет свою актуальность поиск новых лекарственных средств лечения ГЭРБ у беременных. Значительные перспективы в этой связи могут базироваться на внедрении в схемы лечения альгинатов — группы препаратов на основе альгиновой кислоты, получаемой из морских бурых водорослей, в частности, из Laminaria hyperborea. Альгиновые кислоты (от лат. alga — морская трава, водоросль) — это полисахариды, молекулы которых построены из остатков бета-D-маннуроновой и альфа-L-гулуроновой кислот, находящихся в пиранозной форме и связанных в линейные цепи 1->4-гликозидными связями [14]. Блоки, построенные из полиманнуроновой кислоты, придают вязкость альгинатным растворам, блоки гулуроновой кислоты ответственны за силу геля и специфическое связывание двухвалентных ионов металлов.
Безопасность альгинатов была оценена Объединенным экспертным комитетом по пищевым добавкам (The Joint FAO/WHO Expert Committee on Food Additives (JECFA), Продовольственная и сельскохозяйственная организация ООН (англ. Food and Agriculture Organization, FAO)/Всемирная Организация Здравоохранения (англ. World Health Organization, WHO)), который установил приемлемое ежедневное потребление как «не ограниченное» для альгиновой кислоты и ее солей, и подтверждена в многочисленных исследованиях [14]. Многочисленные токсикологические исследования, проведенные в мире в 40–70 годах ХХ века, подтвердили безопасность использования альгинатов, в частности, альгината натрия.
Известными представителями альгинатов являются Гевискон и Гевискон форте, различающиеся по количественному содержанию отдельных компонентов. Основной антирефлюксный механизм их действия — это формирование механического барьера-плота (альгинат натрия), который предупреждает заброс содержимого желудка в пищевод. При этом не нарушается механизм выработки соляной кислоты в желудке, а следовательно, и процесс пищеварения. Входящий в состав Гевискон форте гидрокарбонат калия, являясь источником СО2, придает плоту «плавучесть», тогда как карбонат кальция связывает друг с другом длинные молекулы альгината для укрепления образовавшегося защитного барьера. Помимо антирефлюксного действия, альгинаты обладают рядом полезных эффектов, обеспечивающих их эффективность в лечении ГЭРБ: прокинетический, обволакивающий, легкий слабительный, цитопротективный, гемостатический эффект.
В обобщенном виде место и свойства альгинатов на примере препарата Гевискон среди других средств, применяемых для лечения кислотозависимых заболеваний органов пищеварения, в том числе ГЭРБ, представлены в табл. 2.
Эффективность Гевискон форте подтверждена в ряде исследований, в том числе с участием беременных женщин. Так, в открытом, мультицентровом исследовании 150 беременных с изжогой на сроке 38 недель и менее выявлено, что назначение Гевискон форте курсом в течение 4 недель приводит к купированию симптомов у 90% женщин [15]. В работе других ученых показано, что назначение Гевискон форте 50 беременным женщинам в течение 1 месяца способствовало достоверному уменьшению частоты, длительности и интенсивности жалоб у 98%. Препарат замечательно переносился женщинами [16].
Согласно данным наших исследований, применение суспензии Гевискон форте в стандартной дозировке: по 10 мл после еды 3 раза в день и 10 мл на ночь в течение 14 дней улучшает показатели суточного рН-мониторирования и значительно уменьшает процент времени с интрагастральным рН менее 2 в ночные часы у большинства пациентов с ГЭРБ (табл. 3) [17].
На фоне лечения отмечено почти полное купирование эпигастральных болей, которые имели место у ряда пациентов, исчезновение клинических симптомов ГЭРБ в течение 2–3 дней. Большинство пациентов отметили хорошие органолептические свойства Гевискон форте. За время лечения побочных эффектов препарата и аллергических реакций зарегистрировано не было, что еще раз доказывает его высокую безопасность.
Следовательно, будет рациональным и оправданным начинать терапию ГЭРБ у беременных с использования альгинатов. Алгоритм лечения беременных с изжогой и ГЭРБ представлен на рисунке [6, с изменениями].
Обсуждая данный алгоритм, следует заметить, что использование антацидов, содержащих соли магния и алюминия, в период беременности все же должно быть ограничено из-за существующей вероятности их всасывания и риска негативного влияния на плод. Из антисекреторных препаратов Н2-гистаминоблокаторы обладают менее выраженным кислотосупрессивным эффектом, чем ингибиторы протонной помпы, кроме того, для них характерен феномен «рикошета», т. е. синдром отмены. Следовательно, назначение Н2-гистаминоблокаторов должно осуществляться только в том случае, когда невозможно использовать ингибиторы протонной помпы, например, в связи с их непереносимостью.
В заключение следует подчеркнуть, что в связи с высоким профилем безопасности и эффективностью альгинаты, в частности, Гевискон форте, показаны к использованию в качестве монотерапии, особенно при неэрозивной рефлюксной болезни, что крайне актуально для беременных женщин, ограниченных в выборе лекарственных средств. В то же время Гевискон форте можно применять при эрозивном варианте течения ГЭРБ, сочетая с приемом других антисекреторных средств.
Литература
Ю. П. Успенский, доктор медицинских наук, профессор
Н. В. Барышникова, кандидат медицинских наук, доцент
ГБОУ ВПО СПбГМУ им. И. П. Павлова, Санкт-Петербург
Гастрит при беременности
Гастрит – заболевание желудка, которое характеризуется воспалением слизистых стенок органа. Патология может протекать в острой и хронической стадии. У женщин, которые заболели гастритом до беременности, риски развития рецидивов во время вынашивания ребенка существенно возрастают. Связано это со снижением защитных функций организма, на фоне которого многие хронические заболевания обостряются, увеличением нагрузки на пищеварительные органы, гормональные перестройки. Лечение гастрита при беременности должно проводиться под строгим наблюдением врача, так как неграмотно проведенная терапия может вызвать серьезные осложнения.
Симптомы гастрита при беременности
Степень выраженности симптомов такого заболевания зависит от того, в какой форме оно протекает. Острый гастрит у беременных проявляется ярко выраженной симптоматикой:
При хроническом течении симптоматика смазанная, и обостряется только в периоды рецидивов. Характерные признаки обострения:
Если беременная страдает гастритом с повышенной кислотностью, в общей клинической картине преобладают такие симптомы:
При пониженной кислотности симптоматика другая:
Лечение гастрита при беременности
Лечением гастрита у беременных занимается врач-гастроэнтеролог. Чтобы подтвердить диагноз и подобрать максимально эффективную схему терапии, сначала необходимо сдать анализы и пройти инструментальную диагностику.
В период вынашивания ребенка назначаются только препараты, регулирующие кислотность желудка. При повышенной кислотности используются антациды, при пониженной – желудочные ферменты, стимулирующие секреторную функцию. Чтобы устранить болевой синдром, назначаются спазмолитики, например, «Но-Шпа». Дополнительно могут быть назначены пребиотики, нормализующие кишечную микрофлору.
Помимо приема медикаментозных средств, необходимо соблюдать специальную диету, во время которой рекомендуется ограничить употребление острого, соленого, копченого, жирного. Рацион желательно разнообразить такими группами продуктов:
Хронический гастрит и беременность

Хронический гастрит — заболевание, вызванное воспалительными изменениями слизистой оболочки желудка и нарушениями выработки соляной кислоты. Наряду с неприятными и болевыми ощущениями, желудочными и кишечными расстройствами, вызываемыми приемом пищи или нервными нагрузками, у больных часто отмечаются раздражительность, повышенная утомляемость, общая слабость, снижение артериального давления. По результатам многочисленных массовых обследований, хроническим гастритом страдают более 50% взрослого населения развитых стран мира; в структуре болезней органов пищеварения он составляет 35%.
Основными формами гастрита в настоящее время являются хронический гастрит А (на его долю приходится 15-18% случаев заболевания) и хронический гастрит В, вызванный особым микробом — хеликобактер пилори (70% всех хронических гастритов). Остальные формы гастритов встречаются значительно реже.
Симптомы хронического гастрита
Хронический гастрит не имеет специфических симптомов, клиническая картина болезни отличается большим разнообразием. В большинстве случаев признаками болезни бывают боли в подложечной области и диспепсия — тошнота, рвота, отрыжка, расстройство стула. При хроническом гастрите с секреторной недостаточностью (пониженным уровнем соляной кислоты в желудочном соке) чаще наблюдаются явления желудочной диспепсии (отрыжка, тошнота, рвота) и кишечной диспепсии (метеоризм, урчание в животе, нарушение стула). При гастрите с сохраненной или повышенной секрецией желудочного сока (формах, наиболее часто встречающихся в молодом возрасте) преобладают боли. Чаще всего возникают повторяющиеся боли в верхней части живота. В основном больные жалуются на боли в подложечной области, вокруг пупка или в правом подреберье. Боли возникают после еды, нередко связаны с определенным видом пищи, реже появляются натощак, ночью или же вне зависимости от еды. Боль может быть умеренной, порой сильной. При повышенной выработке желудком соляной кислоты боль обычно сильная, при пониженной — слабая. Боль становится сильнее при растяжении стенок желудка обильной пищей.
Хронический гастрит А вначале протекает с нормальной секрецией желудка (выделением желудочного сока), и на этой стадии больные жалоб не предъявляют и лечение не требуется. Необходимость в лечении возникает, когда воспалительный процесс в слизистой оболочке желудка углубляется и вследствие этого сокращается секреция желудочного сока.
При развитии хронического гастрита В секреция желудочного сока в нижних отделах желудка повышена или нормальна, но при распространенном хроническом гастрите В секреторная функция желудка резко снижается вплоть до выраженной ее недостаточности.
В последние годы важное значение в развитии хронического гастрита типа В и язвенной болезни желудка (образование язвы в желудке) придают инфекции. Особые микроорганизмы (называемые хеликобактер пилори) обнаруживают только в желудке, а в пищеводе, двенадцатиперстной кишке и прямой кишке они не встречаются. Установлена высокая частота (100%) их выявления при обострении хронического гастрита и язвенной болезни. Эти микробы выделяют вещества, в определенных условиях способные вызвать повреждения слизистой оболочки желудка, нарушая выработку пищеварительных соков.
Причины гастрита
Предрасполагающими факторами хронического гастрита являются:
У 75% женщин, страдающих хроническим гастритом, заболевание обостряется во время беременности. Как правило, у женщин, страдающих хроническим гастритом, развивается ранний токсикоз — рвота беременных, причем часто она затягивается до 14-17 недель и может протекать тяжело.
Хронический гастрит не является противопоказанием для беременности. Несмотря на то что в период обострения заболевания женщина испытывает дискомфорт и значительное ухудшение самочувствия, непосредственно на течение беременности и на плод обострения хронического гастрита не влияют.
Диагностика гастрита у беременных
Для уточнения диагноза хронического гастрита, кроме изучения жалоб больной и истории развития заболевания, имеют значение исследование желудочного сока, эндоскопическое исследование.
Желудочное зондирование (забор желудочного сока), а также измерение кислотности желудочного сока с помощью специального аппарата, который опускают в желудок (рН-метрия), допустимое во время беременности, позволяет выяснить уровень кислотности желудочного сока, что помогает установить характер гастрита (повышенная или пониженная кислотность), назначить правильное лечение. Диагностическая ценность эндоскопического метода (введение в желудок специального оптического аппарата, при помощи которого можно осмотреть стенки желудка) несомненна, в частности с его помощью может быть установлено наличие эрозий (надрывов) на слизистой оболочке желудка, но поскольку методика достаточно обременительна для беременной женщины, ее используют для диагностики по особым показаниям, при неэффективности лечения.
Лечение хронического гастрита
При обострении заболевания женщине назначают постельный режим. Необходима и диета. Питание при гастрите рекомендуется дробное (5-6 раз в день). Пишу вначале готовят в полужидком виде, без поджаривания, ограничивают поваренную соль и углеводы (сахар, варенье, кондитерские изделия), обладающие сокогонным действием бульоны. Во время диеты при гастрите рекомендуются молоко, слизистые или молочные супы из круп, яйца всмятку, мясные или рыбные фрикадельки, кнели, сливочное масло, творог, кефир, овощное рагу, свежие фрукты и овощи. По мере улучшения состояния диету расширяют, включают отварные рыбу и мясо, отварной картофель, макаронные изделия, постную ветчину, докторскую колбасу, любые каши, некислую сметану, сыр. Даже перейдя на нормальное питание, больным рекомендуется исключить из рациона копчености, острые приправы, жареные блюда, которых, впрочем, следует избегать всем беременным.
Беременным с нормальной или повышенной кислотностью желудочного сока рекомендуют (при отсутствии отеков) применение минеральных вод: «Боржоми», «Смирновской», «Славяновской», «Джермук» по 150-300 мл 3 раза в день через 1,5-2 ч после приема пищи, так как этим уменьшается время действия соляной кислоты на слизистую оболочку желудка. При хроническом гастрите с пониженной кислотностью используют воду типа «Миргородской», «Ессентуки» №4, 17 или «Арзни» (напомним, кислотность определяется при помощи зондирования и рН-метрии).
Лекарственное лечение хронического гастрита при беременности имеет свои особенности. Устранение хеликобактерийной инфекции во время беременности не производится, поскольку нежелательно применение препаратов, используемых с этой целью: Дe-Нол и Тетрациклин, Оксациллин и Фуразолидон (применяемые вместо Тетрациклина) без Де-Нола неэффективны. При выраженном обострении хронического гастрита В можно использовать противовоспалительное действие Гастрофарма (по 2 таблетки 3 раза вдень за 30 минут до еды). Маалокс, обладающий антацидным (снижающим кислотность желудочного сока) и обезболивающим действием, назначается в таблетках или суспензии через 1 час после еды. Гелусиллак обладает адсорбирующим соляную кислоту действием, препятствует ее избыточному образованию; его назначают 3-5 раз в день по одному порошку через 1-2 ч после еды и при необходимости на ночь. Спазмолитические препараты (Папаверина Гидрохлорид, Но-Шпа) ликвидируют боли. Церукал (синонимы: Метоклопрамид, Реелан) регулирует двигательную функцию желудка, устраняет тошноту и рвоту.
Для лечения хронического гастрита с нормальной или повышенной желудочной секрецией используются также настои лекарственных растений, обладающих противовоспалительным, болеутоляющим, обволакивающим действием: ромашка, зверобой, мята, семя льна, овса, тысячелистник, лапчатка, горец птичий, корневище аира, чистотел, седативные средства (корень валерианы, трава пустырника). Настой готовят следующим образом: 2-3 столовые ложки сбора трав заливают 500 мл крутого кипятка, настаивают в теплом месте 30 минут, затем процеживают. Можно добавить мед по вкусу. Пьют настой в теплом виде по 1/2 стакана 5-6 раз вдень после еды.
При выраженной секреторной недостаточности (пониженном уровне соляной кислоты в желудочном соке) особое внимание обращают на заместительную терапию — восполнение дефицита соляной кислоты и пищеварительного фермента пепсина. С этой целью принимают желудочный сок (по 1 столовой ложке на 1/2 стакана воды), Ацидин-Пепсин, Пепсидил, Абомин, Панзинорм в назначенных врачом дозах. Стимулируют желудочную секрецию поливитаминные комплексы, полезные беременной женщине и с других точек зрения, а также Рибоксин (по 0,02 г 3-4 раза в день в течение 3-4 недель) и облепиховое масло (по 1 чайной ложке 3 раза в день до еды 3-4 недели). Той же цели служит лечение кислородом — гипербарическая оксигенация. Маалокс может использоваться и при гастрите с пониженной кислотностью желудочного сока, в этом случае лучше назначать его в виде суспензии (1 столовая ложка или 1 пакетик суспензии через 1 час после еды). Больным гастритом со сниженной секреторной функцией рекомендуются также лекарственные травы, которые подавляют воспалительный процесс в слизистой оболочке желудка и стимулируют его секреторную функцию: листья подорожника, полынь, чабрец, фенхель, тмин, душица, пастернак, петрушка, мята, трава зверобоя, трифолиа, тысячелистник и др. Из этих трав готовятся настои так же, как указывалось выше.
У больных хроническим гастритом А часто нарушаются деятельность поджелудочной железы и кишечное пищеварение. Для коррекции этих нарушений полезны назначаемые врачом Панкреатин по 0,5- 1 г перед едой 3-4 раза в день, Фестал по 1-2 драже во время еды. Применявшиеся прежде Энтеросептол, Мексаза, Мексаформ в настоящее время не рекомендуются, т.к. они могут вызвать серьезные побочные явления: периферические невриты, нарушение функции печени, почек, аллергические реакции. Как и при хроническом гастрите В, нарушения моторной функции желудка коррегируются Церукалом, а при болях назначают спазмолитики: Папаверин, Но-Шпа.
При эрозиях слизистой оболочки желудка и двенадцатиперстной кишки традиционно применяют такие препараты, как Альмагель, Фосфалюгель по 1-2 дозированной ложечки 3 раза в день за 30-40 мин до еды. Их использование обусловлено тем, что эрозии слизистой оболочки желудка и двенадцатиперстной кишки возникают в результате агрессивного воздействия соляной кислоты и пепсина на слизистую оболочку при ослаблении ее защитных механизмов. Эти препараты обволакивают слизистую желудка, защищая ее. При применении данных препаратов боли обычно снимаются на 3-4-й день.
Важно заметить, что хронический гастрит не влияет на сроки и методы родоразрешения, так же как и на развитие плода.
К мерам профилактики хронического гастрита прежде всего следует отнести соблюдение диеты. Принимать пищу надо небольшими порциями, 4-5 раз в день, хорошо пережевывая. Не следует переедать. Необходимо исключить из рациона продукты, вызывающие раздражение слизистой оболочки желудка: крепкие бульоны, копчености, консервированные продукты, приправы, специи, крепкий чай, кофе, газированные напитки. По возможности необходимо исключить действие факторов стресса, отказаться от курения, не злоупотреблять алкоголем.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Чем лечить гастрит при беременности
Расстройства верхнего отдела пищеварительного канала (ВОПК) являются наиболее частыми осложнениями беременности. У ряда женщин развиваются расстройства ВОПК, возникающие только при беременности. Другие же женщины страдают хроническими заболеваниями ВОПК еще до беременности, требующими специального рассмотрения при наступившей беременности. Понимание механизмов клинических проявлений и распространенности различных расстройств ВОПК при беременности необходимо для оптимизации помощи этим больным.
Рассматриваемые ниже заболевания ВОПК объединены не только близостью анатомического расположения, но и тесной этиопатогенетической связью. По этой причине заболевания ВОПК имеют общие клинические симптомы, диагностические признаки и сходные подходы к лечению, нередко сочетаются и даже переходят друг в друга.
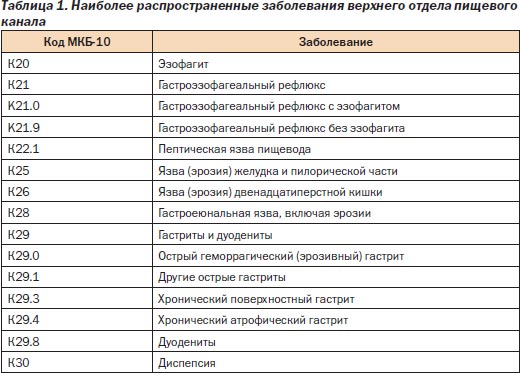
Унификация клинических классификаций в гастроэнтерологии остается одной из нерешенных проблем в Украине. Важную объединяющую роль играет международная статистическая классификация болезней десятого пересмотра (МКБ-10), основные рубрики которой, относящиеся к рассматриваемым вопросам, представлены в табл. 1.
В случаях если заболевания ВОПК действительно осложняют беременность и являются признаком гестоза, то они могут шифроваться с индексом «О»: O99.6 Болезни органов пищеварения, осложняющие беременность, деторождение и послеродовой период.
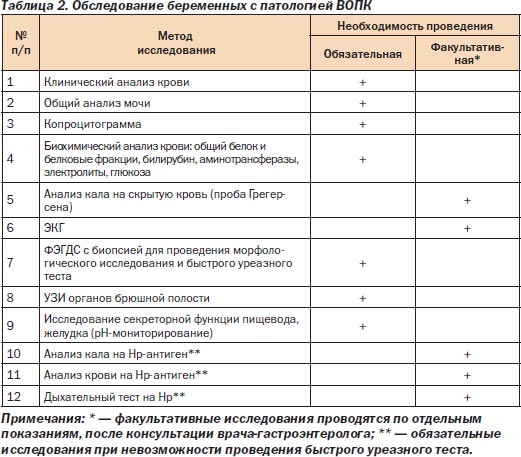
Обследование беременных женщин с патологией ВОПК
Методы исследования, используемые при всех заболеваниях ВОПК, сходны (табл. 2). Однако при отдельных заболеваниях значимость исследований (обязательная, факультативная) может меняться.
Рентгеноскопия пищевода и желудка беременным противопоказана.
Эрадикация Helicobacter рylori (Нр) согласно Маастрихтским консенсусам II-2000 и III-2005 у беременных не проводится, в связи с этим установление факта инфицирования имеет чисто академический интерес.
Решение вопроса о проведении эрадикации Нр должно быть поставлено (обязательно!) после родоразрешения и окончания периода кормления грудью.
Установление окончательного диагноза ВОПК должно быть подтверждено морфологически. Абсолютных противопоказаний к фиброэзофагогастродуоденоскопии (ФЭГДС) нет.
Относительные противопоказания к ФЭГДС:
1. Тяжелые нарушения сердечного ритма.
2. Острая фаза инфаркта миокарда.
4. Частые приступы стенокардии и бронхиальной астмы.
5. Сердечная недостаточность IIБ-III ст.
6. Атлантоаксиальный подвывих.
7. Эпилептические припадки.
8. Коагулопатия (время кровотечения > 10 мин).
При проведении ФЭГДС обязательно выполняются биопсии для проведения быстрого уреазного теста и гистологического исследования.
Исследование секреторной функции желудка
Проводится по показаниям, но при отсутствии раннего токсикоза.
В настоящее время существует три основных метода определения кислотообразующей функции желудка:
1. Внутрижелудочная рН-метрия.
2. Фракционное исследование желудочного сока с помощью тонкого зонда с применением стимуляторов желудочной секреции (в Европе и США запрещено).
3. Беззондовые методы — определение кислотности с помощью ионообменных смол («Ацидотест»). Беззондовые методы малоинформативны и в настоящее время применяются редко.
При хроническом Нр-гастрите секреторная функция желудка может быть изменена, но выраженность изменений зависит от стадии гастрита. При антральном гастрите (ранняя стадия) кислотообразовательная и пепсинообразовательная функции в норме или (чаще) повышены; при пангастрите (поздняя стадия) — снижены, но состояния ахлоргидрии, как правило, не бывает.
У беременных фракционное исследование желудочного сока не рекомендуется, а беззондовые методы не проводятся.
— кратковременная (до 3 ч);
— продолжительная (24 ч, мониторинг);
— с использованием радиокапсул;
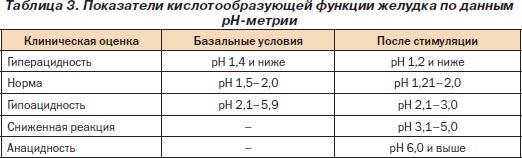
Метод основан на электрохимическом способе измерения рН. Степень кислотности или щелочности растворов выражается концентрацией в них активных ионов водорода (Н+) в единицах рН. РН является логарифмом активных Н+ в водном растворе, взятым с обратным знаком (табл. 3).
Кратковременная рН-метрия — наиболее широко используемый метод. Зонды диаметром 7 мм вводятся через инструментальный канал эндоскопа перорально или трансназально.
Показания и противопоказания такие, как для ФЭГДС.
Для стимуляции желудочной секреции у беременных возможно использование только пероральных завтраков.
Тошнота и рвота беременных
Тошнота с рвотой или без нее характерна для раннего периода беременности. Тошнота отмечается у 50–90 % беременных и вызывает жалобы и беспокойство у 25–50 % беременных. Чаще встречается, если плод женского пола.
Патофизиология данного состояния является предметом обсуждения. Это может быть проявлением гормональной перестройки и моторных расстройств ЖКТ в сочетании с психосоциальными факторами. Основное значение имеет эволюционная защита плода в период эмбриогенеза от вредных субстанций, содержащихся в пище, таких как микроорганизмы в мясных продуктах и токсины в растениях. Это подтверждается значительно меньшим числом выкидышей и мертворождаемости у женщин с тошнотой в ранний период беременности.
Клинические проявления
Тошнота при беременности, обычно кратковременная и самокупирующаяся, встречается у 91 % женщин в І триместре. Тошнота обычно начинается на 9–10-й неделе беременности (редко с 6-й), достигает пика на 11–13-й неделе и прекращается на 12–14-й неделе. У 1–10 % беременных симптомы сохраняются до 20–22-й недели беременности.
В мягкой форме она известна как «утренняя болезнь беременных», обычно возникает по утрам и не беспокоит женщин в течение дня.
Для тошноты и рвоты беременных характерна гиперсаливация.
При тошноте и рвоте беременных возможны:
— повышенная утомляемость, слабость, головокружение;
— ухудшение (искажение, извращение) вкуса;
— невозможность концентрации внимания.
При установлении диагноза необходимо исключить заболевания ЖКТ, эндокринной, мочевой и нервной системы, а также аллергические реакции (на пищевые продукты, производственные аллергены, медикаменты и другие вещества).
Персистирование тошноты и рвоты во ІІ и ІІІ триместре должно быть немедленно рассмотрено как возможный признак других состояний и заболеваний:
— гастроэзофагеальной рефлюксной болезни;
— язвенной болезни (ЯБ) желудка и двенадцатиперстной кишки;
— инфекций мочевыводящей системы;
— многоводия.
Лечение
Лечение тошноты у беременных зависит от выраженности симптомов.
При легком (мягком) течении лечение должно включать немедикаментозные воздействия: ободрение, прогулки на свежем воздухе, выявление и исключение провоцирующих факторов, изменение характера и режима питания (уменьшение объема и увеличение частоты приема пищи).
Устранение провоцирующих внешних факторов, в том числе и производственных (беременная нуждается в освобождении от работы).
Диета
Рекомендуется частое, дробное питание, увеличение приема углеводов и ограничение жиров. Отдых после приема пищи.
Прием пищи начинается с питья чистой воды комнатной температуры (0,5–1 стакан). В дальнейшем диета расширяется за счет крахмалсодержащих продуктов (кисель), затем крекеров и картофеля (печеного, вареного).
Беременным следует придерживаться следующих основных рекомендаций:
— есть при появлении чувства голода;
— есть часто и малыми порциями;
— избегать жира, специй;
— избегать пищи с неприятным запахом и вкусом (для беременной);
— исключить прием препаратов железа;
— использовать высокобелковые (мясные) завтраки;
— употреблять напитки, обогащенные углеводами (сладкие);
— употреблять напитки, бульоны, крекеры, а также желатин и замороженные десерты;
— настои трав (чаи): мята перечная или кудрявая, имбирь, лист малины.
Беременной следует объяснить, что фитопрепараты — это тоже лекарства и употребление их в больших количествах небезопасно.
Так, имбирь, являющийся безопасным и эффективным препаратом при тошноте и рвоте беременных, в дозах более 20,0 г/сут (сухого корня) может обладать мутагенными свойствами и относиться к категории С (FDA).
В тяжелых случаях возможно энтеральное питание (назогастральный зонд).
При среднетяжелом и упорном течении тошноты и рвоты в дополнение к общим мероприятиям могут быть назначены противорвотные препараты.
Возможно также использование психорелаксации, акупрессуры и гипноза.
Прогноз для матери и плода благоприятный.Более того, женщины с легкой степенью тошноты и рвоты имеют лучшие исходы беременности по сравнению с женщинами, не имеющими этих симптомов.
Чрезмерная рвота беременных
Встречается с частотой 3–10 случаев на 1000 беременностей. Чаще у городского населения.
Чрезмерная рвота беременных (Hyperemesis gravidarum) (ЧРБ) — рвота, осложняющая течение беременности, то есть относящаяся к ее осложнениям. Чрезмерная рвота беременных характеризуется упорной (неукротимой) тошнотой и рвотой в ранний период беременности и ведет к нарушениям водного и электролитного баланса,кетозу иснижению массы тела.
ЧРБ в отличие от тошноты и рвоты беременных беспокоит женщин не только по утрам, но и в течение дня. ЧРБ развивается примерно у 2 % беременных с тошнотой и рвотой беременных.
ЧРБ является проявлением гестоза и кодируется с индексом «О».
O21 Чрезмерная рвота беременных
O21.0 Рвота беременных легкая или умеренная
O21.1 Чрезмерная или тяжелая рвота беременных с нарушениями обмена веществ
O21.2 Поздняя рвота беременных
O21.8 Другие формы рвоты, осложняющей беременность
O21.9 Рвота беременных неуточненная
ЧРБ обычно впервые диагностируется в начале І триместра, с 4-й по 10-ю неделю. Симптоматика может сохраняться до 18–20-й недели.
Для ЧРБ характерны:
— снижение массы тела ≥ 5 % от исходной;
— недостаточное питание (malnutrition), проявляющееся симптомами полигиповитаминоза;
— кетоз, гипокалиемия, кислотно-щелочной дисбаланс;
— повышение уровней ферментов печени (трансаминазы, щелочная фосфатаза);
Факторами риска ЧРБ являются:
— хронические заболевания, сопровождающиеся нарушением трофики тканей и пониженным питанием;
— возрастные первородящие (старше 30 лет);
— низкий образовательный и социальный уровень беременной;
— тошнота и рвота беременных в период предыдущей беременности.
Дополнительными факторами риска также являются предшествующие беременности заболевания и состояния:
— заболевания щитовидной железы;
Несвоевременное и/или неадекватное лечение ЧРБ может приводить к осложнениям, таким как:
— разрыв и перфорация пищевода;
Другие осложнения (менее значимые):
— глубокий венозный тромбоз;
— ТЭЛА, центральный понтиальный миелиноз, рабдомиолиз, недостаточность витамина К и коагулопатия, разрыв селезенки;
— сепсис (в т.ч. и грибковый), локальные инфекции;
— жировая инфильтрация плаценты.
Диагностика и дифференциальная диагностика
Дополнительно к общим исследованиям, проводимым при диагностике заболеваний ВОПК (табл. 2), при ЧРБ проводятся следующие исследования:
— анализ мочи на кетоны;
— анализ крови на электролиты, кетоны, креатинин и кислотно-щелочное равновесие (КЩР), трансаминазы;
— анализ крови на амилазу/липазу;
— тиреотропный гормон гипофиза (ТТГ), свободный трийодтиронин (Т3) и тироксин в крови (Т4);
— при пролонгации ЧРБ позднее 20–22-й недели беременности для дифференциальной диагностики по строгим показаниям проводятся магнитно-резонансная (предпочтительнее) и компьютерная томография органов брюшной полости (ОБП).
В 50 % случаев ЧРБ отмечается повышение уровней трансаминаз, уменьшающихся по мере купирования состояния, однако требующее исключения гепатита. Обычно повышение трансаминаз является незначимым и не превышает 30 % верхней границы нормы, однако в некоторых случаях бывает более.
Амилаза повышается у 10 % беременных с ЧРБ и требует исключения панкреатита.
ЧРБ часто (в 50–60 %) ассоциируется с транзиторным гипертиреоидизмом и супрессией ТТГ, но требует исключения заболеваний щитовидной железы.
Наличие инфекций мочевыводящей системы и даже бессимптомной бактериурии способствует пролонгации ЧРБ и усилению симптомов.
Лечение
1. Проведение диетических и режимных мероприятий, рекомендуемых при тошноте и рвоте беременных легкой и средней тяжести.
2. Медикаментозное лечение начинают с назначения сбалансированных витаминно-минеральных комплексов, затем пиридоксина (витамин B6) и тиамина (витамин В1) при рвоте продолжительностью ≥ 3 недели.
Противорвотные (антиэмические) препараты назначаются только в указанной последовательности, при неэффективности предыдущих групп препаратов:
2.1. Антиэмические препараты І группы, относящиеся к группе А (FDA, USA, 2007) либо вообще не рассматриваемые как потенциально опасные для матери и плода:
— пиридоксин (витамин B6) 5% р-р — 0,25–0,5 мл 2–3 р/сут;
— авиоплант (порошок корневища имбиря) — 250 мг 4 р/сут;
— мятные таблетки — 2,5 мг 4 р/сут.
Возможно сочетание препаратов І группы между собой.
2.2. Антиэмические препараты ІІ группы, относящиеся к группе В (FDA, USA, 2007), являются безопасными для животных, однако безопасность для людей окончательно не установлена. Действуют системно, проникают через плаценту.
Могут использоваться со II триместра беременности.
2.2.1. Антиэмические препараты ІІ группы, относящиеся к пропульсантам:
— метоклопрамид (метукал, церукал) р-р — 2,0 мл (10 мг) в/м, в/в 2– 3 р/сут, затем 1 табл. (10 мг) 3–4 р/сут за 30 мин до еды и перед сном, до 4 нед.
2.2.2. Антиэмические препараты ІІ группы, которые чаще позиционируются как антигистаминные средства:
— дименгидринат (авиомарин, дедалон, драмина) — по 50 мг 4–6 р/сут (до 400 мг/сут), парентеральные формы в Украине не зарегистрированы;
— дифенгидрамин (димедрол, кальмабен) 1% — 1,0 в/м, в/в 1,0– 5,0 мл, затем табл. 0,05 г 3–4 р/сут до 300 мг/сут;
— препараты, используемые в США, — Doxylamine (Unisom), Cyclizine (Marezine) и Meclizine (Antivert) — в Украине не зарегистрированы.
2.3. Антиэмические препараты ІІІ группы, относящиеся к группе С (FDA, USA, 2007), разрешены к применению у беременных по строгим показаниям. Имеются отдельные сведения об опасности для плода. Действуют системно, проникают через плаценту. Могут использоваться только со II триместра беременности:
— скополамин (бускопан, спазмобрю) р-р — 2,0 (20 мг) п/к, в/м, в/в 2–3 р/сут, затем в табл. по 10 мг 3–5 р/сут;
— прометазин (пипольфен) р-р 2,5% — 2,0 (50 мг) в/м, в/в 2–3 р/сут, затем табл. 25–12,5 мг 4–6 р/сут (до 150 мг/сут);
— хлорпромазин (аминазин) р-р 2,5% — 1,0–2,0 (25–50 мг) в/м, в/в 2– 3 р/сут (не более 3 раз), затем табл. 50 мг 3 р/сут (до 150 мг/сут);
— ондансетрон (домеган, зофетрон, зофран, изотрон, осетрон, сетрон, эмесет, эметрон) р-р 0,2% — 2,0 (4 мг) или 0,2% — 4,0 (8 мг) в/в медленно капельно на 100 мл физраствора 1– 2 р/сут, затем табл. 4–8 мг 2 р/сут (до 150 мг/сут);
— препараты, используемые в США, — Prochlorperazine (Compazine), Trimethobenzamide (Tigan), Droperidol (Inapsine) — в Украине не зарегистрированы.
2.4. Препараты других групп используют в рефрактерных случаях ЧРБ:
— метилпреднизолон (метипред, медрол) — 16 мг внутрь или в/в 3 р/сут (через 8 ч) в течение 3 дней с дальнейшим титрованием до наиболее низкой эффективной дозы. Потенциально опасен. Относится к группе С (FDA, USA, 2007);
— апрепитант (эменд) капс. 80 мг 2 р/сут. Тератогенный эффект не определен, лучше использовать в сочетании с глюкокортикоидами.
Беременным с ЧРБ назначают минимально эффективную дозу и периодически предпринимают попытки к отмене препарата и/или переходу к использованию более безопасных препаратов.
3. Восполнение потери жидкости, коррекция нарушений электролитного обмена и КЩР.
При невозможности осуществления естественного питания (per os) пища и изотонические растворы даются через назоэнтеральный зонд. По мере улучшения состояния возобновляется пероральное питание, причем зондовое кормление должно быть прекращено за 1 час до пробного завтрака. Потребление белка должно составлять 1,3 г/кг/сут. Парентеральное введение питательных смесей должно проводиться по строгим показаниям и имеет много побочных эффектов.
Уровень гликемии должен строго контролироваться и поддерживаться на уровне 5,0–7,0 ммоль/л, несмотря на хорошую переносимость беременными больших уровней гликемии.
Парентеральное питание осуществляется через центральный венозный катетер. Беременные на парентеральном питании должны быть обследованы 2 раза в неделю с определением электролитов и кислотно-щелочного равновесия и 1 раз в неделю для исследования коагуляционного статуса, функциональных проб печени, креатинина, гликемии и трансаминаз. При парентеральном питании необходимо помнить об эссенциальных жирных кислотах, минералах и витаминах. В частности, важно получение беременными фолиевой кислоты не менее 400 мг/сут. Обязательно добавляется К+ 40 мгЭкв/л (но не более 80 мгЭкв/л). Рекомендуется 10 мгЭкв/л в час при адекватном выделении мочи.
При явлениях энцефалопатии назначают глюкозу и тиамин.
При неэффективности всех видов лечения и персистировании выраженных водно-электролитных расстройств показано прерывание беременности.
Прогноз при купировании ЧРБ для матери и плода благоприятный.
При отсутствии лечения беременных с ЧРБ в США и Европе зарегистрированы случаи смерти.
Диспепсия
Диспепсия, относящаяся к рубрике К30 (МКБ-10), является объединяющим понятием для заболеваний верхнего отдела пищеварительного канала.
В настоящее время под желудочной диспепсией (Д) подразумевают любые верхнеабдоминальные или ретростернальные боли, дискомфорт, изжогу, тошноту, рвоту или другие проявления, указывающие на заинтересованность ВОПК.
OMGE (Всемирная ассоциация гастроэнтерологов) рекомендует к использованию следующее определение.
Диспепсия (Д) — это наличие болей или дискомфорта в верхней части живота, которые обычно сопровождаются другими симптомами (тошнота, изжога, отрыжка, анорексия, раннее насыщение и переполнение), связанными или не связанными (непосредственно) с приемами пищи.
Рассмотрение диагноза Д при беременности актуально лишь в случаях отсутствия тошноты и рвоты беременных и невозможности установления диагноза «хронический гастрит» (ХГ) в соответствии с приказом МЗ Украины № 271 (патоморфологическая оценка биоптатов).
Д устанавливается на первичном приеме при отсутствии типичной клинической картины каких-либо заболеваний и требует дальнейшего обследования пациента.
Д является предварительным, «стартовым» диагнозом для начала обследования и лечения больных с патологией ВОПК и «диагнозом исключения», если является окончательным диагнозом. Диагноз Д предназначен для ведения больных со «стертыми» клиническими проявлениями заболеваний ВОПК, которые тем не менее требуют лечения на период обследования.
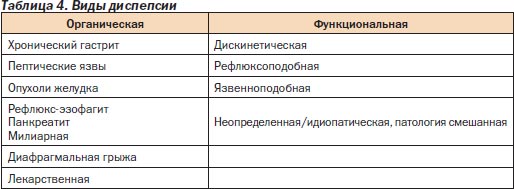
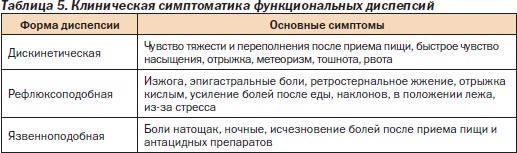
В развитых странах диагноз «диспепсия» устанавливается в 10–40 % случаев при первичном осмотре (в США — 10 %) и служит отправной точкой для обследования больного. Д может быть связана как с органическими, так и с функциональными расстройствами (табл. 4).
Разделение Д на органическую и функциональную условно и часто носит временный характер. Если в ходе обследования выявляются органические изменения ВОПК, то диагноз Д не ставится, а указывается конкретный диагноз в соответствии с выявленной патологией (например, хронический гастрит).
Если при дальнейшем обследовании не обнаруживаются признаки органических расстройств ЖКТ, то возможна постановка диагноза Д как окончательного.
Клиническая картина функциональной Д сопровождается многочисленными невротическими проявлениями: слабостью, головными болями, кардиалгиями, раздражительностью, психоэмоциональной лабильностью, неустойчивым настроением, парестезиями в эпигастрии, а также признаками депрессии (табл. 5).
При существовании признаков Д более 3 месяцев может применяться термин «хроническая диспепсия».
Обследование больных диспепсией
Обследование больных с Д проводится в соответствии с общей методикой обследования больных с патологией ВОПК (табл. 2). Однако по показаниям могут быть выполнены дополнительные исследования:
1. Колоноскопия (для диагностики Д у беременных не проводится).
2. Суточное мониторирование рН пищевода и желудка.
3. УЗИ щитовидной железы и органов малого таза.
4. Исследование гастродуоденальной моторики:
— УЗ-определение скорости опорожнения желудка;
NB! Ирригоскопия у беременных не проводится.
При функциональных Д с помощью ФЭГДС определяют: норму или повышение тонуса желудка, наличие выраженного сосудистого рисунка, отчетливые складки (табл. 6).
Заболевания желудочно-кишечного тракта
Симптомы расстройства желудочно-кишечного тракта (ЖКТ) знакомы многим: тяжесть после еды, дискомфорт в животе, диарея, тошнота и проблемы со стулом.
Болезни ЖКТ могут привести к крайне неприятным последствиям, таким, как общее обезвоживание организма, влияющее на работу головного мозга, интоксикация всего организма или злокачественные новообразования пищеварительной системы. И, конечно, любое хроническое заболевание без должного лечения грозит болезнями других органов, ведь человеческий организм – сложная природная система, в которой все элементы связаны между собой.
Причины заболеваний желудочно-кишечного тракта
Причины заболеваний ЖКТ разнообразны. Все болезни органов пищеварения можно условно разделить на две группы: инфекционные и неинфекционные.
Возможны следующие причины инфекционных заболеваний ЖКТ 2 :
В отличие от инфекционных болезней ЖКТ, которые, как правило, начинаются остро и имеют выраженные признаки, неинфекционная группа характеризуется сглаженными симптомами (за исключением острой хирургической патологии).
Болезни могут быть хроническими, протекать с обострениями и ремиссиями. К развитию неинфекционных заболеваний ЖКТ могут привести: 2
Симптомы заболеваний желудочно-кишечного тракта
Признаки заболеваний ЖКТ зависят от вида заболевания и причины его возникновения. Одним из основных симптомов, который ярче всего сигнализирует о наличии болезней ЖКТ, является болевой синдром.
Место локализации боли может свидетельствовать о следующих проблемах 2 :
Большинство болезней ЖКТ не ограничивается только болью в животе. Человека также могут беспокоить 2 :
Диагностика заболеваний желудочно-кишечного тракта
Точная диагностика – основа будущего эффективного лечения болезней ЖКТ. Не зная точную причину неприятных симптомов, нельзя подобрать правильную программу лечения. Вовремя проведенная диагностика может предотвратить развитие серьезных заболеваний и осложнений.
Диагностика болезней ЖКТ может включать 2 :
Лечение заболеваний желудочно-кишечного тракта
Тактика лечения заболеваний ЖКТ определяется индивидуально и зависит от общего состояния человека, характера болезни и стадии развития. Чаще всего заболевания желудочно-кишечного тракта лечат консервативным способом, то есть без хирургического вмешательства.
В зависимости от природы заболевания – инфекционное или неинфекционное поражение – могут применяться следующие группы препаратов 2 :
Важным элементом лечения заболеваний ЖКТ является диета. При нарушениях в работе органов пищеварения очень важно придерживаться принципов здорового образа жизни (ЗОЖ).
Питание должно быть дробным, до 5-6 раз в день с небольшими перерывами. Необходимо полностью отказаться от ресторанов быстрого питания, жирной, жареной и острой пищи, газированных напитков – словом, всего, что может раздражать слизистые пищеварительных органов. Пища должны быть максимально щадящей. Основу рациона при болезнях ЖКТ должны составлять следующие блюда: 2
Следует свести к минимуму продукты, содержащие грубую клетчатку и провоцирующие излишнее газообразование: бобовые, капусту, редис, кукурузу. Исключены также консервы, соусы, специи и приправы.
Профилактика заболеваний желудочно-кишечного тракта
Предотвратить развитие заболеваний ЖКТ не так уж и сложно. Достаточно придерживаться простых принципов здорового образа жизни. Вот несколько правил, на которые стоит ориентироваться в профилактике заболеваний ЖКТ: 2
Препарат Креон® при заболеваниях желудочно-кишечного тракта
Таблетированные препараты представляют собой цельную форму, ее нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке.
Подробнее о препарате Креон ® 25 000 можно узнать здесь.
_575.gif)
.gif)