Чем лечить гайморит у ребенка 12 лет лекарства
Основные принципы лечения синуситов у детей
Каковы основные этиологические факторы синуситов? Всегда ли необходимо применение антибиотиков? Синуситы представляют собой одно из самых распространенных заболеваний ЛОР-органов. У детей особенно велик удельный вес гайморитов и гаймороэтмоидитов,
Каковы основные этиологические факторы синуситов?
Всегда ли необходимо применение антибиотиков?
Синуситы представляют собой одно из самых распространенных заболеваний ЛОР-органов. У детей особенно велик удельный вес гайморитов и гаймороэтмоидитов, что связано с особенностью строения околоносовых пазух и их относительно малыми размерами в детском возрасте. Это и приводит к тому, что значительная доля ОРВИ сопровождается воспалением в гайморовых пазухах и клетках решетчатого лабиринта.
Синуситы по-прежнему подразделяются на острые, затяжные, т. е. продолжающиеся до 3 месяцев, и рецидивирующие — возникающие от двух до четырех раз в год. Хроническими считаются процессы, длительность течения которых превосходит 3 месяца. Особую группу заболеваний околоносовых пазух составляют хронические синуситы, сопровождающие хронические неспецифические заболевания легких инфекционно-воспалительного генеза.
Ведущая роль в этиологии гнойных синуситов независимо от формы принадлежит трем микроорганизмам — Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis. Следовательно, начиная этиотропное лечение до получения результатов микробиологического исследования и не располагая какими-либо дополнительными сведениями из анамнеза, указывающими на другую этиологичеcкую природу синусита, имеет смысл ориентироваться на чувствительность к антибиотикам именно этих микроорганизмов.
В то же время при общих принципах терапии клинические различия течения синуситов определяют разницу в тактике лечения в целом и в выборе конкретных препаратов в частности.
Лечение синуситов включает в себя несколько этапов, ведущая роль каждого из которых определяется степенью тяжести и течением заболевания.
При легком течении из терапевтической схемы зачастую можно исключить системные антибиотики и попытаться вести больного, полагаясь только на топические лекарственные средства и физиотерапию. Кстати, по данным многоцентрового исследования 2001 года, проведенного американскими учеными, назначение антибактериальных препаратов для лечения легкой формы острого синусита, не является целесообразным. [5, 6].
Как показывает наша практика, равно как и данные различных зарубежных исследователей, применения сосудосуживающих, антисептических и иммуностимулирующих средств в комплексе с промываниями околоносовых пазух методом перемещения, а также с физиотерапией, оказывается вполне достаточно для излечения острого синусита (при условии адекватного взаимопонимания врача и пациента).
На сегодня имеется довольно широкий выбор сосудосуживающих средств, несколько отличающихся по механизму действия. Основные из них — нафазолин (нафтизин), ксилометазолин (ксимелин, олинт и др.) и оксиметазолин (називин). Принципиального различия в купировании симптомов синусита они, на наш взгляд, не имеют. Предпочтительнее использовать аэрозольные формы, поскольку спрей равномернее распределяется по слизистой оболочке носа, что создает более выраженный терапевтический эффект. В стадии выраженной ринореи, особенно при гнойном характере отделяемого, не стоит применять антиконгестанты на масляной основе, т. к. они несколько снижают функцию реснитчатого эпителия слизистой оболочки носа и околоносовых пазух, тем самым затрудняя отток патологического содержимого.
Если после применения сосудосуживающих средств, промывания околоносовых пазух методом перемещения и использования антисептических растворов, например, колларгола, протаргола или отваров трав (коры дуба) в течение двух-трех дней ожидаемый клинический эффект недостаточно выражен, есть смысл добавить к терапевтической схеме топический антибактериальный препарат — фюзафюнжин (биопарокс).
На заключительном этапе лечения в качестве поддерживающей терапии и с целью профилактики рецидивов с успехом применяются различные бактериальные лизаты. Наиболее известный из них — ИРС19, выпускаемый в виде назального спрея и содержащий лизаты 19 наиболее типичных возбудителей инфекций верхних дыхательных путей. У детей, получавших ИРС19, сокращается время болезни, уменьшается среднее количество пункций верхнечелюстных пазух, снижается потребность в сосудосуживающих и антигистаминных средствах. При индивидуальном подборе дозы препарата побочных эффектов не наблюдается. ИРС19 действует местно, стимулируя выработку и секрецию иммуноглобулина А. Как правило, имеющиеся схемы профилактики и лечения в период реконвалесценции предполагают использование препарата два раза в день в течение 2-4 недель [2].
Кроме местного лечения в терапии неосложненного синусита в последнее время используются различные гомеопатические и фитотерапевтические средства, обладающие противовоспалительным, секретолитическим и мягким иммуномодулирующим эффектами. Это такие препараты, как циннабсин, синупрет, траумель С.
Циннабсин (DHU) содержит в своем составе средства, влияющие на патогенез синусита любой локализации (гайморит, фронтит, этмоидит). Пролонгированная терапия циннабсином (до 28 дней) уменьшает вероятность рецидива и перехода заболевания в латентное течение.
Все вышесказанное относится и к лечению острых синуситов среднетяжелого и тяжелого течения, с той лишь разницей, что в начале терапии необходимо производить лечебно-диагностическую пункцию гайморовых пазух, желательно с последующим микробиологическим исследованием содержимого, и назначать антибиотики.
Назначаются антибактериальные средства, как правило, эмпирически, т. к. обычно лечение необходимо начать до результатов микробиологического анализа. В связи с этим при выборе антибиотика приходится ориентироваться на чувствительность наиболее типичных возбудителей, т. е. Streptococcus pneumoniae, Haemophilus influenzaе, Moraxella catarrhalis. Таким образом, сразу же становится очевидной малая эффективность традиционно используемых при лечении синусита антибиотиков: линкомицина, не действующего на H. influenzae, и гентамицина, неактивного в отношении и S. Pneumoniae и H. influenzae [3, 4].
Препаратами первого ряда при лечении острого синусита являются пенициллиновые антибиотики, среди которых преимуществом пользуются амоксициллин и амоксициллин/клавуланат. В случае легкого или среднетяжелого течения синусита, особенно в амбулаторных условиях, антибиотики назначаются перорально. Ранее существовало мнение, что эффективным может быть только инъекционное лечение антибиотиками. Однако в настоящее время появились препараты с 90-93%-ной всасываемостью из ЖКТ, и, следовательно, успех лечения зависит в основном от соответствия спектра действия антибиотика и особенностей патогена [1].
В настоящее время выбор конкретной оральной формы антибактериального препарата для детей не представляет сложности. По нашему мнению, наиболее удобной формой амоксициллина является флемоксин-солютаб, уникальная биодоступность которого (93%) не только повышает эффективность препарата, но и снижает риск развития дисбактериоза. Солютаб — это особая форма таблетки, которая может приниматься внутрь целиком, может быть разделена на части или разжевана, а также растворена в воде или любой другой жидкости с образованием приятного на вкус сиропа-суспензии. Поэтому флемоксин солютаб используют и для лечения совсем маленьких детей.
При невозможности применения препаратов пенициллинового ряда используются цефалоспорины, в основном второго поколения (цефуроксим, цефаклор). Макролиды (азитромицин, кларитромицин, рокситромицин) назначаются только в случае аллергических реакций на антибиотики пенициллинового ряда.
Необходимо отметить, что для эффективного лечения адекватной должна быть не только кратность приема препарата, но и длительность терапии, продолжительность которой в случае назначения пенициллинов и цефалоспоринов должна быть не менее десяти дней.
При тяжелом течении острого или рецидивирующего синусита, особенно сопровождающемся глазными осложнениями, как правило, требуется госпитализация в ЛОР-стационар, где терапия подбирается в зависимости от тяжести состояния. В этих случаях практикуется внутримышечное и внутривенное введение антибактериальных средств с последующим переходом на пероральные формы, т. е. используется принцип ступенчатой терапии.
Особого упоминания заслуживают хронические синуситы, сопровождающие хронические неспецифические заболевания легких. Вне обострения при данной патологии дополнительного лечения не требуется. Обострение синусита редко бывает изолированным и обычно сопровождает обострение основного заболевания. Как правило, тяжесть состояния больного также определяется течением легочного процесса, а синусит является проявлением общей патологии респираторного тракта. Поэтому лечение синусита проводится по обычной схеме с той разницей, что антибактериальное лечение назначается обязательно с учетом антибиотикограммы. Если этиотропную терапию все же приходится начинать до получения результатов микробиологического исследования, то следует помнить о значительном участии в инфекционном процессе анаэробов и выбирать антибактериальные препараты с выраженной противоанаэробной активностью.
Таким образом, эффективность лечения синуситов зависит от адекватно выбранной терапевтической схемы, своевременного и правильного назначения антибактериальных средств, а также взаимопонимания врача и пациента.
Гайморит у детей — причины, симптомы и правильное лечение
Гайморит – воспалительный процесс верхнечелюстной пазухи. Гайморит не встречается у детей до года, редко до 3 лет. Форма протекания – острая или хроническая (длительность заболевания более 6 недель классифицируется как хроническая). Протекание хронического гайморита чередуется стадиями обострения и ремиссии.
Диагностика гайморита у детей
У большинства пациентов детского возраста постановка диагноза «гайморит» не требует сложных дополнительных методов исследования. Постановкой диагноза занимается врач-оториноларинголог.
Осмотр начинается с опроса родителей на предмет жалоб и появившихся симптомов заболевания. Доктор уточняет, как протекает заболевание, когда появились симптомы, болел ли ребенок до появления признаков гайморита, либо болеет кто-то из его окружения сейчас.
После беседы с родителями лор-врач переходит к непосредственному осмотру. Он:
Если возникают трудности с постановкой диагноза, пациент направляется на рентгенологическое исследование либо на компьютерную томографию пазух. Альтернативой рентгену является метод синуссканирования. Он безопаснее из-за отсутствия вредного излучения и проводится даже в раннем детском возрасте.
Причины возникновения гайморита
Это заболевание может возникнуть по следующим причинам:
В хроническую форму заболевание у детей переходит при частых переохлаждениях, пересыхании носоглотки, самостоятельном лечении насморка назальными препаратами.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Симптомы гайморита у детей
Признаки острого гайморита у ребёнка:
Симптомы хронической формы: заложенность носа не проходит, дыхание осуществляется через рот, возможны гнойные выделения из носа желтого или зеленоватого цвета, периоды улучшения и ухудшения состояния чередуются. Ощущается озноб и общее недомогание, в зависимости от положения головы болезненные ощущения могут мигрировать – отдавать в уши или зубы, появляется отёчность возле переносицы.
Как лечить острый гайморит у ребёнка?
Ошибка постановки диагноза чревата рядом осложнений. Чтобы быстро и без осложнений вылечиться, ЛОР направляет пациента на диагностику. Основываясь на симптомах и результатах обследования, специалист определяет: форму (острая или стадия обострения при хронической) и наличие сопутствующих заболеваний. Меры для лечения определяет врач, исходя из возраста, симптомов, этиологии.
Капли, сужающие сосуды, применяют с осторожностью, препараты вызывают быстрое привыкание.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Нестероидные противовоспалительные назначают в форме суспензии. Курс необходимо пройти до устранения симптомов. Злоупотребление НВП приводит к скоплению жидкости в верхнечелюстных пазухах, что ускоряет переход гайморита из острой в хроническую форму.
Муколитики используют для разжижения сгустившейся слизистой в синусах при обострениях хроники.
Антибиотики прописывают только при симптомах и лечении у детей заболевания бактериальной природы. Из-за меньшего перечня противопоказаний чаще назначают препараты пенициллинового ряда.
Гормональные ЛС – только при тяжёлом протекании гайморита, которое сопровождается выраженными симптомами острой аллергической отёчности.
При остром протекании гайморита, перед промыванием пазух, необходимо снять воспаление. Чтобы не усугублять отёчность, назначают НВП, не содержащие диклофенак натрия. Для детей оптимальный вариант – «Нурофен». Препарат снимает воспаление, снижает температуру, легко переносится. Промывание должно проводиться только специалистом. Основные методы: «кукушка», ЯМИК-катетер. Перед тем, как начать лечение малыша методом промывания, его психологически подготавливают.
«Кукушка» – слизь вымывают путём создания отрицательного давления в пазухах. В одну ноздрю, шприцом, вводится препарат, с другой – отсасывается шприцом. Противопоказания: возраст до 5 лет, астма, эпилепсия, психические расстройства, периодические кровотечения из носа.
Метод промывания с помощью ЯМИК-катетера – альтернатива пункции пазух. В отличие от «кукушки», полностью очищает пазухи. Метод позволяет взять слизь на посев. Доктор подбирает мягкий катетер из латекса нужного размера.
Лечение гайморита у ребенка в домашних условиях методом промывания чревато кровотечениями, вымыванием слизистых, повреждением хрящей. Малыш должен находиться под медицинским наблюдением 30 минут после процедуры.
Пункция (прокол) гайморовых пазух проводится при неэффективности неинвазивных методов промывания или невозможности их применения из-за анатомических особенностей носовой перегородки. Метод позволяет очистить синусы, взять слизь на исследование.
Осложнения
Если ребёнка вовремя не отвести к лор-врачу и пытаться вылечить гайморит самостоятельно, могут развиться серьёзные осложнения, которые существенно отягощают состояние больного. К возможным осложнениям гайморита у детей относят:
Профилактика
Профилактика детского гайморита заключается в соблюдении достаточно простых правил:
Острый риносинусит
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Острый риносинусит (ОРС, или гайморит) — одно из самых распространенных воспалительных заболеваний полости носа и околоносовых пазух у взрослых и детей.
Предпочтительнее употреблять термин «риносинусит», а не «синусит», поскольку воспаление, изолированное в пазухах, встречается крайне редко.
В зависимости от длительности риносинусит разделяют на типы:
Рецидивирующий ОРС — это четыре и более повторяющихся эпизодов воспалительного процесса в течение года, с полным выздоровлением между ними.
По этиологии различают острый вирусный риносинусит (ОВРС) — наиболее распространенную форму заболевания, неосложненный острый бактериальный риносинусит (ОБРС) и осложненный ОБРС (воспалительный процесс распространяется на окружающие структуры).
Подавляющее большинство случаев ОРС вирусного происхождения — чаще это риновирус, вирус гриппа и парагриппа. Острая бактериальная инфекция встречается только в 0,5-2,0% случаев. ОБРС, как правило, возникает как осложнение вирусной инфекции, но может быть и следствием стойкого затруднения носового дыхания, снижения местной или системной иммунной функции (аллергический, неаллергический ринит, зубная инфекция, муковисцидоз, иммунодефицит). Наиболее распространенными бактериями, связанными с ОБРС, являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, причем первые две составляют примерно 75% случаев синусита.
Диагностика острого риносинусита
Симптомы ОРС включают затруднение носового дыхания, заложенность носа, гнойные выделения из носа, дискомфорт или боль в области верхнечелюстных пазух (щек) и зубов, которые в ряде случаев усиливаются при наклоне вперед. Общая симптоматика: лихорадка, усталость, кашель, гипосмия или аносмия (нарушение обоняния), заложенность ушей, головная боль.
Симптомы ОВРС и ОБРС очень схожи, что порой затрудняет диагностику и приводит к неправильному лечению.
Основные симптомы ОВРС проходят в течение 7-10 дней. В большинстве случаев пик тяжести заболевания приходится на 3-6 день, после чего самочувствие улучшается. Лихорадка может присутствовать на ранних стадиях заболевания и исчезает в течение первых 24-48 часов, причем респираторные симптомы после этого становятся более выраженными. При ОБРС у пациентов наблюдаются те же симптомы, но их длительность составляет более 10 дней. Болезнь протекает по сценарию «двойного ухудшения» — нарастание симптомов происходит после начального периода улучшения.
При осмотре (передней риноскопии) в полости носа визуализируется диффузный отек слизистой оболочки, сужение средних носовых ходов, гипертрофия и отечность нижних носовых раковин, слизистое или слизисто-гнойное отделяемое в полости носа.
Осложнения ОБРС, когда инфекция распространяется за пределы околоносовых пазух и полости носа в центральную нервную систему, орбиту или окружающие ткани, возникают крайне редко.
На рентгенографии или компьютерной томографии носа и околоносовых пазух могут быть выявлены такие изменения, как уровни жидкости, отек слизистой оболочки, пузырьки воздуха в пазухах. Все эти признаки являются неспецифичными и нередко наблюдаются при банальной ОРВИ. Именно поэтому при неосложненном ОРС рентгенологическое исследование не показано.
Микробиологические исследования (мазки из полости носа) также не показаны в стандартной ситуации. Необходимость в них возникает либо в случаях неэффективности эмпирической терапии, либо у пациентов с подозрением на осложненное течение болезни.
Дифференциальная диагностика
ОРС следует дифференцировать со следующими процессами:
Лечение острого риносинусита
Пациентам с ОВРС показана симптоматическая терапия.
В случаях легкого неосложненного ОБРС показаний к назначению системных антибиотиков нет, лечение проводится симптоматически, как и в случаях вирусной инфекции.
При ОБРС рекомендована выжидательная тактика в течение 7 дней. Систематические обзоры и метаанализ показали, что около 80% пациентов с клинически диагностированным ОБРС выздоравливают без антибиотикотерапии в течение двух недель.
Если самочувствие в течение 7 дней не улучшается или ухудшается к симптоматическому лечению, следует добавить системную антибактериальную терапию.
Препаратами выбора при ОБРС являются амоксициллин или амоксициллин-клавуланат. Применение антибиотика с клавулановой кислотой в составе расширяет спектр действия препарата в том числе на устойчивые бактерии к ампициллину Haemophilus influenzae или Moraxella catarrhalis. Это необходимо не в каждом случае. Есть доказательства, что использование амоксициллин-клавуланата более предпочтительно у детей, чем у взрослых. Следует также понимать, что показатели резистентности варьируются в зависимости от региона, что тоже необходимо учитывать при подборе терапии.
Предпочтение амоксициллину-клавуланату следует отдавать в следующих случаях.
При аллергии на антибиотики пенициллинового ряда рассматриваются варианты назначения доксициклина, антибиотиков цефалоспоринового ряда, клиндамицина. Еще одной альтернативой для пациентов с аллергией на пенициллины являются респираторные фторхинолоны. Однако данные препараты должны использоваться только в тех случаях, когда нет альтернативы — из-за серьезных побочных эффектов.
Продолжительность курса антибактериальной терапии у взрослых обычно составляет 5-7 дней, у детей — 10-14 дней. Есть исследования, свидетельствующие о том, что короткие курсы антибактериальной терапии не уступают по эффективности длительным.
При отсутствии эффекта от первого курса антибиотиков следующий назначаемый препарат должен иметь более широкий спектр активности и/или относиться к другому классу лекарств.
Как происходит лечение острого риносинусита в клинике Рассвет?
Факторы риска острого риносинусита и профилактика
Своевременная, правильная диагностика заболеваний и адекватное лечение помогают снизить риск неоправданного применения антибиотиков и возможных проявлений антибиотикорезистентности.
Факторы риска ОРС включают в себя пожилой возраст (старше 65 лет), курение, частые перелеты, глубоководные погружения, плавание, бронхиальную астму, аллергические заболевания, включая аллергический ринит, заболевания зубов и иммунодефицитные состояния.
Какие антибиотики часто назначаются детям при гайморите
Анатомические особенности развития верхнечелюстной пазухи у детей
Строение черепа ребенка существенно отличается от строения черепной короб взрослого человека. За счет того что кости растут, у малышей в возрасте до трех лет верхние челюстные пазухи располагаются выше, чем у взрослых людей. У младенца при рождении сама гайморова пазуха больше похожа на узкую щель. Из-за этого гнойный гайморит у детей этом возрасте просто не может развиться.
В отличие от взрослых, признак гайморита у детей в виде заложенности носовых полостей, могут проявляться от попадания в них вирусов и частичек пыли. Они очень восприимчивы к качеству воздуха, так как их гайморовы пазухи еще не до конца сформированы и не так активно выполняют свои защитные функции при дыхании. Не всегда следует прописывать при воспалении носа системные антибиотики. Если вовремя показаться врачу, то можно обойтись местными антимикробными препаратами, воздействующими только на очаг воспаления, а не на весь организм ребенка.
Причины появления гайморита у детей
Гайморитом называются воспалительные процессы, протекающие в гайморовой пазухе. Верхнечелюстная пазуха связана через выводное отверстие с носовой полостью. Из-за этого все патологические процессы, происходящие в носу, переходят в конечном счете и в полость пазухи. Это чаще всего объясняется отсутствием своевременного квалифицированного лечения простуды или ринита, возникающего в результате ее развития. После 5 лет у детей после любых простудных или вирусных заболеваний начинает развиваться гайморит. Врачами проводится лечение гайморита у детей слабыми антибиотиками. При своевременно начатом лечении гайморита у детей антибактериальными препаратами удается избежать обострения заболевания и перехода его в хроническую форму.

Причинами возникновения данного заболевания у детей бывают:
До трех –четырех лет гайморит у малышей не развивается вовсе из-за того что их гайморовы пазухи находятся в процессе формирования. После пяти лет такое заболевание у малышей встречается только в катаральной форме. При такой форме заболевания гноя не образуется. Поэтому чаще всего не требуется назначать детям антибиотики. Заболевание лечится местными препаратами и проходит тогда, когда исчезает насморк.
Случаи гнойных воспалений встречают в детском возрасте, но крайне редко. При постановке такого диагноза лечение должен проводить только опытный отоларинголог.
Основные группы антибиотиков
Чтобы лечение гайморита у детей антибиотиками дало положительный результат применяют различные группы лекарств. Выбор препарата зависит от тяжести и продолжительности болезни.
Пенициллины
Данную группу используют при начальной стадии гайморита, когда болезнь не сопрягается осложнениями. Эти лекарства отлично переносятся детьми, изредка провоцируют аллергию, не проявляют токсического воздействия на организм ребенка. Препараты назначают детям в виде таблеток. Самыми распространенными являются следующие:
Эти медикаменты достаточно эффективны. Однако с осторожностью потребляют больные с почечной недостаточностью, а также бронхиальной астмой. Дети, склонные к аллергии принимают лекарство наряду с антигистаминными средствами.
Цефалоспорины
Эту группу прописывают при сложном гайморите и безрезультативности иных лекарственных средств. Имеются следующие виды препаратов, которые способны устранить возбудителя патологии:
Макролиды
Макролиды используются в случае неэффективности пенициллиновой группы. Наиболее старым средством данного ряда является Эритромицин, но на сегодняшний день его редко назначают вследствие риска развития суперинфекции. От гайморита детям врачи чаще всего прописывают:
Данные лекарственные средства препятствуют развитию бактериальных клеток. Их используют для детей при острой, хронической форме гайморита. Макролиды являются минимально токсичной группой практически без побочных явлений.
Фторхинолоны
Эти средства используют в терапии детей возрастом более 5 лет при наличии осложнений, возбужденных синегнойной палочкой. Антибактериальные препараты не провоцируют привыканий у микроорганизмов, поэтому возможно применять долгое время (только после предписания врача).
Потребляют в форме таблеток после приема пищи через 1 ч., обильно запивая водой.
Симптомы гайморита у детей
При воспалении носовых пазух у ребенка проявляются следующие симптомы:
Кроме вирусного воспаления гайморовых пазух может появиться аллергический гайморит у детей, причиной которого становится аллергический отек слизистой. При любой форме воспаления носа у детей следует обратиться к врачу немедленно, чтобы он мог подобрать для ребенка подходящие противомикробные препараты.
Диагностика гайморита у детей и лечение антибиотиками
Гайморит у детей должен диагностироваться не только на основе осмотра и интерпретаций жалоб их родителей. Врач всегда опрашивает самого малыша, если это возможно. Сбор анамнеза помогает отоларингологу точно определить причину заболевания и правильно назначить комплексную терапию. Без проведения анализов нельзя назначать прием антибиотиков при гайморите у детей. Врач всегда учитывает этиологию инфекционного происхождения и возраст ребенка.

Гайморит у детей. Симптомы, лечение
Что нужно знать о гайморите?

Причины развития
По причине возникновения гайморит бывает риногенным, одонтогенным, травматическим, аллергическим.
По характеру течения гайморит бывает:
Степень тяжести острого гайморита варьируется от легкой до тяжелой:
Причины развития
Гайморит развивается после попадания в пазухи болезнетворных микроорганизмов: вирусов, грибков, бактерий. У детей чаще всего возбудителями являются пневмококк, вирус парагриппа, стрептококк, стафилококк, риновирус, гемофильная палочка и другие.
Если иммунитет ребенка в порядке, то он достаточно легко может побороть инфекцию, но бывают случаи, когда здоровье ослаблено, а организм не может больше нормально сопротивляться возбудителю.
Среди факторов, влияющих на снижение иммунитета и помогающих возбудителям проникнуть в организм, можно выделить следующие:
Важно: гайморит или верхнечелюстной синусит обычно имеет двусторонний характер, то есть проникает разу в обе пазухи.
Дети от рождения до 3 лет еще не смогут описать, если им больно. В этом случае родителям важно не пропустить развитие заболевания.
Осложнения
Если заболевание не начать лечить вовремя, то инфекция может попасть дальше в организм: в лицевые кости (остеомиелит), в оболочки мозга (менингит), в ухо (отит), в глаза (конъюнктивит). Могут воспалиться миндалины, начаться пневмония.
Гайморит может стать причиной воспаления среднего уха, ухудшения слуха, а также воспаления миндалин, пневмонии, бронхита, сепсиса.
Диагностика
При первых симптомах гайморита – сильная и не проходящая заложенность носа, слабость, температура – необходимо проконсультироваться с врачом. Важно понимать, что маленький ребенок не всегда может точно сказать, где и как именно у него болит, поэтому важно как можно быстрее обратиться к врачу.
ЛОР-врач опрашивает больного и проводит осмотр. Для уточнения диагноза нужно будет сделать анализ крови на лейкоциты и сделать рентген гайморовых пазух.
При необходимости делают пункцию (исследование слизи). Важно: такая процедура довольно небезопасна, так как во время забора пробы инфекция может попасть в глазницы и вызвать абсцесс.
Лечение
Медикаменты, домашние средства и специальную терапию необходимо назначать в соответствии с типом заболевания.
При лечении гайморита человека не надо госпитализировать, так как обычно ему хватает домашних и амбулаторных процедур.
Лечение носит комплексный характер: прием препаратов, устраняющих отдельные симптомы заболевания, физиопроцедуры, прием препаратов для укрепления иммунитета, прием антибиотиков.
Основные методы лечения гайморита:
Если никакое из средств не подойдет, то врач может назначить хирургическое вмешательство. Как правило, это прокол, через который убирают скопившийся в пазухе гной.
Профилактика
В качестве защиты от гайморита нужно соблюдать ряд правил:
Заключение
Гайморит представляет собой одно из самых распространенных детских заболеваний. Им болеют даже груднички. При этом для родителей важно вовремя заметить, что ребенок не здоров, чтобы избежать развития серьезных осложнений и оперативного вмешательства.
При грамотно подобранном лечении гайморит (верхнечелюстной синусит) можно победить довольно быстро.
Гайморит у детей — причины, симптомы и правильное лечение
Гайморит – воспалительный процесс верхнечелюстной пазухи. Гайморит не встречается у детей до года, редко до 3 лет. Форма протекания – острая или хроническая (длительность заболевания более 6 недель классифицируется как хроническая). Протекание хронического гайморита чередуется стадиями обострения и ремиссии.
Диагностика гайморита у детей
У большинства пациентов детского возраста постановка диагноза «гайморит» не требует сложных дополнительных методов исследования. Постановкой диагноза занимается врач-оториноларинголог.
Осмотр начинается с опроса родителей на предмет жалоб и появившихся симптомов заболевания. Доктор уточняет, как протекает заболевание, когда появились симптомы, болел ли ребенок до появления признаков гайморита, либо болеет кто-то из его окружения сейчас.
После беседы с родителями лор-врач переходит к непосредственному осмотру. Он:
Если возникают трудности с постановкой диагноза, пациент направляется на рентгенологическое исследование либо на компьютерную томографию пазух. Альтернативой рентгену является метод синуссканирования. Он безопаснее из-за отсутствия вредного излучения и проводится даже в раннем детском возрасте.
Причины возникновения гайморита
Это заболевание может возникнуть по следующим причинам:
В хроническую форму заболевание у детей переходит при частых переохлаждениях, пересыхании носоглотки, самостоятельном лечении насморка назальными препаратами.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Симптомы гайморита у детей
Признаки острого гайморита у ребёнка:
Симптомы хронической формы: заложенность носа не проходит, дыхание осуществляется через рот, возможны гнойные выделения из носа желтого или зеленоватого цвета, периоды улучшения и ухудшения состояния чередуются. Ощущается озноб и общее недомогание, в зависимости от положения головы болезненные ощущения могут мигрировать – отдавать в уши или зубы, появляется отёчность возле переносицы.
Как лечить острый гайморит у ребёнка?
Ошибка постановки диагноза чревата рядом осложнений. Чтобы быстро и без осложнений вылечиться, ЛОР направляет пациента на диагностику. Основываясь на симптомах и результатах обследования, специалист определяет: форму (острая или стадия обострения при хронической) и наличие сопутствующих заболеваний. Меры для лечения определяет врач, исходя из возраста, симптомов, этиологии.
Капли, сужающие сосуды, применяют с осторожностью, препараты вызывают быстрое привыкание.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Нестероидные противовоспалительные назначают в форме суспензии. Курс необходимо пройти до устранения симптомов. Злоупотребление НВП приводит к скоплению жидкости в верхнечелюстных пазухах, что ускоряет переход гайморита из острой в хроническую форму.
Муколитики используют для разжижения сгустившейся слизистой в синусах при обострениях хроники.
Антибиотики прописывают только при симптомах и лечении у детей заболевания бактериальной природы. Из-за меньшего перечня противопоказаний чаще назначают препараты пенициллинового ряда.
Гормональные ЛС – только при тяжёлом протекании гайморита, которое сопровождается выраженными симптомами острой аллергической отёчности.
При остром протекании гайморита, перед промыванием пазух, необходимо снять воспаление. Чтобы не усугублять отёчность, назначают НВП, не содержащие диклофенак натрия. Для детей оптимальный вариант – «Нурофен». Препарат снимает воспаление, снижает температуру, легко переносится. Промывание должно проводиться только специалистом. Основные методы: «кукушка», ЯМИК-катетер. Перед тем, как начать лечение малыша методом промывания, его психологически подготавливают.
«Кукушка» – слизь вымывают путём создания отрицательного давления в пазухах. В одну ноздрю, шприцом, вводится препарат, с другой – отсасывается шприцом. Противопоказания: возраст до 5 лет, астма, эпилепсия, психические расстройства, периодические кровотечения из носа.
Метод промывания с помощью ЯМИК-катетера – альтернатива пункции пазух. В отличие от «кукушки», полностью очищает пазухи. Метод позволяет взять слизь на посев. Доктор подбирает мягкий катетер из латекса нужного размера.
Лечение гайморита у ребенка в домашних условиях методом промывания чревато кровотечениями, вымыванием слизистых, повреждением хрящей. Малыш должен находиться под медицинским наблюдением 30 минут после процедуры.
Пункция (прокол) гайморовых пазух проводится при неэффективности неинвазивных методов промывания или невозможности их применения из-за анатомических особенностей носовой перегородки. Метод позволяет очистить синусы, взять слизь на исследование.
Осложнения
Если ребёнка вовремя не отвести к лор-врачу и пытаться вылечить гайморит самостоятельно, могут развиться серьёзные осложнения, которые существенно отягощают состояние больного. К возможным осложнениям гайморита у детей относят:
Профилактика
Профилактика детского гайморита заключается в соблюдении достаточно простых правил:
Гайморит: симптомы, особенности лечения и правила профилактики
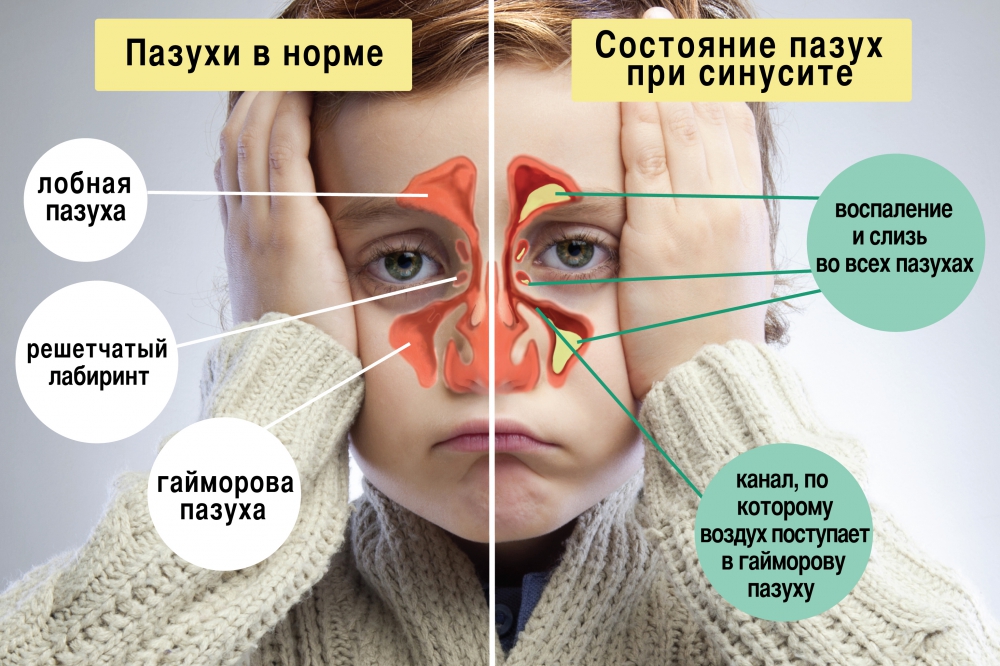
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Основные принципы лечения синуситов у детей
Каковы основные этиологические факторы синуситов? Всегда ли необходимо применение антибиотиков? Синуситы представляют собой одно из самых распространенных заболеваний ЛОР-органов. У детей особенно велик удельный вес гайморитов и гаймороэтмоидитов,
Каковы основные этиологические факторы синуситов?
Всегда ли необходимо применение антибиотиков?
Синуситы представляют собой одно из самых распространенных заболеваний ЛОР-органов. У детей особенно велик удельный вес гайморитов и гаймороэтмоидитов, что связано с особенностью строения околоносовых пазух и их относительно малыми размерами в детском возрасте. Это и приводит к тому, что значительная доля ОРВИ сопровождается воспалением в гайморовых пазухах и клетках решетчатого лабиринта.
Синуситы по-прежнему подразделяются на острые, затяжные, т. е. продолжающиеся до 3 месяцев, и рецидивирующие — возникающие от двух до четырех раз в год. Хроническими считаются процессы, длительность течения которых превосходит 3 месяца. Особую группу заболеваний околоносовых пазух составляют хронические синуситы, сопровождающие хронические неспецифические заболевания легких инфекционно-воспалительного генеза.
Ведущая роль в этиологии гнойных синуситов независимо от формы принадлежит трем микроорганизмам — Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis. Следовательно, начиная этиотропное лечение до получения результатов микробиологического исследования и не располагая какими-либо дополнительными сведениями из анамнеза, указывающими на другую этиологичеcкую природу синусита, имеет смысл ориентироваться на чувствительность к антибиотикам именно этих микроорганизмов.
В то же время при общих принципах терапии клинические различия течения синуситов определяют разницу в тактике лечения в целом и в выборе конкретных препаратов в частности.
Лечение синуситов включает в себя несколько этапов, ведущая роль каждого из которых определяется степенью тяжести и течением заболевания.
При легком течении из терапевтической схемы зачастую можно исключить системные антибиотики и попытаться вести больного, полагаясь только на топические лекарственные средства и физиотерапию. Кстати, по данным многоцентрового исследования 2001 года, проведенного американскими учеными, назначение антибактериальных препаратов для лечения легкой формы острого синусита, не является целесообразным. [5, 6].
Как показывает наша практика, равно как и данные различных зарубежных исследователей, применения сосудосуживающих, антисептических и иммуностимулирующих средств в комплексе с промываниями околоносовых пазух методом перемещения, а также с физиотерапией, оказывается вполне достаточно для излечения острого синусита (при условии адекватного взаимопонимания врача и пациента).
На сегодня имеется довольно широкий выбор сосудосуживающих средств, несколько отличающихся по механизму действия. Основные из них — нафазолин (нафтизин), ксилометазолин (ксимелин, олинт и др.) и оксиметазолин (називин). Принципиального различия в купировании симптомов синусита они, на наш взгляд, не имеют. Предпочтительнее использовать аэрозольные формы, поскольку спрей равномернее распределяется по слизистой оболочке носа, что создает более выраженный терапевтический эффект. В стадии выраженной ринореи, особенно при гнойном характере отделяемого, не стоит применять антиконгестанты на масляной основе, т. к. они несколько снижают функцию реснитчатого эпителия слизистой оболочки носа и околоносовых пазух, тем самым затрудняя отток патологического содержимого.
Если после применения сосудосуживающих средств, промывания околоносовых пазух методом перемещения и использования антисептических растворов, например, колларгола, протаргола или отваров трав (коры дуба) в течение двух-трех дней ожидаемый клинический эффект недостаточно выражен, есть смысл добавить к терапевтической схеме топический антибактериальный препарат — фюзафюнжин (биопарокс).
На заключительном этапе лечения в качестве поддерживающей терапии и с целью профилактики рецидивов с успехом применяются различные бактериальные лизаты. Наиболее известный из них — ИРС19, выпускаемый в виде назального спрея и содержащий лизаты 19 наиболее типичных возбудителей инфекций верхних дыхательных путей. У детей, получавших ИРС19, сокращается время болезни, уменьшается среднее количество пункций верхнечелюстных пазух, снижается потребность в сосудосуживающих и антигистаминных средствах. При индивидуальном подборе дозы препарата побочных эффектов не наблюдается. ИРС19 действует местно, стимулируя выработку и секрецию иммуноглобулина А. Как правило, имеющиеся схемы профилактики и лечения в период реконвалесценции предполагают использование препарата два раза в день в течение 2-4 недель [2].
Кроме местного лечения в терапии неосложненного синусита в последнее время используются различные гомеопатические и фитотерапевтические средства, обладающие противовоспалительным, секретолитическим и мягким иммуномодулирующим эффектами. Это такие препараты, как циннабсин, синупрет, траумель С.
Циннабсин (DHU) содержит в своем составе средства, влияющие на патогенез синусита любой локализации (гайморит, фронтит, этмоидит). Пролонгированная терапия циннабсином (до 28 дней) уменьшает вероятность рецидива и перехода заболевания в латентное течение.
Все вышесказанное относится и к лечению острых синуситов среднетяжелого и тяжелого течения, с той лишь разницей, что в начале терапии необходимо производить лечебно-диагностическую пункцию гайморовых пазух, желательно с последующим микробиологическим исследованием содержимого, и назначать антибиотики.
Назначаются антибактериальные средства, как правило, эмпирически, т. к. обычно лечение необходимо начать до результатов микробиологического анализа. В связи с этим при выборе антибиотика приходится ориентироваться на чувствительность наиболее типичных возбудителей, т. е. Streptococcus pneumoniae, Haemophilus influenzaе, Moraxella catarrhalis. Таким образом, сразу же становится очевидной малая эффективность традиционно используемых при лечении синусита антибиотиков: линкомицина, не действующего на H. influenzae, и гентамицина, неактивного в отношении и S. Pneumoniae и H. influenzae [3, 4].
Препаратами первого ряда при лечении острого синусита являются пенициллиновые антибиотики, среди которых преимуществом пользуются амоксициллин и амоксициллин/клавуланат. В случае легкого или среднетяжелого течения синусита, особенно в амбулаторных условиях, антибиотики назначаются перорально. Ранее существовало мнение, что эффективным может быть только инъекционное лечение антибиотиками. Однако в настоящее время появились препараты с 90-93%-ной всасываемостью из ЖКТ, и, следовательно, успех лечения зависит в основном от соответствия спектра действия антибиотика и особенностей патогена [1].
В настоящее время выбор конкретной оральной формы антибактериального препарата для детей не представляет сложности. По нашему мнению, наиболее удобной формой амоксициллина является флемоксин-солютаб, уникальная биодоступность которого (93%) не только повышает эффективность препарата, но и снижает риск развития дисбактериоза. Солютаб — это особая форма таблетки, которая может приниматься внутрь целиком, может быть разделена на части или разжевана, а также растворена в воде или любой другой жидкости с образованием приятного на вкус сиропа-суспензии. Поэтому флемоксин солютаб используют и для лечения совсем маленьких детей.
При невозможности применения препаратов пенициллинового ряда используются цефалоспорины, в основном второго поколения (цефуроксим, цефаклор). Макролиды (азитромицин, кларитромицин, рокситромицин) назначаются только в случае аллергических реакций на антибиотики пенициллинового ряда.
Необходимо отметить, что для эффективного лечения адекватной должна быть не только кратность приема препарата, но и длительность терапии, продолжительность которой в случае назначения пенициллинов и цефалоспоринов должна быть не менее десяти дней.
При тяжелом течении острого или рецидивирующего синусита, особенно сопровождающемся глазными осложнениями, как правило, требуется госпитализация в ЛОР-стационар, где терапия подбирается в зависимости от тяжести состояния. В этих случаях практикуется внутримышечное и внутривенное введение антибактериальных средств с последующим переходом на пероральные формы, т. е. используется принцип ступенчатой терапии.
Особого упоминания заслуживают хронические синуситы, сопровождающие хронические неспецифические заболевания легких. Вне обострения при данной патологии дополнительного лечения не требуется. Обострение синусита редко бывает изолированным и обычно сопровождает обострение основного заболевания. Как правило, тяжесть состояния больного также определяется течением легочного процесса, а синусит является проявлением общей патологии респираторного тракта. Поэтому лечение синусита проводится по обычной схеме с той разницей, что антибактериальное лечение назначается обязательно с учетом антибиотикограммы. Если этиотропную терапию все же приходится начинать до получения результатов микробиологического исследования, то следует помнить о значительном участии в инфекционном процессе анаэробов и выбирать антибактериальные препараты с выраженной противоанаэробной активностью.
Таким образом, эффективность лечения синуситов зависит от адекватно выбранной терапевтической схемы, своевременного и правильного назначения антибактериальных средств, а также взаимопонимания врача и пациента.