Чем лечить герпес на голове
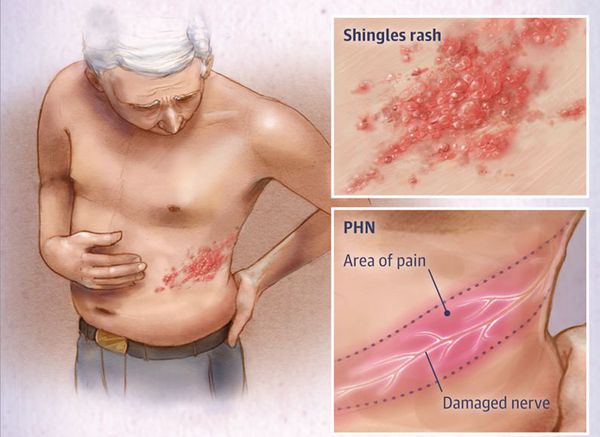
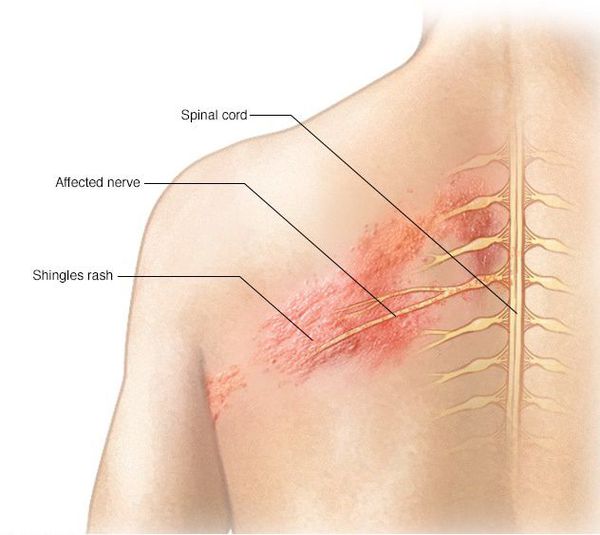
Опоясывающий лишай
Опоясывающий лишай (herpes zoster) — распространенное заболевание человека, которое характеризуется общими инфекционными симптомами, кожными проявлениями и неврологическими нарушениями центральной и периферической нервной системы.
Опоясывающий лишай (herpes zoster) — распространенное заболевание человека, которое характеризуется общими инфекционными симптомами, кожными проявлениями и неврологическими нарушениями центральной и периферической нервной системы.
Заболевание вызывается вирусом Varicella zoster, который является одновременно возбудителем ветряной оспы. Вирус содержит ДНК, являясь нейродермотропным, поражает кожу, клетки центральной и периферической нервной системы. Вирус нестоек во внешней среде: быстро гибнет при нагревании, под воздействием ультрафиолетовых лучей и дезинфицирующих средств. Долго сохраняется при низких температурах.
Первично или после перенесенной ветряной оспы вирус через кожу и слизистые, далее лимфогенным и гематогенным путем проникает в межпозвоночные узлы и задние корешки спинного мозга, где долгое время может персистировать в латентном состоянии. При снижении иммунологической реактивности под влиянием различных факторов, таких как обострение хронических заболеваний, прием иммунодепрессантов, интоксикации, латентная инфекция, может активизироваться. Наиболее тяжело опоясывающий герпес протекает у больных онкологическими заболеваниями, ВИЧ-инфицированных, а также у лиц, получавших кортикостероиды или рентгенотерапию. Активация вируса сопровождается развитием ганглионеврита с поражением межпозвоночных ганглиев или ганглиев черепных нервов, а также задних корешков (Е. С. Белозеров, Ю. И. Буланьков, 2005). В тяжелых случаях в процесс могут вовлекаться передние и задние рога, белое вещество спинного мозга, головной мозг. Вирус также может поражать вегетативные ганглии, вызывая нарушения функции внутренних органов.
Патоморфологические изменения в головном мозге при поражениях ЦНС могут быть разнообразными. В легких случаях изменения происходят только в спинном мозге и корешковых ганглиях, в головном мозге регистрируются явления отека. В тяжелых случаях отмечают выраженную инфильтрацию подпаутинного пространства, явления отека мозга, геморрагии в белом веществе, базальных ганглиях и стволе мозга.
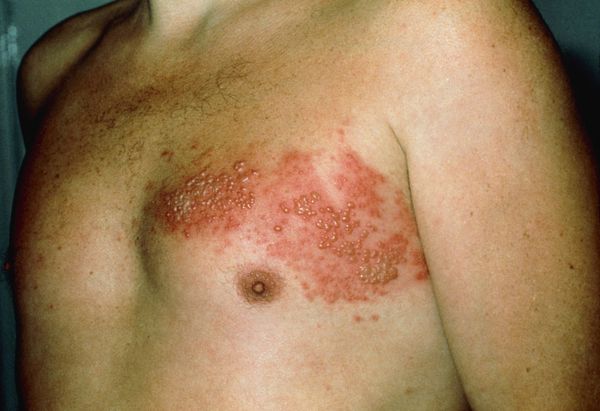
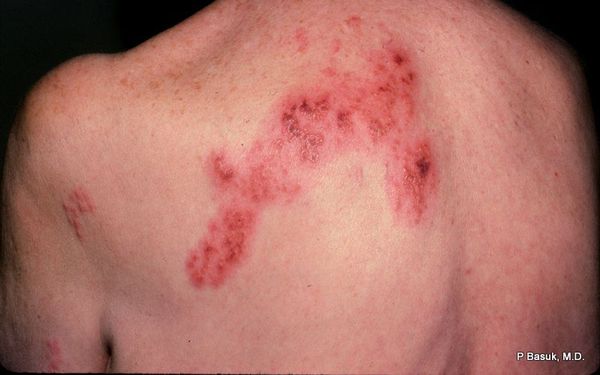
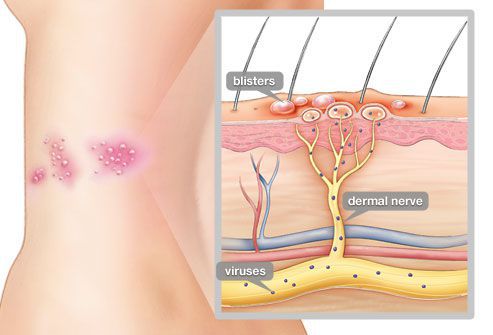
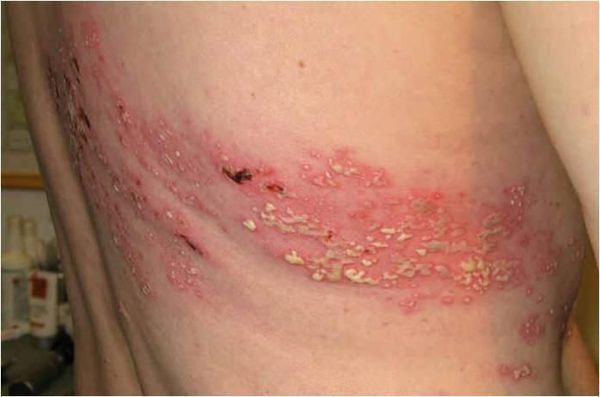
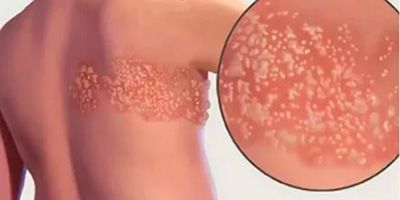
Инкубационный период при опоясывающем герпесе может составлять несколько лет от момента заражения. В клиническом течении основным является: продромальный период, период клинических проявлений и период остаточных явлений. Начинается все с повышения температуры, ощущения покалывания, жжения, зуда в месте высыпаний, головной боли. По ходу нервных стволов туловища, конечностей или головы появляются ограниченные розовые пятна до пяти сантиметров в диаметре. На вторые сутки появляются пузырьки размером 2–3 мм в диаметре, наполненные прозрачным содержимым. Количество очагов поражения может колебаться от одного до нескольких, тесно прилегающих друг к другу, образуя сплошную линию. С течением времени содержимое пузырьков мутнеет. Примерно на 8–10 день пузырьки подсыхают, образуются корочки, которые на 3–4 неделе отпадают. У многих больных неврологические проявления могут продолжаться несколько месяцев (до года).
Для типичных клинических проявлений опоясывающего герпеса характерна определенная последовательность кожных высыпаний. Высыпания носят сегментарный, односторонний характер и не переходят на другую сторону тела, в отличие от ветряной оспы.
Поражения нервной системы при опоясывающем герпесе занимают первое место среди осложнений этого заболевания. В структуре неврологических нарушений ведущее место занимают поражения периферической нервной системы [10]. Наиболее часто встречаются такие нарушения, как невралгии, невропатии черепных и периферических нервов, серозные менингиты и др. Наиболее частым проявлением является болевой синдром в зоне кожных высыпаний. Боли носят приступообразный характер, усиливающийся в ночное время. В дальнейшем боли могут усиливаться и беспокоить в течение нескольких месяцев и даже лет. Опоясывающий герпес может протекать также только с симптоматикой радикулярных болей, которым не предшествовал период высыпаний.
Чаще всего высыпания располагаются на коже туловища и конечностей. Локализация болей и появление специфической сыпи соответствуют пораженным нервам, чаще межреберным и носят опоясывающий характер. Интенсивность болей усиливается при малейшем прикосновении к коже, при движении, температурных перепадах. После того как пузырьки отпадают, эрозии эпителизируются, на коже может оставаться временная пигментация красного или красно-коричневого цвета. У некоторых больных может отсутствовать болевой синдром. А иногда опоясывающий герпес может проявляться только неврологической симптоматикой без отсутствия кожных проявлений.
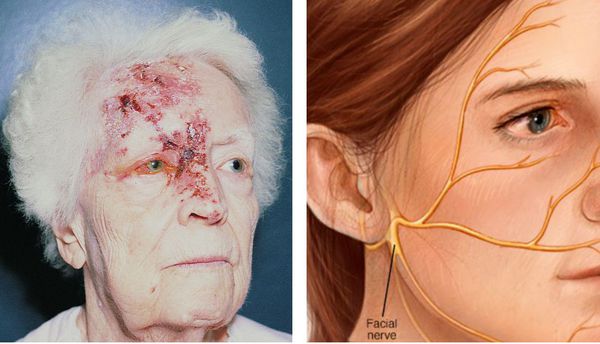
Очень часто локализация болезни — кожа лица и головы, особенно ветви тройничного нерва. Проявления заболевания начинаются остро, с общих симптомов интоксикации и повышения температуры. У части больных может наблюдаться паралич лицевого нерва и невралгия тройничного нерва с продолжительностью до нескольких недель.
Могут быть проявления двигательных функций, которые происходят не только при локализации опоясывающего герпеса на участках кожи иннервируемыми черепными нервами, но и при вовлечении шейного, грудного и поясничного отделов спинного мозга, корешков и ганглиев. Почти у 5% больных при высыпаниях различной локализации наблюдаются парезы верхних и, чаще, нижних конечностей, которые свидетельствуют о явления очагового миелита.
Для понимания патогенеза herpes zoster важны данные патологоанатомических исследований, указывающие на связь участков высыпания с поражением соответствующих ганглиев. Хед и Кемпбелл (1900) на основании патогистологических исследований пришли к заключению, что как неврологические явления при herpes zoster, так и характеризующие их зоны кожных высыпаний возникают в результате развития патологического процесса в cпинальных узлах и их гомологах (гассеров узел и др.). Но уже Вольвиль (1924), изучив нервную систему больных, погибших от генерализованной формы опоясывающего лишая, пришел к выводу, что поражение межпозвоночных ганглиев при опоясывающем лишае не является обязательным. В воспалительный процесс часто вовлекается спинной мозг, причем поражаются не только задние рога, но и передние. Вольвилем и Шубаком (1924) описаны случаи, когда герпетические высыпания были первыми проявлениями полиневротического процесса, протекающего по типу паралича Ландри. Вольвиль считает, что воспалительный процесс поразил вначале чувствительные нейроны, а потом распространился на спинальные сегменты и периферические нервы. В случае, описанном Шубаком, при патологоанатомическом исследовании были обнаружены гнезда воспалительной инфильтрации в седалищных нервах, шейных симпатических узлах и соответствующих спинальных ганглиях, задних рогах спинного мозга.
Таким образом, в процесс вовлекаются не только спинальные и церебральные ганглии, которые поражаются чаще всего, но и вещество спинного (передние и особенно задние рога, белое вещество) и головного (продолговатый, варолиев мост, гипоталамическая область) мозга, а также оболочки мозга.
Патоморфологические и вирусологические исследования свидетельствуют о том, что вирус опоясывающего лишая широко диссеминирует по организму. Во время болезни его удается выделить из содержимого пузырьков, слюны, слезной жидкости и т. п. Это дает основание считать, что герпетические высыпания могут быть обусловлены не только оседанием вируса в чувствительных ганглиях и поражением находящихся в них парасимпатических эффекторных клеток, но и непосредственным внедрением его в кожу. Проникая в нервную систему, он локализуется не только в пределах периферического чувствительного нейрона (спинальные ганглии и др.), но и распространяется и на другие отделы ЦНС. При внедрении его в двигательные клетки и корешки возникает картина амиотрофического радикулоплексита; в серое вещество спинного мозга — миелитического синдрома; в ликворную систему — менингорадикулоневрита или серозного менингита и т. д.
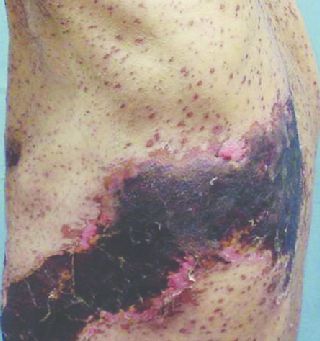
Клиническая картина herpes zoster складывается из кожных проявлений и неврологических расстройств. Наряду с этим у большинства больных наблюдаются общеинфекционные симптомы: повышение температуры, увеличение гормональных лимфатических узлов, изменение (в виде лимфоцитоза и моноцитоза) и ликвора. Обычно на коже обнаруживаются эритематозные пятна круглой или неправильной формы, приподнятые, отечные, при проведении пальцем по которым ощущается некоторая шагреневидность кожи (мельчайшие папулы). Далее на этих участках последовательно возникают группы пузырьков, чаще различной величины. Пузырьки могут сливаться друг с другом, однако чаще всего они располагаются изолировано, хотя и близко один к другому — везикулярная форма herpes zoster. Иногда они имеют вид маленького пузыря, окруженного по периферии красным ободком. Так как высыпание происходит одновременно, элементы сыпи находятся на одном и том же этапе своего развития. Однако сыпь может появляться в течение 1–2 недель в виде отдельных групп. В последнем случае при осмотре больного можно обнаружить высыпания на различных стадиях эволюции. В типичных случаях пузырьки первое время бывают с прозрачным содержимым, скоро переходящим в мутное, а затем засыхают в виде корочки. Отклонение от описанного типа составляет более легкая абортивная форма herpes zoster. При этой форме в очагах гиперемии развиваются также папулы, которые, однако, не трансформируются в пузырьки, чем эта форма и отличается от везикулезной. Другой разновидностью является геморрагическая форма herpes zoster. Пузырьки имеют кровянистое содержимое, процесс глубоко распространяется в дерму, корочки становятся темно-коричневого цвета. В тяжелых случаях дно пузырьков некротизируется — гангренозная форма herpes zoster, после которой остаются рубцовые изменения. Интенсивность высыпаний при этом заболевании очень изменчива: от сливных форм, почти не оставляющих здоровой кожи на стороне поражения, до отдельных пузырьков, хотя в последнем случае боли могут быть резко выражены. Такие случаи дали повод к предположению, что может существовать и herpes zoster без кожного высыпания.
Кожные проявления соответствуют уровню поражения определенных вегетативных образований. По локализации выделяются поражения следующих ганглиев: гассерова, коленчатого, шейных, грудных, пояснично-крестцовых. Одним из ведущих симптомов заболевания являются неврологические расстройства, как правило, в виде болевого синдрома. Чаще всего он возникает за 1–2 дня до появления высыпаний. Боли, как правило, носят интенсивный жгучий характер, зона их распространения соответствует корешкам пораженного ганглия. Следует отметить, что болевой синдром усиливается в ночной период времени и под влиянием самых различных раздражителей (холодовых, тактильных, кинестетических, барометрических) и нередко сопровождается вегетососудистой дистонией по гипертоническому типу. Кроме того, у пациентов отмечаются объективные расстройства чувствительности: гиперестезии — больной с трудом переносит прикосновение белья, гипостезии и анестезии, причем одновременно с тактильной анестезией может существовать гипералгезия. Объективные расстройства чувствительности изменчивы по форме и интенсивности, они обычно ограничиваются временными расстройствами чувствительности в области высыпания или рубцов. Анестезии касаются всех видов чувствительности, но в некоторых случаях наблюдается диссоциированный тип расстройств; иногда в пределах одного вида чувствительности, например горячего и холодного. Изредка гиперестезии принимают характер раздражения в виде каузалгий. Не во всех случаях интенсивность болевого синдрома соответствует тяжести кожных проявлений. У некоторых больных, несмотря на тяжелую гангренозную форму заболевания, боли бывают незначительными и кратковременными. В противоположность этому, у ряда больных наблюдается длительный интенсивный болевой синдром при минимальных кожных проявлениях.
У части пациентов в острой фазе имеется диффузная цефалгия, усиливающаяся при изменении положения головы, что возможно связано с оболочечной реакцией на herpes zoster инфекцию. По мнению ряда авторов [11, 12], герпетические ганглиониты гассерова узла встречаются чаще, чем ганглиониты межпозвоночных узлов. У большинства больных с данной локализацией процесса наблюдается повышение температуры и отек лица на пораженной стороне, а также болезненность в точках выхода тройничного нерва.
Часто поражается роговица в форме кератита различного характера. Кроме того, поражаются другие части глазного яблока — эписклерит, иридоциклит, зостер радужки. Сетчатка очень редко вовлекается (кровоизлияния, эмболии), чаще изменения касаются зрительного нерва — неврит зрительного нерва с исходом в атрофию, возможно, вследствие перехода менингеального процесса на зрительный нерв. При офтальмогерпесе (ирите) может развиться глаукома; обычно же при зостере наблюдается гипотензия глазного яблока, которая обуславливается, по-видимому, поражением цилиарных нервов. Осложнения при зостере со стороны двигательных нервов встречаются довольно часто и располагаются в следующем порядке: III, IV, VI нервы. Из ветвей глазодвигательного нерва поражаются как наружные, так и внутренние веточки. Часто наблюдается птоз. Кожные высыпания при офтальмическом зостере часто протекают более тяжело, чем на других частях тела, возможно в зависимости от строения кожи в области глаза. Довольно часто наблюдается некроз пузырьков, тяжелые невралгии, сопровождающиеся слезотечением. Пузырьки высыпают не только на коже, но и на слизистых оболочках глаза. В результате процесса в роговице при офтальмическом зостере может развиться атрофия зрительного нерва и полная слепота. Кроме того, у некоторых больных отмечается выпадение бровей, ресниц на стороне поражения. Верхнечелюстные веточки тройничного нерва поражаются как в области кожи, так и в области слизистых (половина твердого и мягкого неба, небная занавеска, верхняя десна, внутренняя поверхность слизистой щеки, при этом слизистая носа может оставаться незатронутой). Веточки, снабжающие слизистые оболочки, могут быть поражены сильнее веточек кожных, и наоборот. Поражения нервов верхних и нижних челюстей не всегда остаются строго локализованными, так как боли иногда иррадиируют в область офтальмических и других ветвей.
При herpes zoster обычно поражается вегетативная нервная система. Однако клинические наблюдения показали, что в патологический процесс может вовлекаться и анимальная нервная система. Свидетельством этого является то, что у некоторых больных одновременно с поражением гассерова узла имелся периферический парез лицевого нерва на стороне герпетических высыпаний. При офтальмическом зостере парализуются как наружные, так и внутренние мышцы глаза. Параличи IV пары бывают редко. Глазодвигательные параличи чаще парциальные, нежели полные; чаще других мышц поражается m. levator palpebrae. Наблюдаются случаи офтальмического зостера с изолированным изменением формы и величины зрачка; односторонний симптом Арджила–Робертсона (Гильен). Эти параличи иногда частично или полностью самопроизвольно проходят без особого лечения.
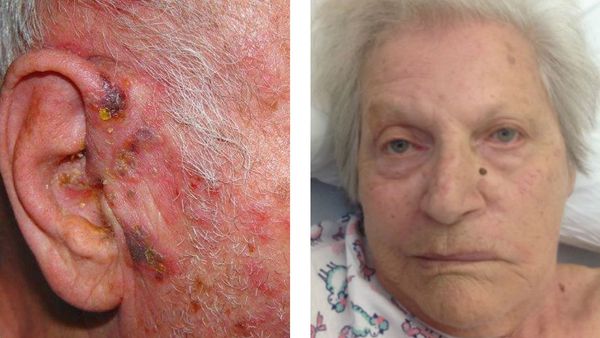
Одновременное поражение лицевого, слухового и тройничного нерва впервые описал Франкль-Хохварт в 1895 г. Хант (1907) подробно описал четыре клинические формы этого заболевания, которое в дальнейшем стало называться синдромом Ханта, или herpes zoster oticus. На поражение коленчатого узла при этой форме herpes zoster впервые указал Нордал (1969). Обычно на ушной раковине или вокруг нее, а иногда в слуховом проходе и даже на барабанной перепонке появляются герпетические высыпания. Отмечается резкая болезненность в окружности ушной раковины. Нарушение функций лицевого, кохлеарного, вестибулярного нервов возникает в первые дни высыпаний или предшествует им. Боли в таких случаях локализуются в глубине слухового прохода и ушной раковине с иррадиацией в область сосцевидного отростка, аурикулярную и темпоропариетальную области.
Объективные расстройства чувствительности обнаруживаются сзади уха, в складке между ушной раковиной и сосцевидным отростком. Эта кожная область снабжается ушной веточкой Х пары, которая иннервирует задние стенки слухового прохода. Наконец, в случаях очень распространенного ушного зостера, последний захватывает не только наружный слуховой проход, ушную раковину, сосцевидный отросток, но и барабанную перепонку, которая иногда исключительно тяжело страдает. В таких случаях поражается область, иннервируемая V, VII и Х парами, причем поражение этих нервов сопровождается поражением ганглиев, соответственных черепных нервов или же анастомозов, связывающих конечные разветвления всех вышеперечисленных нервов.
Нередко одновременно с параличом VII пары наблюдается паралич мягкого неба, анестезия и парестезия в языке, часто расстройство вкуса в передних двух третях языка вследствие поражения. Поражение VIII пары обычно начинается шумом в ушах, который держится иногда долгое время после исчезновения других явлений. Гиперакузия при поражении VIII пары вызывается парезом n. stapeblii, хотя этот симптом может возникнуть также при изолированном и предшествовавшем поражении слухового нерва и представляет в таких случаях симптом раздражения. Гипоакузия может возникать независимо от поражения слухового нерва на почве местных поражений среднего уха, высыпания пузырьков на барабанной перепонке, закладывания наружного слухового прохода, вследствие припухания слизистой оболочки на почве высыпания зостера.
Вестибуляторные явления в противоположность кохлеарным обычно развиваются чрезвычайно медленно и выражаются различно: от легких субъективных симптомов головокружения до значительных расстройств статики.
Невралгия при ушном зостере в противоположность офтальмическому встречается редко. Отдаленные результаты не всегда благоприятны, так как может возникнуть стойкий парез лицевого нерва и глухота.
Вольвиль подчеркивает, что комбинация паралича VII и VIII пары, хотя и встречается особенно часто при зостере, тем не менее та же комбинация бывает при поражении гассерова узла, II, III, шейных ганглиев, и, наконец, все указанные выше участки могут поражаться одновременно.
Высыпания зостера описаны также в области иннервации IX пары; задней части мягкого неба, дужки, заднебоковых частях языка, части задней стенки глотки; эта же область иннервируется кроме IX также ветками Х пары: корень языка, гортани, надгортанника, базальная и задняя части стенки глотки. Хотя зостер преимущественно и даже элективно поражает чувствительные системы, тем не менее при нем иногда наблюдаются расстройства движений, особенно при локализации высыпаний в области головы, шеи, конечностей. Параличи при зостере носят корешковый характер, причем поражение задних корешков в этих случаях сопровождается явлениями со стороны соответствующих передних корешков.
Поражение шейных симпатических узлов часто сопровождается высыпаниями на коже шеи и волосистой части головы. Боли при этом наблюдаются не только в местах высыпаний, но и в области паравертебральных точек. Иногда могут возникнуть приступы, имитирующие лицевую симпаталгию.
При ганглионитах нижнешейной и верхнегрудной локализации наряду с обычными симптомами данного заболевания может наблюдаться синдром Стейнброкера. Доминирующими в картине указанного синдрома являются боли симпатического характера в виде жжения или давления, возникающие первоначально в кисти, а затем и во всей руке. Вскоре появляется и быстро нарастает отечность кисти, распространяющаяся на всю руку. Присоединяются трофические расстройства в виде цианоза и истончения кожных покровов, гипергидроза, ломкости ногтей. Движения пальцев кисти ограничены, болезненны. Часто боли и другие вегетативные расстройства держатся и после исчезновения высыпаний. Ганглиониты грудной локализации нередко симулируют клиническую картину инфаркта миокарда, что приводит к ошибкам в диагностике.
При герпетическом поражении ганглиев пояснично-крестцовой области чаще всего высыпания локализуются на коже поясницы, ягодиц и нижних конечностей; наряду с болями в местах высыпаний могут возникать болевые синдромы, симулирующие панкреатит, холецистит, почечную колику, аппендицит. Герпетические поражения пояснично-крестцовых ганглиев иногда сопровождаются вовлечением в процесс анимальной нервной системы, дающей картину ганглиорадикулитов (корешковый синдром Пори, Мацкевича, Вассермана).
Иногда наряду с высыпаниями по ходу нервного ствола появляются везикулярные высыпания по всему кожному покрову — генерализованная форма herpes zoster. Обычно заболевание не повторяется. Однако из литературы известно, что встречаются рецидивирующие формы заболевания на фоне соматической отягощенности: ВИЧ-инфекция, онкозаболевания, сахарный диабет, лимфогранулематоз и т. д.
Лечение. При лечении herpes zoster различной локализации и степени тяжести необходимо раннее назначение противовирусных препаратов. Известно, что в состав вируса входят белки, образующие его оболочку и несущие ферментативные функции, а также нуклеиновая кислота — носитель его генетических свойств. Проникая в клетки, вирусы освобождаются от белковой защитной оболочки. Показано, что в этот момент можно тормозить их размножение с помощью нуклеаз. Эти ферменты гидролизуют нуклеиновые кислоты вирусов, при этом не повреждают нуклеиновые кислоты самой клетки. Было установлено, что панкреатическая дезоксирибонуклеаза резко тормозит синтез ДНК-содержащих вирусов, таких как вирус герпеса, осповакцины, аденовирусы. Учитывая вышеизложенное, больным опоясывающим лишаем рекомендуется назначать дезоксирибонуклеазу внутримышечно 1–2 раза в сутки по 30–50 мг в течение 7 дней. Кроме того, у больных с высыпаниями на слизистой полости рта, конъюнктивы и роговицы препарат применяется местно в виде водного раствора. Назначение дезоксирибонуклеазы способствует быстрому регрессу кожных высыпаний и уменьшению болевого синдрома.
Хорошее действие при лечении опоясывающего герпеса оказывает препарат Изопринозин. Это иммуностимулирующее средство, обладающее противовирусным действием. Изопринозин блокирует размножение вирусных частиц путем повреждения его генетического аппарата, стимулирует активность макрофагов, пролиферацию лимфоцитов и образование цитокинов. Второй компонент повышает доступность Изопринозина для лимфоцитов. Уменьшает клинические проявления вирусных заболеваний, ускоряет реконвалесценцию, повышает резистентность организма.
Показания: вирусные инфекции у пациентов с нормальной и ослабленной иммунной системой (заболевания, вызванные вирусами herpes simplex типов 1 и 2, Varicella zoster, включая ветряную оспу, вирусами кори, паротита, цитомегаловируса (ЦМВ), вирусом Эпштейна–Барр); вирусный бронхит; острые и хронические вирусные гепатиты В и С; заболевания, вызванные вирусом папилломы человека; подострый склерозирующий панэнцефалит. Хронические инфекционные заболевания мочевыделительной и дыхательной систем; профилактика инфекций при стрессовых ситуациях; период реконвалесценции у послеоперационных больных и лиц, перенесших тяжелые заболевания; иммунодефицитные состояния. Изопринозин принимают внутрь, взрослым — 50 мг/кг/сут в 3–4 приема; для детей — 50–100 мг/кг/сут в 3–4 приема. Продолжительность лечения — 5–10 дней, в тяжелых случаях — до 15 дней. При заболеваниях, вызванных вирусами herpes simplex типов 1 и 2, лечение продолжают до исчезновения симптомов заболевания и еще два дня. При подостром склерозирующем панэнцефалите для взрослых и детей — 50–100 мг/кг/сутки в 6 приемов. При остром вирусном энцефалите для взрослых и детей — 100 мг/кг/сутки в 4–6 приемов в течение 7–10 дней. Затем следует перерыв в течение 8 дней, далее повторный курс в течение 7–10 дней. При необходимости дозы и длительность непрерывного курса могут быть увеличены при обязательном соблюдении перерыва в приеме препарата в течение 8 дней. Длительное лечение проводится под врачебным контролем. При остроконечной кондиломе в комплексной терапии с CO2-лазером — 50 мг/кг/сутки в 3 приема в течение 5 дней, далее с 3-кратным повторением указанного курса с интервалами в один месяц.
В последние годы для лечения опоясывающего лишая применяются противовирусные химиопрепараты из группы синтетических ациклических нуклеозидов. Наиболее хорошо изученным в настоящее время является ацикловир. Механизм действия ацикловира основан на взаимодействии синтетических нуклеозидов с репликационными ферментами герпес-вирусов. Тимидинкиназа герпес вируса в тысячи раз быстрее, чем клеточная, связывается с ацикловиром, поэтому препарат накапливается практически только в инфицированных клетках. Этим объясняется полное отсутствие у ацикловира цитотоксических, тератогенных и мутагенных свойств. Синтетический нуклеозид выстраивается в цепь строящихся ДНК для «дочерних» вирусных частиц, и этот процесс обрывается таким образом: прекращается репродукция вируса. Суточная доза ацикловира при опоясывающем лишае составляет 4 г, которые следует разделить на 5 разовых доз по 800 мг. Курс лечения составляет 7–10 дней. Наилучший терапевтический эффект достигается при раннем назначении препарата; сокращаются сроки высыпаний, происходит быстрое образование корок, уменьшается интоксикация и болевой синдром. Ацикловир второго поколения — валацикловир, сохранив все положительные стороны ацикловира, за счет увеличенной биодоступности позволяет уменьшить дозу до 3 г в сутки, а число приемов — до трех раз. Курс лечения составляет 7–10 дней. Фамцикловир применяют с 1994 г. Механизм действия такой же, как у ацикловира. Высокое сродство тимидинкиназы вируса к фамцикловиру (в 100 раз выше сродства к ацикловиру) обусловливает большую эффективность препарата при лечении опоясывающего лишая. Препарат назначают по 250 мг 3 раза в день в течение 7 дней.
Наряду с противовирусными препаратами для уменьшения болевого синдрома используют ганглиоблокаторы, такие как Ганглерон. Ганглерон применяют внутримышечно в виде 1,5% раствора по 1 мл 1 раз в сутки в течение 10–12 дней или 0,04 г в капсулах 2 раза в сутки в течение 10–15 дней в зависимости от степени выраженности болевого синдрома. Кроме того, неплохие результаты дает применение карбамазепина, особенно при поражении гассерова узла, препарат назначают с 0,1 г 2 раза в день, увеличивая дозу на 0,1 г в сутки, при необходимости до 0,6 г суточной дозы (в 3–4 приема). После уменьшения или исчезновения болей дозу постепенно понижают. Обычно эффект наступает через 3–5 дней после начала лечения.
При резко выраженном болевом синдроме назначают анальгетики и, в виде инъекций, рефлексотерапию. При рефлексотерапии обычно используют как точки общего действия, так и точки соответственно пораженному ганглию. Курс составляет 10–12 сеансов. Рекомендуют также назначение поливитаминов, в частности витаминов группы В. Местно можно использовать орошения интерфероном или мази с интерфероном, анилиновые красители, аэрозоль Эридин, мази Флореналь, Хелепин, Алпизарин. При гангренозных формах опоясывающего лишая применяют пасты и мази, содержащие антибиотик, а также Солкосерил.
Хорошие результаты дает орошение спреем Эпиген 4–5 раз в сутки в течение 7–10 дней с первых дней заболевания. При сочетании с терапией ацикловиром внутрь отмечается уменьшение болевого синдрома.
После разрешения кожных высыпаний лечение проводят невропатологи до исчезновения неврологической симптоматики.
Таким образом, лечение опоясывающего лишая должно быть комплексным и включать как этиологические, так и патогенетические средства.
Литература
И. М. Шаков, кандидат медицинских наук
ГОУ ДПО РМАПО, Москва
Герпес на голове в волосах
С вирусом герпеса сталкивается большинство населения планеты. Высыпания на губах и носу появляются довольно часто, однако о возможности инфекции на голове в волосах знают не многие. Заражение появляется после контакта с носителем вируса через поврежденную кожу. Также заболевание может быть рецидивом ветряной оспы — опоясывающий лишай. Чаще всего вирус поражает женщин пожилого возраста. Это редкое, но очень опасное заболевание. Волосы затрудняют лечение, но если своевременно обратиться к врачу, то от недуга можно избавиться за две-четыре недели.
Симптомы заболевания
Признаки появления герпеса на коже головы могут быть самыми разнообразными. Неприятные ощущения в этой части тела — причина срочного обращения к специалисту. Только он сможет поставить верный диагноз. Обычно заболевание протекает в несколько этапов:
Со временем кожа полностью восстанавливается. Болевые ощущения могут беспокоить еще долгое время. Герпес помимо высыпаний на волосистой части головы сопровождается сопутствующими симптомами:
При отсутствии своевременного лечения герпес на голове приводит к тяжелым осложнениям. Это может быть: слепота, глухота, гепатит, бесплодие, пневмония, паралич. Поэтому самолечение при данном заболевании не поможет, а только ухудшит состояние, вплоть до летального исхода.
Причины герпеса на голове
Заболевание появляется после контактирования с носителем вируса. Инфекция обычно проникает в организм человека через повреждения на голове. Также вызвать сыпь может герпес простого типа, развивающийся в области носа и рта. Из-за несоблюдения правил гигиены он переносится на кожу головы. Чаще всего вирус уже находится в организме и активизируется с ослаблением иммунной системы из-за:
Спровоцировать развитие инфекции может недостаток витаминов в организме, простудные заболевания, перенесенные операции и беременность. При вирусе иммунодефицита человека и онкологии, опоясывающий лишай может появиться у людей двадцати-сорока лет. Поэтому при высыпаниях на голове пациенту также необходимо провериться на различные инфекции.
Что такое опоясывающий герпес (опоясывающий лишай)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Опоясывающий герпес (опоясывающий лишай) — это инфекционное заболевание, которое возникает у людей, переболевших ветряной оспой. Его вызывает вирус Varicella zoster (вирус ветряной оспы), который активизируется из латентного состояния и поражает задние корешки спинного мозга, межпозвоночные нервные узлы (ганглии) и кожу.
Клинически характеризуется умеренно выраженным синдромом общей инфекционной интоксикации, везикулёзной сыпью по ходу чувствительных нервов, вовлечённых в процесс, и выраженными болями.
Этиология
Семейство — Herpesviridae (от греч. herpes — ползучий)
Вид — вирус герпеса 3 типа — Varicella zoster (VZV, HHV-3).
Varicella zoster — ДНК-содержащий клеточно-ассоциированный вирус овальной формы. В диаметре он достигает 120-179 нм. Покрыт липидной оболочкой с гликопротеиновыми шипиками. Имеет антигены как снаружи, так и внутри (сердцевинные антигены). Их количество и качество непостоянно. Других вариантов патогена не найдено.
После того, как человек перенёс ветряную оспу, вирус ретроградным обратным путём перемещается по отросткам нервных клеток (аксонам) к ганглиям. Там он пожизненно сохраняется в латентном состоянии. Антигены вируса на поверхности инфицированных нейронов отсутствуют. Это не позволяет иммунной системе распознать данные клетки.
Эпидемиология
Заболеванию подвержены люди, которые перенесли ветряную оспу (как правило, давно) при снижении иммунореактивности организма. К ним относятся пожилые, беременные, ВИЧ-инфицированные, люди после стресса или трансплантации органов — получающие иммуносупрессивную терапию (подавление нежелательных реакций иммунной системы) и другие иммунодепрессированные контингенты.
Так как заболевание развивается из-за реактивации вируса, уже находящегося в организме, опоясывающий герпес называют эндогенной болезнью.
Заболевание не носит массовый характер. У него нет чёткой сезонности. Чуть чаще болеют женщины и представители белой расы.
Люди с опоясывающим герпесом являются источником распространения вируса и могут быть опасны в плане заражения ветряной оспой у ранее не болевших людей, особенно детей.
В среднем заболеваемость находится на уровне 10-12 случаев на 1000 человек старше 60 лет. В последнее десятилетие наблюдается рост заболеваемости в более младших возрастных группах.
Симптомы опоясывающего герпеса
Инкубационный период в привычном понимании отсутствует, так как опоясывающий герпес — это не первичная инфекция. Может пройти вся жизнь, а манифестация так и наступит, хотя вирус в организме присутствует.
Предугадать развитие болезни сложно. Её начало и проявления широко различаются и зависят от степени тяжести. Заболеванию может предшествовать стресс, травма или ОРЗ.
Выделяют симптоматику отдельных форм опоясывающего лишая.
Ганглиокожная форма
Эта форма начинается с продромы — лёгкое недомогание, нарушения чувствительности, умеренные болевые ощущения в местах будущих высыпаний. Этот период длится до семи дней. Затем боли становятся выраженными, появляется лихорадка, умеренно выраженный синдром общей инфекционной интоксикации. Иногда боли усиливаются даже при дуновении ветра (т.н. аллодинические боли — от неболевых раздражителей).
Через 3-10 дней в этих местах на фоне покраснения появляется везикулёзная сыпь. При этом интенсивность боли обычно снижается. Сыпь возникает с одной стороны, ограниченная областью иннервации одного сенсорного ганглия. Везикулы имеют тенденцию к группировке.
В дальнейшем содержимое везикул мутнеет, иногда вскрывается. Через 4-5 дней от появления сыпи появляются корочки. Они исчезают на 2-4 неделе болезни.
Разрешаются в ысыпания бесследно, но только при отсутствии расчёсов и глубоких воспалительных повреждений. А вот болевые феномены могут сохраняться длительно, иногда до года. Это требует своевременной противовирусной терапии и купирования боли.
В целом боли при опоясывающем герпесе достаточно выраженные, усиливаются при движении, прикосновении (даже незначительном). Их можно расценить как острые (с продромы и до одного месяца), подострые (1-4 месяца) и хронические (более 4 месяцев – постгерпетическая невралгия – типичная нейропатическая боль). Характер болей может быть различным – постоянным и спонтанным, чаще жгучим, давящим. Иногда боли сравнивают с ударом тока. Они могут причинять значительные физические страдания больным, нарушать сон, изматывать пациента.
Локализация болей и сыпи соответствует проекции поражённых нервов.
Глазная форма
Высыпания появляются на лице, носе и глазах. Это связано с поражением тройничного нерва и гассерова узла. Сыпь распространяется от уровня глаза до теменной области, резко прерывается по срединной линии лба. Иногда процесс затрагивает глаз.
Ушная форма
Поражается коленчатый узел. При этом захватывается ушная раковина, наружный слуховой проход. Может возникнуть паралич лицевого нерва и лицевой мускулатуры — т.н. синдром Ханта. Теряется вкусовая чувствительность.
Гангренозная (некротическая) форма
Возникает глубокое поражение кожи. Формируются грубые рубцы, иногда с геморрагическим пропитыванием содержимого — геморрагическая форма. Чаще всего развивается у пожилых людей с отягощённым соматическим анамнезом — сахарным диабетом, язвенной болезнью и т. д.
Менингоэнцефалитическая форма
Чаще наблюдается при расположении сыпи на голове. Повышается температура, возникают головные боли, тошнота и рвота, не приносящая облегчения, менингеальный синдром, нарушения сознания, кома. Летальность при этом состоянии — свыше 60 %.
Диссеминированная форма
Возникает при СПИДе. Высыпания распространяются по всему кожному покрову. Часто при этом поражаются внутренние органы — лёгкие, мозг, печень, почки. Прогноз неблагоприятный.
Ганглионевралгическая форма
Характерные высыпания отсутствуют, но есть явный болевой синдром. Диагностика крайне затруднительна. Из-за очень позднего диагноза лечение сводиться лишь к купированию боли. Применение противовирусных препаратов в отсроченный период явно не влияет на процесс.
Опоясывающий герпес при беременности
Патогенез опоясывающего герпеса
Даже спустя много лет после перенесённой ветряной оспы вирус сохраняется в межпозвоночных нервных узлах и задних корешках спинного мозга. Под воздействием провоцирующего фактора (ВИЧ, стресса, приёма иммунодепрессантов, онкологии, радиации, пересадки органов и других) он активизируется и выходит из нервных клеток. Продвигаясь по аксонам чувствительных нервных стволов (чаще межрёберных, тройничного нерва) до кожного покрова, вызывает характерное поражение кожи — болезненную везикулёзную сыпь.
Такой процесс происходит у людей с наличием специфических антител класса G в низких концентрациях и сниженным уровнем клеточного иммунитета.
Патоморфологические изменения кожи напоминают изменения при простом герпесе:
Классификация и стадии развития опоясывающего герпеса
МКБ-10 (Международная классификация болезней) выделяет семь вариантов опоясывающего герпеса (B02):
По клинической картине выделяют две основные формы заболевания:
По степени тяжести заболевание может быть:
Осложнения опоясывающего герпеса
Диагностика опоясывающего герпеса
Лабораторная диагностика:
Дифференциальная диагностика:
Лечение опоясывающего герпеса
Пациентов с тяжёлыми формами опоясывающего герпеса необходимо госпитализировать в инфекционный стационар. Остальные больные при отсутствии серьёзных сопутствующих состояний могут лечиться на дому.
В первую очередь показан приём препаратов прямого противогерпетического действия (на основе ацикловира) в высоких дозировках. Он снижает выраженность и длительность инфекционного и постинфекционного (болевой синдром) процесса.
Начать такое лечение нужно как можно раньше — не позднее семи дней от начала болезни и трёх дней от появления сыпи.
При применении препаратов в более поздние сроки их эффективность резко снижается, так как вирус уже достиг пика своего развития и вызвал каскад иммунонейропатологических реакций.
Использование местных средств против герпеса — мазей и кремов — оказывает слабый терапевтический эффект.
Для подсушивающего, местного антисептического действия используют любой местный антисептик подобного рода — цинковые болтушки, растворы бриллиантового зелёного.
При обширных поражениях, сопровождающихся выраженной воспалительной реакцией, используются противовоспалительные средства, глюкокортикостероиды и противоаллергические препараты.
Прогноз. Профилактика
При неосложнённых и локализованных формах болезни прогноз благоприятный. При развитии ганглионевритических болей может существенно снизиться качество жизни на достаточно длительный срок (до года), а при менингоэнцефалитической и диссеминированной формах — на ещё более серьёзный срок, нередки летальные исходы.
Профилактика болезни в очаге заражения не проводится. Если опоясывающим герпесом болел ВИЧ-инфицированный пациент, то достаточно проветрить помещение.
В целях неспецифической профилактики опоясывающего герпеса нужно постараться вести здоровый образ жизни, сбалансировано и полноценно питаться, избегать стрессовых ситуаций.
В качестве специфической профилактики используются вакцины против ветряной оспы — «Варилрикс» и «Окавакс». Их можно делать как до болезни ветряной оспы (детям и неболевшим взрослым), так и после (пожилым людям с риском реактивации вируса).
Лечение герпеса в домашних условиях
Далеко не все знают, что вирус герпеса живет практически в каждом из нас. Если Вы все же столкнулись с озвученной проблемой и уже начали поиск лекарств, то содержание этой небольшой статьи наверняка поможет быстрому ее решению.
Пути попадания вируса в организм
Заболевание, как правило, сопровождается появлением сгруппированных пузырьков на слизистых оболочках и участках кожи.
В организм вирус простого герпеса попадет еще в детстве и может длительное время пребывает в «спящем» состоянии до появления в иммунной системе сбоя. С ослаблением иммунитета герпес начинает стремительно размножаться, переходя в «активное» состояние. Даже “ветрянка” при заражении проявляется остро, яркой клинической картиной, но после переходит в спящее состояние.
Ветряная оспа (ветрянка)
При общении с носителем заболевания герпес передается здоровому человеку воздушно-капельным путем. Этот путь является единственным. От момента заражения до наступления активной фазы (появления высыпаний), как правило, проходит 2 дня. У переболевшего оспой человека вирус поселяется в организме навсегда, однако выработанные антитела успешно подавляют его развитие.
Герпес на губах
Известное под названием «губной» простуды такое проявление вируса имеет форму пузырьков. Считать его следствием перенесенной простуды не следует. Иногда для его активизации человеку достаточно лишь перенервничать либо оказаться в состоянии сильного стресса.
Генитальная форма герпеса
Из названия понятно, что такой вирус проявляется на гениталиях. Среди заболевших большинство составляют именно представители сильного пола. Передающийся половым путем вирус сначала проявиться в виде локальных покраснений, а несколько позже — в виде пузырьков. По истечении некоторого времени на месте пузырьков будут образовываться небольшие ранки.
Опоясывающий лишай
Это заболевание является следствием активизации находившегося в организме вируса ветряной оспы. Обычно его появление совпадает с серьезным ослаблением иммунной системы. Сначала в тех местах, где вскоре появятся пузырьки, возникает повышенная чувствительность. На следующей стадии заболевания на туловище появляются множество пузырьковых гнойников. На протяжении первых 2-х суток размеры очагов обычно увеличиваются.
Эффективность лечения герпеса в домашних условиях
Это заболевание достаточно эффективно лечится при помощи специальных мазей или губных помад. Их локальное применение способно быстро снять зуд с пораженного места.
Как и в предыдущем случае, целесообразно воспользоваться мазью, снимающей дискомфортные ощущения.
В этом случае локальная терапия будет состоять из нескольких этапов:
Постоянно поддерживая свой иммунитет и избегая стрессов, можно предотвратить возникновение и развитие заболевания.
Постгерпетическая невралгия
Постгерпетическая невралгия (ПГН) — это осложнение опоясывающего герпеса, вызванного тем же вирусом, что и ветряная оспа (лат. herpes zoster virus). При этом заболевании поражаются кожа и нервные волокна, что проявляется сильной жгучей болью уже после заживления герпетических пузырей.
Симптомы постгерпетической невралгии, как правило, ограничиваются той областью кожи, где впервые возникли высыпания — чаще всего они опоясывают туловище или появляются сбоку, впрочем заболевание может поражать и лицо.
Болевые ощущения могут длиться в течение 3-х месяцев и дольше после заживления герпетических пузырьков. Пациенты описывают её, как жгучую, острую, пронзающую или глубокую, она возникает даже при малейшем прикосновении к коже в поражённой области, в том числе и от лёгкого прикосновения одежды (аллодиния). Гораздо реже больные чувствуют зуд и онемение.
Причины постгерпетической невралгии
После того как человек перенёс ветряную оспу, вирус остаётся в организме на всю жизнь. С возрастом иммунная система ослабевает (в частности — от приёма лекарств или химиотерапии) и вирус может активизироваться, в результате чего возникает опоясывающий лишай.
Повреждение нервных окончаний при высыпаниях приводит к возникновению постгерпетической невралгии. Будучи повреждёнными, нервные волокна не могут посылать сигнал от кожи к мозгу так, как они это делают в норме. Вместо этого, ими передаются усиленные сигналы, а пациент чувствует мучительную боль, которая может длиться месяцами или даже годами.
Факторы риска
Если у вас появились признаки опоясывающего лишая, то риск возникновения постгерпетической невралгии значительно усиливается при следующих условиях:
Осложнения
При длительном течении заболевания, особенно если оно сопровождается очень сильным болевым синдромом, у пациентов часто возникают следующие осложнения:
Наши врачи
Методики лечения
На вопрос о том, как лечить постгерпетическую невралгию невозможно дать однозначный ответ, поскольку не существует универсального лечения данного заболевания, которое бы подходило всем больным. Как правило, требуется кропотливый подбор лекарственных препаратов и методик (а иногда — и их сочетание) для того, чтобы облегчить боль пациента.
Лидокаиновые пластыри
Это пластыри, содержащие местное обезболивающее средство — лидокаин. Их следует наклеивать на поражённый участок кожи. За счёт постоянного равномерного выделения анестетика, такие пластыри приносят временное облегчение, снижая болевые ощущения и давая передышку.
Пластыри с высоким содержанием капсаицина
Это современный метод обезболивания при постегрпетической невралгии, который заключается в следующем: содержащееся в пластыре вещество является производным жгучего перца, который блокирует болевые рецепторы кожи. Аппликация такого пластыря может проводиться только врачом. Процедура занимает 2 часа, но хороший обезболивающий эффект от неё пролонгирован и может сохраняться до 3-х месяцев. Если возникнет необходимость, процедуру повторяют.
Медикаментозная терапия
Медикаментозная терапия предусматривает использование следующих групп препаратов:
Эпидуральное введение анестетиков и стероидных гормонов
Эпидуральная блокада позвоночника предусматривает введение препаратов в эпидуральное пространство, что приводит к утрате чувствительности в области воздействия. Это значит, что данная процедура предусматривает введение действующего вещества непосредственно в источник боли. Достижение лечебного эффекта в данном случае возможно за счёт следующих факторов:
Радиочастотная деструкция нервов
Радиочастотная деструкция нервов обеспечивает стойкий обезболивающий эффект, который сохраняется до года и более. Это малоинвазивная нехирургическая процедура, которая позволяет значительно облегчить боль в тех случаях, когда другие способы
Лечение постгерпетической невралгии в ЦЭЛТ
Если у вас или ваших близких присутствует данная патология мы рекомендуем обратится в Клинику Боли ЦЭЛТ. Наши специалисты по лечению боли (алгологи) владеют всеми перечисленными методиками и смогут подобрать наиболее эффективную для каждого пациента.
Важно, что при некоторых из них пациент получает практически мгновенный устойчивый эффект обезболивания, который длится продолжительное время.
Герпес-вирусная инфекция: расставляем акценты.
– Следующая, очень актуальная тема – «Герпесвирусная инфекция». И я с удовольствием предоставляю слово Игнатовскому Андрею Викторовичу.
Андрей Викторович Игнатовский, кандидат медицинских наук:
– Добрый день, дорогие коллеги. Мы продолжаем разговор об инфекционных агентах. На сегодняшний день герпесвирусная инфекция остается одной из наиболее актуальных проблем для врачей практически всех специальностей. Мы очень часто обсуждаем негативное влияние герпесвирусной инфекции в отношении влияния на репродуктивный тракт – эта проблема чрезвычайно интересна акушерам-гинекологам, урологам. Я думаю, что эта презентация покажет актуальность данной проблемы и для врачей общей практики, врачей-терапевтов.
Обычно мы говорим о вирусах герпеса простого – первого и второго типа, и о вирусе третьего типа – это варицелла зостер вирусной инфекции. И начать мне, конечно, хотелось бы сегодня с варицелла зостер вирусной инфекции, ибо эта инфекция, наверное, в аспекте общей врачебной практики имеет невероятное количество интересных и важных аспектов.
Итак, вирус герпеса третьего типа. Вы видите, что первая встреча с вирусом герпеса третьего типа приводит к развитию ветряной оспы. Это первичная инфекция, вызванная вирусом третьего типа. Определенным важным аспектом является то, что в этом случае при первичной инфекции встреча произошла впервые, антител у пациента нет, и пациент не защищен перед этим инфекционным агентом. Отсюда – достаточно легкомысленное отношение к ветряной оспе может закончиться летальными случаями, которые в России мы периодически видим и которые регистрируются. И, конечно же, разбираясь практически во всех случаях, мы видим, что пациент получал стандартную терапию для легкой формы, и не было принято во внимание то, что пациент не был защищен, и существуют этиотропные препараты, которые практически во всех летальных случаях не были назначены врачом. Далее вирус у пациентов, переболевших ветряной оспой, сохраняется в спинальных ганглиях, и рецидивы герпесвирусной инфекции возникают в виде герпес зостера.
Для кого пациент с герпес зостер опасен? Он опасен для тех пациентов, которые ветряной оспой не болели или от нее не привиты. На сегодняшний день существует вакцинация, и мы знаем, что можем профилактировать возникновение ветряной оспы. Что касается клинического понимания, мне хотелось бы, чтобы в отношении вируса третьего типа оно тоже было. Первичную инфекцию мы называем «ветрянкой», первая встреча с вирусом – антитела отсутствуют. А вот реактивация герпесвируса из спинного ганглия уже носит названия герпес зостер или опоясывающий лишай, или опоясывающий герпес. Это слайд с одной из конференций, где проводился разбор летальных случаев, и лекторы представляли, в том числе, наше легкомысленное отношение к герпесвирусной инфекции, вызванной вирусом третьего типа. Действительно, кажется, что проще переболеть, если в детском коллективе вспышка ветряной оспы – туда, может быть, лучше отвести детей, которые не болели, считают многие родители. Ребенок, столкнувшись с вирусом, переболеет. Я бы предостерег от такой опрометчивой тактики. Лучше ребенка вакцинировать в этом случае, а тех детей, которые заболели ветрянкой, внимательно наблюдать, дабы вовремя определить показания к назначению системных этиотропных противовирусных препаратов. Профессор Таточенко сказал, на мой взгляд, очень красивую и правильную фразу: «Инфекция – это всегда риск. Задача врача – свести его к минимуму». Что касается ветряной оспы, что касается вирусной инфекции, на сегодняшний день мы можем в ряде случаев это сделать и полностью избежать тяжелых осложнений, а иногда и летальных случаев.
Надо помнить, что этиотропные противовирусные препараты, которые эффективны в отношении вируса первого и второго типа, то есть в отношении вируса простого герпеса, почти так же эффективны против варицелла зостер вирусной инфекции. Есть различия, мы сегодня о них, я думаю, успеем сказать, между влиянием ацикловира и пенцикловира на вирус герпеса первого, второго и третьего типа. Но, тем не менее, эти препараты являются этиотропными по отношению к вирусу герпеса первого, второго и третьего типа.
Какой опасности ждать беременным женщинам, которые заболели ветрянкой? Ситуация, наверное, не так часта, но отсюда и масса проблем. С акушерами-гинекологами мы на своих круглых столах всегда обсуждаем этот, достаточно большой, блок вопросов. Но для врача общей практики важно помнить о том, что риск ветряночной пневмонии составляет около 10%.
Возвращаясь к дальнейшему течению герпесвирусной инфекции, нужно, конечно, затронуть вопрос герпес зостер. Традиционное представление, которое многие запоминают со студенческой скамьи, это то, что герпес зостер появляется в зоне грудных дерматомов, грудных сегментов. Конечно же, да, но надо помнить, что на дерматомы разделено практически все человеческое тело, и мы можем увидеть реактивацию герпесвирусной инфекции в виде герпес зостер в зоне любого дерматома.
Вот традиционные клинические проявления – это грудной дерматом. Классические проявления – эритема, отек и сгруппированные микровезикулы, пузырьковая сыпь. Но надо помнить о том, что, если мы видим поражения в зоне нескольких дерматомов, то, конечно, речь идет о том, что герпесвирусная инфекция приобретает, или имеет в данном случае у пациента, тяжелое течение. Дерматомы могут быть в разных локализациях, в частности, генитальная локализация может быть, это могут быть проявления в области крестца и здесь необходимо дифференцировать данные проявления с зостерефорным течением герпесвирусной инфекции, которую может давать вирус герпеса простого, но второго типа.
Если мы говорим о тяжелых, атипичных формах, то, конечно, нужно помнить, что такие формы имеются и у вируса третьего типа. И здесь мы видим у пациента пузыри, заполненные геморрагическим содержимым. Это геморрагическая форма. Могут быть высыпания типичные, но в области молочной железы. Если пациентку не осмотреть полностью и не увидеть вот эту линейность высыпаний, то можно подумать, что у нее некие проявления на молочной железе. Однако, полный осмотр пациента дает представление и позволяет правильно и своевременно поставить диагноз.
Я бы обратил внимание, что прежде традиционным считалось возникновение герпес зостер у пациентов пожилого возраста. Однако (и мы даже на нашей кафедре написали статью, наблюдая пациентов в институте акушерства и гинекологии имени Отта), контингент пациентов как раз помолодел. Мы видели и молодых женщин, как раз в периоде беременности, в периоде кормления.
Надо не забывать об особых локализациях, которые чрезвычайно опасны, прежде всего, жизнеугрожающими состояниями. Это офтальмогерпес. Офтальмогерпес опасен тем, что путь развития этого воспалительного процесса затрагивает и сосуды, и оболочки мозга. И здесь риск осложнения колоссально выше. Начиная от острого некроза сетчатки и заканчивая инсультом. Вот почему, встретившись с таким пациентом, врач практически любой специальности должен не перенаправлять его, выполняя роль некоего «стрелочника», а взять первоначальный этап ведения пациента на себя, а дальше привлекать специалистов нужного профиля – офтальмологов, неврологов. Но этиотропный противовирусный препарат должен быть назначен сразу, как только пациент пришел к вам на прием. Можете считать это неотложным состоянием.
Начальные проявления очень интересны. Всегда это эритема, отек. Микровезикул может не быть, но принципиально важным моментом является то, что (мы можем вернуться и к предыдущему слайду, и посмотреть на этом слайде) поражается четко половина лица, как будто по линейке прочерчен очаг. Но всегда верхушка носа вовлекается, если она у пациента затронута. А здесь четко мы видим одностороннее поражение, что позволяет легко определиться с диагнозом. Ни аллергический процесс так протекать не будет, четко прочерчено, ни один другой.
Надо помнить, что у 10% больных с нормальным иммунитетом при опоясывающем герпесе возможно гематогенное распространение инфекции с развитием диссеминированной формы, что тоже должно настораживать врача и сделать его особо внимательным к таким пациентам. Надо помнить о том, что клиническими проявлениями являются не только высыпания, но еще и боль. Она, как правило, сопровождает данный процесс и присутствует в разных формах. О вариантах боли мы тоже сегодня с вами поговорим.
Как раз постгерпетическую невралгию считают одним из грозных осложнений среди всех основных групп, мы видим – их много: кожные, висцеральные, неврологические, глазные осложнения. Но постгерпетическая невралгия труднее всего поддается именно медикаментозному воздействию. Иногда, даже при правильной и своевременно назначенной терапии, избежать такого осложнения невозможно.
Что же собой представляет постгерпетическая невралгия, и у кого риск выше? Это пациенты пожилого и старшего возраста. Область высыпаний имеет значение: максимальный риск – это зона тройничного нерва и плечевого сплетения. Другие зоны имеют умеренный или меньший риск, но это не исключает возникновения такого болевого синдрома. Конечно, боль в продроме, предшествующая высыпаниям, и выраженная сыпь.
Надо помнить о том, что, чем старше возраст пациента, тем выше риск развития постгерпетической невралгии. Что мы подразумеваем под постгерпетической невралгией? Пожалуй, вот эта классификация Дворкина – наиболее приемлема, и она наиболее правильно показывает нам, что постгерпетической невралгией мы можем считать ту боль, которая существует четыре месяца и длительнее. Все, что до четырех месяцев, делим либо на острую герпетическую невралгию, либо на подострую герпетическую невралгию. Принципиально важным моментом этой классификации являются и лечебные подходы. Они различны. В начальном этапе заболевания, наряду с воспалительной болью, вызванной влиянием вируса, зарождается и боль нейропатическая. Принципиальной разницей является то, что на боль воспалительную мы прекрасно повлияем нестероидными противовоспалительными препаратами и анальгетиками. А вот на боль, которая называется нейропатической, к сожалению, противовоспалительными препаратами и анальгетиками мы повлиять не сможем, и с течением времени, как раз к четвертому месяцу, значение воспалительной боли практически снижается, а вот значение и роль нейропатической боли колоссально возрастает. Вот почему пациентам, которые болеют долго, у которых боль сохраняется после перенесенного герпеса четыре месяца и больше, назначение анальгетиков бесполезно, нужно назначать совершенно иные классы препаратов, привлекая для консультации врача-невролога. Без невролога грамотное лечение такого пациента невозможно.
Вы видите, что варианты боли могут быть совершенно разными – это и острая, и рвущая боль. Иногда это может быть аллодиния – боль при легком прикосновении. Но, тем не менее, все это доставляет чрезвычайные страдания нашим пациентам. Как избежать этой боли? Как избежать постгерпетической невралгии? Раннее назначение – до 72 часов. Нередко врачи неправильно понимают 72 часа. Пациент пришел через 74 часа, но у него есть высыпания, имеется активность процесса – мы обязательно должны все равно такую терапию назначить. Мы говорим об идеальных условиях – чем раньше такая терапия началась, тем более лучшие результаты мы с вами получим. Конечно, назначение высокоэффективных противовирусных препаратов, я, прежде всего, говорю о фамцикловире, адекватное обезболивание в острой стадии. Неплохие предварительные результаты получены об эффективности вакцинации. Какие же принципы лечения на сегодняшний день существуют для герпесвирусной инфекции? Конечно, это этиотропная терапия. Нужно помнить, что аналоги нуклеозидов – это препараты выбора на сегодняшний день для лечения всех форм герпесвирусной инфекции. Иммуномодулирующая терапия – это терапия патогенетическая. Мы без нее обойтись можем. Она ни в один протокол – международный и отечественный – не входит. Симптоматическая терапия, конечно же, имеет определенное значение.
И, несомненно, нужно помнить то, что этиотропные препараты – это препараты ацикловира, его валиново- и фервалоцикловир и фамцикловир. (00:12:30) Симптоматическая терапия потребуется, скорее всего, пациенту с опоясывающим герпесом. Это анальгетики, нестероидные противовоспалительные препараты и, на этапе борьбы с болью, физиотерапия, но не ультрафиолет. Нужно помнить, что ультрафиолет – это фактор агрессивный, повреждающий. А загар – это защитная функция кожи.
Выбирая препарат, необходимо помнить, что наиболее чувствительный к ацикловиру – вирус простого герпеса первого и второго типа варицелла зостер – более, чем в 20 раз, а цитомегаловирус – в 470 раз менее чувствителен к ацикловиру, чем вирус простого герпеса первого типа. Если говорить о препаратах, то, конечно, нужно помнить о том, что на сегодняшний день и препараты ацикловира (это ацикловир и валацикловир, и фамцикловир) различаются биодоступностью. Биодоступность препаратов различна, обусловлена их фармакокинетическими особенностями и, прежде всего, накоплением в определенных структурах. И нам важно, говоря и обсуждая герпесвирусную инфекцию, вызванную вирусом простого герпеса и вирусом герпеса третьего типа, накопление в шванновских клетках, ибо распространение вируса из спинального ганглия идет периневрально, перриаксонально и, как раз, по шванновским клеткам. Концентрация пенцикловира – это действующее вещество фамцикловир – они во много раз превышают концентрацию ацикловира.
И еще один важный момент – мы говорим, что аномальные нуклеозиды становятся активными под влиянием ферментов самого герпесвируса и накапливаются только избирательно в инфицированных клетках. Надо помнить о том, что все препараты ацикловира (это касается ацикловира, валацикловира) находятся внутриклеточно меньше часа или около часа. Если мы говорим о фамцикловире, то вы видите, исходя из таблицы, которая, по сути, построена на данных многочисленных исследований, что вирус варицелла зостер позволяет препарату находиться в инфицированной клетке от 7 до 11 часов.
Путь выведения – почки. Мы должны сейчас запомнить этот очень важный аспект, ибо в завершение своей презентации я покажу вопросы, и коснемся мы вопросов лекарственной безопасности применения этих препаратов. Если говорить о сравнительном анализе и о дозировках препаратов, то, несомненно, такие исследования также были проведены. И вы видите на данной схеме сравнительные дозировки фамцикловира в дозе 250 мг три раза в сутки, по 500 мг три раза в сутки. И сравнение с ацикловиром – традиционно известной нам дозы 800 мг пять раз в сутки.
Мы видим, конечно же, что ацикловир отстает. Его фармакокинетические, фармакодинамические особенности отличаются от фамцикловира. И, конечно же, мощный эффект с более современной формой фамцикловир обеспечивает и лучшие терапевтические показания, поэтому он на сегодняшний день и считается препаратом номер один для лечения герпесвирусной инфекции, вызванной, в частности, вирусом герпеса третьего типа.
Если мы с вами обсуждаем показания, то, конечно, в этом случае герпес зостер для нас важен. Накопление в шванновских клетках мы уже обсуждали. И дозировки будут различаться: у пациентов с нормальным иммунитетом дозировка 250 мг три раза в сутки, либо 500 мг два раза в сутки. Единственным отличием, когда дозировку нужно будет удвоить, повысить, это офтальмогерпес. По сути, мы должны сказать, что у пациентов со сниженным иммунитетом всегда дозировки будут удвоены. И пациенты с офтальмогерпесом, даже при нормальном иммунитете, все-таки требуют высоких дозировок. Это дозировка 500 мг три раза в сутки. Если мы говорим про опоясывающий герпес у пациентов со сниженным иммунитетом, то здесь фамцикловир назначается также в удвоенной дозировке, и продолжительность терапии – 10 дней.
Обратите внимание на этот слайд – это пациент с офтальмогрепесом. Здесь дозировка должна быть также 500 мг три раза в сутки. Несомненно, нужно привлекать для консультации врача-невролога и врача-офтальмолога.
Говоря о пациентах иммунокомпромисных, с недостаточностью иммунитета, нужно, конечно, не забыть о пациентах с вирусом иммунодефицита. Здесь нужно помнить о том, фамцикловир – это единственный препарат, одобренный FDA для лечения и опоясывающего герпеса, и генитального герпеса у ВИЧ-положительных пациентов.
Если коснуться вопроса лечения постгерпетической невралгии, нужно отметить, что как раз эффективными в отношении влияния на нейропатическую боль будут такие препараты, как габапентин, прегабалин. И, мы обсуждали этот аспект, обязательно необходимо привлечение специалиста-невролога. Именно он должен назначить такие препараты. Они могут быть назначены одновременно с фамцикловиром или с другим аномальным нуклеозидом, либо могут быть назначены в ближайшее время. То есть, по сути, не надо дожидаться развития постгерпетической невралгии и постановки такого диагноза. Последние исследования показали, что, чем раньше мы назначим такие препараты, тем лучше эффективность в лечении этого состояния. Вы видите, что есть препараты для лечения второго ряда, и, конечно, есть определенные подходы. Прежде всего, мы ориентируемся на визуально-аналоговую шкалу боли. И, понимая, что мы получили или не получили эффект от проводимой терапии, мы можем эту терапию скорректировать. Значит, нужно понимать, что терапия не однозначна. Она сложна для пациента, ее переносимость не всегда бывает легкой и простой. Здесь требуется особое внимание, и, повторюсь еще раз, лучше профилактировать – ранним адекватным назначением этиотропного противовирусного препарата.
Вторым блоком хотелось бы обсудить герпесвирусную инфекцию, вызванную вирусом простого герпеса первого и второго типа. Традиционно мы разделяли: условно мы считали, что вирус первого типа поражает верхнюю часть туловища, локализуясь в области лица, губ. А вирус второго герпеса считали генитальным. Однако лабораторная диагностика совершенствуется, и на сегодняшний день мы знаем, что эти вирусы давно уже не имеют той четкой анатомической привязки, которую мы с вами прежде различали.
Надо, конечно, помнить, что мы разделяем первичный герпес и рецидивирующие формы герпесвирусной инфекции. Особенности клинические: острое начало первичной инфекции, симптомы интоксикации, увеличение регионарных лимфоузлов – вот, по сути дела основные клинические признаки. А лабораторными будут нарастания уровня антител. Чаще мы сталкиваемся с первичной инфекцией именно у детей. И такой формой является герпетический гингивостоматит, герпетические проявления в области губ – лабиальный герпес. Если мы говорим о генитальной локализации, о том периоде, когда человек в детстве не встретился с данным вирусом, а, уже начав половую жизнь, получил вирус – в этом случае, конечно, развивается первичный генитальный герпес. Возможны и другие проявления.
Если мы говорим с вами о симптомах рецидива – они хорошо известны. Продромальные явления в виде боли, зуда, жжения, дискомфорта в зоне высыпаний, и в дальнейшем уже проявления клинические. Они могут быть не всегда в виде эритемы и отека, возможно появление как типичных форм, так и атипичных. В случае атипичного течения мы с вами не увидим пузырьков, как мы обсуждали, либо эти пузырьки будут заполнены геморрагическим содержимым, либо это будут, может быть, даже уже пузыри.
Конечно, необходимо различать и степени тяжести – легкое, среднетяжелое и тяжелое течение. Именно от этого аспекта будет зависеть подход врача, планируемые мероприятия и, конечно же, аспект консультирования пациента. Если говорить о клинических проявлениях – они хорошо знакомы. Однако требуется уточнить – это первичная герпесвирусная инфекция или это рецидив. Клинические проявления могут быть несколько похожи, лишь лабораторные тесты позволят нам различить первичную инфекцию и рецидив. В случае присоединения осложнения, как вы видите на данном слайде, потребуется обсуждение вопроса применения топических или, может быть, даже системных антибактериальных препаратов.
В случае герпетического глоссита – поражения слизистой рта – топические препараты, несомненно, невозможно применить, и здесь обязательно будут обсуждаться только системные этиотропные противовирусные препараты. Ну, а в данном случае следует, конечно, не забыть о том, что имеется риск развития офтальмогерпеса, развития герпетического кератита, и здесь чрезвычайно важным вопросом будет, опять-таки, обсуждение не только применения глазных капель, обладающих противовирусным действием, а и обязательно в назначение системных этиотропных противовирусных препаратов.
Говоря о стратегиях терапии герпесвирусной инфекции, нужно помнить о том, что существует лечение, оно различается дозировками, первичная инфекция рецидива и два варианта супрессивной терапии – эпизодическая супрессивная терапия в преддверии медицинских манипуляций и длительная супрессивная терапия для профилактики рецидивов и профилактики передачи партнеру. Что важно? Важно то, что применение наружных форм на сегодняшний день следует ограничивать. Европейское руководство по ведению пациентов с генитальным герпесом в 2010 году, ссылаясь на работу, опубликованную ранее, показало, что применение местных препаратов способствует формированию устойчивости к данному препарату. Следовательно, нужно ограничить применение топических форм. Если же мы говорим о применении препарата при первичной инфекции, здесь я скажу о том, что на сегодняшний день различается – это дозировки. Для фамцикловира они как были 250 мг три раза в сутки, так и остались, а вот для валацикловира CDC с 2010 года, а Всемирная организация здравоохранения с 2003 года дозировку увеличила. Эта дозировка для лечения первичной инфекции составляет 1000 мг два раза в сутки. Если мы говорим о применении валацикловира и ацикловира, нужно помнить, что действующей субстанцией остается тот же самый ацикловир. За счет соединения с аминокислотой валин получается комплекс, который, да, хорошо всасывается, но действующим веществом остается ацикловир. Дозировки, которые применяются для лечения рецидивирующей инфекции, представлены на слайде. Наименьшие дозировки имеет фамцикловир – это 125 мг два раза в сутки, для валацикловира эта дозировка – 500 мг два раза в сутки, для ацикловира эта дозировка может варьироваться, составляя от 200 мг до 400 мг на однократный прием, и количество таких приемов – от трех до пяти.
Новая дозировка для фамцикловира, для фамвира, зарегистрированная в инструкции, это короткие курсы. По сути дела, весь мир борется за такие короткие курсы. Применение препарата при частых рецидивах способствует быстрому купированию симптомов, при этом нарастает уровень антител, способствующий в дальнейшем более легкому течению герпесвирусной инфекции. И вот такая трехдневная схема лечения достаточно удобна для наших пациентов. Необходимо, конечно, помнить различие в препаратах, ибо развитие ацикловир резистентных штаммов сегодня, наверное, будет потихоньку выходить на одну из ведущих лидирующих позиций.
Как же препараты работают? Итак, вирус проник в клетку, дальше начинается сборка вирусной ДНК под влиянием двух вирусных ферментов – вирусной тимидинкиназы и вирусной полимеразы. А препараты, которые попадают в клетку, – ацикловир и пенцикловир – сходны с гуанозином, с одним из компонентов вирусной ДНК. Далее тимидинкиназа вируса делает активным ацикловир, и эта молекула ацикловира остается, условно говоря, в одиночестве. Если мы говорим про пенцикловир, то ситуация следующая: тимидинкиназа вируса также активизирует пенцикловир, однако тимидинкиназа вируса имеет в сто раз больший сросток пенцикловира, и количество молекул пенцикловира во много раз выше внутриклеточное. А дальше – вирусная полимераза ошибочно встраивает пенцикловир в терминальные участки ДНК, так как они аномальные, нет комплиментарного хвоста и, соответственно, прекращается сборка вирусной ДНК. Таким образом, препараты работают только в тех клетках, где есть вирус. Там, где вируса нет, где вирус не реплицируется, препарат работать не будет. Вот это чрезвычайно важно. Ну, и концентрация пенцикловира на левых графиках – они высокие и стабильные и с течением времени не снижаются. А вот ацикловир трифосфат, к сожалению, очень быстро уходит из плазмы, и его терапевтические концентрации быстро падают.
Говоря о лабиальном герпесе, завершая наш разговор, нужно сказать, что существует короткая схема однократного приема – три таблетки по 500 мг, удобная импульсная схема, и надо, конечно же, не упускать такой возможности, ибо нередко лабиальный герпес для некоторых пациентов является стартом в развитии осложнений со стороны нервной системы. Об этом необходимо помнить.
И в завершение хотелось бы привести ту работу, которая опубликована в 2008 году. Меня она поразила своей аннотацией – мы не так часто уделяем внимание побочным эффектам и вопросам лекарственной безопасности, однако аннотация достаточно интересна. В инструкции к препаратам ацикловира обозначено, что нужно обеспечивать даже в таблетированных формах адекватную гидратацию пациента. Но, обратите внимание, в данной статье обсуждаются вопросы, когда пациентам был применен внутривенно ацикловир, дозировки требовались высокие, по тяжести течения данного процесса, и были получены осложнения в виде острой почечной недостаточности. Чем такие осложнения вызваны? Прежде всего, молекулярной структурой ацикловира. Он имеет кристаллическую структуру, и эти кристаллы способны повреждать тубулярный аппарат почки и, по сути, приводить к развитию острой почечной недостаточности. Впоследствии такие пациенты были переведены на фамцикловир и успешно выздоровели. Как раз таки, применяя препараты ацикловира, нужно помнить, что и при внутривенном введении, и назначая таблетированные формы, необходимо проводить пациенту хорошую гидратацию.