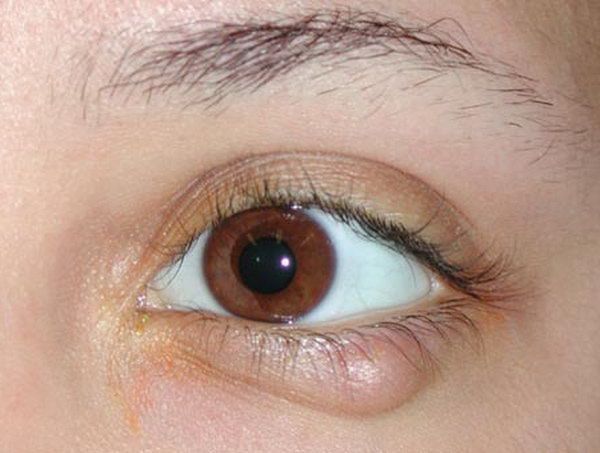
Чем лечить гнойник на веке
Внутренний ячмень на глазу (на внутреннем веке)
Автор:
Причины заболевания
Основными причинами возникновения внутреннего ячменя принято считать:
Ячмень на внутреннем веке зачастую возникает у людей с сахарным диабетом, гиповитаминозом, проблемами ЖКТ (особенно страдающих запорами), а также при ослабленном иммунитете, анемии и иммунодефицитных состояниях. Подобные состояния также приводят к частым рецидивам внутреннего ячменя, что может сопровождаться общим фурункулезом, блефаритами, вульгарными угрями.
Симптомы внутреннего ячменя
Воспаление при данном заболевании протекает в толще века или на его внутренней поверхности. Проявлениями внутреннего ячменя, являются боль и припухлость внутреннего века, больной ощущает дискомфорт и присутствие инородного тела в глазу. Гнойное содержимое ячменя формируется на 2-3 день от начала процесса воспаления, локализуется оно ближе к конъюнктиве и может просвечиваться при вывороте века. Как правило, к 4-му дню, внутренний ячмень вскрывается самопроизвольно и опорожняется в конъюнктивальный мешок глаза.
Осложнения заболевания
Внутренний ячмень (как и наружный), зачастую может сопровождаться воспалением ближайших лимфатических узлов, отеком и гипертермией, головной болью и общим недомоганием. Бывают случаи, когда воспалительный процесс мейбоминовых желез вызывает гнойное воспаление глазницы, тромбофлебит вен орбиты, тромбоз кавернозного синуса, воспаление мозговых оболочек и септицемию – грозные состояния, способные приводить к летальному исходу. Обычно, это случается при попытке выдавить из абсцесса гной, т.к. кровь век оттекает к венам орбиты, и далее к синусам головного мозга.
Иногда образуется сразу несколько ячменей, которые сливаются в единый абсцедирующий гнойник. В таком случае, вероятность грозных осложнений становится значительно выше.
Лечение внутреннего ячменя
В начальной стадии внутреннего ячменя, как правило, назначается лечение сухим теплом: УВЧ-терапия, синий свет.
Компрессы и примочки противопоказаны из-за риска мацерации кожи с проникновением инфекции в ближайшие железы.
Кроме того, конъюнктиву внутренней поверхности век в месте воспаления смазывают 70% медицинским спиртом либо 1% раствором бриллиантовой зелени до 3 раз в сутки не менее недели.
Также рекомендуется закапывание антибактериальных и противовоспалительных глазных капель (ципролет, левомицетин, декссаметазон, флоксал) и мазей (гидрокартизоновой, тетрациклиновой, мази флоксал), возможно лечение комбинированными средствами (мазь и капли тобрадекс). Применяются до 4-5 раз ежедневно.
При угрозе осложнений в стадии абсцедирования назначают частое закапывание капель (ципролет, левомицетин, дексаметазон, флоксал) и закладывание мазей (гидрокартизоновой, тетрациклиновой, мази флоксал) или применение комбинированных средств (мази и капель тобрадекс).
При повышении температуры внутрь назначают антибиотики пенициллинового ряда либо широкого спектра действия. В случает тяжелых состояний, антибиотики рекомендуется получать внутривенно или внутримышечно.
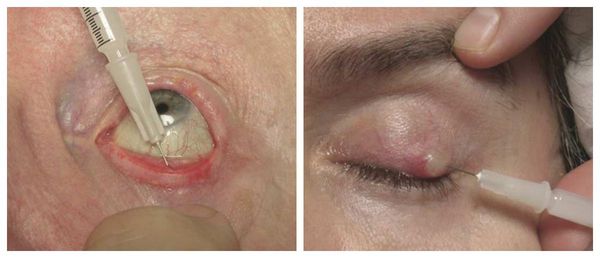
Возможно и хирургическое лечение внутреннего ячменя со вскрытием и дренированием его полости. Созревший гнойник вскрывают небольшим разрезом конъюнктивы в месте ее наибольшего истончения и промывают полость раствором антисептика.
Когда внутренние ячмени повторяются часто и протекают тяжело, усугубляясь иными гнойными заболеваниями кожи, рекомендуется проведение тщательного обследования пациента для выявления причин заболевания. Возможно понадобится консультация терапевта, эндокринолога, иммунолога, гастроэнтеролога, а также проведение лабораторных исследований: общего анализа крови, крови на сахар, крови на стерильность, выполнения иммунограммы.
В этом случае должна быть назначена витаминотерапия для улучшения иммунитета, а также повышения сопротивляемости организма (витамины группы В, БАД «Пивные дрожжи»), аутогемотерапия. Рекомендуется диета, богатая витаминами и необходимыми элементами, нормализация стула.
Особенно важным является лечение присутствующего блефарита, санирование в организме очагов инфекции.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
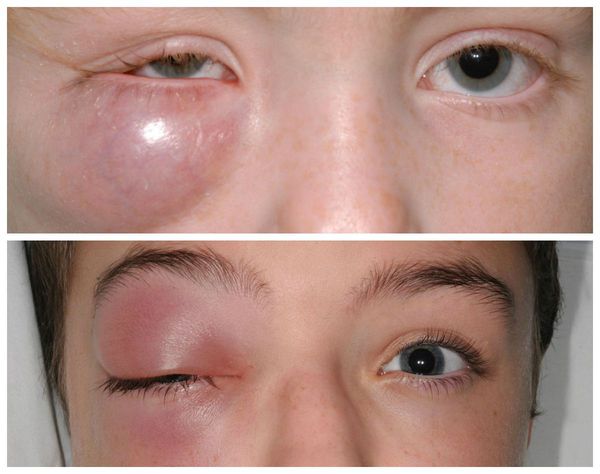
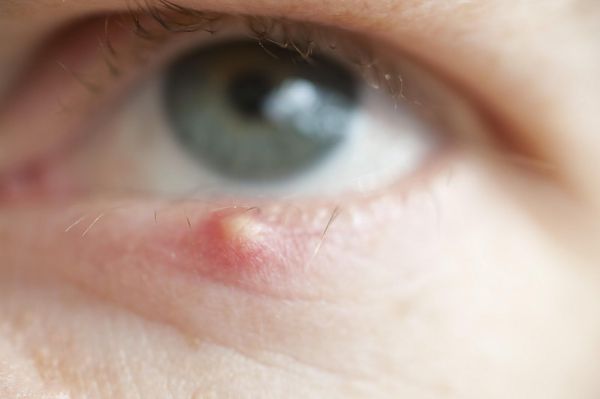
Абсцесс нижнего века
Веки надежно защищают наши глаза от внешнего воздействия, и любой воспалительный процесс в них грозит проблемами со зрением. Иногда под влиянием различных негативных факторов на нижнем веке образуется абсцесс – полость с гнойным содержимым. Почему образуется абсцесс и как его лечить, вы узнаете из нашей статьи.
Что такое абсцесс века?
Абсцесс нижнего века – серьезная офтальмологическая патология, связанная с воспалительным процессом в тканях периорбитальной области (зоны вокруг глаз). В результате воспаления на нижнем веке формируется гнойный инфильтрат. Лечить абсцесс необходимо строго в условиях стационара (то есть в больнице). Это нужно потому, что при вскрытии абсцесса в нестерильных условиях и разлития его гнойного содержимого инфекция может распространиться на другие ткани и органы и попасть в головной мозг.
Важно! Самостоятельное вскрытие абсцесса нижнего века может привести к летальному исходу, так как попадание патогенной микрофлоры в мозг может спровоцировать развитие менингита и других фатальных осложнений.
Основные возбудители абсцесса — стафилококки и стрептококки. Это микроорганизмы из числа условно-патогенной микрофлоры: встречаются повсеместно, и здоровому человеку не приносят никакого вреда, но при неблагоприятных условиях становятся причиной многих воспалительных заболеваний.
Абсцесс обычно образуется на нижнем веке, так как кожа на нем значительно тоньше и нежнее, чем на верхнем. Гнойный инфильтрат появляется вследствие попадания инфекции в протоки слезного канала или в сальные железы.
Классификация абсцесса нижнего века проводится в зависимости от стадии процесса:
Абсцессы чаще всего развиваются у людей с ослабленным иммунитетом, и это касается не только области век. Гнойное воспаление века может развиться на фоне имеющихся воспалительных заболеваний, эндокринных нарушений и других системных патологий.
Причины заболевания
Причина появления абсцесса – попадание инфекции в ткани периорбитальной области. Заражение может произойти двумя путями:
Спровоцировать развитие абсцесса нижнего века могут следующие факторы:
Важно! Самостоятельное выдавливание ячменя – одна из частых причин развития абсцесса. Ячмень – это гнойное воспаление луковиц ресниц. Это распространенное заболевание, но к нему нельзя относиться легкомысленно. Ячмень – результат попадания в волосяной мешочек инфекции, и любое вмешательство может вызвать ее распространение в другие зоны вокруг глаз.
Симптомы
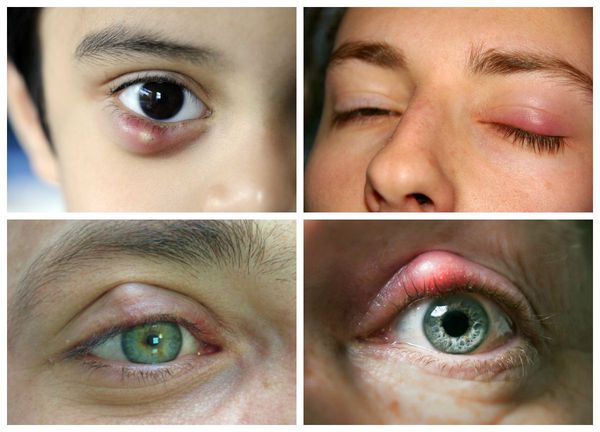
Первые симптомы абсцесса нижнего века – отечность, покраснение и увеличение века в объеме. По мере развития воспалительного процесса появляются:
При осмотре обращает на себя внимание покраснение кожи лица со стороны абсцесса, особенно выраженное в области нижнего века. Пальпация вызывает сильную боль, внутри отека легко обнаруживается уплотнение.
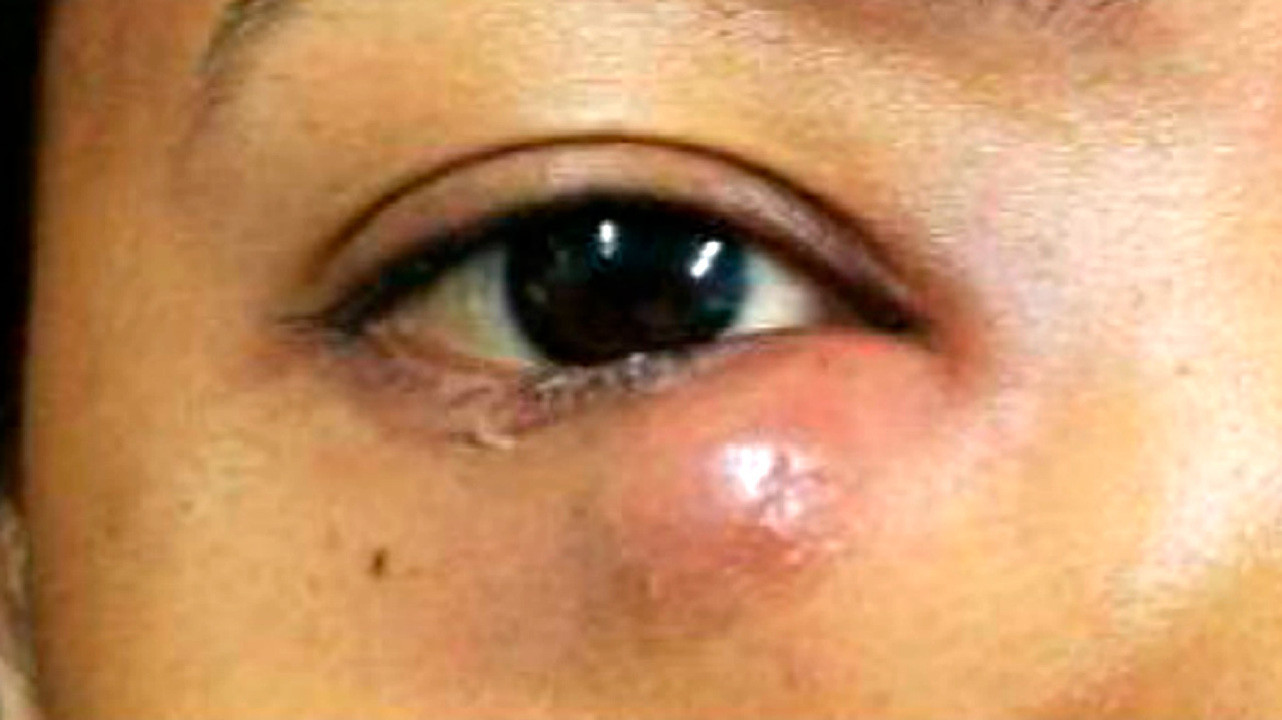
Жалобы больного связаны с затруднениями при моргании, резкой пульсирующей болью в области нагноения. Человек инстинктивно закрывает больной глаз из-за раздражающего света и сильной боли при движении век.
Абсцесс может вскрыться самопроизвольно без врачебного вмешательства. После излития гноя самочувствие больного сразу улучшается, стихает боль, нормализуется температура. Если полость абсцесса очистилась не полностью, то на этом месте образуется свищ, а потом с большой вероятностью развивается повторное воспаление.
Веко при абсцессе увеличено в размерах, наблюдается отечность, покраснение кожи. Абсцесс может вызывать сильные головные боли.
Важно! У детей со сниженным иммунитетом абсцесс века приводит к флегмоне глазницы, гнойному воспалению в головном мозге, сепсису (инфицированию крови). Поэтому важно уделять внимание гигиене области глаз, регулярно осматривать лицо ребенка на наличие ссадин и укусов — чтобы снизить риск развития абсцесса.
Диагностика заболевания
Диагноз может быть поставлен только в условиях стационара врачом-офтальмологом. Сам абсцесс легко определяется при пальпации и визуальном осмотре, но тактика лечения зависит от причины воспаления и характера течения патологического процесса.

Диагностические мероприятия при абсцессе нижнего века:
По результатам комплексного обследования разрабатывается индивидуальная тактика ведения пациента. Для определения оптимальных методов лечения может потребоваться консультация других специалистов – отоларинголога, стоматолога, терапевта.
Методы лечения
Выбор метода терапии зависит от стадии развития воспалительного процесса. Консервативное лечение может быть эффективным на начальной стадии инфильтрации, пока не сформировалась заполненная гноем полость.
Комплекс консервативной терапии включает:
Если консервативная терапия не остановила развитие воспалительного процесса и сформировалась заполненная гноем полость, то абсцесс нижнего века вскрывается. Наличие такой полости (флюктуации) подтверждают результаты магниторезонансной терапии.
Если произошло самопроизвольное вскрытие абсцесса, врач должен тщательно обследовать освободившуюся полость и при наличии остатков гноя провести соответствующие процедуры для ее полного очищения.
Если абсцесс самопроизвольно вскрылся вне стационара, нужно немедленно обратиться к врачу. Промедление в такой ситуации грозит более серьезными осложнениями, которые лучше не допускать совсем.
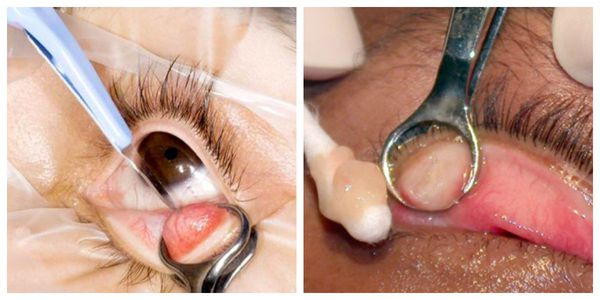
Операция по вскрытию абсцесса в зависимости от тяжести течения воспалительного процесса проводится или амбулаторных условиях, или в стационаре. Обычно бывает достаточно местной анестезии, но в некоторых случаях может потребоваться общий наркоз.
После того, как подействовала анестезия, скальпелем вскрывается заполненная полость, и врач тщательно удаляет все гнойное содержимое. Далее рана хорошо промывается антибактериальным раствором. В период реабилитации назначается курс антибиотиков и регулярное промывание места вскрытого абсцесса асептическими средствами.
Дополнительно в послеоперационном периоде врач может назначить физиотерапевтические процедуры для заживления тканей и профилактики повторного развития воспалительного процесса.

Если причиной абсцесса стал хронический воспалительный процесс в организме, проводится комплексное лечение основного заболевания, назначаемое профильным специалистом.
Особое внимание при возникновении абсцесса нижнего века уделяется беременным женщинам, так как многие препараты для консервативного лечения и анестезии им противопоказаны. Принципы ведения беременных пациенток должны быть обязательно согласованы с врачом-гинекологом.
Прогноз
Если лечение абсцесса нижнего века началось вовремя и были приняты все необходимые меры, прогноз благоприятен, и после вскрытия нагноения состояние стабилизируется в течение нескольких дней.
Возможные осложнения
Осложнения абсцесса нижнего века связаны с неправильным лечением или не обращением в больницу.
Возможные опасные последствия абсцесса:
Любой гнойный процесс в непосредственной близости к головному мозгу грозит проникновением инфекции в полость черепа и развитию менингита, поэтому обращаться к врачу необходимо при первых тревожных симптомах.
Как избежать образования абсцесса?
Правильная гигиена глаз – лучшая профилактика абсцесса нижнего века. Чтобы избежать развития гнойных воспалений, необходимо соблюдать простые правила:
Что еще можно сделать:
Что делать не стоит:
Заключение
Любой абсцесс – это серьезная патология, требующая скорейшего врачебного вмешательства. Гнойные образования свидетельствуют об активном течении воспалительного инфекционного процесса. Глаза – один из самых чувствительных и нежных органов, и их здоровье требует особого внимания. Никогда не занимайтесь самолечением – это может привести к фатальным последствиям.
Что такое халязион? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 7 лет.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Халязион или ячмень?
Мало кого миновала такая неприятность, как ячмень или халязион на веке. Все, кто сталкивались с этими заболеваниями, знают, что при своих незначительных размерах они могут доставить массу неудобств.
Чтобы понять, чем же халязион отличается от ячменя, необходимо обратиться к анатомии.
В структуре век имеется хрящ, более выраженный у верхнего века. В толще хряща находятся продолговатые мейбомиевые железы, которые вырабатывают гидрофобный (жирный) компонент слёзной плёнки. Их протоки открываются в межкраевое пространство: если отодвинуть нижнее веко, то вдоль края будут видны маленькие отверстия этих протоков.
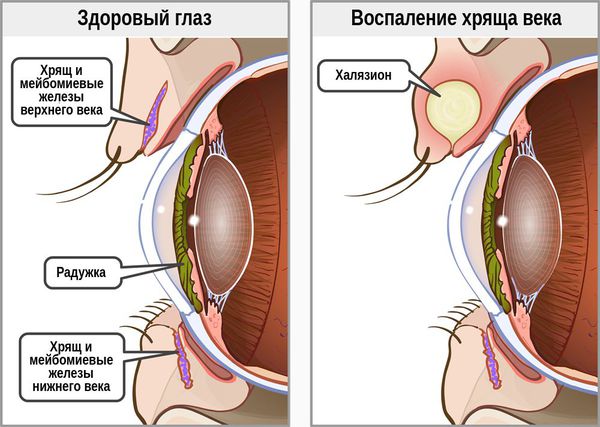
В целом халязион обычно более крупный и менее болезненный, чем ячмень. Но одно всегда может привести к другому: ячмень в конечном итоге может стать причиной хронического безболезненного халязиона, в то время как халязион — нагноиться и перерасти в острое гнойное воспаление.
Почему возникает халязион
Часто ли болеют халязионом
Симптомы халязиона
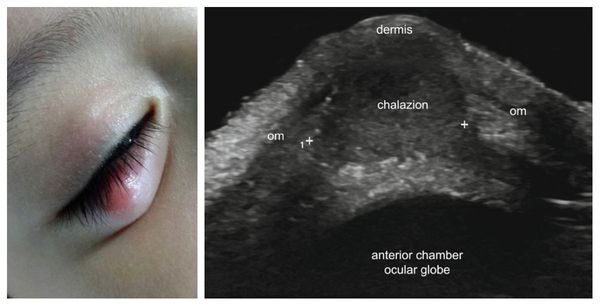
Самой распространённой жалобой при халязионе является локальное подкожное образование, чаще в области верхнего века. Зачастую оно видно невооружённым глазом. По величине может быть небольшим, как горошина, или достигать весьма значительных размеров.
Патогенез халязиона
Халязион образуется в результате обструкции (закупорки) мейбомиейвой железы. Он представляет собой массу грануляционной ткани с хроническим воспалением (с лимфоцитами и макрофагами, насыщенными липидами). В отличие от халязиона, ячмень, прежде всего, является острым воспалением, которое связано с некрозом и образованием гноя.
Описать все механизмы развития халязиона непросто из-за многообразия причин его появления. Как правило, они связаны с нарушением микроциркуляции и развитием воспаления. Например, при сахарном диабете повышается уровень глюкозы в крови. Это состояние приводит к изменению микроциркуляции и проблемам с питанием в тканях. В итоге процесс заживления замедляется, присоединяются вторичные инфекции.
Классификация и стадии развития халязиона
В зависимости от глубины поражения халязион может быть поверхностным (воспаление в мейбомиевой железе) и глубоким (воспаление в самом хряще века). Клинически они никак не различаются.
В отдельную категорию стоит отнести абсцедирующий халязион — пиогенную гранулёму. Это острый процесс, сопровождающийся нагноением (абсцедированием). Он развивается из-за постоянного воспаления и присоединения инфекции. При этом халязион увеличивается, кожа в его области краснеет и отекает, а прикосновение к нему вызывает острую боль.
Осложнения халязиона
Диагностика халязиона
Стандартный офтальмологический осмотр достаточно информативен, поэтому дополнительные методы диагностики, как правило, не требуются. У пациента обязательно уточняются следующие сведения:
Лечение халязиона
Заболевания век лечатся чаще всего амбулаторно. Лечение довольно длительное (может занимать до нескольких месяцев) и требует от пациента терпения и тщательного выполнения процедур.
Если положительная динамика при консервативном лечении не наблюдается, взрослым пациентам назначают интралезиональную стероидную инъекцию — укол противовоспалительного препарата в халязион под местной анестезией. Стероид уменьшает воспаление в хряще и размер образования, иногда халязион полностью исчезает. Инъекция может использоваться отдельно или в сочетании с местными комбинированными каплями либо мазями.
Активно применяется хирургическое лечение. Оно проводится при неуспешной консервативной терапии. Операция несложная, выполняется амбулаторно, под местной анестезией. Разрез может быть сделан как со стороны кожи, так и со стороны слизистой. На веко накладывается специальный окончатый зажим, полость вскрывается, вычищается, после чего накладывается асептическая повязка, и пациента отпускают домой. Ему назначается местное лечение в виде антибактериальных капель или мази. Швы накладывают крайне редко.
После операции на веке может возн икнуть синяк. Он возникает при наложении зажима, чаще является косметическим дефектом и проходит через две недели. Для уменьшения его размеров используют сухие холодные компрессы, но только в том случае, если во время диагностики у пациента не выявлено нарушения работы мейбомиевых желёз. Иначе холодные компрессы могут привести к закупорке протоков мейбумом и формированию новых халязионов.
В силу возраста выполнение хирургическог о вмешательства у детей сопровождается некоторыми сложностями, поэтому зачастую операция проводится в условиях стационара под общим обезболиванием.
Прогноз. Профилактика
Прогноз благоприятный. Рецидив возможен при неполном разрушении капсулы в ходе операции, причём халязион в таком случае может возникнуть на том же месте. Часто повторное развитие болезни обусловлено общим состоянием организма и другими заболеваниями век.
Чтобы избежать образования халязиона, важно соблюдать основные правила ухода за веками:
Для профилактики рецидивов халязиона рекомендуется увлажнять воздух, сбалансировано питаться, соблюдать правила личной гигиены, делать массаж век и ухаживать за кожей, правильно подбирать мягкие контактные линзы и соблюдать режим их ношения. Также для кожи лица и век всегда полезен достаточный сон, умеренное пребывание на солнце и защита от ультрафиолета, физические упражнения и свежий воздух.
Признаки ячменя на глазу: симптомы и что делать
В этой статье мы расскажем вам:
Ячмень
Ячмень (гордеолум) – острое гнойное воспалительное заболевание века. Очаг воспаления локализуется в мешочке ресницы или сальной железе ее луковицы. Данной патологии следует уделить особое внимание, так как она может говорить о снижении общего иммунитета.
Классификация ячменя
Обычно ячмень у взрослых и у детей делят на наружный и внутренний, исходя из места возникновения воспалительного процесса.
1. Наружный.
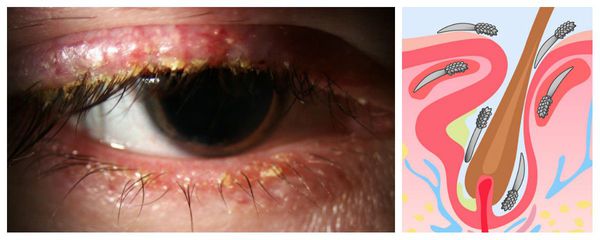
Характеризуется появлением на внешней стороне верхнего или нижнего века нарыва с белым гнойником на верхушке. Со временем гнойник созревает и вскрывается. После этого начинается регенерация тканей: чаще всего в течение нескольких дней от воспаления не остается и следа.
От него обычно страдают железы Цейса и Молля. Сальные железы Цейса располагаются парно вокруг каждого фолликула, в который и выделяют свой секрет. Потовые железы Молля находятся там же, функция их до сих пор до конца не выяснена.
Особенности наружного ячменя:
Начало заболевания может проходить почти бессимптомно. В разгар воспаления инфильтрат лопается, гнойное содержимое выходит наружу еще несколько дней. После этого боль стихает, и начинается процесс заживления.
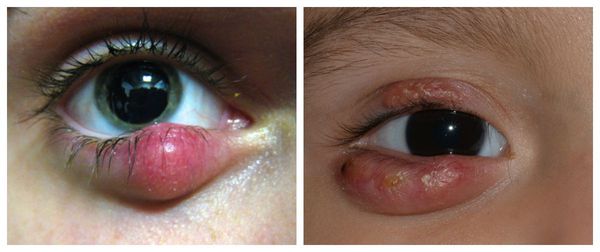
2. Внутренний.
Особенности:
Симптомы:
На внутренней стороне века можно заметить гиперемированный участок с желтоватой серединкой. Внутренний ячмень обычно болезненней внешнего, и времени для его созревания требуется больше.
Созревший внутренний ячмень вскрывается в конъюнктивальный мешок. При неблагоприятном течении заболевания на месте ячменя может образоваться халязион — хроническое воспаление участка хряща и железы, при котором проток железы закупоривается, и секрет не может выйти наружу. Выглядит халязион как плотный гиперемированный шарик размером от просяного зерна до горошины. Это состояние требует обязательного лечения под контролем офтальмолога.
В редких случаях образование ячменя — как внутреннего, так и внешнего — может сопровождаться общим недомоганием, повышением температуры, ломотой в суставах, мышечной и головной болью, увеличением лимфатических узлов, расположенных рядом с пораженным глазом. Обычно такая реакция организма говорит об осложненном течении заболевания. При обнаружении первых симптомов необходимо незамедлительно обратиться к врачу.
Основные стадии ячменя:
Причины появления ячменя
К причинам, приводящим к возникновению недуга, относят:
Часто воспалительный процесс наступает после трения глаз грязными руками.
Диагностика
При появлении симптомов ячменя требуется консультация офтальмолога. Проводится визуальный осмотр глаза с выворотом век при боковом освещении. Дополнительная диагностика не требуется.
При часто рецидивирующих ячменях необходимы консультации эндокринолога, гастроэнтеролога и дерматолога, а также дополнительная диагностика:
В редких случаях образование ячменя, как внутреннего, так и внешнего, может сопровождаться общим недомоганием, повышением температуры, ломотой в суставах, мышечной и головной болью, увеличением лимфатических узлов, расположенных рядом с пораженным глазом. Обычно такая реакция организма говорит об осложненном течении заболевания.
Лечение
Зачастую ячмень самостоятельно созревает и вскрывается в течение недели. Заболевание без осложнений не требует медицинского вмешательства. Для быстрого избавления от дискомфорта можно прибегнуть к согревающим компрессам: 3−4 раза в день накладывать на воспаленную область смоченное в теплой воде или нагретое полотенце. Также могут помочь компрессы с соком алоэ, отваром зверобоя, ромашки.
В период болезни особенно важна тщательная гигиена век: при усиливающихся выделениях следует очищать глаза от корочек и гноя с помощью стерильных салфеток и кипяченой воды.
Специалист может назначить:
Также популярно лечение ячменя народными средствами. Несмотря на то, что они работают, стандартная схема лечения будет содержать в себе:
Строго запрещено самостоятельное выдавливание ячменя. Безобидная патология при таком подходе может привести к угрожающим здоровью и жизни осложнениям.
Не стоит также самостоятельно подбирать антибиотики.
Осложнения ячменя
Невылеченный ячмень или неверно подобранная схема лечения могут привести к ряду неприятных последствий:
Профилактика глазного ячменя
Профилактика заболевания заключается в несложных правилах, основными из которых является гигиена и повышение иммунитета. Не стоит:
Что такое блефарит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Цыганка Сергея Александровича, офтальмолога со стажем в 10 лет.
Определение болезни. Причины заболевания
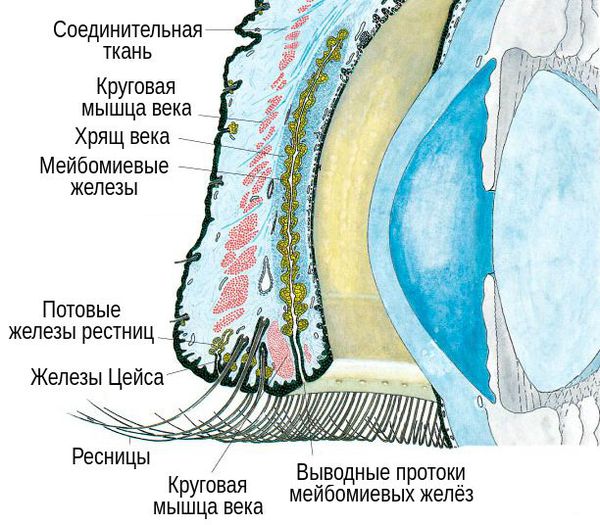
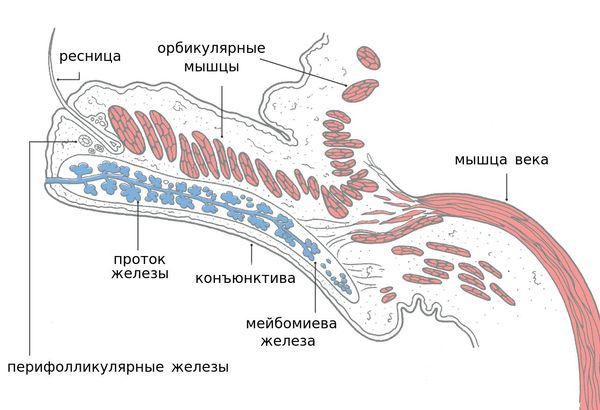
Блефарит — это воспалительное заболевание век, которое в большинстве случаев носит хронический характер. Для лучшего понимания причин и механизмов возникновения данной болезни необходимо иметь представление об анатомии века.
Итак, на изображении можно увидеть «срез» века в боковой проекции. В случае блефаритов большинство воспалений образуются за счёт желёз секреции, мейбомиевой железы, которая является видоизменённой сальной железой, а также потовых желёз, находящихся между ресниц. Мейбомиевы железы нужны для формирования секрета. По своей консистенции нормальный секрет текуч и позволяет предохранять поверхность глаз от высыхания и травмирования, прекрасно смешиваясь со слезой. Когда что-то приводит к нарушению выведения этого секрета, то возникает его повышенная вязкость или нарушение выработки — секрет начинает застаиваться внутри протоков, вызывая зуд, покраснение, дискомфорт и отёк.
Этиология
Экзогенные причины (внешние)
К заболеваниям, которые могут стать причиной блефарита, относятся бактериальная (обычно стафилококковая) инфекция век или протоков глубоких желёз, при которой обнажаются края век, и некоторые вирусные инфекции (обычно вирус простого герпеса).
Эндогенные причины (внутренние)
Кроме того, достоверно известно, что блефариты иногда являются предвестниками метаболического синдрома и требуют обращения к эндокринологу. Об этом свидетельствуют данные исследования, проводившегося в Тайвани, в котором приняли участие более 50000 исследуемых. [2]
Нередко возникают ситуации, когда причинами появления блефарита становятся проблемы с ЖКТ (желудочно-кишечным трактом), нарушения иммунитета, скрытые глистные инвазии, нарушения диеты и т. д. В качестве лечения же предлагается пить пивные дрожжи, заселять свой организм «добрыми» бактериями и обязательно сдавать иммунограмму у иммунолога, а после всячески повышать иммунитет.
К счастью, всё не так страшно, и зачастую причины возникновения блефарита не такие глобальные. Однако, эти причины, к сожалению, так же часто не решаются раз и навсегда.
В большинстве случаев блефариты — двусторонние заболевания, которые нередко сопровождаются инфекцией, но почти все не являются заразными.
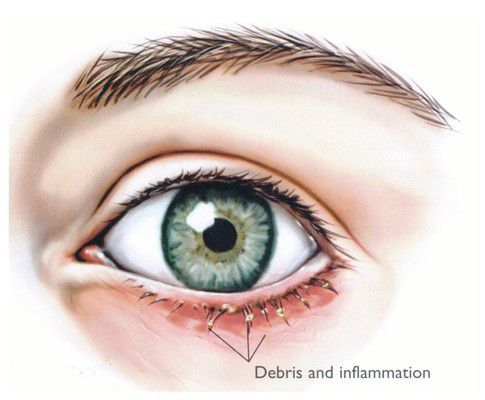
Симптомы блефарита
Симптомы блефарита достаточно типичны и не отличаются разнообразием. Зачастую к ним относятся покраснение, зуд, шелушение, отёчность век. К ним также присоединяются симптомы сухости, чувство инородного тела, ощущение песка и раздражения в глазах — всё это следствие синдрома сухого глаза, который очень нередко сопровождает блефариты.
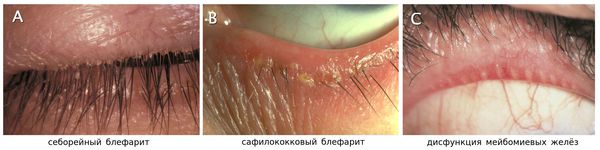
Себорейный блефарит характеризуется меньшим проявлением воспаления, чем стафилококковый блефарит, но с более маслянистым или жирным налётом.
Довольно часто встречается хронический конъюнктивит. Обычно, он развивается в связи со следующей ситуацией: проснувшись утром, пациент видит выделения в уголках глаз, как правило, это его пугает, и он отправляется в аптеку; там ему предлагают сульфацил натрия, «Альбуцид» или нечто подобное. Однако после такого самолечения заболевание не исчезает.
В действительности же белесоватое отделяемое не является «гноем». На самом деле это лишь секрет мейбомиевой железы, который накопился за ночь в уголках глаз или окутывает ресницы и может находится в засохшем состоянии. Все вышеперечисленные симптомы блефарита не являются поводом для паники и применения антибиотиков самостоятельно. Лучшим вариантом в такой ситуации будет своевременное обращение к офтальмологу — врач проведёт осмотр, выслушает анамнез и назначит эффективное лечение блефарита.
Патогенез блефарита
Точный патогенез блефарита не установлен, однако существует предположение о многофакторности появления данного заболевания.
Считается, что стафилококковый блефарит вызывается стафилококковыми бактериями на поверхности глаз. Исследование глазной флоры у пациентов с диагнозом стафилококковый блефарит выявило, что у 46-51% исследуемых были обнаружены Staphylococcus aureus. [3]
Механизм возникновения блефарита по причине бактерий, со всеми вытекающими неприятными симптомами, изучен не полностью, поэтому может включать как прямое раздражение от бактериальных токсинов, так усиленный клеточно-опосредованный иммунитет к стафилококкам. [4] [5] Есть предположение, что локальное снижение уровня лизоцима и иммуноглобулина способно породить резистентность (сопротивляемость) бактерией к естественным иммунным барьерам. [6]
Дисфункция мейбомиевых желёз является частным диагнозом, который объединяет все разновидности блефаритов. Она характеризуется функциональными аномалиями мейбомиевых желёз и изменённой секрецией, которая играет важную роль в замедлении испарения слёзной плёнки и её сглаживания для обеспечения чёткой оптической поверхности.
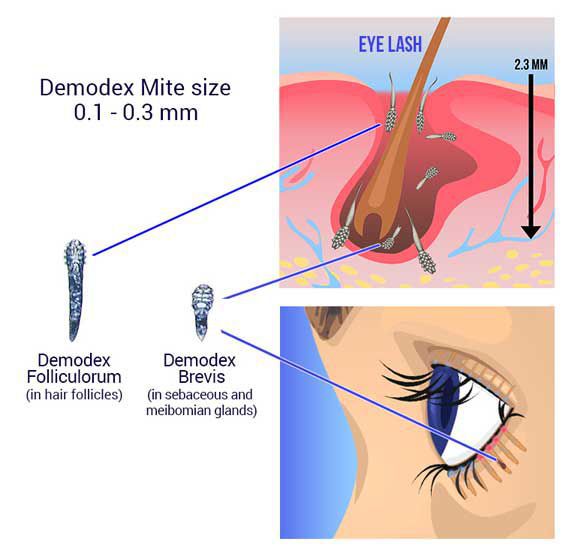
Некоторые врачи придерживаются гипотезы, что возникновение блефарита связано с активным размножением кожного клеща демодекс. Но однозначно утверждать, что именно демодекс провоцирует болезнь, нельзя, так как отсутствуют убедительные клинические данные об этом. Скорее всего, появление болезни и размножение демодекса имеет общую причину, поэтому прослеживается такая взаимосвязь. В норме в небольшом количестве клещи демодекс присутствуют на коже всех людей.
Классификация и стадии развития блефарита
В России выделяют два вида блефарита:
Передний блефарит в свою очередь подразедляется на стафилококковый и себорейный. Как уже упоминалось в патогенезе, в подавляющем большинстве случаев передний блефарит ассоциирован с бактериальной инфекцией. В случае с себорейный блефаритом виною заболевания являются чешуйки ороговевшей ткани головы или бровей, также возможна комбинация этих двух факторов.
Острый и хронический блефарит
Разделение на острый и хронический блефарит весьма условно. В современной литературе нет такой классификации, подострый блефарит относится к хроническому. Острое состояние — это следствие ранее предшествовавшего хронического блефарита.
Аллергический блефарит
Самый редко встречающийся вид блефарита — аллергический. Чаще всего он является следствием аллергических конъюнктивитов или поражения паразитами.
В некоторых источниках выделяют чешуйчатый, язвенный, демодекозный и угловой блефарит. Такая классификация не имеет отношения ни к практическому опыту врачей, ни к научным исследованиям.
Осложнения блефарита
К наиболее часто встречающимся осложениям блефарита следует отнести (осложнения расположены по мере увеличения опасности):
Диагностика блефарита
В ходе осмотра с помощью щелевой лампы доктор может различить характерные признаки для блефарита, однако специфических тестов для диагностики данного заболевания не существует. Ни один из анализов не даст стопроцентного подтверждения диагноза «Блефарит».
По косвенным признакам можно установить снижение осмолярности слёзной жидкости, что будет являться следствием синдрома сухого глаза, часто сопровождающего блефарит.
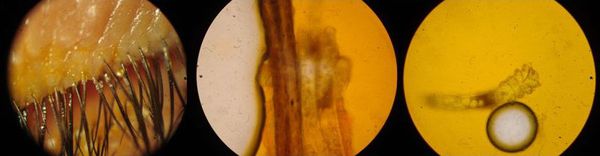
Анализы для выявления клеща (demodex)
В некоторых случаях врач может предложить сделать микроскопическое исследования ресниц для выявления клёща demodex, но целесообразность этого анализа довольно спорная. В остальном, что касается диагностики — доктор опирается на клинические признаки, анамнез и данные осмотра.
Выявление демодекозного блефарита — это пережитки прошлого, при котором любой зуд в веках ввиду мейбомиевого блефарита трактовался как шевеление клещей. На самом деле зуд связан с воспалением в области желёз, рефлекторно вызывающим желание чесать глаза.
В американской классификации демодекозный блефарит не выделяют, поскольку он не является самостоятельным заболеванием. Диагностику с удалением ресниц и микроскопированием личинок и взрослых особей также не проводят. Клещи живут на подушках, на коже и т. д., бороться с тем, что окружает нас ежедневно, не имеет смысла, поэтому для офтальмологов всего мира этот анализ не играет никакой роли. Как только обострение блефарита устранено, то и количество клещей становится нормальным.
Лечение блефарита
Для лечения блефарита применяют медикаментозную терапию
Медикаментозная терапия
Медикаментозная терапия включает антибиотики местного и системного действия, глюкокортикостероиды местного действия и слезозаместительную терапию.
Антибиотики местного действия
Для передних блефаритов актуален этот метод лечения. В данном случае пациенты могут использовать мазевые формы или формы глазных капель. К сожалению, некоторые пациенты нуждаются в хронической терапии. [9]
Антибиотики системного действия (внутрь)
Существуют данные, подтверждающие, что препараты из группы тетрациклинов и макролидов эффективны в отношении дисфункции мейбомиевой железы. Их действие основано не на прямой борьбе с микроорганизмами, а на снятии воспаления и возможности регулировать липидный обмен. [10]
Глюкокортикостероиды местного действия
Короткие курсы местной терапии стероидами показаны для облегчения симптомов, а в комбинации со специфическими антибиотикам (например комбинация тобрамицин/дексаметазон) — особенно выигрышна ввиду липидостабилизирующих свойств первого препарата из связки. Есть единичные ретроспективные исследования, доказывающие эффективность 0,05% циклоспорина, но эти факты требуют более полного изучения.
Слезозаместительная терапия
Данный метод лечения блефарита весьма распространён, поскольку большинство пациентов с блефаритом имеют проблемы, связанные с быстрым разрывом слёзной плёнки, который может быть неприятен как и самим синдромом сухого глаза, так и усилением самого блефарита ввиду избыточного трения века о недостаточно увлажненную поверхность конъюнктивы.
Применение Омега-3 полиненасыщенных жирных кислот
Согласно рекомендации The international workshop on meibomian gland dysfunction, их употребление может уменьшить частоту и выраженность дисфункции мейбомиевой железы.
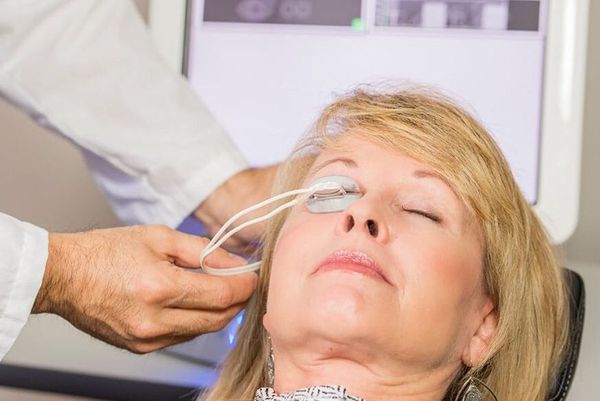
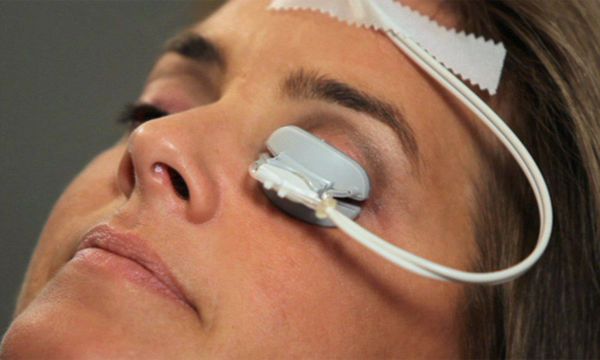
LipiFlow
Это запатентованная система, оказывающая пульсирующее и согревающее действие на веки, распространена на территории США. Процедура длится 5 минут, весь курс — не менее двух недель. Её эффективность доказана [11] , однако пациентам, проживающим в России, я бы порекомендовал процедуру чуть более сложную, чем LipiFlow, но зато более бюджетную. Более подробно с этим методом можно ознакомиться ниже в разделе «Прогноз. Профилактика».
Интрадуктальное зондирование мейбомиевой железы
Эта медицинская процедура, которая крайне редко встречается на территории России, имеет высокую эффективность ввиду устранения первопричины. [12] В мейбомиеву железу проникает зонд, через который вводится лекарственный препарат.
Прочие процедуры и физиотерапия для лечения блефарита
Эффективными будут воздействия, которые сводятся к прогреванию и выдавливанию мейбума. Однако физиотерапия, помимо основного воздействия, имеет второстепенные недостаточно исследованные эффекты. Дарсонвализация и магнитотерапия — бездоказательные методики, их применяют только в странах СНГ.
Диета при блефарите
Некоторые исследователи утверждают, что соблюдение диеты, богатой Омега-3 полиненасыщенными жирными кислотами, благотворно влияет на течение заднего блефарита.
Также рекомендованы продукты:
Рекомендации на время лечения блефарита
Во время лечения блефарита не следует наносить косметику на край века, нужно с осторожностью применять тушь, подкрашивая только край ресниц. Не рекомендуется использовать подводки и тени. Ношение контактных линз не противопоказано, если у пациента не блефароконъюнктивит, или если блефарит не сопряжен с бактериальной инфекцией. Однако важно тщательно следить за чистотой мягких контактных линз, поскольку они могут избыточно загрязняться мейбумом.
Лечение блефарита у детей
У детей блефариты часто сопряжены с нарушением функций ЖКТ. Достоверных данных о прямой связи, как и о патофизиологии процесса нет, но многие специалисты отмечают такую связь. Наиболее часто блефариты сопровождают запоры.
Профилактика и лечение блефарита у детей осложнены невозможностью адекватно и регулярно выполнять гигиену век, компрессы и массаж.
Как лечить блефарит в домашних условиях
При хронической форме заднего блефарита можно самостоятельно делать компрессы с массажем, описанные ниже. При остальных видах блефарита, особенно в стадии обострения, нежелательно заниматься самолечением, ввиду отсутствия возможности у пациента поставить верный диагноз самому себе. Для диагностики требуется биомикроскопия (осмотр на щелевой лампе) и некоторые другие тесты.
Прогноз. Профилактика
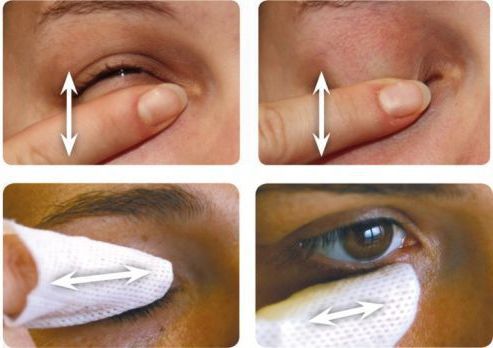
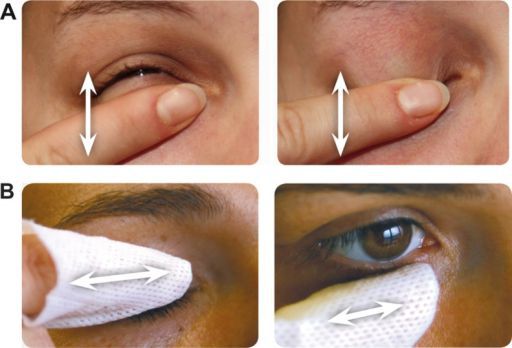
Первым шагом в лечении блефарита является гигиена век, которая включает в себя тёплые компрессы, массаж век.
Проводите такую гигиену регулярно по мере появления чувства тяжести в веках, покраснения или зуда.
Как предотвратить блефарит
Большинство случаев блефарита предотвратить невозможно. Но чтобы свести к минимуму симптомы блефарита, можно предпринять следующие меры:
Признаки ячменя на глазу: симптомы и что делать
В этой статье мы расскажем вам:
Ячмень
Ячмень (гордеолум) – острое гнойное воспалительное заболевание века. Очаг воспаления локализуется в мешочке ресницы или сальной железе ее луковицы. Данной патологии следует уделить особое внимание, так как она может говорить о снижении общего иммунитета.
Классификация ячменя
Обычно ячмень у взрослых и у детей делят на наружный и внутренний, исходя из места возникновения воспалительного процесса.
1. Наружный.
Характеризуется появлением на внешней стороне верхнего или нижнего века нарыва с белым гнойником на верхушке. Со временем гнойник созревает и вскрывается. После этого начинается регенерация тканей: чаще всего в течение нескольких дней от воспаления не остается и следа.
От него обычно страдают железы Цейса и Молля. Сальные железы Цейса располагаются парно вокруг каждого фолликула, в который и выделяют свой секрет. Потовые железы Молля находятся там же, функция их до сих пор до конца не выяснена.
Особенности наружного ячменя:
Начало заболевания может проходить почти бессимптомно. В разгар воспаления инфильтрат лопается, гнойное содержимое выходит наружу еще несколько дней. После этого боль стихает, и начинается процесс заживления.
2. Внутренний.
Особенности:
Симптомы:
На внутренней стороне века можно заметить гиперемированный участок с желтоватой серединкой. Внутренний ячмень обычно болезненней внешнего, и времени для его созревания требуется больше.
Созревший внутренний ячмень вскрывается в конъюнктивальный мешок. При неблагоприятном течении заболевания на месте ячменя может образоваться халязион — хроническое воспаление участка хряща и железы, при котором проток железы закупоривается, и секрет не может выйти наружу. Выглядит халязион как плотный гиперемированный шарик размером от просяного зерна до горошины. Это состояние требует обязательного лечения под контролем офтальмолога.
В редких случаях образование ячменя — как внутреннего, так и внешнего — может сопровождаться общим недомоганием, повышением температуры, ломотой в суставах, мышечной и головной болью, увеличением лимфатических узлов, расположенных рядом с пораженным глазом. Обычно такая реакция организма говорит об осложненном течении заболевания. При обнаружении первых симптомов необходимо незамедлительно обратиться к врачу.
Основные стадии ячменя:
Причины появления ячменя
К причинам, приводящим к возникновению недуга, относят:
Часто воспалительный процесс наступает после трения глаз грязными руками.
Диагностика
При появлении симптомов ячменя требуется консультация офтальмолога. Проводится визуальный осмотр глаза с выворотом век при боковом освещении. Дополнительная диагностика не требуется.
При часто рецидивирующих ячменях необходимы консультации эндокринолога, гастроэнтеролога и дерматолога, а также дополнительная диагностика:
В редких случаях образование ячменя, как внутреннего, так и внешнего, может сопровождаться общим недомоганием, повышением температуры, ломотой в суставах, мышечной и головной болью, увеличением лимфатических узлов, расположенных рядом с пораженным глазом. Обычно такая реакция организма говорит об осложненном течении заболевания.
Лечение
Зачастую ячмень самостоятельно созревает и вскрывается в течение недели. Заболевание без осложнений не требует медицинского вмешательства. Для быстрого избавления от дискомфорта можно прибегнуть к согревающим компрессам: 3−4 раза в день накладывать на воспаленную область смоченное в теплой воде или нагретое полотенце. Также могут помочь компрессы с соком алоэ, отваром зверобоя, ромашки.
В период болезни особенно важна тщательная гигиена век: при усиливающихся выделениях следует очищать глаза от корочек и гноя с помощью стерильных салфеток и кипяченой воды.
Специалист может назначить:
Также популярно лечение ячменя народными средствами. Несмотря на то, что они работают, стандартная схема лечения будет содержать в себе:
Строго запрещено самостоятельное выдавливание ячменя. Безобидная патология при таком подходе может привести к угрожающим здоровью и жизни осложнениям.
Не стоит также самостоятельно подбирать антибиотики.
Осложнения ячменя
Невылеченный ячмень или неверно подобранная схема лечения могут привести к ряду неприятных последствий:
Профилактика глазного ячменя
Профилактика заболевания заключается в несложных правилах, основными из которых является гигиена и повышение иммунитета. Не стоит:
Внутренний ячмень на глазу (на внутреннем веке)
Автор:
Причины заболевания
Основными причинами возникновения внутреннего ячменя принято считать:
Ячмень на внутреннем веке зачастую возникает у людей с сахарным диабетом, гиповитаминозом, проблемами ЖКТ (особенно страдающих запорами), а также при ослабленном иммунитете, анемии и иммунодефицитных состояниях. Подобные состояния также приводят к частым рецидивам внутреннего ячменя, что может сопровождаться общим фурункулезом, блефаритами, вульгарными угрями.
Симптомы внутреннего ячменя
Воспаление при данном заболевании протекает в толще века или на его внутренней поверхности. Проявлениями внутреннего ячменя, являются боль и припухлость внутреннего века, больной ощущает дискомфорт и присутствие инородного тела в глазу. Гнойное содержимое ячменя формируется на 2-3 день от начала процесса воспаления, локализуется оно ближе к конъюнктиве и может просвечиваться при вывороте века. Как правило, к 4-му дню, внутренний ячмень вскрывается самопроизвольно и опорожняется в конъюнктивальный мешок глаза.
Осложнения заболевания
Внутренний ячмень (как и наружный), зачастую может сопровождаться воспалением ближайших лимфатических узлов, отеком и гипертермией, головной болью и общим недомоганием. Бывают случаи, когда воспалительный процесс мейбоминовых желез вызывает гнойное воспаление глазницы, тромбофлебит вен орбиты, тромбоз кавернозного синуса, воспаление мозговых оболочек и септицемию – грозные состояния, способные приводить к летальному исходу. Обычно, это случается при попытке выдавить из абсцесса гной, т.к. кровь век оттекает к венам орбиты, и далее к синусам головного мозга.
Иногда образуется сразу несколько ячменей, которые сливаются в единый абсцедирующий гнойник. В таком случае, вероятность грозных осложнений становится значительно выше.
Лечение внутреннего ячменя
В начальной стадии внутреннего ячменя, как правило, назначается лечение сухим теплом: УВЧ-терапия, синий свет.
Компрессы и примочки противопоказаны из-за риска мацерации кожи с проникновением инфекции в ближайшие железы.
Кроме того, конъюнктиву внутренней поверхности век в месте воспаления смазывают 70% медицинским спиртом либо 1% раствором бриллиантовой зелени до 3 раз в сутки не менее недели.
Также рекомендуется закапывание антибактериальных и противовоспалительных глазных капель (ципролет, левомицетин, декссаметазон, флоксал) и мазей (гидрокартизоновой, тетрациклиновой, мази флоксал), возможно лечение комбинированными средствами (мазь и капли тобрадекс). Применяются до 4-5 раз ежедневно.
При угрозе осложнений в стадии абсцедирования назначают частое закапывание капель (ципролет, левомицетин, дексаметазон, флоксал) и закладывание мазей (гидрокартизоновой, тетрациклиновой, мази флоксал) или применение комбинированных средств (мази и капель тобрадекс).
При повышении температуры внутрь назначают антибиотики пенициллинового ряда либо широкого спектра действия. В случает тяжелых состояний, антибиотики рекомендуется получать внутривенно или внутримышечно.
Возможно и хирургическое лечение внутреннего ячменя со вскрытием и дренированием его полости. Созревший гнойник вскрывают небольшим разрезом конъюнктивы в месте ее наибольшего истончения и промывают полость раствором антисептика.
Когда внутренние ячмени повторяются часто и протекают тяжело, усугубляясь иными гнойными заболеваниями кожи, рекомендуется проведение тщательного обследования пациента для выявления причин заболевания. Возможно понадобится консультация терапевта, эндокринолога, иммунолога, гастроэнтеролога, а также проведение лабораторных исследований: общего анализа крови, крови на сахар, крови на стерильность, выполнения иммунограммы.
В этом случае должна быть назначена витаминотерапия для улучшения иммунитета, а также повышения сопротивляемости организма (витамины группы В, БАД «Пивные дрожжи»), аутогемотерапия. Рекомендуется диета, богатая витаминами и необходимыми элементами, нормализация стула.
Особенно важным является лечение присутствующего блефарита, санирование в организме очагов инфекции.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Воспаление век
Веки – это аппарат, защищающий глазное яблоко. Воспалительный процесс препятствует защитной функции аппарата, и зрительная работоспособность снижается.
Причины воспаления века
Воспаление на веках может быть спровоцировано вирусом, бактериями, грибками, аллергенами, травмой, использованием некачественной декоративной косметики. Часто воспаление происходит из-за несоблюдения гигиеническим норм, в том числе нарушения правил хранения и ношения линз. Эндокринные заболевания, стресс, ослабление иммунитета также являются «провокаторами».
Симптомы
О развитии болезни сигнализируют: отек, покраснение, повышение температуры проблемной области, боль, нарушение функции органа зрения. Даже если нет других признаков воспалительного процесса, эти симптомы — достаточный повод обратиться за консультацией к врачу-офтальмологу (ссылка) нашей клиники.
Патологии
Воспалительные заболевания кожных складок имеют острый и хронический характер. Могут поражать верхнее, нижнее веко, одновременно оба глаза.
Острые

Реже встречается абсцесс века, флегмона.
Хронические

Блефарит и халязион нередко сочетаются с конъюнктивитом.
Диагностика воспаления века
Диагноз устанавливают на основании осмотра, сбора анамнеза, клинической картины и необходимых исследований.
В офтальмологической клинике «Оптик-Центр» для выявления заболеваний проводят:
Как лечить воспаление века
Лечение воспалительных заболеваний век осуществляется в соответствии с их причиной. В зависимости от патологии терапия включает:
Запишитесь на первичную консультацию ко врачу-офтальмологу клиники «Оптик-Центр» по телефону 8-800-775-78-58.