Чем лечить гормональные акне
Гормональные прыщи
Гормональные угри — это одна из форм вульгарных угрей. Это в первую очередь поражает взрослых женщин. Заболевание связано с функционированием эндокринной системы и периодическими изменениями концентрации гормонов. Гормональные прыщи лечат лекарствами и естественными методами
Акне связано в первую очередь с временной проблемой подросткового возраста, когда меняется концентрация половых гормонов в организме. К сожалению, все больше и больше случаев этого кожного заболевания обнаруживается у взрослых, особенно у женщин в возрасте от 25 до 35 лет. Этот тип состояния известен как гормональные прыщи. Его лечением занимается дерматолог и эндокринолог. Специализированная терапия поддерживается домашними и натуральными методами.
Гормоны и прыщи
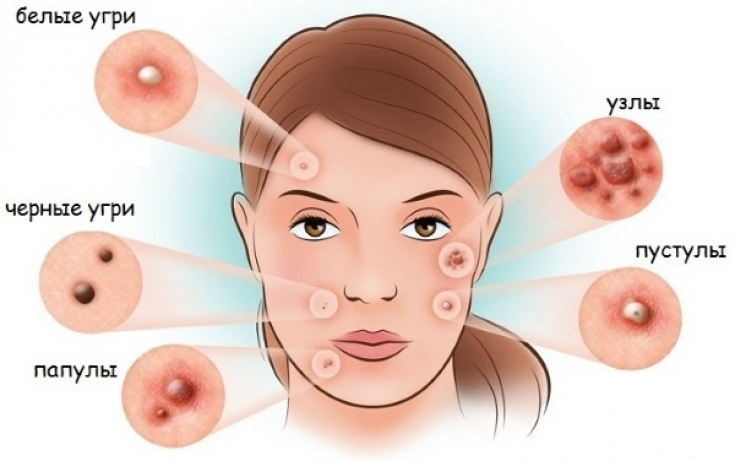
Различные типы нарушений функционирования эндокринной системы, заключающиеся в повышении или понижении концентрации определенных гормонов, способствуют усиленной работе сальных желез и гиперпродукции кожного сала. Как следствие, протоки, отводящие секрет наружу, блокируются, и на коже лица, шеи, спины и зоны декольте появляются болезненные пустулы, папулы и узелки. Эти симптомы известны как гормональные прыщи или прыщи у взрослых.
Гормоны, вызывающие прыщи, — это в первую очередь андрогены (мужские половые гормоны) — тестостерон, дигидротестостерон и андростендиол. Однако иногда именно повышение концентрации эстрогенов (женских половых гормонов) вызывает появление кожных изменений. Их быстрая концентрация происходит перед менструацией или во время менопаузы. По этой причине чаще всего страдают женщины старше 25 лет. Гормональные прыщи у мужчин встречаются редко.
Следует отметить, что на нарушения эндокринной системы, избыточное производство кожного сала и гормональные прыщи у взрослых могут влиять и другие факторы: генетическая предрасположенность, длительный стресс, неправильный уход за кожей, стимуляторы и диета.
Симптомы гормонального акне
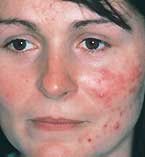
Симптомы эндокринных прыщей во многом зависят от того, какие гормоны способствовали возникновению заболевания. Андрогены вызывают появление больших и болезненных шишек и черных точек на коже лица (лоб, подбородок, линия подбородка), шеи и спины. Цвет лица также жирный и блестящий, кожные поражения воспаляются редко. Когда за прыщи ответственны эстрогены, на лбу, щеках, носу и подбородке появляются высыпания. Они выглядят как жгучие или зудящие пятна и шишки. Их возникновению предшествует покраснение центральной части лица в результате расширения сосудов.
Гормональные тесты при прыщах
Гормональные пробы на угревую сыпь следует сдать перед началом лечения. Заказ выдает лечащий врач — дерматолог или эндокринолог. Их проводят утром в лаборатории. У женщин важен день менструального цикла. Тест предполагает взятие образца крови. Результаты тестирования обычно доступны на следующий рабочий день.
Обычно взрослым назначают следующие тесты:
Как лечить гормональные прыщи?
Гормональное лечение прыщей подбирается индивидуально для каждого пациента. Терапия длительная — обычно несколько месяцев. Чаще всего заключается в применении пероральных препаратов и местных фармакологических средств в виде кремов и мазей.
Акне можно лечить антибиотиками или ретиноидами (производными витамина А). Оба препарата очень сильные, и их можно принимать только под наблюдением врача. Иногда принимается решение добавить противозачаточные таблетки. Гормоны прыщей уравновешивают работу эндокринной системы.
Гормональное лечение прыщей неэффективно, если одновременно за кожей не ухаживать должным образом. Людям, страдающим этим заболеванием, следует использовать косметику, предназначенную для кожи, склонную к акне, без этанола. Лицо следует очистить, а затем увлажнить. Регулярное удаление излишков кожного жира и отслоившегося эпидермиса улучшает состояние кожи и препятствует образованию новых изменений.
Диета при гормональном акне
Питание может существенно повлиять на внешний вид кожи. Диета при гормональном акне должна быть богата витаминами и питательными веществами, поддерживающими регенеративные процессы эпидермиса. В меню обязательно должны быть продукты с высоким содержанием витаминов А, Е, С и В, а также цинка и селена. Не рекомендуется употреблять в пищу обработанные блюда, фастфуд, острые специи и продукты с высоким гликемическим индексом.
Гормональные прыщи — болезнь зрелого возраста
Угревая сыпь и акне считаются подростковой проблемой. Однако многие взрослые борются с прыщами и угрями на коже лица и других частях тела. В таких случаях возникают так называемые гормональные угри. Что вызывает это и какие методы лечения возможны?
Причины гормонального акне
Самый распространенный дерматоз — акне. Это заболевание поражает до 8 из 10 подростков, но у большинства из них наступает спад к концу полового созревания. Однако есть люди, которые, несмотря на свой взрослый возраст, все еще борются с болезненными кожными поражениями, которые называются гормональными прыщами. Эта проблема чаще затрагивает женщин, чем мужчин.
Причина возникновения этого вида прыщей — гормональный дисбаланс, в результате которого продуцируется избыток гормонов или, наоборот, возникает их дефицит, а также возможна гормональная гиперчувствительность некоторых органов. Эта проблема связана с мужскими гормонами или андрогенами. Нарушение их секреции может привести к усилению работы сальных желез, а избыток кожного сала является прекрасной средой для размножения бактерий Propionibacterium acne, которые ответственны за возникновение прыщей.
Появление угрей и акне могут быть следствием несоблюдения личной гигиены, несоответствующего питания, воздействия хронического стресса и неправильно подобранного ухода за кожей.
Как проявляются гормональные угри?
Типичными симптомами гормональных угрей являются закрытые или открытые папулы, прыщи, узелки, обычно расположенные на лбу, подбородке и линии подбородка. Эти изменения также могут распространяться на кожу шеи, декольте и спины. Образующиеся прыщики часто сопровождаются болезненными ощущениями и сильным воспалением.
Диагностика гормональных прыщей
Гормональные прыщи сложно лечить самостоятельно, поэтому лучшее решение — обсудить это с дерматологом. Основываясь на анамнестические данные и клинические проявления, дерматолог может поставить предварительный диагноз. Если врач подозревает, что причиной изменений могут быть гормональные нарушения, то, скорее всего, он порекомендует сдать анализ на гормоны. Обычно измеряется концентрация гормонов, таких как:
Женщины должны быть проинформированы о том, что в их случае гормональные анализы следует проводить в определенный день менструального цикла.
Как ухаживать за кожей с прыщами?
В отличие от ювенильных прыщей, гормональные угри вызывают более легкие симптомы, но являются хроническими, и поэтому их труднее лечить. Лечение должно длиться не менее нескольких месяцев, чтобы можно было заметить его эффекты.
В зависимости от симптомов и их тяжести дерматолог может порекомендовать терапию кремами, мазями или гелями на основе перекиси бензоила или адапалена. Часто бывает необходимо проводить антибактериальную терапию. Если заболевание запущено, вводится системное лечение на основе антибиотиков и ретиноидов.
Помимо фармакотерапии, важно также правильно ухаживать за кожей с акне. Ее следует регулярно очищать, чтобы удалить омертвевшие клетки кожи, скопившуюся грязь и бактерии. Хороший выбор — дермокосметика, предназначенная для чувствительной и жирной кожи, средства с отшелушивающими, антибактериальными и антисеборейными свойствами. После очищения кожу необходимо увлажнить. Одиночные поражения можно лечить точечными препаратами на основе масла чайного дерева и цинка.
Для борьбы с прыщами можно использовать травяные настои из листа крапивы, полевого хвоща, трехцветной фиалки и травы ивы с мелкими цветками. Эти травы улучшают обменные процессы и регулируют секрецию кожного сала.
Гормональные прыщи у женщин
Проблема прыщей знакома многим женщинам, они могут появиться в любом возрасте, быть более или менее выраженными, проходить самостоятельно в короткие сроки или с ним необходимо долго и скрупулезно бороться. Причин появления прыщей множество, серьезную опасность представляют гормональные угри. В статье разберем, причины прыщей на лице у женщин, как они выглядят, из-за каких гормонов появляются, как избавиться от них и другую полезную информацию.
Что такое гормональные прыщи
Чаще всего прыщи на лице у женщин возникают из-за гормонального сбоя, когда одних гормонов становится по какой-либо причине больше, а другие угнетаются.
Прыщи из-за гормонов могут называть по-разному: предменструальные, гиперандрогенные, постменопаузальные, ранние, поздние и т.п. Однако все они говорят о серьезном сбое в организме и требуют лечения.
Гормональное акне может иметь различный вид, у кого-то это имеет более выраженную природу, у кого-то менее, это зависит от запущенности и серьезности происходящих в организме перестроек. В запущенных случаях можно видеть прыщи на челюсти у женщины, на щеках, шее, плечах и груди.
Опасность прыщей не только в причине их появления, но и в том что они могут вызвать серьезные проблемы самой кожи: пустулы, комедоны, милиумы, кистозные шишки, гнойные образования и даже заражение крови.
Отсутствие правильного лечения самой кожи и параллельное устранение причины их появления будет только усугублять проблему: под действием гормонов кожное сало будет вырабатываться постоянно и все в большем количестве, клетки будут стараться обновляться быстрее и отмершие их части будут еще больше забивать поры, кожа становится толще, чувствительнее, увеличивается жизнедеятельность бактерий.
Какие прыщи при гормональном сбое
Причины гормонального сбоя
Женская гормональная система очень подвижна, на нее влияет множество факторов, от внутреннего состояния до факторов окружающей среды. Каждый месяц гормональная система женщины проходит один и тот же путь изменения концентрации гормонов в зависимости от дня цикла. Колебание любого гормона может вызвать изменение работы всей системы и в итоге гормональный сбой, который может стать причиной возникновения прыщей на лице у женщины.
Гормональные прыщи у взрослой женщины на лице не редкость. Известно, что ими страдает до половины всех женщин репродуктивного возраста, и могут они появиться в любой период: после 30 лет, в подростковый период, в 25 лет и т.д.
Основные причины, провоцирующие гормональный сбой:
В зависимости от причины повлекшей сбой гормональной системы будет формироваться лечение.
Какие гормоны влияют на прыщи
Существует два типа гормонов: мужские (андрогены) и женские (эстрогены). В женском организме в большом количестве содержатся эстрогены, а в мужском андрогены. Если у женщины мужские половые гормоны начинают вырабатываться в большем количестве, чем нужно, то происходит сбой, который ведет к проблемам с репродуктивной функцией, прыщами и излишним ростом волос на теле.
Наибольшее влияние на образование прыщей у взрослых женщин играют:
Диагностика
Так как причин, почему на лице у женщин появляются прыщи, множество, то перед тем, как принимать какие-либо действия по лечению, необходимо точно выяснить причину и начать с ее устранения.
В первую очередь необходимо обратиться к врачу, это может быть один из специалистов: врач-дерматолог, врач-эндокринолог, врач-гинеколог. Специалист сможет оценить состояние кожи, предположит причины появления и назначит необходимые исследования. Стандартными методами диагностики, если у женщины прыщи являются:
Исходя из полученных данных будет назначено лечение, либо консультация специалиста другой области, либо рекомендовано проведение дополнительного обследования, например МРТ надпочечников или другое.
Как лечить гормональные прыщи
К лечению необходимо подходить комплексно. Кроме того что специалист после выявления причины повлекшей гормональный сбой и прыщи назначит препараты и процедуры для их лечения, необходим правильный уход за кожей, коррекция питания и образа жизни.
Главное правило: не пытайтесь давить воспаления! Лицо имеет множество неглубоко расположенных сосудов, инфекция, которая попадет в них мигом разбежится по всему лицу и усугубит ситуацию.
Часто используемые вспомогательные методы лечения при любых причинах появления прыщей на лице у женщины:
Лечение гормональных прыщей должно проводиться под надзором врача, уход за кожей и косметологические процедуры также лучше обсуждать со специалистом, который, опираясь на свои знания, тип кожи пациента и его анамнез сможет в короткие сроки добиться положительной динамики.
К какому специалисту обратиться
Большинство причин образования гормональных прыщей может лечить эндокринолог. Я, Романов Георгий Никитич, врач-эндокринолог с 20-летним стажем помог не одному своему пациенту избавиться от гормональных причин. Я имею богатый опыт работы, современные знания в области эндокринологии. Если Вам необходима консультация специалиста по вопросам диагностики или лечения, то у меня доступна услуга онлайн-консультации, где я уделяю максимум времени и внимания пациенту, его проблеме. Записаться на консультацию можно напрямую в одном из предложенных источниках: Viber, Telegram, Instagram, WhatsApp, Skype, Вконтакте.
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Гормональная терапия акне: обновленные данные
Гормональная терапия акне: обновленные данные
Введение
Acne vulgaris поражают
80% подростков и молодых людей в возрасте 11–30 лет. У большинства больных проявления стихают до 30 лет, у остальных же возможно непредсказуемое течение на протяжении всей жизни [1]. Основные признаки акне включают фолликулярную гиперпролиферацию и закупорку, усиленное образование кожного сала, активность P.acnes и воспаление [2]. Стандартизация лечения акне невозможна в связи с огромным количеством публикуемых данных и исследований [3]. Гормональные методы терапии актуальны не только для пациентов с биохимическими маркерами гиперандрогении, но также и для тяжелых, устойчивых случаев, также как и для пациентов с непредсказуемым течением и высокой частотой обострений акне без гиперандрогенемии [4]. Понимание гормонального статуса человека может способствовать оптимальному, более быстрому и наиболее соответствующему лечению акне.
Патогенез акне
Участие гормонов в патогенезе акне
Гормоны, вовлеченные в патогенез акне, включают андрогены, эстрогены, прогестерон, инсулин и инсулиноподобный фактор роста 1, кортикотропин-рилизинг фактор (КРФ), адренокортикотропный гормон (АКТГ), меланокортин, глюкокортикоиды и гормон роста [15].
Андрогены
Андрогены представляются самыми важными из всех гормонов, регулирующих продукцию кожного сала [16]. С периода пубертата андрогены стимулируют продукцию кожного сала и формирование угрей у обоих полов. Эта андроген-зависимая секреция кожного сала опосредована как мощными андрогенами, такими как тестостерон и ДГТ, так и более слабыми андрогенами. Надпочечники и яичники представляют собой источник производства дегидроэпиандростерона (ДГЭА) и андростендиона. ДГЭА преимущественно производится надпочечниками, в то время как андростендион производится яичниками и надпочечниками в равных пропорциях. Интересно, что 5α-редуктаза, фермент себоцита воронки, может преобразовывать тестостерон в 5-10 раз более активный ДГТ [13].
Прогестерон
Прогестерон ингибирует 5α-редуктазу, которая преобразовывает тестостерон в более мощный ДГТ. Менструальный прилив крови к лицу и обострения акне вызваны прогестероном, чьи рецепторы выражены только в базальных эпидермальных кератиноцитах [4].
Эстроген
Высокие дозы эстрогена отрицательно влияют на гормональную систему. Это приводит к сокращению размера сальной железы, а также уменьшает образование кожного сала. Эстрогеновый рецептор (ЭР) α локализован только на себоцитах, в то время как ЭРβ находят в большом количестве на себоцитах, кератиноцитах, меланоцитах, кожных фибробластах, эндотелиальных клетках и адипоцитах [17]. Эстроген может влиять на образование кожного сала через 1) торможение негативного влияния половых желез, 2) повышенную продукцию глобулина, связывающего половые гормоны (ГСПГ) печенью, таким образом, уменьшая свободный сывороточный тестостерон, 3) противодействуя непосредственно действию тестостерона в себоцитах и 4) влияя на генетическое регулирование сальной железы и формирование себоцита [18].
Инсулин и инсулиноподобный фактор роста
Инсулин стимулирует рост и созревание сальных желез. Это действие установлено через повышенную регуляцию инсулином рецепторов гормона роста на себоцитах [19]. Кроме того, инсулин ингибирует производство ГСПГ печенью и в дальнейшем по механизму положительной обратной связи влияет на надпочечниковый и овариальный андрогенез. Противоречивая связь между диетой и акне может быть объяснена тем, что продукты с высоким гликемическим индексом приводят к высвобождению инсулина и в свою очередь к повышению андрогенов и продукции кожного сала [20].
Кортикотропин-рилизинг фактор
КРФ, секретируемый гипоталамусом, преобразуется в проопиомеланокортин в переднем гипофизе. Проопиомеланокортин преобразуется в АКТГ и меланоцит-стимулирующий гормон, которые активируют продукцию кортизола. Мишенью КРФ являются сальные железы, в которых индуцируется липогенез за счет повышения биодоступности андрогенов и стимулирования преобразования ДГЭА в тестостерон [21].
Меланокортины
Меланокортин один из продуктов распада проопиомеланокортина. Два различных рецептора: MC-1R и MC-5R экспрессируются на себоцитах сальных желез, которые регулируют дифференцировку себоцитов и липогенез [22].
Глюкокортикостероиды
ГКС, как полагают, вызывают стероидные акне через повышение экспрессии гена Toll-like рецептора-2 и дальнейшее выделение провоспалительных медиаторов [23].
Гормоны гипофиза
Оценка эндокринного статуса пациентов при подозрении на гормональные акне
Оценка гормонального статуса не обязательна у пациентов с недлительными обострениями или для пациентов, хорошо отвечающих на стандартное лечение. Однако оценка эндокринного статуса является важным инструментом в более устойчивых случаях, при отсутствии ответа на обычные методы лечения, а также в следующих случаях [8]:
Гиперандрогения у женщин может быть вызвана овариальными или надпочечниковыми факторами. Среди овариальных причин СПКЯ и овариальные опухоли (доброкачественные или злокачественные), в то время как надпочечниковая гиперплазия (врожденная или приобретенная) и опухоли надпочечников (доброкачественные или злокачественные) составляют надпочечниковые причины [24].
Среди всех причин, СПКЯ составляет более 90% причин гиперандрогении у женщин, и включает множество эндокринных нарушений с/без формирования кист. Высокий уровень андрогенов и эстрогенов при лабораторных исследованиях, поликистозные яичники на УЗИ наряду с клиническими проявлениями ановуляции в виде олиго/аменореи являются признаками СПКЯ [25]. Гиперинсулинемия другая особенность, которая действует как кофактор или внешний фактор в случаях СПКЯ. Инсулин оказывает прямой стимулирующий эффект на андрогенез помимо ингибирования синтеза ГСПГ печенью [26].
Интересно, что в 50% случаев овариальной гиперандрогении имеет место функциональная надпочечниковая гиперандрогения [27] Важно помнить, что у многих пациентов с гормональными акне может и не быть повышенного уровня циркулирующего тестостерона в крови, и что у некоторых женщин с повышенным уровнем андрогена могут быть нормальные менструации. Это в основном из-за того, что только небольшая часть тестостерона (1%-2%) свободна и в состоянии связываться с рецепторами андрогена (АР), вызывая эффекты, поэтому если свободный тестостерон не измеряется отдельно, общий уровень тестостерона может все еще быть нормальным, несмотря на очевидные признаки гиперандрогении [28].
Гиперандрогения при нормальных уровнях и общего, и свободного тестостерона, может быть объяснена повышенной чувствительностью рецепторов к андрогену в пилосебационной единице или повышенной активностью 5α-редуктазы, которая приводит к гиперпродукции дигидротестостерона, который в пять раз мощнее тестостерона [29].
Лабораторные тесты у пациентов с подозрением на гормональные акне
Для пациентки с признаками гиперандрогении, не отвечающего на обычные методы терапии, а также с нерегулярными менструациями, оценка гормонального статуса требуется в ранней менструальной фазе (фолликулярная фаза). Другая гормональная терапия, такая как оральные контрацептивы, должна быть прекращена и остановлена за 1 месяц до лабораторных исследований во избежание ложных результатов [8]
Гормональная терапия
Блокаторы андрогеновых рецепторов
Спиронолактон
Ципротерона ацетат
Ацетат ципротерона (ЦПА) является одним из самых ранних и наиболее изученных антиандрогенов. ЦПА имеет свойства и антиандрогена и прогестина. Это позволяет эффективно его использовать для монотерапии, показывая улучшение в 75% случаев и до 90% женщин в дозах 50–100 мг/д с 1го по 10й день менструального цикла [40]. Несмотря на высокие показатели улучшения при монотерапии, его обычно объединяют с эстрогеном в оральных контрацептивах в дозах 2 мг с 35 μg этинилэстрадиола. ЦПА ингибирует образование андростендиона из ДГЭА с последующим уменьшением продукции кожного сала. Гепатотоксичность, феминизация мужского плода являются самыми важными побочными эффектами, помимо болезненных ощущений в груди и проявлений желудочно-кишечных расстройств в виде тошноты и рвоты [41]
Флутамид
Флутамид используется в терапии рака простаты, и также эффективен для терапии акне, андрогенного облысения и гирсутизма. Он препятствует связыванию ДГТ с его рецепторами, а недавно было установлено, что препарат может усилить распад активного тестостерона на неактивные метаболиты. Диапазон доз от 62.5–500 мг/д [42]. Побочные эффектов включают болезненные ощущения в груди, желудочно-кишечные расстройства и снижение либидо. Серьезные побочные эффекты включают псевдогермафродитизм и признаки феминизации мужского плода, а также фатальный гепатит, который зависит от дозы и возраста; поэтому необходимы регулярные анализы функции печени, хотя такие побочные эффекты ограничивают использование флутамида при акне [43].
Препараты, влияющие на продукцию андрогенов надпочечниками
Препараты, повышающие чувствительность к инсулину
Инсулинорезистентность снижает поглощение инсулина клетками и в результате этого повышается уровень инсулина. Инсулинорезистентность играет важную роль, увеличивая пул андрогенов яичников и надпочечников и уменьшая синтез ГСПГ, приводя к состоянию гиперандрогенемии [49]. Метформин используется при акне в сочетании с СПКЯ, HAIR-AN-синдромом, ожирением или при биохимических признаках гиперинсулинемии, и, что важно отметить, метформин не вызывает гипогликемию. Лечение начинается с дозы 500 мг, которая повышается до 2,000 мг/д. Нет ограничений по времени применения метформина, но прием его должен быть прекращен через 6 месяцев при отсутствии улучшений. Большинство побочных эффектов зависит от дозы и включают тошноту и рвоту, ограничить которые можно приемом препарата после обеда и началом с низкой дозы 250 mg [50].
Заключение
Гормональная терапия показана не только пациентам с биохимическими маркерами гиперандрогении, но и при тяжелых, устойчивых случаях, а также пациентам с непредсказуемым течением и высокой частотой обострений акне без гиперандрогенемии. Оценка гормонального статуса обязательна и проводится в наиболее устойчивых случаях, а также пациентам, не отвечающим на обычные методы терапии. Достойное понимание гормональной среды в теле человека может точно определить направление к оптимальному, более быстрому и более соответствующему лечению акне. Большое значение для дерматологов имеет знакомство с существующей гормональной терапией, ее оптимальными способами использования и ее относительными и абсолютными противопоказаниями.
Таблица 1. Показания к гормональной терапии акне
Тяжелые внезапные обострения болезни перед менструацией
Случаи, когда желательна оральная контрацепция
Акне, не поддающиеся традиционной терапии
Синдром поликистозных яичников
Акне с поздним началом (acne tarda)
Овариальная или надпочечниковая гиперандрогения
Гормональные прыщи — болезнь зрелого возраста
Угревая сыпь и акне считаются подростковой проблемой. Однако многие взрослые борются с прыщами и угрями на коже лица и других частях тела. В таких случаях возникают так называемые гормональные угри. Что вызывает это и какие методы лечения возможны?
Причины гормонального акне
Самый распространенный дерматоз — акне. Это заболевание поражает до 8 из 10 подростков, но у большинства из них наступает спад к концу полового созревания. Однако есть люди, которые, несмотря на свой взрослый возраст, все еще борются с болезненными кожными поражениями, которые называются гормональными прыщами. Эта проблема чаще затрагивает женщин, чем мужчин.
Причина возникновения этого вида прыщей — гормональный дисбаланс, в результате которого продуцируется избыток гормонов или, наоборот, возникает их дефицит, а также возможна гормональная гиперчувствительность некоторых органов. Эта проблема связана с мужскими гормонами или андрогенами. Нарушение их секреции может привести к усилению работы сальных желез, а избыток кожного сала является прекрасной средой для размножения бактерий Propionibacterium acne, которые ответственны за возникновение прыщей.
Появление угрей и акне могут быть следствием несоблюдения личной гигиены, несоответствующего питания, воздействия хронического стресса и неправильно подобранного ухода за кожей.
Как проявляются гормональные угри?
Типичными симптомами гормональных угрей являются закрытые или открытые папулы, прыщи, узелки, обычно расположенные на лбу, подбородке и линии подбородка. Эти изменения также могут распространяться на кожу шеи, декольте и спины. Образующиеся прыщики часто сопровождаются болезненными ощущениями и сильным воспалением.
Диагностика гормональных прыщей
Гормональные прыщи сложно лечить самостоятельно, поэтому лучшее решение — обсудить это с дерматологом. Основываясь на анамнестические данные и клинические проявления, дерматолог может поставить предварительный диагноз. Если врач подозревает, что причиной изменений могут быть гормональные нарушения, то, скорее всего, он порекомендует сдать анализ на гормоны. Обычно измеряется концентрация гормонов, таких как:
Женщины должны быть проинформированы о том, что в их случае гормональные анализы следует проводить в определенный день менструального цикла.
Как ухаживать за кожей с прыщами?
В отличие от ювенильных прыщей, гормональные угри вызывают более легкие симптомы, но являются хроническими, и поэтому их труднее лечить. Лечение должно длиться не менее нескольких месяцев, чтобы можно было заметить его эффекты.
В зависимости от симптомов и их тяжести дерматолог может порекомендовать терапию кремами, мазями или гелями на основе перекиси бензоила или адапалена. Часто бывает необходимо проводить антибактериальную терапию. Если заболевание запущено, вводится системное лечение на основе антибиотиков и ретиноидов.
Помимо фармакотерапии, важно также правильно ухаживать за кожей с акне. Ее следует регулярно очищать, чтобы удалить омертвевшие клетки кожи, скопившуюся грязь и бактерии. Хороший выбор — дермокосметика, предназначенная для чувствительной и жирной кожи, средства с отшелушивающими, антибактериальными и антисеборейными свойствами. После очищения кожу необходимо увлажнить. Одиночные поражения можно лечить точечными препаратами на основе масла чайного дерева и цинка.
Для борьбы с прыщами можно использовать травяные настои из листа крапивы, полевого хвоща, трехцветной фиалки и травы ивы с мелкими цветками. Эти травы улучшают обменные процессы и регулируют секрецию кожного сала.
Гормональная терапия акне
Вульгарным акне страдают практически 80 процентов детей подросткового возраста и молодые люди до 30 лет. Большая часть пациентов сталкивается с утиханием течения заболевания до 30 летнего возраста, а некоторым приходится бороться с ним на протяжении всей жизни. Главными симптомами акне являются:
Выбрать стандартные методы лечения заболевания практически не представляется возможным, потому что появляются новые исследования на эту тему. Гормональные методы лечения нашли широкое применение и используются даже в самых сложных ситуациях. Для того чтобы справиться с заболеванием изучаются гормональные статусы пациента.
Как к образуется заболевание акне
Акне представляет собой заболевание фолликулов. Во время данного заболевания происходит очень сильная выработка кожного сала, формирование высыпаний и биопленок, образование колоний и появление на коже воспалений. Первым и самым очевидным симптомом заболевания является появление микрокомедонов. Пока еще точно не установлено, по какому принципу они образуются.
У тех людей, которые обладают предрасположенностью к появлению акне, сальные железы имеют большие размеры. Они начинают формироваться в подростковом возрасте. В процессе образования акне участвуют следующие виды гормонов:
Этот вид гормонов является одним из самых важных для выделения кожного сала в нашем организме. В период взросления именно они позволяют производить как можно большее количество сала, по причине которого у подростков и взрослых людей обоих полов появляются акне.
Высокий уровень данных гормонов отрицательным образом сказывается на выработке кожного сала. Сальные железы становятся меньшего размера. Их увеличение способно даже на генетическом уровне повлиять на регулирование сальной железы.
Данный вид гормона преобразует тестостерон в более мощный гормон ДГТ.
Он ускоряет рост активности сальных желез. Это уже доказано при помощи многочисленных исследований. Он очень сильно влияет на работу надпочечников.
Благодаря нему формируется доступность к сальным железам, которые и являются его основной целью.
Участвует в образовании большого количества кортизола.
Осуществляет регулировку дифференцировки себоцитов и липогенез.
Влияют на образование многочисленных воспалений.
Принимает участие в дифференцировке себоцитов и увеличивает скорость преобразования тестостерона в ДГТ.
Анализ эндокринного статуса пациентов
Оценивать гормональные нарушения пациентов не требуется лишь в двух случаях:
Оценка эндокринного статуса является важной и поводится:
Гиперандрогения проявляется под влиянием следующих факторов:
Примерно в 90 процентах случаев причиной становится СПКЯ. Она вызывает самые разные эндокринные заболевания женщин. При этом могут даже формироваться кисты. Одним из признаков, который обнаруживается при помощи ультразвукового исследования, является поликситоз яичников. Также нарушения сопровождаются ановуляцией.
Пациенткам, которые сталкиваются с повышением уровня андрогенов без нарушений в области менструаций анализы и обследования проводятся в первой половине менструального цикла. Если уже используется другая гормональная терапия, то определения нового гормонального статуса важно за один месяц до проведения анализов и процедур отказаться от приема оральных средств для контрацепции и от приема лекарственных препаратов, которые применяются в рамках нее. Это позволит исключить вероятность появления ложных или неправильных результатов.
Принимаются во внимание следующие показатели:
Проведение гормональной терапии
Признаком того, что у человека имеется избыток андрогенов в организме, являются акне, характеризующиеся:
Гормональное лечение показано женщинам не только при повышенном уровне андрогенов, но при длительных периодах обострения акне и в случаях, когда заболевание находится на поздней стадии. Она также применяется для пациентов, которым не подходят или противопоказаны другие методы лечения. Некоторым женщинам в качестве контрацепции подбирается гормональная терапия. Основными целями проведения гормональной терапии являются:
Специалисты в области лечения акне в Европе рекомендуют использовать гормональную терапию для лечения данного заболевания наряду с антибиотиками в тяжелых случаях или средней тяжести.
Гормональная терапия обладает высоким уровнем эффективности, и не важно, имеется ли повышенный уровень андрогенов или нет. Такой метод лечения может использоваться как самостоятельный способ, так и в комплексе с другими методами. Ее нередко используют совместно с:
Для того чтобы увидеть первые положительные результаты после применения такой терапии, должно пройти не менее трех месяцев. У многих пациентов улучшения проявляются раньше. В лечении могут быть использованы три группы препаратов:
Все препараты, которые применяются при лечении, обладают высоким уровнем эффективности. Они уже зарекомендовали себя с самой наилучшей стороны.
ОСОБЕННОСТИ ЛЕЧЕНИЯ АКНЕ У ЖЕНЩИН
Среди различных заболеваний, сопровождающихся акне или акнеподобной сыпью, наиболее распространенными являются полиморфные себорейные акне. Этот термин отражает характерные клинические особенности, связанные с изменениями в фолликулярных воронках и са
Среди различных заболеваний, сопровождающихся акне или акнеподобной сыпью, наиболее распространенными являются полиморфные себорейные акне.
Этот термин отражает характерные клинические особенности, связанные с изменениями в фолликулярных воронках и сальных железах, которые происходят при усиленном тканевом андрoгенном ответе. Ключевыми звеньями данного процесса считают гиперкератинизацию и повышение адгезии активированных фолликулярных кератиноцитов, увеличение продукции сальных желез, активизацию анаэробной липофильной резидентной микрофлоры и развитие воспаления в области сальных протоков и фолликулярной воронки (см. таблицу 1).
Такие изменения столь часто отмечаются в пубертатном периоде, что их относят к числу ранних признаков полового развития и при легких проявлениях рассматривают как физиологическое состояние («физиологическое акне»), а не патологию. Примерно в 80% случаев акне определяются как «минимальные», «физиологические», в 15—20% — как «клинические», т. е. требующие лечения. Клинические акне классифицируются как болезнь (нозологическая форма), чем и объясняется частое употребление термина «угревая болезнь» (хотя он не принят в международной номенклатуре).
Клинически выраженные и тяжелые полиморфные себорейные акне классифицируются как мультифакторное заболевание со свойственной мультифакторной патологии клиническим полиморфизмом. В классификациях акне, учитывающих возрастные и клинико-морфологические критерии, перечисляется более 20 вариантов заболевания. На формирование этих форм акне оказывают влияние многочисленные генетические и негенетические факторы, которые могут изменить нормальный тканевой ответ периферических гормонозависимых органов-мишеней, усилить андрогенную стимуляцию, внести вклад в индивидуальный иммунный ответ. Эти факторы сильно варьируют в зависимости от пола пациента.
Поэтому вопросы диагностики, прогноза и выбора лечения у пациентов женского и мужского пола необходимо рассматривать отдельно.
Различия, касающиеся частоты возникновения и особенностей течения акне у девочек и мальчиков, проявляются рано, уже при неонатальных и младенческих, а затем при пубертатных акне. Комедональные акне и милиумы у девочек появляются раньше, с началом полового развития (в препубертате за два-два с половиной года до менархе), раньше, чем у мальчиков, достигают пика частоты и скорее исчезают — у здоровых девочек без генетического предрасположения к периферической гиперандрогении. После начала циклического функционирования яичников и особенно с третьей-четвертой декады жизни отличия и особенности течения акне у лиц женского пола становятся заметнее, что связано с разными эпидемиологическими факторами, с дисфункциями репродуктивных органов и нейроэндокринной системы, а также с особенностями косметического ухода за кожей у женщин.
Многие термины, употребляющиеся в литературе и использующиеся в практической диагностике, отражают общепринятые представления о связи постювенильных акне и акне взрослых с гормональными влияниями у женщин: «предменструальные акне», «постменструальные акне», «постменопаузальные акне», «гиперандрогенные акне» у женщин, «поздние акне у женщин», «эндокринные акне у женщин». Появился термин «гиперандрогенная дермопатия у женщин», в числе кожных симптомов которой фигурируют себорейные полиморфные акне, себорея, гирсутизм, гиперандрогенная алопеция, в редких случаях пигментно-сосочковая дистрофия кожи (чернеющий акантоз). Из числа эндокринных акне у женщин наиболее пристальное внимание в последнее время уделяется синдрому поликистозных яичников: заболеванию с гиперандрогенией овариального генеза, связанному преимущественно с нарушением гонадотропной функции гипоталамо-гипофизарной системы. У 30% женщин это заболевание дебютирует гиперандрогенными акне (С. Л. Гомболевская, 1997). Кроме того, дерматологи стали больше обращать внимание на связь постювенильных акне с поздней или мягкой формой акне среди женщин, себореей и гирсутизмом с помощью теста с ЛКТГ-стимуляцией для выявления дефицита 21-гидроксилазы.
В ряде ранних исследований, посвященных причинам возникновения акне и себореи у женщин, анализировалось значение «себотрофических стимулов» питуитарного происхождения, повышающих скорость кожного саловыделения у женщин, в том числе на фоне увеличения «маммотрофических гормонов» при опухолях молочных желез, иногда во время беременности, после родоразрешения, при вскармливании детей грудью, при этом рассматривалась роль повышения пролактина и меланоцитстимулирующего гормона как «себотрофических гормонов». Так, А. Аленькина при обследовании 62 беременных женщин с разнообразными кожными поражениями отмечала у пяти из них появление акне во время беременности (2003).
Имеются сообщения о гиперандрогенных акне, развивающихся при ряде заболеваний, с которыми дерматологи встречаются очень редко: при андрогенпродуцирующих опухолях яичников и надпочечников, андролютеоме беременных, глюкостероме, глюкоандростероме, гиперандрогении с инсулиновой резистентностью, повышением инсулиноподобного фактора роста, ожирением и чернеющим акантозом кожи.
В специальной литературе неоднократно отмечалось, что кроме хронических заболеваний с гиперандрогенией появление и рецидивы акне у женщин могут вызывать и менее значительные и кратковременные изменения эндокринного баланса, связанные с менструальным циклом, с функциональной гиперпролактинемией, употреблением контрацептивов с большим количеством прогестеронов или прекращением использования оральных контрацептивов, с приемом анаболических стероидов и ряда других лекарств, с временной дисфункцией гипоталамуса, переходящей функциональной гиперплазией с усилением секреции надпочечников и половых желез; причем такие временные акне могут усугубляться вследствие длительного использования комедогенной косметики. Следует отметить, что сейчас чаще встречаются случаи допинговых (боди-билдинговых) акне у молодых женщин, принимающих анаболики с витаминами, а также акне, спровоцированные продолжительной инсоляцией.
В классификациях акне выделяют группу тяжелых деструктивных форм и редких синдромов с внекожной патологией. У женщин такие формы встречаются реже, чем у мужчин. Среди пациентов, обследованных Т. А. Сысоевой, наблюдается женщина 20 лет с акне и индуративным отеком лица. Причины возникновения таких синдромов недостаточно изучены.
Во многих случаях персистирующие постювенильные акне и поздние акне не сопровождаются эндокринными заболеваниями и гиперандрогенемией. Такие формы рассматривают как идеопатические акне, т. е. не имеющие отношения к внекожным причинам и заболеваниям других систем. Ранее их связывали с семейной десквамацией, себорейным диатезом, особой конституциональностью, кератозом Дарье. В настоящее время их относят к периферическим формам кожной гиперандрогении, которые характеризуются увеличением чувствительности рецепторов к андрогенам в клетках сальных желез и в фолликулярных кератиноцитах или же повышенной активностью 5-альфа-редуктазы, обеспечивающей периферическое превращение тестостерона в дигидротестостерон, являющийся наиболее сильным андрогеном для кожных клеток. В пубертатном периоде происходит не только увеличение секреции половых гонадотропинов и половых гормонов, но и повышается чувствительность рецепторов в периферических гормонозависимых тканях, активизируется превращение тестостерона в дигидротестостерон до конца полового созревания. Время стабилизации этих процессов, уровень чувствительности рецепторов и активности ферментов стероидного метаболизма в коже могут варьировать. Разная экспрессивность и аллельные вариации генов, детерминирующих развитие сальных желез, их функциональную способность, активность ферментов, аффинность рецепторов, могут играть роль в количественных вариациях кожного фенотипа и определяют у одних пациентов возникновение преходящих, а у других — персистирующих клинических форм акне. Поэтому считают, что наследственность, семейные проявления акне являются существенными прогностическими признаками в отношении дальнейшего течения акне после окончания полового созревания (W. N. Meigel, 1999).
Частота выявления эндокринной и гинекологической патологии в разных лечебных учреждениях неодинакова и зависит от возраста пациентов и профиля учреждения. Среди девочек с акне при многопрофильном тщательном обследовании, проведенном в детской поликлинике, в единичных случаях обнаруживали менструальные дисфункции. (И. Е. Юдина, 2003). В более старшей группе — среди подростков и девушек, обращавшихся с более тяжелыми формами акне в РМАПО, Т. А. Сысоева (2003) у 36 из них (8%) выявляла патологию репродуктивной и эндокринной системы, в том числе кисты яичников, сальпингоофорит, менструальные дисфункции (у 24,4% по гипоменструальному типу), у одной больной синдром поликистозных яичников, еще у одной — позднюю форму врожденной адреналовой гиперплазии. В косметологическом отделении многопрофильной поликлиники у практически здоровых женщин с акне легкой и умеренной степени тяжести при обследовании обнаруживалась мастопатия, патология щитовидной железы, временные отклонения гормональных показателей, у 6,6% диагностированы гиперандрогенные акне, у 8,86% — предменструальные акне (М. В. Камакина, 2002).
Практика показывает, что пациентки с постювенильными и поздними акне, а также девочки с тяжелыми резистентными акне должны тщательно обследоваться у дерматолога, гинеколога и эндокринолога (см. таблицу 2). Выявленные нарушения и уточненный диагноз с учетом этиопатогенеза акне определяют прогноз и план лечебных мероприятий (см. таблицу 3).
Выбор средств и тактика лечения акне у женщин и мужчин тоже имеют свои отличия. Гормональное лечение оральными контрацептивами назначается только женщинам, тогда как самый мощный из используемых у мужчин системных препаратов — роаккутан — применяется у женщин лишь в исключительных случаях. При лечении акне у женщин реже используются системные антибиотики. При выборе наружной терапии учитываются потребности женщины в привычном косметическом уходе за кожей лица, использовании макияжа, а также нежелание пациенток пользоваться такими наружными средствами, которые могут вызвать ирритантный дерматит (раздражение с краснотой и шелушением), пусть даже на короткое время.
Мы назначаем системные антибиотики, преимущественно юнидокс солютаб, курсом в 10 дней только при выраженной пустулизации.
При особых формах акне у женщин применяется специальное лечение: глюкокортикоиды в комбинации с антиандрогенами внутрь (при врожденной гиперплазии надпочечников), кетотифен (при индуративном отеке лица).
В наружной терапии приоритет отдается современным патентованным препаратам: при комедональной форме (более выраженной у детей и подростков) — дифферину, скинорену; при пустулизации — базирону АС, далацину-Т; при индуративных элементах у женщин с поздним акне наиболее выраженным действием обладает топический спиронолактин.
Поскольку лекарственные средства патогенетического действия нередко имеют серьезные побочные эффекты, обязательным компонентом лечения является назначение адъювантных препаратов. В своей практике мы использовали гепатопротекторы и литовит с цеолитами, имеющий селективные сорбентные и ионообменные свойства. Лечебную косметику мы тоже рассматриваем как обязательное дополнение к патогенетической антиакнефармакотерапии. Патентованные фармакологические препараты нередко вызывают раздражение, хотя и кратковременное. Поэтому успокаивающие чувствительную и раздраженную кожу косметические средства необходимо применять в процессе патогенетической наружной терапии, особенно при комбинированном лечении базироном АС и дифферином. При раздражении кожи после медикаментов мы назначали апезак (реструктурирующая эмульсия); для увлажнения и улучшения текстуры кожи — гифак плюс (крем и очищающий гель); для рассасывания индуративных акне — патчи (пластыри) локально, на элементы.
Таким образом, выбор препаратов и тактика лечения женщин с полиаморфными акне основаны на следующих положениях (см. таблицу 4).
Гормональные прыщи
Гормональные угри — это одна из форм вульгарных угрей. Это в первую очередь поражает взрослых женщин. Заболевание связано с функционированием эндокринной системы и периодическими изменениями концентрации гормонов. Гормональные прыщи лечат лекарствами и естественными методами
Акне связано в первую очередь с временной проблемой подросткового возраста, когда меняется концентрация половых гормонов в организме. К сожалению, все больше и больше случаев этого кожного заболевания обнаруживается у взрослых, особенно у женщин в возрасте от 25 до 35 лет. Этот тип состояния известен как гормональные прыщи. Его лечением занимается дерматолог и эндокринолог. Специализированная терапия поддерживается домашними и натуральными методами.
Гормоны и прыщи
Различные типы нарушений функционирования эндокринной системы, заключающиеся в повышении или понижении концентрации определенных гормонов, способствуют усиленной работе сальных желез и гиперпродукции кожного сала. Как следствие, протоки, отводящие секрет наружу, блокируются, и на коже лица, шеи, спины и зоны декольте появляются болезненные пустулы, папулы и узелки. Эти симптомы известны как гормональные прыщи или прыщи у взрослых.
Гормоны, вызывающие прыщи, — это в первую очередь андрогены (мужские половые гормоны) — тестостерон, дигидротестостерон и андростендиол. Однако иногда именно повышение концентрации эстрогенов (женских половых гормонов) вызывает появление кожных изменений. Их быстрая концентрация происходит перед менструацией или во время менопаузы. По этой причине чаще всего страдают женщины старше 25 лет. Гормональные прыщи у мужчин встречаются редко.
Следует отметить, что на нарушения эндокринной системы, избыточное производство кожного сала и гормональные прыщи у взрослых могут влиять и другие факторы: генетическая предрасположенность, длительный стресс, неправильный уход за кожей, стимуляторы и диета.
Симптомы гормонального акне
Симптомы эндокринных прыщей во многом зависят от того, какие гормоны способствовали возникновению заболевания. Андрогены вызывают появление больших и болезненных шишек и черных точек на коже лица (лоб, подбородок, линия подбородка), шеи и спины. Цвет лица также жирный и блестящий, кожные поражения воспаляются редко. Когда за прыщи ответственны эстрогены, на лбу, щеках, носу и подбородке появляются высыпания. Они выглядят как жгучие или зудящие пятна и шишки. Их возникновению предшествует покраснение центральной части лица в результате расширения сосудов.
Гормональные тесты при прыщах
Гормональные пробы на угревую сыпь следует сдать перед началом лечения. Заказ выдает лечащий врач — дерматолог или эндокринолог. Их проводят утром в лаборатории. У женщин важен день менструального цикла. Тест предполагает взятие образца крови. Результаты тестирования обычно доступны на следующий рабочий день.
Обычно взрослым назначают следующие тесты:
Как лечить гормональные прыщи?
Гормональное лечение прыщей подбирается индивидуально для каждого пациента. Терапия длительная — обычно несколько месяцев. Чаще всего заключается в применении пероральных препаратов и местных фармакологических средств в виде кремов и мазей.
Акне можно лечить антибиотиками или ретиноидами (производными витамина А). Оба препарата очень сильные, и их можно принимать только под наблюдением врача. Иногда принимается решение добавить противозачаточные таблетки. Гормоны прыщей уравновешивают работу эндокринной системы.
Гормональное лечение прыщей неэффективно, если одновременно за кожей не ухаживать должным образом. Людям, страдающим этим заболеванием, следует использовать косметику, предназначенную для кожи, склонную к акне, без этанола. Лицо следует очистить, а затем увлажнить. Регулярное удаление излишков кожного жира и отслоившегося эпидермиса улучшает состояние кожи и препятствует образованию новых изменений.
Диета при гормональном акне
Питание может существенно повлиять на внешний вид кожи. Диета при гормональном акне должна быть богата витаминами и питательными веществами, поддерживающими регенеративные процессы эпидермиса. В меню обязательно должны быть продукты с высоким содержанием витаминов А, Е, С и В, а также цинка и селена. Не рекомендуется употреблять в пищу обработанные блюда, фастфуд, острые специи и продукты с высоким гликемическим индексом.