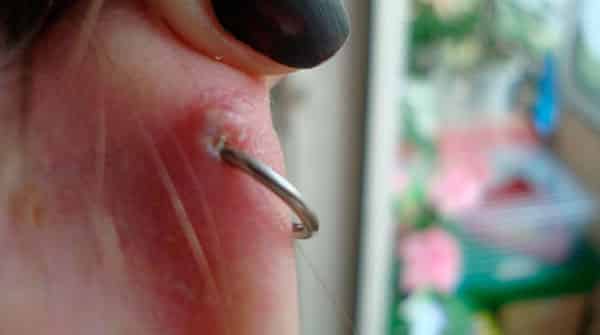
Чем лечить гранулему на хряще
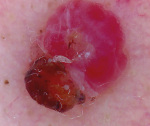
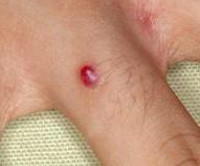
Пиогенная гранулема – это доброкачественное новообразование кожи или слизистых оболочек сосудистой природы. Внешне представляет собой округлое образование (папулу) диаметром до 1,5 сантиметров ярко-красного, вишневого или черно-коричневого цвета. Объем опухоли заполнен мелкими сосудами и капиллярами, окруженными соединительной тканью. Поверхность легко травмируется и обильно кровоточит. Определить вид новообразования врачу помогает внешний осмотр, дерматоскопия, данные гистологического исследования. Если уплотнение не подвергается обратному развитию самопроизвольно, показано хирургическое лечение (электро-, крио- или лазеркоагуляция).
МКБ-10
Общие сведения
В практической дерматологии пиогенная гранулема встречается под названием ботриомикома, телеангиэктатическая гранулема, гемангиома грануляционного типа, эруптивная ангиома. Внутри опухолевого узла соединительная ткань образует прослойки, что определяет наиболее подходящее с точки зрения гистологии определение патологии «дольчатая капиллярная гемангиома». Встречается у подростков, взрослых до 30 лет. Одинаково часто диагностируется у пациентов обоих полов. Гормональные перестройки вызывают частое развитие заболевания у беременных (примерно 5% случаев). Описаны случаи множественной ботриомикомы, ее подкожного или подслизистого расположения, формирования сосудистых образований на внутренней поверхности пищевода и кишечника.
Причины
Этиология заболевания до конца не изучена. Предположения о микотическом генезе патологии, высказываемые в XIX в., в дальнейшем не получили своего подтверждения. Несостоятельными оказались теории, согласно которым заболевание имеет воспалительную или вирусную природу. Теперь ботриомикому относят к числу ангиом, развивающихся как реактивный процесс на месте микротравм. В генезе заболевания основное значение имеют:
Патогенез
В основе развития папулы лежит реактивное разрастание грануляционной ткани под влиянием внешних и внутренних воздействий. Грануляции состоят из новообразованных сосудов и соединительной ткани, обеспечивают быстрое заживление раны. Они создают условия для последующей эпителизации раневой поверхности, формирования рубца. Гранулема является следствием нарушения нормального процесса формирования грануляций, чрезмерного развития сосудов, активного деления фибробластов, избыточной продукции волокон соединительной ткани при травме. Нормальная толщина грануляционного слоя составляет 1-2 мм. Диаметр патологического образования может достигать полутора сантиметров.
Развитие пиогенной гранулемы во многом повторяет процесс заживления раны. Папула состоит из артериол, венул, капилляров, небольшого количества фибробластов, соединительнотканных волокон. Чем дольше существует новообразование, тем больше в нем становится соединительной ткани. Завершающая стадия – выраженный фиброз папулы, сопровождающийся эпителизацией ее поверхности.
Симптомы пиогенной гранулемы
В 75% случаев рост узла начинается на неизмененной коже. Микротравмы, которые могут привести к появлению ботриомиком, часто остаются незамеченными пациентом. Помимо пальцев и слизистой полости рта, папулы могут появиться на коже лица, тыле кистей, ладонях, шее, груди, верхней части спины. У беременных уплотнения образуются преимущественно на слизистой десен верхней челюсти, внутренней поверхности губ.
Достигнув определенного размера, папула начинает постепенно уплотняться за счет активного развития соединительнотканных прослоек вплоть до полного фиброза. Тромбозы, запустевание сосудов приводят к очаговым некрозам пиогенной гранулемы. При устранении причинного фактора образование может исчезнуть самостоятельно. Обратное развитие гранулемы может занять несколько месяцев.
Осложнения
Единственное значимое осложнение пиогенной гранулемы – обильное кровотечение, которое открывается при повреждении уплотнения. При длительном истечении крови из множественных узлов у пациента существует риск развития анемии. При наружной локализации образований источник кровопотери можно легко установить. Заподозрить кровотечение из желудочно-кишечного тракта бывает намного сложнее. Трудности может вызвать проведение дифференциальной диагностики ботриомикомы и кровоточащей язвы желудка или кишечника.
Диагностика
Доброкачественную пиогенную гранулему необходимо отличать от целого ряда других патологических образований. Здесь решающее значение имеют внешний вид узла, его микроскопическое строение, любые другие данные, которые помогают дерматологу поставить точный диагноз: скорость роста новообразования, наличие провоцирующих факторов, эффективность проводимого ранее лечения, сопутствующие заболевания. Ценную информацию позволяют получить:
Сложные диагностические случаи могут потребовать осмотра дерматоонколога, хирурга. На ботриомикому внешне похожа беспигментная меланома, плоскоклеточный рак кожи, кожные метастазы опухолей костей, внутренних органов, ряд других злокачественных новообразований. Расположение очагов между лопатками может быть одним из проявлений болезни Ходжкина, что требует внимания гематолога.
Лечение пиогенной гранулемы
Врачебная тактика в отношении новообразования определяется рядом факторов: давностью существования, расположением, обильностью кровотечений, наличием у женщины беременности. Периодически кровоточащий узел пальца придется удалить сразу же, чтобы облегчить пациенту выполнение повседневных дел. Образование слизистой рта, которое появилось во время беременности, рекомендуется наблюдать несколько месяцев после родов. Если пиогенная гранулема не регрессирует самопроизвольно, ее удаляют во время небольшой амбулаторной операции. Методы хирургического лечения включают:
Независимо от того, какой хирургический метод применялся, в месте проведения манипуляции остается ранка округлой формы, покрытая плотной темной корочкой. Под ней создаются оптимальные условия для эпителизации. Корочку нельзя удалять до полного заживления ранки, иначе есть риск развития рубца. Это единственное ограничение послеоперационного периода. Назначение консервативного лечения целесообразно только при первых признаках рецидива. В этом случае местно применяется мазь, содержащая 5% имиквимод.
Прогноз и профилактика
В случае установленного и подтвержденного диагноза пиогенной гранулемы прогноз для жизни и выздоровления благоприятный. Регресс уплотнения без лечения наблюдается в каждом втором случае. Хирургическая операция дает полное излечение, однако всегда существует риск рецидива. Молодая папула может появиться на том же месте, где располагался удаленный узел. Упорное течение требует более внимательного отношения к причинным факторам появления пиогенной гранулемы, их устранения по мере возможности. Способы профилактики ботриомикомы ввиду отсутствия точных данных об этиологии заболевания не разработаны; следует избегать травмирования кожи и слизистых, своевременно лечить дерматозы.
Гранулема зуба
Гранулема зуба — это воспалительное образование на верхушке корня. Оно представляет собой разрастание грануляционной ткани. Гранулема формируется в результате действия защитных механизмов, при которых организм локализует очаг инфекции и стремится изолировать его от остальных тканей. По МКБ-10 болезни присвоен код К04.5.
Обычно гранулема образуется на фоне воспаления нервно-сосудистого пучка — пульпы. При отсутствии лечения пульпита воспаляется ее корневая часть, а инфекция выходит за пределы зуба, в околокорневые ткани. В результате формируется своего рода мешочек, заполненный продуктами распада погибших клеток.
Гранулемой считается образование размером до 0,5 см, но оно может расти, при этом по мере увеличения трансформируется в кистогранулему, размер которой достигает 1 см. При диаметре более 10 мм мы говорим о кисте корня зуба. В гранулеме нет полости, это участок тканей, окруженный капсулой. За счет последней гранулема прочно прикрепляется к верхушке корня зуба.
Причины развития патологии
Есть две причины развития гранулем на корне зуба.
1. Невылеченный пульпит. Развитие кариеса приводит к появлению глубокой полости в зубе. Патогенные микроорганизмы попадают в пульпу, она воспаляется, появляется сильная боль. Отсутствие врачебной помощи приводит к постепенному отмиранию пульпы. Бактерии проникают за пределы зуба через корневые каналы. У верхушки корня появляется очаг воспаления. Мы говорим о периодонтите.
Глубокая кариозная полость в этом случае наблюдается не всегда. Воспаление может развиваться внутри, при появлении вторичного кариеса под пломбой.
2. Некачественное эндодонтическое лечение. Гранулема может развиваться у корня зуба, в котором раньше проводилось пломбирование каналов корня. Обычно наблюдается недопломбирование: врач заполнил каналы материалом не до конца. В оставшихся пустотах развиваются болезнетворные бактерии, а окружающие корень ткани реагируют воспалением.
Эти причины вызывают большую часть случаев образования гранулемы. Но есть и другие, менее распространенные:
некачественное ортодонтическое лечение;
перенесенная травма зуба;
другие воспалительные заболевания — тонзиллит, абсцесс и др.
В последнем случае инфекция попадает в ткани с током крови или лимфы.
Симптомы гранулемы и осложнения
Симптомы гранулемы зуба неспецифичны. Часто пациент не подозревает о заболевании, поскольку признаки могут отсутствовать вовсе. Обычно зуб не беспокоит, но периодически возникает умеренная боль при надкусывании, употреблении горячих напитков или пищи. Такие симптомы свойственны всем формам периодонтита.
Стоит отметить, что время от времени заболевание может обостряться. Например, при переохлаждении, инфекционном заболевании, перенесенной операции — во всех случаях, когда снижаются защитные силы организма. При обострении появляются следующие симптомы:
острые боли, усиливающиеся при надкусывании, плотном смыкании челюстей;
отечность десны в проекции верхушки корня;
боль в десне при касании.
Обострение может проходить самостоятельно, а болезнь возвращается в хроническую форму. Но иногда воспаление развивается до появления гнойного содержимого в тканях — периостита или флюса.
Воспаление может стать причиной резорбции или рассасывания участка костной ткани челюсти. Появление гнойных осложнений опасно своими последствиями: от утраты зуба и поражения окружающих единиц до расплавления тканей и сепсиса. Поэтому важно получить своевременную помощь врача. Лечением гранулем зуба занимается стоматолог-терапевт, а если потребуется удаление, нужно обратиться к стоматологу-хирургу.
Особенности диагностики
Гранулематозное воспаление можно обнаружить только на рентгеновском снимке. Оно имеет вид затемнения у верхушки корня. Стоматолог проведет осмотр и ряд проб, после чего направит на прицельный снимок зуба. Снимок поможет не только поставить точный диагноз, но и увидеть размеры гранулемы, дифференцировать ее с другими формами периодонтита.
Консервативное лечение
При гранулемах чаще используется консервативное лечение. Оно состоит в механической обработке каналов корня. После этого они пломбируются временным лечебным материалом — пастами на основе гидроокиси кальция. Через 2−3 недели можно выполнить контрольный снимок, и если воспаление ликвидировано, каналы пломбируют постоянным материалом — гуттаперчей. На коронку зуба ставится новая постоянная пломба.
Есть две тактики лечения в зависимости от исходного состояния зуба.
1. Лечение гранулемы зуба, в котором не запломбированы каналы корня. В этом случае лечение предусматривает следующие этапы:
удаление кариозных тканей, старой пломбы на коронке, если она есть;
механическая обработка каналов — с помощью специальных инструментов они расширяются, сглаживаются стенки;
антисептическая обработка каналов.
Дальнейшие действия зависят от размеров гранулемы. Если она маленькая, до 3 мм, допускается одновременное пломбирование. Если образование больше 3 мм, то каналы корня пломбируются временной пастой. Она помогает гранулеме уменьшиться или исчезнуть полностью.
Ходить с временным материалом придется не больше 3 недель. По окончании срока врач направит на повторный рентгеновский снимок, и если увидит положительную динамику, пломбирует корневые каналы постоянным материалом. Также проводится восстановление коронки зуба.
2. Лечение зуба, в котором уже запломбированы корневые каналы. В этом случае врач сначала удалит старый материал. Если на зубе стоит коронка, она подлежит снятию. Каналы корня должны быть перепломбированы, а тактика лечения соответствует вышеописанной: иногда требуется установка временной лечебной пломбы.
Хирургическое лечение
Хирургическое лечение гранулемы зуба может потребоваться только в нескольких случаях:
непроходимость каналов корня — сложная, извилистая структура, слишком тонкие, узкие каналы;
невозможность распломбирования каналов;
наличие штифта в канале корня — попытки удаления могут стать причиной травмы;
нежелание пациента снимать коронку.
Многие пациенты предпочитают удаление гранулемы потому, что не хотят прибегать к долгому лечению и снимать хорошую коронку. В таком случае проводится операция резекции верхушки — часть корня удаляется вместе с гранулемой через небольшой разрез десны. Реже используется гемисекция — удаление одного корня многокорневого зуба вместе с частью коронки. В этом случае потребуется дальнейшее восстановление коронковой части зуба с помощью протеза.
В редких случаях зуб с гранулемой сохранять нецелесообразно. Например, если коронка сильно разрушена и ее нельзя восстановить. В этом случае врач, удаляя зуб, обязательно извлекает гранулему из лунки, чтобы не допустить развитие воспаления.
Если на фоне гранулемы развились гнойные осложнения, важно получить помощь врача незамедлительно. Специалист окажет первую помощь: снимет острую боль с помощью вскрытия зуба. Ранее запломбированные каналы вскрываются, через них впоследствии выводится гнойное содержимое. В этом случае облегчение наступает моментально.
Если появился сильный отек десны или щеки, это может быть связано с выходом воспалительного содержимого под надкостницу или слизистую оболочку полости рта. В этом случае выполняется небольшой разрез для выведения гноя. Дальнейшее лечение возможно только после купирования острых симптомов. Также потребуется медикаментозная терапия — врач назначит курс антибиотиков. Принимать их самостоятельно не стоит. Тем более бессмысленно лечиться только антибиотиками в надежде на то, что воспаление пройдет — они не способны устранить очаг заболевания и даже уменьшить его, важно принятие местных мер для ликвидации воспалительного процесса.
Особенности профилактики
Главным условием профилактики гранулем зуба является своевременная помощь стоматолога при появлении кариеса. Не стоит допускать сильного разрушения зуба, развития пульпита. Околокорневые ткани здоровы до тех пор, пока не воспаляется пульпа. Поэтому при появлении симптомов кариеса или пульпита важно срочно обратиться к врачу.
Эндодонтическое лечение также повышает вероятность развития периодонтита. Поэтому лучше ликвидировать кариес на ранних стадиях и не допускать необходимости пломбировки каналов корня. Если без этого не обойтись, важно внимательно выбирать стоматологическую клинику — профессионализм специалиста поможет исключить возможные ошибки и предупредить осложнения.
Места локализации и причины развития пиогенной гранулемы
Пиогенная гранулема (ботриомикома, грануляционная гемангиома) − это распространенное доброкачественные образование, которое часто проявляется в виде быстро растущей папулы красного цвета на коже или во рту. Состоит из кровеносных сосудов, обильно кровоточит, может возникнуть на месте легкой травмы. Места локализации и причины развития пиогенной гранулемы сегодня хорошо изучены.
У кого чаще всего появляется пиогенная гранулема?
Когда у беременной женщины возникает пиогенная гранулема, ее иногда называют «опухолью беременности» (granuloma gravidarum).
Места локализации болезни
Наиболее распространенные места возникновения грануляционных гемангиом:
Как правило, ботриомикома проявляется в виде красной выпуклости, которая быстро увеличивается в течение нескольких недель. В среднем новообразования имеют диаметр около 5–10 мм. Они легко кровоточат и в некоторых случаях могут быть болезненными. Очень редко в одном и том же месте одновременно может развиться более одного очага сосудистой гранулемы.
Диагностика
Для подтверждения диагноза врач может назначить биопсию кожи. Процедура включает в себя:
Грануляционные гемангиомы, которые развиваются у беременных, часто рассасываются после родов. Образования, появление которых связано с приемом лекарственных препаратов, обычно уменьшаются и со временем вовсе исчезают, после прекращения приема или снижения дозировки. В этих случаях терапия может и не назначаться.
Методы лечения
Хотя пиогенная гранулема является доброкачественным новообразованием, ее часто удаляют из-за склонности к кровотечению и неприятного внешнего вида. Однако она может исчезнуть и без вмешательства.
Распространенные способы удаления пиогенной гранулемы:
Нитрат серебра используется в качестве химического средства для герметизации кровеносных сосудов, которые составляют поражение.
Приблизительно 40% ботриомиком возвращаются после терапии, особенно те поражения, которые расположены на туловище у подростков и молодых людей. Рецидивирующие уплотнения лучше удалять хирургическим путем.
Можно ли применять Акриол Про при лечении пиогенных гранулем?
Контактная гранулёма
Что такое контактная гранулёма?
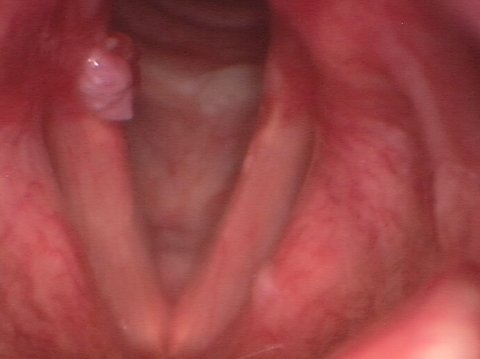
В большинстве случаев контактная гранулёма представляет собой односторонне возникающее изменение ткани (грануляционная ткань) различных форм и размеров в задней трети голосовой складки. Контактная гранулёма в виде воспалительной ткани берет начало от надхрящницы (perichondrium) черпаловидного хряща. Гранулёма голосовой связки часто имеет блюдцеобразную форму, возникающую вследствие удара голосового отростка противоположной стороны.
Размер контактной гранулёмы может сильно варьироваться. Наряду с мелкими формами, влекущими за собой лишь минимальные нарушения, существуют большие шарообразные гранулёмы, которые не только являются причиной значительной охриплости, но и приводят к нарушениям дыхания.
Контактная гранулёма средних размеров
Как возникает контактная гранулёма?
Практически всегда контактная гранулёма возникает в результате повреждения слизистой оболочки и надхрящницы в области черпаловидного хряща, т.е. в задней трети голосовой складки. При этом повреждение может зачастую возникнуть вследствие механического перенапряжения голоса, т.е. в результате хронической или резкой нагрузки. Причиной может также оказаться гиперфункциональная дисфония. Еще одной причиной может быть гортанно-глоточный рефлюкс (тихий рефлюкс), как форма химического повреждения слизистой оболочки.
Контактные гранулёмы в большинстве своем обнаруживаются у мужчин. В отдельных случаях гранулёмы голосовых складок встречаются также и у женщин.
Наряду с вышесказанным необходимо учитывать также психогенные факторы стресса, как минимум, как кофакторы возникновения контактных гранулём. Сюда относятся, в особенности, эмоциональный стресс и агрессивность.
В ходе сбора сведений об этом заболевании также часто указываются профессиональные или экономические проблемы. В редких случаях гранулёма голосовых складок развивается у профессиональных певцов. Лечение здесь представляется особенно трудным, т.к. вследствие интенсивного использования певческого голоса стимулируется рост контактной гранулёмы, за счет чего она часто увеличивается в размере. Несмотря на интенсивную медикаментозную антирефлюксную терапию и фазы щадящего режима голоса, лечение профессиональных певцов представляется исключительно сложным.
Если контактная гранулёма у пораженного данным заболеванием певца начнет увеличиваться в размерах, если существенно нарушается смыкание голосовых складок и возникает долговременная охриплость, операцию следует рассматривать как ultima ratio, т.е. как «последнее средство».
Чем лечить гранулему на хряще
Пиогенная гранулема (ботриомикома) представляет собой куполообразную папулу, состоящую из кровеносных капилляров, разделенных толстыми фиброзными полосками и окруженных эпителием.
Пиогенная гранулема не является инфицированной и гранулематозной, многие гистологи пользуются термином « дольчатая капиллярная гемангиома».
Пиогенная гранулема чаще возникает у детей и молодых людей и почти не встречается у пожилого населения.
Причина возникновения пиогенной гранулемы не известна, но предположительно важную роль играют гормоны и травма, т. к. гранулема бывает на месте травм и у беременных.
Пиогенная гранулема-это полиповидный блестящий узелок темно-красного цвета.
Очаги быстро растут, кровоточат и бывают покрыты желтой коркой.
Чаще всего пиогенная гранулема локализуется на голове, шее, пальцев рук.
Пиогенные гранулемы возникают внезапно, достигают стабильного размера и могут долго сохраняться без лечения, но чаще очаги регрессируют в течение 6 месяцев.
Лечение пиогенной гранулемы- это ее разрушение. Можно применять различные методики: химические препараты (солкодерм, трихлоруксусная кислота, трикрезол и т. д.), лазерное или радиохирургическое иссечение и криодеструкция.
Перед врачом всегда встает вопрос об эстетической стороне вопроса, поэтому химические препараты не применяются, деструкция лазером и радиоволновым ножом требует анестезии. Поэтому криодеструкция предпочтительней.
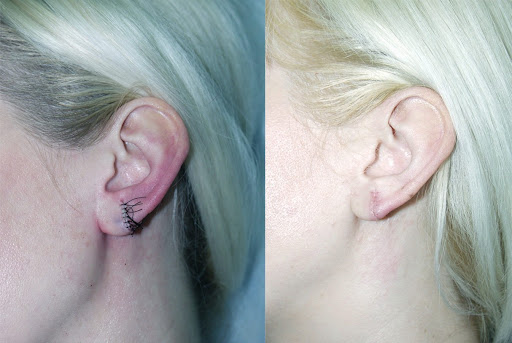
Как избавиться от келоидных рубцов после прокола ушей?
Под редакцией медицинского консультанта Огородниковой С. В.
Ошибка косметолога, генетика или неправильный уход могут привести к грубым рубцам на месте прокола ушей. И вместо подбора сережек придется принимать экстренные меры: обращаться к врачу, искать способы быстрого избавления от рубцовой ткани, а в некоторых случаях – прибегнуть к хирургическому вмешательству. А что делать тем, у кого рубцы образовались давно? Что говорят специалисты? Есть ли шанс избавиться от некрасивых шрамов без операции?
Отвечают представители компании «Ферменкол». Задать интересующий вас вопрос и описать проблему, с которой вы столкнулись, можно в специальной рубрике на нашем сайте. Подбор средства осуществляет ведущий врач Светлана Огородникова. Не стесняйтесь спрашивать!
Что такое келоидный рубец
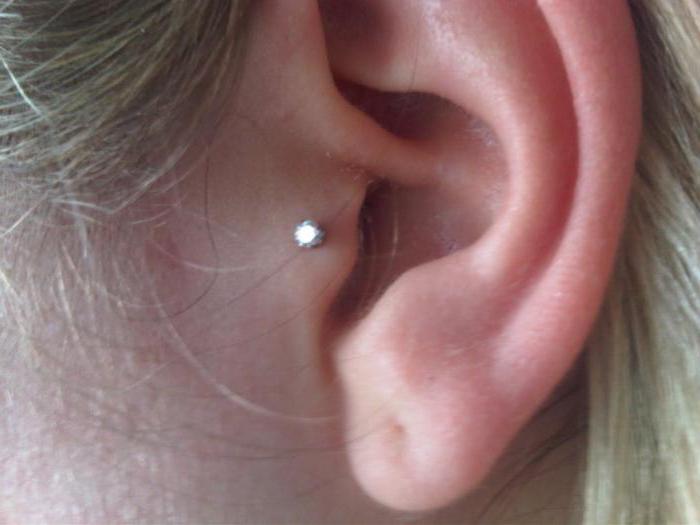
В норме проколотая зона ушной раковины остается мягкой, однородной по цвету и ничем не отличается от соседних тканей. Но в некоторых случаях пирсинг провоцирует формирование келоидных рубцов. Грубая, плотная на ощупь ткань выступает над поверхностью кожи и наносит серьезный урон внешности. Полностью избавиться от келоидов сложно, но благодаря современным методикам можно сделать несовершенства практически незаметными.
Келоид – это избыточное разрастание соединительной ткани на участках тела, которые были подвержены травмам, порезам и другим повреждениям. От обычного шрама такие рубцы отличаются:
Келоидный рубец после прокола уха может доставлять серьезный дискомфорт – зудеть, болеть, создавать ощущение стянутости, онемения или повышенной чувствительности. Келоиды никогда не проходят самостоятельно. Кроме того, со временем они имеют свойство разрастаться еще больше, захватывая соседние здоровые ткани. Часто хирургическое вмешательство лишь ухудшает картину – рубцы рецидивируют снова и снова. Многих пострадавших многолетняя борьба с келоидами приводит в отчаяние.
В чем причина появления келоидных рубцов после прокола уха?
Принято различать несколько типов подобных рубцов. Первые называются внешними и возникают на месте повреждений любого происхождения. В том числе после пирсинга. Вторые — спонтанные (внутренние), прорастающие изнутри при целостной неизмененной коже.
Причины появления келоидов изучаются до сих пор. Известно только, что предрасположенность к формированию грубых шрамов обусловлена генетически. Также наиболее активно келоидные рубцы образуются у женщин репродуктивного возраста. Некоторые источники связывают появление этих шрамов с гормональным статусом. Также образование келоидов зависит от цвета кожи. Например, афроамериканцы сильнее других подвержены разрастанию соединительной ткани даже при малейших травмах.
В спонтанном увеличении рубца не последнее место занимает иммунитет человека. Нередко собственные защитные механизмы организма провоцируют усиленную выработку коллагеновых волокон – основную составляющую рубцовой ткани. Некоторые исследователи полагают, что келоиды – это ответная воспалительная реакция на прокол уха и внедрение металлических дужек сережек. Но не стоит забывать и об условиях проведения процедуры, гигиене и рекомендациях косметолога.
Келоиды на ушах — излюбленные места
После пирсинга грубые рубцы могут образовываться как на мочке уха, так и на хрящевой части ушной раковины. В зависимости от локализации шрама меняется его форма. В первом случае рубцы имеют рваные неправильные очертания, а во втором приобретают округлую форму, визуально похожую на опухоль, и твердость. Спонтанные келоиды обнаруживаются на любой части уха.
В некоторых случаях изъяны на коже образуются не сразу, а спустя несколько месяцев после прокола. Это обусловлено спецификой формирования шрама. Разрастаться келоид может годами и даже десятилетиями. Процесс, как правило, сопровождается болью, зудом и повышенной температурой в области рубца.
Профилактические меры против формирования рубцов
Большое влияние на формирование рубцовой ткани и дальнейшую ее регенерацию оказывает правильно подобранный наружный уход. Четкое соблюдение гигиенических правил дает возможность предупредить появление шрамов. Специалисты рекомендуют следующие действия, которые помогут снизить риски формирования келоида после пирсинга.
Итак, что необходимо делать после прокола ушей?
Визуальный осмотр необходимо проводить регулярно. Отмечать любые отклонения от нормы заживления. Краснота, болезненность, отечность или уплотнения — повод записаться к специалисту на прием. Вовремя замеченный келоид — 90% успеха лечения!
Методы удаления келоидных рубцов после прокола ушей
Удалить рубцовые образования после пирсинга одним универсальным способом не получится. Важен комплексный подход! Лечение келоидов имеет отличительные особенности. Подход зависит от возраста рубца, его локализации, наличия или отсутствия противопоказаний. Среди быстрых, но, к сожалению, не всегда эффективных методов можно выделить:
Ни одна из перечисленных методик не гарантирует 100% результат и отсутствие рецидивов в будущем. Нередко соединительная ткань продолжает разрастаться даже после многочисленных манипуляций с рубцом. Процедуры также могут спровоцировать гиперпигментацию и появление атрофических рубцов, поэтому очень важно учитывать противопоказания: беременность, лактация, индивидуальная непереносимость препаратов, хронические заболевания.
Лечение келоидных образований косметическими средствами
Современная косметология – это шанс избавиться от келоидных рубцов без хирургического вмешательства. Бьюти-процедуры обладают накопительным эффектом, поэтому ожидать от первого сеанса моментального результата не стоит. Борьба с келоидами – это длительный процесс, который требует терпения и немало средств. Придется пройти несколько курсов процедур, чтобы рубец стал менее заметным и грубым. При келоидных рубцах на ухе показаны:
Инновационный способ избавления от келоидных рубцов после прокола ушей – продукция Ферменкол. Удобный в применении гель состоит из фермента коллагеназы, который расщепляет патологический коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. В отношении даже застарелых шрамов средство действует одновременно в нескольких направлениях:
Ферменкол-гель в виде аппликаций показан для устранения небольших свежих шрамов, а также в качестве профилактики образования келоидов через 3 недели после прокола ушей. Объемные рубцовые ткани хорошо поддаются коррекции во время сеансов электрофореза и фонофореза с использованием Ферменкола. Положительная динамика возможна при полном соблюдении режима нанесения и воздействия, рекомендованного нашим специалистом. В сочетании с другими противорубцовыми методами (силиконовые пластины, компрессионное белье и глюкокортикостероиды) Ферменкол дает WOW-эффект.
Задайте свой вопрос в специальной рубрике и получите бесплатную консультацию ведущего врача Светланы Огородниковой. Позаботьтесь о себе уже сегодня, чтобы завтра радоваться красивым сережкам в ваших ушах.
Помните! Свежие рубцы легче поддаются терапии с Ферменкол. Не теряйте время.
Будьте здоровы и не вредите себе!
Контактная гранулёма
Что такое контактная гранулёма?
В большинстве случаев контактная гранулёма представляет собой односторонне возникающее изменение ткани (грануляционная ткань) различных форм и размеров в задней трети голосовой складки. Контактная гранулёма в виде воспалительной ткани берет начало от надхрящницы (perichondrium) черпаловидного хряща. Гранулёма голосовой связки часто имеет блюдцеобразную форму, возникающую вследствие удара голосового отростка противоположной стороны.
Размер контактной гранулёмы может сильно варьироваться. Наряду с мелкими формами, влекущими за собой лишь минимальные нарушения, существуют большие шарообразные гранулёмы, которые не только являются причиной значительной охриплости, но и приводят к нарушениям дыхания.
Контактная гранулёма средних размеров
Как возникает контактная гранулёма?
Практически всегда контактная гранулёма возникает в результате повреждения слизистой оболочки и надхрящницы в области черпаловидного хряща, т.е. в задней трети голосовой складки. При этом повреждение может зачастую возникнуть вследствие механического перенапряжения голоса, т.е. в результате хронической или резкой нагрузки. Причиной может также оказаться гиперфункциональная дисфония. Еще одной причиной может быть гортанно-глоточный рефлюкс (тихий рефлюкс), как форма химического повреждения слизистой оболочки.
Контактные гранулёмы в большинстве своем обнаруживаются у мужчин. В отдельных случаях гранулёмы голосовых складок встречаются также и у женщин.
Наряду с вышесказанным необходимо учитывать также психогенные факторы стресса, как минимум, как кофакторы возникновения контактных гранулём. Сюда относятся, в особенности, эмоциональный стресс и агрессивность.
В ходе сбора сведений об этом заболевании также часто указываются профессиональные или экономические проблемы. В редких случаях гранулёма голосовых складок развивается у профессиональных певцов. Лечение здесь представляется особенно трудным, т.к. вследствие интенсивного использования певческого голоса стимулируется рост контактной гранулёмы, за счет чего она часто увеличивается в размере. Несмотря на интенсивную медикаментозную антирефлюксную терапию и фазы щадящего режима голоса, лечение профессиональных певцов представляется исключительно сложным.
Если контактная гранулёма у пораженного данным заболеванием певца начнет увеличиваться в размерах, если существенно нарушается смыкание голосовых складок и возникает долговременная охриплость, операцию следует рассматривать как ultima ratio, т.е. как «последнее средство».
Кольцевидная гранулема
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ КОЛЬЦЕВИДНОЙ ГРАНУЛЕМОЙ
Шифр по Международной классификации болезней МКБ-10
L92.0
ОПРЕДЕЛЕНИЕ
Кольцевидная гранулема – доброкачественное заболевание кожи, клинически проявляющееся кольцевидно расположенными папулами, а патоморфологически – гранулематозным воспалением.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Причина заболевания неизвестна. Предполагается полиэтиологичность дерматоза, при этом определенная роль отводится хронической инфекции (туберкулез, ревматизм, хронические инфекции респираторной системы), саркоидозу, эндокринным нарушениям, сахарному диабету (чаще при генерализованной форме заболевания), длительному приему лекарственных средств (витамин D). Иногда обнаруживают связь с аутоиммунным тиреоидитом. Провоцирующую роль в возникновении кольцевидной гранулемы может играть травма. Описана ассоциация кольцевидной гранулемы с проведением туберкулиновой кожной пробы и вакцинацией БЦЖ. Вирусные инфекции (ВИЧ-инфекция, вирус Эпштейна-Барр, вирус простого герпеса и вирус ветряной оспы) также могут способствовать развитию заболевания. Кольцевидная гранулема, ассоциированная с иммунодефицитом (ВИЧ-инфекция, состояние после трансплантации печени), чаще бывает генерализованной. В настоящее время рассматриваются следующие механизмы развития дерматоза:
1. Микроангиопатии, приводящие к деградации соединительной ткани.
2. Первичный дегенеративный процесс в соединительной ткани с ответной гранулематозной реакцией.
3. Лимфоцитарно-опосредованная иммунная реакция, активизирующая макрофаги.
Заболеваемость кольцевидной гранулемой оценивается в 0,1–0,4% от общего количества пациентов с дерматологической патологий.
Клиническая картина
Cимптомы, течение
С учетом клинической картины заболевания выделяют следующие формы заболевания:
— локализованная кольцевидная гранулема;
— глубокая (подкожная) кольцевидная гранулема;
— диссеминированная кольцевидная гранулема;
— перфорирующая кольцевидная гранулема.
Локализованная кольцевидная гранулема является самой распространенной формой заболевания и наблюдается преимущественно у детей (90% случаев заболевания) и лиц молодого возраста. Локализованная кольцевидная гранулема характеризуется появлением мелких (0,1–0,5 см в диаметре), плотных, гладких полушаровидных, слегка уплощенных блестящих дермальных узелков розоватого цвета или цвета нормальной кожи, расположенных в типичных случаях кольцевидно или группами в виде полукольца на тыльной поверхности кистей, стоп, голеней, предплечий (60% – на кистях и руках, 20% – на стопах и голенях). Реже встречается поражение периорбитальной области и волосистой части головы. Диаметр очагов постепенно увеличивается, составляя 1–5 см и более. В центральной части очага кожа нормальная или слегка синюшная. Периферический край очага составляют соприкасающиеся узелки. Субъективные ощущения отсутствуют. Очаги могут частично разрешаться или рецидивировать на том же месте. Эпидермис не поражается. При папулезной форме узелки располагаются изолированно друг от друга.
Глубокая кольцевидная гранулема характеризуется подкожным расположением узелков. Наблюдается практически исключительно у детей в возрасте до шести лет и проявляется в виде единичных или множественных глубоких дермальных или подкожных узелков на голенях, предплечьях, локтях, тыльной стороне кистей, пальцах и на волосистой части головы. Может поражаться также периорбитальная область, обычно верхнее веко. Узелки на конечностях обычно подвижные, хотя могут быть связаны с фасциями, на волосистой части головы – всегда плотно соединены с надкостницей. После проведенного хирургического лечения могут наблюдаться рецидивы.
Диссеминированная кольцевидная гранулема характеризуется множественными очагами высыпаний на различных участках тела. Эта форма встречается примерно у 15% больных кольцевидной гранулемой, редко у детей. Большинство больных находятся в возрасте старше 50 лет. По всему телу наблюдаются группы папул, узелков и пятен цвета кожи или фиолетового оттенка, но чаще всего поражаются дистальные участки конечностей и туловище. В этих случаях высыпания множественные, рассеянные или сливающиеся, что может придавать очагам сетчатый характер, но без значительной склонности к кольцевидному расположению. Отмечается полиморфизм высыпаний. Типичным признаком является симметричность. Эта форма заболевания имеет хроническое рецидивирующее течение, редко разрешается спонтанно и более резистентна к терапии, чем локализованная форма.
Перфорирующая кольцевидная гранулема составляет около 5% от всех случаев заболевания. Обычно наблюдается на тыльной стороне кистей или пальцев, но может быть просто травматическим вариантом локализованной кольцевидной гранулемы. Как минимум 50% таких больных – дети или лица молодого возраста. Высыпания представлены папулами, сливающимися в крупные бляшки и имеющими пробку в центре, при надавливании на которую выделяется желатиноподобное содержимое; затем образуются корки и очаги с пупковидным вдавлением в центре. Позднее могут развиваться атрофические рубцы.
Диагностика
Диагноз кольцевидной гранулемы основывается на данных клинической картины, однако в ряде случаев (подозрение на диссеминированную и глубокую форму заболевания) необходимо патоморфологическое исследование биоптатов кожи.
При патоморфологическом исследовании в верхнем и среднем слоях дермы наблюдаются хронические инфильтраты и гранулематозное воспаление, очаги некробиоза соединительной ткани, окруженные частоколом гистиоцитов; гигантские многоядерные клетки. При перфорирующей форме наблюдаются очаги дегенерации коллагена под эпидермисом с проникновением некробиотических масс через эпидермис. В очагах, существующих продолжительное время, могут появляться многочисленные Т-лимфоциты и фибробласты. Воспалительный инфильтрат представлен в основном активированными Тh1-лимфоцитами. Туберкулоидная реакция гигантских клеток нетипична. Иногда на открытых воздействию солнца очагах кольцевидной гранулемы наблюдается дегенерация эластических волокон. Отложения IgG и СЗ вокруг кровеносных сосудов в дерме указывает на возможность развития иммунокомплексного васкулита.
По показаниям назначаются консультации других специалистов: терапевта (при назначении физиотерапевтического лечения обязательна), эндокринолога, инфекциониста, оториноларинголога, фтизиатра.
Дифференциальный диагноз
Дифференциальная диагностика кольцевидной гранулемы проводится с липоидным некробиозом, который развивается преимущественно у лиц среднего возраста, нередко имеющих нарушения углеводного обмена. При липоидном некробиозе высыпания локализуются преимущественно на голенях.
Мелкоузелковый саркоидоз характеризуется высыпаниями синюшно-буроватого цвета с локализацией на лице. Заболевание чаще возникает у взрослых. Характерен феномен запыленности при диаскопии. Типичные очаги кольцевидной гранулемы отсутствуют.
Для высыпаний при красном плоском лишае характерна полигональность, блеск и фиолетовый оттенок. Субъективно больных беспокоит выраженный зуд.
Также заболевание дифференцируют со стойкой возвышающейся эритемой, высыпания при которой чаще локализуются вокруг крупных суставов. Узелки более многочисленны, большего размера, имеют островоспалительный характер, более плотную консистенцию, без выраженной тенденции к кольцевидной группировке. Сыпь отличается большей стойкостью.
Ревматоидные узелки чаще локализуются в области крупных суставов, большей величины, залегают более глубоко, болезненны при надавливании. Характерны наличие артрита, изменения острофазных показателей крови, наличие общей симптоматики (слабость, недомогание, лихорадка).
Лечение
— регресс высыпаний;
— отсутствие рецидивов.
Общие замечания по терапии
При планировании терапии следует учесть тенденцию кольцевидной гранулемы к спонтанному разрешению. Примерно в 75% случаев очаги спонтанно регрессируют в течение 2 лет. Хотя частота рецидивов достигает 40%, новые очаги также могут исчезать самопроизвольно.
При необходимости проводят коррекцию углеводного обмена, лечение сопутствующей патологии (очагов хронической инфекции, туберкулеза, сахарного диабета).
Препаратами выбора при локализованной кольцевидной гранулеме являются топические глюкокортикостероиды. В случае диссеминированного поражения кожи вместе с топической терапией назначаются системные препараты или фототерапия.
Показания к госпитализации
Отсутствуют.
Схемы лечения
Медикаментозная терапия
Наружная терапия
1. Глюкокортикостероидные препараты (D) [1]:
— гидрокортизона 17-бутират, крем, мазь 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— алклометазона дипропионат, крем, мазь 0,05% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— бетаметазона дипропионат, крем, мазь 0,025%, 0,05% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— бетаметазона валерат, крем, мазь 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— метилпреднизолона ацепонат крем, мазь, эмульсия 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— мометазона фуроат, крем, мазь, лосьон 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— клобетазола пропионат, крем, мазь 0,05% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель.
Немедикаментозная терапия
Криотерапия (D) 1 раз в 7–10 дней, на каждый очаг по 3–5 процедур. При этом обрабатывают всю поверхность небольших очагов и активные края более крупных очагов (диаметром более 4 см). Возможны временные побочные эффекты (боль, образование пузыря и местный отек) и продолжительные осложнения (очаговая гипопигментация и периферическая гиперпигментация) [5].
Особые ситуации
Лечение беременных
Отсутствуют данные о лечении кольцевидной гранулемы у беременных. При возникновении подобных клинических ситуаций разрешены к использованию методы местной терапии:
1. Местное применение токоферола ацетата (витамин Е) (С) 2 раза в сутки, из них 1 раз под окклюзией, в течение 2 недель [7].
2. Криотерапия (D) 1 раз в 7–10 дней, на каждый очаг по 3–5 процедур [5].
Требования к результатам лечения
Разрешение высыпаний.
ПРОФИЛАКТИКА
Методов профилактики не существует.
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Кольцевидная гранулема»:
1. Зиганшин Олег Раисович – заведующий кафедрой дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, главный врач ГБУЗ «Челябинский областной клинический кожно-венерологический диспансер», профессор, доктор медицинских наук, г. Челябинск
2. Самцов Алексей Викторович – заведующий кафедрой кожных и венерических болезней ФГБВОУ ВПО «Военно-медицинская академия им С.М. Кирова», доктор медицинских наук, профессор, г. Санкт-Петербург.
3. Ковалев Юрий Николаевич – профессор кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, доктор медицинских наук, г. Челябинск
4. Лысенко Ольга Васильевна – профессор кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, доктор медицинских наук, г. Челябинск
5. Кудревич Юлия Валерьевна – доцент кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, кандидат медицинских наук, г. Челябинск
6. Летяева Ольга Ивановна – ассистент кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, кандидат медицинских наук, г. Челябинск
7. Вандышева Мария Александровна – ассистент кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, г. Челябинск
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для широкого обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.