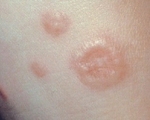
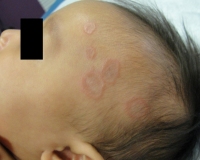
Чем лечить гранулему на пальце
Чем лечить гранулему на пальце
а) Пример из истории болезни. 20-летняя женщина во время визита к врачу для наблюдения за протеканием беременности пожаловалась на очаговое образование, возникшее у нее на губе. Она сообщила, что этот очаг слегка кровоточит, не причиняя боли. Был установлен диагноз пиогенной гранулемы (ПГ), удаление которой рекомендовано отложить до родоразрешения. После родов очаг не регрессировал спонтанно и был удален хирургическим путем.

б) Распространенность (эпидемиология):
• Распространенное приобретенное доброкачественное сосудистое неопластическое образование кожи и слизистых оболочек.
• Так как это образование по существу не является ни инфекционным, ни гранулематозным, его наиболее точное название дольчатая капиллярная гемангиома. Чаще всего пиогенная гранулема (ПГ) наблюдается у молодых взрослых и подростков, а также во время беременности (в 5% случаев всех беременностей).
• Сообщалось о выявлении пиогенной гранулемы (ПГ) в желудочно-кишечном тракте, гортани, на слизистой носа, конъюнктиве и роговице.
в) Этиология (причины), патогенез (патология):
• Этиология неизвестна. В качестве провоцирующих факторов предполагаются травма, инфекции или предшествующий дерматоз. Однако травмы в анамнезе отмечаются только в 25% случаев.
• Образование представлено плотным очагом пролиферации капилляров и фибробластной стромы, которая инфильтрирована полиморфноядерными лейкоцитами.
• Сообщалось о возникновении множественных пиогенных гранулем на ожоговых поверхностях, после приема контрацептивов, ингибиторов протеазы и местного лечения акне третиноином.
• Известно, что пиогенные гранулемы после беременности регрессируют. В одном из исследований в пиогенных гранулемах при беременности была обнаружена повышенная концентрация фактора роста эндотелия сосудов, после родов содержание этого фактора практически не определялось, отмечались апоптоз эндотелиальных клеток и регресс гранулемы.

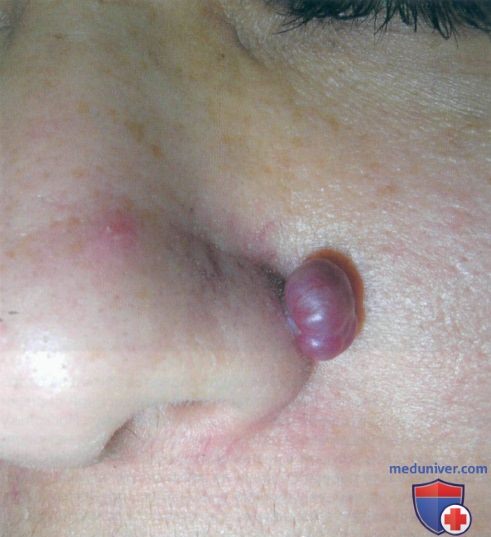


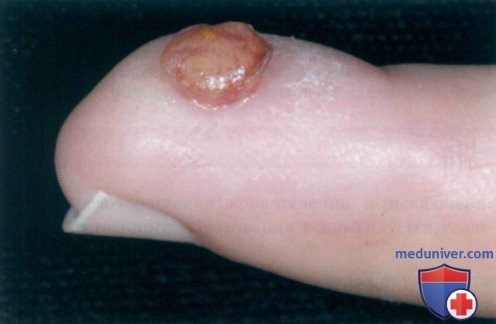
г) Клиника:
• Эритематозная куполообразная папула или узел, который слегка кровоточит, что в редких случаях приводит к анемии.
• Очаг склонен к изъязвлениям, формированию эрозий и корок.
• Размер пиогенной гранулемы (ПГ) варьирует от нескольких миллиметров до нескольких сантиметров (средняя величина составляет 6,5 мм).
• Очаг быстро растет и достигает максимального размера в течение нескольких недель.
• Наиболее распространенной картиной при дермато-скопии пиогенных гранулем (85%) является однородный красноватый участок, окруженный белым «воротничком».
д) Локализация пиогенных гранулем:
• Кожные пиогенные гранулемы чаще всего встречаются на голове и шее (особенно деснах и губах), на лице и конечностях, а также верхней части туловища.
• Пиогенная гранулема при беременности чаще всего наблюдается в полости рта на слизистой оболочке в области верхней челюсти.
е) Биопсия пиогенной гранулемы:
• Свежие очаги напоминают грануляционную ткань (многочисленные капилляры и венулы, эндотелиальные клетки которых направлены радиально к поверхности кожи; отечная строма, содержащая смешанный воспалительный инфильтрат).
• Зрелый очаг пиогенной гранулемы (ПГ) имеет фибромиксоидную строму, разделяющую очаговое образование на дольки. Наблюдается пролиферация капилляров с выраженными эндотелиальными клетками. Может отмечаться реэпителизация поверхности с периферическим гиперпластическим эпителиоидным «воротничком»; воспалительный инфильтрат выражен в меньшей степени. Эпидермис обычно эрозивный.
• Для регрессирующего очага пиогенной гранулемы (ПГ) характерен обширный фиброз.



ж) Дифференциальная диагностика пиогенной гранулемы. Пиогенную гранулему дифференцируют с рядом кожных злокачественных новообразований, включая атипичную фибромиксому, базальноклеточную карциному, саркому Калоши, кожные метастазы злокачественных новообразований, плоскоклеточную карциному и амеланотическую меланому.
Удаленную пиогенную гранулему необходимо обязательно направить на гистологическое исследование, чтобы исключить злокачественное новообразование.
и) Рекомендации пациентам с пиогенной гранулемой. Пациентам необходимо разъяснить, что для успешного лечения пиогенной гранулемы (ПГ) к врачу следует обращаться при первых же, замеченных ими, признаках рецидива.
к) Наблюдение пациента врачом. Наблюдение необходимо только в том случае, если гистологическое исследование не подтвердило наличие пиогенной гранулемы или если очаг рецидивирует.
Редактор: Искандер Милевски. Дата обновления публикации: 3.4.2021
Удаление пиогенной гранулемы в Москве. Стоимость
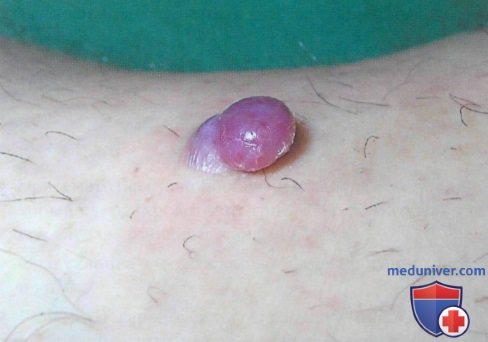
Синонимы – ботриомикома, телеангиоэктатическая гранулема, дольчатая капиллярная гемангиома. Образование обычно появляется на пальцах, стоп, ладоней. Реже – на туловище. Представляет собой опухоль, богатую кровеносными сосудами.
Развивается быстро. Именно быстрота роста нередко пугает, и возникают вопросы: что у меня? Причины появления? Насколько опасно в плане онкологии? Можно ли вылечить в домашних условиях народными средствами? Как быстро нужно идти к врачу? К какому специалисту обратиться? Можно ли вылечить без операции? Стоимость лечения? и другие.
Если Вы уже нашли ответы, предлагаем сразу записаться на приём.
Причины
Пусковым моментом бывает ссадина, царапина, укол (например, шипом растения). В большинстве ситуаций мелкие травмы не вызывают никаких последствий. Осаднения и царапины, точечные ранки обычно заживают в течение нескольких дней без всякого следа. Хотя и доказано, что появление новообразования связано с микротравмами, точные причины роста грануляций неизвестны. Не совсем понятно, почему в одних случаях маленькая ссадина быстро заживает без каких-либо осложнений, а в других происходит бурное разрастание грануляционной ткани. Некоторые ученые связывают развитие гранулем с высоким уровнем фактора роста эпителия в крови (именно этим явлением можно объяснить частое возникновение у беременных). Четкой связи с соблюдением гигиены также не прослеживается.
Симптомы – как выглядит? Как развивается? Диагностика
Обычно пиогенной гранулеме предшествует повреждение кожных покровов. Это может быть как явная ссадина, так и микротравма, которая может остаться незамеченной. Рана начинает заживать, но полностью не закрывается, и внезапно кожа на небольшом участке вокруг нее меняет цвет на синюшный, напоминая маленькую гематому. Очень быстро происходит изъязвление и на месте точечной ранки в течение 1 – 2 суток появляется опухоль, напоминающая цветную капусту, розового или темно-вишневого цвета. Она мокнущая, с кровянисто-гнойным отделяемым. На поверхности могут возникать эрозии, потом они покрываются корочками – фото ниже.
При осмотре капиллярную гемангиому приходится дифференцировать с меланомой, травмированными бородавками, раком кожи. Дополнительных методов исследования, как правило, не требуется – диагноз ставится на основании осмотра. В сомнительных случаях пациента направляют к онкологу-дерматологу для исключения злокачественного процесса.
Лечение в домашних условиях
Насколько опасна?
На самом деле все не так уж страшно. Ботриомикома не представляет угрозы для жизни. Она никогда не малигнизируется (не становится злокачественной), может только немного увеличиваться в размерах и доставлять бытовые неудобства.
Но! На нее могут быть похожи такие серьезные заболевания, как меланома и рак кожи. Разобраться в ситуации и поставить правильный диагноз может только врач.
Лечение (хирургическое, лазерное и радиоволновое)
Наиболее эффективно хирургическое иссечение. Под местной анестезией делают два небольших окаймляющих надреза, образование отсекают с небольшим фрагментом подлежащей подкожной клетчатки, проводят дополнительное выскабливание острой ложкой, промывают рану антисептиками и накладывают 1 – 2 шва – см. видео.
После удаления
Во всех случаях после операции назначают антибиотик, нужны перевязки (обычно пациент делает их сам). Швы снимают на 8 – 12 сутки (в зависимости от локализации и натяжения краев раны при ушивании).
Где удалить в Москве?
На рынке медицинских услуг есть много предложений. При этом все клиники пишут на своих сайтах, что именно они лечат «качественно, недорого, профессионально», предлагают различные акции. Как же разобраться во всем этом многообразии и попасть именно туда, где сделают корректное вмешательство?
Прежде всего, нужно найти врача, который хорошо разбирается в проблеме, имеет достаточный опыт работы, владеет всеми методами удаления. На цену нужно обращать меньше внимания. Прайс медучреждения зависит от политики его руководства, а не от умений конкретного доктора. Хорошего специалиста можно найти по отзывам в интернете, получить рекомендации от знакомых, которые уже у него были. Немаловажное значение имеет стаж работы, умение хирурга работать с радиоволновым и лазерным оборудованием (тогда возможен выбор из всех вариантов вмешательства).
Есть вариант обращения в районную поликлинику, где все будет сделано бесплатно, но это не всегда быстро (очередь на запись, придется сдавать множество анализов). Нет, также, гарантии качества – персонал госполиклиник сильно загружен, банально нет времени досконально разбираться в каждом пациенте, к тому же профессионалы высокого класса редко идут туда работать.
Преимущества доктора Ельшанского И. В.
Кольцевидная гранулема
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ КОЛЬЦЕВИДНОЙ ГРАНУЛЕМОЙ
Шифр по Международной классификации болезней МКБ-10
L92.0
ОПРЕДЕЛЕНИЕ
Кольцевидная гранулема – доброкачественное заболевание кожи, клинически проявляющееся кольцевидно расположенными папулами, а патоморфологически – гранулематозным воспалением.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Причина заболевания неизвестна. Предполагается полиэтиологичность дерматоза, при этом определенная роль отводится хронической инфекции (туберкулез, ревматизм, хронические инфекции респираторной системы), саркоидозу, эндокринным нарушениям, сахарному диабету (чаще при генерализованной форме заболевания), длительному приему лекарственных средств (витамин D). Иногда обнаруживают связь с аутоиммунным тиреоидитом. Провоцирующую роль в возникновении кольцевидной гранулемы может играть травма. Описана ассоциация кольцевидной гранулемы с проведением туберкулиновой кожной пробы и вакцинацией БЦЖ. Вирусные инфекции (ВИЧ-инфекция, вирус Эпштейна-Барр, вирус простого герпеса и вирус ветряной оспы) также могут способствовать развитию заболевания. Кольцевидная гранулема, ассоциированная с иммунодефицитом (ВИЧ-инфекция, состояние после трансплантации печени), чаще бывает генерализованной. В настоящее время рассматриваются следующие механизмы развития дерматоза:
1. Микроангиопатии, приводящие к деградации соединительной ткани.
2. Первичный дегенеративный процесс в соединительной ткани с ответной гранулематозной реакцией.
3. Лимфоцитарно-опосредованная иммунная реакция, активизирующая макрофаги.
Заболеваемость кольцевидной гранулемой оценивается в 0,1–0,4% от общего количества пациентов с дерматологической патологий.
Клиническая картина
Cимптомы, течение
С учетом клинической картины заболевания выделяют следующие формы заболевания:
— локализованная кольцевидная гранулема;
— глубокая (подкожная) кольцевидная гранулема;
— диссеминированная кольцевидная гранулема;
— перфорирующая кольцевидная гранулема.
Локализованная кольцевидная гранулема является самой распространенной формой заболевания и наблюдается преимущественно у детей (90% случаев заболевания) и лиц молодого возраста. Локализованная кольцевидная гранулема характеризуется появлением мелких (0,1–0,5 см в диаметре), плотных, гладких полушаровидных, слегка уплощенных блестящих дермальных узелков розоватого цвета или цвета нормальной кожи, расположенных в типичных случаях кольцевидно или группами в виде полукольца на тыльной поверхности кистей, стоп, голеней, предплечий (60% – на кистях и руках, 20% – на стопах и голенях). Реже встречается поражение периорбитальной области и волосистой части головы. Диаметр очагов постепенно увеличивается, составляя 1–5 см и более. В центральной части очага кожа нормальная или слегка синюшная. Периферический край очага составляют соприкасающиеся узелки. Субъективные ощущения отсутствуют. Очаги могут частично разрешаться или рецидивировать на том же месте. Эпидермис не поражается. При папулезной форме узелки располагаются изолированно друг от друга.
Глубокая кольцевидная гранулема характеризуется подкожным расположением узелков. Наблюдается практически исключительно у детей в возрасте до шести лет и проявляется в виде единичных или множественных глубоких дермальных или подкожных узелков на голенях, предплечьях, локтях, тыльной стороне кистей, пальцах и на волосистой части головы. Может поражаться также периорбитальная область, обычно верхнее веко. Узелки на конечностях обычно подвижные, хотя могут быть связаны с фасциями, на волосистой части головы – всегда плотно соединены с надкостницей. После проведенного хирургического лечения могут наблюдаться рецидивы.
Диссеминированная кольцевидная гранулема характеризуется множественными очагами высыпаний на различных участках тела. Эта форма встречается примерно у 15% больных кольцевидной гранулемой, редко у детей. Большинство больных находятся в возрасте старше 50 лет. По всему телу наблюдаются группы папул, узелков и пятен цвета кожи или фиолетового оттенка, но чаще всего поражаются дистальные участки конечностей и туловище. В этих случаях высыпания множественные, рассеянные или сливающиеся, что может придавать очагам сетчатый характер, но без значительной склонности к кольцевидному расположению. Отмечается полиморфизм высыпаний. Типичным признаком является симметричность. Эта форма заболевания имеет хроническое рецидивирующее течение, редко разрешается спонтанно и более резистентна к терапии, чем локализованная форма.
Перфорирующая кольцевидная гранулема составляет около 5% от всех случаев заболевания. Обычно наблюдается на тыльной стороне кистей или пальцев, но может быть просто травматическим вариантом локализованной кольцевидной гранулемы. Как минимум 50% таких больных – дети или лица молодого возраста. Высыпания представлены папулами, сливающимися в крупные бляшки и имеющими пробку в центре, при надавливании на которую выделяется желатиноподобное содержимое; затем образуются корки и очаги с пупковидным вдавлением в центре. Позднее могут развиваться атрофические рубцы.
Диагностика
Диагноз кольцевидной гранулемы основывается на данных клинической картины, однако в ряде случаев (подозрение на диссеминированную и глубокую форму заболевания) необходимо патоморфологическое исследование биоптатов кожи.
При патоморфологическом исследовании в верхнем и среднем слоях дермы наблюдаются хронические инфильтраты и гранулематозное воспаление, очаги некробиоза соединительной ткани, окруженные частоколом гистиоцитов; гигантские многоядерные клетки. При перфорирующей форме наблюдаются очаги дегенерации коллагена под эпидермисом с проникновением некробиотических масс через эпидермис. В очагах, существующих продолжительное время, могут появляться многочисленные Т-лимфоциты и фибробласты. Воспалительный инфильтрат представлен в основном активированными Тh1-лимфоцитами. Туберкулоидная реакция гигантских клеток нетипична. Иногда на открытых воздействию солнца очагах кольцевидной гранулемы наблюдается дегенерация эластических волокон. Отложения IgG и СЗ вокруг кровеносных сосудов в дерме указывает на возможность развития иммунокомплексного васкулита.
По показаниям назначаются консультации других специалистов: терапевта (при назначении физиотерапевтического лечения обязательна), эндокринолога, инфекциониста, оториноларинголога, фтизиатра.
Дифференциальный диагноз
Дифференциальная диагностика кольцевидной гранулемы проводится с липоидным некробиозом, который развивается преимущественно у лиц среднего возраста, нередко имеющих нарушения углеводного обмена. При липоидном некробиозе высыпания локализуются преимущественно на голенях.
Мелкоузелковый саркоидоз характеризуется высыпаниями синюшно-буроватого цвета с локализацией на лице. Заболевание чаще возникает у взрослых. Характерен феномен запыленности при диаскопии. Типичные очаги кольцевидной гранулемы отсутствуют.
Для высыпаний при красном плоском лишае характерна полигональность, блеск и фиолетовый оттенок. Субъективно больных беспокоит выраженный зуд.
Также заболевание дифференцируют со стойкой возвышающейся эритемой, высыпания при которой чаще локализуются вокруг крупных суставов. Узелки более многочисленны, большего размера, имеют островоспалительный характер, более плотную консистенцию, без выраженной тенденции к кольцевидной группировке. Сыпь отличается большей стойкостью.
Ревматоидные узелки чаще локализуются в области крупных суставов, большей величины, залегают более глубоко, болезненны при надавливании. Характерны наличие артрита, изменения острофазных показателей крови, наличие общей симптоматики (слабость, недомогание, лихорадка).
Лечение
— регресс высыпаний;
— отсутствие рецидивов.
Общие замечания по терапии
При планировании терапии следует учесть тенденцию кольцевидной гранулемы к спонтанному разрешению. Примерно в 75% случаев очаги спонтанно регрессируют в течение 2 лет. Хотя частота рецидивов достигает 40%, новые очаги также могут исчезать самопроизвольно.
При необходимости проводят коррекцию углеводного обмена, лечение сопутствующей патологии (очагов хронической инфекции, туберкулеза, сахарного диабета).
Препаратами выбора при локализованной кольцевидной гранулеме являются топические глюкокортикостероиды. В случае диссеминированного поражения кожи вместе с топической терапией назначаются системные препараты или фототерапия.
Показания к госпитализации
Отсутствуют.
Схемы лечения
Медикаментозная терапия
Наружная терапия
1. Глюкокортикостероидные препараты (D) [1]:
— гидрокортизона 17-бутират, крем, мазь 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— алклометазона дипропионат, крем, мазь 0,05% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— бетаметазона дипропионат, крем, мазь 0,025%, 0,05% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— бетаметазона валерат, крем, мазь 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— метилпреднизолона ацепонат крем, мазь, эмульсия 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— мометазона фуроат, крем, мазь, лосьон 0,1% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель
или
— клобетазола пропионат, крем, мазь 0,05% 1 раз в сутки вечером в течение 14 дней, далее 1 раз в 2 дня в течение 2–3 недель.
Немедикаментозная терапия
Криотерапия (D) 1 раз в 7–10 дней, на каждый очаг по 3–5 процедур. При этом обрабатывают всю поверхность небольших очагов и активные края более крупных очагов (диаметром более 4 см). Возможны временные побочные эффекты (боль, образование пузыря и местный отек) и продолжительные осложнения (очаговая гипопигментация и периферическая гиперпигментация) [5].
Особые ситуации
Лечение беременных
Отсутствуют данные о лечении кольцевидной гранулемы у беременных. При возникновении подобных клинических ситуаций разрешены к использованию методы местной терапии:
1. Местное применение токоферола ацетата (витамин Е) (С) 2 раза в сутки, из них 1 раз под окклюзией, в течение 2 недель [7].
2. Криотерапия (D) 1 раз в 7–10 дней, на каждый очаг по 3–5 процедур [5].
Требования к результатам лечения
Разрешение высыпаний.
ПРОФИЛАКТИКА
Методов профилактики не существует.
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Кольцевидная гранулема»:
1. Зиганшин Олег Раисович – заведующий кафедрой дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, главный врач ГБУЗ «Челябинский областной клинический кожно-венерологический диспансер», профессор, доктор медицинских наук, г. Челябинск
2. Самцов Алексей Викторович – заведующий кафедрой кожных и венерических болезней ФГБВОУ ВПО «Военно-медицинская академия им С.М. Кирова», доктор медицинских наук, профессор, г. Санкт-Петербург.
3. Ковалев Юрий Николаевич – профессор кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, доктор медицинских наук, г. Челябинск
4. Лысенко Ольга Васильевна – профессор кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, доктор медицинских наук, г. Челябинск
5. Кудревич Юлия Валерьевна – доцент кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, кандидат медицинских наук, г. Челябинск
6. Летяева Ольга Ивановна – ассистент кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, кандидат медицинских наук, г. Челябинск
7. Вандышева Мария Александровна – ассистент кафедры дерматовенерологии ГБОУ «Южно-Уральский государственный медицинский университет» Минздрава России, г. Челябинск
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для широкого обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Заболевание пиогенная гранулема: причины, диагностика, лечение
Автор:
Рецензент:
Терапевт, ревматолог, кардиолог
Лечение гранулемы: клинические рекомендации
Гранулема – небольшое ограниченное узловое скопление грануляций в ткани, развивающееся в ответ на хронический воспалительный процесс или присутствие инородного тела. Причины образования гранулемы – различные инфекционные и неинфекционные агенты. В некоторых случаях этиология заболевания неизвестна. Послеоперационная гранулема представляет собой уплотнение (узелок) на поверхности или в толще рубца. Чаще всего ее образование – это реакция на инородное тело (нерассасывающийся шовный материал). При гнойной гранулеме возникают боль, повышение температуры тела, гиперемия в области уплотнения.
Эозинофильная гранулема
Этим термином обозначают патологию неясной этиологии, характеризующуюся интенсивной пролиферацией ретикулогистиоцитарных элементов с образованием в костях инфильтратов.
Обычно поражаются кости:
Заболевание развивается медленно. Первые симптомы эозинофильной гранулемы – припухлость и болезненность в очаге поражения. В дальнейшем возможны спонтанные переломы.
У детей отмечаются случаи самопроизвольной стабилизации и регресса процесса (вплоть до полного выздоровления). При необходимости лечения гранулемы назначают глюкокортикостероиды (местно и/или парентерально), проводят ПУВА-терапию.
Заболевание пиогенная гранулема
Пиогенные гранулемы – сосудистые узелки красного цвета с влажной или покрытой корками поверхностью. Размер образований обычно не превышает 20 мм в диаметре. Эпидермис, покрывающий сосудистые узелки, достаточно тонкий, поэтому «болячка» легко кровоточит. Во время беременности образования иногда разрастаются (так называемая опухоль десен беременных, или телеангиэктатический эпулис).
Заболевание пиогенная гранулема диагностируется так: проводят иссечение ткани с последующим гистологическим исследованием. Лечение заключается в удалении (иссечении или кюретаже) и электрокоагуляции. Возможны рецидивы заболевания. Подробнее о патологии читайте на нашем сайте https://www.dobrobut.com
Как вылечить гранулему у ребенка
Причины кольцевидных гранулем у детей неизвестны. Ученые полагают, что в формировании заболевания участвуют клеточные иммунные реакции четвертого типа и патологии тканевых моноцитов. Иногда клинические проявления болезни наблюдаются после длительной инсоляции, укусов насекомых, травм, вакцинации.
Развитие кольцевидной гранулемы – это доброкачественный процесс, характеризующийся образованием узелков или папул, которые формируют своеобразное кольцо вокруг участков неизмененной кожи. Высыпания желтовато-коричневого, телесного или голубоватого цвета расположены в виде единичных или множественных очагов. Характерная локализация – тыльная поверхность кистей, стоп. Очаги поражения могут сливаться, образуя кольца.
У детей часто наблюдается спонтанный регресс высыпаний. Если процесс распространенный или высыпания беспокоят (возникают зуд, боль) – назначают лечение. Вылечить гранулему у ребенка можно с помощью мазей с кортикостероидами и внутриочагового введения гормональных препаратов. Также успешно применяются ПУВА-терапия, импульсный лазер.
Гранулема на корне зуба
Периапикальные и апикальные гранулемы – те, которые развиваются на верхушке корня зуба или вокруг него. Они состоят из пролиферирующей массы грануляционной ткани, населенной бактериями. Формирование «зубных» гранулем – это попытка организма остановить распространение инфекционного процесса из зубов на другие органы и ткани.
Периапикальные гранулемы растут медленно. Они могут достигать нескольких сантиметров в диаметре. Небольшие образования (несколько миллиметров в диаметре) не имеют четко определенных границ, а потому их трудно идентифицировать. Обычно периапикальные гранулемы не «выдают» себя какими-либо симптомами. Лишь присоединившаяся вторичная инфекция может спровоцировать развитие боли.
Гранулема верхушки корня зуба – проявление верхушечного периодонтита с образованием грануляционной ткани. Основной фактор формирования гранулемы на корне зуба – бактериальная инфекция. Вокруг гранулемы образуется капсула из коллагеновых волокон. При удалении зуба мешковидное образование обычно извлекают вместе с зубом.
Удаление гранулемы на корне зуба проводят путем апикальной резекции. К сожалению, ее единственной альтернативой является удаление зуба.
Лечение КОЛЬЦЕВИДНОЙ ГРАНУЛЕМЫ – Рекомендации Британской ассоциации дерматологов (перевод и адаптация проф. Святенко)
Какова цель этой статьи?
Эта статья была написана, чтобы помочь Вам больше узнать о кольцевидной гранулеме. Она расскажет Вам, что это такое, что ее вызывает, что можно сделать по этому поводу, и где Вы можете узнать об этом больше.
Что такое кольцевидная гранулема?
Кольцевидная гранулема – редкое состояние кожи, которое чаще поражает детей и молодых людей, но может возникать у людей любого возраста. Вдвое чаще встречается у женщин, чем у мужчин. Причина этого неизвестна.
Она обычно представляет собой группу небольших твердых узелков на коже, которые сливаются в характерные кольцеобразные (кольцевые) участки. Они обычно встречаются только на одном или двух участках тела, часто поражая костные области, такие как тыльная часть рук, ноги, локти или лодыжки.
Что вызывает кольцевидную гранулему?
Кольцевидная гранулема вызвана воспалением в глубоком слое кожи. Причина, по которой происходит эта реакция, неизвестна.
Кольцевидная гранулема безвредна, не влияет на общее состояние здоровья, не является инфекционной или заразной и не обусловлена аллергией. Некоторые типы кольцевидной гранулемы бывают связаны с диабетом, но крайне редко.
Является ли кольцевидная гранулема наследственной?
Каковы симптомы кольцевидной гранулемы?
В большинстве случаев кольцевидная гранулема не имеет никаких симптомов или может вызывать легкий зуд. На ощупь кожа может быть истонченной.
Как выглядит кольцевидная гранулема?
Существует несколько типов кольцевидной гранулемы. Наиболее распространенной является локализованная (типичная) кольцевидная гранулема.
Она характеризуется телесными, розовыми или фиолетовыми пятнами, узелками которые обычно появляются только на одном или двух участках тела. Папулы (узелки) могут появляться в любом месте, но обычно развиваются на костных участках, таких как задняя часть рук, ноги, локти или колени. Лицо, как правило, не поражается. Обычно кольца бывают небольшие по размеру, а затем медленно растут до 2,5-5 см в диаметре.
По мере увеличения они становятся более плоскими, а иногда более фиолетовыми по цвету, а затем постепенно исчезают. Иногда кольцевидная гранулема может развиться в более распространенную сыпь, называемую диссеминированной кольцевидной гранулемой, но это происходит менее чем в 1 из 10 случаев.
Как можно диагностировать гранулему?
Диагноз кольцевидной гранулемы ставится по характерному внешнему виду кожи. В некоторых случаях, особенно в менее распространенных типах, можно взять биопсию кожи (иссечение небольшого образца кожи под местной анестезией) и посмотреть под микроскопом в лаборатории, чтобы поставить диагноз. Также может быть проведен анализ крови на сахар.
Можно ли вылечить гранулему?
Нет, но более чем в половине случаев, она очистится в течение двух лет. Однако это невозможно точно предсказать в каждом конкретном случае.
Как можно лечить гранулему?
К сожалению, нет эффективного лечения.
Решение обычно принимается в зависимости от подтипа кольцевидной гранулемы. Поскольку локализованная (типичная) кольцевидная гранулема ограничена только несколькими местами и имеет тенденцию к самопроизвольному улучшению со временем, лечение обычно не требуется.
Стероидное лечение
Криотерапия
Доказательства лечения обобщенной кольцевидной гранулемы ограничены, поскольку нет идеального лечения. Сообщалось, что в отдельных случаях помогает лечение ультрафиолетовыми лучами и мощными лекарствами, такими как стероидные таблетки, антибиотики, противомалярийные препараты, изотретиноин, циклоспорин и дапсон, но для подавляющего большинства пациентов использование этих препаратов не оправдывает пользы в снятии симптомов кольцевидной гранулемы, поскольку все они имеют значительные побочные эффекты.
Самостоятельный уход
Вы не можете сделать многое для того, чтобы повлиять на развитие кольцевидной гранулемы. В настоящее время нет данных о том, оказывает ли влияние диета. Средства маскировки кожи могут помочь скрыть поврежденные участки.
Будьте здоровы и привлекательны!
Обращайтесь только к профессионалам.
Используйте при изучении информации о вашей проблеме только данные доказательной медицины, такие, как приведены в этой статье.
Места локализации и причины развития пиогенной гранулемы
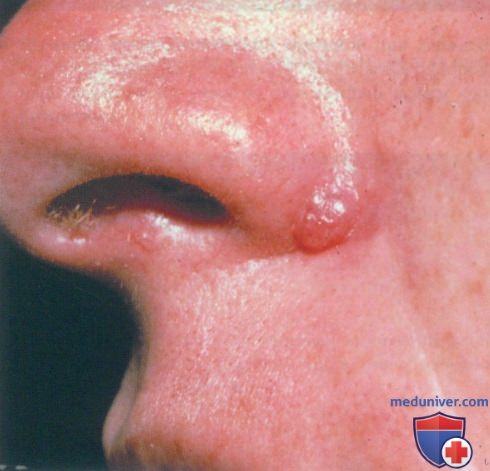
Пиогенная гранулема (ботриомикома, грануляционная гемангиома) − это распространенное доброкачественные образование, которое часто проявляется в виде быстро растущей папулы красного цвета на коже или во рту. Состоит из кровеносных сосудов, обильно кровоточит, может возникнуть на месте легкой травмы. Места локализации и причины развития пиогенной гранулемы сегодня хорошо изучены.
У кого чаще всего появляется пиогенная гранулема?
Когда у беременной женщины возникает пиогенная гранулема, ее иногда называют «опухолью беременности» (granuloma gravidarum).
Места локализации болезни
Наиболее распространенные места возникновения грануляционных гемангиом:
Как правило, ботриомикома проявляется в виде красной выпуклости, которая быстро увеличивается в течение нескольких недель. В среднем новообразования имеют диаметр около 5–10 мм. Они легко кровоточат и в некоторых случаях могут быть болезненными. Очень редко в одном и том же месте одновременно может развиться более одного очага сосудистой гранулемы.
Диагностика
Для подтверждения диагноза врач может назначить биопсию кожи. Процедура включает в себя:
Грануляционные гемангиомы, которые развиваются у беременных, часто рассасываются после родов. Образования, появление которых связано с приемом лекарственных препаратов, обычно уменьшаются и со временем вовсе исчезают, после прекращения приема или снижения дозировки. В этих случаях терапия может и не назначаться.
Методы лечения
Хотя пиогенная гранулема является доброкачественным новообразованием, ее часто удаляют из-за склонности к кровотечению и неприятного внешнего вида. Однако она может исчезнуть и без вмешательства.
Распространенные способы удаления пиогенной гранулемы:
Нитрат серебра используется в качестве химического средства для герметизации кровеносных сосудов, которые составляют поражение.
Приблизительно 40% ботриомиком возвращаются после терапии, особенно те поражения, которые расположены на туловище у подростков и молодых людей. Рецидивирующие уплотнения лучше удалять хирургическим путем.
Можно ли применять Акриол Про при лечении пиогенных гранулем?
Кольцевидная гранулема
Кольцевидная гранулема — это хроническое доброкачественное поражение кожи, которое имеет невыясненный этиопатогенез. Заболевание проявляется кольцевидными высыпаниями на коже, которые состоят из плотных багровых или кирпично-красных узелков, может протекать в локализованной, генерализованной или атипичной форме. Для диагностики состояния требуется тщательный клинический осмотр, гистологическое исследование биоптатов пораженных участков, расширенное лабораторное обследование. Лечение включает топические кортикостероиды, ретиноиды, иммуносупрессоры, аппаратные методы фракционного фототермолиза, криодеструкции.
МКБ-10
Общие сведения
Болезнь впервые описана английским ученым Т. Фоксом. В дерматологии отсутствуют масштабные исследования этого заболевания, поэтому частота встречаемости точно не установлена, и схемы лечения еще не разработаны окончательно. Женщины болеют в 2-2,5 раза чаще. Существует два возрастных пика заболеваемости: локализованная форма кольцевидной гранулемы типична для молодых больных до 30 лет, причем в большинстве случаев она имеет благоприятное течение, а распространенная форма возникает у людей старше 50 лет, сочетается с другими соматическими патологиями, с трудом поддается терапии.
Причины
В современной дерматологии до сих пор не определены точные этиологические факторы развития болезни. Ранее считалось, что патология носит идиопатический характер, однако новые исследования доказывают участие различных эндогенных нарушений здоровья и экзогенных факторов в механизме ее развития. На сегодня описаны следующие группы триггеров, специфичных для кольцевидной гранулемы:
Патогенез
Механизм развития кольцевидной гранулемы объясняется типичной реакцией гиперчувствительности замедленного типа, которая возникает идиопатически в ответ на действие неизвестных антигенов. В патогенезе важная роль отводится антигенпрезентирующим макрофагам, дендритным клеткам. Все клеточные элементы обеспечивают фагоцитоз антигена и его презентацию Т-лимфоцитам, что завершается пролиферацией антигенчувствительных клонов Th1.
При патоморфологическом исследовании в очаге кожного поражения определяются Th1-лимфоциты, повышенный уровень провоспалительных агентов: гамма-интерферона, фактора некроза опухолей, интерлейкинов второго и четвертого типов. Этот процесс завершается ограниченной дегенерацией коллагеновых волокон дермы, что отличает патологию от диффузного липоидного некробиоза.
Учитывая гистологическую картину, выделяют два варианта кольцевидной гранулемы: интерстициальный и палисадниковый. При интерстициальном типе заболевания между волокнами дермы формируются скопления муцина и гистиоцитов. Для палисадникового варианта дерматоза типичны гранулематозные инфильтраты в сосочковом слое дермы, в центре которых определяются скопления лейкоцитарных клеток в виде частокола.
Симптомы кольцевидной гранулемы
Локализованная форма
Такой вид патологии обычно встречается в практике дерматолога. Повреждение кожи представлено одним или несколькими округлыми очагами диаметром 1-5 см, края которых возвышаются над поверхностью кожи. Они состоят из тесно расположенных узелков розового либо синюшного оттенка. Центральная часть очагов представлена слегка пигментированной кожей. Очаги склонны к периферическому росту.
Для локализованной формы дерматоза характерно отсутствие шелушения и других вторичных элементов сыпи. Высыпания располагаются на тыльной стороне кистей, разгибательных поверхностях локтевых и коленных суставов, спереди голеней. Типично поражение мест, которые подвергаются хронической травматизации, имеют минимальный слой подкожной клетчатки. Кольцевидная гранулема не сопровождается зудом, болью или другими дискомфортными ощущениями. Хорошо поддается традиционным схемам лечения.
Генерализованная форма
Диссеминированный вариант болезни диагностирует у 8,9% больных. Средний возраст пациентов поражения кожи составляет 52 года. Состояние проявляется множественными изолированными или сливающимися высыпаниями, которые преимущественно размещаются на шее, туловище, ладонях и подошвах. Сыпь имеет вид узелков синюшного, желто-коричневого или телесного цвета, которые сопровождаются кожным зудом.
Подкожная форма
Данный вид патологии характерен для детского возраста, хотя описано несколько случаев дерматоза у взрослых. На кожных покровах возникают плотные безболезненные узлы не более 4 см в диаметре. Они преимущественно расположены на волосистой части головы, в периорбитальной зоне, на нижних конечностях — в области ягодиц, передневнутренней поверхности голеней, тыльной стороны стопы. Эти элементы подобны ревматоидным узелкам.
Перфорирующая форма
Редко встречающийся и наиболее опасный вариант патологии, который преимущественно выявляется у жителей Гавайских островов. Очаги дерматоза локализованы на тыле кистей, туловище, нижних конечностях. Высыпания представлены милиарными или лентикулярными папулами с пупковидным вдавлением в центральной части, которые могут вскрываться с выделением желатинообразной жидкости. После заживления элементов остаются атрофические рубцы.
Пятнистая форма
Такая разновидность кольцевидной гранулемы наиболее характерна для женщин старше 40 лет. Кожные элементы покрывают туловище, конечности, изредка дерматоз приобретает генерализованный характер. Больные замечают пятна красного, кирпичного или синюшного цвета с однородной окраской, которые не болят и не зудят, доставляют только эстетический дискомфорт.
Осложнения
Хотя кольцевидная гранулема является доброкачественным заболеванием, она может обусловить негативные последствия. Наиболее тяжело протекает генерализованный вариант дерматоза, лечение которого затруднено даже при использовании современных аппаратных методик. К тому же многие пациенты в течение нескольких месяцев или лет после прохождения терапевтического курса сталкиваются с рецидивами высыпаний.
Поскольку у страдающих кольцевидной гранулемой поражение распространяется на глубокие участки дермы, заживление крупных очагов дерматоза может происходить через стадию образования рубца. На кожном покрове пациентов появляются неэстетичные ярко-розовые шрамы, которые спустя 3-4 месяца заметно светлеют, а затем на протяжении полугода приобретают плотную структуру и окончательный вид.
Неэстетичные кожные проявления кольцевидной гранулемы не влияют на общее состояние здоровья, не вызывают системных осложнений. Необходимость своевременного обращения к врачу в большей степени продиктована важностью дифференциальной диагностики и исключения более опасных видов дерматозов, которые по клиническим признакам могут быть похожи на гранулему.
Диагностика
В типичных случаях постановка диагноза кольцевидной гранулемы выполняется врачом-дерматологом на основании данных клинического осмотра и сбора детального анамнеза. Поскольку для дерматоза характерен полиморфизм симптоматики, своевременное выявление патологии часто затруднено. Для подтверждения диагноза и начала лечения используются следующие методы исследования:
Дифференциальная диагностика
При атипичных клинических вариантах необходимо произвести дифференциальную диагностику с инфекционными поражениями кожи (туберкулезная лепра, бугорковый сифилис), другими хроническими дерматозами (стойкой возвышающейся эритемой, кольцевидной формой липоидного некробиоза). Также требуется исключить мелкоузловой саркоидоз, ревматические узелки.
Лечение кольцевидной гранулемы
Медикаментозная терапия
Четкие клинические протоколы лечения кольцевидной гранулемы не разработаны. У детей дерматоз в основном регрессирует самостоятельно, взрослым, как правило, требуется специфическая терапия. Лечение подбирается врачом индивидуально с учетом клинической формы болезни, размеров и локализации высыпаний, степени эстетического дискомфорта. Используются следующие группы препаратов:
Немедикаментозное лечение
Перспективным направлением лечения патологии считается фракционный фототермолиз. Лечение основано на обработке кожных элементов микролучами эрбиевого лазера, которые вызывают ограниченное разрушение клеток (микротермические лечебные зоны). Локальное воздействие запускает процессы регенерации здоровой кожи, способствует уменьшению или полному исчезновению высыпаний.
Чтобы ликвидировать большие очаги кольцевидной гранулемы, на открытых частях тела может быть показано малоинвазивное лечение. Для устранения косметического дефекта назначается лечение методами лазеродеструкции, криотерапии. Подобные методики проводятся только после курса консервативного лечения и спустя определенное время после диагностики болезни, поскольку не исключено самопроизвольное разрешение высыпаний.
Прогноз и профилактика
Комплексное лечение локализованной кольцевидной гранулемы способствует регрессу дермальных воспалительных очагов, поэтому прогноз для пациентов с данной формой патологии благоприятный. При генерализованном варианте дерматоза и редких формах гранулематозного поражения прогноз сомнительный, поскольку лечение не всегда эффективно, а вероятность рецидива составляет около 40%.
В профилактике болезни на первое место ставится своевременное выявление и лечение эндокринной патологии, системных заболеваний соединительной ткани, злокачественных опухолей. Рекомендуется избегать длительного пребывания на солнце в полуденные часы, а в периоды повышенной активности ультрафиолетовых лучей стоит использовать качественные солнцезащитные средства.
Гранулема зуба
Гранулема зуба — это воспалительное образование на верхушке корня. Оно представляет собой разрастание грануляционной ткани. Гранулема формируется в результате действия защитных механизмов, при которых организм локализует очаг инфекции и стремится изолировать его от остальных тканей. По МКБ-10 болезни присвоен код К04.5.
Обычно гранулема образуется на фоне воспаления нервно-сосудистого пучка — пульпы. При отсутствии лечения пульпита воспаляется ее корневая часть, а инфекция выходит за пределы зуба, в околокорневые ткани. В результате формируется своего рода мешочек, заполненный продуктами распада погибших клеток.
Гранулемой считается образование размером до 0,5 см, но оно может расти, при этом по мере увеличения трансформируется в кистогранулему, размер которой достигает 1 см. При диаметре более 10 мм мы говорим о кисте корня зуба. В гранулеме нет полости, это участок тканей, окруженный капсулой. За счет последней гранулема прочно прикрепляется к верхушке корня зуба.
Причины развития патологии
Есть две причины развития гранулем на корне зуба.
1. Невылеченный пульпит. Развитие кариеса приводит к появлению глубокой полости в зубе. Патогенные микроорганизмы попадают в пульпу, она воспаляется, появляется сильная боль. Отсутствие врачебной помощи приводит к постепенному отмиранию пульпы. Бактерии проникают за пределы зуба через корневые каналы. У верхушки корня появляется очаг воспаления. Мы говорим о периодонтите.
Глубокая кариозная полость в этом случае наблюдается не всегда. Воспаление может развиваться внутри, при появлении вторичного кариеса под пломбой.
2. Некачественное эндодонтическое лечение. Гранулема может развиваться у корня зуба, в котором раньше проводилось пломбирование каналов корня. Обычно наблюдается недопломбирование: врач заполнил каналы материалом не до конца. В оставшихся пустотах развиваются болезнетворные бактерии, а окружающие корень ткани реагируют воспалением.
Эти причины вызывают большую часть случаев образования гранулемы. Но есть и другие, менее распространенные:
некачественное ортодонтическое лечение;
перенесенная травма зуба;
другие воспалительные заболевания — тонзиллит, абсцесс и др.
В последнем случае инфекция попадает в ткани с током крови или лимфы.
Симптомы гранулемы и осложнения
Симптомы гранулемы зуба неспецифичны. Часто пациент не подозревает о заболевании, поскольку признаки могут отсутствовать вовсе. Обычно зуб не беспокоит, но периодически возникает умеренная боль при надкусывании, употреблении горячих напитков или пищи. Такие симптомы свойственны всем формам периодонтита.
Стоит отметить, что время от времени заболевание может обостряться. Например, при переохлаждении, инфекционном заболевании, перенесенной операции — во всех случаях, когда снижаются защитные силы организма. При обострении появляются следующие симптомы:
острые боли, усиливающиеся при надкусывании, плотном смыкании челюстей;
отечность десны в проекции верхушки корня;
боль в десне при касании.
Обострение может проходить самостоятельно, а болезнь возвращается в хроническую форму. Но иногда воспаление развивается до появления гнойного содержимого в тканях — периостита или флюса.
Воспаление может стать причиной резорбции или рассасывания участка костной ткани челюсти. Появление гнойных осложнений опасно своими последствиями: от утраты зуба и поражения окружающих единиц до расплавления тканей и сепсиса. Поэтому важно получить своевременную помощь врача. Лечением гранулем зуба занимается стоматолог-терапевт, а если потребуется удаление, нужно обратиться к стоматологу-хирургу.
Особенности диагностики
Гранулематозное воспаление можно обнаружить только на рентгеновском снимке. Оно имеет вид затемнения у верхушки корня. Стоматолог проведет осмотр и ряд проб, после чего направит на прицельный снимок зуба. Снимок поможет не только поставить точный диагноз, но и увидеть размеры гранулемы, дифференцировать ее с другими формами периодонтита.
Консервативное лечение
При гранулемах чаще используется консервативное лечение. Оно состоит в механической обработке каналов корня. После этого они пломбируются временным лечебным материалом — пастами на основе гидроокиси кальция. Через 2−3 недели можно выполнить контрольный снимок, и если воспаление ликвидировано, каналы пломбируют постоянным материалом — гуттаперчей. На коронку зуба ставится новая постоянная пломба.
Есть две тактики лечения в зависимости от исходного состояния зуба.
1. Лечение гранулемы зуба, в котором не запломбированы каналы корня. В этом случае лечение предусматривает следующие этапы:
удаление кариозных тканей, старой пломбы на коронке, если она есть;
механическая обработка каналов — с помощью специальных инструментов они расширяются, сглаживаются стенки;
антисептическая обработка каналов.
Дальнейшие действия зависят от размеров гранулемы. Если она маленькая, до 3 мм, допускается одновременное пломбирование. Если образование больше 3 мм, то каналы корня пломбируются временной пастой. Она помогает гранулеме уменьшиться или исчезнуть полностью.
Ходить с временным материалом придется не больше 3 недель. По окончании срока врач направит на повторный рентгеновский снимок, и если увидит положительную динамику, пломбирует корневые каналы постоянным материалом. Также проводится восстановление коронки зуба.
2. Лечение зуба, в котором уже запломбированы корневые каналы. В этом случае врач сначала удалит старый материал. Если на зубе стоит коронка, она подлежит снятию. Каналы корня должны быть перепломбированы, а тактика лечения соответствует вышеописанной: иногда требуется установка временной лечебной пломбы.
Хирургическое лечение
Хирургическое лечение гранулемы зуба может потребоваться только в нескольких случаях:
непроходимость каналов корня — сложная, извилистая структура, слишком тонкие, узкие каналы;
невозможность распломбирования каналов;
наличие штифта в канале корня — попытки удаления могут стать причиной травмы;
нежелание пациента снимать коронку.
Многие пациенты предпочитают удаление гранулемы потому, что не хотят прибегать к долгому лечению и снимать хорошую коронку. В таком случае проводится операция резекции верхушки — часть корня удаляется вместе с гранулемой через небольшой разрез десны. Реже используется гемисекция — удаление одного корня многокорневого зуба вместе с частью коронки. В этом случае потребуется дальнейшее восстановление коронковой части зуба с помощью протеза.
В редких случаях зуб с гранулемой сохранять нецелесообразно. Например, если коронка сильно разрушена и ее нельзя восстановить. В этом случае врач, удаляя зуб, обязательно извлекает гранулему из лунки, чтобы не допустить развитие воспаления.
Если на фоне гранулемы развились гнойные осложнения, важно получить помощь врача незамедлительно. Специалист окажет первую помощь: снимет острую боль с помощью вскрытия зуба. Ранее запломбированные каналы вскрываются, через них впоследствии выводится гнойное содержимое. В этом случае облегчение наступает моментально.
Если появился сильный отек десны или щеки, это может быть связано с выходом воспалительного содержимого под надкостницу или слизистую оболочку полости рта. В этом случае выполняется небольшой разрез для выведения гноя. Дальнейшее лечение возможно только после купирования острых симптомов. Также потребуется медикаментозная терапия — врач назначит курс антибиотиков. Принимать их самостоятельно не стоит. Тем более бессмысленно лечиться только антибиотиками в надежде на то, что воспаление пройдет — они не способны устранить очаг заболевания и даже уменьшить его, важно принятие местных мер для ликвидации воспалительного процесса.
Особенности профилактики
Главным условием профилактики гранулем зуба является своевременная помощь стоматолога при появлении кариеса. Не стоит допускать сильного разрушения зуба, развития пульпита. Околокорневые ткани здоровы до тех пор, пока не воспаляется пульпа. Поэтому при появлении симптомов кариеса или пульпита важно срочно обратиться к врачу.
Эндодонтическое лечение также повышает вероятность развития периодонтита. Поэтому лучше ликвидировать кариес на ранних стадиях и не допускать необходимости пломбировки каналов корня. Если без этого не обойтись, важно внимательно выбирать стоматологическую клинику — профессионализм специалиста поможет исключить возможные ошибки и предупредить осложнения.