Чем лечить кашель при аденоидите
Причины, симптомы, диагностика и лечение аденоидита
Аденоидит или ретроназальная ангина — острое воспаление глоточной миндалины. Правильное диагностика и лечение аденоидита.
Аденоидит — это воспаление носоглоточных миндалин (аденоидов). Болезнь чаще встречается у детей. По мере взросления ребенка аденоиды атрофируются. В норме примерно к 20 годам от них не остается и следа. Острый аденоидит сопровождается рядом осложнений, ухудшающих качество жизни ребенка. Такая патология требует своевременной терапии.
Причины и факторы риска
Среди причин появления аденоидита и факторов риска можно выделить 1 :
предрасположенность к частым простудным заболеваниям;
частое переохлаждение организма;
сниженный иммунный статус;
частые обострения хронических заболеваний;
частый контакт с другими больными (пребывание в инфекционном стационаре);
недостаток витаминов и других полезных микронутриентов в рационе питания;
индивидуальные особенности анатомического строения.
В особой группе риска находятся дети, склонные к аллергическим реакциям. Аденоидные вегетации прогрессируют при постоянном отеке тканей и слизистых оболочек. А при вторичном присоединении патогенной флоры ребенок вероятнее всего заболевает аденоидитом.
У детей в период полового созревания причины заболевания связаны с анатомическими особенностями верхних дыхательных путей и не полностью сформированной иммунной системой.
Формы заболевания и классификация
По продолжительности воспаления аденоидных вегетаций различают 3 формы патологии: острый, подострый и хронический аденоидит. 2 В зависимости от возбудителя воспалительный процесс в аденоидах делят на: вирусный, бактериальный, паразитарный и неинфекционный. Также отдельно выделяют аллергический и гнойный аденоидит.
Стадии аденоидита
У аденоидита есть 3 стадии развития:
I стадия — у ребенка появляется дискомфорт и проблемы с дыханием только во время сна по ночам;
II стадия — ребенок храпит по ночам, дышит ртом, а дискомфорт испытывает круглые сутки;
III стадия — аденоидные вегетации разрастаются настолько, что дышать через нос физиологически невозможно.
Аденоидные разращения способны приводить к полной обтурации (закупорке) носоглотки с невозможностью носового дыхания.
Симптомы
Воспаление аденоидов приводит к появлению следующих симптомов 3 :
нарушается нормальное дыхание;
повышается температура тела на протяжении длительного времени (до 37-37,5 о С);
из носовых ходов выделяется много слизи, со временем выделения становятся гнойными;
если ребенок спит на спине, то чаще всего издает храп;
уши закладывает, а острота слуха снижается;
избыток слизи стекает по задней стенке носоглотки, провоцируя сухой кашель;
горло становится гиперемированным (красным), болезненным и появляется ощущение «комка».
Отдельным характерным симптомом считается «аденоидное лицо». 4 Поскольку больной не дышит свободно носом, у него наблюдается постоянно приоткрытый рот. Из-за этого постепенно отвисает нижняя челюсть (становится клинообразной). Нередко на фоне аденоидита отекает лицо.
Диагностика
При подозрении у ребенка воспаления аденоидов нужно обратиться к педиатру. Он при необходимости направит к отоларингологу. Специалист соберет тщательный анамнез и произведет физикальный осмотр с целью выявления визуальных признаков болезни. После этого врач порекомендует дополнительное обследование, которое может включать 5 :
пальцевое исследование носоглотки с целью определения размеров аденоидов;
заднюю риноскопию для визуальной оценки состояния тканей в носоглотке;
рентгенографию черепа во фронтальной проекции для оценки состояния воздухоносных пазух;
эндоскопический осмотр для полноценного обследования носовых путей и носоглотки;
комплекс стандартных лабораторных тестов (клинический анализ крови, мочи) для оценки общего состояния организма.
Также могут быть назначены исследования для определения чувствительности микробной флоры из носоглотки к антибактериальным веществам. При необходимости больного направят на консультацию и обследование к аллергологу и ортодонту. Последний специалист оценит состояние задних отделов полости рта и ротоглотки, а также прикус больного.
Лечение аденоидита
Глоточные миндалины продолжают участвовать в становлении иммунитета ребенка даже в состоянии хронического воспаления, поэтому к хирургическим методам стараются прибегать все реже. 6 Специалисты в области отоларингологии продолжают разрабатывать новые щадящие методы терапии. Однако единые стандарты лечения острого аденоидита все еще не сформированы.
В большинстве случаев прибегают к таким терапевтическим принципам: очищение полости носа и носоглотки, воздействие на патогены и подавление воспалительного процесса. Обязательно стараются снять отечность, улучшить местную циркуляцию крови, ускорить период выздоровления и восстановления смежных поврежденных тканей.
Противовоспалительные препараты
Антибактериальную терапию проводят только после микробиологического исследования, показавшего чувствительность микроорганизмов. При этом эффективны антибактериальные препараты местного действия. Также при лечении острого аденоидита прибегают к орошению глотки антибактериальными растворами. Некоторым пациентам назначают промывания по методу Проетца (или «кукушка» — перемещение жидкости с помощью электронасоса).
Если патологический процесс запущен, а в слизистой оболочке носа микроорганизмы разных видов, то допускается назначение системных антибиотиков. В зависимости от возраста каждому ребенку прописывают свои дозировки. Продолжительность лечебного курса обычно составляет не менее 10 дней. Если антибактериальная терапия себя не оправдывает, а также у ребенка есть аллергия, то назначают топические глюкокортикостероиды (ГКС) курсом от 4 недель.
Антигистаминные препараты
Если у ребенка в анамнезе присутствует аллергический ринит или бронхиальная астма, то для него подбирают лечебную схему, включающую противоаллергические препараты. 7 Их подбирают индивидуально, учитывая возрастную группу и тяжесть патологического процесса. Это могут быть как формы выпуска для системного применения, так и для местного.
Сосудосуживающие препараты
Использование топических деконгестантов обязательно при аденоидите. Но в начале носоглотку промывают солевыми растворами. Такая процедура приводит к гибели бактерий, аллергенов. После промывания солевыми растворами целесообразно использовать сосудосуживающие для облегчения дыхания и снятия отека.
Хорошо себя зарекомендовал препарат Ксилонг. Он выпускается в виде спрея. Для детей с 2 до 6 лет — Ксилонг Кидс, а дети старше 6-ти могут использовать взрослую форму выпуска. Использовать препарат рекомендуется не дольше 5-7 дней.
Возможные осложнения
Запущенный аденоидит нередко приводит к осложнениям 8 :
неправильно формируется лицевой череп;
твердое небо сужается, становится высоким, формируется неправильный прикус;
воспаляются слизистые оболочки носовых пазух (гайморит, фронтит, этмоидит);
снижается острота слуха, которая в запущенных стадиях трудно поддается терапии;
на фоне присутствия постоянного очага инфекции развивается общая интоксикация;
появляются сопутствующие патологии смежных органов (воспаление наружного или среднего уха, воспаление гортани, бронхов);
из-за гипоксии (недостаточности кислорода) мозга ребенок утрачивает былую работоспособность, страдает его успеваемость.
От аденоидита также заметно страдает сердечно-сосудистая система. Иногда в результате запущенного воспаления аденоидов в сердечной мышце начинается инфекционно-токсический процесс. 9 На фоне усиления торможения в коре головного мозга возможно появление ночного диуреза.
Профилактика
В профилактических целях полезно 10 :
ежедневно выпивать достаточное количество чистой воды;
развить привычку тщательно мыть руки с мылом после посещения общественных мест, а чихать и кашлять в локоть или в платок;
систематически проводить влажную уборку, проветривание, использовать увлажнители-озонаторы в помещениях, где ребенок проводит больше всего времени;
вовремя и рационально лечить любой случай вирусной инфекции;
адекватно лечить любые проявления аллергии, особенно назальные;
освоить дыхательную гимнастику;
включать в рацион больше свежих фруктов и овощей.
Целесообразно сводить ребенка на консультацию к ортодонту, который поможет решить проблемы с прикусом, если такие будут выявлены. Благодаря такому подходу со временем решится проблема ротового дыхания.
Заключение
Аденоидит в различных формах достаточно частое явление в педиатрии. 11 Далеко не всегда эту патологию вовремя диагностируют. Это приводит к тому, что острая форма аденоидита переходит в хроническую с постоянными рецидивами болезни. В таком случае не исключены осложнения. Если болезнь выявить и начать лечить на ранней стадии, то прогноз вполне благоприятный.
5. Овчинников А.Ю. Мирошниченко Н.А. Современный подход к лечению аденоидита // Медицинский совет. — 2016. — № 18. — С. 33-37
6. Тарасова Г.Д. Аденоиды: причина, следствие или. // Русский медицинский журнал. — 2016. — № 6. — С. 391-394
7. Тарасова Г.Д. Аденоиды: причина, следствие или. // Русский медицинский журнал. — 2016. — № 6. — С. 391-394
10. Тарасова Г.Д. Аденоиды: причина, следствие или. // Русский медицинский журнал. — 2016. — № 6. — С. 391-394
Многоликие аденоиды
Вопросы, которые родители часто задают врачам оториноларингологам об аденоидах
Хронический аденоидит у ребенка очень часто заставляет обращаться родителей за помощью к детскому оториноларингологу. Это заболевание занимает второе место по частоте обращений к ЛОР-врачу после острых респираторных вирусных инфекций в детском возрасте. Поэтому принципы диагностики и методы лечения маленьких пациентов с хроническим аденоидитом чрезвычайно актуальны и всегда вызывают много вопросов у встревоженных родителей.
Окончила Новосибирский государственный медицинский университет в 2009 году по специальности «Педиатрия». В 2009–2011 гг. прошла обучение в клинической ординатуре по специальности «оториноларингология». В 2016 году — повышение квалификации, цикл «Актуальные вопросы оториноларингологии». В настоящее время врач-оториноларинголог в медицинском центре «Авиценна», группа компаний «Мать и дитя», Новосибирск.
У ребенка заложенность носа, у нас, наверное, аденоиды?! Что это такое, с какого возраста они могут проявлять себя и зачем они нужны?
Глоточная миндалина (аденоиды) расположена в куполе носоглотки и состоит из лимфоидных фолликулов и лимфоидной ткани в виде валиков.
Они в первую очередь встречаются с аллергенами, вирусами и бактериями, попадающими в полость носа. Аденоиды формируют местный и системный иммунный ответ у детей. Даже их незначительное увеличение приводит к затруднению и обструкции носового дыхания.
По частоте заболеваемости преобладают дети дошкольного возраста, особенно остро проблема стоит в организованных детских коллективах, когда обычно происходит манифестация аденоидита при встрече с разнообразной вирусно-бактериальной инфекцией. У детей раннего возраста глоточная миндалина развивается более активно, чем другие миндалины и достигает своего полного развития к 2–3 годам. Пик заболеваемости хронического аденоидита приходится на возраст 3–4 года, когда происходит активная перестройка местного и гуморального иммунитета. Инволюция аденоидов обычно происходит с 8–9 лет и к 14 годам глоточная миндалина окончательно исчезает. Аденоидит — это детское заболевание, встречающееся у взрослых всего в 2 % случаев.
Как ставят диагноз аденоидита?
Вообще диагностика гипертрофии аденоидов, хронического аденоидита в большинстве случаев не вызывает затруднений. Диагноз «аденоидит» устанавливается на основании осмотра, жалоб и данных о течении заболевания.
Существуют три степени гипертрофии аденоидов:
I степень: является вариантом нормы у детей и никак себя не проявляет. Хоаны перекрыты на 1/3.
II степень: проявляется характерными жалобами и требует терапии. Хоаны перекрыты на 2/3.
III степень: аденоидная ткань полностью заполняет полость носоглотки. Хоаны перекрыты полностью.
Осмотр аденоидов — это ужасно неприятно, можно ли этого избежать?
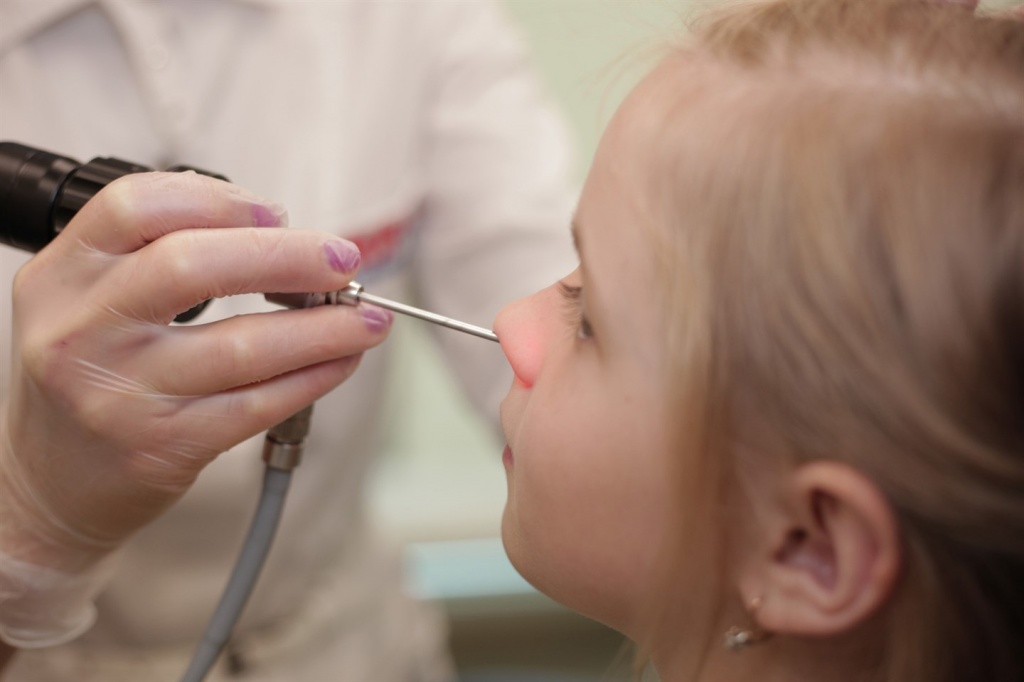
Определить степень гипертрофии аденоидной ткани может только врач-оториноларинголог при проведении передней и задней риноскопии (осмотр полости носа и носоглотки с помощью зеркал). Если пациенту невозможно осуществить заднюю риноскопию, проводят пальцевое исследование носоглотки у детей, которое в настоящее время признано неинформативным в связи с резким спазмом мышц глотки, что не позволяет в полной мере определить величину аденоидов. Кроме того, пальцевое исследование негативно воспринимается маленькими пациентами и, конечно, их родителями. Но современные медицинские технологии позволяют проводить фиброэндоскопическое исследование носоглотки. Гибкие фиброэндоскопы позволяют безболезненно осматривать всю полость носа и носоглотку детям любого возраста. Осмотр превращается в игру с маленькими пациентами.
Может быть, рентгенография поможет точнее поставить диагноз?
Проведение рентгенологического исследования считается неоправданным в связи с тем, что оно не отображает в полной мере объема аденоидной ткани, воспаления, а показывает только тени лимфоидной ткани и оказывает излишнее рентгенологическое воздействие на детский организм.
Проведение компьютерной, магнитно-резонансной томографии по показаниям при сопутствующих заболеваниях позволяет оториноларингологам видеть аденоидную ткань на снимках, ее объем заполнения носоглотки, их структуру, а также оценить состояние соседних органов.
Нас беспокоят частые отиты, тубоотиты, причем тут аденоиды?
Состояние аденоидов играет значительную роль в нормальной работе слуховой трубы и среднего уха у детей. В большинстве случаев перекрывание устьев слуховых труб воспаленными аденоидами приводит к их дисфункции и патологии среднего уха, что проявляется клиникой тубоотита и среднего отита.
При хроническом аденоидите в большинстве случаев можно наблюдать клинические признаки тубоотита, экссудативного отита: ребенок жалуется на заложенность, боль в ушах, ощущение жидкости в ухе, переспрашивает родителей, делает погромче телевизор или подсаживается ближе к нему. При осмотре выявляется изменение барабанных перепонок, просматривается уровень жидкости (слизи) в среднем ухе. Целесообразно проведение исследования проходимости слуховых труб, слуха, при котором, как правило, отмечается кондуктивная тугоухость, имеющая обратимый характер при полноценном лечении глоточной миндалины и среднего уха.
Ребенок спит с открытым ртом, храпит, порой случаются остановки дыхания во сне, что делать?
Гипертрофированная аденоидная ткань препятствует прохождению вдыхаемого воздуха, появляется сап. В этом случае деятельность дыхательной мускулатуры создает избыточное отрицательное давление в полости глотки. Это, а также вынужденное дыхание через рот приводят к снижению тонуса мышц глотки. Мягкое нёбо начинает вибрировать, что проявляется храпом. Возможна даже задержка с остановкой дыхания во сне, так называемый синдром обструктивного апноэ сна (СОАС). СОАС — прямое показание к оперативному лечению хронического аденоидита.
Ребенок кашляет только в ночное время, зачем педиатр отправляет к оториноларингологу?
Длительный кашель в ночные и утренние часы и неэффективность противокашлевого, муколитического лечения являются поводом для консультации оториноларинголога. При консультации с лор-врачом выявляется стекание отделяемого по задней стенке глотки, что раздражает локальные нервные окончания и приводит к рефлекторному кашлю. Как правило, терапия аденоидита приводит к прекращению аденоидного кашля у ребенка и восстановлению нормального ритма жизни ребенка.
Ребенок переспрашивает, невнимателен, плохо говорит, почему логопед в саду отправил к ЛОРу?
Недостаточность носового дыхания приводит к тому, что мозг ребенка постоянно находится в состоянии кислородного голодания, а это, в свою очередь, ведет к астеническому синдрому. У детей наблюдается повышенная утомляемость, снижение внимания, памяти, при этом страдают и изменяются все психические процессы. Нарушения физиологического дыхания ведут к изменениям речевого дыхания. Речевой выдох становится коротким. Слова прерываются необоснованными паузами большей частью для того, чтобы сделать дополнительный вдох. У детей с аденоидами наблюдаются нарушения голоса, основных его характеристик. Голос приобретает сильный носовой оттенок — гнусавость при аденоидах (так называемая закрытая ринолалия). После лечения аденоидита занятия с логопедом дают положительные результаты через 6 месяцев.
У ребенка нарушается прикус, стоматолог-ортодонт отправил на консультацию к ЛОР-врачу, зачем?
При осмотре ребенка, страдающего хроническим аденоидитом, врач стоматолог-ортодонт может выявить признаки деформации зубочелюстной системы в виде дистального прикуса, высокого стояния твердого нёба, сужения верхней челюсти, дефицита места в зубных дугах, которые в сочетании с ротовым типом дыхания формируют «аденоидный» тип лица у ребенка. При несвоевременно начатом консервативном или оперативном лечении хронического аденоидита в дальнейшем нарушается постоянный прикус. В связи с этим стоматолог-ортодонт направляет пациента к оториноларингологу для восстановления носового дыхания, чтобы далее эффективно исправлять нарушенный прикус ребенку.
У нас аденоиды III степени, врач рекомендует операцию. Это единственный выход?
Каждый случай индивидуален. Случается, что родители отказываются от предложенного врачом оперативного лечения. Таких пациентов должен наблюдать врач-оториноларинголог регулярно 2 раза в год, прослеживая течение заболевания. Вообще, аденоиды III степени не приговор, ребенка может не беспокоить такой объем аденоидной ткани, и после проведенного консервативного лечения маленький пациент начинает дышать через нос, не часто болеет и нет клинических проявлений хронического аденоидита. Бывает и, наоборот, при аденоидах I–II степени при выраженной симптоматике хронического аденоидита в некоторых случаях органосохраняющая тактика неуместна и может быть показанием к аденотомии у детей.
Чем лечить аденоиды?
Принцип терапии аденоидов — снятие отёка и воспаления.
Консервативные методы лечения хронического аденоидита — это:
Комбинация разных методов терапии, в т. ч. физиотерапевтических, повышает эффективность лечения и снижает сроки течения заболевания.
И все‑таки, каковы строгие показания к аденотомии?
При неэффективности курсов комплексного консервативного лечения по показаниям проводят хирургическое лечение. Показаниями являются:
Я слышала истории, когда аденоиды вырастали после операции снова, если ее проводили в раннем детстве. Это правда возможно?
Риск рецидива разрастания аденоидной ткани зависит от чистоты выполнения оперативного лечения, а не от возраста пациента.
Методов аденотомии много, какой выбрать?
Данные методы предпочтительны, поскольку имеют минимальные риски рецидивов (1 %):
В большинстве случаев операции проводятся под наркозом, не нанося психологической травмы ребенку.
Классическая аденотомия с использованием аденотома Бекмана проводится «вслепую», то есть высок риск оставления кусочка гипертрофированной ткани.
Если удалить аденоиды, то инфекция сразу пойдет ниже и ребенок будет постоянно болеть бронхитами и пневмониями?
Это заблуждение. Воспаленные аденоиды как хронические очаги инфекции, локализованные в носоглотке, играют ведущую роль в генезе рецидивирующих заболеваний бронхо-лёгочного аппарата у детей.
После удаления аденоидов ребенок останется без иммунной защиты?
Носоглоточная миндалина обладает защитной функцией, но после ее удаления ребенок не остается без иммунной защиты. Носоглоточная миндалина входит в состав лимфо-глоточного кольца Пирогова — Вальдейера, в котором насчитывается десять миндалин.
Таким образом, у ребенка остаются девять миндалин, которые будут продолжать защищать его от инфекций.
Какой период восстановления после аденотомии у детей?
Для восстановления после удаления аденоидов рекомендован домашний режим около 10–14 дней с целью минимизировать контакты ребенка с вирусной инфекцией. Так же рекомендовано ограничить физические нагрузки и воздержаться от посещения бассейна, саун, ванн. Назначаются капли в нос на основе серебра курсом не более 7–10 дней. Щадящая диета, направленная на снижение раздражения слизистой оболочки глотки. Важно отказаться от привычки дышать ртом, вновь научиться дыханию через нос, акцентируя на это внимание ребенка. Показана витаминотерапия.
0 комментариев 13862 просмотров
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Аденоиды
“Кажется, у нашего ребёнка аденоиды!”– с такими сомнениями чаще всего приходят родители с малышом на прием к оториноларингологу, начитавшись статей в интернете, или после разговора с «всезнающими» мамами в песочнице/садике/школе. В этой статье мы постараемся разобрать наиболее частые вопросы об аденоидных вегетациях и попробуем понять, настолько ли все страшно.
Что такое аденоиды и откуда они берутся
Клинические проявления
Воспаление аденоидной ткани называется аденоидит. Течение его бывает острым, подострым и хроническим. Коснемся кратко основных симптомов, на которые стоит обращать внимание родителям:
1. Насморк, чаще всего он имеет затяжное течение.
2. Преимущественное дыхание через рот. Обусловлено затрудненным носовым дыханием. Степень затруднения напрямую зависит от степени гипертрофии аденоидной ткани. Часто появляется гнусавость. При длительном течении хронического аденоидита и дыхании через рот, возможно изменение лицевого скелета, что в дальнейшем проявляется стойким нарушением произношения речи.
3. Ночной храп, беспокойный сон.
4. Утренний кашель, обусловленный поперхиванием слизью, стекающей из носоглотки за ночь.
5. Снижение слуха, рецидивирующие отиты из-за механической обтурации слуховых труб аденоидными вегетациями. При этом гипертрофия может быть и 1-2 степени, при расположении аденоидов возле устьев слуховых труб, которые отвечают за вентиляцию среднего уха через слуховую трубу. Ребенок начинает постоянно переспрашивать или смотреть мультики слишком громко.
6. Быстрая утомляемость, апатия. Обусловлены постоянным кислородным голоданием головного мозга, особенно при хроническом аденоидите. Возможно отставание от сверстников в умственном и физическом развитии.
Методы исследования аденоидных вегетаций
В обычном состоянии без дополнительных оптических приспособлений эту миндалину увидеть невозможно. Существует ряд исследований, которые помогают установить степень аденоидных вегетаций: пальцевое исследование, задняя риноскопия зеркалом, рентгенография носоглотки, эндоскопия носоглотки, трёхмерное рентгенологическое исследование или КТ носоглотки. Наиболее современными методами на сегодняшний день являются:
Лечение аденоидита
Лечение аденоидита принято разделять на консервативное и оперативное. Консервативное лечение требует от родителей, в первую очередь, большого терпения (надо научить малыша правильно высмаркиваться, проводить с ним туалет полости носа иногда несколько раз в день!), посещения процедур (промывание носа ЛОР врачом, физиолечение и др.), четкого выполнения всех назначений врача. Это далеко не быстрый процесс, но если родители и врач заодно, и действуют сплоченной командой, то результат не заставляет себя ждать! Но бывают случаи, когда консервативное лечение неэффективно, тогда врач принимает решение об оперативном вмешательстве, и не всегда это зависит только от степени аденоидов. Чаще всего показаниями к оперативному лечению являются: полное отсутствие носового дыхания, рецидивирующие отиты (тубоотиты), ночное апное, стойкое снижение слуха.
«Если они участвуют в иммунном ответе, зачем их удалять? Ничего лишнего в организме нет!»
Действительно, аденоидная ткань является частью лимфоидного кольца глотки, как было сказано выше, но только частью! Здесь важно оценивать соотношение вреда и пользы для организма. В случае хронического аденоидита сама миндалина становится местом обитания и размножения патогенных микроорганизмов, что явно не приносит пользы ребёнку, а частые обострения приводят к увеличению аденоидной ткани в размере, вызывая параллельно заболевание ушей, с последующим стойким снижением слуха.
На данном этапе развития медицины это мнение является ошибочным. Операция аденотомия выполняется под общим наркозом, с использованием эндоскопической техники. Современное оснащение позволяет удалять аденоидную ткань полностью под визуальным контролем, тем самым гарантируя отсутствие рецидивов. При аденотомии под местной анестезией, как выполнялось ранее повсеместно, действительно высок риск повторных аденотомий, так как чаще всего часть миндалины не удаляется с первого раза, что и вызывает рецидив.
Совет от доктора
Как обобщение, хочу сказать, что всем известная шутка про лечение насморка за 7 дней и за неделю с детьми не работает! Те, кто относятся к насморку ребенка как к «обычным соплям, которые и сами пройдут», сталкиваются чаще всего в дальнейшем с целой кипой осложнений. Поэтому, чем раньше вы обратитесь к ЛОР врачу и начнете грамотное лечение, тем выше вероятность, что проблема аденоидов обойдет вас стороной!
Многоликие аденоиды
Вопросы, которые родители часто задают врачам оториноларингологам об аденоидах
Хронический аденоидит у ребенка очень часто заставляет обращаться родителей за помощью к детскому оториноларингологу. Это заболевание занимает второе место по частоте обращений к ЛОР-врачу после острых респираторных вирусных инфекций в детском возрасте. Поэтому принципы диагностики и методы лечения маленьких пациентов с хроническим аденоидитом чрезвычайно актуальны и всегда вызывают много вопросов у встревоженных родителей.
Окончила Новосибирский государственный медицинский университет в 2009 году по специальности «Педиатрия». В 2009–2011 гг. прошла обучение в клинической ординатуре по специальности «оториноларингология». В 2016 году — повышение квалификации, цикл «Актуальные вопросы оториноларингологии». В настоящее время врач-оториноларинголог в медицинском центре «Авиценна», группа компаний «Мать и дитя», Новосибирск.
У ребенка заложенность носа, у нас, наверное, аденоиды?! Что это такое, с какого возраста они могут проявлять себя и зачем они нужны?
Глоточная миндалина (аденоиды) расположена в куполе носоглотки и состоит из лимфоидных фолликулов и лимфоидной ткани в виде валиков.
Они в первую очередь встречаются с аллергенами, вирусами и бактериями, попадающими в полость носа. Аденоиды формируют местный и системный иммунный ответ у детей. Даже их незначительное увеличение приводит к затруднению и обструкции носового дыхания.
По частоте заболеваемости преобладают дети дошкольного возраста, особенно остро проблема стоит в организованных детских коллективах, когда обычно происходит манифестация аденоидита при встрече с разнообразной вирусно-бактериальной инфекцией. У детей раннего возраста глоточная миндалина развивается более активно, чем другие миндалины и достигает своего полного развития к 2–3 годам. Пик заболеваемости хронического аденоидита приходится на возраст 3–4 года, когда происходит активная перестройка местного и гуморального иммунитета. Инволюция аденоидов обычно происходит с 8–9 лет и к 14 годам глоточная миндалина окончательно исчезает. Аденоидит — это детское заболевание, встречающееся у взрослых всего в 2 % случаев.
Как ставят диагноз аденоидита?
Вообще диагностика гипертрофии аденоидов, хронического аденоидита в большинстве случаев не вызывает затруднений. Диагноз «аденоидит» устанавливается на основании осмотра, жалоб и данных о течении заболевания.
Существуют три степени гипертрофии аденоидов:
I степень: является вариантом нормы у детей и никак себя не проявляет. Хоаны перекрыты на 1/3.
II степень: проявляется характерными жалобами и требует терапии. Хоаны перекрыты на 2/3.
III степень: аденоидная ткань полностью заполняет полость носоглотки. Хоаны перекрыты полностью.
Осмотр аденоидов — это ужасно неприятно, можно ли этого избежать?
Определить степень гипертрофии аденоидной ткани может только врач-оториноларинголог при проведении передней и задней риноскопии (осмотр полости носа и носоглотки с помощью зеркал). Если пациенту невозможно осуществить заднюю риноскопию, проводят пальцевое исследование носоглотки у детей, которое в настоящее время признано неинформативным в связи с резким спазмом мышц глотки, что не позволяет в полной мере определить величину аденоидов. Кроме того, пальцевое исследование негативно воспринимается маленькими пациентами и, конечно, их родителями. Но современные медицинские технологии позволяют проводить фиброэндоскопическое исследование носоглотки. Гибкие фиброэндоскопы позволяют безболезненно осматривать всю полость носа и носоглотку детям любого возраста. Осмотр превращается в игру с маленькими пациентами.
Может быть, рентгенография поможет точнее поставить диагноз?
Проведение рентгенологического исследования считается неоправданным в связи с тем, что оно не отображает в полной мере объема аденоидной ткани, воспаления, а показывает только тени лимфоидной ткани и оказывает излишнее рентгенологическое воздействие на детский организм.
Проведение компьютерной, магнитно-резонансной томографии по показаниям при сопутствующих заболеваниях позволяет оториноларингологам видеть аденоидную ткань на снимках, ее объем заполнения носоглотки, их структуру, а также оценить состояние соседних органов.
Нас беспокоят частые отиты, тубоотиты, причем тут аденоиды?
Состояние аденоидов играет значительную роль в нормальной работе слуховой трубы и среднего уха у детей. В большинстве случаев перекрывание устьев слуховых труб воспаленными аденоидами приводит к их дисфункции и патологии среднего уха, что проявляется клиникой тубоотита и среднего отита.
При хроническом аденоидите в большинстве случаев можно наблюдать клинические признаки тубоотита, экссудативного отита: ребенок жалуется на заложенность, боль в ушах, ощущение жидкости в ухе, переспрашивает родителей, делает погромче телевизор или подсаживается ближе к нему. При осмотре выявляется изменение барабанных перепонок, просматривается уровень жидкости (слизи) в среднем ухе. Целесообразно проведение исследования проходимости слуховых труб, слуха, при котором, как правило, отмечается кондуктивная тугоухость, имеющая обратимый характер при полноценном лечении глоточной миндалины и среднего уха.
Ребенок спит с открытым ртом, храпит, порой случаются остановки дыхания во сне, что делать?
Гипертрофированная аденоидная ткань препятствует прохождению вдыхаемого воздуха, появляется сап. В этом случае деятельность дыхательной мускулатуры создает избыточное отрицательное давление в полости глотки. Это, а также вынужденное дыхание через рот приводят к снижению тонуса мышц глотки. Мягкое нёбо начинает вибрировать, что проявляется храпом. Возможна даже задержка с остановкой дыхания во сне, так называемый синдром обструктивного апноэ сна (СОАС). СОАС — прямое показание к оперативному лечению хронического аденоидита.
Ребенок кашляет только в ночное время, зачем педиатр отправляет к оториноларингологу?
Длительный кашель в ночные и утренние часы и неэффективность противокашлевого, муколитического лечения являются поводом для консультации оториноларинголога. При консультации с лор-врачом выявляется стекание отделяемого по задней стенке глотки, что раздражает локальные нервные окончания и приводит к рефлекторному кашлю. Как правило, терапия аденоидита приводит к прекращению аденоидного кашля у ребенка и восстановлению нормального ритма жизни ребенка.
Ребенок переспрашивает, невнимателен, плохо говорит, почему логопед в саду отправил к ЛОРу?
Недостаточность носового дыхания приводит к тому, что мозг ребенка постоянно находится в состоянии кислородного голодания, а это, в свою очередь, ведет к астеническому синдрому. У детей наблюдается повышенная утомляемость, снижение внимания, памяти, при этом страдают и изменяются все психические процессы. Нарушения физиологического дыхания ведут к изменениям речевого дыхания. Речевой выдох становится коротким. Слова прерываются необоснованными паузами большей частью для того, чтобы сделать дополнительный вдох. У детей с аденоидами наблюдаются нарушения голоса, основных его характеристик. Голос приобретает сильный носовой оттенок — гнусавость при аденоидах (так называемая закрытая ринолалия). После лечения аденоидита занятия с логопедом дают положительные результаты через 6 месяцев.
У ребенка нарушается прикус, стоматолог-ортодонт отправил на консультацию к ЛОР-врачу, зачем?
При осмотре ребенка, страдающего хроническим аденоидитом, врач стоматолог-ортодонт может выявить признаки деформации зубочелюстной системы в виде дистального прикуса, высокого стояния твердого нёба, сужения верхней челюсти, дефицита места в зубных дугах, которые в сочетании с ротовым типом дыхания формируют «аденоидный» тип лица у ребенка. При несвоевременно начатом консервативном или оперативном лечении хронического аденоидита в дальнейшем нарушается постоянный прикус. В связи с этим стоматолог-ортодонт направляет пациента к оториноларингологу для восстановления носового дыхания, чтобы далее эффективно исправлять нарушенный прикус ребенку.
У нас аденоиды III степени, врач рекомендует операцию. Это единственный выход?
Каждый случай индивидуален. Случается, что родители отказываются от предложенного врачом оперативного лечения. Таких пациентов должен наблюдать врач-оториноларинголог регулярно 2 раза в год, прослеживая течение заболевания. Вообще, аденоиды III степени не приговор, ребенка может не беспокоить такой объем аденоидной ткани, и после проведенного консервативного лечения маленький пациент начинает дышать через нос, не часто болеет и нет клинических проявлений хронического аденоидита. Бывает и, наоборот, при аденоидах I–II степени при выраженной симптоматике хронического аденоидита в некоторых случаях органосохраняющая тактика неуместна и может быть показанием к аденотомии у детей.
Чем лечить аденоиды?
Принцип терапии аденоидов — снятие отёка и воспаления.
Консервативные методы лечения хронического аденоидита — это:
Комбинация разных методов терапии, в т. ч. физиотерапевтических, повышает эффективность лечения и снижает сроки течения заболевания.
И все‑таки, каковы строгие показания к аденотомии?
При неэффективности курсов комплексного консервативного лечения по показаниям проводят хирургическое лечение. Показаниями являются:
Я слышала истории, когда аденоиды вырастали после операции снова, если ее проводили в раннем детстве. Это правда возможно?
Риск рецидива разрастания аденоидной ткани зависит от чистоты выполнения оперативного лечения, а не от возраста пациента.
Методов аденотомии много, какой выбрать?
Данные методы предпочтительны, поскольку имеют минимальные риски рецидивов (1 %):
В большинстве случаев операции проводятся под наркозом, не нанося психологической травмы ребенку.
Классическая аденотомия с использованием аденотома Бекмана проводится «вслепую», то есть высок риск оставления кусочка гипертрофированной ткани.
Если удалить аденоиды, то инфекция сразу пойдет ниже и ребенок будет постоянно болеть бронхитами и пневмониями?
Это заблуждение. Воспаленные аденоиды как хронические очаги инфекции, локализованные в носоглотке, играют ведущую роль в генезе рецидивирующих заболеваний бронхо-лёгочного аппарата у детей.
После удаления аденоидов ребенок останется без иммунной защиты?
Носоглоточная миндалина обладает защитной функцией, но после ее удаления ребенок не остается без иммунной защиты. Носоглоточная миндалина входит в состав лимфо-глоточного кольца Пирогова — Вальдейера, в котором насчитывается десять миндалин.
Таким образом, у ребенка остаются девять миндалин, которые будут продолжать защищать его от инфекций.
Какой период восстановления после аденотомии у детей?
Для восстановления после удаления аденоидов рекомендован домашний режим около 10–14 дней с целью минимизировать контакты ребенка с вирусной инфекцией. Так же рекомендовано ограничить физические нагрузки и воздержаться от посещения бассейна, саун, ванн. Назначаются капли в нос на основе серебра курсом не более 7–10 дней. Щадящая диета, направленная на снижение раздражения слизистой оболочки глотки. Важно отказаться от привычки дышать ртом, вновь научиться дыханию через нос, акцентируя на это внимание ребенка. Показана витаминотерапия.
0 комментариев 13878 просмотров
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Причины, симптомы, диагностика и лечение аденоидита
Аденоидит или ретроназальная ангина — острое воспаление глоточной миндалины. Правильное диагностика и лечение аденоидита.
Аденоидит — это воспаление носоглоточных миндалин (аденоидов). Болезнь чаще встречается у детей. По мере взросления ребенка аденоиды атрофируются. В норме примерно к 20 годам от них не остается и следа. Острый аденоидит сопровождается рядом осложнений, ухудшающих качество жизни ребенка. Такая патология требует своевременной терапии.
Причины и факторы риска
Среди причин появления аденоидита и факторов риска можно выделить 1 :
предрасположенность к частым простудным заболеваниям;
частое переохлаждение организма;
сниженный иммунный статус;
частые обострения хронических заболеваний;
частый контакт с другими больными (пребывание в инфекционном стационаре);
недостаток витаминов и других полезных микронутриентов в рационе питания;
индивидуальные особенности анатомического строения.
В особой группе риска находятся дети, склонные к аллергическим реакциям. Аденоидные вегетации прогрессируют при постоянном отеке тканей и слизистых оболочек. А при вторичном присоединении патогенной флоры ребенок вероятнее всего заболевает аденоидитом.
У детей в период полового созревания причины заболевания связаны с анатомическими особенностями верхних дыхательных путей и не полностью сформированной иммунной системой.
Формы заболевания и классификация
По продолжительности воспаления аденоидных вегетаций различают 3 формы патологии: острый, подострый и хронический аденоидит. 2 В зависимости от возбудителя воспалительный процесс в аденоидах делят на: вирусный, бактериальный, паразитарный и неинфекционный. Также отдельно выделяют аллергический и гнойный аденоидит.
Стадии аденоидита
У аденоидита есть 3 стадии развития:
I стадия — у ребенка появляется дискомфорт и проблемы с дыханием только во время сна по ночам;
II стадия — ребенок храпит по ночам, дышит ртом, а дискомфорт испытывает круглые сутки;
III стадия — аденоидные вегетации разрастаются настолько, что дышать через нос физиологически невозможно.
Аденоидные разращения способны приводить к полной обтурации (закупорке) носоглотки с невозможностью носового дыхания.
Симптомы
Воспаление аденоидов приводит к появлению следующих симптомов 3 :
нарушается нормальное дыхание;
повышается температура тела на протяжении длительного времени (до 37-37,5 о С);
из носовых ходов выделяется много слизи, со временем выделения становятся гнойными;
если ребенок спит на спине, то чаще всего издает храп;
уши закладывает, а острота слуха снижается;
избыток слизи стекает по задней стенке носоглотки, провоцируя сухой кашель;
горло становится гиперемированным (красным), болезненным и появляется ощущение «комка».
Отдельным характерным симптомом считается «аденоидное лицо». 4 Поскольку больной не дышит свободно носом, у него наблюдается постоянно приоткрытый рот. Из-за этого постепенно отвисает нижняя челюсть (становится клинообразной). Нередко на фоне аденоидита отекает лицо.
Диагностика
При подозрении у ребенка воспаления аденоидов нужно обратиться к педиатру. Он при необходимости направит к отоларингологу. Специалист соберет тщательный анамнез и произведет физикальный осмотр с целью выявления визуальных признаков болезни. После этого врач порекомендует дополнительное обследование, которое может включать 5 :
пальцевое исследование носоглотки с целью определения размеров аденоидов;
заднюю риноскопию для визуальной оценки состояния тканей в носоглотке;
рентгенографию черепа во фронтальной проекции для оценки состояния воздухоносных пазух;
эндоскопический осмотр для полноценного обследования носовых путей и носоглотки;
комплекс стандартных лабораторных тестов (клинический анализ крови, мочи) для оценки общего состояния организма.
Также могут быть назначены исследования для определения чувствительности микробной флоры из носоглотки к антибактериальным веществам. При необходимости больного направят на консультацию и обследование к аллергологу и ортодонту. Последний специалист оценит состояние задних отделов полости рта и ротоглотки, а также прикус больного.
Лечение аденоидита
Глоточные миндалины продолжают участвовать в становлении иммунитета ребенка даже в состоянии хронического воспаления, поэтому к хирургическим методам стараются прибегать все реже. 6 Специалисты в области отоларингологии продолжают разрабатывать новые щадящие методы терапии. Однако единые стандарты лечения острого аденоидита все еще не сформированы.
В большинстве случаев прибегают к таким терапевтическим принципам: очищение полости носа и носоглотки, воздействие на патогены и подавление воспалительного процесса. Обязательно стараются снять отечность, улучшить местную циркуляцию крови, ускорить период выздоровления и восстановления смежных поврежденных тканей.
Противовоспалительные препараты
Антибактериальную терапию проводят только после микробиологического исследования, показавшего чувствительность микроорганизмов. При этом эффективны антибактериальные препараты местного действия. Также при лечении острого аденоидита прибегают к орошению глотки антибактериальными растворами. Некоторым пациентам назначают промывания по методу Проетца (или «кукушка» — перемещение жидкости с помощью электронасоса).
Если патологический процесс запущен, а в слизистой оболочке носа микроорганизмы разных видов, то допускается назначение системных антибиотиков. В зависимости от возраста каждому ребенку прописывают свои дозировки. Продолжительность лечебного курса обычно составляет не менее 10 дней. Если антибактериальная терапия себя не оправдывает, а также у ребенка есть аллергия, то назначают топические глюкокортикостероиды (ГКС) курсом от 4 недель.
Антигистаминные препараты
Если у ребенка в анамнезе присутствует аллергический ринит или бронхиальная астма, то для него подбирают лечебную схему, включающую противоаллергические препараты. 7 Их подбирают индивидуально, учитывая возрастную группу и тяжесть патологического процесса. Это могут быть как формы выпуска для системного применения, так и для местного.
Сосудосуживающие препараты
Использование топических деконгестантов обязательно при аденоидите. Но в начале носоглотку промывают солевыми растворами. Такая процедура приводит к гибели бактерий, аллергенов. После промывания солевыми растворами целесообразно использовать сосудосуживающие для облегчения дыхания и снятия отека.
Хорошо себя зарекомендовал препарат Ксилонг. Он выпускается в виде спрея. Для детей с 2 до 6 лет — Ксилонг Кидс, а дети старше 6-ти могут использовать взрослую форму выпуска. Использовать препарат рекомендуется не дольше 5-7 дней.
Возможные осложнения
Запущенный аденоидит нередко приводит к осложнениям 8 :
неправильно формируется лицевой череп;
твердое небо сужается, становится высоким, формируется неправильный прикус;
воспаляются слизистые оболочки носовых пазух (гайморит, фронтит, этмоидит);
снижается острота слуха, которая в запущенных стадиях трудно поддается терапии;
на фоне присутствия постоянного очага инфекции развивается общая интоксикация;
появляются сопутствующие патологии смежных органов (воспаление наружного или среднего уха, воспаление гортани, бронхов);
из-за гипоксии (недостаточности кислорода) мозга ребенок утрачивает былую работоспособность, страдает его успеваемость.
От аденоидита также заметно страдает сердечно-сосудистая система. Иногда в результате запущенного воспаления аденоидов в сердечной мышце начинается инфекционно-токсический процесс. 9 На фоне усиления торможения в коре головного мозга возможно появление ночного диуреза.
Профилактика
В профилактических целях полезно 10 :
ежедневно выпивать достаточное количество чистой воды;
развить привычку тщательно мыть руки с мылом после посещения общественных мест, а чихать и кашлять в локоть или в платок;
систематически проводить влажную уборку, проветривание, использовать увлажнители-озонаторы в помещениях, где ребенок проводит больше всего времени;
вовремя и рационально лечить любой случай вирусной инфекции;
адекватно лечить любые проявления аллергии, особенно назальные;
освоить дыхательную гимнастику;
включать в рацион больше свежих фруктов и овощей.
Целесообразно сводить ребенка на консультацию к ортодонту, который поможет решить проблемы с прикусом, если такие будут выявлены. Благодаря такому подходу со временем решится проблема ротового дыхания.
Заключение
Аденоидит в различных формах достаточно частое явление в педиатрии. 11 Далеко не всегда эту патологию вовремя диагностируют. Это приводит к тому, что острая форма аденоидита переходит в хроническую с постоянными рецидивами болезни. В таком случае не исключены осложнения. Если болезнь выявить и начать лечить на ранней стадии, то прогноз вполне благоприятный.
5. Овчинников А.Ю. Мирошниченко Н.А. Современный подход к лечению аденоидита // Медицинский совет. — 2016. — № 18. — С. 33-37
6. Тарасова Г.Д. Аденоиды: причина, следствие или. // Русский медицинский журнал. — 2016. — № 6. — С. 391-394
7. Тарасова Г.Д. Аденоиды: причина, следствие или. // Русский медицинский журнал. — 2016. — № 6. — С. 391-394
10. Тарасова Г.Д. Аденоиды: причина, следствие или. // Русский медицинский журнал. — 2016. — № 6. — С. 391-394
Лечение аденовирусной инфекции у детей с применением ингаляций
Рассмотрены патогенез и клинические симптомы аденовирусной инфекции у детей, описаны подходы к терапии с применением отхаркивающих и иммунотропных препаратов.
Pathogenesis and clinical symptoms of adenovirus infection in children are examined, approaches to therapy with the application of the expectorant and immunotropic preparations are described.
Аденовирусная инфекция (АВ) (МКБ-10: В57) — острое инфекционное заболевание с преимущественным поражением носоглотки, конъюнктивы и лимфоидной ткани. АВ протекает с умеренной интоксикацией, лихорадкой, катаральным синдромом с выраженным экссудативным компонентом [1–3].
Аденовирусы, которые вызывают заболевание у детей, относятся к семейству Adenoviridae, роду Mastadenovirus ДНК-содержащих вирусов средних размеров. В настоящее время выделено около 50 серотипов этого вируса. Наиболее частыми возбудителями аденовирусной инфекции являются 3-й и 7-й серотипы. Аденовирусы обладают тропностью к эпителию дыхательных путей, кишечника и конъюнктивы, а также способностью поражать лимфоидную ткань. Токсичность вирусов этой группы низкая [2].
Источником инфекции является больной или вирусоноситель, пути передачи — воздушно-капельный, водный («болезнь плавательных бассейнов»), а также фекально-оральный. Наиболее восприимчивы к этому вирусу дети от 6 месяцев до 3 лет. АВ регистрируют повсеместно и круглогодично с подъемом заболеваемости в холодное время года. Заболевания наблюдаются в виде спорадических случаев и эпидемических вспышек, для которых характерно медленное развитие и длительное течение. Иммунитет после перенесенного заболевания типоспецифический, продолжительный. Аденовирусы относительно устойчивы в окружающей среде, сохраняются в течение нескольких недель в воде, лекарственных растворах, на предметах обихода, резистентны к эфиру. Разрушаются при температуре +56 °С в течение 30 мин, погибают под воздействием ультрафиолетового облучения и хлорсодержащих препаратов [2, 3].
При заражении вирусы проникают в организм через слизистые оболочки дыхательных путей, а также эпителий тонкой кишки. Благодаря своей лимфотропности, возбудитель внедряется в носоглотку, миндалины, конъюнктиву и вызывает формирование воспалительных очагов. В ходе заболевания увеличиваются все лимфатические узлы, в том числе мезентериальные, возникает гепатоспленомегалия. Инкубационный период длится 4–7 дней. Течение заболевания медленное, волнообразное. Характерен респираторный синдром, конъюнктивит, которые протекают с выраженным экссудативным компонентом. Диарея присоединяется обычно у детей до 2 лет и носит водянистый характер [1].
Патогномоничная форма аденовирусной инфекции — аденофарингоконъюнктивальная лихорадка. Она протекает с подъемом температуры тела до 38–39 °С на протяжении 5–10 дней, фарингитом с зернистостью задней стенки глотки, увеличением и гиперемией миндалин, конъюнктивитом. Нередко развивается тонзиллит, проявляющийся гипертрофией, отечностью и умеренной гиперемией миндалин, а также аденоидит. В ряде случаев на задней стенке глотки, небных миндалинах появляются нежные белесоватые налеты (пленчатый фарингит и тонзиллит) [1, 2].
С первых дней болезни нередко развивается кашель. Характерным для аденовирусной инфекции является синдром полиаденита — увеличение шейных и подчелюстных лимфатических узлов. Наблюдается увеличение печени и селезенки. Возможно развитие мононуклеозоподобного синдрома, для которого характерно сочетание пленчатого тонзиллита, полиаденита и гепатоспленомегалии. Длительность катарального синдрома — 10–15 дней, иногда до 3–4 недель [2, 3].
АВ — одна из распространенных респираторных вирусных инфекций, активно участвующих в формировании у ребенка адекватного противоинфекционного иммунитета, важного для всей последующей жизни.
При нормальном функционировании иммунной системы происходит эффективное взаимодействие интерферона и других лимфокинов, макрофагов, лимфоцитов, специфических антител, приводящее к элиминации возбудителя из макроорганизма и клиническому выздоровлению.
У ребенка раннего возраста направленность иммунной защиты организма изначально носит супрессивный характер. Невысокая активность собственного неспецифического звена иммунитета необходима для профилактики ярких воспалительных реакций, которые могут быстро истощить организм ребенка и привести его к развитию дезадаптации и декомпенсации систем жизнедеятельности. Специфическое звено иммунитета ребенка обусловливает пассивная иммунная защита в виде иммуноглобулинов, транслированных через плаценту, а также попадающих к ребенку вместе с молоком матери при грудном вскармливании.
Формирование надежной и адекватной естественной защиты с преобладанием популяции Тh1-лимфоцитов возможно только при непосредственном контакте ребенка с различными вирусами и «отработке» его иммунной системой паттерна воспалительной реакции, клинически выраженной чаще всего катаральным синдромом с кашлем и лихорадкой. Все проявления острых респираторных инфекций: лихорадка, ринит, кашель, гиперемия сводов зева — носят защитный характер и должны в первую очередь рассматриваться именно в этом контексте, а не представляться досадными помехами, которые надо немедленно купировать. Лихорадка — защитная реакция организма. Только на фоне лихорадки организм дает адекватный иммунный ответ Т-хелперов 1-го типа — продукцию γ-интерферона, интерлейкина-2, фактора некроза опухоли-α, стимулирующих выработку IgG.
Проникновение вируса в организм ребенка запускает каскад иммунных реакций, способствующих стимуляции нейроиммуноэндокринной системы, которая в дальнейшем регулирует процессы дифференцировки и созревания нейроэндокринной оси (рис.).
Защитные реакции кашля и выделения слизи из носовых ходов позволяют качественно осуществить очищение и увлажнение слизистой оболочки дыхательных путей, необходимые для адекватного функционирования мерцательного эпителия. Выделяемая из дыхательных путей мокрота к тому же содержит бесценный материал для выработки специфического иммунитета — фагоциты, которые определили возбудителя и экспрессировали специфические рецепторы для включения в работу высокоспециализированных клеток иммунной системы — лимфоцитов. При заглатывании ребенком мокроты лимфоидная ткань кишечника получает информацию о возбудителе и стимул к выработке регуляторных пептидов.
Покраснение сводов зева сопровождает прилив к слизистой оболочке крови, несущей компоненты гуморального и клеточного иммунитета, и искусственное «тушение» противовоспалительной местной терапией этого проявления неспецифической иммунной реакции мешает первичному этапу иммунной реакции запустить каскад иммунных реакций.
Медикаментозно «притушив» эти проявления, мы никогда не сможем заменить их лекарственными средствами, так как они индивидуальны и адекватны именно этому ребенку с его наследственностью, жизненным опытом и условиями проживания.
К сожалению, отсутствие четкого представления о необходимости некоторого временного периода, в течение которого все неспецифические иммунные процессы должны развернуться и принять участие в формировании гармоничного и полноценного иммунного ответа, в настоящее время приводит к необдуманной агрессивной терапии, целью которой является скорейшее купирование симптомов. По данным С. В. Ключникова (2012), каждому пятому ребенку в возрасте до 1 года назначались антибиотики (в том числе гентамицин, линкомицин). К возрасту 3 года число детей, получавших антибиотики, увеличивается до 28% и достигает 80% к семилетнему возрасту.
Необдуманное применение антибиотиков, недопустимо стремительное купирование естественных проявлений неспецифической иммунной защиты (лихорадка, насморк, кашель, гиперемия и отек сводов зева) ведут к снижению качества защитной биологической пленки на слизистой оболочке дыхательных путей.
В отделении раннего возраста педиатрической клиники МОНИКИ было проведено сравнение результатов микробиологического обследования двух групп детей в возрасте от 4 до 6 лет. Группы были выделены при анкетировании родителей, которым были заданы следующие вопросы:
Дети, родители которых на все вопросы ответили утвердительно, составили первую группу (20 человек). Дети, родители которых ответили на все вопросы, кроме первого и последнего, отрицательно, вошли во вторую группу (15 человек).
Во второй группе количество детей, в мазке которых была выделена грибковая флора, не превысило 11% (2 человека из 15 обследованных), а биотоп был более разнообразным и плотным (8 наименований микробов, количество нормальной флоры 5–6 × 10 5 КОЕ/мл).
По этой причине агрессивное лечение острых респираторных инфекций и резкое неприятие родителями информации о существовании этапа в жизни ребенка, когда частые острые респираторные вирусные инфекции необходимы для его дальнейшего развития, в настоящее время являются базой для полипрагмазии, а организм ребенка становится полигоном для битвы многочисленных лекарственных средств.
Вместе с тем специфической противовирусной терапии при аденовирусной инфекции нет. Антибактериальная терапия в данном случае не показана. В период лихорадки назначают постельный режим, полноценное питание, обильное питье. Рекомендуется давать обильное горячее питье, чай, кисели, теплые морсы и компоты. Симптоматическое лечение включает применение жаропонижающих средств при лихорадке выше 38,5 °С. Если температура ребенка ниже 37,5 °С, нет необходимости в ее снижении медикаментозными препаратами. При более высокой температуре можно применять физические методы охлаждения. На внутреннюю поверхность рук, бедер, боковую поверхность шеи можно прикладывать смоченные в холодной воде компрессы. При насморке можно промывать нос слабым солевым раствором с помощью шприца или закапывать в нос сосудосуживающие капли. Следует избегать длительного применения капель (не более 5–7 дней), так как они могут вызвать временную дисфункцию слизистой оболочки [3, 4].
Оптимальными средствами для элиминации слизистой оболочки, восстановления ее влажности и создания наилучших условий для функционирования эпителия и слизистых клеток, вырабатывающих иммуноглобулин, лизоцим, лактоферрин и другие ферменты, являются изотонические растворы морской воды (Аква Марис, Физиомер, Долфин и пр.). Содержащиеся в морской воде микроэлементы (селен, йод, цинк) ускоряют регенерацию слизистой оболочки.
При выраженном сухом кашле можно начать лечение с приема грудного сбора в виде горячего отвара. Помогает также щелочное питье в виде горячего молока с небольшим количеством (на кончике ложки) соды. Если ребенок отказывается от молока, можно поить его подогретыми щелочными минеральными водами. Если кашель носит влажный характер с трудно отхаркивающейся мокротой, можно применять отхаркивающие препараты, если кашель длительный, сухой, саднящий — целесообразнее будет применять препараты, подавляющие кашель [4].
В лечении кашля при аденовирусной инфекции важно учитывать, что он может быть как сухим (характерное покашливание при гранулезном фарингите), так и с выраженным отделением мокроты. Поэтому препарат для адекватного сопровождения этого симптома должен быть направлен и на стимуляцию отделения мокроты, и на своевременную поддержку регенерации слизистой оболочки, и при этом должен иметь удовлетворяющие ребенка органолептические характеристики и удобный способ применения. Этим условиям соответствует Амбробене (амброксола гидрохлорид) — муколитический препарат с отхаркивающим действием, который обладает секретомоторным, секретолитическим и отхаркивающим свойствами.
Важным достоинством препарата является продуманное разнообразие лекарственных форм. Это дает преимущества в лечении детей любого возраста, поддерживает оптимальную комплаентность родителей и позволяет достичь адекватности в терапии респираторного синдрома у детей.
Например, можно использовать амброксола гидрохлорид в виде сиропов (детям от 5 до 12 лет — 1 мерная ложка (15 мг) — 2–3 раза в день; детям от 2 до 5 лет — 1/2 мерной ложки (7,5 мл) — 3 раза в день, детям до 2 лет — 1/2 мерной ложки (7,5 мл) после еды 2 раза в день).
Ингаляционная терапия имеет преимущества перед другими формами в том, что она совмещает элиминационные свойства (очищение верхних дыхательных путей от патологического содержимого), увлажнение слизистой оболочки и достаточную глубину проникновения для очищения более нижних отделов органов дыхания и таким образом профилактирует рефлекторный бронхоспазм при избытке мокроты. Лекарственное вещество распыляется и в виде аэрозоля оседает на слизистых оболочках верхних дыхательных путей. При этом возрастает интенсивность всасывания в подслизистом слое верхних дыхательных путей и увеличивается его депонирование.
Раствор для ингаляций применяется в зависимости от возраста детям от 5 до 12 лет — 2 мл (15 мг) — 2–3 раза в день; детям младше 5 лет — 1 мл (7,5 мл) — 3 раза в день.
В терапии аденовирусной инфекции можно использовать также иммунотропные препараты (Кипферон, Виферон, ИРС-19, Деринат), регулирующие неспецифические иммунные реакции (интерфероногенез) и дополняющие реакцию организма наличием специфических антител к представителям флоры, которые могут спровоцировать осложнения в виде пневмонии, бронхитов, синуситов.
Таким образом, обдуманная и максимально индивидуальная поддержка естественных защитных реакций организма ребенка при аденовирусной инфекции позволит сохранить и приумножить защитные силы организма ребенка.
Литература
ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва




.gif)