Чем лечить косточку на мизинце ноги
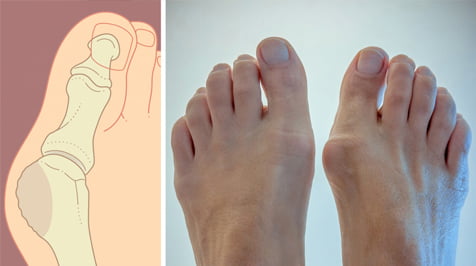
Косточка на мизинце
Стопа портного, или деформация Тейлора, – распространенная ортопедическая патология, при которой происходит разрастание головки пятой плюсневой кости. Вид вальгусной деформации часто осложняется воспалением сустава, болью (метатарзалгия) и отеком, приводит к нарушению походки и скованности движений. Это требует хирургического лечения, удаления гипертрофированной капсулы.
Особенности
При болезненной выпуклости на наружной части стопы у основания мизинца ортопеды диагностируют деформацию Тейлора, или «болезнь портных». Впервые подробное описание и диагностику провел американский специалист Х. Дэвис в 1949 году, отметив полную идентичность развитию Hallux Valgus.
Воспаленный участок формируется на латеральной поверхности головки кости мизинца, заставляя отклоняться палец внутрь. Боль может отдавать в латеральную часть стопы, провоцировать воспаление связочного аппарата, костной и хрящевой ткани. Характерные особенности:
Длительное время патология развивается бессимптомно. Ступня постепенно увеличивается в объеме за счет нароста, увеличения четвертого межплюсневого угла. Консервативное лечение устраняет болезнь только на начальной стадии. В большинстве случаев проводится оперативное вмешательство разными методами.
Причины
Заболевание встречается не часто, но не является редкой патологией. В большинстве случаев появление болезненного нароста ортопеды связывают с генетической предрасположенностью и наследственными факторами риска. У многих пациентов образование наблюдается на двух ногах одновременно.
При диагностике причины деформации Тейлора условно делятся на несколько видов:
Пятая плюсневая кость часто деформируется на фоне врожденного косолапия, патологического отсутствия мелких костей в области мизинца. В ответ на повышенную нагрузку происходят разрастание головки кости, изменения в структуре хрящевой ткани.
Основные факторы, повышающие риск развития болезни:
К формированию наростов приводит аномальное строение мизинца, включая молотковидную или гантелевидную форму костей. В группе риска – люди, в анамнезе которых присутствует детский церебральный паралич, контрактура Ледерхоза и менингит.
Внешней причиной деформации может стать ношение тесной обуви с узкими носками и высоким каблуком. Такие туфли соединяют пальцы ног, неправильно перераспределяют нагрузку стопу, провоцируют расхождение плюсневых костей веером, деформируют головку.
Симптомы и признаки
На начальной стадии образование у пятого пальца практически незаметно. По мере роста наблюдаются следующие симптомы:
Анатомические изменения в строении стопы приводят к сильным болям, заставляя человека менять походку. Нередко сустав приобретает молоткообразную форму, мизинец заходит на четвертый палец,
Показания для проведения операции
На начальной стадии снизить нагрузку на пораженный сустав и уменьшить боль помогает консервативная терапия. Но полностью избавиться от деформации можно только с помощью оперативного вмешательства. Среди основных показаний к проведению резекции:
Деформация Тейлора приводит к снижению качества жизни. Боль ограничивает подвижность, приводит к инвалидности в молодом возрасте. Непроходящий воспалительный процесс провоцирует разрушение хрящевых пластин, ускоряет развитие остеоартроза.
Основное показание к оперативному удалению костного нароста – результаты рентгенографии. При получении снимка ортопед замеряет величину угла между 4 и 5 пальцами, величину головки сустава. На выбор тактики может повлиять степень выраженности деформации, наличие плоскостопия или косолапия у пациента, развитие бурсита и других воспалительных процессов.
Особенности при проведении операций
Механизм развития патологии Тейлора или болезни портных во многом зеркально отражает патогенез вальгусной деформации большого пальца стопы при Hallux Valgus. это позволяет хирургам использовать идентичные методики лечения и проведения операций.
Цель хирургического вмешательства – восстановить биомеханические связи в переднем отделе стопы, улучшить состояние связочного аппарата, устранить эстетический дефект. Необходимо убрать вальгусную деформацию пятой плюсневой кости, вернуть в естественное положение параболу положения мизинца.
Преимущества миниинвазивных методик
При раннем обращении в 80% случаев хирурги назначают малотравматичные операции на стопе. Работа проводится через небольшие надрезы или точечные проколы. Преимущества методик:
Миниинвазивные операции относятся к сфере узкой специализации, проводятся хирургами-ортопедами высокой квалификации с применением специальной технической базы.
Операции при деформации Тейлора занимают от 25 минут до часа, могут одновременно выполняться на двух ногах. В большинстве случаев не наблюдается обильной кровопотери, что сокращает период реабилитации.
Основные виды операций
При диагностированной патологии Тейлора врачи предлагают следующие варианты оперативного удаления болезненного дефекта:
В последнем случае наиболее популярны и эффективны: дистальная поперечная остеотомия пятой плюсневой кости по методике Hohmann, Wilson, Mitchel, Helal и дистальная шевронная остеотомия.
Некоторые специалисты отдают предпочтение перкутанной дистальной остеотомии (операция Остина или СHEVRON), которая выравнивает ось стопы. Методика показана при образовании молоткообразной кости, не требует вмешательства на связочном аппарате.
В большинстве случаев дополнительно проводится операция на мягких тканях. Специальная пластика предполагает иссечение части поврежденной капсулы, которая остается в растянутом положении после удаления костного экзостоза. Хирург проводит транспозицию сухожилия от основной фаланги пальца к головке плюсневой кости для ее удержания в правильном положении.
Классическое удаление экзостоза
На начальной стадии рекомендуется миниинвазивная методика, при которой хирург делает у основания пальца проколы. С помощью специального тонкого бура стачивает и удаляет костный нарост и корректирует форму головки, делает ее более естественной.
На внутренней стороне стопы через второй прокол в теле плюсневой кости делается тонкий пропил треугольной формы. Головка опускается в образовавшуюся выемку, палец принимает правильное положение относительно продольной оси. Проколы закрываются внутрикожными швами, на стопу накладывают корригирующую повязку и плотно фиксируют во время перевязки.
Операция по SERI
Миниинвазивный метод рекомендуется при 1-й и 2-й стадиях болезни Тейлора. Во время вмешательства на внешней стороне стопы выполняется небольшой разрез, через который хирург удаляет до трети головки кости. После уменьшения деформированного участка палец фиксируется в естественном положении с помощью металлических спиц небольшой длины. При этом специалист не затрагивает сухожилия, что сокращает время восстановления и заживления раны.
Характерная особенность операции по методике SERI – работа проводится через разрез длиной не более 2−4 см. Спицы удерживают головку кости в правильном положении. Постепенно формируется мышечный каркас. После полного заживления и реабилитации металлические стержни можно удалить.
CHEVRON
Шевронная остеотомия используется для устранения деформаций с 1962 года. Операция позволяет уменьшить угловые размеры и сблизить 4-ю и 5-ю кости плюсны, реконструировать их анатомическое положение. Для проведения требуется надрез не более 3−4 см.
На последнем этапе операции проводится рентгеноскопия стопы: хирургу необходимо убедиться в правильном расположении плюсневых костей. Болты должны оставаться в ноге не менее 3 месяцев.
Остеотомия Scarf
При средней и тяжелой форме деформации с углом до 40° применяется скарф-остеотомия. Она позволяет устранить сильный разворот мизинца относительно стопы и продольной оси. Преимущества методики:
Во время остеотомии Scarf хирург делает тонкий надрез со стороны ступни, разделяет плюсневую кость зигзагообразно (в виде буквы Z), полностью отделяя головку. С помощью титанового болта укрепляет ее в анатомически правильном положении, одновременно корректирует длину и угол между пальцами.
Во время операции дополнительно укрепляют сухожилия, при необходимости рассекают и укорачивают. Это повышает гибкость волокон, помогает удержать кость в анатомически правильном положении. все манипуляции проводятся под общей анестезией.
Операция Вейля
При выраженном плоскостопии у пациентов часто возникает молоткообразное и когтеобразное искривление 4-го пальца. Сочетание с искривлением и крестообразным наложением мизинца приводит к частичной потере опоры, нарушению походки.
Операция Бейля проводится под проводниковой или спинальной анестезией. При дополнительной коррекции вальгусной деформации большого пальца рекомендуют общий наркоз. Во время манипуляций хирург укорачивает плюсневые кости деформированных пальцев, восстанавливает их правильное направление относительно продольной оси. Это позволяет изменить нагрузку при ходьбе, устранить гипертонус разгибательного аппарата.
Открытоугольная остеоктомия
Выполняется с внутренней стороны, с сохранением костной ткани. При манипуляциях не укорачивается, а удлиняется часть плюсневой кости. Рекомендуется при врожденных патологиях и деформациях на фоне артроза. Для пластики используется фрагмент псевдоэкзостоза, который закрепляется титановыми спицами и болтами. Методика используется ограничено, часто сочетается с другими способами лечения синдрома Тейлора.
Косая диафизарная ротационная остетомия
Показана при межплюсневом угле от 12°. Хирург удаляет подошвенную поверхность головки кости мизинца в нижней части. Методика используется как крайняя мера при отсутствии эффективности от других способов лечения стопы портного. Противопоказана при плохом кровоснабжении нижней конечности, не исключает повторной деформации.
Подготовка к операции
В большинстве случаев манипуляции проводятся под спинальной анестезией. Для исключения осложнений и разработки плана хирургического вмешательства пациенту назначают следующие подготовительные процедуры:
При хронических заболеваниях сердечно-сосудистой, эндокринной систем требуется дополнительная консультация и обследование профильных врачей.
Период реабилитации после операции
В первые сутки пациенту рекомендуют оставаться в клинике под наблюдением хирурга. Больному подбирают специальные ортезы – ботинки Барука, которые при ходьбе снимают нагрузку с переднего отдела и пальцев на пятку. Такую обувь необходимо носить не менее 6 недель. В тяжелой ситуации можно дополнительно опираться на костыли, ограничить физическую активность.
После операции в течение 2 недель рекомендуется:
Для уменьшения болевого синдрома врач индивидуально подбирает препараты, рассчитывает дозировку для домашнего применения. Отечность начинает уменьшаться на 3−5-е сутки после операции. Через 14 дней рекомендуется повторно посетить хирурга для удаления накожных швов.
Через 6 недель больного направляют на повторную рентгенограмму. При выраженной положительной динамике и отсутствии противопоказаний разрешена ходьба без корригирующих ортезов с нагрузкой на пальцы стопы.
У некоторых пациентов старшего возраста отечность может сохраняться длительное время, что связано с пониженным тонусом вен конечностей. В такой ситуации назначаются лимфотропная терапия, контрастные ножные ванны.
Противопоказания к операции
Абсолютными или временными ограничениями для проведения остеотомии на ступне являются:
Миниинвазивные операции разрешены при варикозном расширении вен, бурсите сустава.
Синдром Тейлора приводит к образованию у основания мизинца болезненного нароста, отеку, мозолям. Новые методы хирургического лечения позволяют избавить больного от осложнений, вернуть походке легкость.
Стопа портного (косточка на мизинце)
Заболевания
Операции и манипуляции
Истории пациентов
Стопа портного (косточка на мизинце)
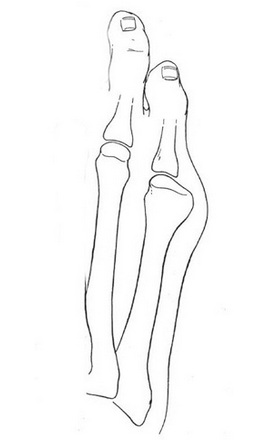
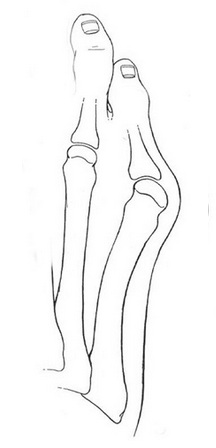
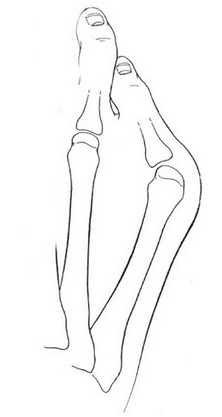
Стопа портного (деформация Тейлора, варусная деформация пятого пальца стопы, косточка на мизинце) – возвышение в области основания 5 пальца стопы, связанное с разрастанием головки пятой плюсневой кости и её отклонением кнаружи.
По своей природе стопа портного схожа с вальгусной деформацией первого пальца стопы, однако встречается значительно реже. Почему же она называется стопой портного? Это название появилось ещё во времена средневековья, когда портные и их подмастерья были вынуждены длительное время сидеть со скрещенными ногами.
Такое положение нижних конечностей приводило к постоянной травматизации наружной поверхности стоп, следствием чего часто становилось разрастание костной ткани в области головки пятой плюсневой кости, которое и получило название стопы портного.
Данная патология широко распространена как среди взрослого населения, так и среди подростков. В 2-4 раза чаще встречается у женщин, часто поражает сразу две стопы.
Патофизиология стопы портного.
Внешними причинами деформации может выступать неправильно подобранная обувь. Тесная, с узким мысом, жёсткая обувь, в том числе женские туфли на каблуке, приводит к сближению пальцев стопы и перераспределению осевой нагрузки, что может спровоцировать расхождение плюсневых костей в стороны по типу веера. Но не все женщины носящие туфли на каблуке страдают от варусной деформации пятых и вальгусной деформации первых пальцев стопы. Это связано со значительной прочностью нормально устроенного рессорного аппарата стопы. По этой причине стопа портного намного чаще встречается в случае плоской и вальгусной деформации стоп, врождённых укороченных плюсневых костей, системных заболеваний соединительной ткани, патологии коллагена.
Патоанатомия стопы портного.
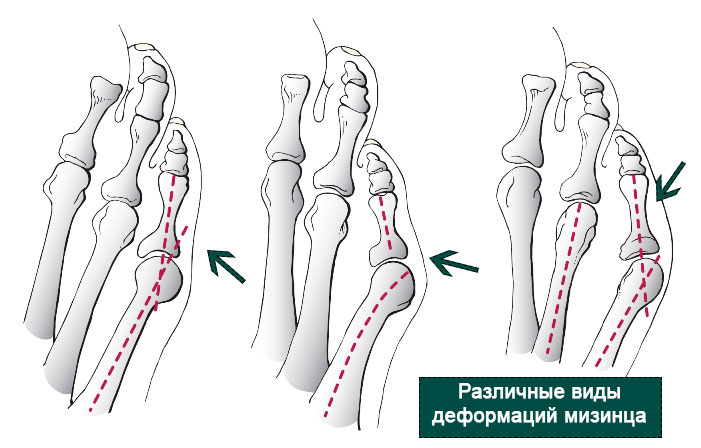
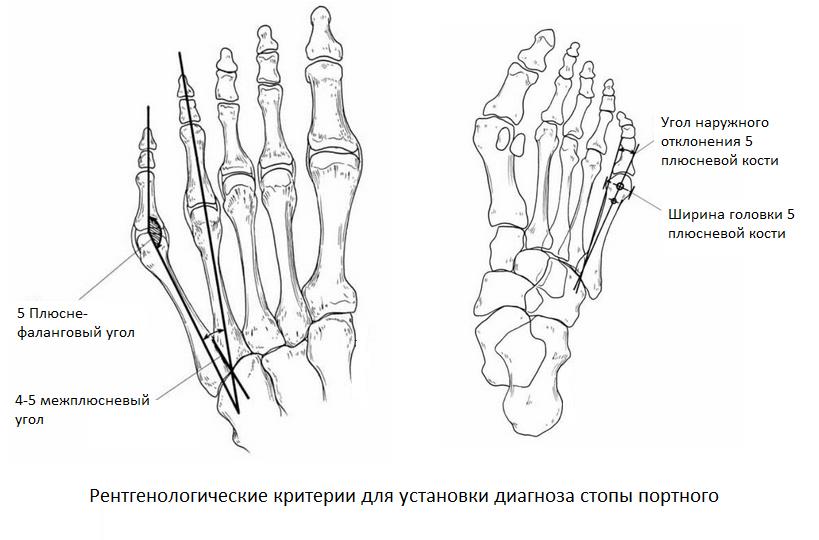
Основными критериями для установления диагноза стопы портного являются формирование костного возвышения по наружной поверхности головки пятой плюсневой кости, увеличение 4-5 межплюсневого угла (в норме 6-8°), увеличение угла наружного отклонения 5 плюсневой кости (в норме до 7°), увеличение ширины головки 5 плюсневой кости, формирование мозоли по наружной поверхности основания 5 пальца стопы.
К 1 типу относят увеличение ширины головки 5 плюсневой кости
Ко 2 типу относят врождённое искривление 5 плюсневой кости с нормальным межплюсневым углом.
К 3 типу (наиболее часто встречаемому) относится увеличение межплюсневого угла.
Диагностика стопы портного.
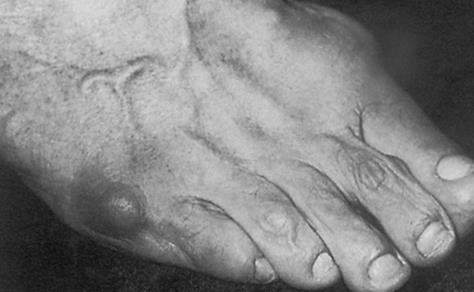
Симптомы стопы портного. В первую очередь обращает на себя внимание косметическая деформация 5 пальца, наличие «шишки» в области его основания, формирование мозоли. Пациенты часто жалуются на боли в данной области, особенно беспокоящие их при ношении обуви с узким мысом.
При осмотре необходимо оценить ширину переднего отдела ступни, наличие гиперкератоза по наружной поверхности. Амплитуда движений 5 плюсне-фалангового сустава при этом часто остаётся нормальной.
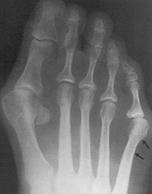
Для рентгенологической диагностики используются главным образом снимки в прямой проекции с нагрузкой. При этом оценивается 4-5 межплюсневый угол, 5 плюсне-фаланговый угол, ширина головки 5 плюсневой кости, угол наружного отклонения 5 плюсневой кости.
Лечение стопы портного.
Консервативное лечение складывается из ношения хорошо подобранной обуви, с мягким широким мысом, не стягивающим пальцы к центру, изготовлению ортопедических стелек, использованию мягких силиконовых вкладышей.
В абсолютном большинстве случаев этого оказывается достаточно для устранения болей, хотя на косметическую деформацию это не влияет.
При длительном не поддающемся консервативному лечению болевом синдроме показано хирургическое лечение.
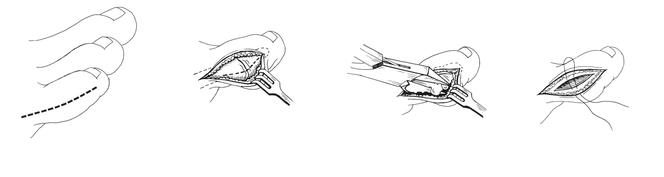
Используется при симптоматичных деформациях 1 типа. Суть процедуры сводится к удалению наружной 1\3 головки 5 плюсневой кости, одновременно с ушиванием капсулы 5 плюсне-фалангового сустава.
Дистальная плюсневая остеотомия.
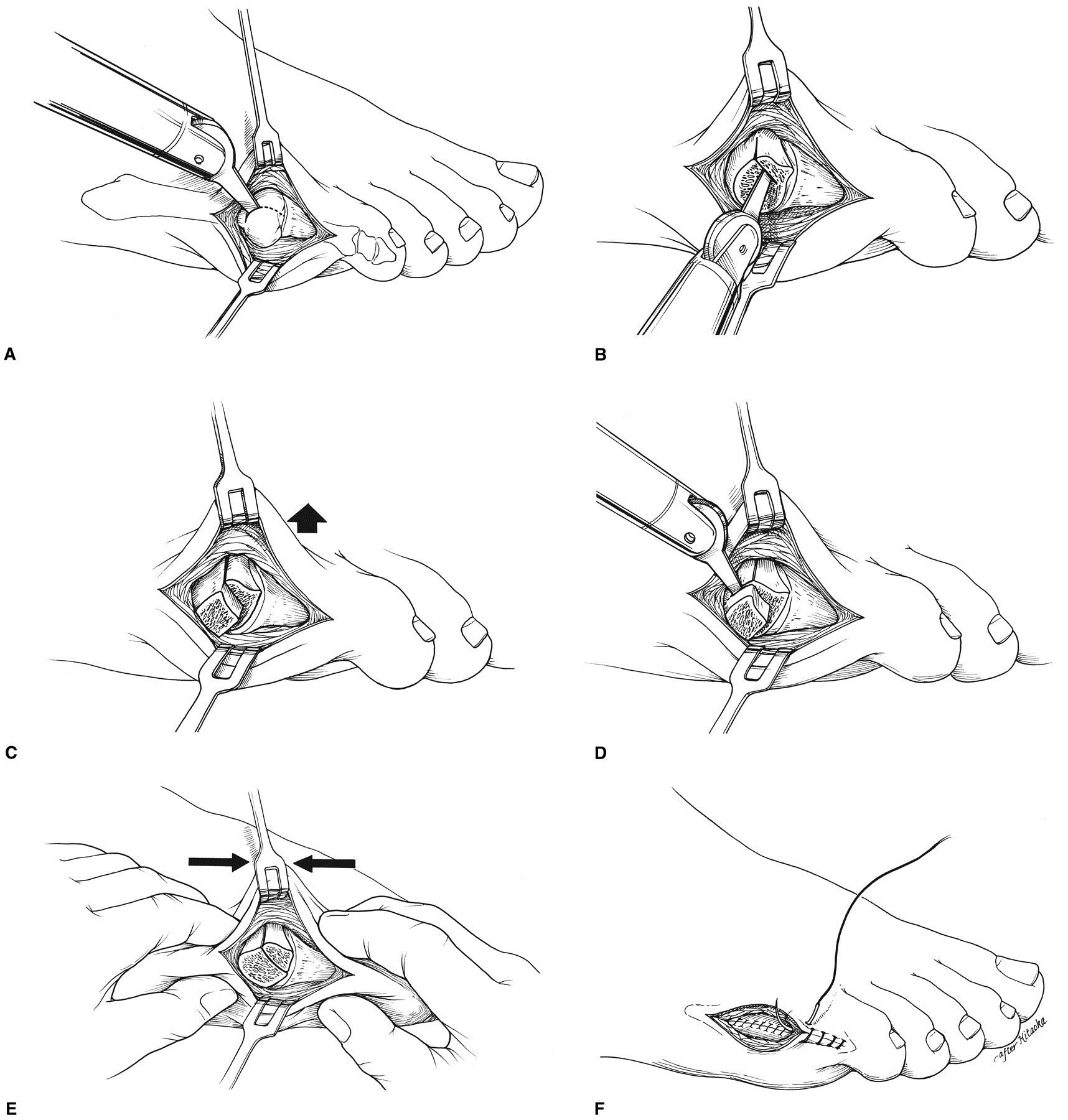
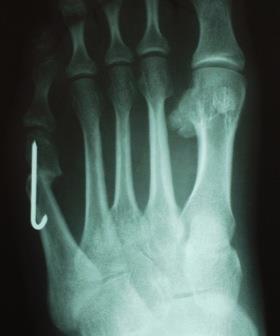
Используется в случаях длительно существующей деформации 1 типа, деформациях 2 и 3 типа с межплюсневым углом менее 12 °. Используются различные модификации метода. Наиболее часто применяется медиализирующая остеотомия по типу шеврон. Менее популярны поперечная остеотомия, клиновидная остеотомия с использованием пластин, остеотомии типа scarf. Фиксация фрагментов выполняется при помощи спиц Киршнера или винтов, может быть скомбинирована с наружной кондилэктомией.
Косая диафизарная ротационная остеотомия.
Показана при деформациях 2 и 3 типа с межплюсневым углом более 12 °. Заключается в резекции подошвенной поверхности головки 5 плюсневой кости при наличии мозоли, косой остеотомии диафиза в нижней трети. Следует избегать проксимальных остеотомий в связи с плохим кровоснабжением. Фиксация выполняется при помощи 1-2 спиц или винтов.
Резекция головки 5 плюсневой кости.
Используется как последняя мера при неэффективности всех остальных видов лечения.
Осложнениями хирургического лечения могут быть рецидив деформации, укорочение 5 плюсневой кости. В случае резекции вероятно развитие метатарсалгии.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Безоперационное лечение «косточки на ноге» в Клинике Бобыря
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Главный принцип лечения заболеваний опорно-двигательного аппарата в Клинике Бобыря – это мягкая безболезненная коррекция. Комплексная программа лечения направлена на первопричину заболевания и учитывает индивидуальные особенности каждого пациента. Мы применяем наиболее эффективные методы коррекции. Получите консультацию у нашего опытного врача со стажем более 15 лет.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
«Косточку на ноге» на начальных стадиях довольно легко исправить с помощью безоперационных методов. В Клинике Бобыря такие патологии успешно лечат более 30 лет. Не затягивайте с визитом к врачу – со временем деформация усилится и потребует операции!
«Косточку на ноге» на начальных стадиях довольно легко исправить с помощью безоперационных методов. В Клинике Бобыря такие патологии успешно лечат более 30 лет. Не затягивайте с визитом к врачу – со временем деформация усилится и потребует операции!
«Косточка на ноге» – народное название состояния, которое известно среди врачей как вальгусная деформация первого пальца стопы, или hallux valgus. Это состояние приводит к боли и проблемам с ношением обуви. Со временем деформация нарастает, развивается артроз первого плюснефалангового сустава. Основным методом лечения болезни считается хирургическая коррекция, но на ранних стадиях эффективны и некоторые безоперационные методики.
Косточка на ноге, или как ее называют, Hallux Valgus, – это заболевание, характеризующееся деформацией большого пальца стопы с отклонением в сторону мизинца и образованием шишки у его основания.
Симптомы болезни варьируют в зависимости от степени деформации. У одних пациентов отмечается небольшой дискомфорт при ходьбе, у других – сильная болезненность, ограничивающая повседневную жизнь. В последнем случае пациенты неспособны носить привычную обувь, образуются намины и мозоли.
Деформация проявляется не сразу, а прогрессирует постепенно. С усилением искривления усугубляется и симптоматика. В итоге формируется «шишка» у основания 1-го пальца, из-за которой пациенту, для того чтобы подобрать удобную обувь и нормально ходить, приходится посетить не один обувной магазин.
В тяжелых случаях может развиться отек и воспаление, иногда болезненность настолько сильная, что приводит к хромоте, не позволяет ходить на большие расстояния.
Болезнь чаще всего поражает женщин старше 35 лет, но встречается и у представителей сильного пола, а также у детей. Помимо внешних факторов, к развитию деформации приводит наследственная предрасположенность. На начальных этапах заболевание успешно поддается лечению. В запущенных формах показано оперативное вмешательство.
Не стоит затягивать. Обратитесь к врачу. Доктора Клиники Бобыря знают, как бороться с патологией, и используют для этого наиболее эффективные методы.
Немного об анатомии стопы
Плюснефаланговый сустав 1-го пальца стопы образуется при сочленении головки 1-й плюсневой кости и основания проксимальной (ближайшей к телу) фаланги большого пальца.
По строению стопа очень сходна с кистью, но здесь у костных элементов присутствует меньшая подвижность, которую природа обменяла на прочность и эластичность. В области подошвы сосредоточены мощнейшие мышцы, помогающие сгибать стопы «в дугу». Благодаря этим качествам стопа способна пружинить подобно рессоре и выдерживать большие осевые нагрузки не только во время ходьбы, но и во время прыжков и бега.
Соединения стопы отлично работают на протяжении всей жизни, пока один из элементов механизма не выходит из строя. Как только ослабевают связки – развивается плоскостопие. Это значит, что стопа уже не способна пружинить и гасить вертикальные колебания. На фоне этих изменений развивается боль, появляется хромота, на фоне слабости соединений начинают деформироваться суставы основания пальцев. Один из самых крупных из них – первого пальца – отклоняется наружу, притесняя соседей.
Со временем из-за деформации на внутренней поверхности формируются минеральные отложения и наросты, внешне напоминающие шишку. Если пациент носит неудобную обувь, выступающая поверхность косточки начинает натираться, причиняя боль.
Влияет на тонус стопы и правильная осанка – если позвоночник ровный, то нагрузка во время ходьбы равномерно распределяется на обе ноги. При наличии искривления на одну конечность приходится большее давление, чем на другую. Ткани стопы, получающие более высокие нагрузки, начинают растягиваться, деформироваться – формируется плоскостопие, а в дальнейшем и вальгусная деформация большого пальца.
Своевременное лечение искривлений позвоночника является одной из мер профилактики плоскостопия. В Клинике Бобыря вы можете воспользоваться услугами мануального терапевта, массажиста и провести восстановительный курс дефанотерапии.
Факторы риска, которые способствуют возникновению «косточки на ноге»
Hallux Valgus развивается при недостаточности соединительной ткани в суставе основания большого пальца стопы, когда из-за слабости связочного аппарата развивается деформация.
Причиной слабого тонуса связок чаще всего является нарушение гормонального фона – именно поэтому болезнь чаще всего поражает женщин старше 35 лет и усугубляется с возрастом. У мужчин патология развивается реже, поскольку связки у представителей сильного пола менее эластичные и более прочные. Усугубляет заболевание плоскостопие, которое способствует смещению большого пальца кнаружи и формирование угла в его основании. Чем больше угол, тем сильнее деформация и клинические проявления.
Основные причины развития Hallux Valgus:
Некоторые ученые предполагают, что неудобная обувь является главной причиной развития заболевания. Согласно этой теории, патология развивается чаще всего у женщин по причине ношения туфель на высоких каблуках, которые имеют суженую переднюю часть, где пальцы стеснены по бокам. На фоне ослабленных связок большой палец быстро деформируется и отклоняется кнаружи.
Согласно данной теории, различают три фактора риска, сопряженные с ношением неудобной обуви:
В большинстве случаев Hallux Valgus развивается в результате воздействия нескольких причин, но в основе всегда лежит нарушение целостности структуры соединительной ткани. Согласно наблюдениям ученых, косточка на ноге чаще всего развивается при следующих заболеваниях:
Важно! При любой патологии своевременно начатое лечение – гарантия быстрого восстановления. В Клинике Бобыря вы сможете пройти полноценное обследование и получить необходимое лечение, которое поможет справиться с «косточкой на ноге».
Механизм развития заболевания
Под действием причинных факторов происходит ослабление связочного аппарата, что приводит к нарушению функции стопы – возникает нестабильность, проявляющаяся слабой фиксацией костных элементов сустава. На фоне слабости связок образуется поперечное плоскостопие – подошвенная поверхность стопы приобретает более плоскую форму и перестает пружинить во время ходьбы и бега. В результате возрастает нагрузка на передние отделы – на область, в которой находится суставы основания пальцев. Из-за слабости связочного аппарата и нестабильности суставов пальцы начинают отклоняться от своего естественного положения. Если при этом человек носит тесную, неудобную обувь, ее стенки смещают большой палец кнаружи.
Патология развивается не сразу. Искривление формируется годами, если провоцирующие факторы не устранены. Остановить болезнь может смена обуви и выполнение профилактических мероприятий – курс лечебной гимнастики, физиотерапии, дефанотерапии и т. д.
Классификация заболевания
«Косточка на ноге» является заболеванием, имеющим хроническое течение и развивающимся в течение нескольких лет. Симптоматика проявляется в более поздние сроки развития патологии, когда степень поражения сустава сильно выражена. Согласно международной классификации болезней 10-го пересмотра, данной патологии соответствует шифр М 20.1.
Принято выделять три степени отклонения большого пальца стопы:
В зависимости от стадии заболевания назначают те или иные виды лечения. На начальных этапах симптоматика минимальна, можно добиться высокой эффективности от традиционной консервативной терапии, укрепляющих процедур и дефанотерапии. При второй степени искривления способ лечения определяет лечащий врач. В запущенных стадиях показана операция с длительным периодом реабилитации.
Когда необходимо обратиться к врачу?
На начальных стадиях заболевания симптомы начинают беспокоить не сразу, а лишь спустя некоторое время. В этот период больной может не заметить «шишку» на стопе, поскольку она выражена очень слабо. В редких случаях отмечаются отеки и покраснения – но согласно статистическим данным эти симптомы появляются только при ношении неудобной обуви или при физических перегрузках организма.
На ранних стадиях нет болей, не беспокоят другие жалобы, поэтому многие люди не обращаются к врачам. Но заболевание продолжает прогрессировать.
В соединительной ткани начинаются патологические перестройки. Суставные поверхности, выстланные хрящом, становятся неровными и деформируются, а связки ослабевают и недостаточно фиксируют сустав. Все это приводит к усугублению искривления большого пальца стопы.
Если запустить болезнь, единственным выходом может стать операция. Поэтому врачи настоятельно рекомендуют при появлении первых признаков патологии обратиться за медицинской помощью. Начальные деформации еще обратимы – своевременное воздействие мануальной терапией способствует вправлению сустава в привычное положение, а лечебная гимнастика с массажем и курсом физиотерапии укрепят соединительную ткань.
В Клинике Бобыря более высокой эффективности в лечении «косточки на ноге» помогает добиваться уникальная авторская запатентованная методика – дефанотерапия.
Какими симптомами проявляется «косточка на ноге»?
Первым и основным признаком является искривление большого пальца стопы. Сначала отклонение небольшое, симптомы слабо выражены и беспокоят редко. В этот период связочный аппарат только начинает ослабевать, а сустав – «разбалтываться».
В некоторых случаях уже на ранних стадиях пациента начинает беспокоить дискомфорт в основании большого пальца, боли присоединяются позже. В большинстве случаев данным симптомам предшествует ношение тесной обуви, или туфель на высоком каблуке.
На начальных стадиях неприятные ощущения появляются после длительных нагрузок во время ходьбы или продолжительного стояния на обеих ногах. Если пациент жалуется на пульсирующие и ноющие боли только в одной ноге – в качестве основной причины следует заподозрить искривление позвоночника.
На более поздних стадиях большой палец отклоняется вовнутрь, нередко наслаивается на соседний, формируя более выраженный угол – основание пястной кости начинает выпирать через кожу. Спустя несколько месяцев на косточке откладываются минеральные отложения, в области угла образуется небольшая шишка.
«Косточка на ноге» сопровождается некоторыми характерными симптомами:
Довольно часто «косточка на ноге» сочетается с поперечным плоскостопием. При этом беспокоит болезненность в средних отделах стопы. Сама стопа укорачивается, ее ширина увеличивается за счет расхождения основания пальцев в стороны. Стопа становится более плоская, во время ходьбы возникают микротравмы, которые приводят к сильным болям при переносе веса тела на пораженную ногу.
Вальгусная деформация и плоскостопие могут осложниться защемлением крупных нервов и развитием сильной колющей или давящей боли. Со временем происходит выпадение чувствительности и нарушение подвижности стопы.
При отсутствии необходимых восстановительных мер деформация постепенно прогрессирует, доставляя сильный дискомфорт пациенту. Врачи Клиники Бобыря не рекомендуют запускать болезнь, поскольку в тяжелых случаях показано проведение операции, которая к тому же не всегда является эффективной.
Осложнения
Если оставить без лечения косточку на ноге, могут развиваться серьезные последствия. Осложнения формируются за счет смещения опорных точек стопы, нарушения ходьбы с последующим искривлением всех суставов нижней конечности и позвоночного столба. Патологические изменения нарастают постепенно, но все негативные перестройки опорно-двигательного аппарата, вызванные Hallux Valgus, носят необратимый характер.
Возможные осложнения косточки на ноге:
Избежать осложнений можно, если своевременно начать лечение. На ранних стадиях болезнь можно остановить с помощью консервативных методов. В Клинике Бобыря на протяжении многих лет успешно занимаются лечением патологий опорно-двигательного аппарата, мы знаем, как помочь.
Диагностика косточки на ноге
Цель обследования – выявить патологию, провести дифференциальную диагностику между вальгусной деформацией большого пальца и похожими заболеваниями, а также определить степень тяжести болезни.
Диагностика начинается с первичного приема, осмотра врача. Для уточнения степени деформации назначают рентгенографию, а чтобы отличить заболевание от артрита, артроза, воспаления мягких тканей и подагры – МРТ, общий анализ крови и другие исследования.
Осмотр лечащего врача
Во время осмотра доктор попросит вас показать ему пораженную стопу. Внешний осмотр включает следующие моменты:
При внешнем осмотре доктор определит приблизительную степень деформации. Окончательно стадию болезни определяют после измерения угла отклонения фаланги большого пальца относительно плюсневой кости на рентгеновском снимке в прямой проекции.
Обязательно нужно рассказать лечащему врачу:
После внешнего осмотра и сбора анамнеза врач назначит некоторые исследования. Важнейшая роль в диагностике вальгусной деформации большого пальца стопы принадлежит рентгенографии.
Рентгенологическое исследование
Для диагностики косточки на ноге необходимо сделать рентген стопы в прямой и боковой проекциях. Прямая проекция необходима для выявления степени искривления большого пальца, боковая – для диагностики плоскостопия. Также рентгенологическое исследование позволяет выявить некоторые осложнения:
Для оценки состояния в динамике рентгенографию повторяют раз в шесть месяцев. Если проводить исследования с такими перерывами, это безопасно и не оказывает на организм чрезмерную лучевую нагрузку. Иногда лечащий врач рекомендует проходить рентгенографию чаще.
Противопоказанием к исследованию является беременность.
Обычно рентгенологического исследования бывает достаточно для того, чтобы диагностировать вальгусную деформацию большого пальца стопы. Для уточнения степени поражения сустава большого пальца, дифференциальной диагностики между болезнью и схожими патологиями, а также для выявления сопутствующих осложнений в виде поражений околосуставных тканей могут назначаться: КТ, МРТ, УЗИ, анализы крови и мочи.
Дополнительные методы диагностики
Компьютерная томография назначается в сложных случаях, когда в патологический процесс вовлекается не только большой палец, но и другие суставы стопы. КТ выявить минеральные отложения и костные разрастания в полости сустава. Во время компьютерной томографии, как и во время рентгенографии, применяются рентгеновские лучи, поэтому она противопоказана во время беременности, ее нельзя проводить часто.
МРТ и УЗИ помогают оценить состояние сустава и окружающих мягких тканей. Благодаря этим методам удается диагностировать такие осложнения, как воспаление суставной капсулы и сухожилий.
Анализы крови и мочи назначаются для дифференциальной диагностики с подагрой, инфекционным артритом и другими воспалительными заболеваниями.
Лечение вальгусной деформации большого пальца
Терапия включает консервативные и хирургические методы. Консервативная терапия применяется в основном на ранних стадиях и направлена на устранение симптомов заболевания, исправление деформации и укрепление соединительной ткани. На начальных этапах все патологические изменения обратимы. На поздних стадиях, когда развивается стойкая деформация, показано хирургическое вмешательство.
Медикаментозная терапия
Лекарственные препараты помогают снять болезненность и облегчить страдания больного. Данный вид лечения применяется на всех стадиях болезни, его желательно сочетать со следующими мероприятиями:
Важно помнить, что обезболивающие препараты не лечат основную патологию, а только снимают симптомы. Нельзя сразу нагружать ногу, как только вы почувствовали, что медикаментозная терапия помогла, и боль утихла.
При вальгусной деформации большого пальца стопы показаны следующие препараты:
Физиотерапия
Физиотерапевтическое лечение показано на начальных стадиях, когда деформация большого пальца небольшая. Процедуры направлены на улучшение кровообращения и восстановление тканей сустава. Приток крови ускоряет рассасывание минеральных отложений, улучшает подвижность в суставе, способствует снятию воспаления и боли. Совместное применение физиотерапевтических процедур с массажем и лечебной гимнастикой значительно повышает эффективность лечения косточки на ноге.
Чаще всего при вальгусной деформации большого пальца стопы применяют следующие физиопроцедуры:
Лечебная физкультура
Лечебная гимнастика показана строго в периоды ремиссии заболевания – когда стихают симптомы. Умеренные физические нагрузки не только укрепляют сустав, но и являются профилактикой деформаций голеностопа, коленного и тазобедренного суставов, а также искривлений позвоночного столба.
Благодаря курсу лечебных упражнений равномерно распределяется нагрузка на обе ноги, что разгружает больную конечность. Врачи Клиники Бобыря подбирают для каждого пациента индивидуальную программу упражнений, в зависимости от степени выраженности деформаций, общего состояния здоровья.
Массаж
Массаж также проводят, когда нет сильных болей, его часто сочетают с лечебной физкультурой. Массажист осуществляет разминку подошвенных мышц и снимает в них спазмы, которые способствуют нарастанию деформации. Благодаря усилению кровотока и выработке биологически активных веществ уменьшаются минеральные отложения. Улучшается приток крови, клетки сустава получают больше питательных веществ, что способствует лучшему их восстановлению. Важно помнить, что массаж должен быть регулярным, посещение специалиста время от времени не даст никакого улучшения. Курсы массажа желательно проводить раз в полгода-год.
Остеопатия
Внешне сеанс остеопатии напоминает массаж, но метод предполагает более глубокую, тонкую работу с организмом пациента. Процедуры проводит специально обученный врач-остеопат, который, благодаря длительной практике, умеет своими руками обнаруживать и устранять нарушение анатомических взаимоотношений в организме.
Остеопатия – это не просто борьба с косточкой на ноге, это комплексное восстановление правильной работы опорно-двигательной системы.
Дефанотерапия
Дефанотерапия – уникальный авторский метод лечения вальгусной деформации большого пальца стопы и других патологий опорно-двигательной системы, разработанный доктором Бобырем.
В отличие от массажа и мануальной терапии, где осуществляется местное воздействие, при дефанотерапии пациент получает комплексное лечение. Доктор по специальной методике осуществляет разминку мышц спины, выравнивая расположение позвонков и снимая мышечные спазмы. В результате осанка выравнивается, устраняются перекосы, а вместе с ними – неравномерная нагрузка на обе ноги. Походка становится более правильной, а стопа больше не подвергается чрезмерным осевым перегрузкам. Со временем устраняется плоскостопие, укрепляются суставы стопы.
Сеанс дефанотерапии состоит из трех этапов:
Дефанотерапия имеет массу преимуществ перед другими мануальными техниками. Она помогает существенно сократить продолжительность лечения, добиться более выраженного и стойкого эффекта. При этом процедуры совершенно безболезненны и безопасны. Клиника Бобыря – это место, где была создана данная уникальная методика, и мы имеем самый большой опыт в ее применении. Наши пациенты получают лечение у врачей высокой квалификации, учеников самого создателя метода.
Несмотря на все преимущества, дефанотерапия имеет некоторые противопоказания:
Ортопедическое лечение
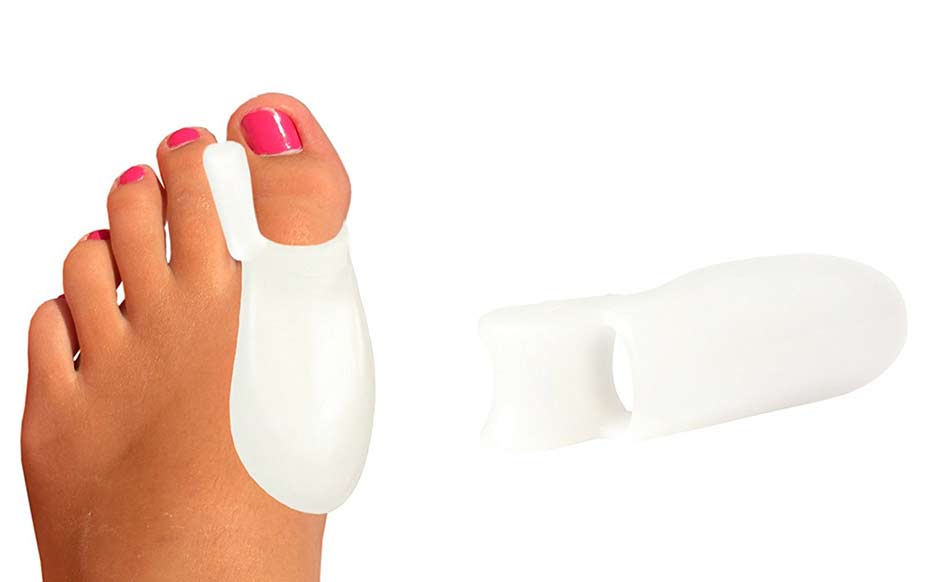
Если деформация не слишком сильная, рекомендуется ношение специальных ортопедических конструкций, которые вправляют пораженный сустав. Поначалу от их ношения пациент может ощущать дискомфорт, поскольку большой палец подвергается обратному отклонению от патологической позиции. В этот период не рекомендуют долго ходить, иногда показан постельный режим. Когда состояние придет в норму, ортезы можно надевать под определенные виды обуви, в которых можно использовать ортопедические стельки и межпальцевые подушечки. На ночь рекомендуется перебинтовывать средний отдел стопы эластичным бинтом.
Народная медицина
Рецепты народной медицины направлены преимущественно на устранение боли в области основания большого пальца и рассасывание минеральных отложений. Если деформация существенная, необходимо обратиться к врачу. Народные методы могут дополнять лечение в клинике, но не могут стать ему альтернативой!
Наиболее популярные народные методы лечения косточки на ноге:
Когда показана операция?
Хирургическое вмешательство требуется при неэффективности консервативной терапии, когда косточка на ноге болит, отекает и нарушает функции нижней конечности. Не обойтись без операции, если патология находится в запущенной стадии.
Прогноз
Косточка на ноге – заболевание, которое медленно прогрессирует. Если пациент не предпринимает попыток для ее лечения, через несколько лет может потребоваться операция. При своевременном лечении болезни прогноз относительно благоприятный.
Рекомендации по образу жизни
Для того чтобы предотвратить возникновение и прогрессирование вальгусной деформации большого пальца стопы, нужно соблюдать некоторые рекомендации:
Стопа портного (косточка на мизинце)
Заболевания
Операции и манипуляции
Истории пациентов
Стопа портного (косточка на мизинце)
Стопа портного (деформация Тейлора, варусная деформация пятого пальца стопы, косточка на мизинце) – возвышение в области основания 5 пальца стопы, связанное с разрастанием головки пятой плюсневой кости и её отклонением кнаружи.
По своей природе стопа портного схожа с вальгусной деформацией первого пальца стопы, однако встречается значительно реже. Почему же она называется стопой портного? Это название появилось ещё во времена средневековья, когда портные и их подмастерья были вынуждены длительное время сидеть со скрещенными ногами.
Такое положение нижних конечностей приводило к постоянной травматизации наружной поверхности стоп, следствием чего часто становилось разрастание костной ткани в области головки пятой плюсневой кости, которое и получило название стопы портного.
Данная патология широко распространена как среди взрослого населения, так и среди подростков. В 2-4 раза чаще встречается у женщин, часто поражает сразу две стопы.
Патофизиология стопы портного.
Внешними причинами деформации может выступать неправильно подобранная обувь. Тесная, с узким мысом, жёсткая обувь, в том числе женские туфли на каблуке, приводит к сближению пальцев стопы и перераспределению осевой нагрузки, что может спровоцировать расхождение плюсневых костей в стороны по типу веера. Но не все женщины носящие туфли на каблуке страдают от варусной деформации пятых и вальгусной деформации первых пальцев стопы. Это связано со значительной прочностью нормально устроенного рессорного аппарата стопы. По этой причине стопа портного намного чаще встречается в случае плоской и вальгусной деформации стоп, врождённых укороченных плюсневых костей, системных заболеваний соединительной ткани, патологии коллагена.
Патоанатомия стопы портного.
Основными критериями для установления диагноза стопы портного являются формирование костного возвышения по наружной поверхности головки пятой плюсневой кости, увеличение 4-5 межплюсневого угла (в норме 6-8°), увеличение угла наружного отклонения 5 плюсневой кости (в норме до 7°), увеличение ширины головки 5 плюсневой кости, формирование мозоли по наружной поверхности основания 5 пальца стопы.
К 1 типу относят увеличение ширины головки 5 плюсневой кости
Ко 2 типу относят врождённое искривление 5 плюсневой кости с нормальным межплюсневым углом.
К 3 типу (наиболее часто встречаемому) относится увеличение межплюсневого угла.
Диагностика стопы портного.
Симптомы стопы портного. В первую очередь обращает на себя внимание косметическая деформация 5 пальца, наличие «шишки» в области его основания, формирование мозоли. Пациенты часто жалуются на боли в данной области, особенно беспокоящие их при ношении обуви с узким мысом.
При осмотре необходимо оценить ширину переднего отдела ступни, наличие гиперкератоза по наружной поверхности. Амплитуда движений 5 плюсне-фалангового сустава при этом часто остаётся нормальной.
Для рентгенологической диагностики используются главным образом снимки в прямой проекции с нагрузкой. При этом оценивается 4-5 межплюсневый угол, 5 плюсне-фаланговый угол, ширина головки 5 плюсневой кости, угол наружного отклонения 5 плюсневой кости.
Лечение стопы портного.
Консервативное лечение складывается из ношения хорошо подобранной обуви, с мягким широким мысом, не стягивающим пальцы к центру, изготовлению ортопедических стелек, использованию мягких силиконовых вкладышей.
В абсолютном большинстве случаев этого оказывается достаточно для устранения болей, хотя на косметическую деформацию это не влияет.
При длительном не поддающемся консервативному лечению болевом синдроме показано хирургическое лечение.
Используется при симптоматичных деформациях 1 типа. Суть процедуры сводится к удалению наружной 1\3 головки 5 плюсневой кости, одновременно с ушиванием капсулы 5 плюсне-фалангового сустава.
Дистальная плюсневая остеотомия.
Используется в случаях длительно существующей деформации 1 типа, деформациях 2 и 3 типа с межплюсневым углом менее 12 °. Используются различные модификации метода. Наиболее часто применяется медиализирующая остеотомия по типу шеврон. Менее популярны поперечная остеотомия, клиновидная остеотомия с использованием пластин, остеотомии типа scarf. Фиксация фрагментов выполняется при помощи спиц Киршнера или винтов, может быть скомбинирована с наружной кондилэктомией.
Косая диафизарная ротационная остеотомия.
Показана при деформациях 2 и 3 типа с межплюсневым углом более 12 °. Заключается в резекции подошвенной поверхности головки 5 плюсневой кости при наличии мозоли, косой остеотомии диафиза в нижней трети. Следует избегать проксимальных остеотомий в связи с плохим кровоснабжением. Фиксация выполняется при помощи 1-2 спиц или винтов.
Резекция головки 5 плюсневой кости.
Используется как последняя мера при неэффективности всех остальных видов лечения.
Осложнениями хирургического лечения могут быть рецидив деформации, укорочение 5 плюсневой кости. В случае резекции вероятно развитие метатарсалгии.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.