Чем лечить косточку на ноге возле большого пальца
Больная косточка на ноге
Красота женских во все времена имела большое значение. Пожалуй, все современные мужчины с этим согласятся, да что там, об этом упоминали даже классики отечественной литературы. Однако, бывает так, что ноги, а точнее ступни, теряют свою красоту из-за выступающей у основания большого пальца «косточки». Важно понять, как разобраться с косточкой большого пальца, чтобы не мучить себя болью всю жизнь.
Больная «косточка» (так часто называют деформацию на больших пальцах ног) – едва ли не самая популярная из ортопедических проблем, и подвергаются ей, в основном, женщины. Статистика говорит, что мужчины подвержены ей в четыре раза меньше. Причина боли в косточке кроется в несостоятельность связочного аппарата – врожденной проблемой передающейся, в основном по женской линии.
Почему же болит косточка на ноге?
Нужно разобраться, что является первопричиной возникновения больной «косточки». Это, как не удивительно, плоскостопие. У здорового человека стопа вогнута. Всего вогнутости две: продольная вогнутость расположена внутри подошвы, поперечная располагается вблизи основания пальцев ног. Когда связки и сухожилия не выдерживают нагрузку, стопа ноги становится плоской.
В случае поперечного плоскостопия, плюсневые кости, вместо того чтобы идти параллельно друг к другу, начинают расходиться «веером», а пальцы ног расходятся вслед за ними. Что в этом плохого, спросите Вы? Это и становится причиной появления выступающей косточки: большой палец ноги не смещается наружу, а в отличие от своей плюсневой кости, разворачивается внутрь. В результате, головка плюсневой кости большого пальца ноги начинает выходить из сустава, и мы видим “шишку” у самого основания большого пальца ноги – это визуальное проявление «косточки».
Далее деформация косточки прогрессирует. Почему же косточка на ноге начинает болеть? Контакт выступающей суставной шишки с обувью провоцирует натертость, которая в конечном итоге воспаляется, и человек чувствует боль в той самой косточке на пальце. Далее появляется костно-хрящевое разрастание, и косточка выпирает ещё сильнее. Через какое-то время от давления деформированного большого пальца начинают страдать его соседи. Они сгибаются в неправильном положении, фиксируются в нём, в конце концов приобретая неестественную искривлённую формую, боль появляется и в них.
Эта болезнь ноги – серьёзная проблема, для женщин особенно. Постоянно ощущается тяжесть и боль в стопах, пропадает возможность носить туфли и другую изящную обувь.
В чём же заключается лечение косточки ноги?
Что делать, если болят косточки на пальцах ног?
Многие задавались этим вопросом. Давайте с ним разберёмся.
Существует множество методов борьбы с деформацией большого пальца, включая народные:
Эти средства могут помочь снять боль и уменьшить воспаление, но они не могут излечить саму болезнь. Сустав так и остаётся деформированным, боль в стопе в итоге возвращается. По-настоящему вылечить это заболевание могут лишь квалифицированные хирурги-ортопеды, причём кардинальное лечение – это операция на косточке.
Первые практики хирургического лечения больной косточке ноги
В начале операции, лечащие больную косточку, были ужасны. Хирург-ортопед просто-напросто удалял выступающую часть кости. Спустя время болезнь появлялась снова, причем в более обостренной форме, а боль становилась ещё сильнее.
Следующим шагом в лечении стала операция по Вредену, которую назвали в честь человека, который ее создал – известного русского хирурга Р.Р. Вредена. В ходе этой операции пациент испытывал меньшую боль. Метод заключается в полном удалении воспаленной плюсневой кости на большом пальце ноги. В итоге, большой палец ноги перестает быть связанным со стопой и держится лишь на мягких тканях. Как ни странно, когда все заживает, люди чувствуют себя относительно хорошо, боль проходит, возвращается возможность ходить и вести обычную жизнь. Такая практика существует до сих пор. Казалось бы, что дальше развивать лечение больной косточки не нужно, но медицина продолжила прогрессировать.
Современные методы устранения больной косточки стопы
При современных ортопедических операциях выпиливают и перемещают костные фрагменты для устранения больной косточки и придания правильного положения большому пальцу ноги. Палец фиксируется медицинскими винтами или спицами до окончательного срастания.
Существует ещё один вариант лечения – «замыкание» деформированного сустава. Хирурги-ортопеды удаляют хрящ совсем и приращивают плюсневую кость к первой фаланге большого пальца в правильном положении. В итоге косточка и боль исчезают.
Учитывая описанное выше, можно сказать, что произошла хирургическая революция в лечении больной косточки. Самое важное, что поменялись отношение к проблеме и сама суть лечения. Если в прошлом деформация большого пальца считалась дефектом одного сустава и входящих в него костей, то сегодня в борьбе с косточкой используется комплексный подход.
В наше время хирурги-ортопеды, даже с учётом операции, могут реабилитировать больного за один день. На следующий день люди уже начинают ходить самостоятельно, правда с большей опорой на пятку и внешний край стопы, зато без гипса и костылей. Спустя две недели снимаются швы, а уже через 1-1,5 месяца пациент возвращается к привычному образу жизни, но уже без боли в стопе.
Можно сказать, что недостатков у современных операций фактически нет. К сожалению, делают их не везде. Существует нехватка высококвалифицированных хирургов и специального, качественного, а следовательно, дорогого, оборудования. Та же ситуация и в других странах, но при гораздо большей стоимости операции на косточке ноги.
Существуют ли альтернативы операции
при больной косточке большого пальца ноги?
Не все люди на вопрос «что делать, если болят косточки на ногах возле большого пальца» хотят услышать о необходимость операции. Есть методы для облегчения боли в стопе. Правда, если проблему не решать заболевание стопы будет прогрессировать. Помогут уменьшить боль и улучшить общее состояние
Следует помнить, что при этом деформация остается и боль в косточке снимается лишь временно.
Что представляет из себя операция на косточке большого пальца стопы?
Еще не совсем понятно, что же делать, если болят косточки на ногах возле большого пальца? Рассмотрим подробнее операцию по устранению больной косточки. Хирургическое вмешательство на косточке большого пальца выражается в коррекции угла между плюсневыми костями и фалангами пальцев. Это позволяет вернуть большой палец в нормальное положение, исправить поперечное плоскостопие, в конечном итоге, снять боль и вернуть стопе её полную функцию.
В каждом конкретном случае операционный план может варьировать в зависимости от степени деформации ноги и сопутствующих изменений в других пальцах стопы.
Подготовка к операции на косточке
На первичной консультации доктор объяснит вам операционный план и расскажет каким образом нужно подготовить ногу к хирургическому вмешательству.
В случае если больная косточка на ноге не слишком большая, и нет изменений других пальцев стопы, которые требуют вмешательства, вся госпитализация займёт всего один день.
Будет хорошей идеей подготовить ваш дом к последующему за операцией реабилитационному периоду. Возможно, вам захочется переставить мебель, чтобы было удобнее ходить. Также желательно запастись едой, чтобы не пришлось ходить по магазинам, это будет дискомфортно с учётом болей в пальце.
Операция по удалению косточки для устранения боли в большом пальце может проводиться как под местной, так и под общей анестезией. Если операция выполняется под местной анестезией после нескольких уколов на уровне голеностопного сустава вы перестанете чувствовать стопы. Также операция может выполняться под спинальной анестезией, при которой чувствительность будет полностью отсутствовать в обеих нижних конечностях, а значит пациент не будет чувствовать боль.
Перед любой из этих анестезий не рекомендуется принимать пищу в течение 6 часов до планируемой операции.
Ваш хирург расскажет вам, что будет происходить перед, во время и после операции. Если вам будет что-то не понятно, не стесняйтесь спрашивать. После того как вы зададите все интересующие вопросы и получите на них ответ, Вам дадут подписать согласие на проведение операции на Вашей ноге.
Что происходит во время операции по устранению косточки?
Операция на больной ноге редко длится более 1 часа, но всё-таки продолжительность зависит от степени деформации. Есть разные варианты операционного лечения косточки на стопе, с применением как открытых, так и чрезкожных хирургических методик. При использовании закрытого метода выполняются искусственные «переломы», называемые «остеотомия», которые позволяют восстановить нормальное положение костей стопы. При открытом способе по внутренней поверхности стопы делается разрез длиной около 5-7 см, что позволяет точно определить необходимый угол, под которым нужно оперировать и степень смещения фрагментов кости. Если хирург опытный, можно выполнять остеотомию закрытым способом. При таких вмешательствах не остаётся больших рубцов, и послеоперационная боль, как правило, меньше. Но иногда в таких случаях может быть неполная коррекция деформации, замедленная консолидация остеотомий. Также можно сочетать закрытые и открытые методы, например операция на 1 плюсневой кости выполняется открыто, а на малых лучах и фалангах закрыто.
Что следует за операцией по удалению косточки?
Сразу после операции на косточке стопы Вы будете находиться в палате пока анестезии полностью не пройдет. Далее в течение двух недель будет необходимо производить перевязки стопы. В случае проведения остеотомии, вам будет необходимо носить специальную обувь с разгрузкой переднего отдела стопы в течении 6 недель, до тех пор, пока фрагменты кости полностью срастутся. Такая обувь называется “обувь Барука”.
Что делать, если косточка на ноге болит и растет?
Патологическая деформация стопы, проявляющаяся образованием болезненной шишки или выпирающей косточки возле большого пальца, широко распространена, особенно среди женщин старше 30 лет. Врачи называют такую патологию вальгусной деформацией стопы.
При этом заболевании большой палец искривляется и оказывает давление на другие пальцы стопы, деформируя и их. Стопа подвергается поперечному распластыванию, а ткани плюснефалангового сустава большого пальца разрастаются, образуя болезненную шишку.
Вальгусная деформация кости не только портит внешний вид стопы, но и вызывает сильную боль, дискомфорт при ходьбе и не позволяет носить некоторые модели обуви. Если деформация плюснефалангового сустава выявляется на ранних стадиях развития или диагностируется у детей и подростков, ее лечение может быть проведено консервативными способами – физиотерапией, нормализацией массы тела, ношением ортопедической обуви и т.д.
Если же пациент обращается к врачу после формирования заметной болезненной шишки, избавиться от нее можно только путем оперативного вмешательства. Современные малотравматичные методики удаления вальгусной деформации позволяют навсегда избавиться от патологии и вернуть радость полноценного движения.
Причины развития вальгусной деформации стопы
По статистике с образованием болезненной шишки в области большого пальца в 10 раз чаще сталкиваются женщины. Особенно высок риск для пациенток в возрасте старше 30 лет. Связано это с особенностями гормонального фона женщины, ношением неудобной обуви на каблуке и наследственными факторами. К наиболее вероятным причинам развития вальгусной деформации стопы относят такие факторы:
Симптомы заболевания
На начальных стадиях развития заболевания, пациент ощущает легкий дискомфорт и отмечает незначительное искривление большого пальца, которое может не вызывать подозрений у больного. По мере развития патологии деформация усиливается, на боковой поверхности стопы в области большого пальца образуется шишка, а ткани воспаляются, что вызывает боль. Характерные симптомы вальгусной деформации стопы:
Отмечая у себя перечисленные симптомы, пациент должен немедленно обратиться к специалисту за медицинской помощью. Своевременное лечение поможет избавиться от боли, скованности движений, дискомфорта и позволит носить любимую обувь.
Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
Виды лечения косточки на ноге
Концепция лечения заболевания определяется степенью выраженности деформации и комплексом симптомов, отмечаемых пациентом. Эффективностью обладают три подхода к лечению патологии – консервативная терапия, хирургическое вмешательство и лазерная коррекция выпирающей косточки.
Лечение без операции
Если вальгусная деформация стопы развивается у ребенка или пациент обращается к врачу на 1 стадии патологии, эффективным может оказаться консервативное лечение без оперативного вмешательства. В этом случае терапия проводится при помощи таких методов:
Хирургическое вмешательство при вальгусной деформации
Классическое хирургическое вмешательство с целью коррекции вальгусной деформации стопы отличается высокой травматичностью и длительным периодом восстановления пациента. Операция проводится открытым способом – хирург делает разрез тканей с помощью скальпеля вплоть до кости с ее последующим извлечением.
Анестезия при этом может применяться как местная, так и общая. Стандартная методика хирургического вмешательства предполагает последовательное проведение таких этапов операции:
В зависимости от выраженности и тяжести проявлений суставной деформации операция может длиться до 2 часов.
Лечение лазером
Операция лазером по удалению косточки на ноге – самый современный, безопасный и малотравматичный метод лечения вальгусной деформации стопы. При этом доступ к месту проведения операции получается через небольшой надрез с минимальным травмированием тканей. Нарост на кости постепенно иссекается при помощи лазерного воздействия.
Лазерный луч снимает тончайшие слои костной ткани, не травмируя окружающие структуры. В результате кость шлифуется до достижения нормальной анатомической формы. Это позволяет избежать побочных эффектов и сохранить подвижность суставов ступни.
Преимущества лазерного лечения вальгусной деформации стопы:
Лечение вальгусной деформации лазером – гарантия полного выздоровления, отсутствие больших шрамов и возможность для пациента вернуться к привычному образу жизни.
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Реабилитация после лазерного лечения вальгусной деформации стопы
При применении высокотравматичной классической методики проведения хирургического вмешательства, пациента ожидает длительное восстановление, временная потеря трудоспособности, использование костылей и т.д.
Лазерная коррекция же гарантирует быструю реабилитацию, без осложнений и сложного комплекса восстановительных процедур. Уже на второй день после удаления косточки пациент сможет сам вставать с кровати и самостоятельно передвигаться без костылей и других специальных приспособлений. На 11-12 день будут сняты косметические швы с раны.
Ходить в обуви без каблука пациент сможет уже через 2-3 недели, а спустя три месяца специалисты позволяют вернуться к обуви с каблуком.
Ортопедическая обувь после лазерной операции
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Ответы врача на распространенные вопросы
На вопросы отвечают опытные специалисты медицинского центра «ГарантКлиник».
Можно ли не удалять косточку, выступающую возле большого пальца?
На начальных этапах развития, когда вальгусная деформация не приносит пациентам существенного дискомфорта, многие считают возможным не обращаться к врачу. Такое несерьезное отношение к проблеме приводит к усилению деформации стоп, развитию сильнейшей боли, отсутствию возможности нормально двигаться, поражению тканей позвоночника и появлению других симптомов.
Чтобы этого не допустить, следует удалить болезненную шишку на ноге еще задолго до развития самой тяжелой стадии заболевания.
Существует ли риск повторной деформации стопы после лазерной коррекции?
Лазерное лечение вальгусной деформации стопы на сегодняшний день не только самое безопасное, но и самое эффективное. Специалисты гарантируют, что выбрав лазерную шлифовку кости, можно навсегда избавиться от ее деформации. Исключения могут возникать только когда пациент не соблюдает правил и рекомендаций реабилитационного периода.
Если при развитии деформации была повреждена двигательная активность пальцев ног, поможет ли лазерное лечение ее восстановить?
Восстановить утраченную двигательную активность пальцев ног возможно. Однако для этого необходимо носить только ортопедическую обувь, проводить регулярные занятия ЛФК и не пренебрегать физиотерапевтическими процедурами. Все это позволяет восстановить нормальный кровоток ступней, избавиться от отеков и застоя биологических жидкостей, что точно поможет вернуть активность.
В медицинском центре «ГарантКлиник» лазерное лечение вальгусной деформации стопы проводят только профессиональные высококвалифицированные хирурги, с применением новейшей медицинской техники. В результате такого подхода пациенту гарантировано полное и быстрое восстановление пораженных стоп.
Наросты на пальцах стоп (косточки, шишки) причины, способы диагностики и лечения
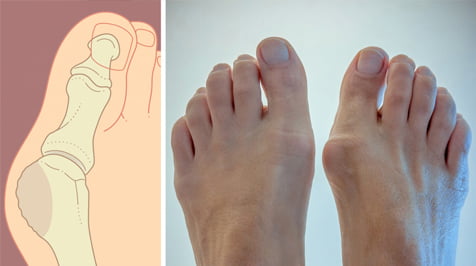
Наросты на пальцах стоп — области, в которых происходит смещение плюсневой кости. В нормальном физиологическом положении плюсневые кости должны находиться параллельно друг другу, а когда они меняют угол наклона, появляются неэстетичные выпирания — шишки. Степень визуальной выраженности деформации и интенсивности симптомов зависит от того, насколько сильно отклонилась кость. По этому признаку выделяют 4 стадии патологии:
I — смещение не достигает 20 градусов, дискомфорт отсутствует;
II — смещение приближается к градусам, ноги ноют после долгой ходьбы;
III — отклонение составляет не более 50 градусов, при ходьбе часто возникает боль, трудно подобрать обувь;
IV — кость отклоняется более чем на 50 градусов, происходит деформация стопы и других пальцев, болевой синдром сохраняется даже в состоянии покоя.
В группу риска развития проблемы входят спортсмены, женщины, которые постоянно носят неудобную обувь, люди со стоячей работой. Чтобы не допустить постоянной боли и деформации стопы из-за шишек, важно своевременно обратиться ортопеду и пройти назначенный курс лечения.
Причины появления шишек на пальцах ног
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Типы наростов на пальцах стоп
В зависимости от локализации шишек и характера деформации структур ступни, выделяют следующие виды наростов:
При вальгусной деформации
При патологии происходит искривление плюсне-фалангового сустава первого пальца, при котором происходит постепенная деформация и отклонение других пальцев стопы. Патология хорошо заметна визуально даже на ранних стадиях. её можно выявить по характерной шишке на большом пальце, который отклоняется кнаружи.
При деформации Тейлора, гигроме и артрозе
Если косточка выпирает на мизинце, пациенту диагностируют деформацию Тейлора — заболевание, которое поражает фаланги пятого пальца и сопровождается варусной деформацией. Из-за заболевания сам палец отклоняется внутрь, а сустав — наружу.
Шишки на пальцах ног могут образоваться также из-за дегенеративных изменений сочленений. В таких случаях развиваются остеофиты, которые чаще всего локализуются на своде стопы. Проблему провоцируют бурситы и артриты.
При гигроме появляются неболезненные шишки, которые могут доставлять дискомфорт только из-за больших размеров. Они могут локализоваться на тыльной стороне ступни, а также под коленями и в области голеностопа.
При подагре, бурсите, полиартрите
Для бурсита характерно размещение шишек на ногах сверху пальцев и под ними. Если наросты локализуются на всех фалангах, кроме мизинца и большого пальца, пациенту диагностируют полиартрит мелких суставов. В различных участках ступни могут образоваться шишки невоспалительного характера — подагрические тофусы. Они появляются из-за отложений солей мочевой кислоты.
Методы диагностики
Чтобы обнаружить наросты на ногах, оценить их размеры и локализацию, врач проводит медицинский осмотр. Для определения причин появления шишек специалист проводит пациента на лабораторные анализы и аппаратную диагностику. В клинике ЦМРТ врачи ставят диагнозы при помощи следующих видов инструментальных исследований:
Безоперационное лечение «косточки на ноге» в Клинике Бобыря
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Главный принцип лечения заболеваний опорно-двигательного аппарата в Клинике Бобыря – это мягкая безболезненная коррекция. Комплексная программа лечения направлена на первопричину заболевания и учитывает индивидуальные особенности каждого пациента. Мы применяем наиболее эффективные методы коррекции. Получите консультацию у нашего опытного врача со стажем более 15 лет.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
«Косточку на ноге» на начальных стадиях довольно легко исправить с помощью безоперационных методов. В Клинике Бобыря такие патологии успешно лечат более 30 лет. Не затягивайте с визитом к врачу – со временем деформация усилится и потребует операции!
«Косточку на ноге» на начальных стадиях довольно легко исправить с помощью безоперационных методов. В Клинике Бобыря такие патологии успешно лечат более 30 лет. Не затягивайте с визитом к врачу – со временем деформация усилится и потребует операции!
«Косточка на ноге» – народное название состояния, которое известно среди врачей как вальгусная деформация первого пальца стопы, или hallux valgus. Это состояние приводит к боли и проблемам с ношением обуви. Со временем деформация нарастает, развивается артроз первого плюснефалангового сустава. Основным методом лечения болезни считается хирургическая коррекция, но на ранних стадиях эффективны и некоторые безоперационные методики.
Косточка на ноге, или как ее называют, Hallux Valgus, – это заболевание, характеризующееся деформацией большого пальца стопы с отклонением в сторону мизинца и образованием шишки у его основания.
Симптомы болезни варьируют в зависимости от степени деформации. У одних пациентов отмечается небольшой дискомфорт при ходьбе, у других – сильная болезненность, ограничивающая повседневную жизнь. В последнем случае пациенты неспособны носить привычную обувь, образуются намины и мозоли.
Деформация проявляется не сразу, а прогрессирует постепенно. С усилением искривления усугубляется и симптоматика. В итоге формируется «шишка» у основания 1-го пальца, из-за которой пациенту, для того чтобы подобрать удобную обувь и нормально ходить, приходится посетить не один обувной магазин.
В тяжелых случаях может развиться отек и воспаление, иногда болезненность настолько сильная, что приводит к хромоте, не позволяет ходить на большие расстояния.
Болезнь чаще всего поражает женщин старше 35 лет, но встречается и у представителей сильного пола, а также у детей. Помимо внешних факторов, к развитию деформации приводит наследственная предрасположенность. На начальных этапах заболевание успешно поддается лечению. В запущенных формах показано оперативное вмешательство.
Не стоит затягивать. Обратитесь к врачу. Доктора Клиники Бобыря знают, как бороться с патологией, и используют для этого наиболее эффективные методы.
Немного об анатомии стопы
Плюснефаланговый сустав 1-го пальца стопы образуется при сочленении головки 1-й плюсневой кости и основания проксимальной (ближайшей к телу) фаланги большого пальца.
По строению стопа очень сходна с кистью, но здесь у костных элементов присутствует меньшая подвижность, которую природа обменяла на прочность и эластичность. В области подошвы сосредоточены мощнейшие мышцы, помогающие сгибать стопы «в дугу». Благодаря этим качествам стопа способна пружинить подобно рессоре и выдерживать большие осевые нагрузки не только во время ходьбы, но и во время прыжков и бега.
Соединения стопы отлично работают на протяжении всей жизни, пока один из элементов механизма не выходит из строя. Как только ослабевают связки – развивается плоскостопие. Это значит, что стопа уже не способна пружинить и гасить вертикальные колебания. На фоне этих изменений развивается боль, появляется хромота, на фоне слабости соединений начинают деформироваться суставы основания пальцев. Один из самых крупных из них – первого пальца – отклоняется наружу, притесняя соседей.
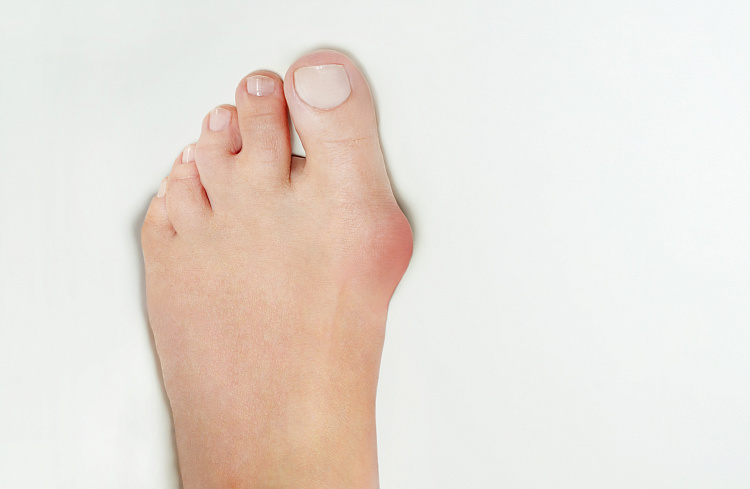
Со временем из-за деформации на внутренней поверхности формируются минеральные отложения и наросты, внешне напоминающие шишку. Если пациент носит неудобную обувь, выступающая поверхность косточки начинает натираться, причиняя боль.
Влияет на тонус стопы и правильная осанка – если позвоночник ровный, то нагрузка во время ходьбы равномерно распределяется на обе ноги. При наличии искривления на одну конечность приходится большее давление, чем на другую. Ткани стопы, получающие более высокие нагрузки, начинают растягиваться, деформироваться – формируется плоскостопие, а в дальнейшем и вальгусная деформация большого пальца.
Своевременное лечение искривлений позвоночника является одной из мер профилактики плоскостопия. В Клинике Бобыря вы можете воспользоваться услугами мануального терапевта, массажиста и провести восстановительный курс дефанотерапии.
Факторы риска, которые способствуют возникновению «косточки на ноге»
Hallux Valgus развивается при недостаточности соединительной ткани в суставе основания большого пальца стопы, когда из-за слабости связочного аппарата развивается деформация.
Причиной слабого тонуса связок чаще всего является нарушение гормонального фона – именно поэтому болезнь чаще всего поражает женщин старше 35 лет и усугубляется с возрастом. У мужчин патология развивается реже, поскольку связки у представителей сильного пола менее эластичные и более прочные. Усугубляет заболевание плоскостопие, которое способствует смещению большого пальца кнаружи и формирование угла в его основании. Чем больше угол, тем сильнее деформация и клинические проявления.
Основные причины развития Hallux Valgus:
Некоторые ученые предполагают, что неудобная обувь является главной причиной развития заболевания. Согласно этой теории, патология развивается чаще всего у женщин по причине ношения туфель на высоких каблуках, которые имеют суженую переднюю часть, где пальцы стеснены по бокам. На фоне ослабленных связок большой палец быстро деформируется и отклоняется кнаружи.
Согласно данной теории, различают три фактора риска, сопряженные с ношением неудобной обуви:
В большинстве случаев Hallux Valgus развивается в результате воздействия нескольких причин, но в основе всегда лежит нарушение целостности структуры соединительной ткани. Согласно наблюдениям ученых, косточка на ноге чаще всего развивается при следующих заболеваниях:
Важно! При любой патологии своевременно начатое лечение – гарантия быстрого восстановления. В Клинике Бобыря вы сможете пройти полноценное обследование и получить необходимое лечение, которое поможет справиться с «косточкой на ноге».
Механизм развития заболевания
Под действием причинных факторов происходит ослабление связочного аппарата, что приводит к нарушению функции стопы – возникает нестабильность, проявляющаяся слабой фиксацией костных элементов сустава. На фоне слабости связок образуется поперечное плоскостопие – подошвенная поверхность стопы приобретает более плоскую форму и перестает пружинить во время ходьбы и бега. В результате возрастает нагрузка на передние отделы – на область, в которой находится суставы основания пальцев. Из-за слабости связочного аппарата и нестабильности суставов пальцы начинают отклоняться от своего естественного положения. Если при этом человек носит тесную, неудобную обувь, ее стенки смещают большой палец кнаружи.
Патология развивается не сразу. Искривление формируется годами, если провоцирующие факторы не устранены. Остановить болезнь может смена обуви и выполнение профилактических мероприятий – курс лечебной гимнастики, физиотерапии, дефанотерапии и т. д.
Классификация заболевания
«Косточка на ноге» является заболеванием, имеющим хроническое течение и развивающимся в течение нескольких лет. Симптоматика проявляется в более поздние сроки развития патологии, когда степень поражения сустава сильно выражена. Согласно международной классификации болезней 10-го пересмотра, данной патологии соответствует шифр М 20.1.
Принято выделять три степени отклонения большого пальца стопы:
В зависимости от стадии заболевания назначают те или иные виды лечения. На начальных этапах симптоматика минимальна, можно добиться высокой эффективности от традиционной консервативной терапии, укрепляющих процедур и дефанотерапии. При второй степени искривления способ лечения определяет лечащий врач. В запущенных стадиях показана операция с длительным периодом реабилитации.
Когда необходимо обратиться к врачу?
На начальных стадиях заболевания симптомы начинают беспокоить не сразу, а лишь спустя некоторое время. В этот период больной может не заметить «шишку» на стопе, поскольку она выражена очень слабо. В редких случаях отмечаются отеки и покраснения – но согласно статистическим данным эти симптомы появляются только при ношении неудобной обуви или при физических перегрузках организма.
На ранних стадиях нет болей, не беспокоят другие жалобы, поэтому многие люди не обращаются к врачам. Но заболевание продолжает прогрессировать.
В соединительной ткани начинаются патологические перестройки. Суставные поверхности, выстланные хрящом, становятся неровными и деформируются, а связки ослабевают и недостаточно фиксируют сустав. Все это приводит к усугублению искривления большого пальца стопы.
Если запустить болезнь, единственным выходом может стать операция. Поэтому врачи настоятельно рекомендуют при появлении первых признаков патологии обратиться за медицинской помощью. Начальные деформации еще обратимы – своевременное воздействие мануальной терапией способствует вправлению сустава в привычное положение, а лечебная гимнастика с массажем и курсом физиотерапии укрепят соединительную ткань.
В Клинике Бобыря более высокой эффективности в лечении «косточки на ноге» помогает добиваться уникальная авторская запатентованная методика – дефанотерапия.
Какими симптомами проявляется «косточка на ноге»?
Первым и основным признаком является искривление большого пальца стопы. Сначала отклонение небольшое, симптомы слабо выражены и беспокоят редко. В этот период связочный аппарат только начинает ослабевать, а сустав – «разбалтываться».
В некоторых случаях уже на ранних стадиях пациента начинает беспокоить дискомфорт в основании большого пальца, боли присоединяются позже. В большинстве случаев данным симптомам предшествует ношение тесной обуви, или туфель на высоком каблуке.
На начальных стадиях неприятные ощущения появляются после длительных нагрузок во время ходьбы или продолжительного стояния на обеих ногах. Если пациент жалуется на пульсирующие и ноющие боли только в одной ноге – в качестве основной причины следует заподозрить искривление позвоночника.
На более поздних стадиях большой палец отклоняется вовнутрь, нередко наслаивается на соседний, формируя более выраженный угол – основание пястной кости начинает выпирать через кожу. Спустя несколько месяцев на косточке откладываются минеральные отложения, в области угла образуется небольшая шишка.
«Косточка на ноге» сопровождается некоторыми характерными симптомами:
Довольно часто «косточка на ноге» сочетается с поперечным плоскостопием. При этом беспокоит болезненность в средних отделах стопы. Сама стопа укорачивается, ее ширина увеличивается за счет расхождения основания пальцев в стороны. Стопа становится более плоская, во время ходьбы возникают микротравмы, которые приводят к сильным болям при переносе веса тела на пораженную ногу.
Вальгусная деформация и плоскостопие могут осложниться защемлением крупных нервов и развитием сильной колющей или давящей боли. Со временем происходит выпадение чувствительности и нарушение подвижности стопы.
При отсутствии необходимых восстановительных мер деформация постепенно прогрессирует, доставляя сильный дискомфорт пациенту. Врачи Клиники Бобыря не рекомендуют запускать болезнь, поскольку в тяжелых случаях показано проведение операции, которая к тому же не всегда является эффективной.
Осложнения
Если оставить без лечения косточку на ноге, могут развиваться серьезные последствия. Осложнения формируются за счет смещения опорных точек стопы, нарушения ходьбы с последующим искривлением всех суставов нижней конечности и позвоночного столба. Патологические изменения нарастают постепенно, но все негативные перестройки опорно-двигательного аппарата, вызванные Hallux Valgus, носят необратимый характер.
Возможные осложнения косточки на ноге:
Избежать осложнений можно, если своевременно начать лечение. На ранних стадиях болезнь можно остановить с помощью консервативных методов. В Клинике Бобыря на протяжении многих лет успешно занимаются лечением патологий опорно-двигательного аппарата, мы знаем, как помочь.
Диагностика косточки на ноге
Цель обследования – выявить патологию, провести дифференциальную диагностику между вальгусной деформацией большого пальца и похожими заболеваниями, а также определить степень тяжести болезни.
Диагностика начинается с первичного приема, осмотра врача. Для уточнения степени деформации назначают рентгенографию, а чтобы отличить заболевание от артрита, артроза, воспаления мягких тканей и подагры – МРТ, общий анализ крови и другие исследования.
Осмотр лечащего врача
Во время осмотра доктор попросит вас показать ему пораженную стопу. Внешний осмотр включает следующие моменты:
При внешнем осмотре доктор определит приблизительную степень деформации. Окончательно стадию болезни определяют после измерения угла отклонения фаланги большого пальца относительно плюсневой кости на рентгеновском снимке в прямой проекции.
Обязательно нужно рассказать лечащему врачу:
После внешнего осмотра и сбора анамнеза врач назначит некоторые исследования. Важнейшая роль в диагностике вальгусной деформации большого пальца стопы принадлежит рентгенографии.
Рентгенологическое исследование
Для диагностики косточки на ноге необходимо сделать рентген стопы в прямой и боковой проекциях. Прямая проекция необходима для выявления степени искривления большого пальца, боковая – для диагностики плоскостопия. Также рентгенологическое исследование позволяет выявить некоторые осложнения:
Для оценки состояния в динамике рентгенографию повторяют раз в шесть месяцев. Если проводить исследования с такими перерывами, это безопасно и не оказывает на организм чрезмерную лучевую нагрузку. Иногда лечащий врач рекомендует проходить рентгенографию чаще.
Противопоказанием к исследованию является беременность.
Обычно рентгенологического исследования бывает достаточно для того, чтобы диагностировать вальгусную деформацию большого пальца стопы. Для уточнения степени поражения сустава большого пальца, дифференциальной диагностики между болезнью и схожими патологиями, а также для выявления сопутствующих осложнений в виде поражений околосуставных тканей могут назначаться: КТ, МРТ, УЗИ, анализы крови и мочи.
Дополнительные методы диагностики
Компьютерная томография назначается в сложных случаях, когда в патологический процесс вовлекается не только большой палец, но и другие суставы стопы. КТ выявить минеральные отложения и костные разрастания в полости сустава. Во время компьютерной томографии, как и во время рентгенографии, применяются рентгеновские лучи, поэтому она противопоказана во время беременности, ее нельзя проводить часто.
МРТ и УЗИ помогают оценить состояние сустава и окружающих мягких тканей. Благодаря этим методам удается диагностировать такие осложнения, как воспаление суставной капсулы и сухожилий.
Анализы крови и мочи назначаются для дифференциальной диагностики с подагрой, инфекционным артритом и другими воспалительными заболеваниями.
Лечение вальгусной деформации большого пальца
Терапия включает консервативные и хирургические методы. Консервативная терапия применяется в основном на ранних стадиях и направлена на устранение симптомов заболевания, исправление деформации и укрепление соединительной ткани. На начальных этапах все патологические изменения обратимы. На поздних стадиях, когда развивается стойкая деформация, показано хирургическое вмешательство.
Медикаментозная терапия
Лекарственные препараты помогают снять болезненность и облегчить страдания больного. Данный вид лечения применяется на всех стадиях болезни, его желательно сочетать со следующими мероприятиями:
Важно помнить, что обезболивающие препараты не лечат основную патологию, а только снимают симптомы. Нельзя сразу нагружать ногу, как только вы почувствовали, что медикаментозная терапия помогла, и боль утихла.
При вальгусной деформации большого пальца стопы показаны следующие препараты:
Физиотерапия
Физиотерапевтическое лечение показано на начальных стадиях, когда деформация большого пальца небольшая. Процедуры направлены на улучшение кровообращения и восстановление тканей сустава. Приток крови ускоряет рассасывание минеральных отложений, улучшает подвижность в суставе, способствует снятию воспаления и боли. Совместное применение физиотерапевтических процедур с массажем и лечебной гимнастикой значительно повышает эффективность лечения косточки на ноге.
Чаще всего при вальгусной деформации большого пальца стопы применяют следующие физиопроцедуры:
Лечебная физкультура
Лечебная гимнастика показана строго в периоды ремиссии заболевания – когда стихают симптомы. Умеренные физические нагрузки не только укрепляют сустав, но и являются профилактикой деформаций голеностопа, коленного и тазобедренного суставов, а также искривлений позвоночного столба.
Благодаря курсу лечебных упражнений равномерно распределяется нагрузка на обе ноги, что разгружает больную конечность. Врачи Клиники Бобыря подбирают для каждого пациента индивидуальную программу упражнений, в зависимости от степени выраженности деформаций, общего состояния здоровья.
Массаж
Массаж также проводят, когда нет сильных болей, его часто сочетают с лечебной физкультурой. Массажист осуществляет разминку подошвенных мышц и снимает в них спазмы, которые способствуют нарастанию деформации. Благодаря усилению кровотока и выработке биологически активных веществ уменьшаются минеральные отложения. Улучшается приток крови, клетки сустава получают больше питательных веществ, что способствует лучшему их восстановлению. Важно помнить, что массаж должен быть регулярным, посещение специалиста время от времени не даст никакого улучшения. Курсы массажа желательно проводить раз в полгода-год.
Остеопатия
Внешне сеанс остеопатии напоминает массаж, но метод предполагает более глубокую, тонкую работу с организмом пациента. Процедуры проводит специально обученный врач-остеопат, который, благодаря длительной практике, умеет своими руками обнаруживать и устранять нарушение анатомических взаимоотношений в организме.
Остеопатия – это не просто борьба с косточкой на ноге, это комплексное восстановление правильной работы опорно-двигательной системы.
Дефанотерапия
Дефанотерапия – уникальный авторский метод лечения вальгусной деформации большого пальца стопы и других патологий опорно-двигательной системы, разработанный доктором Бобырем.
В отличие от массажа и мануальной терапии, где осуществляется местное воздействие, при дефанотерапии пациент получает комплексное лечение. Доктор по специальной методике осуществляет разминку мышц спины, выравнивая расположение позвонков и снимая мышечные спазмы. В результате осанка выравнивается, устраняются перекосы, а вместе с ними – неравномерная нагрузка на обе ноги. Походка становится более правильной, а стопа больше не подвергается чрезмерным осевым перегрузкам. Со временем устраняется плоскостопие, укрепляются суставы стопы.
Сеанс дефанотерапии состоит из трех этапов:
Дефанотерапия имеет массу преимуществ перед другими мануальными техниками. Она помогает существенно сократить продолжительность лечения, добиться более выраженного и стойкого эффекта. При этом процедуры совершенно безболезненны и безопасны. Клиника Бобыря – это место, где была создана данная уникальная методика, и мы имеем самый большой опыт в ее применении. Наши пациенты получают лечение у врачей высокой квалификации, учеников самого создателя метода.
Несмотря на все преимущества, дефанотерапия имеет некоторые противопоказания:
Ортопедическое лечение
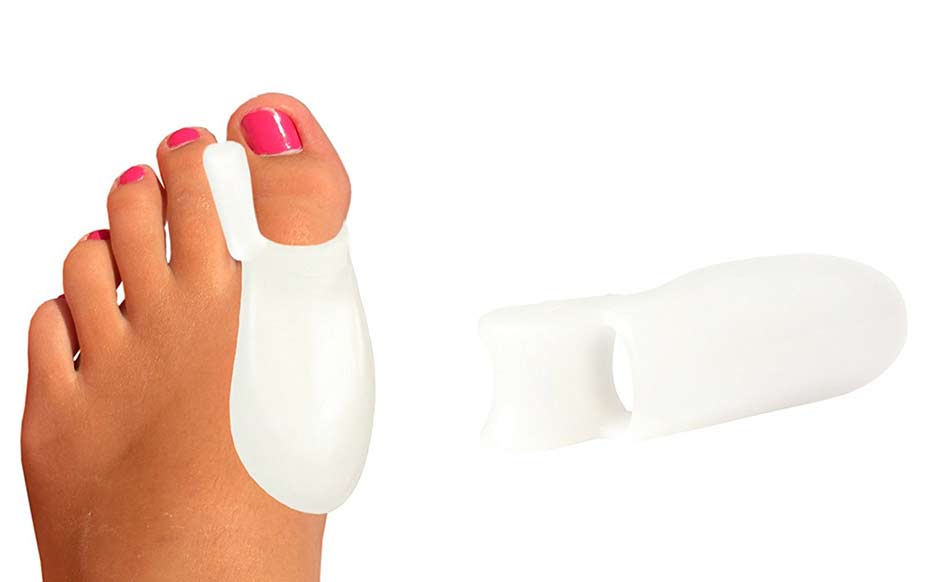
Если деформация не слишком сильная, рекомендуется ношение специальных ортопедических конструкций, которые вправляют пораженный сустав. Поначалу от их ношения пациент может ощущать дискомфорт, поскольку большой палец подвергается обратному отклонению от патологической позиции. В этот период не рекомендуют долго ходить, иногда показан постельный режим. Когда состояние придет в норму, ортезы можно надевать под определенные виды обуви, в которых можно использовать ортопедические стельки и межпальцевые подушечки. На ночь рекомендуется перебинтовывать средний отдел стопы эластичным бинтом.
Народная медицина
Рецепты народной медицины направлены преимущественно на устранение боли в области основания большого пальца и рассасывание минеральных отложений. Если деформация существенная, необходимо обратиться к врачу. Народные методы могут дополнять лечение в клинике, но не могут стать ему альтернативой!
Наиболее популярные народные методы лечения косточки на ноге:
Когда показана операция?
Хирургическое вмешательство требуется при неэффективности консервативной терапии, когда косточка на ноге болит, отекает и нарушает функции нижней конечности. Не обойтись без операции, если патология находится в запущенной стадии.
Прогноз
Косточка на ноге – заболевание, которое медленно прогрессирует. Если пациент не предпринимает попыток для ее лечения, через несколько лет может потребоваться операция. При своевременном лечении болезни прогноз относительно благоприятный.
Рекомендации по образу жизни
Для того чтобы предотвратить возникновение и прогрессирование вальгусной деформации большого пальца стопы, нужно соблюдать некоторые рекомендации:
Что делать, если косточка на ноге болит и растет?
Патологическая деформация стопы, проявляющаяся образованием болезненной шишки или выпирающей косточки возле большого пальца, широко распространена, особенно среди женщин старше 30 лет. Врачи называют такую патологию вальгусной деформацией стопы.
При этом заболевании большой палец искривляется и оказывает давление на другие пальцы стопы, деформируя и их. Стопа подвергается поперечному распластыванию, а ткани плюснефалангового сустава большого пальца разрастаются, образуя болезненную шишку.
Вальгусная деформация кости не только портит внешний вид стопы, но и вызывает сильную боль, дискомфорт при ходьбе и не позволяет носить некоторые модели обуви. Если деформация плюснефалангового сустава выявляется на ранних стадиях развития или диагностируется у детей и подростков, ее лечение может быть проведено консервативными способами – физиотерапией, нормализацией массы тела, ношением ортопедической обуви и т.д.
Если же пациент обращается к врачу после формирования заметной болезненной шишки, избавиться от нее можно только путем оперативного вмешательства. Современные малотравматичные методики удаления вальгусной деформации позволяют навсегда избавиться от патологии и вернуть радость полноценного движения.
Причины развития вальгусной деформации стопы
По статистике с образованием болезненной шишки в области большого пальца в 10 раз чаще сталкиваются женщины. Особенно высок риск для пациенток в возрасте старше 30 лет. Связано это с особенностями гормонального фона женщины, ношением неудобной обуви на каблуке и наследственными факторами. К наиболее вероятным причинам развития вальгусной деформации стопы относят такие факторы:
Симптомы заболевания
На начальных стадиях развития заболевания, пациент ощущает легкий дискомфорт и отмечает незначительное искривление большого пальца, которое может не вызывать подозрений у больного. По мере развития патологии деформация усиливается, на боковой поверхности стопы в области большого пальца образуется шишка, а ткани воспаляются, что вызывает боль. Характерные симптомы вальгусной деформации стопы:
Отмечая у себя перечисленные симптомы, пациент должен немедленно обратиться к специалисту за медицинской помощью. Своевременное лечение поможет избавиться от боли, скованности движений, дискомфорта и позволит носить любимую обувь.
Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
Виды лечения косточки на ноге
Концепция лечения заболевания определяется степенью выраженности деформации и комплексом симптомов, отмечаемых пациентом. Эффективностью обладают три подхода к лечению патологии – консервативная терапия, хирургическое вмешательство и лазерная коррекция выпирающей косточки.
Лечение без операции
Если вальгусная деформация стопы развивается у ребенка или пациент обращается к врачу на 1 стадии патологии, эффективным может оказаться консервативное лечение без оперативного вмешательства. В этом случае терапия проводится при помощи таких методов:
Хирургическое вмешательство при вальгусной деформации
Классическое хирургическое вмешательство с целью коррекции вальгусной деформации стопы отличается высокой травматичностью и длительным периодом восстановления пациента. Операция проводится открытым способом – хирург делает разрез тканей с помощью скальпеля вплоть до кости с ее последующим извлечением.
Анестезия при этом может применяться как местная, так и общая. Стандартная методика хирургического вмешательства предполагает последовательное проведение таких этапов операции:
В зависимости от выраженности и тяжести проявлений суставной деформации операция может длиться до 2 часов.
Лечение лазером
Операция лазером по удалению косточки на ноге – самый современный, безопасный и малотравматичный метод лечения вальгусной деформации стопы. При этом доступ к месту проведения операции получается через небольшой надрез с минимальным травмированием тканей. Нарост на кости постепенно иссекается при помощи лазерного воздействия.
Лазерный луч снимает тончайшие слои костной ткани, не травмируя окружающие структуры. В результате кость шлифуется до достижения нормальной анатомической формы. Это позволяет избежать побочных эффектов и сохранить подвижность суставов ступни.
Преимущества лазерного лечения вальгусной деформации стопы:
Лечение вальгусной деформации лазером – гарантия полного выздоровления, отсутствие больших шрамов и возможность для пациента вернуться к привычному образу жизни.
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Реабилитация после лазерного лечения вальгусной деформации стопы
При применении высокотравматичной классической методики проведения хирургического вмешательства, пациента ожидает длительное восстановление, временная потеря трудоспособности, использование костылей и т.д.
Лазерная коррекция же гарантирует быструю реабилитацию, без осложнений и сложного комплекса восстановительных процедур. Уже на второй день после удаления косточки пациент сможет сам вставать с кровати и самостоятельно передвигаться без костылей и других специальных приспособлений. На 11-12 день будут сняты косметические швы с раны.
Ходить в обуви без каблука пациент сможет уже через 2-3 недели, а спустя три месяца специалисты позволяют вернуться к обуви с каблуком.
Ортопедическая обувь после лазерной операции
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Ответы врача на распространенные вопросы
На вопросы отвечают опытные специалисты медицинского центра «ГарантКлиник».
Можно ли не удалять косточку, выступающую возле большого пальца?
На начальных этапах развития, когда вальгусная деформация не приносит пациентам существенного дискомфорта, многие считают возможным не обращаться к врачу. Такое несерьезное отношение к проблеме приводит к усилению деформации стоп, развитию сильнейшей боли, отсутствию возможности нормально двигаться, поражению тканей позвоночника и появлению других симптомов.
Чтобы этого не допустить, следует удалить болезненную шишку на ноге еще задолго до развития самой тяжелой стадии заболевания.
Существует ли риск повторной деформации стопы после лазерной коррекции?
Лазерное лечение вальгусной деформации стопы на сегодняшний день не только самое безопасное, но и самое эффективное. Специалисты гарантируют, что выбрав лазерную шлифовку кости, можно навсегда избавиться от ее деформации. Исключения могут возникать только когда пациент не соблюдает правил и рекомендаций реабилитационного периода.
Если при развитии деформации была повреждена двигательная активность пальцев ног, поможет ли лазерное лечение ее восстановить?
Восстановить утраченную двигательную активность пальцев ног возможно. Однако для этого необходимо носить только ортопедическую обувь, проводить регулярные занятия ЛФК и не пренебрегать физиотерапевтическими процедурами. Все это позволяет восстановить нормальный кровоток ступней, избавиться от отеков и застоя биологических жидкостей, что точно поможет вернуть активность.
В медицинском центре «ГарантКлиник» лазерное лечение вальгусной деформации стопы проводят только профессиональные высококвалифицированные хирурги, с применением новейшей медицинской техники. В результате такого подхода пациенту гарантировано полное и быстрое восстановление пораженных стоп.
Больная косточка на ноге
Красота женских во все времена имела большое значение. Пожалуй, все современные мужчины с этим согласятся, да что там, об этом упоминали даже классики отечественной литературы. Однако, бывает так, что ноги, а точнее ступни, теряют свою красоту из-за выступающей у основания большого пальца «косточки». Важно понять, как разобраться с косточкой большого пальца, чтобы не мучить себя болью всю жизнь.
Больная «косточка» (так часто называют деформацию на больших пальцах ног) – едва ли не самая популярная из ортопедических проблем, и подвергаются ей, в основном, женщины. Статистика говорит, что мужчины подвержены ей в четыре раза меньше. Причина боли в косточке кроется в несостоятельность связочного аппарата – врожденной проблемой передающейся, в основном по женской линии.
Почему же болит косточка на ноге?
Нужно разобраться, что является первопричиной возникновения больной «косточки». Это, как не удивительно, плоскостопие. У здорового человека стопа вогнута. Всего вогнутости две: продольная вогнутость расположена внутри подошвы, поперечная располагается вблизи основания пальцев ног. Когда связки и сухожилия не выдерживают нагрузку, стопа ноги становится плоской.
В случае поперечного плоскостопия, плюсневые кости, вместо того чтобы идти параллельно друг к другу, начинают расходиться «веером», а пальцы ног расходятся вслед за ними. Что в этом плохого, спросите Вы? Это и становится причиной появления выступающей косточки: большой палец ноги не смещается наружу, а в отличие от своей плюсневой кости, разворачивается внутрь. В результате, головка плюсневой кости большого пальца ноги начинает выходить из сустава, и мы видим “шишку” у самого основания большого пальца ноги – это визуальное проявление «косточки».
Далее деформация косточки прогрессирует. Почему же косточка на ноге начинает болеть? Контакт выступающей суставной шишки с обувью провоцирует натертость, которая в конечном итоге воспаляется, и человек чувствует боль в той самой косточке на пальце. Далее появляется костно-хрящевое разрастание, и косточка выпирает ещё сильнее. Через какое-то время от давления деформированного большого пальца начинают страдать его соседи. Они сгибаются в неправильном положении, фиксируются в нём, в конце концов приобретая неестественную искривлённую формую, боль появляется и в них.
Эта болезнь ноги – серьёзная проблема, для женщин особенно. Постоянно ощущается тяжесть и боль в стопах, пропадает возможность носить туфли и другую изящную обувь.
В чём же заключается лечение косточки ноги?
Что делать, если болят косточки на пальцах ног?
Многие задавались этим вопросом. Давайте с ним разберёмся.
Существует множество методов борьбы с деформацией большого пальца, включая народные:
Эти средства могут помочь снять боль и уменьшить воспаление, но они не могут излечить саму болезнь. Сустав так и остаётся деформированным, боль в стопе в итоге возвращается. По-настоящему вылечить это заболевание могут лишь квалифицированные хирурги-ортопеды, причём кардинальное лечение – это операция на косточке.
Первые практики хирургического лечения больной косточке ноги
В начале операции, лечащие больную косточку, были ужасны. Хирург-ортопед просто-напросто удалял выступающую часть кости. Спустя время болезнь появлялась снова, причем в более обостренной форме, а боль становилась ещё сильнее.
Следующим шагом в лечении стала операция по Вредену, которую назвали в честь человека, который ее создал – известного русского хирурга Р.Р. Вредена. В ходе этой операции пациент испытывал меньшую боль. Метод заключается в полном удалении воспаленной плюсневой кости на большом пальце ноги. В итоге, большой палец ноги перестает быть связанным со стопой и держится лишь на мягких тканях. Как ни странно, когда все заживает, люди чувствуют себя относительно хорошо, боль проходит, возвращается возможность ходить и вести обычную жизнь. Такая практика существует до сих пор. Казалось бы, что дальше развивать лечение больной косточки не нужно, но медицина продолжила прогрессировать.
Современные методы устранения больной косточки стопы
При современных ортопедических операциях выпиливают и перемещают костные фрагменты для устранения больной косточки и придания правильного положения большому пальцу ноги. Палец фиксируется медицинскими винтами или спицами до окончательного срастания.
Существует ещё один вариант лечения – «замыкание» деформированного сустава. Хирурги-ортопеды удаляют хрящ совсем и приращивают плюсневую кость к первой фаланге большого пальца в правильном положении. В итоге косточка и боль исчезают.
Учитывая описанное выше, можно сказать, что произошла хирургическая революция в лечении больной косточки. Самое важное, что поменялись отношение к проблеме и сама суть лечения. Если в прошлом деформация большого пальца считалась дефектом одного сустава и входящих в него костей, то сегодня в борьбе с косточкой используется комплексный подход.
В наше время хирурги-ортопеды, даже с учётом операции, могут реабилитировать больного за один день. На следующий день люди уже начинают ходить самостоятельно, правда с большей опорой на пятку и внешний край стопы, зато без гипса и костылей. Спустя две недели снимаются швы, а уже через 1-1,5 месяца пациент возвращается к привычному образу жизни, но уже без боли в стопе.
Можно сказать, что недостатков у современных операций фактически нет. К сожалению, делают их не везде. Существует нехватка высококвалифицированных хирургов и специального, качественного, а следовательно, дорогого, оборудования. Та же ситуация и в других странах, но при гораздо большей стоимости операции на косточке ноги.
Существуют ли альтернативы операции
при больной косточке большого пальца ноги?
Не все люди на вопрос «что делать, если болят косточки на ногах возле большого пальца» хотят услышать о необходимость операции. Есть методы для облегчения боли в стопе. Правда, если проблему не решать заболевание стопы будет прогрессировать. Помогут уменьшить боль и улучшить общее состояние
Следует помнить, что при этом деформация остается и боль в косточке снимается лишь временно.
Что представляет из себя операция на косточке большого пальца стопы?
Еще не совсем понятно, что же делать, если болят косточки на ногах возле большого пальца? Рассмотрим подробнее операцию по устранению больной косточки. Хирургическое вмешательство на косточке большого пальца выражается в коррекции угла между плюсневыми костями и фалангами пальцев. Это позволяет вернуть большой палец в нормальное положение, исправить поперечное плоскостопие, в конечном итоге, снять боль и вернуть стопе её полную функцию.
В каждом конкретном случае операционный план может варьировать в зависимости от степени деформации ноги и сопутствующих изменений в других пальцах стопы.
Подготовка к операции на косточке
На первичной консультации доктор объяснит вам операционный план и расскажет каким образом нужно подготовить ногу к хирургическому вмешательству.
В случае если больная косточка на ноге не слишком большая, и нет изменений других пальцев стопы, которые требуют вмешательства, вся госпитализация займёт всего один день.
Будет хорошей идеей подготовить ваш дом к последующему за операцией реабилитационному периоду. Возможно, вам захочется переставить мебель, чтобы было удобнее ходить. Также желательно запастись едой, чтобы не пришлось ходить по магазинам, это будет дискомфортно с учётом болей в пальце.
Операция по удалению косточки для устранения боли в большом пальце может проводиться как под местной, так и под общей анестезией. Если операция выполняется под местной анестезией после нескольких уколов на уровне голеностопного сустава вы перестанете чувствовать стопы. Также операция может выполняться под спинальной анестезией, при которой чувствительность будет полностью отсутствовать в обеих нижних конечностях, а значит пациент не будет чувствовать боль.
Перед любой из этих анестезий не рекомендуется принимать пищу в течение 6 часов до планируемой операции.
Ваш хирург расскажет вам, что будет происходить перед, во время и после операции. Если вам будет что-то не понятно, не стесняйтесь спрашивать. После того как вы зададите все интересующие вопросы и получите на них ответ, Вам дадут подписать согласие на проведение операции на Вашей ноге.
Что происходит во время операции по устранению косточки?
Операция на больной ноге редко длится более 1 часа, но всё-таки продолжительность зависит от степени деформации. Есть разные варианты операционного лечения косточки на стопе, с применением как открытых, так и чрезкожных хирургических методик. При использовании закрытого метода выполняются искусственные «переломы», называемые «остеотомия», которые позволяют восстановить нормальное положение костей стопы. При открытом способе по внутренней поверхности стопы делается разрез длиной около 5-7 см, что позволяет точно определить необходимый угол, под которым нужно оперировать и степень смещения фрагментов кости. Если хирург опытный, можно выполнять остеотомию закрытым способом. При таких вмешательствах не остаётся больших рубцов, и послеоперационная боль, как правило, меньше. Но иногда в таких случаях может быть неполная коррекция деформации, замедленная консолидация остеотомий. Также можно сочетать закрытые и открытые методы, например операция на 1 плюсневой кости выполняется открыто, а на малых лучах и фалангах закрыто.
Что следует за операцией по удалению косточки?
Сразу после операции на косточке стопы Вы будете находиться в палате пока анестезии полностью не пройдет. Далее в течение двух недель будет необходимо производить перевязки стопы. В случае проведения остеотомии, вам будет необходимо носить специальную обувь с разгрузкой переднего отдела стопы в течении 6 недель, до тех пор, пока фрагменты кости полностью срастутся. Такая обувь называется “обувь Барука”.
Болит косточка на большом пальце ноги и растет — что делать, причины, лечение
Косточка на большом пальце ноги чаще появляется у женщин в возрасте старше 30 лет. Она доставляет не только косметический, но и физический дискомфорт. На нее редко обращают внимание, пока шишка не начинает расти и болеть. Именно когда она достигает внушительных размеров, мешает при выборе обуви или воспаляется, пациент обращается за лечением к врачу. Но нужно понимать, чем раньше начать лечение, тем лучших результатов удастся достичь.
Что собой представляет косточка на большом пальце?
Косточка или, как ее еще принято называть в народе, шишка — это искривление большого пальца ноги. В медицине она имеет название вальгусная деформация. Это заболевание, при котором происходит деформирование сустава. Сначала в патологический процесс вовлекается только большой палец, но по мере прогрессирования патологии страдают и другие.
Примечание! Вальгусная деформация стопы — одна из самых распространенных ортопедических патологий. Шишка на стопе у основания большого пальца встречается у 60% взрослых, причем у женщин эту проблему диагностируют в 10 раз чаще, чем у мужчин.
Появление вальгусной деформации (халюс вальгуса) сопровождается дискомфортными ощущениями, интенсивность которых возрастает по мере роста косточки, а точнее по степени искривления пальца.
На ранних стадиях, помимо визуального дефекта, появляется покраснение и отек. Уже на этом этапе стоит обращаться в больницу. Консервативное лечение позволяет остановить рост болезненной шишки. Если же бездействовать, то сустав продолжит деформироваться, как результат появятся такие симптомы:
В запущенных случаях косточка сильно болит даже в состоянии покоя, деформация затрагивает другие пальцы.
Стадии вальгусной деформации:
На последней стадии боль и дискомфорт во время ходьбы настолько выражены, что пациент просто вынужден обратиться за медицинской помощью. Однако в запущенных случаях консервативное лечение не поможет, требуется хирургическое вмешательство.
Причины появления косточки на большом пальце
Чтобы навсегда избавиться от данной ортопедической патологии, следует понять почему она появилась и исключить действие провоцирующего фактора в будущем.
Основная причина халюс вальгуса — это неправильно подобранная обувь. Слишком высокий каблук, узкая передняя часть, жесткий материал, неподходящий размер способствуют деформации стопы и выпиранию фаланга большого пальца наружу.
Другие причины возникновения шишки:
В группе риска находятся женщины в преклонном возрасте, поскольку из-за возрастных изменений хрящевой ткани они подвержены заболеваниям суставов.
Почему косточка растет и болит?
Говорить, что косточка у основания большого пальца растет, не совсем правильно. На самом деле никакого костного нароста нет. Шишка является следствием смещения первой плюсневой кости во внутреннюю сторону. Чем больше степень деформации, тем сильнее выпирает косточка.
Когда возникают болевые ощущения, то нужно понимать, что болит не шишка на пальце, а сам плюснефаланговый сустав. Из-за повышенной нагрузки и трения он воспаляется.
Если косточка растет и болит, значит болезнь прогрессирует, приобретает более тяжелое течение. Необходимо как можно быстрее начать лечение, пока оно еще эффективно.
Лечение шишки на большом пальце
Методы лечения подбирает врач-ортопед, в зависимости от степени вальгусной деформации. Можно предположить, что косточку легко убрать на начальной стадии, просто удалив ее. Но это не так. Как уже говорилось выше, косточка — это не лишнее костной образование, а часть плюсневой кости, которая выпирает наружу. Процедура хирургического иссечения кости достаточно сложная, требует длительного периода восстановления.
Лечение может быть консервативным или оперативным.
В арсенале медиков есть огромное количество эффективных методов лечения шишки на большом пальце без операции:
Консервативная терапия наиболее эффективна на ранних стадиях. Однако пациенту следует набраться терпения, поскольку лечение длительное и непростое. Обязательно нужно соблюдать профилактические мероприятия по недопущению увеличения угла деформации.
Некоторые пациенты пытаются избавиться от косточки на большом пальце с помощью средств народной медицины, смазывают ее йодом, прикладывают картофельный или капустный компресс. Однако такие методы лечения эффективны лишь в отношении боли и воспаления, саму деформацию с их помощью невозможно устранить.
Хирургическое вмешательство требуется в запущенных случаях. В ходе операции удаляют часть кости, производят пластику сухожилий и связок вокруг сустава, по необходимости фиксируют пораженное суставное сочленение специальными металлическими пластинами. После вмешательства пациента ожидает длительный период реабилитации, который может длиться до полугода.
Даже после операции существует вероятность рецидива, поэтому нужно обязательно соблюдать меры профилактики. Необходимо носить только ортопедическую обувь, правильно питаться, поддерживать нормальный вес, отказаться от вредных привычек, контролировать уровень физической активности в течение дня, делать упражнения лечебной гимнастики для стоп.