Чем лечить кутикулу после обрезного маникюра
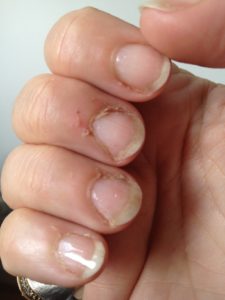
Воспаление кутикулы: что делать?
Причины воспаления
Что из себя представляет кутикула? По сути это тонкий слой кожицы, который расположен в нижней части каждого ногтя. Главная функция кутикулы – защита ногтей от грязи и бактерий. По некоторым причинам кутикула воспаляется:
Виды воспаления
Существует три основных видов воспаления кутикулы. Причиной острого воспаления может стать простая ссадина или любое другое повреждение пальца. Процесс способен развиваться от нескольких часов до нескольких дней. В этом случае лечение поможет быстро.
Подострая форма обычно длится несколько недель. Это промежуточная стадия между острой формой и хронической. Что касается последней стадии, то она довольно продолжительна и может длиться около шести недель. Ногти становятся ломкими, меняют цвет, исчезает гладкость, начинают расслаиваться. Если не лечить, кутикула может отделиться от ногтевой пластины, тогда защиты не будут, и соберется большое количество бактерий. Часто хроническая форма встречается у людей, страдающих от диабета, у работников прачек, которые контактируют с бытовой химией почти каждый день. В зоне риска уборщики, продавцы.
Как лечить воспаление кутикулы?
Для облегчения внезапного обострившегося воспаления можно попробовать сделать специальную солевую ванночку:
Процедуру следует повторять каждыми днями, и если спустя четыре дня никаких улучшений нет, тогда необходим осмотр врача. Также благотворное воздействие на ноготь оказывают ванночки с марганцовкой. Раствор должен быть слегка розоватым. Их можно делать около десяти-пятнадцати минут, каждый день, и воспаление пройдет.
Помогают компрессы с соком алоэ. Берем ватный тампон, припутываем соком и прикладываем. Либо используем разрезанный вдоль лист растения. Хорошим решением станут ванночки с корой дуба или ромашкой. Нередко в народной медицине используется медовая лепешка:
Можно попробовать провести лечение при помощи таких трав, как конский щавель, подорожник и зверобой. Для этого готовим смесь:
Воспаление кутикулы на руках часто лечат с помощью ванночки со зверобоем. В этом случае стоит заварить 50 г травы, причем свежей или сухой, в кипятке (200 г). Настой рекомендуется подержать не менее тридцати-сорока минут. Палец, на котором образовалось воспаление, держат в течение четверти часа.
Медикаментозное лечение
В случае воспаления нередко лечащий врач может назначить специальные мази, которые снимают все симптомы недуга. Рассмотрим наиболее популярные.
Гентамициновая мазь
Средство используют от трех до четырех раз в день. По срокам лечение длится от пяти до десяти дней.
Мази с бацитрацином
Довольно распространенное средство, почти лишенной побочных эффектов. Мазь рекомендуется применять течение пяти-десяти дней.
Бактробан
Эта мазь содержит в себе мупироцин – вещество, обладающее значительными антибактериальными свойствами. Средство помогает при сильных воспалениях. Его наносят 2-3 раза в день. Срок лечения такой же, как и в случае с другими мазями.
Циклопирокс
Эту мазь используют, если причиной воспаления стали грибки. Наносят ее ровно месяц, не более двух раз в день.
Мазь Вишневского
Это средство наносят на ватный диск, прикладывают к поврежденному участку и закрепляют с помощью бинта. Лучше всего лечение помогает перед сном. Мазь впитывается за ночь, снимает различного рода покраснения и вытягивает гной.
Воспаление кутикулы на руках можно вылечить при помощи таблеток. Дозировку препарата Амоксициллин, к примеру, рассчитываем двумя способами:
Срок лечения составляет около семи дней. Люди, страдающие почечной недостаточностью, должны рассчитывать индивидуальную дозировку с врачом.
Профилактические меры
Чтобы избежать подобного недуга в будущем, необходимо соблюдать меры безопасности:
Что делать, если кожа кутикулы и боковых валиков ногтя слишком сухая и грубая
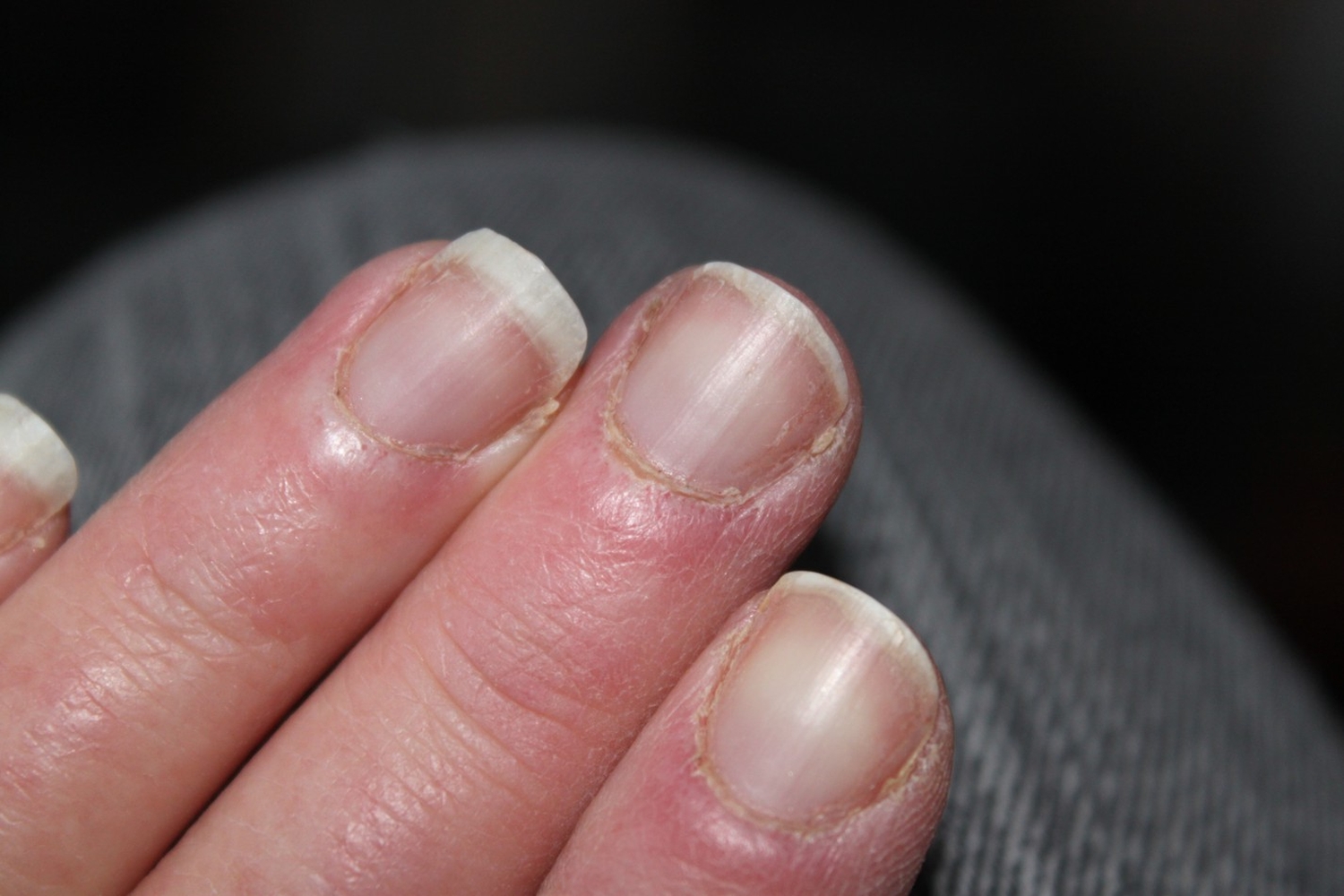
Иногда происходит так, что, несмотря на постоянный уход, ногти быстро теряют вид вследствие огрубения кожи вокруг них. Образование заусенцев, болезненных трещин и шелушение кутикулы придают ногтю неопрятный вид, увеличивают риск инфицирования. Чтобы избавиться от таких дефектов, достаточно понять причины их появления и найти методы устранения.
Причины огрубения кожи вокруг ногтя
Сухость валиков и кутикулы ногтей обусловлена потерей влаги и истощением защитной подкожной жировой прослойки вследствие ряда внешних и внутренних причин.
Факторы внешнего воздействия могут быть связаны с:
Ошибки при выполнении маникюра:
Чрезмерное удаление кожи вокруг ложи ногтя, частое ее травмирование.
Перешлифовка ногтевой пластины, применение некачественных фрез при аппаратном маникюре.
Недостаточное увлажнение кутикулы и валиков после маникюра.
Низкое качество лаков и средств для обработки ногтя.
Внутренние проблемы организма, которые могут повлиять на состояние ногтей и кожи вокруг них:
В случае запущенных физиологических проблем обычно затрагивается не только околоногтевое пространство, но и другие участки кожи, что требует консультации дерматолога.
Чаще всего от проблем с околоногтевым эпидермисом можно избавиться после корректировки ухода за руками и техники маникюра.
Методы лечения кожи вокруг ногтя
Устранить хроническую сухость приногтевого пространства помогает комплекс СПА-процедур, который эффективно стимулирует регенерацию эпидермиса.
Первый этап – лечебные ванночки для глубокого увлажнения. В теплую воду добавляют лимонный экстракт и морскую соль, 5 капель оливкового масла. Руки опускают на четверть часа. Хорошо действуют лечебные ванны с эфирными маслами.
Второй шаг – это лечебный пилинг, который ускоряет процесс обновления эпидермиса после отшелушивания омертвевшего слоя. Для этого применяют профессиональные гипоаллергенные скрабы – их наносят на кончики пальцев круговыми движениями, выдерживают 3 минуты и смывают водой.
В комплекс СПА входит парафинотерапия – ароматные парафиновые ванночки. В растопленный косметический парафин вводят экстракт календулы, лаванды, алоэ или ментола. Дополнительно могут быть добавлены масла и комплекс витаминов.
Следующий этап – питательные маски. Это действенный способ восстановления баланса кожи. Одна из наиболее простых масок – медовая с экстрактом алоэ. В равных долях смешивают растительное масло, мед и сок алоэ. Смесь вносят в проблемные зоны на несколько минут. Регенерация кожи улучшается благодаря выраженному антибактериальному действию маски. 2-3 сеансов в неделю достаточно для восстановления здоровья кутикулы.
Другой вариант – цветочная питательная маска на основе «ноготков». Цветки Calendula смешивают с 9-15 г вазелина. Смесь готовят на водяной бане и затем наносят на кончики пальцев.
В заключение очень полезен смягчающий массаж с ароматическими маслами.
Проведение 2-3 СПА-сеансов в неделю гарантирует восстановление свойств кожи, ее омоложение и улучшение тургора. Такие процедуры способствуют общему релаксу организма и снятию стресса. Лечебная косметика содержит только натуральные ингредиенты, масла и витамины, минералы, полезные для организма в целом.
Способы профилактики сухости кутикулы и приногтевых валиков
Правило 1. Исключить повреждающие факторы.
Нужно избавиться от навязчивой нервной привычки грызть ногти. Следить за защитой рук при работе в огороде, с агрессивной средой на производстве, на кухне. В холодную погоду носить теплые перчатки. В летний период пользоваться кремом с высокой степенью защиты от ультрафиолетовой составляющей солнечного излучения.
Правило 2. Следить за постоянным увлажнением кутикулы и валиков около ногтя с применением натуральных или приобретенных в аптеке проверенных средств.
Правило 3. Отказаться от удаления ножницами жестких наростов, обрамляющих ложе ногтя.
Этот дефект можно убрать с помощью пилочки, обрабатывая кожу до здорового слоя. Сократить негативное воздействие на организм мельчайшей пыли при аппаратной обработке ногтя можно с помощью пылесоса для маникюра MAX. Важно спиливать только верхний край для придания ногтевой пластине классической формы.
Идеальная профилактика – отказ от обрезного и переход на европейский маникюр, в котором кожу вокруг ногтя увлажняют маслами и аккуратно отодвигают с помощью специальной
© 2011-2021 max4u.ru
Интернет-магазин пылесосов для маникюра и педикюра
Все права защищены | Карта сайта
ООО «Оборудование Макс»
ОГРН 1186820002380
ИНН/КПП 6829140787/682901001
Адрес: 392031, город Тамбов,
Ул.Советская, дом 194л, офис 203
Подписывайтесь на наши группы в социальных сетях:
Наш канал на youtube:
Договор публичной оферты о продаже товаров интернет-магазина max4u.ru
Что такое воспаление кутикулы, причины и лечение
Воспаление кутикулы – это не самостоятельное заболевание, а результат ряда действий или привычек. Разбираемся, почему возникает воспаление, каким бывает и кто больше всего подвержен. Рассмотрим самые распространенные варианты лечения.
Что такое воспаление кутикулы, виды и симптомы
Нередко в роли провоцирующих воспаление факторов выступают аллергические агенты – некачественный лак для ногтей, средства бытовой химии, новый крем для рук. Для кутикулы опасен и непрофессионально выполненный маникюр. Подобные проявления встречаются у людей разных возрастов – у детей, подростков, взрослых и пожилых.
Существуют три вида воспаления кутикулы:
Острое воспаление
Причиной острого воспаления служит прямая или косвенная травма, полученная при:
Чаще всего возбудителями воспаления являются:
Хроническая форма
Если человек не обращается за медицинской помощью, практикует самолечение, то постепенно кутикула отделяется от ногтевой пластины и перестает выполнять свою защитную функцию. В результате между кожей и ногтем образуется зазор, куда без труда могут проникнуть грибковые споры, бактерии, вирусы, простейшие. В связи с этим необходимо правильно делать обрезной маникюр, либо отказаться от него в пользу необрезной европейской техники или пилочного маникюра.
Хроническое воспаление чаще всего встречается у:
Хроническое воспаление часто сопровождается онихомикозом – инфицированием ногтей грибками. Они быстро меняют цвет и прозрачность, утрачивают гладкость, утолщаются, становятся ломкими, расслаиваются, начинают крошиться. О том что такое онихомикоз, его симптомы, профилактику и лечение.
Симптомы
К общим симптомам, которые характерны для обеих форм воспаления, относятся:
Лечение
Чтобы облегчить внезапно обострившееся воспаление, сделай ванночку с солью:
Такая ванночка поможет снять боль и уменьшить отечность в области воспаления. Повторяй ванночку ежедневно и если через 3-4 дня не будет улучшений – срочно иди к врачу. Он проведет осмотр, расспросит о характере и интенсивности симптомов, а затем назначит адекватное, подходящее именно для твоего случая лечение.
Медикаментозное лечение
Для лечения воспалений врачом могут быть назначены препараты с таким действием:
Распространенные мази для лечения воспаления кутикулы:
Мази с бацитрацином, неомицином, полимиксином В (неоспорином) – применяются три раза в день в течение 5-10 суток. Препараты относительно безопасны, редко провоцируют развитие побочных реакций;
Пероральные антибиотики (таблетки, капсулы, драже) применяют при неэффективности мазей, гелей и бальзамов. Или при внедрении в кутикулу особо патогенных бактерий, например, золотистых стафилококков.
При воспалении кутикулы часто назначают:
Если возбудителем стали грибки, то в качестве основного лечения назначаются противогрибковые мази:
Пероральные противогрибковые препараты применяют, воспаление кутикулы спровоцировано грибком, а мази не дали должного лечебного эффекта:
Противовирусные таблетки при герпетической инфекции рекомендуют, если в результате исследований выявили заражение герпесом или активизацию уже паразитирующих в организме:
Местные кортикостероиды – стероидные гормоны, назначают в качестве дополнительного лечения, когда отек, покраснение и боль не проходят от после ванночек и негормональных наружных средств:
Комбинированный препарат: крем с Нистатином и Триамцинолоном – два или три раза в день, пока кутикула не заживет. Применяют только при воспалении кутикулы, вызванном грибками.
Хирургическое вмешательство
Хирургическое вмешательство показано пациентам, у которых развивает абсцесс – образование заполненной гнойным содержимым полости в области кутикулы.
Этапы процедуры:
Боль спадает практически сразу после дренирования. После процедуры рекомендуется особое соблюдение правил гигиены. Накладывать швы и проводить перевязки не нужно.
В редких случаях после извлечения гноя возвращается воспаление вместе с отечностью, болью и покраснением. В таких ситуациях требуется повторный, но более глубокий разрез. Из-за болезненности процедуры, проводится она под местной анестезией. Иногда требуется удаление части ногтевой пластины.
Профилактика
Чтобы предотвратить развитие воспаления кутикулы и избежать лечения, а еще хуже – хирургического вмешательства, следуй простым советам:
Мастерам маникюра: как диагностировать воспаление
Если к тебе пришла клиентка, кутикула которой выглядит не как всегда, проведи самостоятельную диагностику. Обрати внимание, что это нужно для понимания – стоит делать маникюр или нет. Точный диагноз может поставить только врач, к которому и нужно отправить женщину с подозрением на воспаление кутикулы.
Ответы на вопросы
Можно ли делать маникюр при воспаленной кутикуле?
Правильнее спросить – а нужно ли. Воспаление – проблема, требующая решения и декоративное покрытие таковым не является. Если наблюдаешь у клиентки симптомы воспаление – порекомендуй ей обратиться к врачу. Вовремя не вылеченное острое воспаление может перерасти в хроническое.
В зоне риска люди с сахарным диабетом. Не опасно ли делать им маникюр, ведь это может спровоцировать воспаление?
Если у твоей клиентки есть сахарный диабет, деликатно уточни, следит ли она за уровнем сахара и поддерживает ли его в норме 3,3-5,5 ммоль/л. Если да, то маникюр можно делать без опаски.
Если выяснится, что девушка пустила болезнь на самотек – ты имеешь право отказать в процедуре, так как все раны и ссадины в этом случае будут заживать медленнее, а риск развития воспаления возрастает.
Если воспаление у клиента с сахарным диабетом уже есть – делать маникюр нельзя. Любое механическое вмешательство способствует распространению зоны воспаления, ведь повышенный сахар – питательная среда для бактерий.
Что будет, если не лечить воспаление?
Главным последствием вовремя не диагностированного воспаления является абсцесс – накопление гноя, который не может выйти наружу. В таких случаях мази и таблетки уже не помогают, и требуется хирургическое вмешательство. Редко, но бывает распространение инфекции на весь палец.
Если изначально воспаление было острым – то есть возникло в результате какой-то травмы, в запущенных случаях оно может перерасти в хроническую форму.
Чем лечить кутикулу после обрезного маникюра
Белорусская медицинская академия последипломного образования, Минск, Республика Беларусь, 220013
ГУО «Белорусская медицинская академия последипломного образования», Минск, Республика Беларусь
ГУО «Белорусская медицинская академия последипломного образования», Минск, Республика Беларусь
Повреждения ногтей, индуцированные процедурами ногтевого сервиса
Журнал: Клиническая дерматология и венерология. 2018;17(4): 135-141
Крумкачев В. В., Калешук Н. С., Шикалов Р. Ю. Повреждения ногтей, индуцированные процедурами ногтевого сервиса. Клиническая дерматология и венерология. 2018;17(4):135-141.
Krumkachev V V, Kaleshuk N S, Shikalov R Yu. Nail injuries induced by nail service procedures. Klinicheskaya Dermatologiya i Venerologiya. 2018;17(4):135-141.
https://doi.org/10.17116/klinderma201817041135
Белорусская медицинская академия последипломного образования, Минск, Республика Беларусь, 220013
К настоящему времени в литературе описаны различные случаи повреждения ногтей, связанные с гель-маникюром, включающие контактно-аллергические реакции, околоногтевой экзематозный дерматит, острую ониходистрофию с псориазиформными изменениями ногтевых пластин, онихолизисом и подногтевым гиперкератозом. В статье представлены медицинские аспекты применения материалов, содержащих акрилат и метакрилаты, а также механических воздействий в ходе выполнения процедур ногтевого сервиса. Обоснована важность дифференциальной диагностики поражений ногтей, индуцированных метакрилатами, схожесть клинической симптоматики данных состояний с ониходистрофиями, возникшими в результате иных причин и общих заболеваний. Описаны пять клинических случаев повреждения ногтей в результате проведения маникюра с использованием гель-лака; использованы данные, полученные при осмотре, дерматоскопии и микроскопическом исследовании соскоба с ногтевых пластин пациентов. Приведенные клинические примеры должны способствовать повышению настороженности во время тщательного сбора анамнеза в аспекте использования гель-лака у пациентов с ониходистрофиями и особенно в случаях псориаза ногтей. С целью снижения риска поражений ногтей при проведении маникюра или педикюра с использованием гель-лака даны рекомендации пациентам о необходимых профилактических мероприятиях до и после обработки ногтей.
Белорусская медицинская академия последипломного образования, Минск, Республика Беларусь, 220013
ГУО «Белорусская медицинская академия последипломного образования», Минск, Республика Беларусь
ГУО «Белорусская медицинская академия последипломного образования», Минск, Республика Беларусь
Искусственные ногти помогают скрыть любые дефекты ногтевой пластины, в связи с чем их использование с 1970 г., когда в мировой индустрии красоты появилась первая методика удлинения ногтей с помощью акрила, пришедшая из стоматологии, завоевывает все большую популярность. В настоящее время существуют четыре основные технологии наращивания ногтей: акриловая, гелевая, комбинация гелевой и акриловой, а также использование гель-лаков, принцип отверждения которых основан на способности УФ-лучей инициировать реакцию полимеризации олигомерных материалов определенной структуры.
К настоящему времени все доступные технологии создания искусственных ногтей предусматривают использование активных разбавителей мономеров, эфиров акриловой кислоты, чаще всего метакрилатов. Данные компоненты используются для поддержания нужной консистенции гель-лаков, необходимой вязкости и прочной фиксации на поверхности ногтя, что обеспечивает стойкость декоративного покрытия. Чаще всего с этой целью применяют трипропиленгликольдиакрилат (ТПГДА), гександиолдиакрилат (ГДДА), дипропиленгликольдиакрилат (ДПГДА) или триметилолпропантриакрилат (ТМПТА) [1—3]. Акрилаты и метакрилаты представляют собой соли и сложные эфиры акриловой кислоты, которые полимеризуются как спонтанно, так и при воздействии ультрафиолета. Акриловые мономеры считаются мощными сенсибилизаторами, в то же время это свойство теряется или значительно снижается после полимеризации; тем не менее, они могут вызывать дерматит, который чаще встречается у сотрудников ногтевого сервиса, непосредственно работающих с данными материалами, чем у клиентов [4—6].
Основные техники и повреждающие факторы маникюра
В литературе описаны различные случаи повреждения ногтей, связанные с гель-маникюром: контактно-аллергические реакции, околоногтевой экзематозный дерматит, острая ониходистрофия с псориазиформными изменениями ногтевых пластин, включая онихолизис и подногтевой гиперкератоз. К общим заболеваниям ногтей, спровоцированным маникюром, относятся инфекционные поражения (бактериальные, грибковые, вирусные), изменение цвета ногтевой пластины, травматический онихолизис, кератиновая дегрануляция, периферическая нейропатия, излишне спиленные ногти, ослабление, хрупкость ногтевой пластины, онихошизис.
Наращивание ногтей — один из самых популярных видов услуг, предоставляемых салонами красоты. В последние годы на смену классическому наращиванию с использованием акриловой, гелевой технологии, а также их комбинации пришло использование гель-лаков, что обусловлено стойкостью покрытия (до 4 нед), широкой палитрой оттенков и текстур (желе, крем, металлик, голографик и т. д.). К другим преимуществам использования гель-лаков относятся:
— минимальное травмирование ногтевой пластины при подготовке к нанесению гель-лака (устраняется только поверхностный слой ногтя);
— более глянцевое и ровное покрытие;
— повышение твердости ногтей — гель-лак более упругий и прочный, чем классический лак для ногтей; кроме того, если классический лак образует микротрещины, которые способствуют ломкости ногтей, уже на 2-е сутки после нанесения, то с гель-лаком это происходит только через 10—15 дней.
При покрытии гель-лаком сначала выполняют маникюр, в ходе которого ногтю придают форму. Затем с ногтя снимают верхний кератиновый слой, и ногтевую пластину обезжиривают праймером. Далее наносят базовое покрытие, 1—2 слоя цветного лака и топовое покрытие. Каждый слой полимеризуют в течение определенного времени. В конце процедуры с топового покрытия специальной жидкостью удаляют дисперсионный слой.
Первопроходцем в полимеризующемся покрытии для ногтей стала компания CND, представив в 2010 г. Shellac, впоследствии ставший товарным знаком. Компания вложила в классические флаконы все самое лучшее от гелевого покрытия и лака: стойкость, яркую палитру оттенков, легкость применения и относительную безвредность для ногтей. Компания OPI Inc. последовала их примеру и в 2011 г. выпустила гель-лак GelColor. В настоящее время появилось много новых продуктов на рынке, в том числе непрофессиональных марок.
Поражения ногтей, провоцируемые маникюром
Инфекционные поражения. К известным рискам после маникюра относят инфекционные поражения: бактериальные, грибковые и вирусные (вирус папилломы человека и вирус простого герпеса) [7, 8]. Плохо простерилизованные инструменты (ножницы, лезвия, абразивные насадки, электродрели, ванночки для ног), микро- и макротравмы в результате чистки, опиливание ногтя, обрезка кутикулы могут способствовать инфицированию. Микробное инфицирование клинически проявляется эритематозными пятнами и папулами, которые появляются спустя около 2 нед после маникюра или педикюра. Поражения могут прогрессировать в течение нескольких недель вплоть до абсцессов с исходом в депигментацию и рубцевание [9—11].
Контактно-аллергические реакции. Риск аллергического контактного дерматита обоснован, так как с увеличением использования акриловых гелей возрастает частота случаев акрил-ассоциированных контактных дерматитов. Лак для ногтей и укрепители содержат химические вещества (акрилаты, формальдегид и толуолсульфонамидформальдегидные смолы), которые могут стать контактными сенсибилизаторами, спровоцировать контактный дерматит и хроническую паронихию [12—15].
Проявления представлены, как правило, околоногтевым экзематозным дерматитом (рис. 1), 
Базовые и очищающие средства на основе растворителей могут обусловить высушивание ногтя и его повышенную хрупкость.
Изменение цвета ногтевой пластины. Одним из наиболее распространенных последствий использования лака для ногтей является изменение цвета ногтевой пластины, вызванное прокрашиванием кератина. Прокрашивание может быть любого цвета, но чаще встречается красное и желтое. Это явление часто встречается, если лак находится на ногте неделю и более, и исчезает приблизительно через 2 нед после очищения ногтей от лака [10].
Травматический онихолизис является распространенным явлением, которое возникает из-за травматического отделения ногтевой пластинки от ногтевого ложа.
Пациенты часто отрицают самостоятельное повреждение ногтей, поэтому большое значение для истории болезни имеют сведения о техниках очистки ногтя и гигиенических привычках (внедрение острых предметов между дистальным краем ногтевой пластинки и ногтевым ложем при чистке под свободным краем ногтевой пластины).
При использовании в качестве покрытия для ногтей гель-лаков травматический онихолизис является очень распространенным явлением, особенно при большой длине ногтей и в случае, когда адгезия к ногтевой пластине сильнее, чем адгезия ногтевой пластины к ногтевому ложу.
Кератиновая дегрануляция. Процесс шлифовки ногтей и очищения ногтевой пластины может привести к кератиновым дегрануляциям. Клинически это проявляется белыми бороздками, пятнами, включениями на ногтевой пластине. Онихоскопия показывает, что белые области соответствуют зонам расслоения ногтевой пластины. Кератиновая дегрануляция представляет собой псевдолейконихию и появляется после взаимодействия лака с кератином ногтя.
Периферическая нейропатия — редкое осложнение маникюра. Описано несколько случаев у пациенток с положительной тест-пробой на метакрилат. Патогенез неизвестен, предполагают связь с локальной нейропатией, индуцированной токсичностью метилметакрилата [20, 21].
Изношенные (излишне спиленные) ногти представляют собой результат механической травмы пациенткой или мастером маникюра. Ногти спиливаются по касательной, чтобы устранить остатки гель-лака, уменьшить поверхностные неровности, улучшить текстуру и внешний вид. Клинически наблюдается дистальное истончение ногтя с расширением от середины пластины в форме треугольника или полумесяца, формируется зеркальное отображение ногтевой луночки. Излишне спиленная часть ногтя чаще красного цвета, поскольку истонченная пластина позволяет видеть ногтевое ложе под ней. Линейные борозды ногтей иногда видны при осмотре, но легче выявляются при онихоскопии (рис. 2). 
Псевдопсориатические ногти. Описаны случаи псориазиформного поражения ногтей у пациенток, носящих искусственные ногти. Клинические проявления, в том числе онихолизис и выраженный подногтевой гиперкератоз, напоминают псориаз ногтей. Фактически могут иметь место диагностические ошибки и связанное с этим применение местных или системных кортикостероидов и даже иммунодепрессантов, если выявлялись боли в суставах. Вероятно, повышенная чувствительность к акрилатам может вызвать клинику псевдопсориатических ногтей.
Другие побочные эффекты. Поскольку гель-лак имеет сильную адгезию к пластине, процесс его удаления может привести к истончению, ослаблению, хрупкости ногтя, псевдолейконихии и онихошизису [22].
С целью снижения риска поражений ногтей Р. Чанг и соавт. [7] дают следующие рекомендации.
1. Избегать использования педикюрных ванн для ног, если они не имеют регулярной очистки системы фильтрации с циркуляцией хлорсодержащих средств.
2. Приносить свои собственные инструменты или контролировать, чтобы инструменты были стерилизованы в автоклаве.
3. Избегать бритья ног/депиляции за сутки до педикюра.
4. Не позволять мастерам обрезать или манипулировать кутикулой.
5. Не позволять мастерам чистить подногтевое ложе острыми инструментами.
6. Ограничить частоту и время воздействия УФ-излучения при гелевом маникюре. Использовать УФ-защитные очки и перчатки без пальцев при частом проведении таких процедур. При возможности предпочесть использование светодиодных ламп.
Клинический случай 1
Пациентка С., 54 года, обратилась с жалобами на поражение ногтевых пластин первого, второго и третьего пальцев обеих кистей, выявленное после снятия долговременного УФ-отверждаемого покрытия. При осмотре обнаружена деформация ногтевых пластин первого, второго и третьего пальцев обеих кистей с незначительной болезненностью, легким зудом и паронихией (рис. 3). 
Клинический случай 2
Пациентка Т., 38 лет. Жалобы на поражение ногтевой пластины I пальца правой кисти, выявленное около 1 мес назад после снятия долговременного покрытия гель-лаком. УФ-отверждаемый гель-лак использует регулярно. Жалобы отсутствуют. При осмотре определяется дистально-латеральное поражение ногтевой пластины по типу онихолизиса. Результаты микроскопии соскобов с ногтевых пластин и микологического исследования неоднократно отрицательные. При дерматоскопии ногтя (онихоскопии) определяется дистальный онихолизис, ногтевые кровоизлияния (рис. 4). 
Клинический случай 3
Пациентка Б., 37 лет. Жалобы на поражение ногтевых пластин первых пальцев стоп, беспокоят в течение 1 мес. После использования долговременного УФ-отверждаемого лака появились темные пятна под ногтем. Аллергоанамнез не отягощен. Лекарственных средств в течение последнего месяца не принимала. Травму ногтей отрицает. Результаты микроскопии соскобов с ногтевых пластин и микологического исследования отрицательные.
При осмотре определяется дистально-латеральное поражение ногтевой пластины по типу онихолизиса, ногтевые кровоизлияния.
При онихоскопии выявляется помутнение ногтевых пластин, изменение цвета, наличие подногтевых кровоизлияний (рис. 5). 
Клинический случай 4
Пациентка Н., 31 год. Жалобы на поражение ногтевых пластин III и IV пальцев левой кисти, обнаруженное после снятия долговременного покрытия ногтей гель-лаком. УФ-отверждаемый гель-лак использует регулярно. Жалобы отсутствуют. При осмотре определяется дистально-латеральное поражение ногтевой пластины по типу онихолизиса (рис. 6). 
Клинический случай 5
Пациентка К., 42 года, обратилась с жалобами на изменение ногтевой пластины I пальца правой кисти. Впервые изменения обнаружила год назад в дистальной части ногтя после снятия УФ-отверждаемого лака. Травму категорически отрицает. В течение года наблюдалось прогрессирующее поражение ногтевой пластины в проксимальном направлении.
При осмотре выявлено поражение ногтевой пластины в виде помутнения и изменения цвета на светло-коричневый. Симптом наперстка отрицательный. Остальные ногтевые пластины интактны. Результаты микроскопии соскобов с ногтевых пластин и микологического исследования отрицательные.
При онихоскопии выявлено изменение цвета ногтевой пластины, дистальный онихолизис. В центральной части под ногтевой пластиной на всем ее протяжении определяется продолговатое изогнутое инородное тело (предположительно, волос или нить).
Проведено аппаратное удаление центральной измененной части пластины, из-под которой было извлечено два фрагмента инородного тела, при изучении под микроскопом идентифицированных как нить (рис. 7). 
Выводы
1. Регулярное использование гель-лака может привести к контактным дерматитам, а также хрупкости и истончению ногтей. Учитывая широкое использование маникюра и гель-лаков, дерматологи должны владеть информацией о методах и материалах, используемых в ногтевой индустрии, с целью адекватной диагностики и предотвращения косметически индуцированного поражения ногтей. Изучение клинических примеров позволяет дифференцировать эти расстройства и определять необходимую тактику ведения пациентов.
2. Соблюдая соответствующие меры предосторожности, пациентки могут продолжать пользоваться услугами современного ногтевого сервиса.
Что такое воспаление кутикулы, причины и лечение
Воспаление кутикулы – это не самостоятельное заболевание, а результат ряда действий или привычек. Разбираемся, почему возникает воспаление, каким бывает и кто больше всего подвержен. Рассмотрим самые распространенные варианты лечения.
Что такое воспаление кутикулы, виды и симптомы
Нередко в роли провоцирующих воспаление факторов выступают аллергические агенты – некачественный лак для ногтей, средства бытовой химии, новый крем для рук. Для кутикулы опасен и непрофессионально выполненный маникюр. Подобные проявления встречаются у людей разных возрастов – у детей, подростков, взрослых и пожилых.
Существуют три вида воспаления кутикулы:
Острое воспаление
Причиной острого воспаления служит прямая или косвенная травма, полученная при:
Чаще всего возбудителями воспаления являются:
Хроническая форма
Если человек не обращается за медицинской помощью, практикует самолечение, то постепенно кутикула отделяется от ногтевой пластины и перестает выполнять свою защитную функцию. В результате между кожей и ногтем образуется зазор, куда без труда могут проникнуть грибковые споры, бактерии, вирусы, простейшие. В связи с этим необходимо правильно делать обрезной маникюр, либо отказаться от него в пользу необрезной европейской техники или пилочного маникюра.
Хроническое воспаление чаще всего встречается у:
Хроническое воспаление часто сопровождается онихомикозом – инфицированием ногтей грибками. Они быстро меняют цвет и прозрачность, утрачивают гладкость, утолщаются, становятся ломкими, расслаиваются, начинают крошиться. О том что такое онихомикоз, его симптомы, профилактику и лечение.
Симптомы
К общим симптомам, которые характерны для обеих форм воспаления, относятся:
Лечение
Чтобы облегчить внезапно обострившееся воспаление, сделай ванночку с солью:
Такая ванночка поможет снять боль и уменьшить отечность в области воспаления. Повторяй ванночку ежедневно и если через 3-4 дня не будет улучшений – срочно иди к врачу. Он проведет осмотр, расспросит о характере и интенсивности симптомов, а затем назначит адекватное, подходящее именно для твоего случая лечение.
Медикаментозное лечение
Для лечения воспалений врачом могут быть назначены препараты с таким действием:
Распространенные мази для лечения воспаления кутикулы:
Мази с бацитрацином, неомицином, полимиксином В (неоспорином) – применяются три раза в день в течение 5-10 суток. Препараты относительно безопасны, редко провоцируют развитие побочных реакций;
Пероральные антибиотики (таблетки, капсулы, драже) применяют при неэффективности мазей, гелей и бальзамов. Или при внедрении в кутикулу особо патогенных бактерий, например, золотистых стафилококков.
При воспалении кутикулы часто назначают:
Если возбудителем стали грибки, то в качестве основного лечения назначаются противогрибковые мази:
Пероральные противогрибковые препараты применяют, воспаление кутикулы спровоцировано грибком, а мази не дали должного лечебного эффекта:
Противовирусные таблетки при герпетической инфекции рекомендуют, если в результате исследований выявили заражение герпесом или активизацию уже паразитирующих в организме:
Местные кортикостероиды – стероидные гормоны, назначают в качестве дополнительного лечения, когда отек, покраснение и боль не проходят от после ванночек и негормональных наружных средств:
Комбинированный препарат: крем с Нистатином и Триамцинолоном – два или три раза в день, пока кутикула не заживет. Применяют только при воспалении кутикулы, вызванном грибками.
Хирургическое вмешательство
Хирургическое вмешательство показано пациентам, у которых развивает абсцесс – образование заполненной гнойным содержимым полости в области кутикулы.
Этапы процедуры:
Боль спадает практически сразу после дренирования. После процедуры рекомендуется особое соблюдение правил гигиены. Накладывать швы и проводить перевязки не нужно.
В редких случаях после извлечения гноя возвращается воспаление вместе с отечностью, болью и покраснением. В таких ситуациях требуется повторный, но более глубокий разрез. Из-за болезненности процедуры, проводится она под местной анестезией. Иногда требуется удаление части ногтевой пластины.
Профилактика
Чтобы предотвратить развитие воспаления кутикулы и избежать лечения, а еще хуже – хирургического вмешательства, следуй простым советам:
Мастерам маникюра: как диагностировать воспаление
Если к тебе пришла клиентка, кутикула которой выглядит не как всегда, проведи самостоятельную диагностику. Обрати внимание, что это нужно для понимания – стоит делать маникюр или нет. Точный диагноз может поставить только врач, к которому и нужно отправить женщину с подозрением на воспаление кутикулы.
Ответы на вопросы
Можно ли делать маникюр при воспаленной кутикуле?
Правильнее спросить – а нужно ли. Воспаление – проблема, требующая решения и декоративное покрытие таковым не является. Если наблюдаешь у клиентки симптомы воспаление – порекомендуй ей обратиться к врачу. Вовремя не вылеченное острое воспаление может перерасти в хроническое.
В зоне риска люди с сахарным диабетом. Не опасно ли делать им маникюр, ведь это может спровоцировать воспаление?
Если у твоей клиентки есть сахарный диабет, деликатно уточни, следит ли она за уровнем сахара и поддерживает ли его в норме 3,3-5,5 ммоль/л. Если да, то маникюр можно делать без опаски.
Если выяснится, что девушка пустила болезнь на самотек – ты имеешь право отказать в процедуре, так как все раны и ссадины в этом случае будут заживать медленнее, а риск развития воспаления возрастает.
Если воспаление у клиента с сахарным диабетом уже есть – делать маникюр нельзя. Любое механическое вмешательство способствует распространению зоны воспаления, ведь повышенный сахар – питательная среда для бактерий.
Что будет, если не лечить воспаление?
Главным последствием вовремя не диагностированного воспаления является абсцесс – накопление гноя, который не может выйти наружу. В таких случаях мази и таблетки уже не помогают, и требуется хирургическое вмешательство. Редко, но бывает распространение инфекции на весь палец.
Если изначально воспаление было острым – то есть возникло в результате какой-то травмы, в запущенных случаях оно может перерасти в хроническую форму.
Воспаление кутикулы: что делать?
Причины воспаления
Что из себя представляет кутикула? По сути это тонкий слой кожицы, который расположен в нижней части каждого ногтя. Главная функция кутикулы – защита ногтей от грязи и бактерий. По некоторым причинам кутикула воспаляется:
Виды воспаления
Существует три основных видов воспаления кутикулы. Причиной острого воспаления может стать простая ссадина или любое другое повреждение пальца. Процесс способен развиваться от нескольких часов до нескольких дней. В этом случае лечение поможет быстро.
Подострая форма обычно длится несколько недель. Это промежуточная стадия между острой формой и хронической. Что касается последней стадии, то она довольно продолжительна и может длиться около шести недель. Ногти становятся ломкими, меняют цвет, исчезает гладкость, начинают расслаиваться. Если не лечить, кутикула может отделиться от ногтевой пластины, тогда защиты не будут, и соберется большое количество бактерий. Часто хроническая форма встречается у людей, страдающих от диабета, у работников прачек, которые контактируют с бытовой химией почти каждый день. В зоне риска уборщики, продавцы.
Как лечить воспаление кутикулы?
Для облегчения внезапного обострившегося воспаления можно попробовать сделать специальную солевую ванночку:
Процедуру следует повторять каждыми днями, и если спустя четыре дня никаких улучшений нет, тогда необходим осмотр врача. Также благотворное воздействие на ноготь оказывают ванночки с марганцовкой. Раствор должен быть слегка розоватым. Их можно делать около десяти-пятнадцати минут, каждый день, и воспаление пройдет.
Помогают компрессы с соком алоэ. Берем ватный тампон, припутываем соком и прикладываем. Либо используем разрезанный вдоль лист растения. Хорошим решением станут ванночки с корой дуба или ромашкой. Нередко в народной медицине используется медовая лепешка:
Можно попробовать провести лечение при помощи таких трав, как конский щавель, подорожник и зверобой. Для этого готовим смесь:
Воспаление кутикулы на руках часто лечат с помощью ванночки со зверобоем. В этом случае стоит заварить 50 г травы, причем свежей или сухой, в кипятке (200 г). Настой рекомендуется подержать не менее тридцати-сорока минут. Палец, на котором образовалось воспаление, держат в течение четверти часа.
Медикаментозное лечение
В случае воспаления нередко лечащий врач может назначить специальные мази, которые снимают все симптомы недуга. Рассмотрим наиболее популярные.
Гентамициновая мазь
Средство используют от трех до четырех раз в день. По срокам лечение длится от пяти до десяти дней.
Мази с бацитрацином
Довольно распространенное средство, почти лишенной побочных эффектов. Мазь рекомендуется применять течение пяти-десяти дней.
Бактробан
Эта мазь содержит в себе мупироцин – вещество, обладающее значительными антибактериальными свойствами. Средство помогает при сильных воспалениях. Его наносят 2-3 раза в день. Срок лечения такой же, как и в случае с другими мазями.
Циклопирокс
Эту мазь используют, если причиной воспаления стали грибки. Наносят ее ровно месяц, не более двух раз в день.
Мазь Вишневского
Это средство наносят на ватный диск, прикладывают к поврежденному участку и закрепляют с помощью бинта. Лучше всего лечение помогает перед сном. Мазь впитывается за ночь, снимает различного рода покраснения и вытягивает гной.
Воспаление кутикулы на руках можно вылечить при помощи таблеток. Дозировку препарата Амоксициллин, к примеру, рассчитываем двумя способами:
Срок лечения составляет около семи дней. Люди, страдающие почечной недостаточностью, должны рассчитывать индивидуальную дозировку с врачом.
Профилактические меры
Чтобы избежать подобного недуга в будущем, необходимо соблюдать меры безопасности:
Что делать, если кожа кутикулы и боковых валиков ногтя слишком сухая и грубая
Иногда происходит так, что, несмотря на постоянный уход, ногти быстро теряют вид вследствие огрубения кожи вокруг них. Образование заусенцев, болезненных трещин и шелушение кутикулы придают ногтю неопрятный вид, увеличивают риск инфицирования. Чтобы избавиться от таких дефектов, достаточно понять причины их появления и найти методы устранения.
Причины огрубения кожи вокруг ногтя
Сухость валиков и кутикулы ногтей обусловлена потерей влаги и истощением защитной подкожной жировой прослойки вследствие ряда внешних и внутренних причин.
Факторы внешнего воздействия могут быть связаны с:
Ошибки при выполнении маникюра:
Чрезмерное удаление кожи вокруг ложи ногтя, частое ее травмирование.
Перешлифовка ногтевой пластины, применение некачественных фрез при аппаратном маникюре.
Недостаточное увлажнение кутикулы и валиков после маникюра.
Низкое качество лаков и средств для обработки ногтя.
Внутренние проблемы организма, которые могут повлиять на состояние ногтей и кожи вокруг них:
В случае запущенных физиологических проблем обычно затрагивается не только околоногтевое пространство, но и другие участки кожи, что требует консультации дерматолога.
Чаще всего от проблем с околоногтевым эпидермисом можно избавиться после корректировки ухода за руками и техники маникюра.
Методы лечения кожи вокруг ногтя
Устранить хроническую сухость приногтевого пространства помогает комплекс СПА-процедур, который эффективно стимулирует регенерацию эпидермиса.
Первый этап – лечебные ванночки для глубокого увлажнения. В теплую воду добавляют лимонный экстракт и морскую соль, 5 капель оливкового масла. Руки опускают на четверть часа. Хорошо действуют лечебные ванны с эфирными маслами.
Второй шаг – это лечебный пилинг, который ускоряет процесс обновления эпидермиса после отшелушивания омертвевшего слоя. Для этого применяют профессиональные гипоаллергенные скрабы – их наносят на кончики пальцев круговыми движениями, выдерживают 3 минуты и смывают водой.
В комплекс СПА входит парафинотерапия – ароматные парафиновые ванночки. В растопленный косметический парафин вводят экстракт календулы, лаванды, алоэ или ментола. Дополнительно могут быть добавлены масла и комплекс витаминов.
Следующий этап – питательные маски. Это действенный способ восстановления баланса кожи. Одна из наиболее простых масок – медовая с экстрактом алоэ. В равных долях смешивают растительное масло, мед и сок алоэ. Смесь вносят в проблемные зоны на несколько минут. Регенерация кожи улучшается благодаря выраженному антибактериальному действию маски. 2-3 сеансов в неделю достаточно для восстановления здоровья кутикулы.
Другой вариант – цветочная питательная маска на основе «ноготков». Цветки Calendula смешивают с 9-15 г вазелина. Смесь готовят на водяной бане и затем наносят на кончики пальцев.
В заключение очень полезен смягчающий массаж с ароматическими маслами.
Проведение 2-3 СПА-сеансов в неделю гарантирует восстановление свойств кожи, ее омоложение и улучшение тургора. Такие процедуры способствуют общему релаксу организма и снятию стресса. Лечебная косметика содержит только натуральные ингредиенты, масла и витамины, минералы, полезные для организма в целом.
Способы профилактики сухости кутикулы и приногтевых валиков
Правило 1. Исключить повреждающие факторы.
Нужно избавиться от навязчивой нервной привычки грызть ногти. Следить за защитой рук при работе в огороде, с агрессивной средой на производстве, на кухне. В холодную погоду носить теплые перчатки. В летний период пользоваться кремом с высокой степенью защиты от ультрафиолетовой составляющей солнечного излучения.
Правило 2. Следить за постоянным увлажнением кутикулы и валиков около ногтя с применением натуральных или приобретенных в аптеке проверенных средств.
Правило 3. Отказаться от удаления ножницами жестких наростов, обрамляющих ложе ногтя.
Этот дефект можно убрать с помощью пилочки, обрабатывая кожу до здорового слоя. Сократить негативное воздействие на организм мельчайшей пыли при аппаратной обработке ногтя можно с помощью пылесоса для маникюра MAX. Важно спиливать только верхний край для придания ногтевой пластине классической формы.
Идеальная профилактика – отказ от обрезного и переход на европейский маникюр, в котором кожу вокруг ногтя увлажняют маслами и аккуратно отодвигают с помощью специальной
© 2011-2021 max4u.ru
Интернет-магазин пылесосов для маникюра и педикюра
Все права защищены | Карта сайта
ООО «Оборудование Макс»
ОГРН 1186820002380
ИНН/КПП 6829140787/682901001
Адрес: 392031, город Тамбов,
Ул.Советская, дом 194л, офис 203
Подписывайтесь на наши группы в социальных сетях:
Наш канал на youtube:
Договор публичной оферты о продаже товаров интернет-магазина max4u.ru
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
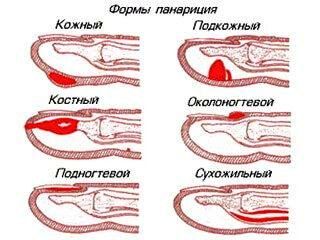
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
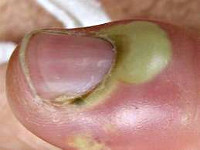
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.
.jpg)