Чем лечить менингит антибиотики
ИНФЕКЦИИ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
В настоящем разделе рассматриваются основные инфекции ЦНС бактериальной этиологии: менингиты, абсцесс головного мозга, субдуральная эмпиема и эпидуральный абсцесс.
БАКТЕРИАЛЬНЫЙ МЕНИНГИТ
ОСТРЫЙ БАКТЕРИАЛЬНЫЙ МЕНИНГИТ
Основные возбудители
Заболеваемость бактериальным менингитом составляет в среднем около 3 случаев на 100 тыс. населения. В более чем 80% случаев бактериальные менингиты вызываются N.meningitidis, S.pneumoniae и H.influenzae.
Кроме того, бактериальный менингит может вызываться другими микроорганизмами (листериями, стрептококками группы B, энтеробактериями, S.aureus, и др.).
Возбудителями бактериального менингита могут быть спирохеты: при болезни Лайма у 10-15% пациентов в первые 2 нед после инфицирования имеется менингеальный синдром. В целом этиология во многом определяется возрастом и преморбидным фоном пациентов (табл. 2).
Таблица 1. Зависимость этиологии бактериального менингита от возраста пациентов и преморбидного фона
| Предрасполагающий фактор | Вероятные возбудители |
|---|---|
| Возраст | |
| 0-4 нед | S.agalactiae, E.coli, L.monocytogenes, K. pneumoniae, Enterococcus spp., Salmonella spp. |
| 4-12 нед | E.coli, L.monocytogenes, H.influenzae, S.pneumoniae, N.meningitidis |
| 3 мес-5 лет | H.influenzae, S.pneumoniae, N.meningitidis |
| 5-50 лет | S.pneumoniae, N.meningitidis |
| > 50 лет | S.pneumoniae, N.meningitidis, L.monocytogenes, Enterobacteriaceae |
| Иммуносупрессия | S.pneumoniae, N.meningitidis, L.monocytogenes, Enterobacteriaceae, P.aeruginosa |
| Перелом основания черепа | S.pneumoniae, H.influenzae, S.pyogenes |
| Травмы головы, нейрохирургические операции и краниотомия | S.aureus, S.epidermidis, Enterobacteriaceae, P.aeruginosa |
| Цереброспинальное шунтирование | S.epidermidis, S.aureus, Enterobacteriaceae, P.aeruginosa, P.acnes |
| Сепсис | S.aureus, Enterocococcus spp., Enterobacteriaceae, P.aeruginosa, S.pneumoniae |
Бактериальный менингит может возникать в стационаре после нейрохирургических или оториноларингологических операций, в этом случае в этиологии важную роль играет грамотрицательная (до 40%) и грамположительная флора (до 30%). Нозокомиальная флора, как правило, характеризуется высокой резистентностью и летальность при такой этиологии достигает 23-28%.
Выбор антимикробных препаратов
Успех лечения острого бактериального менингита зависит от целого ряда факторов и, в первую очередь, от своевременности и правильности назначения АМП. При выборе антибиотиков нужно помнить, что не все они хорошо проникают через ГЭБ (табл. 2).
Таблица 2. Прохождение антимикробных препаратов через ГЭБ
| Хорошо | Хорошо только при воспалении | Плохо даже при воспалении | Не проходят |
|---|---|---|---|
| Изониазид | Азтреонам | Гентамицин | Клиндамицин |
| Ко-тримоксазол | Азлоциллин | Карбенициллин | Линкомицин |
| Пефлоксацин | Амикацин | Ломефлоксацин | |
| Рифампицин | Амоксициллин | Макролиды | |
| Хлорамфеникол | Ампициллин | Норфлоксацин | |
| Ванкомицин | Стрептомицин | ||
| Меропенем | |||
| Офлоксацин | |||
| Бензилпенициллин | |||
| Цефалоспорины III-IV поколения* | |||
| Цефуроксим | |||
| Ципрофлоксацин |
Антимикробная терапия должна быть начата немедленно после постановки предварительного диагноза. Важно, чтобы люмбальная пункция и забор материала (СМЖ, кровь) для микробиологического исследования выполнялись до введения антибиотиков.
Выбор АМП проводится по результатам обследования, в том числе предварительной идентификации возбудителя после окраски мазков СМЖ по Граму и серологических экспресс-тестов.
Если быстрые методы диагностики не позволяют предварительно идентифицировать возбудителя, или по каким-либо причинам происходит задержка с выполнением люмбальной пункции, то антибактериальная терапия назначается эмпирически. Выбор АМП в данной ситуации диктуется необходимостью перекрыть весь спектр наиболее вероятных возбудителей (табл. 3).
Таблица 3. Эмпирическая антимикробная терапия бактериального менингита
| Предрасполагающий фактор | Препарат |
|---|---|
| Возраст | |
| 0-4 нед | Ампициллин + цефотаксим, ампициллин + гентамицин |
| 4-12 нед | Ампициллин + цефотаксим или цефтриаксон |
| 3 мес-5 лет | Цефотаксим или цефтриаксон + ампициллин + хлорамфеникол |
| 5-50 лет | Цефотаксим или цефтриаксон (+ ампициллин при подозрении на листерии), бензилпенициллин, хлорамфеникол |
| Старше 50 лет | Ампициллин + цефотаксим или цефтриаксон |
| Иммуносупрессия | Ванкомицин + ампициллин + цефтазидим |
| Перелом основания черепа | Цефотаксим или цефтриаксон |
| Травмы головы, состояния после нейрохирургических операций | Оксациллин + цефтазидим, ванкомицин + цефтазидим |
| Цереброспинальное шунтирование | Оксациллин + цефтазидим, ванкомицин + цефтазидим |
Антимикробная терапия может быть изменена при выделении возбудителя и получении результатов чувствительности (табл. 4).
Таблица 4. Антимикробная терапия бактериальных менингитов установленной этиологии
| Возбудитель | Препараты выбора | Альтернативные препараты |
|---|---|---|
| H.influenzae β-лактамаза (-) |
Цефотаксим или цефтриаксон
Цефотаксим, цефтриаксон, цефепим,
хлорамфеникол
Цефепим, хлорамфеникол, азтреонам,
фторхинолоны
МПК пенициллина 2,0 мг/л
Бензилпенициллин или ампициллин
Цефотаксим или цефтриаксон
Ванкомицин + цефотаксим или цефтриаксон (+ рифампицин)
Цефотаксим, цефтриаксон, хлорамфеникол, ванкомицин
Меропенем, ванкомицин (+ рифампицин)
Меропенем
MSSA
MRSA
Оксациллин
Ванкомицин
Ванкомицин
Рифампицин, ко-тримоксазол
T.pallidum
B.burgdorferi
Бензилпенициллин
Цефтриаксон или цефотаксим
Цефтриаксон, доксициклин
Бензилпенициллин, доксициклин
При лечении используются максимальные дозы антибиотиков, что особенно важно при применении АМП, плохо проникающих через ГЭБ, поэтому необходимо строго придерживаться принятых рекомендаций (табл. 5). Особое внимание необходимо при назначении антибиотиков детям (табл. 6).
Таблица 5. Дозы антимикробных препаратов для лечения инфекций ЦНС у взрослых
| Препарат | Суточная доза, в/в | Интервалы между введениями, ч |
|---|---|---|
| Азтреонам | 6-8 г | 6-8 |
| Амикацин | 15-20 мг/кг | 12 |
| Ампициллин | 12 г | 4 |
| Бензилпенициллин | 18-24 млн ЕД | 4 |
| Ванкомицин | 2 г | 6-12 |
| Гентамицин | 5 мг/кг | 8 |
| Ко-тримоксазол | 10-20 мг/кг (по триметоприму) | 6-12 |
| Меропенем | 6 г | 8 |
| Метронидазол | 1,5-2 г | 8 |
| Оксациллин | 9-12 г | 4 |
| Рифампицин | 0,6 г | 24 |
| Тобрамицин | 5 мг/кг | 8 |
| Хлорамфеникол | 4 г | 6 |
| Цефотаксим | 12 г | 6 |
| Цефтазидим | 6 г | 8 |
| Цефтриаксон | 4 г | 12-24 |
| Ципрофлоксацин | 1,2 г | 12 |
Таблица 6. Дозы антимикробных препаратов для лечения острого бактериального менингита у детей*
| Препарат | Суточная доза (интервал между введениями, ч) | ||
|---|---|---|---|
| Новорожденные (0-7 дней) | Новорожденные (8-28 дней) | Дети | |
| Амикацин | 15-20 мг/кг (12) | 20-30 мг/кг (8) | 20-30 мг/кг (8) |
| Ампициллин | 100-150 мг/кг (8-12) | 150-200 мг/кг (6-8) | 200-300 мг/кг (6) |
| Бензилпенициллин | 100-150 тыс. ЕД/кг (8-12) | 200 тыс. ЕД/кг (6-8) | 250-300 тыс. ЕД/кг (4-6) |
| Ванкомицин | 20 мг/кг (12) | 30-40 мг/кг (8) | 50-60 мг/кг (6) |
| Гентамицин | 5 мг/кг (12) | 7,5 мг/кг (8) | 7,5 мг/кг (8) |
| Ко-тримоксазол | 10-20 мг/кг (6-12) | ||
| Тобрамицин | 5 мг/кг (12) | 7,5 мг/кг (8) | 7,5 мг/кг (8) |
| Хлорамфеникол | 25 мг/кг (24) | 50 мг/кг (12-24) | 75-100 мг/кг (6) |
| Цефепим | 50 мг/кг (8) | ||
| Цефотаксим | 100 мг/кг (12) | 150-200 мг/кг (6-8) | 100 мг/кг (6-8) |
| Цефтазидим | 60 мг/кг (12) | 90 мг/кг (8) | 125-150 мг/кг (8) |
| Цефтриаксон | 80-100 мг/кг (12-24) | ||
* A.R. Tunkel, W.M. Scheld. Acute meningitis. In: Principles and practice of infectious diseases, 5 th Edition. Edited by: G.L. Mandell, J.E. Bennett, R. Dolin. Churchill Livingstone, 2000; p. 980
Основным путем введения АМП является в/в. По показаниям (вторичный бактериальный менингит на фоне сепсиса, особенно полимикробного, гнойные осложнения черепно-мозговых травм и операций и др.) можно сочетать в/в и эндолюмбальное введение (табл. 7). Эндолюмбально вводятся только АМП, плохо проникающие в СМЖ (аминогликозиды, ванкомицин). Препараты могут быть использваны в виде моно- или комбинированной терапии. Показанием для смены АМП является отсутствие положительной клинико-лабораторной динамики состояния пациента или появление признаков нежелательного действия препарата.
Таблица 7. Дозы антимикробных препаратов для эндолюмбального введения
| Препарат | Доза |
|---|---|
| Гентамицин | 4-8 мг 1 раз в сутки |
| Тобрамицин | 4-8 мг 1 раз в сутки |
| Амикацин | 4-20мг 1 раз в сутки |
| Ванкомицин | 4-10 мг 1 раз в сутки |
Помимо соблюдения разовых и суточных доз АМП, при бактериальном менингите важна длительность их назначения.
Для лечения менингита, вызыванного спирохетами, используются препараты, имеющие соответствующий спектр активности (табл. 4).
МЕНИНГИТ КАК СИНДРОМ ХРОНИЧЕСКОГО ИНФЕКЦИОННОГО ПРОЦЕССА
В ряде инфекций, характеризующихся хроническим течением, возможно распространение процесса на оболочки мозга. В этом случае может возникать менингеальный синдром и изменяется состав СМЖ.
С точки зрения осложнений хронических инфекций наибольшую опасность представляет туберкулезный менингит. Несвоевременно начатое лечение этого менингита часто приводит к неблагоприятному исходу. Появление диагностических систем на основе ПЦР существенно сократило продолжительность обследования и значительно повысило эффективность лечения.
Поражение мозговых оболочек может наблюдаться и при других инфекциях: бруцеллезе, цистицеркозе, сифилисе, боррелиозе, кокцидиоидозе, гистоплазмозе, криптококкозе и др.
Выбор антимикробных препаратов
Лечение этого менингита определяется основным заболеванием. Очень часто выяснить этиологию процесса представляется практически невозможным. В этом случае наряду с продолжением поиска возбудителя используют так называемое пробное эмпирическое лечение. Так, например, при подозрении на туберкулезный менингит назначаются противотуберкулезные препараты и при появлении клинического улучшения курс терапии доводят до конца. При подозрении на кандидозную природу используется пробное лечение флюконазолом.
АБСЦЕСС ГОЛОВНОГО МОЗГА
Основные возбудители
При использовании иммуносупрессивной терапии, антибиотиков широкого спектра действия, кортикостероидов повышается риск развития абсцесса головного мозга грибковой этиологии. Как и при менингите, этиология абсцесса головного мозга зависит от преморбидного фона (табл. 8).
Таблица 8. Зависимость этиологии бактериального абсцесса головного мозга от преморбидного фона
| Предрасполагающий фактор | Вероятные возбудители |
|---|---|
| Средний отит или мастоидит | Streptococcus spp., Bacteroides spp., Prevotella spp., Enterobacteriaceae |
| Синусит (лобной и клиновидной кости) | Streptococcus spp., Bacteroides spp., Enterobacteriaceae, S.aureus, H.influenzae |
| Одонтогенный сепсис | Fusobacterium spp., Prevotella spp., Bacteroides spp., Streptococcus spp. |
| Проникающая ЧМТ, нейрохирургические операции | S.aureus, Streptococcus spp., Enterobacteriaceae, Clostridium spp. |
| Абсцесс, эмпиема легких, бронхоэктатическая болезнь | Fusobacterium spp., Actinomyces spp., Bacteroides spp., Prevotella spp., Streptococcus spp., Nocardia spp. |
| Бактериальный эндокардит | S.aureus, Streptococcus spp. |
| Врожденные пороки сердца | Streptococcus spp., Haemophilus spp. |
| Нейтропения | Enterobacteriaceae, Aspergillus spp., Candida spp. |
| После трансплантации | Aspergillus spp., Candida spp., Enterobacteriaceae, Nocardia spp., T.gondii |
| ВИЧ-инфекция | T.gondii, Nocardia spp., Mycobacterium spp., L.monocytogenes, Cryptococcus spp. |
Выбор антимикробных препаратов
Данное заболевание требует наряду с хирургическим лечением применения АМП. До выяснения этиологии процесса антибактериальные средства назначаются эмпирически (табл. 9). После идентификации возбудителя может потребоваться смена антибиотиков. При лечении абсцесса головного мозга так же, как и при остром менингите, используются максимальные дозы препаратов (табл. 6).
Таблица 9. Эмпирическая антимикробная терапия бактериального абсцесса головного мозга
| Предрасполагающий фактор | Препарат |
|---|---|
| Средний отит или мастоидит | Цефалоспорины III-IV поколения* + метронидазол |
| Синусит | Цефалоспорины III-IV поколения* + метронидазол + ванкомицин (при подозрении на присутствие MRSA) |
| Одонтогенный сепсис | Пенициллин + метронидазол |
| Проникающая ЧМТ, нейрохирургические операции | Ванкомицин + цефалоспорины III-IV поколения* |
| Абсцесс, эмпиема легких, бронхоэктатическая болезнь | Пенициллин + метронидазол + ко-тримоксазол |
| Бактериальный эндокардит | Ванкомицин + аминогликозид |
| Врожденные пороки сердца | Цефалоспорины III-IV поколения* |
| Причина не известна | Цефалоспорины III-IV поколения* + метронидазол + ванкомицин |
СУБДУРАЛЬНАЯ ЭМПИЕМА
Основные возбудители
Выбор антимикробных препаратов
При лечении субдуральной эмпиемы параллельно с хирургическими методами назначаются АМП. Эмпирическая терапия сходна с таковой при абсцессе головного мозга (табл. 9). После идентификации возбудителя терапию либо продолжают, либо изменяют с учетом этиологии.
ЭПИДУРАЛЬНЫЙ АБСЦЕСС
Основные возбудители
Наиболее частой причиной возникновения эпидурального абсцесса являются синусит, мастоидит или трепанация черепа. Этиология сходна с таковой при субдуральной эмпиеме.
Выбор антимикробных препаратов
Как при абсцессе головного мозга.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ЦНС У ДЕТЕЙ
У детей по сравнению со взрослыми расширены показания к назначению при гнойных менингитах глюкокортикоидов, которые достоверно снижают летальность и частоту осложнений при менингите, вызванном H.Influenzae типа B. Применяют дексаметазон по 0,15 мг/кг каждые 6 ч в течение 2 сут. Первую дозу дексаметазона следует вводить в/в за 15 мин до первого введения АМП.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ЦНС ПРИ БЕРЕМЕННОСТИ
При выборе АМП у беременных необходимо учитывать его безопасность для плода: не рекомендуется использовать фторхинолоны в течение всего периода беременности, ко-тримоксазол противопоказан в I и III триместре. Аминогликозиды и ванкомицин допустимо применять только по жизненным показаниям. Основными препаратами являются пенициллины или цефалоспорины III поколения (цефотаксим).
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ЦНС ПРИ КОРМЛЕНИИ ГРУДЬЮ
Обязательна госпитализация пациентки с изоляцией от ребенка и с прекращением кормления грудью.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ЦНС У ЛЮДЕЙ ПОЖИЛОГО ВОЗРАСТА
У людей пожилого возраста функция почек нередко снижена, что требует особой осторожности при использовании аминогликозидов. Следует помнить, что у таких пациентов выведение ванкомицина замедлено (период полувыведения составляет 7,5 дней). Отмечается также большая частота НР при применении ко-тримоксазола.
Что такое менингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Инфекционный менингит (Viral meningitis) — сборная группа острых, подострых и хронических инфекционных заболеваний, вызываемых различными видами патогенных микроорганизмов (вирусами, бактериями, грибками, простейшими), которые в условиях специфической резистентности организма вызывают поражение оболочек головного и спинного мозга, проявляющееся в выраженном синдроме раздражения мозговых оболочек, тяжёлым интоксикационным синдромом и всегда протекающее с потенциальной угрозой жизни больного.
Причины возникновения
Инфекционный менингит может представлять собой как первичную патологию (развивающуюся как самостоятельная нозологическая форма), так и вторичную (развивающуюся как осложнение другого заболевания). Причина инфекционного менингита — патогенные микроорганизмы, которые в условиях специфической резистентности организма вызывают поражение оболочек головного и спинного мозга.
Неинфекционные причины менингита:
Пути заражения
Хочется ответить на популярный вопрос читателей и пользователей сети: каков риск заражения от больного, и можно ли находиться рядом с больным без особого риска развития менингита? Ответ достаточно прост: в виду того, что менингит — это сборная группа заболеваний, вызываемая различными инфекционными агентами, то и риск заражения будет зависеть от этиологии менингита, а вот вероятность развития именно менингита — от способностей иммунной системы человека. Другими словами, чтобы знать, есть ли риск, нужно знать, какой именно микроорганизм вызвал менингит у больного и каковы защитные иммунные способности окружающих.
Факторы риска
К группам риска относятся:
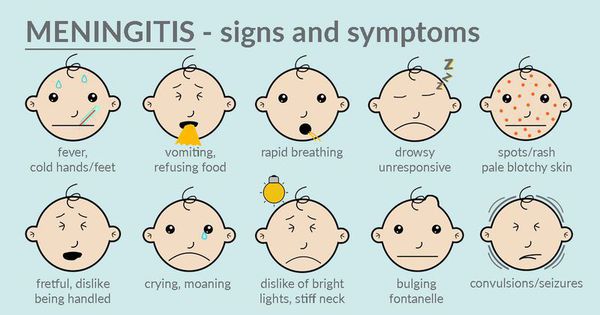
Симптомы менингита
Клиническая картина менингита
Достаточно характерными при менингите (и в частности при менингококковом процессе) являются признаки вовлечения в патологический процесс мозговых оболочек (менингеальные синдромы).
Все признаки менингита можно разделить на группы:
Симптомы менингита у детей
Менингит у детей развивается чаще и протекает тяжелее, чем у взрослых. Иногда при болезни дети в бессознательном состоянии обхватывают голову и кричат. Такой крик называется гидроцефалическим, он вызван резким повышением внутричерепного давления.
Патогенез менингита
Многообразие возбудителей и индивидуальные особенности индивидуумов в человеческой популяции определяют и достаточно выраженную изменчивость форм и проявлений менингитов, риск заражения для других людей, поэтому в данной статье мы остановимся на наиболее значимых формах заболеваний и их возбудителей в социальном плане.
Менингококковый менингит — всегда острое (острейшее) заболевание. Вызывается менингококком Вексельбаума (грамотрицательная бактерия, неустойчивая в окружающей среде, при температуре 50 градусов Цельсия погибает по истечении 5 минут, УФО и 70% спирт убивают практически мгновенно). Источником распространения инфекции оказывается больной человек (в т.ч. менингококковым назофарингитом) и бактерионоситель, передача происходит воздушно-капельным путём.
Местом внедрения (воротами) является слизистая оболочка носоглотки. В подавляющем числе случаев инфекционный процесс не развивается или развиваются местные формы заболевания. При преодолении менингококком локальных противоинфекционных барьеров происходит гематогенное распространение инфекции и возникает генерализованная менингококковая инфекция, включающая в себя развитие менингококкового менингита, при отсутствии адекватного лечения заканчивающегося в более 50% случаев летальным исходом. В патогенезе заболевания играют роль токсины, освобождающиеся после гибели бактерии в кровяном русле, повреждение стенок сосудов, что ведёт к нарушению гемодинамики, кровоизлияниям в органах и глубоким метаболическим нарушениям. Происходит гиперраздражение оболочек мозга, развитие гнойного воспаления ткани и быстрый рост внутричерепного давления. Зачастую вследствие отека и набухания ткани головного мозга происходит вклинение мозга в большое затылочное отверстие и гибель больного от паралича дыхания.
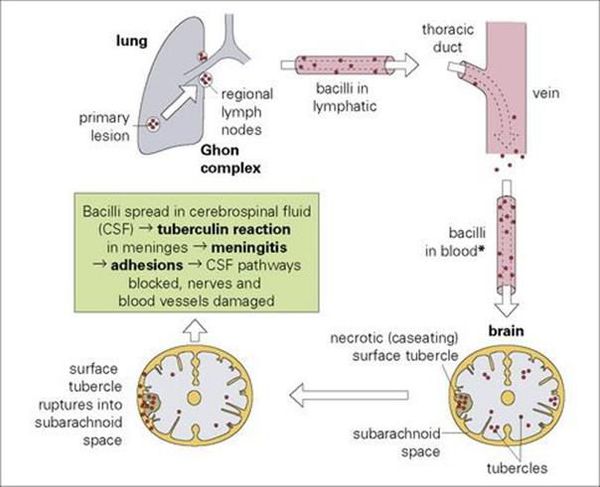
Туберкулезный менингит — медленно развивающаяся патология. В основном является вторичным, развиваясь при уже имеющемся туберкулезном процессе других органов. Имеет несколько периодов развития, последовательно развивающихся в течении длительного времени:
1. продромальный (до 10 дней, характеризуется неярко-выраженными симптомами общего недомогания)
2. сенсомоторного раздражения (с 8 по 15 день, появление начальных общемозговых и слабых менингеальных проявлений)
3. парезов и параличей (обращает на себя внимание с 3 недели от дебюта инфекционного процесса в виде изменения и потери сознания, расстройства глотания, речи).
Вначале появляется умеренное поднятие температуры тела без выраженных скачков и подъёмов, вполне терпимые головные боли низкой интенсивности, хорошо купирующиеся приёмом анальгетиков. В дальнейшем головные боли усиливаются, подключаются тошнота и рвота. Неизменный признак туберкулезного менингита — поднятие температуры, лихорадка, причем цифры и продолжительность могут варьировать от субфебрильных до гектических значений. Постепенно с конца второй недели появляются и медленно нарастают симптомы дезориентации, оглушенности, заканчивающиеся глубокой «загруженностью» больного, сопором и комой. Развиваются нарушения функции тазовых органов, боли в животе. Так же постепенно развиваются менингеальные симптомы, причём истинно классическая симптоматика (поза «легавой собаки») развиваются лишь в запущенных случаях.
Взаимосвязь с гайморитом. Если не лечить гайморит, то он может вызвать расплавление костей пазух носа. Через них гной попадает в мозговые оболочки, и развивается менингит.
Классификация и стадии развития менингита
Выделяют следующие виды инфекционного менингита:
1. По этиологическому фактору (непосредственный возбудитель)
2. По преимущественному течению воспалительного процесса:
3. Варианты течения менингита:
4. По локализации, степени тяжести, клиническим формам и др. [4]
Осложнения менингита
Чем опасен менингит
Осложнения, наблюдаемые при менингите менингококковой природы (реже при других формах менингитов), бывают ранние и поздние, связанные как с катастрофой нервной системы, так и других отделов организма.
Основные последствия менингита:
Устранение осложнений менингита
Диагностика менингита
Когда следует обратиться к врачу
Подготовка к посещению врача
Чтобы посетить инфекциониста, специальная подготовка не требуется. Наоборот, если есть подозрения на менингит, не стоит затягивать с посещением доктора, в такой ситуации необходимо действовать быстро.
Первичный диагностический поиск включает в себя опрос и осмотр врачом-инфекционистом и неврологом.
Опрос
На приёме врач может задать вопросы:
Спинномозговаяпункция
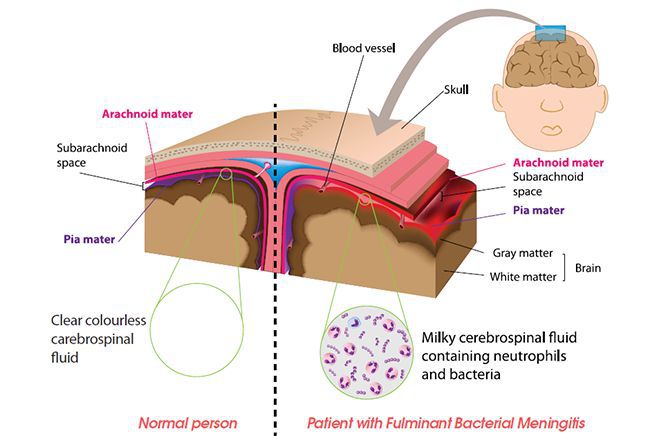
При подозрении на возможный менингит проводится ведущее диагностическое исследование — люмбальная пункция. Она подразумевает введение полой иглы в субарахноидальное пространство спинного мозга на уровне поясничного отдела позвоночника. Цель указанного исследования — уточнить вид, свойства и характер изменения спинномозговой жидкости, определение возможных возбудителей и путей лечения данного вида менингита.
В зависимости от этиологического агента, вызывающего менингит, различаются свойства ликвора, приведем их основные виды и характеристики:
1. Бактериальные менингиты (в т.ч. менингококковый менингит):
2. Серозные менингиты (в т.ч. вирусные):
3. Туберкулёзный менингит:
Лабораторные анализы
Помимо определения физико-химических свойств ликвора, сегодня широко используются методы, позволяющие выделить и установить возбудителя заболевания, что может играть решающую роль в терапии и прогнозе. Наиболее значимыми являются культивирование нативного ликвора на питательные среды (поиск бактериальных, грибковых возбудителей), проведение ПЦР ликвора (полимеразно-цепной реакции) с целью выявления нуклеиновых кислот возбудителя, проведение ИФА (иммуноферментного анализа) ликвора, крови, мочи и т. п. с целью определения антигенов и антител возможных возбудителей менингита, микроскопия ликвора и носоглоточной слизи, клинический и биохимические анализы крови.
Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ)
КТ для диагностики менингита в большинстве случаев не применяется.
Неврологическое обследование
При менингите обязательно потребуется неврологическое обследование. Оно поможет выявить характерные признаки, например:
Лечение менингита
Основным и главным условием эффективной помощи больным менингитом является ранняя госпитализация в стационар и начало специфической этиотропной и патогенетической терапии! Поэтому при малейшем подозрении врача или фельдшера на менингит должны быть предприняты все возможные шаги для скорейшей доставки подозрительного больного в стационар инфекционного профиля и начала лечения, сомнения медицинских специалистов или самого больного в плане диагноза и госпитализации должны расцениваться как необоснованные (опасные) и незамедлительно пресекаться.
Устранение причины менингита
Этиотропная терапия (направленная на избавление от возбудителя) зависит от конкретной ситуации (проведенных исследований, опыта врача, алгоритмов) и может включать в себя назначения антибактериальных препаратов, в т. ч. противотуберкулезных (при менингитах бактериальной, туберкулезной природы, неясности ситуации), противовирусных средств (при герпетическом менингите, других вирусных возбудителях), противогрибковых средств (при грибковых поражениях). Преимущество отдаётся внутривенному введению лекарственных препаратов под контролем состояния больного и периодическим контролем ликвора (контрольная люмбальная пункция). [9]
Симптоматическое лечение
Патогенетическая и симптоматическая терапия направлена на прерывание звеньев патогенеза, улучшение действия этиотропных средств и улучшение общего состояния больного. Она может включать в себя применение гормонов, диуретиков, антиоксидантов, сосудистых средств, глюкозы и т. п. [8]
Противосудорожная терапия
При развитии судорожного синдрома применяется противосудорожная терапия. Её проводят в отделении реанимации и интенсивной терапии (ОРИТ).
Химиопрофилактика
Домашнее лечение: что можно и что нельзя делать
Самолечение при менингите недопустимо. При появлении симптомов заболевания нужно немедленно обратиться за медицинской помощью.
Мифы и опасные заблуждения в лечении менингита
Прогноз. Профилактика
Предсказать развитие тех или иных нарушений невозможно, возможно лишь минимизировать их появление своевременным обращением к врачу и началом лечения. При вирусных менингитах прогнозы более благоприятны, в целом летальность составляет не более 1% от всех случаев заболевания.
Профилактика. Вакцинация
Профилактика менингитов включает в себя специфические и неспецифические мероприятия.
Неспецифическая профилактика менингитов: здоровый образ жизни, укрепление иммунитета, соблюдение правил гигиены, использование репеллентов и др.
Диспансерное наблюдение
Сроки диспансерного наблюдения после перенесённого менингита зависят от его вида и тяжести, в среднем они составляют 2–3 года.
Эпидемиологический надзор
Эпидемиологический надзор очень важен для борьбы против менингококкового менингита. Он позволяет:
В России его проводят Роспотребнадзор, центры гигиенического и санитарно-эпидемиологического надзора (ЦГСЭН) и Федеральное медико-биологическое агентство (ФМБА).
Система определения инвалидности
Получение инвалидности возможно при тяжёлом течении менингита, стойкой утрате психических и физических функций и неблагоприятном клиническом и трудовом прогнозе. Инвалидность устанавливает бюро медико-социальной экспертизы после обследования пациента.