Чем лечить нарушение микрофлоры у женщин в гинекологии после антибиотиков
Микрофлора влагалища после антибиотиков
Восстановление после гинекологической операции, как правило, сопровождается профилактическим приемом курса антибиотиков, чтобы предотвратить воспаление и другие послеоперационные осложнения. Для каждой пациентки лечащий врач подбирает свой препарат. Его выбор зависит от многих факторов: общего состояния иммунной системы женщины, возможных аллергических реакций, характера перенесенной операции и многого другого.
Антибактериальные препараты вызывают гибель бактерий, которые чувствительны к ним, не разбирая, вредные они или нет. Это становится причиной того, что микрофлора влагалища после антибиотиков нуждается в восстановлении так же, как сама женщина – после операции. Особенно важно уделить внимание здоровью интимной зоны в целях улучшения общего самочувствия и профилактики осложнений. Вагинальный дисбактериоз вызывает неприятные ощущения и приводит к ухудшению общего самочувствия женщины, что может замедлить выздоровление. Кроме того, интимная область, оставшаяся без защиты в виде здоровой микрофлоры, может подвергнуться инфицированию, а слизистая влагалища – воспалению, что потребует отдельного лечения.
Вот несколько советов, как снизить вредное действие антибиотиков на слизистую влагалища и на организм в целом.
Конечно, любая операция – это сильнейший стресс для хрупкого женского организма. А реабилитация после нее – часто долгий путь. Однако шаг за шагом любая женщина способна найти в себе силы и пройти его, чтобы снова быть со своими родными и близкими и наслаждаться жизнью.
Дискомфорт в интимной области в этот период мешает быстро вернуться к привычному образу жизни. Тантум® Роза не только снимает неприятные ощущения (зуд, боль и жжение), но и помогает восстановить микрофлору влагалища после антибиотиков, подавляя рост только болезнетворной флоры.
Коррекция микроценоза влагалища и кишечника на фоне антибиотикотерапии
Опубликовано в журнале:
«ВОПРОСЫ ГАП», (НОЯБРЬ), 2003
Л.Д.БЕЛОЦЕРКОВЦЕВА
СУРГУТСКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТ,
Кафедра акушерства и гинекологии медицинского факультета (Зав. кафедрой, профессор Л.Д.Белоцерковцева)
В структуре гинекологической патологии первое место принадлежит инфекционно-воспалительным заболеваниям. При этом главной составляющей лечения является этиотропная антибиотикотерапия. Смешанная этиология воспалительных заболеваний половых органов, широко распространенная резистентность микроорганизмов к антибиотикам требует использования препаратов широкого спектра действия. Кроме того, часто возникает необходимость в комбинации антибиотиков, проведении эмпирической терапии со сменой препаратов.
Основным фактором защиты макроорганизма человека от агрессивного воздействия экзогенной микрофлоры является колонизационная резистентность биотопов естественных полостей тела, граничащих с внешней средой. Колонизационная резистентность – это совокупность механизмов, поддерживающих стабильность популяционного и количественного состава компонентов нормального микроценоза. Наиболее важными в акушерстве и гинекологии являются защитные механизмы нормального состава автохтонной микрофлоры влагалища и кишечника.
В настоящее время многочисленные социальные и медицинские факторы привели к увеличению числа женщин со сниженной противоинфекционной реактивностью организма. В связи с этим особую значимость в этиологии инфекционных заболеваний приобрели условно-патогенные микроорганизмы – представители аутофлоры человека.
Системное использование любого препарата с антибактериальной активностью воздействует на состав нормального биотопа влагалища и кишечника. Возникают новые взаимоотношения между микроорганизмами, меняется их патогенность и активность. Все это приводит к снижению общей резистентности организма, снижению эффективности лечения, возможности суперинфекции и повышению частоты рецидивов.
В последние годы все больше внимания уделяется разработке и внедрению мероприятий, действие которых реализуется в повышении неспецифической резистентности макроорганизма.
Нарушение баланса между представителями микробиоценозов приводит к возникновению источника инфекции в самом организме. В то же время полное подавление нормальной микрофлоры резко снижает колонизационную резистентность микроэкологических ниш и делает эти участки практически беззащитными перед любыми микроорганизмами. Одновременно с нарушениями микроценоза наблюдается резкое снижение местных и общих показателей иммунитета.
При обследовании больных гинекологических стационаров у 45-86% из них выявляются нарушения микроценоза влагалища и шейки матки. Вульвовагинальные инфекции встречаются у 15-84% беременных. Нарушения микроценоза кишечника сопутствуют этим заболеваниям в 48-65%.
Восстановление колонизационной резистентности влагалища и кишечника, коррекция иммунного статуса позволяет в 3-4 раза снизить частоту самопроизвольного прерывания беременности, в 2-3 раза – преждевременных родов, в 4-5 раз – преждевременного излития вод, в 2-6 раз – послеродового эндометрита, в 4-9 раз – нагноения послеоперационной раны.
Следует подчеркнуть, что своевременная профилактика и лечение нарушений микроценоза влагалища и кишечника приводит к формированию нормальной микрофлоры новорожденного и снижению в 2,5-4 раза инфекционно-воспалительных заболеваний у детей в первые месяцы жизни.
Общеизвестно, что на фоне длительного применения антибиотиков не только не уменьшается, но и несколько увеличивается вероятность инфекционно-воспалительных заболеваний в послеоперационном периоде. Особую значимость приобретает коррекция микроценоза кишечника у больных, которые длительно находятся на стационарном лечении.
Целью настоящего исследования явилось определение эффективности одновременной коррекции микроценоза влагалища и кишечника в составе комплексного лечения различных воспалительных заболеваний половых органов. Для этого было проведено проспективное обследование 88 больных, получавших консервативную терапию. В ее состав у всех пациенток входили различные антибактериальные препараты. Основную группу составили 68 женщин, которым проводилась одновременная коррекция микроценоза влагалища и кишечника. В группу сравнения вошли 20 больных, не получавших дополнительного лечения.
Средний возраст, особенности общего и гинекологического анамнеза, давность заболевания и варианты проводимой терапии были сопоставимы в обеих группах. Спектр патологии был представлен: сальпингоофоритом (42), эндометритом (18), цервицитом (13), пельвиоперитонитом (15). Этиология воспалительных заболеваний была различной и не влияла на критерии присоединения пациенток к той или иной группе.
Для санации влагалища использовали поликомпонентный препарат для местного применения Полижинакс. Полижинакс включает три компонента: неомицин, полимиксин В и нистатин. Неомицин – аминогликозид широкого спектра действия, оказывающий бактерицидное действие в отношении большинства грамотрицательных и грамположительных микроорганизмов кокков, грамположительных бацилл, E. coli, Shigella spp., Proteus spp., S. aureus, Enterobacter spp., Haemophilus influencae, Klebsiella pneumoniae. Второй бактерицидный антибиотик – полимиксин В. Это вещество полипептидной структуры, активное в отношении большинства грамотрицательных бактерий. Нистатин – противогрибковый препарат, обладающий in vitro и in vivo фунгицидным и фунгистатическим действием.
Выгодным отличием Полижинакса от других антибактериальных агентов, используемых для лечения нарушений микроценоза влагалища, является его минимальное действие на нормальную микрофлору. Особенно важным свойством Полижинакса является отсутствие снижения количества лактобацилл на фоне его применения. Даже при сниженном исходном уровне Lactobacillus spp. на фоне проводимого Полижинаксом лечения не происходило уменьшения их числа.
Полижинакс назначали по 1 вагинальному шарику на ночь в течение 6 дней. Для коррекции микроценоза кишечника использовали бифидумбактерин по 5 доз 2 раза в сутки в течение 14 дней. Подобное лечение проводили тремя способами: одновременно с антибиотикотерапией, в конце или после окончания использования антибиотиков. В ходе исследования (в течение 4 месяцев) проводился клинический и лабораторный контроль.
Было показано, что наибольшая микробиологическая эффективность коррекции дисбактериоза кишечника была при назначении препаратов естественной микрофлоры в конце или после антибиотикотерапии. Вместе с тем, субъективная оценка самих пациенток наличия и выраженности диспепсических расстройств была минимальной при включении бифидумбактерина в состав основной терапии.
В отдаленном периоде (через 3-4 месяца) только у 7 (10,3%) больных развивался дисбактериоз кишечника, что почти в 4 раза меньше, по сравнению с группой женщин, не получавших эубиотики (8; 40%).
Назначение Полижинакса вместе с началом комплексной терапии у 86% больных приводило к нормализации микрофлоры влагалища к 4-5 суткам лечения. Однако, в течение последующих 4 месяцев у 31% обследованных развивались различные формы нарушений микроценоза влагалища. При этом проводились повторные курсы лечения Полижинаксом с положительным эффектом. Субъективная оценка эффективности также была максимальной и достигала 92,4%.
При начале использования Полижинакса за 3-4 дня до завершения антибиотикотерапии были получены наилучшие микробиологические показатели. Так, стойкая нормализация микрофлоры влагалища после окончания введения Полижинакса сохранялась у 81,6% женщин в среднем на протяжении 3,2 месяцев. Также проводилась самостоятельная оценка больными результатов лечения. Эффективность препарата Полижинакс достигала 89,8%, но достоверно не отличалась от показателей в других группах.
Использование Полижинакса для восстановления нормоценоза влагалища после окончания введения антибиотиков менее эффективно и не является целесообразным. Наилучшие результаты дает включение Полижинакса в состав основной терапии воспалительных заболеваний половых органов. Вероятно, это связано с быстрым подавляющим воздействием антибиотиков широкого спектра действия на вагинальную микрофлору. Так, у 75% женщин группы сравнения к 2-3 суткам системного применения антибиотиков имелись выраженные нарушения вагинальной микрофлоры. Они заключались в резком подавлении роста лактобацилл, количество которых достигало 101-102 КОЕ/мл. Также отмечены изменения соотношений между лактобациллами и условно-патогенной флорой, аэробами, анаэробами и грибами в пользу увеличения доли последних. В связи с этим можно объяснить более высокую эффективность Полижинакса при раннем начале лечения. На основании результатов микробиологического исследования, проведенного в динамике, на фоне применения Полижинакса не было отмечено уменьшения числа лактобацилл.
Скорость элиминации патогенных микроорганизмов превышала скорость восстановления нормальных соотношений представителей биотопа влагалища. Так, к 5-6 суткам лечения у всех пациенток нормализовалось количество лейкоцитов в вагинальном мазке. В половине наблюдений к 5 суткам терапии исчезали «ключевые клетки».
При использовании Полижинакса в составе комплексного лечения воспалительных заболеваний половых органов больные отмечали улучшение в среднем на 2,8 дня раньше, а клиническое выздоровление отмечалось к середине курса терапии.
За все время проведения работы зарегистрирована единственная побочная реакция (зуд), связанная с применением Полижинакса, что потребовало отказа от дальнейшего лечения.
Таким образом, восстановление колонизационной резистентности микроценоза влагалища и кишечника в составе комплексного лечения воспалительных заболеваний половых органов повышает эффективность лечения, снижает частоту рецидивирования, усиливает общую и противоинфекционную резистентность организма женщины.
Использование препаратов про- и эубиотиков необходимо для стабилизации микроценоза и профилактики дисбактериоза кишечника.
Эффективным препаратом для санации влагалища является Полижинакс, позволяющий нормализовать соотношение условно-патогенной и нормальной микрофлоры. Включение Полижинакса в состав основной терапии воспалительных заболеваний половых органов приводит к более быстрому купированию жалоб, улучшению самочувствия больных и клинических показателей, снижает частоту возникновения вагинальных инфекций после окончания лечения.
Дисбактериоз в гинекологии. Дисбактериоз влагалища, восстановление микрофлоры у женщин
Дисбактериоз влагалища – нарушение соотношения полезных и вредоносных микроорганизмов, населяющих влагалище женщины в здоровом состоянии. Вагинальный дисбактериоз обычно проявляется нарушением кислотности среды, что проявляется ощущением дискомфорта во время интимной близости и рядом других признаков. Кроме того, создаются благоприятные условия для избыточного размножения бактерий и грибов, количество которых в нормальном состоянии минимально.
Следует знать проявления вагиналного дисбактериоза для того, чтобы вовремя принять меры и не допустить осложнений. Ряд инфекций, развивающихся в женском организме при дисбактериозе влагалища, могут вызвать опасные гинекологические заболевания. Наибольшую опасность половые инфекции могут нести во время беременности, это грозит инфицированием младенца, врожденными дефектами и пороками развития плода.
Насколько актуальна проблема сегодня? Врачи утверждают:
(Цитата) Дисбактериоз влагалища – заболевание, которым в той или иной степени страдает большинство женщин! Часто первые проявления незначительны, но если не принять своевременно меры, вагинальный дисбактериоз может привести к ряду серьёзных проблем.
Одним из наиболее частых симптомов вагинального дисбактериоза врачи считают изменение количества и характера влагалищных выделений между менструациями.
Изменение характера выделений:
Преобладание болезнетворных микробов или грибов придают изменениям выделений свой, характерный вид.
Помимо изменения характера выделений, у женщин могут быть проявления страдания, как-то:
(Цитата) Если женщина испытывает боль и дискомфорт во время секса, либо не испытывает удовольствия от близости и не может достичь оргазма, всё это серьёзный повод обратиться к врачу с целью обследоваться на вагинальный дисбактериоз.
К сожалению, заболеванию подвержены пациентки самых разных возрастов. У молодых девушек нарушение состава микрофлоры может являться следствием гормонального взрыва, у взрослых женщин это чаще снижение иммунитета. Существуют и причины общего характера:
Дисбактериоз влагалища: заболевание или нет? Восстановление микрофлоры в гинекологии у женщин
Так что же, можно считать женщину с дисбактериозом влагалища заболевшей, или это всего лишь мелкие женские неприятности, не стоящие особого внимания?
(Цитата) Раньше дисбактериоз влагалища не считался заболеванием, и лечение его ограничивалось использованием методов нетрадиционной медицины. Сейчас дисбиоз (то есть, дисбактериоз) занесен в Международную классификацию болезней (МКБ-10) как «воспалительные болезни вульвы и влагалища».
Теперь врач имеет право официально прописывать диагноз и лечение этого страдания. А консультация врача необходима ещё и по следующей причине. Если дисбактериоз влагалища называют «вагинозом», подчёркивая тем самым ведущее звено недомогания – нарушение нормального микробного пейзажа влагалища, то совсем рядышком расположилось другое понятие – вагинит. Этот термин подчёркивает, что к прочим проблемам присоединилось воспаление стенок влагалища.
Это уже очень серьёзно, и от вагиноза до вагигнита один шаг. Если не принимать мер. Проявления, кстати, схожи: те же дискомфорт и боли при интимной близости, те же выделения зеленоватого или жёлтого цвета с неприятным запахом, зуд и жжение. Но присоединяется и ещё кое-что:
При такой яркой картине обычно сомнений не остаётся – необходимо обратиться к врачу-гинекологу и начинать лечение.
Видов вагинита много, медицинские классификации делят это заболевание на различные виды, формы, варианты течения. Уточнить этот вопрос, определиться с видом вагинита или вагиноза и выбрать правильную терапию – задача специалиста. Поэтому мы здесь ограничимся кратким обзором общих принципов лечения. Они включают диету с исключением сахара, острых приправ, копчёностей и маринадов. Следует также ограничить потребление газированные напитки и кофе. Уделяется большое внимание гигиене интимных зон, к ней предъявляются особые требования.
На период лечения можно подмываться отварами лекарственных трав с противовоспалительными, антисептическими и бактерицидными свойствами. Это календула, шалфей, зверобой, ромашка. При сильном воспалении кожи половых органов можно приготовить отвар коры дуба, мощный антисептик, не уступающий порой лекарственным препаратам.
Первостепенное значение имеет восстановление нормальной микрофлоры женщины. Здесь широко применяются вагинальные свечи с определённым набором пробиотиков: «Ацилакт», «Тержинан», «Пимофуцин», «Гинолакт», «Флагил» и другие. Это местное лечение, направленное непосредственно на больное место. Но могут применяться и системные препараты, оказывающие губительное действие на болезнетворных микробов через кровь. Таковы антибиотики различных групп, Трихопол, Метронидазол или Метрогил, Далацин. Однако не побоюсь повторить: правильную комбинацию этих препаратов, дозы и длительность курса лечения грамотно может назначить только врач на основе результатов обследования.

Ярким примером такого пробиотического кисломолочного продукта со 100% живыми и активными бифидобактериями и лактобактериями может служить применение проверенного и высокоэффективного продукта предприятия ООО «КУБАНЬТЕХНОСЕРВИС» бифилакта БИОТА. Бифилакт БИОТА является вкусным, клинически испытанным функциональным и диетическим пробиотическим кисломолочным продуктом питания для лечения и профилактики нарушений дисбактериозов с живыми бифидумбактериями и лактобактериями.
Здоровья вам, дорогие женщины!
Как восстановить микрофлору влагалища?
Последнее обновление: 18.06.2020
Содержание статьи
Вагинальная микрофлора является особой экосистемой женского организма, обеспечивающей защиту детородных органов от инфекций, патогенных микроорганизмов и грибковых инфекций, которые способны вызвать развитие воспалительных процессов в матке, яичниках и самой вагине.
В таких случаях необходимо своевременно провести восстановление и нормализацию микрофлоры влагалища, чтобы не допустить развития ряда опасных заболеваний.
Ниже будет приведена информация о том, что представляет собой вагинальная флора, в чем ее важность для женского здоровья и последующего деторождения, какие причины влияют на нарушение ее баланса. Также мы рассмотрим, как восстановить и нормализовать микрофлору влагалища лекарственными препаратами и народными средствами.
Нормальная микрофлора влагалища
Вагинальная флора представлена совокупностью полезных и транзиторных микроорганизмов, находящихся в строгом равновесии: в нормальных условиях полезная флора значительно превышает условно-патогенную.
Именно лактобациллы (Lactobacillus), разрушая гликоген, вырабатывают молочную кислоту, обеспечивающую кислую среду в вагине и защищающую ее от инфицирования. Оставшиеся 2-5% флоры представлены грамположительными палочками, грамотрицательными кокками, грамположительными кокками, грамотрицательными облигатно анаэробными палочками и энтеробактериями.

Все эти представители вагинальной флоры находятся в симбиозе с организмом человека, не причиняя здоровью вреда, а, напротив, защищая его от болезней. При нормальном функционировании микрофлоры, инфекция, попадая в вагину, нейтрализуется за счет кислой среды.
Даже на протяжении одного менструального цикла выявляются колебания по фазам. Так, в первые дни цикла рН среды влагалища повышается до 5-6, что связано с распадом клеток эндометрия (Endometrium) и крови, при этом число лактобактерий падает, но баланс поддерживается увеличением факультативных и облигатных анаэробов. При завершении менструаций все быстро восстанавливается и к середине цикла и фазы секреции составляет 3,8- 4,5, и сопровождается максимальным числом лактофлоры, содержанием гликогена и молочной кислоты.
Дисбактериоз микрофлоры влагалища
Когда же микрофлора влагалища нарушена, количество лактобацилл уменьшается. Вместо нормального уровня кислотности, равного 3,8-4,5, наблюдается защелачивание, при котором pH составляет 4,5 и выше. Это приводит к снижению местного вагинального иммунитета и наступлению благотворных условий для развития инфекционных воспалительных и невоспалительных заболеваний. Нарушение вагинального баланса принято называть бактериальным вагинозом, дисбиозом и влагалищным дисбактериозом (Dysbacteriosis).

Нарушение микрофлоры влагалища: причины дисбаланса
Существует ряд факторов, влияющих на степень вероятности нарушения баланса вагинальной флоры. Среди них можно отметить следующее:
Признаки нарушения микрофлоры влагалища
Дисбаланс микрофлоры влагалища может протекать как бессимптомно, так и иметь определенные признаки. В числе симптомов можно выделить следующие клинические проявления:
Анализы для определения состояния микрофлоры влагалища
Так как заболевание часто носит бессимптомный характер, многие женщины узнают о нем только на приеме у гинеколога. Если у врача возникло подозрение о том, что его пациентка не здорова, он забирает урогенитальный мазок на определение микрофлоры влагалища для лабораторных исследований. Для получения результатов может использоваться в соответствии с европейскими рекомендациями исследование мазка при окраске по Граму в соответствии со шкалой «Хэй-Айсон» или с оценкой балов Nugent и российскими рекомендациями национального руководства по гинекологии – анализ фемофлор ( определение ДНК ассоциированных с бактериальным вагинозом микроорганизмов или оценка микроскопической характеристики биоценоза влагалища ( классификация Кира).
В результате проведенных исследований специалист может определить состав и соотношение вагинальной микрофлоры, наличие/отсутствие/интенсивность воспаления, а также определить, по какой причине возник дисбиоз.
Сдача анализа для выявления соотношения полезной и патогенной микрофлоры влагалища требует определенной подготовки:
Результаты анализов обычно можно получить спустя 1-3 дня, после чего необходимо начинать соответствующее лечение, направленное на восстановление, улучшение и поддержание микрофлоры влагалища в нормальном, здоровом состоянии.
Препараты для восстановления микрофлоры влагалища
Подбором средств и препаратов для восстановления и нормализации микрофлоры влагалища должен заниматься исключительно специалист, так как самолечение способно привести к еще более запущенной форме дисбиоза.
Ниже мы рассмотрим основные категории препаратов, восстанавливающих вагинальную микрофлору.
Как восстановить микрофлору влагалища после антибиотиков и молочницы с помощью пробиотиков?
Для этой цели используются специальные пробиотики для микрофлоры влагалища. Они представляют собой медицинские препараты, в состав которых входят штаммы молочнокислых бактерий или же пробиотические лактобактерии, действие которых направлено на нормализацию и лечение нарушений микрофлоры влагалища после приема антибиотиков. Данные средства могут применяться как местно (в виде вагинальных капсул), так и орально.
Вагинальные свечи для восстановления, нормализации и улучшения микрофлоры влагалища
Вагинальные суппозитории представляют собой небольшие препараты продолговатой формы, внешне напоминающие шар, овал, цилиндр или конус, диаметром около 1-1,5 см и весом от 1,5 до 6 г. Они вводятся интравагинально (во влагалище) – при помощи аппликатора или без него. В качестве основы для изготовления вагинальных свечей используются растительные и животные жиры, глицерин или желатин. Под воздействием температуры тела суппозитории теряют твердую форму, за счет чего активное вещество получает возможность воздействовать на слизистую оболочку вагины.
Таблетки для восстановления и улучшения микрофлоры влагалища
Для нормализации микрофлоры используются как оральные препараты (например, пробиотики), так и вагинальные таблетки и капсулы. Обычно они состоят из жировой оболочки, способствующей легкому введению средства в вагину, и сердцевины, заполненной гранулированным порошком.
Гели, кремы и спреи для восстановления микрофлоры влагалища
Кремы, гели и спреи относятся к категории местных гидрофильных средств. В отличие от более плотных, вязких и тяжелых мазей, имеющих жировую основу, эти средства намного легче наносить, они быстро впитываются, не оставляя ощущения жирной пленки.
Одно из эффективных средств, благотворно влияющих на вагинальную микрофлору – это восстанавливающий гель «Гинокомфорт ® ». Он не только помогает восстановить нормальную микрофлору, но и защищает от рецидивов заболевания в будущем. В состав средства входят такие натуральные компоненты, как масло чайного дерева, имеющее противомикробное и противовоспалительное действие, и экстракт ромашки, оказывающий регенерирующий эффект. Бисаболол и пантенол помогают справиться с раздражением и воспалительными процессами, а молочная кислота способствует восстановлению нормальной микрофлоры влагалища и поддержанию физиологического уровня кислотности.
Чем можно восстановить и наладить микрофлору влагалища из средств народной медицины?
Если вы решите воспользоваться любым из средств народной медицины, обязательно сообщите об этом врачу. И помните: «бабушкины» рецепты могут выступать только в качестве дополнительной терапии.
Микрофлора влагалища в норме со средствами «Гинокомфорт»
Если вы задумались о том, как улучшить микрофлору влагалища, обязательно ознакомьтесь с ассортиментов продукции «Гинокомфорт».
Восстанавливающий гель «Гинокомфорт» имеет сбалансированный состав, разработанный специалистами фармацевтической компании ВЕРТЕКС. Средство прошло клинические исследования, проведенные на кафедре дерматовенерологии с клиникой СПбГМУ под руководством Игнатовского А.В. и Соколовского Е.В. В результате исследований была доказана высокая эффективность восстанавливающего геля в составе комплексной терапии различных дисбиотических нарушений. Регулярное применение геля поможет вам справиться с зудом, сухостью и другими неприятными симптомами дисбиоза и восстановить нормальную микрофлору.
Также вы можете использовать интимные моющие гели «Гинокомфорт» для ежедневной гигиены: они обеспечат эффективное очищение интимной зоны без ее пересушивания и без нарушения микрофлоры.
Все средства «Гинокомфорт» имеют необходимые документы и сертификаты качества.
Правила лечения нарушения микрофлоры влагалища, видео
Микрофлора влагалища после антибиотиков
Восстановление после гинекологической операции, как правило, сопровождается профилактическим приемом курса антибиотиков, чтобы предотвратить воспаление и другие послеоперационные осложнения. Для каждой пациентки лечащий врач подбирает свой препарат. Его выбор зависит от многих факторов: общего состояния иммунной системы женщины, возможных аллергических реакций, характера перенесенной операции и многого другого.
Антибактериальные препараты вызывают гибель бактерий, которые чувствительны к ним, не разбирая, вредные они или нет. Это становится причиной того, что микрофлора влагалища после антибиотиков нуждается в восстановлении так же, как сама женщина – после операции. Особенно важно уделить внимание здоровью интимной зоны в целях улучшения общего самочувствия и профилактики осложнений. Вагинальный дисбактериоз вызывает неприятные ощущения и приводит к ухудшению общего самочувствия женщины, что может замедлить выздоровление. Кроме того, интимная область, оставшаяся без защиты в виде здоровой микрофлоры, может подвергнуться инфицированию, а слизистая влагалища – воспалению, что потребует отдельного лечения.
Вот несколько советов, как снизить вредное действие антибиотиков на слизистую влагалища и на организм в целом.
Конечно, любая операция – это сильнейший стресс для хрупкого женского организма. А реабилитация после нее – часто долгий путь. Однако шаг за шагом любая женщина способна найти в себе силы и пройти его, чтобы снова быть со своими родными и близкими и наслаждаться жизнью.
Дискомфорт в интимной области в этот период мешает быстро вернуться к привычному образу жизни. Тантум® Роза не только снимает неприятные ощущения (зуд, боль и жжение), но и помогает восстановить микрофлору влагалища после антибиотиков, подавляя рост только болезнетворной флоры.
Антибиотики и микоз влагалища — как лечить микоз влагалища после приема антибиотика?
Антибиотики и микоз влагалища — как лечить микоз влагалища после приема антибиотика
Влагалищный микоз является одним из наиболее распространенных, но и наиболее неприятных побочных эффектов антибиотикотерапии. Почему при приеме антибиотиков развивается грибковая инфекция и как с ней бороться?
Чтобы ответить на этот вопрос, сначала нужно узнать, как работают антибиотики. Антибиотики — это вещества, которые вырабатываются определенными микроорганизмами — бактериями и грибками, которые уничтожают другие микроорганизмы. Их открытие является одним из величайших достижений медицины, поскольку оно помогает бороться со многими опасными заболеваниями, лечение которых ранее не было известно и которые наносили урон на протяжении веков.
Влияние антибиотиков на микрофлору влагалища
К сожалению, при антибиотикотерапии уничтожаются не только патогенные микроорганизмы, но и полезные бактерии, которые являются частью физиологической флоры человека. Бактериальная флора является основой многих иммунных процессов — она предотвращает инфекции и помогает синтезировать витамины. Когда ее баланс нарушается, вредные микроорганизмы, которые могут вызвать интимные инфекции, выходят на первый план.
Влияние антибиотиков на микрофлору влагалища
Влияние антибиотиков на микрофлору влагалища
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Влияние-антибиотиков-на-микрофлору-влагалища.jpg?fit=450%2C264&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Влияние-антибиотиков-на-микрофлору-влагалища.jpg?fit=900%2C527&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/%D0%92%D0%BB%D0%B8%D1%8F%D0%BD%D0%B8%D0%B5-%D0%B0%D0%BD%D1%82%D0%B8%D0%B1%D0%B8%D0%BE%D1%82%D0%B8%D0%BA%D0%BE%D0%B2-%D0%BD%D0%B0-%D0%BC%D0%B8%D0%BA%D1%80%D0%BE%D1%84%D0%BB%D0%BE%D1%80%D1%83-%D0%B2%D0%BB%D0%B0%D0%B3%D0%B0%D0%BB%D0%B8%D1%89%D0%B0.jpg?resize=900%2C527&ssl=1″ alt=»Влияние антибиотиков на микрофлору влагалища» width=»900″ height=»527″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Влияние-антибиотиков-на-микрофлору-влагалища.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Влияние-антибиотиков-на-микрофлору-влагалища.jpg?resize=450%2C264&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Влияние-антибиотиков-на-микрофлору-влагалища.jpg?resize=768%2C450&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Влияние антибиотиков на микрофлору влагалища
Candida albicans, вызывающая микоз влагалища (молочница, кандидоз), присутствует в организме человека в безопасном количестве, но в случаях ослабления иммунитета, что часто возникает во время антибактериальной терапии, она начинает размножаться. Кроме того, антибиотики уничтожают колонии полезных пробиотических бактерий, таких как Lactobacillus, которые защищают женщину от влагалищного микоза.
Микоз влагалища после приема антибиотика — что его вызывает?
Влагалищный микоз после приема антибиотиков развивается не у всех пациенток. Ему подвергаются женщины, прошедшие длительную антибактериальную терапию, имеющие общие иммунные нарушения, страдающие диабетом, дефицитом витаминов, гормональными нарушениями или соблюдающие диету, богатую углеводами.
Влагалищный микоз после антибиотика — симптомы
Симптомами влагалищного микоза при антибиотикотерапии чаще всего являются сильный зуд в интимных зонах, а также жжение и боль во время полового акта. Также могут быть обильные водянистые или сыроподобные выделения.
Сильный зуд в интимной зоне
Сильный зуд в интимной зоне
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/-зуд-в-интимной-зоне-e1595118810484.jpg?fit=400%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/-зуд-в-интимной-зоне-e1595118810484.jpg?fit=733%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/-%D0%B7%D1%83%D0%B4-%D0%B2-%D0%B8%D0%BD%D1%82%D0%B8%D0%BC%D0%BD%D0%BE%D0%B9-%D0%B7%D0%BE%D0%BD%D0%B5-e1595118810484.jpg?resize=900%2C675&ssl=1″ alt=»Сильный зуд в интимной зоне» width=»900″ height=»675″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/-зуд-в-интимной-зоне-e1595118810484.jpg?w=1280&ssl=1 1280w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/-зуд-в-интимной-зоне-e1595118810484.jpg?resize=400%2C300&ssl=1 400w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/-зуд-в-интимной-зоне-e1595118810484.jpg?resize=733%2C550&ssl=1 733w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/-зуд-в-интимной-зоне-e1595118810484.jpg?resize=768%2C576&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Сильный зуд в интимной зоне
Как лечить микоз влагалища после приема антибиотика?
Антибиотики действуют против бактерий, но не против грибков. Таким образом, вагинальный микоз требует отдельной медицинской консультации во время антибиотикотерапии. Ваш гинеколог, вероятно, назначит лечение вагинального микоза в форме таблеток или мазей — нистатин или клотримазол. Если симптомы очень тяжелые или длительные, а инфекция обширная, может потребоваться лечение флуконазолом.
Как лечить микоз влагалища после приема антибиотика
Как лечить микоз влагалища после приема антибиотика
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Как-лечить-микоз-влагалища-после-приема-антибиотика.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Как-лечить-микоз-влагалища-после-приема-антибиотика.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/%D0%9A%D0%B0%D0%BA-%D0%BB%D0%B5%D1%87%D0%B8%D1%82%D1%8C-%D0%BC%D0%B8%D0%BA%D0%BE%D0%B7-%D0%B2%D0%BB%D0%B0%D0%B3%D0%B0%D0%BB%D0%B8%D1%89%D0%B0-%D0%BF%D0%BE%D1%81%D0%BB%D0%B5-%D0%BF%D1%80%D0%B8%D0%B5%D0%BC%D0%B0-%D0%B0%D0%BD%D1%82%D0%B8%D0%B1%D0%B8%D0%BE%D1%82%D0%B8%D0%BA%D0%B0.jpg?resize=900%2C600&ssl=1″ alt=»Как лечить микоз влагалища после приема антибиотика» width=»900″ height=»600″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Как-лечить-микоз-влагалища-после-приема-антибиотика.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Как-лечить-микоз-влагалища-после-приема-антибиотика.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Как-лечить-микоз-влагалища-после-приема-антибиотика.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Как-лечить-микоз-влагалища-после-приема-антибиотика.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Как лечить микоз влагалища после приема антибиотика
Очень важным элементом, поддерживающим лечение микоза влагалища после приема антибиотика, является диета. Сладости, сладкие напитки и продукты, богатые углеводами, должны быть ограничены.
В интернете можно прочитать, что восстановить естественную бактериальную флору можно, используя пробиотики. Натуральные пробиотики присутствуют в кисломолочных продуктах. В аптеке продаются готовые пробиотические препараты, которые помогут бороться с инфекцией. Но важно понимать, что сами по себе пробиотики не могут вылечить микоз — это всего лишь дополнительный метод, входящий в комплексное лечение.
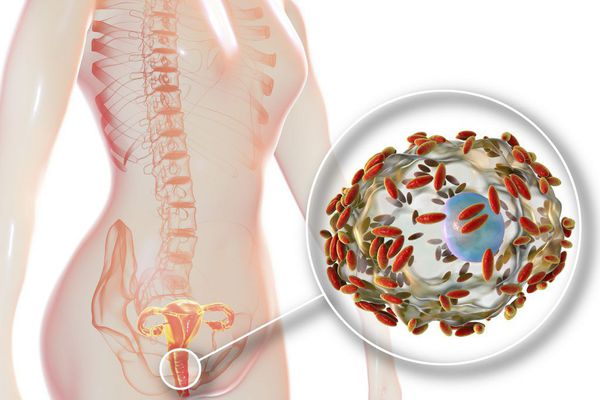
Что такое бактериальный вагиноз (дисбактериоз влагалища)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чурсиной Ю.А., гинеколога со стажем в 7 лет.
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, влияющим на микрофлору и способствующим возникновению болезни можно отнести:
Возможен ли бактериальный вагиноз у мужчин
Бактериальный вагиноз у мужчин невозможен. Однако мужчина может быть носителем инфекции, которая станет причиной бактериального вагиноза у женщины.
Бактериальный вагиноз у ребёнка
Биоценоз микрофлоры ребёнка формируется при прохождении через родовые пути матери. Если мама — носитель возбудителей бактериального вагиноза, то такая же флора будет и у ребёнка. В таком случае у девочки может развиться бактериальный вагиноз.
Влияние вагиноза на процесс зачатия и на беременность
Бактериальный вагиноз связан со следующими заболеваниями: бесплодие, невынашивание беременности, замершие беременности, преждевременные роды, хориоамнионит (инфицирование оболочек плода и жидкости, окружающих ребёнка в утробе матери) и истмико-цервикальная недостаточность (преждевременное открытие шейки матки при беременности). В основе этих заболеваний лежит хронический эндометрит, возникающий под влиянием возбудителей вагиноза.
Симптомы бактериального вагиноза
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым причинам вагиноза относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
Как передаётся бактериальный вагиноз
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Классификация бактериального вагиноза на основании микроскопического исследования:
Осложнения бактериального вагиноза
Чем опасен бактериальный вагиноз
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
Какие показатели важны для диагностики бактериального вагиноза
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
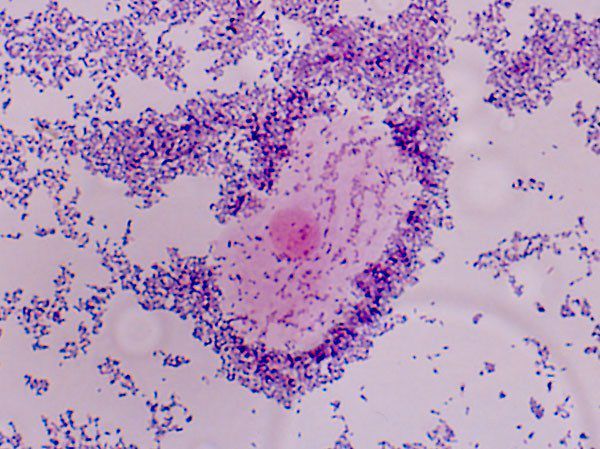
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Лечение бактериального вагиноза
К какому врачу обратиться
Лечением бактериального вагиноза занимается гинеколог.
Когда стоит обратиться к врачу
К врачу следует обратиться при появлении симптомов бактериального вагиноза: обильных выделениях из половых путей с неприятным запахом, зуде или жжении во влагалище и в области прямой кишки, нарушении мочеиспускания и болезненных ощущениях во время или после полового акта.
Как лечить вагиноз дома. Народные средства от бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Чем лечить бактериальный вагиноз
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения бактериального вагиноза: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты [7] :
Средства терапии первой линии:
Средства терапии второй линии:
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Эубиотики (пробиотики)
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой.
Особенности лечения у беременных
В первом триместре беременности не применяют препараты системного действия. Лечение проводят только местно, свечами, например «Клиндацином». Со второго-третьего триместра, помимо местного лечения, можно применять метронидазол и клиндамицин в таблетках.
Питание при бактериальном вагинозе
Соблюдение диеты на течение бактериального вагиноза не влияет. При лечении следует исключить алкоголь, так как применяемые препараты могут замедлить расщепление этилового спирта, в результате чего общее самочувствие ухудшится.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
Можно ли заниматься сексом при бактериальном вагинозе
Заниматься сексом при бактериальном вагинозе можно, так как он не относится к заболеваниям, передающимся половым путём. Однако бактериальный вагиноз ассоциирован с уреаплазмозом и микоплазмозом, поэтому клинические проявления могут возникнуть и у сексуального партнёра заражённой женщины. Кроме того, бактериальный вагиноз зачастую сопровождается характерным «рыбным» запахом и обильными выделениями, что может стать психологической преградой для полового акта.
Как восстановить микрофлору влагалища?
Последнее обновление: 18.06.2020
Содержание статьи
Вагинальная микрофлора является особой экосистемой женского организма, обеспечивающей защиту детородных органов от инфекций, патогенных микроорганизмов и грибковых инфекций, которые способны вызвать развитие воспалительных процессов в матке, яичниках и самой вагине.
В таких случаях необходимо своевременно провести восстановление и нормализацию микрофлоры влагалища, чтобы не допустить развития ряда опасных заболеваний.
Ниже будет приведена информация о том, что представляет собой вагинальная флора, в чем ее важность для женского здоровья и последующего деторождения, какие причины влияют на нарушение ее баланса. Также мы рассмотрим, как восстановить и нормализовать микрофлору влагалища лекарственными препаратами и народными средствами.
Нормальная микрофлора влагалища
Вагинальная флора представлена совокупностью полезных и транзиторных микроорганизмов, находящихся в строгом равновесии: в нормальных условиях полезная флора значительно превышает условно-патогенную.
Именно лактобациллы (Lactobacillus), разрушая гликоген, вырабатывают молочную кислоту, обеспечивающую кислую среду в вагине и защищающую ее от инфицирования. Оставшиеся 2-5% флоры представлены грамположительными палочками, грамотрицательными кокками, грамположительными кокками, грамотрицательными облигатно анаэробными палочками и энтеробактериями.

Все эти представители вагинальной флоры находятся в симбиозе с организмом человека, не причиняя здоровью вреда, а, напротив, защищая его от болезней. При нормальном функционировании микрофлоры, инфекция, попадая в вагину, нейтрализуется за счет кислой среды.
Даже на протяжении одного менструального цикла выявляются колебания по фазам. Так, в первые дни цикла рН среды влагалища повышается до 5-6, что связано с распадом клеток эндометрия (Endometrium) и крови, при этом число лактобактерий падает, но баланс поддерживается увеличением факультативных и облигатных анаэробов. При завершении менструаций все быстро восстанавливается и к середине цикла и фазы секреции составляет 3,8- 4,5, и сопровождается максимальным числом лактофлоры, содержанием гликогена и молочной кислоты.
Дисбактериоз микрофлоры влагалища
Когда же микрофлора влагалища нарушена, количество лактобацилл уменьшается. Вместо нормального уровня кислотности, равного 3,8-4,5, наблюдается защелачивание, при котором pH составляет 4,5 и выше. Это приводит к снижению местного вагинального иммунитета и наступлению благотворных условий для развития инфекционных воспалительных и невоспалительных заболеваний. Нарушение вагинального баланса принято называть бактериальным вагинозом, дисбиозом и влагалищным дисбактериозом (Dysbacteriosis).

Нарушение микрофлоры влагалища: причины дисбаланса
Существует ряд факторов, влияющих на степень вероятности нарушения баланса вагинальной флоры. Среди них можно отметить следующее:
Признаки нарушения микрофлоры влагалища
Дисбаланс микрофлоры влагалища может протекать как бессимптомно, так и иметь определенные признаки. В числе симптомов можно выделить следующие клинические проявления:
Анализы для определения состояния микрофлоры влагалища
Так как заболевание часто носит бессимптомный характер, многие женщины узнают о нем только на приеме у гинеколога. Если у врача возникло подозрение о том, что его пациентка не здорова, он забирает урогенитальный мазок на определение микрофлоры влагалища для лабораторных исследований. Для получения результатов может использоваться в соответствии с европейскими рекомендациями исследование мазка при окраске по Граму в соответствии со шкалой «Хэй-Айсон» или с оценкой балов Nugent и российскими рекомендациями национального руководства по гинекологии – анализ фемофлор ( определение ДНК ассоциированных с бактериальным вагинозом микроорганизмов или оценка микроскопической характеристики биоценоза влагалища ( классификация Кира).
В результате проведенных исследований специалист может определить состав и соотношение вагинальной микрофлоры, наличие/отсутствие/интенсивность воспаления, а также определить, по какой причине возник дисбиоз.
Сдача анализа для выявления соотношения полезной и патогенной микрофлоры влагалища требует определенной подготовки:
Результаты анализов обычно можно получить спустя 1-3 дня, после чего необходимо начинать соответствующее лечение, направленное на восстановление, улучшение и поддержание микрофлоры влагалища в нормальном, здоровом состоянии.
Препараты для восстановления микрофлоры влагалища
Подбором средств и препаратов для восстановления и нормализации микрофлоры влагалища должен заниматься исключительно специалист, так как самолечение способно привести к еще более запущенной форме дисбиоза.
Ниже мы рассмотрим основные категории препаратов, восстанавливающих вагинальную микрофлору.
Как восстановить микрофлору влагалища после антибиотиков и молочницы с помощью пробиотиков?
Для этой цели используются специальные пробиотики для микрофлоры влагалища. Они представляют собой медицинские препараты, в состав которых входят штаммы молочнокислых бактерий или же пробиотические лактобактерии, действие которых направлено на нормализацию и лечение нарушений микрофлоры влагалища после приема антибиотиков. Данные средства могут применяться как местно (в виде вагинальных капсул), так и орально.
Вагинальные свечи для восстановления, нормализации и улучшения микрофлоры влагалища
Вагинальные суппозитории представляют собой небольшие препараты продолговатой формы, внешне напоминающие шар, овал, цилиндр или конус, диаметром около 1-1,5 см и весом от 1,5 до 6 г. Они вводятся интравагинально (во влагалище) – при помощи аппликатора или без него. В качестве основы для изготовления вагинальных свечей используются растительные и животные жиры, глицерин или желатин. Под воздействием температуры тела суппозитории теряют твердую форму, за счет чего активное вещество получает возможность воздействовать на слизистую оболочку вагины.
Таблетки для восстановления и улучшения микрофлоры влагалища
Для нормализации микрофлоры используются как оральные препараты (например, пробиотики), так и вагинальные таблетки и капсулы. Обычно они состоят из жировой оболочки, способствующей легкому введению средства в вагину, и сердцевины, заполненной гранулированным порошком.
Гели, кремы и спреи для восстановления микрофлоры влагалища
Кремы, гели и спреи относятся к категории местных гидрофильных средств. В отличие от более плотных, вязких и тяжелых мазей, имеющих жировую основу, эти средства намного легче наносить, они быстро впитываются, не оставляя ощущения жирной пленки.
Одно из эффективных средств, благотворно влияющих на вагинальную микрофлору – это восстанавливающий гель «Гинокомфорт ® ». Он не только помогает восстановить нормальную микрофлору, но и защищает от рецидивов заболевания в будущем. В состав средства входят такие натуральные компоненты, как масло чайного дерева, имеющее противомикробное и противовоспалительное действие, и экстракт ромашки, оказывающий регенерирующий эффект. Бисаболол и пантенол помогают справиться с раздражением и воспалительными процессами, а молочная кислота способствует восстановлению нормальной микрофлоры влагалища и поддержанию физиологического уровня кислотности.
Чем можно восстановить и наладить микрофлору влагалища из средств народной медицины?
Если вы решите воспользоваться любым из средств народной медицины, обязательно сообщите об этом врачу. И помните: «бабушкины» рецепты могут выступать только в качестве дополнительной терапии.
Микрофлора влагалища в норме со средствами «Гинокомфорт»
Если вы задумались о том, как улучшить микрофлору влагалища, обязательно ознакомьтесь с ассортиментов продукции «Гинокомфорт».
Восстанавливающий гель «Гинокомфорт» имеет сбалансированный состав, разработанный специалистами фармацевтической компании ВЕРТЕКС. Средство прошло клинические исследования, проведенные на кафедре дерматовенерологии с клиникой СПбГМУ под руководством Игнатовского А.В. и Соколовского Е.В. В результате исследований была доказана высокая эффективность восстанавливающего геля в составе комплексной терапии различных дисбиотических нарушений. Регулярное применение геля поможет вам справиться с зудом, сухостью и другими неприятными симптомами дисбиоза и восстановить нормальную микрофлору.
Также вы можете использовать интимные моющие гели «Гинокомфорт» для ежедневной гигиены: они обеспечат эффективное очищение интимной зоны без ее пересушивания и без нарушения микрофлоры.
Все средства «Гинокомфорт» имеют необходимые документы и сертификаты качества.