Чем лечить остаточные явления после пневмонии короновирусной инфекции
Реабилитация после коронавирусной инфекции COVID-19, сопровождавшейся пневмонией
4.67 (Проголосовало: 9)
Почему после перенесенной коронавирусной инфекции COVID-19 с пневмонией необходима реабилитация?
Не все знают, что восстановление клеточного и гуморального иммунитета после любой рядовой респираторной вирусной инфекции происходит минимум в течение 1–1,5 месяцев. Это происходит в связи с тем, что на регенеративные процессы слизистой оболочки носоглотки, пострадавшей от инфекции, а также для созревания и накопления иммуноглобулинов, антител необходимо время. Именно поэтому в период сразу после выздоровления мы не опасны для окружающих, но абсолютно беззащитны для нового проникновения как вирусов, так и бактерий или грибов, так как до 1,5 месяцев находимся в состоянии приобретенного иммунодефицита.
Новая коронавирусная инфекция безусловно еще более сложна в восстановительный период. После перенесенной пневмонии длительно сохраняется «грудной зажим», в виде сдавливающего ощущения тяжести в области груди, невозможности сделать глубокий эффективный вдох. Длительно сохраняется ощущения недостаточного кислородного обмена в тканях, сопровождающееся головной болью, слабостью, выраженным астеническим синдромом (обессиленностью). Программа реабилитации после Covid-19 в филиале Москва-сити предусматривает пневмонию в анамнезе у пациента; после более легких форм (бессимптомной, легкой или средней степени тяжести) помогает восстановиться программа реабилитации после Covid-19 в филиале Гарибальди и Каховка.
Что делать для восстановления после ковидной пневмонии?
Реабилитация после коронавируса и пневмонии должна быть основана на длительном щадящем рабочем режиме: на время нужно забыть о ненормированном рабочем дне. Очень важен достаточный сон, режим чередования труда и отдыха, введение умеренных физических нагрузок, очень хорошо заняться дыхательной гимнастикой по Стрельникову. Важно соблюдать правила здорового питания с исключением рафинированных сахаров и продуктов с высоким гликимическим индексом, так как повышение сахара в крови способствует размножению патогенных бактерий и грибов, значительно ослабляет организм.
Очень важно запланировать на ближайшее время (в течение 1-3-х месяцев) санаторно-курортное лечение в морском климате. Климатотерапия, а также физиотерапия (ингаляции, лазеротерапия носоглотки, магнитотерапия и т. д.) позволит избавиться от остаточных явлений воспаления, регенерировать пострадавшие слизистые оболочки верхних и нижних дыхательных путей, восстановить местный и общий иммунитет, а также благотворно повлияют на психо-эмоциональную сферу.
Как восстановиться в условиях города, если нет возможности выехать на реабилитацию в санаторий к морю?
В условиях города для реабилитации после ковида климатотерапию может прекрасно заменить галотерапия: доказано, что 40 минут пребывания в галокамере (соляной пещере) заменяет по эффекту 4 дня пребывания на море! Галотерапия поможет очистить верхние и нижние дыхательные пути от остаточных явлений воспаления, улучшит кровоснабжение и качество кислородообмена в альвеолах.
Для усиления эффективности и купирования остаточного воспаления в носоглотке и укрепления иммунного барьера хорошо сочетать галотерапию с физиотерапевтическими методам, такими как лазеротерапия, магнитотерапия, УЗОЛ-терапия.
Реабилитация после ковидной пневмонии в условиях ЛОР клиники номер 1
В ЛОР клинике номер 1 врач-оториноларинголог проведет диагностику состояния носоротоглотки с помощью видео-эндоскопической диагностики уха, горла, носа и при необходимости проведет ультразвуковое исследование придаточных пазух носа, для уточнения наличия остаточного воспаления и подбора индивидуальной программы реабилитации физиотерапевтических процедур.
Мы рады предоставить вам программу реабилитации после перенесенного COVID-19 с пневмонией в нашем филиале, расположенном в бизнес-центре Москва сити (Пресненская наб. дом 6, стр. 2), где кроме аппаратного и физиолечения имеется галокамера (соляная пещера), комфортная для лечения не только взрослых, но и детей.
Не недооценивайте формирование персистирующего хронического процесса, не миритесь с наличием остаточных явлений, помните, что завтра они могут привести к более серьезным и в части случаев неизлечимым последствиям!
Не откладывайте на завтра! Записывайтесь сегодня! Мы работаем для вас в ежедневном режиме!
Забота о здоровье

Еще китайские врачи сообщали, что у пациентов, перенесших COVID-пневмонию, может развиться фиброз легких. Что это такое, чем грозит?
Ольга Богуш: COVID-19 протекает по-разному. У пациентов, которые болели в легкой или скрытой, бессимптомной форме, последствий чаще всего не возникает. Если же больному ставился диагноз двусторонней пневмонии, вызванной коронавирусом, тем более, если было поражено более 25 процентов легких, есть риск возникновения осложнений, в том числе и фиброза.
Есть ли возможность предотвратить развитие таких осложнений?
Ольга Богуш: Развитие осложнений зависит от многих причин, от тяжести перенесенного заболевания, в первую очередь. Но бороться за возвращение здоровья легких можно и нужно. В основе лежит физическая реабилитация. Кстати, минздрав недавно выпустил большой документ с рекомендациями по реабилитации после COVID-19.
Прежде всего, это дыхательная гимнастика. Она имеет особенности. Нужно выполнять упражнения, направленные на восстановление дыхательной мускулатуры, развивать мышцы, которые отвечают за вдох и выдох.
Дыхательных практик много. Своим пациентам я рекомендую гимнастику Александры Стрельниковой, она очень хорошо работает практически при любых хронических заболеваниях легких. В рекомендациях минздрава указано, что можно практиковать йоговское дыхание. Интересно, что эти дыхательные практики очень отличаются, но на состоянии легких хорошо сказываются и та и другая.
Какие упражнения вы рекомендуете?
Какие есть дополнительные рекомендации?
Ольга Богуш: Нужно обратить внимание на сон. Нарушения сна у пациентов мы наблюдаем очень часто.
И еще я всем своим пациентам, в том числе и старшего возраста, рекомендую для профилактики сделать вакцинацию против пневмококка. Такая прививка защитит от возникновения вторичной бактериальной пневмонии. Вакцины давно известны. Они проверены временем. Безопасны, и работают очень хорошо.
Многие, боясь COVID, купили себе пульсоксиметры. После выздоровления они уже не нужны или могут пригодиться?
Что еще помогает, кроме гимнастики и ингаляций?
Ольга Богуш: Хорошо выполнять вибрационный массаж. Это совсем не сложно: попросите кого-нибудь легко похлопать ладошками по спине несколько минут, аккуратно и не сильно «простукать», «прошлепать» всю спину. Помогает очистить дыхательные пути от слизи, работает как профилактика застойных явлений в легких.
Лечение пневмонии при коронавирусной инфекции
Коронавирусная инфекция стала самой обсуждаемой темой последнего времени. Это респираторное заболевание, а особенно его угрожающие последствия, стали основной страшилкой современности, хотя в 80% случаев оно протекает легко и относительно без последствий. Только у 20% заболевших «корона» протекает в тяжелой форме. Как известно, вызывающий ее вирус может провоцировать возникновение пневмонии, т. е. воспаления легких, в 2—5% случаев приводящей к тяжелым осложнениям, уносящим жизни.
Особенности пневмонии при коронавирусе
Для коронавирусной инфекции типично развитие вирусной атипичной пневмонии, которая может развиваться как практически сразу же после заражения, так и уже после возникновения основных симптомов заболевания. При ней в легких и бронхах, а точнее в их мельчайших составляющих, альвеолах и бронхиолах, возникает острый воспалительный процесс, но часто это сопровождается смазанной клинической картиной, что и отличает атипичную пневмонию.
Развитие пневмонии опасно не только при коронавирусе, но и в целом. Ведь, несмотря на весь прогресс медицины, она остается опасным заболеванием, входящим в первую десятку болезней, приводящих к смерти больных даже в самых развитых странах.
Пневмония после коронавируса может быть первичной и вторичной. В первом случае она вызывается самим вирусом SARS-CoV-2 и, как правило, протекает атипично. Во втором случае она носит вирусно-бактериальную природу и может сочетаться с первичным воспалением легких или же выступать его поздним осложнением, то есть такая пневмония развивается уже после перенесения коронавирусной инфекции. Замечено, что бактериальная флора чаще всего присоединяется к вирусу на 4—7 день и может выступить главной причиной воспаления легких.
Вызывать пневмонию после коронавируса могут и другие виды вирусов, в том числе гриппа, парагриппа, кори, аденовирус и пр., если после выздоровления от «короны» человек столкнулся с этими инфекциями.
При попадании вируса из носовой или ротовой полости в бронхи возникает отек слизистых оболочек, изменяется рН, что нарушает движение ресничек, ответственных за естественное очищение нижних дыхательных путей. Постепенно бронхи отекают все больше, а их просветы перекрываются слизью, что серьезно затрудняет прохождение воздуха. В результате сильно страдает газообмен легких, в кровь поступает меньше кислорода, что приводит к возникновению гипоксии. Это отрицательно сказывается на работе всего организма, в том числе головного мозга, а не только легких. Кроме того, при поражении легких SARS-CoV-2 наблюдается нарушение синтеза сурфактанта – особого вещества, призванного обеспечивать правильную работу альвеол и защищает их от образования рубцовой ткани, т. е. развития фиброза. В результате развивается вирусная пневмония.
Вирусные частицы проникают в клетки альвеол, там размножаются и впоследствии высвобождаются в легкие, а клетка погибает. Таким образом, одновременно поражается большое количество альвеол, нарушается их целостность и повышается проницаемость стенок. Это приводит к тому, что в них нарушаются обменные процессы, жидкость проникает в межклеточное пространство, что приводит к нарушению водно-солевого обмена. Поскольку в пораженных альвеолах скапливаются разрушенные элементы клеток, лейкоциты, эритроциты, это приводит к отеку легких. При разрушении поврежденных клеток стенки альвеол спадаются, что провоцирует развитие нарушений дыхания, тяжесть которых зависит от объема поражения легких.
Как правило, начало развития коронавирусной инфекции плавное. Изначально поднимается температура до субфебрильных значений, т. е. до 37,5°С, и возникает слабость. Это может сопровождаться незначительным першением в горле, покраснением, слезоточивостью глаз. Обусловленная вирусом SARS-CoV-2 пневмония обычно развивается на 8—9 день от начала заболевания. Во многих случаях это протекает бессимптомно, в чем и заключается основное коварство воспаления легких такого типа. Иногда пневмония возникает уже на 5—6 день от начала заболевания. У ряда больных это сопровождается нарушениями работы ЖКТ, в том числе тошнотой, диареей, реже рвотой, а иногда и появлением сыпи на коже. По собранным данным, подобное протекание заболевания характерно для перенесения «короны» в менее тяжелой форме.
На более поздних этапах развития пневмонии возникает надсадный сухой кашель, боль в груди и одышка. Появление подобных признаков является поводом для немедленного обращения за медицинской помощью, поскольку характерное для коронавируса воспаление легких может приводить к тяжелым последствиям, в том числе необратимому фиброзу, что существенно снизит качество жизни, станет причиной инвалидности или даже смерти больного.
При прогрессировании воспалительного процесса в легких наблюдается возникновение острого дистресс-синдрома, что сопровождается:
При тяжелой одышке больные стараются принять вынужденное положение тела: сидя, уперев руки перед собой в стул, кровать или колени.
Если в это время сделать КТ легких, на полученных снимках будут видны обусловленные вирусным поражением двусторонние изменения в легких в виде затемнений округлой формы, склонных сливаться между собой и формировать так называемый рентгенологический признак «эффект матового стекла». После разрешения воспалительного процесса, отмершие участки легких заменяются фиброзными рубцами. Рентген не дает такой исчерпывающей информации, как КТ, и в легких ситуациях при незначительном объеме поражений легких может вовсе оказаться бесполезным, так как изменения не будут видны.
Также обусловленная коронавирусом пневмония сопровождается поражением стенок сосудов легких с нарушением свертываемости крови. Это приводит к образованию тромбов и резкому увеличению риска развития тромбоэмболии.
Но если заболевание осложняется присоединением бактериальной флоры, т. е. развитием вторичной вирусно-бактериальной пневмонии, клиническая картина становится значительно ярче уже с первых дней. В таких ситуациях больным будет досаждать сначала приступообразный сухой кашель, постепенно сменяющийся влажным с отхождением густой, слизисто-гнойной мокроты.
Выраженная лихорадка – типичный признак бактериальных инфекций. При этом она может сохраняться достаточно долго и плохо поддаваться купированию жаропонижающими средствами. Нередко наблюдаются боли в груди разной интенсивности, усиливающиеся при кашле, чихании, движениях.
В целом вирусная пневмония при адекватном лечении длится от 2-х недель до 4—6 недель.
Пневмония особенно опасна для пожилых людей старше 65—70 лет, а также лиц, имеющих сопутствующие заболевания, в частности:
Диагностика
Диагностика пневмонии после коронавируса в целом осуществляется так же, как и в других случаях, т. е. включает сбор анамнеза, в рамках чего врач выясняет, когда появились первые признаки заболевания, как оно протекало, когда наступило ухудшение и т. д. Обязательно проводится аускультация легких, во время которой можно услышать характерные хрипы, заметить учащение сердцебиения и дыхания. Также обязательно измеряют сатурацию, т. е. определяют уровень насыщения крови кислородом. Эта неинвазивная процедура занимает меньше минуты и осуществляется с помощью пульсоксиметра, надеваемого на палец больного.
Непременно проводится ПЦР тест на SARS-CoV-2, а также рентгенография органов грудной клетки или компьютерная томография. В рамках диагностики пневмонии также обязательно выполняется:
Все эти анализы крайне важны, поскольку позволяют установить причину развития воспаления легких, его возбудителя и чувствительность к различным лекарственным средствам. Это позволяет разработать наиболее эффективную тактику лечения пневмонии.
Лечение пневмонии после COVID-19
Воспаление легких легкой степени тяжести может лечиться дома под строгим контролем терапевта или педиатра. При этом важно обеспечить максимальную изоляцию больного от остальных членов семьи. Если это возможно, и больной способен сам себя обслуживать, стоит на время переехать в другое жилье для полной самоизоляции. При отсутствии такой возможности больному следует постараться выделить отдельное помещение, посуду, полотенце и т. д. Также обязательно нужно регулярно проветривать комнату и проводить влажную уборку во избежание заражения других членов семьи.
Больному, проходящему лечение пневмонии при коронавирусе в домашних условиях, необходимо обеспечить обильное питье, причем желательно отдавать предпочтение теплым напиткам, например, компоту, воде, морсу. Но от кофеинсодержащих напитков, в частности кофе, чая, энергетиков, лучше отказаться, так как они оказывают стимулирующее действие на нервную систему, повышая активность и «отвлекая» организм от борьбы с инфекцией.
Обязательной госпитализации подлежат:
При диагностировании изолированной вирусной пневмонии, т. е. при получении отрицательных результатов анализов на бактериальную микрофлору, пациентам назначаются препараты 4-х групп:
Таким образом, специфического лечения вирусной пневмонии не существует, а все мероприятия направлены на поддержание организма, пока иммунная система ведет борьбу с вирусом и вызванными им изменениями в легких.
При присоединении вторичной бактериальной инфекции обязательно назначаются антибиотики. Но при пневмонии после коронавируса их нередко назначают даже при отсутствии подтверждений наличия бактериальной микрофлоры с целью снижения риска осложнения течения и без того опасного воспаления легких. Поэтому антибиотики часто назначаются всем больным с подтвержденным диагнозом COVID-19 и при пневмонии после него.
В особенно тяжелых случаях в состав медикаментозной терапии включают кортикостероиды, обладающие выраженными противовоспалительными свойствами и помогающие защитить стенки сосудов альвеол от повреждения. Их вводят внутривенно короткими курсами.
При развитии дыхательной недостаточности и низком уровне сатурации пациентов лечат в отделении интенсивной терапии с применением экстракорпоральной мембранной оксигенации, т. е. искусственного введения в легкие кислорода за счет использования зондов и других средств. В особенно сложных случаях больных вводят в искусственную кому и подключают к аппарату искусственной вентиляции легких до стабилизации состояния больного и устранения риска летального исхода.
Противовирусные препараты
Пневмония, обусловленная SARS-CoV-2 – новое явление для современной медицины, которое стало вызовом для нее и поставило задачу подобрать и синтезировать новые эффективные по отношению именно к этому штамму вируса препараты. Так, сегодня для лечения воспаления легких в таких ситуациях применяются лекарственные средства на основе ингибиторов протеаз, в которых действующим веществом выступает лопинавир, ритонавир, авифавир.
Также достаточно хорошо себя зарекомендовали в борьбе с SARS-CoV-2 противомалярийные препараты, в частности хлорохин и дезоксихлорохин. Но они отрицательно сказываются на работе сердечно-сосудистой системы, поэтому решение об их применении, особенно у пациентов с заболеваниями сердца и сосудов, принимается строго индивидуально после тщательного взвешивания рисков и ожидаемой пользы.
В последние годы на фармацевтическом рынке появилась масса противовирусных средств общего назначения: Арбидол, Амиксин, Оциллококцинум и пр. Еще до появления COVID-19 они часто назначались педиатрами и терапевтами при ОРВИ, гриппе и других вирусных инфекциях. Их эффективность была подтверждена в ходе проведения клинических исследований и доказано, что препараты такого рода способствуют повышению естественных защитных сил организма, а также останавливают или как минимум замедляют размножение вируса. Поэтому их также нередко рекомендуют принимать при пневмонии при коронавирусной инфекции или возникшей уже после ее перенесения.
Интерфероны
Интерфероны – естественные биологически активные вещества, вырабатывающиеся в организме человека в ответ на вирусную инвазию. Сегодня их чаще всего получают генно-инженерными методами. Препараты на основе интерферонов нередко назначают с самых первых дней перенесения вирусных инфекций, в том числе спровоцировавших развитие воспаления легких, так как они обладают противовоспалительными и иммуномодулирующими свойствами. Но пока что нет убедительной доказательной базы их эффективности.
Дезинтоксикационная терапия
Поскольку при пневмонии организм испытывает интоксикацию, особенно при тяжелом ее течении, пациентам нередко назначают средства, очищающие его от вредных веществ. В подавляющем большинстве случаев дезинтоксикационная терапия проводится в стационаре, так как предполагает внутривенные инфузии глюкозы, физиологического раствора, полиглюкина, а также введение гепарина для снижения риска развития сосудистых нарушений.
Средства симптоматической терапии
Обязательно при пневмонии после коронавируса назначаются препараты, улучшающие самочувствие больного. Это:
Витамины
При вирусной, как и вирусно-бактериальной пневмонии после коронавируса лечение включает использование витаминов. В первую очередь показан прием витамина D, С, А, а также группы В. Они способствуют ускорению восстановления поврежденных слизистых оболочек легких, синтезу гемоглобина, улучшения кровообращения, укреплению стенок сосудов, нормализации течения обменных процессов.
Антибиотики
При диагностировании вторичной вирусно-бактериальной пневмонии антибиотик подбирается в соответствии с результатами бакпосева. В остальных случаях назначается антибактериальный препарат широко спектра действия.
Таким образом, препаратами выбора могут стать:
На фоне приема антибиотиков, а также после окончания курса назначается прием пре- и пробиотиков. Эти препараты способствуют восстановлению нормальной микрофлоры кишечника, которая также является частью иммунной системы организма.
Прогноз
При пневмонии, обусловленной коронавирусной инфекцией, для большинства категорий населения прогноз благоприятный. В 50—60% случаев она протекает в легкой форме. Осложнения возникают только у 3—10 % больных, а летальный исход наблюдается у 1—4% людей, но в старшей возрастной группе 65+ смертность в разных странах достигает 20%.
При этом оценка динамики состояния пациента при перенесении пневмонии после коронавируса осуществляется на основании имеющейся клинической картины. Рентгенологическим показателям уделяется значительно меньшее внимание, поскольку даже через месяц КТ может показывать те же изменения в легких, что и в разгар болезни. Поэтому контрольную томографию следует проводить не ранее чем через 3—6 месяцев после начала болезни.
Восстановление легких после коронавируса
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении функций опорно-двигательного аппарата
Первичная консультация реабилитолога
Любой инфекционно-воспалительный процесс в легочной ткани может повлечь за собой неблагоприятные последствия со стороны различных органов и систем. Их вероятность повышается при тяжелых формах COVID 19, вызывающих диффузное повреждение альвеол. Поэтому полноценное функциональное восстановление легких после коронавируса должно быть обязательным пунктом оздоровительной программы.
Рассказывает специалист ЦМРТ
Дата публикации: 01 Декабря 2020 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Реабилитация после коронавирусной пневмонии у взрослого
Характерной особенностью пневмонии, вызванной новым штаммом вируса, является острый респираторный синдром. Если болезнь протекает в легкой и средней форме, зачастую наблюдаются только признаки ОРВИ или бронхолегочное воспаление без дыхательной недостаточности. В то же время, у людей с хроническими заболеваниями и ослабленным иммунитетом поражение нижних отделов респираторного тракта может потребовать кислородной поддержки. Процесс выздоровления у таких больных затягивается на несколько недель, оставляя после себя хрипы, слабость и одышку.
Когда возникает фиброз и как его избежать?
Самым тяжелым и опасным последствием коронавирусной пневмонии является фиброз. Это патологическое состояние, при котором легочная ткань замещается твердым соединительнотканным матриксом (рубцом). Перерожденные участки легких утрачивают функцию, что приводит к снижению эффективности дыхания. Легочная ткань может замещаться рубцовой в одном или обеих легких. При этом патологический процесс бывает локальным (очаговым) или тотальным (поражающим практически весь орган). Фиброз возникает на фоне нарушения проходимости бронхов. Из-за накопления в альвеолах воспалительной жидкости понижается воздушность легких, легочная ткань постепенно уплотняется, сморщивается и перерождается в соединительную.
Следует подчеркнуть, что ковид-пневмония не всегда осложняется фиброзом. В то ж время рубцы на легких могут появиться и после любых других инфекционно-воспалительных заболеваний нижних отделов дыхательного тракта. Чтобы этого избежать, нужно не полагаться на симптоматику, а практически сразу же начинать мероприятия по поддержанию и восстановлению легочных функций.
Какие упражнения особенно полезны для восстановления легких?
Для улучшения работы легких и увеличения насыщения крови кислородом разработаны специальные программы физических тренировок с дыхательными комплексами. Они составляются индивидуально, с учетом тяжести заболевания и степени выраженности одышки.
Ранняя реабилитация после пневмонии коронавируса у взрослых в большинстве случаев позволяет избежать фиброзирования тканей. Более того, восстановительные мероприятия, начатые еще в реанимации и стационарном отделении, минимизируют патологическую трансформацию.
Реабилитация после коронавирусной пневмонии: как избежать осложнений?
Несмотря на разницу в наличии и выраженности клинических проявлений инфекции, восстановление легких после пневмонии от коронавируса требуется всем переболевшим. Восстановительные мероприятия должны быть направлены на
COVID-пневмония – малоизученное заболевание. И даже при бессимптомном или легком течении оно может привести к патологическим изменениям в легких. Чтобы избежать развития возможных осложнений, необходимо минимизировать риск развития фиброзного процесса. Для этого следует выполнять все рекомендации врача, контролировать свое состояние (артериальное давление, частоту сердечных сокращений, уровень насыщения крови кислородом), делать ингаляции для увлажнения слизистой оболочки бронхов, выполнять назначенные упражнения лечебной физкультуры и вести здоровый образ жизни.
Восстановление после коронавируса
Скачайте подробную программу реабилитации
Дыхательные практики
Среди наиболее эффективных упражнений, позволяющих раздышаться и предотвратить развитие застойных явлений, следует выделить:
Использование ингаляций
Регулярное увлажнение слизистой оболочки бронхов минеральной водой «Боржоми» способствует снижению интенсивности воспалительного процесса. Для проведения ингаляции рекомендуется использовать ультразвуковой или компрессорный ингалятор. Это устройство распыляет раствор в виде мелкого аэрозоля и ускоряет его проникновение в самые труднодоступные участки. Главные составные компоненты «Боржоми» активируют функцию мерцательного эпителия, разжижают слизь, уменьшают чувство заложенности в груди, проводят противовирусную профилактику и существенно улучшают самочувствие.
Для улучшения кровоснабжения легких и нормализации функции дыхания назначается лечение положением и движением (кинезиотерапия), ЛФК, массаж грудной клетки, дозированная ходьба, проводятся тренировки на велоэргометре и беговой дорожке.
Восстановить легкие после COVID-19 в Санкт-Петербурге
Центр восстановительной медицины «Лаборатория движения» в Санкт-Петербурге предлагает полный комплекс реабилитационных услуг для пациентов, перенесших коронавирусную пневмонию. Наши специалисты, на основе тестирования, разработают индивидуальную программу реабилитации, помогут скорректировать питание, порекомендуют поддерживающее медикаментозное лечение и проконтролируют все этапы восстановительного процесса. Для записи на первичный прием необходимо оставить заявку на сайте или позвонить по номеру, указанному на сайте.
Источники
Комментарии 13
14 Ноября 2021, 12:28
Здравствуйте.У отца уже неделю держится температура 37.2-38.7, сделали КТ, показало 40% поражения лёгких, пневмония… Назначили противовирусное, аскорил и витамины.У него сатурация 94.95, утром может быть 92.Дышать не больно, отдышки нет, но иногда болит сзади со спины в верхней части. Он привит.Почему так долго держится температура и может нужны антибиотики колоть?
04 Ноября 2021, 21:50
Мою маму лечили ковид и двухсторонюю пневманию два недели.в итоге выписывали но сатурациа снизаетсья 88 или 85, дома два раза дишит кисларод, но когда отключает снизается 88 или 85, у него бронхиалная астма, что делатъ, как долго должен дишатъ кислородом чтоби востоновитсъя, прошло один месяц.
28 Октября 2021, 10:48
У жены(75 лет) 22.10 21 года АД было 200(120),27.10.-норма.С 26.10 колебания температуры тела 36,7-38 градусов. Мышечная слабость, ухудшение координации.Принимала магнезию, папаверин, неовитам, мефетаминовую кислоту.
25 Октября 2021, 23:48
Лечили ковид и двухсторонюю пневманию три недели.в итоге выписывают с сатурацией 83 и переодически мокрота коричневого цвета откашлевается
22 Октября 2021, 15:28
Прошу помочь разобраться и дать совет в моей ситуации.
8.10.21 начались первые признаки простуды, на следующий день была вялость и слабость, першение в горле, но ощущение были несколько иные, нежели при Орви, ещё через несколько дней пропал запах, ну и я уже точно понимала что это симптомы ковида. Сделав тест — вирус подтвердился, инфекционист дала рекомендации с витаминами и прослушала лёгкие на тот момент это был 5й день, сказала лёгкие чистые. После потери запаха в те же сутки было очень плохо при том что температура была максимум 37,5. Но внутри просто творилось несусветное состояние, стала проявляться боль в грудной клетке, было очень тяжело дышать, ощущение что тебе на грудь положили шлакоблок и только увеличивают нагрузку, а также жуткий озноб. Такое состояние было в течении недели 6 дней, при том состояние бывало улучшалось, то ухудшалось. С врачом не могла связаться так как выпали праздничные дни. (я живу в той стране где день защитника отмечают по новому 14 го октября) Думала с новой недели звонить в скорую, но кризис миновал и уже как 6 дней я себя чувствую намного лучше, боли в груди ушли, дышать легче в сравнении с тем что было. Но есть одышка и скачками слабость. Температура все это время держится 37-37,2 Врач назначила рентген, его сделала на 13-й день от самого начало симптомов, результат — правосторонняя пневмония нижней части лёгкого. Запах только сейчас начал возвращаться, не скажу что улавливаю все запахи, но результат есть, отдалённо слышу лимон, свои духи, отдалённо но все-же. До того вообще ничего не чувствовала
Так вот подскажите пожалуйста что мне делать с пневмонией? Как лечить, потому как мой терапевт сказала это все нормально, никаких антибиотиков не следует принимать. Просто наблюдать свое состояние.
Восстановление легких после пневмонии и коронавируса
Даже те, кто избежал попадания в стационар, заболев новой коронавирусной инфекцией, нуждаются в реабилитации.
Многие жалуются на одышку, хрипы во время дыхания, слабость. Рассмотрим, как быстрее восстановиться после коронавируса и пневмонии, чтобы избежать фиброза лёгких и других осложнений.
Почему появляется одышка и другие симптомы после коронавируса?
Фиброз – это соединительная ткань, которая формируется вместо нормальной. В лёгком появляются рубцы, что приводит к уменьшению дыхательной поверхности. Если повреждённые участки небольшие, человек их вероятно не заметит. Обширная поражённая область приводит к одышке, возможна дыхательная недостаточность.
SARS-CoV-2 поражает альвеолы, это легочные структуры, отвечающие за газообменный процесс. Они поглощают кислород и очищают его от углекислого газа. Коронавирусная инфекция воздействует альвеолы, что приводит к образованию воспалительного экссудата. Определяется фиброз рентгеновским снимком, на котором отчётливо проявляются белые пятна.
Фиброзом также страдают курильщики со стажем и люди, переболевшие тяжёлой вирусной инфекцией. Недостаток кислорода негативно сказывается на работе всех органов, поэтому важно заняться восстановлением легких после коронавируса как можно быстрее.
Когда можно начать заниматься реабилитацией?
Программа реабилитации нацелена на устранение чрезмерной утомляемости, одышки, головокружений. Начинать восстановление нужно сразу после нормализации температуры тела, снятия воспалительного процесса и получения разрешения от доктора.
Чем раньше пройти курс реабилитация после ковидной пневмонии, тем более эффективным он будет. На получение разрешения от врача можно рассчитывать через
20 дней после старта лечения.
Что входит в программу реабилитации
При восстановлении после коронавирусной пневмонии врачами рекомендуется прохождение следующих процедур:
В период реабилитации важно избегать стрессов, соблюдать строгий питьевой режим (2 литра в день), обеспечить здоровый сон. Если на улице холодно и сыро, по возможности оставаться дома.
Дыхательная гимнастика
Гимнастика предполагает выполнение упражнений, направленных на увеличение эластичности легких, стимулирование кровообращения и лёгочной мускулатуры. Занятия следует проводить ежедневно, начинать можно с 10 минут и далее увеличивать продолжительность до 20 минут.
Ингаляции
Ингаляции назначаются лечащим врачом, так как подбор препарата зависит от состояния дыхательной системы пациента. Наиболее популярны следующие лекарства:
Периодически рекомендуется делать ингаляции с минеральной водой. Проводится процедура в спокойной обстановке после приёма пища (через 1.5-2 часа). После ингаляции не рекомендуется выходить из дома в течение часа.
Лечебный массаж
Массаж ускоряет обменные процессы в организме, что положительно сказывается на восстановительном процессе. Сеансы также помогают снять мышечное напряжение, улучшить настроение, побороть бессонницу. Всё это важно для пациентов, перенесших ковид-19.
Это тонизирующая лечебная гимнастика, оказывающая успокоительный эффект на нервную систему. Комплекс упражнений составляется исходя из состояния пациента, поэтому перед началом занятий следует получить рекомендации у врача. Продолжительность тренировки составляет 30-40 минут, впоследствии можно заняться плаванием.
Диета
Чтобы организм быстрее пришёл в форму, необходимо обеспечить его витаминами, минералами и питательными веществами. В дневном рационе должны содержаться следующие компоненты:
Физиотерапия

Данные процедуры позволяют снять обструкцию бронхов, уничтожить патогенную микрофлору, улучшить микроциркуляцию. Физиотерапия также оказывает противоотёчное, противовоспалительное, болеутоляющее действие, снимает спазмы.
Для прохождения полного комплекса физиотерапии рекомендуется использовать оборудование от компании «Солнышко». Эффективно борются с заболеваниями органов дыхания приборы ДМВ-терапии.
Также стоит обратить внимание на магнитотерапевтический аппарат «Магнитон» АМнп-02, действие которого направлено на регенерацию повреждённых тканей, восстановление нервной системы.
Ультрафиолетовые облучатели от компании «Солнышко» эффективно борются с ларинготрахеитом, хроническим и острым бронхитом, другими заболеваниями органов дыхания.
Что нельзя делать при реабилитации
Зачастую пациенты часто пренебрегают требованиями докторов после выписки из стационара, что вызывает осложнения. Прописанный курс приёма препараторов, программа прохождения физиотерапии должны быть пройдены полностью. Некоторые пациенты прекращают лечение, как только проходят симптомы.
Переболевшему коронавирусом рекомендуется избегать переохлаждений. Иммунитет после COVID-19 ещё долгое время остаётся в ослабленном состоянии, что может привести к рецидиву, спровоцировать ОРВИ или простуду. При переохлаждении даже есть шанс развития изменений в сосудах и головном мозге. Это может вызвать проблемы с сердцем и другими внутренними органами.
Во время реабилитации нельзя нарушать рабочий режим, не рекомендуется курить, посещать места с большим количеством людей. Нужно следить и за уровнем влажности в квартире, она не должна превышать 40 %. Нельзя нарушать водный баланс в организме, это приводит к изменениям в циркуляции в крови.
Кратко о главном
Появление симптомов фиброза, воспаление лёгких – не приговор. Чтобы вернуть организм в здоровое состояние и избежать долгосрочных последствий, необходимо строго соблюдать рекомендации врачей. Физиотерапия аппаратами «Солнышко», зарядка, диета и другие элементы реабилитационной программы помогут пациенту полностью восстановить работу легких.
Реабилитация после перенесенной вирусной пневмонии (в т.ч., вызванной коронавирусной инфекцией)
Для полного выздоровления пациента и минимизации последствий перенесенной болезни, очень важно не пренебрегать этапом реабилитации. При пневмонии вирусной этиологии, и особенно вызванной новой коронавирусной инфекцией, серьезная нагрузка идет на весь организм. Конечно, в первую очередь, страдают легкие и различные мероприятия (что очень важно) позволяют в той или иной степени восстановить легочную ткань, ускорить ее регенерацию. Также идет большая нагрузка на опорно-двигательный аппарат. Длительное положение лежа создает дополнительную нагрузку, способствует спазматике одной группы мышц и ослаблению другой. При новой коронавирусной инфекции негативному воздействию может подвергнуться также сосудистая система. И не стоит забывать про интоксикацию организма, вызванную вирусом.
Конечно, все реабилитационные мероприятия, должны подбираться индивидуально, в зависимости от того, как протекала болезнь, и от текущего состояния пациента. Но в этой статье приводится наиболее универсальный вариант курса, направленный на восстановление именно отдела легких. Причем, мы опосредованно воздействуем и на легочную ткань, и на мускулатуру (включая часть сосудистой системы), и на лимфатическую систему локально (что способствует деинтоксикации).
КУРС состоит из процедур физиотерапии, массажа и ЛФК.
Электрофорез лидазы на область легких
методика: положение пациента лежа
а) два одинаковых электрода площадью 150-200 см² каждый распологают по средней подмышечной линии справа и слева, присоединяют к разным полюсам. Тогда за время процедуры элктроды меняют местами, дополнительно на прокладку с анодом (-) при смене электрода добавляют лидазу.. Проводят по 10 мин. на каждое положение (рис. а).
б) три одинаковых электрода площадью 150-200 см² помещают: первые два раздвоенные электроды на область нижних отделов легких со стороны спины и подсоединяют к аноду (-), с этих электродов вводят лидазу, третий электрод располагают в области грудины, и подсоединяют к катоду (+) (рисунок отсутствует).
Сила тока составляет 10-15 мА, продолжительность 15-20 мин. Процедуры проводят ежедневно, либо через день. На курс 10-15 процедур. Лекарственное вещество можно вводить с разных полюсов.
Разведение лидазы: 64 МЕ (1 амп.) на 30 мл дистиллированной воды, подкисленной до Рн 5,0-5,2. Вводится с анода (-).
Магнитотерапия области легких
Два цилиндрических индуктора устанавливают вначале на область проекции корней легких (на уровне 4-7 грудных позвонков) – 1 поле, а затем нижних отделов легких с охватом проекции надпочечников (на уровне 9 грудного и 1 поясничного позвонков – 2 поле разноименными полюсами друг к другу, направленность магнитных силовых линий – перпердикулярная (горизонтальная) по отношениюк оси тела или позвоночника. Ипользуют пульсирующее магнитное поле, непрерывный или прерывистый режимы, частота 10 Гц, интенсивность магнитной индукции 10-16 мТл.
Продолжительность воздействия составляет по 10-15 мин. на каждое поле. Процедуры проводят 4-6 раз в неделю. На курс лечения назначают по 10-20 процедур.
Ультразвуковая терапия области легких
Проводят на 3 зоны.
— Первая зона – два паравертебральных поля грудного отдела позвоночника (справа и слева) на уровне позвоночника Th1-Th12. Интенсивность 0,2 Вт/см², режим непрерывный или импульсный. Положение пациента – сидя на стуле лицом к спинке стула, руки согнуты в локтевых суставах и положены на спинку стула, подбородок упирается в руки.
— Вторая зона – область 6-7 или 7-8 межреберий, начиная от паравертебральной линии до средней подмышечной. Интенсивность 0,4 Вт/см², режим непрерывный или импульсный, методика лабильная, способ контактный по 2 мин. справа и слева.
— Третья зона – подключичная область от грудино-ключичного сочленения до плечевого сустава справа и слева. Интенсивность 0,2 Вт/см², режим непрерывный или импульсный, методика лабильная, способ контактный по 1 мин. справа и слева. Положение пациента – лежа на спине или сидя на стуле лицом к человеку, проводящему процедуру.
Воздействие на 1-ю зону проводят в первый день.
Во второй день воздействуют на 1-ю и 2-ю зоны.
В третий день последовательно озвучивают все три зоны.
8-10 процедур проводят ежедневно, затем через день.
На курс лечения назначают 12-15 процедур.
Для усиления дефиброзирующего эффекта можно использовать лидазу под гель, нанося ее на каждую зону (ультрафонофорез лидазы).
Разведение лидазы: р-р 1 амп. лидазы 64 МЕ растворяют в 1 мл. 0,5% р-ра новокаина. Наносят на одну зону шприцом, затам растирают стекляной палочкой или пальцем, покрывют данный участок тонким слоем геля для ультразвука (глицерина, вазелинового масла).
P.S. каждая зона в методике разделена на две подзоны – правая и левая. Значит р-р лидазы наностися на каждую подзону по одной ампуле. Итого на процедуре 6 подзон, значит за одну процедуру понадобится 6 амп. лизазы и 6 мл р-ра новокаина + плюс гель.
В КУРС РЕАБИЛИТАЦИИ ВОЙДУТ ДВЕ ПРОЦЕДУРЫ (на усмотрение врача, с учетом противопоказаний):
1. Электрофорез лидазы и магнитотерапия
2. Ультразвуковая терапия области легких и магнитотерапия.
СОЧЕТАНИЕ ЭЛЕКТРОФРЕЗА И УЛЬТРАЗВУКА НА ОДНУ ЗОНУ В ОДИН ДЕНЬ ДЕЛАТЬ НЕ РЕКОМЕНДУЮТ.
II. Массаж гружной клетки по классической лечебной методике.
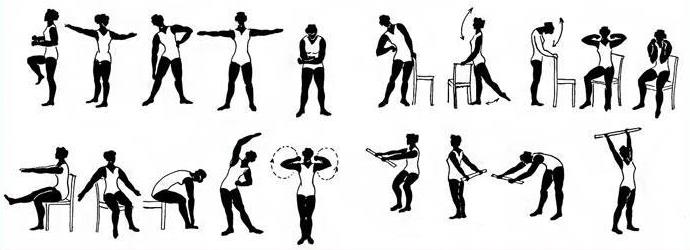
Примерный комплекс упражнений:
Задачи ЛФК при пневмонии:
максимально воздействовать на здоровую легочную ткань для включения ее в дыхание;
усилить крово- и лимфообращение в пораженной доле;
противодействовать возникновению ателектазов.
Задачи ЛФК при остром бронхите:
уменьшить воспаление в бронхах;
восстановить дренажную функцию бронхов;
усилить крово- и лимфообращение в системе бронхов, способствовать профилактике перехода в хронический бронхит;
повысить сопротивляемость организма.
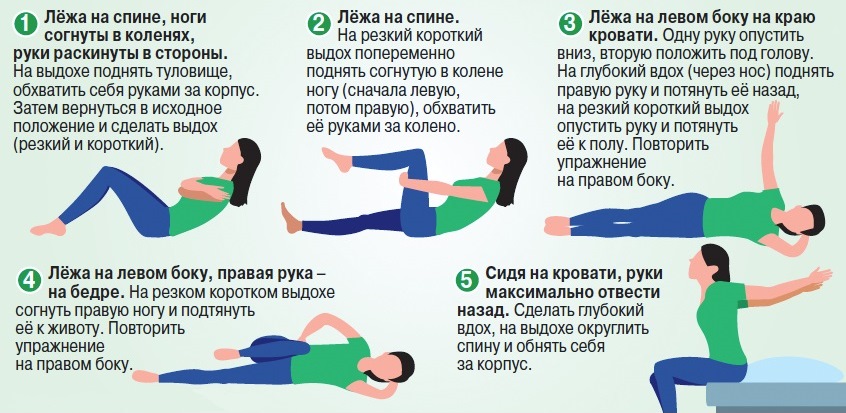
Комплекс № 1. Упражнения для больных острой пневмонией и бронхитом.
(постельный режим с 3-5-го дня)
Упражнения проводят в медленном и среднем темпе, каждое повторяют 4-8 раз с максимальной амплитудой движения.
Продолжительность процедуры — 10-15 мин; самостоятельные занятия — по 10 мин 3 раза в день.
1. Диафрагмальное дыхание, руки для контроля лежат на груди и животе.
2. На вдохе поднять руки вверх, на выдохе — опустить. Выдох вдвое длиннее вдоха.
3. На вдохе отвести прямую ногу в сторону, на выдохе вернуться в ИП.
4. Руки согнуты в локтях. На вдохе руки развести в стороны, на выдохе руки опустить.
5. На вдохе руки развести в стороны, на выдохе колени подтянуть к животу руками.
6. На вдохе руку отвести назад с поворотом туловища назад, на выдохе вернуться в ИП, руку положить на эпигастральную область.
7. Руку положить на нижние ребра, на вдохе, надавливая на нижние ребра ладонью, создать сопротивление.
8. Ладонью охватить шею сзади, создав статическое напряжение мышц плечевого пояса. При выполнении глубокого дыхания «акцент» приходится на нижнюю долю.
Закончить комплекс в положении лежа на спине диафрагмальным дыханием.
Комплекс № 2. Упражнения для больных острой пневмонией и бронхитом.
(палатный режим, полупостельный с 5-7-го дня)
Увеличивают число повторений предыдущего комплекса каждого упражнения до 8-10 раз в среднем темпе. Продолжительность занятия 15-30 мин, используют также ходьбу. Занятия повторяют самостоятельно. Общая продолжительность занятий в течение дня — до 2 ч.
1. Диафрагмальное дыхание, руки для контроля лежат на груди и животе.
2. Руку поднять вверх, наклон в противоположную сторону, на выдохе руку опустить.
3. Отвести локти назад, вдох, на выдохе вернуться в ИП.
4. Руками повторять движения пловца брассом. Вдох — в ИП, выдох— руки развести в стороны.
5. На вдохе руки развести в стороны, на выдохе «обнять.» себя за плечи.
6. В руках гимнастическая палка. На вдохе поднять руки вверх, прогнуться, ногу отвести назад, поставить на носок.
7. Круговые движения руками — «гребля».
8. В руках булаву. На вдохе руки в стороны, булавы параллельны полу. На выдохе наклон, булавы поставить на пол.
9. На вдохе поднять руки вверх, на выдохе приседание, руки в упоре о пол.
10. Палка сзади заведена за локтевые сгибы, на вдохе прогнуться назад, на выдохе наклон вперед.
Закончить комплекс в ИП сидя. Общее количество упражнений в процедуре лечебной гимнастики — 20-25.
Комплекс № 3. Упражнения для больных острой пневмонией и бронхитом.
(общий режим, с 7-10-го дня (не ранее))
Занятия лечебной гимнастикой аналогичны применяемым на палатном режиме, но с большей нагрузкой, вызывающей учащение пульса — до 100 уд./мин. Продолжительность одного занятия — 40 мин; применение упражнений, ходьбы, занятий на тренажерах, игр составляет 2,5 ч в день.
Ходьба по залу ЛФК, ходьба на носках, пятках, наружной и внутренней стороне стоп (3-5 мин).
1. Подняться на носки, плечи поднять, пальцы в кулак, на выдохе вернуться в И П.
2. На вдохе руки вверх, голову поднять, прогнуться, на выдохе — приседание, кисти рук на коленях.
3. «Насос». На вдохе поочередные наклоны в стороны, рука скользит по бедру вниз. На выдохе вернуться в ИП.
4. В руках медицинбол, руки перед грудью. На вдохе повороты в стороны, на выдохе вернуться в ИП.
5. Ходьба с высоким подниманием бедра и активной работой рук (3- 5 мин).
6. ИП —стоя, палка лежит на стуле. Вдох—руки поднять, на выдохе наклониться, взять палку. Следующий вдох с палкой в руках. На выдохе палку положить на сиденье.
7. Стоя боком к гимнастической стенке. Рукой держаться за перекладину на уровне груди. На вдохе отклониться от стенки, на выдохе вернуться в ИП.
8. Стоя лицом к гимнастической стенке. На вдохе поднять руки вверх, тянуться руками к верхней ступеньке, на выдохе руками держаться за перекладину на уровне пояса, легкое приседание.
9. В руках гимнастическая палка, руки опущены. На вдохе руки вверх, на выдохе колено поджать к животу с помощью палки.
10. Руки перед грудью, на вдохе руки в стороны, поворот туловища в сторону, на выдохе вернуться в ИП.
Закончить процедуру Л Г ходьбой в среднем темпе с переходом на медленный.
Реабилитация после коронавирусной инфекции COVID-19, сопровождавшейся пневмонией
4.67 (Проголосовало: 9)
Почему после перенесенной коронавирусной инфекции COVID-19 с пневмонией необходима реабилитация?
Не все знают, что восстановление клеточного и гуморального иммунитета после любой рядовой респираторной вирусной инфекции происходит минимум в течение 1–1,5 месяцев. Это происходит в связи с тем, что на регенеративные процессы слизистой оболочки носоглотки, пострадавшей от инфекции, а также для созревания и накопления иммуноглобулинов, антител необходимо время. Именно поэтому в период сразу после выздоровления мы не опасны для окружающих, но абсолютно беззащитны для нового проникновения как вирусов, так и бактерий или грибов, так как до 1,5 месяцев находимся в состоянии приобретенного иммунодефицита.
Новая коронавирусная инфекция безусловно еще более сложна в восстановительный период. После перенесенной пневмонии длительно сохраняется «грудной зажим», в виде сдавливающего ощущения тяжести в области груди, невозможности сделать глубокий эффективный вдох. Длительно сохраняется ощущения недостаточного кислородного обмена в тканях, сопровождающееся головной болью, слабостью, выраженным астеническим синдромом (обессиленностью). Программа реабилитации после Covid-19 в филиале Москва-сити предусматривает пневмонию в анамнезе у пациента; после более легких форм (бессимптомной, легкой или средней степени тяжести) помогает восстановиться программа реабилитации после Covid-19 в филиале Гарибальди и Каховка.
Что делать для восстановления после ковидной пневмонии?
Реабилитация после коронавируса и пневмонии должна быть основана на длительном щадящем рабочем режиме: на время нужно забыть о ненормированном рабочем дне. Очень важен достаточный сон, режим чередования труда и отдыха, введение умеренных физических нагрузок, очень хорошо заняться дыхательной гимнастикой по Стрельникову. Важно соблюдать правила здорового питания с исключением рафинированных сахаров и продуктов с высоким гликимическим индексом, так как повышение сахара в крови способствует размножению патогенных бактерий и грибов, значительно ослабляет организм.
Очень важно запланировать на ближайшее время (в течение 1-3-х месяцев) санаторно-курортное лечение в морском климате. Климатотерапия, а также физиотерапия (ингаляции, лазеротерапия носоглотки, магнитотерапия и т. д.) позволит избавиться от остаточных явлений воспаления, регенерировать пострадавшие слизистые оболочки верхних и нижних дыхательных путей, восстановить местный и общий иммунитет, а также благотворно повлияют на психо-эмоциональную сферу.
Как восстановиться в условиях города, если нет возможности выехать на реабилитацию в санаторий к морю?
В условиях города для реабилитации после ковида климатотерапию может прекрасно заменить галотерапия: доказано, что 40 минут пребывания в галокамере (соляной пещере) заменяет по эффекту 4 дня пребывания на море! Галотерапия поможет очистить верхние и нижние дыхательные пути от остаточных явлений воспаления, улучшит кровоснабжение и качество кислородообмена в альвеолах.
Для усиления эффективности и купирования остаточного воспаления в носоглотке и укрепления иммунного барьера хорошо сочетать галотерапию с физиотерапевтическими методам, такими как лазеротерапия, магнитотерапия, УЗОЛ-терапия.
Реабилитация после ковидной пневмонии в условиях ЛОР клиники номер 1
В ЛОР клинике номер 1 врач-оториноларинголог проведет диагностику состояния носоротоглотки с помощью видео-эндоскопической диагностики уха, горла, носа и при необходимости проведет ультразвуковое исследование придаточных пазух носа, для уточнения наличия остаточного воспаления и подбора индивидуальной программы реабилитации физиотерапевтических процедур.
Мы рады предоставить вам программу реабилитации после перенесенного COVID-19 с пневмонией в нашем филиале, расположенном в бизнес-центре Москва сити (Пресненская наб. дом 6, стр. 2), где кроме аппаратного и физиолечения имеется галокамера (соляная пещера), комфортная для лечения не только взрослых, но и детей.
Не недооценивайте формирование персистирующего хронического процесса, не миритесь с наличием остаточных явлений, помните, что завтра они могут привести к более серьезным и в части случаев неизлечимым последствиям!
Не откладывайте на завтра! Записывайтесь сегодня! Мы работаем для вас в ежедневном режиме!
Как поднять иммунитет после коронавируса взрослому человеку и восстановить силы после ковида
После Covid-19 некоторые пациенты успокаиваются, так как считают, что все самое страшное позади. В организме уже есть антитела, которые на некоторое время обеспечат защиту от повторного заражения. Однако важно понимать, что после болезни вы наиболее уязвимы. Существует большой риск заразиться другими инфекционными агентами или попасть в больницу из-за развившихся осложнений. Чтобы этого не допустить, необходимо знать, как поднять иммунитет взрослому человеку после пневмонии и коронавируса. Это позволит принять меры по восстановлению защитных сил и укрепить свой организм. Благодаря этому, удастся снизить риск тяжелых последствий.
Определение
Иммунитет — это защитная система. Она отвечает за способность поддерживать биологическую индивидуальность. То есть, распознает собственные клетки человека и чужеродные, начинает вырабатывать антитела для уничтожения последних. Причем иммунная система (ИС) защищает организм не только от патогенных микроорганизмов и токсических веществ, проникших из окружающей среды. Также она борется с продуктами распада и вредоносными клетками, которые уже имеются внутри и являются следствием мутирования возбудителей различных заболеваний.
Если говорить простыми словами, она отвечает за здоровье и не позволяет заболеть. Поэтому очень важно знать, как быстро восстановить и поднять иммунитет взрослому после приема антибиотиков и болезней, в том числе коронавируса и пневмонии. Если этого не сделать, человек заразится снова. Кроме того, возможно развитие тяжелых осложнений на фоне перенесенного ковида.
Признаки снижения защитных сил организма
Понять, что иммунная система ослаблена, можно по следующим проявлениям:
Чтобы не допустить проявление данной симптоматики, нужно сразу же заняться повышением защитных сил организма.
Как восстановить иммунитет после ковида: влияние коронавируса
Человека от вирусов и других патогенов главным образом защищают В- и Т-лимфоциты. Первый тип клеток синтезирует иммуноглобулины, то есть антитела. Это особые белки, которые ликвидируют чужеродные микроорганизмы и ослабляют опасность токсических веществ. Также они сохраняют информацию о перенесенных болезнях, вырабатывая к ним постоянный иммунитет.
T-лимфоциты убивают инфицированные клетки организма. Также они блокируют дальнейшее распространение инфекционных агентов, стимулируют иммунную реакцию. Для определения количества белых телец назначают ОАК.
Для взрослого человека нормальный уровень данных клеток составляет 1000-4800 на 1 микролитр крови. Если он ниже минимальной отметки, то такое состояние называется лимфопенией. Это является причиной ослабления иммунной системы.
Согласно статистическим данным, такое бывает у 83% больных коронавирусом. Кроме того, лимфопения наблюдается даже спустя 4-11 недель после выздоровления. Коронавирусная инфекция оказывает существенное влияние на лимфоциты, приводит к продолжительным потенциальным дисфункциям. То есть она ослабляет иммунитет на долгое время. Даже после излечения организм человека будет сильно восприимчив к различным патогенам. Однако вирус SARS-CoV-2 не размножается в лимфоцитах. Поэтому хоть иммунная система и ослабляется на продолжительный срок, но это носит обратимый характер.
У некоторых пациентов, перенесших коронавирусную инфекцию, выявляется повышенный уровень лимфоцитов. Данное состояние называется лимфоцитозом. Как правило, при несильном отклонении он проходит самостоятельно, но в любом случае требуется диагностика для определения точной причины его появления.
Также в клиническом анализе крови примерно у 30% больных коронавирусом выявляется снижение уровня лейкоцитов ниже верхней отметки. То есть 4000 в 1 мкл. Такое состояние называется лейкопенией. Основной задачей лейкоцитов является защита от инфекций и инородных тел, которые могут ему навредить и нарушить баланс биохимических реакций. Данные клетки ответственны за функционирование иммунной системы и сопротивление различным факторам, которые оказывают неблагоприятное воздействие на организм. Таким образом, лейкопения тоже ухудшает иммунитет.
На основании всего вышесказанного можно говорить о значительном подавлении ИС при ковиде. Это, в свою очередь, приводит к уязвимости человека в отношении прочих инфекций. Вирусам, бактериям, грибкам проще проникнуть в организм через ослабленные защитные барьеры. Самыми распространенными заболеваниями при слабой ИС в результате перенесенного Covid-19 являются воспаление легких, бронхит, кожные поражения. У людей с низким уровнем лимфоцитов плохо затягиваются любые повреждения на коже, даже обычные царапины. Они чаще воспаляются в результате присоединения инфекционных агентов.
Восстановление нормальной работы иммунной системы после коронавируса
Хочется обратить ваше внимание на то, что статья носит информативный характер и не должна быть использована для самодиагностики и самолечения. Назначить обследование и определить, как восстановить и поднять иммунитет после ковида, может только квалифицированный врач.
Витамины (C, A, D)
Прием любых препаратов, в том числе витаминных комплексов, без рекомендации специалиста запрещен. Врач назначит лабораторную диагностику и определит, каких именно веществ не хватает организму. Опираясь на анализы, он подберет наиболее подходящие витамины. Их бесконтрольное употребление не просто не даст результата, но может еще сильнее усугубить ситуацию. Без рекомендации врача можно только ввести в свой рацион больше продуктов питания, которые содержат необходимые полезные вещества.
Согласно проведенным исследованиям, было установлено, что витамины A, C и D играют важную роль в реабилитации после перенесенного ковида. Иммунная система использует их для обеспечения защиты. После болезни новым вирусом Covid-19 их концентрация, как правило, бывает снижена. Восполнить их можно при помощи продуктов питания. Однако при сильном дефиците это не поможет. Поэтому врач назначает витаминные комплексы.
Нетрадиционная медицина
Существует много рекомендаций, как повысить иммунитет после ковида при помощи народных средств. Однако их эффективность не доказана. При решении прибегнуть к таким методам, в любом случае нужно проконсультироваться с врачом. Иначе можно не только не получить желаемый результат, но и нанести вред своему организму.
Лаеннек для восстановления иммунитета
Это уникальный иммуномодулирующий препарат из Японии. Он нормализует все физиологические процессы и восстанавливает функции организма. Обладает антиоксидантными свойствами, способствует нормальному обмену, повышает естественные защитные силы, оздоравливает на клеточном уровне.
Препарат показывает хороший результат и при коронавирусной инфекции. Было проведено исследование, которое подтвердило, что Лаеннек уменьшает поражение легочной ткани при использовании в комплексной терапии (было видно на КТ). На фоне улучшения функций органов дыхания отмечалось, что жалоб пациентов на сильную слабость, спровоцированную болезнью, становилось значительно меньше.