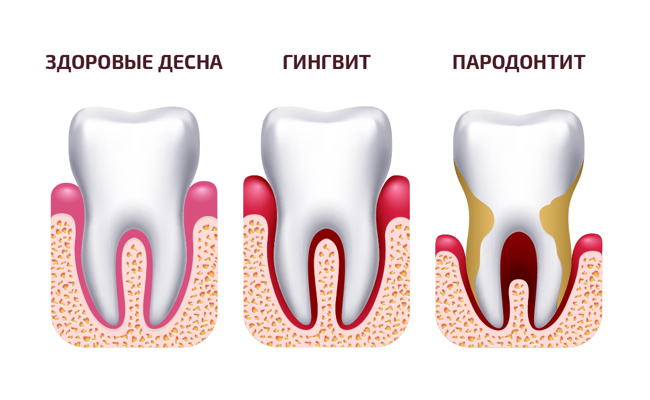
Чем лечить пародонтит в стоматологии
Воспаление десен: что такое и как избавиться
В этой статье рассказываем о симптомах, причинах, методах лечения и профилактике десневого воспаления.
Что это вообще?
Воспаление десен — это поверхностное или глубокое поражение тканей пародонта, в которые попадают бактерии или налет. Болячка возникает в основном на фоне гингивита, в более запущенном случае — пародонтита, но еще ее может спровоцировать химический ожог или травма.
При гингивите или генерализованном пародонтите воспалительный процесс обычно охватывает всю десну верхней или нижней челюсти. Ограниченные поражения слизистой в области 1-2 зубов возникают из-за локализованного пародонтита или флюса на фоне периодонтита.
Если не обратиться к стоматологу, начнется увеличение пародонтальных карманов, оголение корней и разрушение костной ткани. От этого уже не далеко до удаления 😟
По каким симптомам можно определить?
Первые признаки воспаления можно определить в домашних условиях. Если вы ощущаете боль или замечаете кровянистые выделения во время еды и чистки зубов, не откладывайте запись к стоматологу. Не игнорируйте:
Локализация воспаления
Воспаление слизистой может начаться сразу или через какое-то время после протезирования. В апикальной части корня образуется периодонтальный абсцесс, а в десневом кармане скапливается гной.
В другом случае воспаление может затрагивать только краевую десну или десневой сосочек. Воспалительный процесс ограничен проблемной зубной единицей.
Причины: корневые каналы зуба под коронкой плохо запломбированы, в апикальной части зуба имеется очаг инфекции.
Некачественная коронка с нависающим краем может травмировать мягкие ткани.
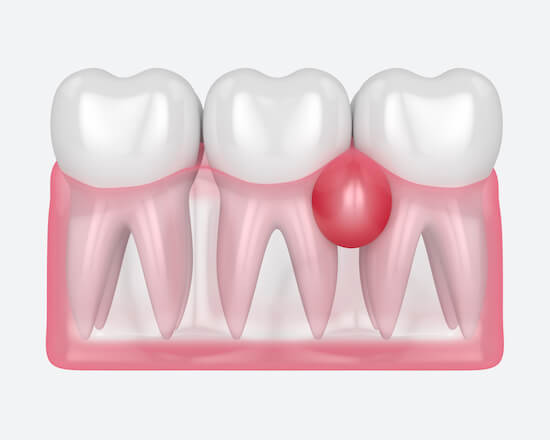
Если воспалилась десна около зуба, причиной может быть локализованный пародонтит, периодонтит или травмирующий фактор (острый край пломбы).
При периодонтите пациент ощущает боли при надавливании, а рядом с проблемным зубом образуется болезненная шишка на десне. Пародонтит вызывает припухлость десневого кармана, при осторожном нажатии выделяется гной, оголяется шейка корня, зубная единица начинает расшатываться.
В области большинства зубов
Воспаление десневого края охватывает весь ряд или большую часть зубов. Как правило, это происходит на фоне зубного камня. Во время чистки в проблемной области появляется кровоточивость
Причина: неудовлетворительная гигиена полости рта. Бактерии скапливаются на зубах и образуют твердые отложения, которые раздражают десна и разрушают костную ткань. Развивается хронический гингивит, при отсутствии лечения — пародонтит.
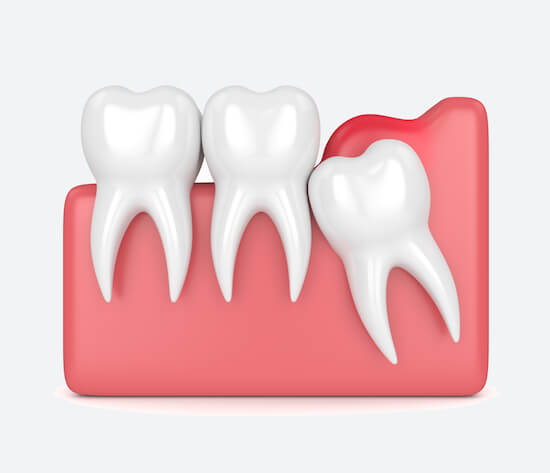
Возле зуба мудрости
Опухает «капюшон» над единицами в конце ряда. Чаще всего это происходит на нижней челюсти.
Причина: опухание десны над зубом мудрости (перикоронит). Воспаление начинается, если между слизистой оболочкой и жевательной частью скапливается налет или остатки пищи.
Причины воспалительных процессов в десне
Десенные заболевания развиваются по следующим причинам:
Консультация, снимок и план лечения бесплатно
Укажите свой номер телефона, мы перезвоним и подберём для вас удобное время приёма. Или позвоните нам сами — +7 495 401-68-55
Уже получили вашу заявку
Мы свяжемся с вами с 9 до 10 утра и проконсультируем по всем имеющимся вопросам.
Лечение парадонтита
В стоматологии «Элита» используются современные методы лечения и профилактики заболеваний пародонта, которые позволяют успешно лечить пародонтит на ранних стадиях, остановить тяжелую форму течения и предотвратить возможные обострения.
Заболевания пародонта — десен и кости, окружающих зуб, широко распространены. Исследования показывают, что практически у каждого пациента в той или иной степени есть проявления подобных заболеваний, которые постепенно приводят к подвижности и потере зубов, если вовремя не начать лечение. Коварство болезни состоит в том, что оно не проявляет себя долгие годы. Вовремя поставить диагноз, оценить прогноз и назначить лечение патологии пародонта должен врач.
Что такое пародонт?
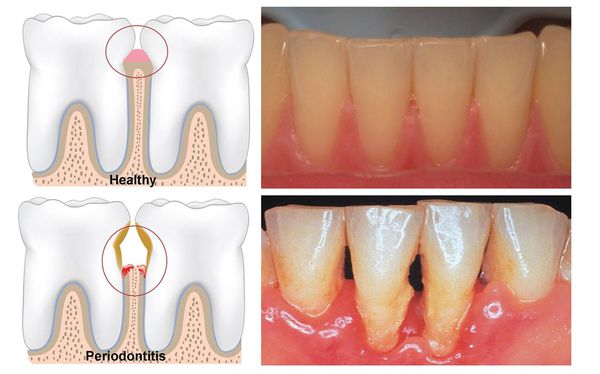
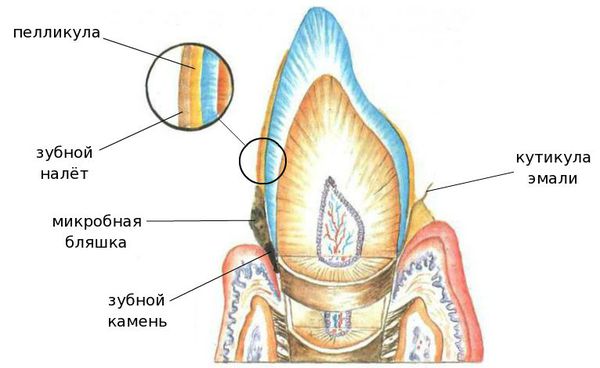
Комплекс тканей, окружающих зуб, называется пародонтом. К ним относятся десна, кость челюсти и связка зуба. Зуб прикрепляется в костной лунке челюсти, которая называется альвеола, и удерживается с помощью пародонтальной связки. Десна покрывает кость и соединяется с поверхностью зуба. Между десной и зубами есть небольшая борозда глубиной всего 1-2 мм. Промежутки между зубами тоже заполнены десной; это так называемые межзубные сосочки. Глубина борозды в области межзубного сосочка может достигать 3 мм. Десневая борозда является естественным барьером на пути инфекции.
Почему возникает пародонтит?
Накопление бактериального налета в области десневой борозды приводит к воспалению десны — гингивиту, а в дальнейшем — к разрушению борозды, поражению кости и развитию парадонтита.
При возникновении кровоточивости десен, появлении запаха изо рта или других признаков заболевания Вам необходимо обратиться к пародонтологу. Пародонтолог — это врач-стоматолог, прошедший специальный курс подготовки. Врач проводит диагностику и лечение заболеваний пародонта, а также профилактику их обострений.
Зубные отложения как причина пародонтита
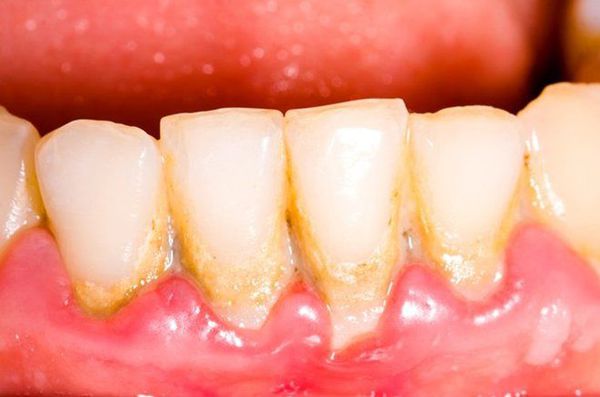
Мягкий налет. После каждого приема пищи на зубах и между зубами остается небольшое количество пищевых остатков, которые образуют мягкий налет. Этот налет трудно увидеть. В нем сразу поселяются микроорганизмы полости рта. Микробы и продукты их жизнедеятельности откладываются на поверхности зуба и приводят к воспалению десны и разрушению околозубных тканей.
Можно ли увидеть зубной налет? Для выявления мягких зубных отложений существуют специальные красители. С их помощью вы можете дома самостоятельно контролировать качество чистки зубов. Подобрать краситель и научить пользоваться им помогут наши врачи.
Зубной камень. Постепенно накапливаясь, налет становится более твердым, превращаясь в зубной камень. Зубной камень изменяет естественный цвет зубов, делая их более темными. Твердые зубные отложения затрудняют проведение личной гигиены. Мягкий налет накапливается на поверхности зубного камня. И поэтому воспаление в десне усиливается, поражая все большее количество тканей.
Как часто необходимо удалять налет при здоровых деснах? Удаление зубного камня и бактериального налета необходимо проводить 1 раз в 6 месяцев, тем самым предупреждая развитие болезни пародонта. Удаление зубного налета называется профессиональной гигиеной полости рта. Ее обычно проводит гигиенист, то есть специалист, который осуществляет профилактику заболеваний пародонта и подбирает Вам средства гигиены и помогает правильно их использовать.
Гингивит как предвестник пародонтита
Какие признаки могут указывать на воспаление десны? Скопление мягкого зубного налета приводит к воспалению десны, которое называется гингивитом вызванным зубным налетом. При гингивите десна меняет свой цвет на синюшно-красный, отекает и кровоточит при чистке зубов и употреблении твердой пищи, появляется запах изо рта, неприятные ощущения в деснах – зуд, жжение и даже боль. Заболевание периодически обостряется и ослабевает.
Как лечат гингивит? Лечение гингивита обычно проводит пародонтолог или гигиенист. После обследования Вам проведут профессиональную гигиену полости рта, удалят налет (основную причину заболевания), подберут средства ухода за зубами и деснами и научат правильно их использовать. Для лечения гингивита, вызванного зубным налетом, вам необходимо правильно ухаживать за зубами и деснами.
Зуб пораженный периодонтитом
Пародонтит, его признаки и симптомы
В результате воздействия микрофлоры зубного налета постепенно разрушается связка, соединяющая десну и зуб, а в последующем воспалительный процесс может распространиться вглубь, поражая кость. Такое заболевание, при котором воспаляются не только десна и связка зуба, но и костная ткань, окружающая зуб, называется пародонтит.
Какие признаки указывают на развитие пародонтита?
— образование пространства между корнями зубов и десной в результате рассасывания кости
— неприятный запах изо рта, зуд, жжение в деснах
— оголение корня зуба
— подвижность зубов и изменение их положения
— в период обострения возможны болевые ощущения, отек шеи и выделение гноя из десен; боль при попадания на зубы холодного, горячего, кислого, сладкого, а также при чистке зубов (такое состояние называется гиперчувствительностью).
Диагностика заболеваний пародонта
Чтобы поставить диагноз, надо провести подробное обследование. Диагностика пародонта включает в себя измерение глубины карманов, оценку количества потерянной костной ткани, подвижности зубов. Данные измерения заносят в специальную карту. Обзорный снимок делается для общей оценки состояния зубов и костной ткани. Более подробно состояние кости вокруг зубов видно на прицельных рентгенограммах.
Возможно, в целях обследования понадобится провести анализ моделей, сделать фотографии, лабораторное исследование содержимого карманов и определить чувствительность микроорганизмов к антибиотикам. Заболевание пародонта оказывает влияние на весь организм. Поэтому возможно необходимо будет сделать анализы крови, исследовать иммунитет. При наличии у Вас заболеваний сердца, щитовидной железы, гипертонической болезни, сахарного диабета или остеопороза Вам потребуются консультации специалистов соответствующего профиля и дополнительные обследования. После диагностики врач составляет план лечения.
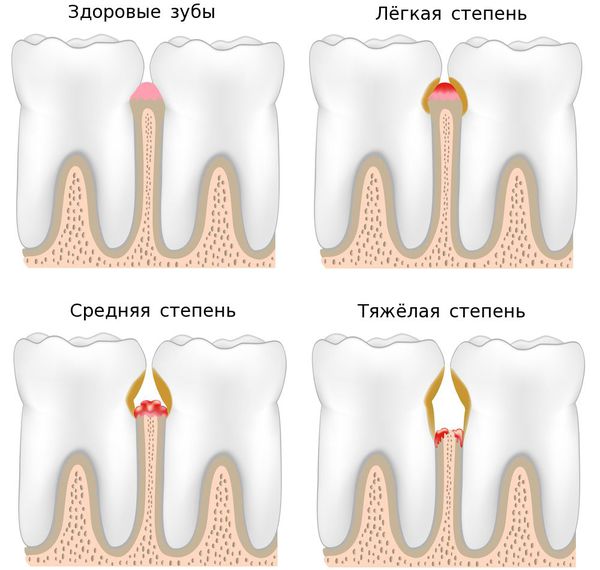
Степени тяжести пародонтита
Различают легкую, среднюю и тяжелую степени пародонтита. Определить их можно только после тщательного обследования (диагностики) состояния Вашего пародонта.
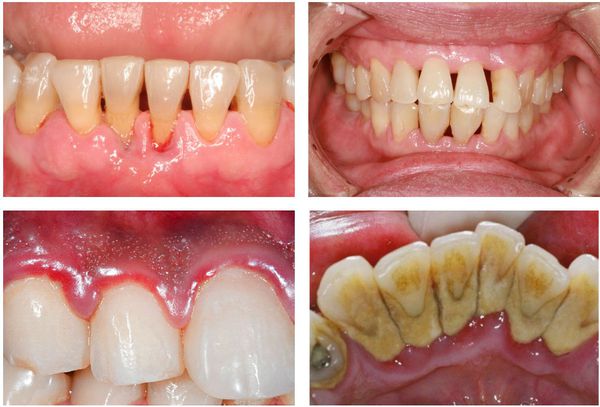
Легкая степень заболевания – при легкой степени глубина десневых карманов не превышает 4-5 мм, а на рентгенограммах практически не видны изменения кости.
Средняя степень заболевания – при средней степени тяжести определяются карманы глубиной 5-6 мм, возможна небольшая подвижность зубов и обнажение корней. Карманы глубиной 6 мм и более маркируются в карте красным цветом.
Тяжелая степень заболевания – при тяжелой степени карманы достигают 6 мм и более, зубы становятся сильно подвижными и могут изменять свое положение, а корни обнажаются.
Пародонтит легкой степени
Пародонтит средней степени
Лечение пародонтита
Лечение пародонтита длительное и состоит из нескольких этапов. Оно может быть эффективным только при условии соблюдения гигиены полости рта и следования рекомендациям наших врачей.
1. Первый этап лечения
Лечение пародонтита начинается с удаления зубного налета, чистки и полировки корней зубов. Эта процедура называется закрытый кюретаж и проводится с несколько посещений с интервалами 2-4 дня. Лечение проводится под местной анестезией с использованием современного ультразвукового оборудования. Гигиенист подбирает для Вас оптимальные средства гигиены полости рта, объясняет, как правильно чистить зубы и контролировать качество гигиенического ухода. Большинству пациентов мы рекомендуем специальные зубные пасты.
Удаление зубного налета, очистка корня и десны способствуют уменьшению количества микроорганизмов и глубины карманов. Если перед хирургическим лечением не был проведен закрытый кюретаж, то большое количество инфекции в карманах во время операции может осложнить заживление или привести к неудачному результату.
Какой эффект следует ожидать после первого этапа лечения?
Можно ожидать, что после первого этапа лечения у Вас уменьшатся или совсем исчезнут кровоточивость, зуд и жжение десен. Поверхность зубов станет гладкой, а подвижные зубы несколько укрепятся. После закрытого кюретажа вы можете почувствовать, что:
— Появилась или усилилась чувствительность зубов к холодному, горячему, кислому и сладкому. Это связано с удалением налета и является нормальной реакцией на лечение. Чувствительность может пройти сама в течение 1-2 недель при использовании специальных зубных паст или жидкостей, покрывающих зубы. Дома вы можете использовать пасты с пометкой «для чувствительных зубов». При сильных болевых ощущения необходимо обязательно обратиться к врачу;
— Вы можете заметить, что корни зубов немного оголились, но это не должно вызывать опасений. При наличии глубоких карманов или сильного воспаления усадка десны неизбежна
Легкая и средняя формы пародонтита хорошо поддаются лечению и, как правило, не требуют проведения хирургического вмешательства. При глубине карманов более 6 мм требуется оперативное лечение.
2. Второй этап лечения
Второй этап лечения начинается через 6 месяцев после окончания первого этапа (иногда через 6-8 недель). В течение этого срока неглубокие карманы могут исчезнуть, а глубокие уменьшиться. Пародонтолог вновь измеряет глубину карманов у каждого зуба, оценивает результаты лечения и проводит коррекцию прикуса.
Надо ли проводить хирургическое лечение? При наличии остаточных глубоких карманов после первого этапа лечения (более 5 мм.) необходимо провести хирургическое лечение.
Для чего проводят хирургическое лечение? Хирургическое лечение проводится для окончательной очистки от камня и налета труднодоступных участков корней зубов. Во время хирургического лечения замещается разрушенная воспалительным процессом костная ткань.
Это не больно. В стоматологии «Элита» созданы все условия для безболезненного проведения хирургического лечения. Оперативные вмешательства на деснах проводятся под местной анестезией и хорошо переносятся пациентами. Для защиты области операции от микробов, до снятия швов, всем пациентам назначаются специальные ополаскиватели и гели.
3. Третий этап лечения (поддерживающее лечение)
Для чего необходимо поддерживающее лечение при пародонтите? После устранения воспалительного процесса в пародонте для предотвращения обострений заболевания необходимо проводить курсы поддерживающего лечения. Если зубной налет опять начнет скапливаться на поверхности зубов, возникнет повторное инфицирование десны и так называемый рецидив болезни. При рецидивах процесс протекает намного быстрее и хуже поддается лечению. Чтобы предотвратить повторное воспаление десен, необходимо периодически проводить профилактические процедуры, стимулировать иммунную защиту полости рта с помощью различных препаратов. Для этого на третьем этапе лечения пародонтолог и гигиенист составят Вам индивидуальный график посещений.
Как часто надо приходить на поддерживающее лечение? После основного курса лечения Вам необходимо будет приходить на осмотры 1 раз в 3 месяца или по индивидуальному графику. При регулярном помещения врача вы вовремя получите необходимую информацию и сохраните свои зубы.
Другие виды пародонтита
Это форма пародонтита, при которой вывляется мало зубного налета, но происходит быстрое и глубокое распространение восплательного процесса в костной ткани с образованием очень глубоких карманов. Такое заболевание развивается стремительно, в течение 1-5 лет, в отличие от пародонтита, вызванного зубным налетом, который может развиваться 10 и более лет. Олна из причин развития агрессивного пародонтита – это определенные виды микроорганизмов. При этом заболевании глубина карманов может достигать 8-10 мм и блее. Такое активное течение процесса приводит к ранней потере зубов.
Кто более агрессивным пародонтитом? Агрессивный пародонтит может разиваться у детей, подростков и у взрослых до 30 лет. У детей заболевание носит локальных характер и поражает, в основном, постоянные шестые зубы и/или центральные резцы. Родителям необходимо помнить о том, что ребенка может ничего не беспокоить до тех пор, пока зуб не станет сильно подвижным. Для предотвращения преждевременной утраты постоянных зубов у ребенка необходимо регулярно посещать стоматолога. Эта форма пародонтита лечится длительно и требует постоянного наблюдения у врача и применения антибиотиков и иммуностимуляторов. Для подбора препаратов необходимо сделать лабораторное исследование в момент обострения заболевания. Успех в лечении достигается только при соблюдении всех рекомендаций врача.
Локализованным пародонтитом называют заболевание, поражающее небольшую группу зубов. Причинами возникновения могут быть неправильно установленная пломба, вкладка или коронка, преждевременный контакт зуба при жевании и/или травма (в том числе средствами гигиены полости рта). Лечение сводится, в первую очередь, к устранению причины заболевания. Далее проводят профессиональную гигиену полости рта, удаление зубного камня и обработку поверхности корня зуба в области кармана. Если глубина кармана составляет более 4 мм, то показно хирургическое лечение.
Влияние пародонтита на организм
Вы уже знаете, что основной причиной развития пародонтита является зубной налет. Он содержит огромное количество разнообразных бактерий, которые могут попадать в другие органы. Пародонтальные карманы являются очагом хронической инфекции. Доказано, что длительное наличие инфекции в пародонтальном кармане приводит к развитию таких заболеваний организма, как ревматоидный артрит, атеросклероз, инфекционные эндокардит, гастрит, энтероколит. С другой стороны, такие заболевания, как гипертония, сахарный диабет, заболевания щитовидной железы и надпочечников, системный остеопороз, приводят к серьезным изменениям во всем организме, включая пародонт. Больные с такой патологией должны находиться под постоянным наблюдением пародонтолога и терапевта. Регулярные посещения пародонтолога позволяют успешно лечить и сохранить пародонт зубов при наличии общих заболеваний организма.
Итак, основной причиной их возникновения является зубной налет, то есть недостаточная гигиена полости рта. Болезни пародонта оказывают влияние на весь организм в целом.
Пародонтит успешно лечится при следующих условиях:
— проведение всего курса основного лечения, который Вам показан
— соблюдение всех рекомендаций лечащего врача
— регулярная тщательная гигиена полости рта
— своевременное обращение к врачу при первых признаках заболевания
— регулярные визиты по индивидуальному графику для поддержания результата лечения и контроля гигиены. Раннее начало лечения позволит сохранить зубы. Отказ от лечения приведет к большой потере кости и сильно осложнит последующее протезирование.
Запишитесь на консультацию в стоматологию «Элита» в Кургане!
Мы успешно лечим периодонтит зубов уже более двух десятилетий и знаем как достигать безупречного медицинского и эстетического результатов.
8 (3522) 43-29-82 8 (3522) 46-45-45
Врач осмотрит вас и поставит диагноз. Вы получите план лечения со сроками и стоимостью.
Лечение пародонтита: Пародонтология
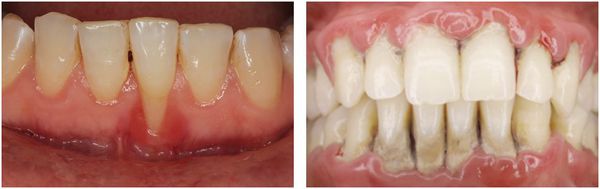
Итак, если вы обнаружили, что из ваших десен время от времени выделяется кровь, к примеру, когда вы чистите зубы или откусываете яблоко либо другую твердую пищу, а при более внимательном рассмотрении вы замечаете, что ваши десна изменили цвет на ярко-алый, имеют припухлости, вы чувствуете неприятный запах изо рта – все эти симптомы говорят о том, что у вас начинается или уже начался пародонтит. Из-за постоянно образующегося налета на зубах, если вовремя не обратиться к врачу, может образоваться так называемый десневой карман, куда будут попадать остатки пищи, а также инфекция, которые постепенно разрушат здоровые ткани около зуба и приведут вначале к расшатыванию поврежденного зуба, а затем и вовсе к его потере в течение пары месяцев. Также на более поздних стадиях развития пародонтита в десневых карманах образуется гной, в результате появляются пульсирующие боли и повышается температура. Поэтому, очень важно не затягивать с лечением и вовремя обратиться в клинику за помощью.

На картинке ниже представлены стадии развития пародонтита.
В отличие от пародонтита, пародонтоз не имеет ярко выраженных симптомов и очень часто протекает не заметно для человека. Единственным заметным фактором при определении пародонтоза является обнажение шейки зуба и как следствие у вас может появиться повышенная чувствительность зуба в этой области. Если не подсоединяется инфекция, то процесс разрушения зуба и околозубных тканей может длиться достаточно долго. Расшатывание зуба может произойти только при глубоком обнажении его шейки. При пародонтозе у вас может появиться ощущение небольшого зуда в местах оголенных шеек зубов. Тем не менее, данное заболевание также может привести к потере зуба и смещению остальных из-за сильной подвижности зубного ряда, поэтому при обнаружении указанных симптомов обязательно посетите своего стоматолога.
Каковы причины пародонтоза? Пока точно не установлено в результате чего и под действием каких факторов происходит возникновение пародонтоза. Тем не менее считается, что среди причин, ведущих к пародонтозу можно выделить заболевания со стороны ЖКТ, сахарный диабет, атеросклероз, нарушения в работе сердечно-сосудистой системы, недостаток витаминов –гипоавитаминоз, остеопороз, а также наследственный фактор.
На рисунке ниже показаны признаки пародонтоза:
Степени и этапы пародонтита
Здоровые кость и десны – здоровый пародонт:
Начальный этап заболевания десен отечные десны (гингивит)
Легкая степень заболевания десен и кости – легкая степень пародонтита
Виды парадонтита
Основные методы лечения заболеваний пародонтоза и пародонтита.
В клинике во время осмотра опытный врач-терапевт поставит вам правильный диагноз, при необходимости сделает рентген челюсти, который ясно покажет всю картину заболевания и проведет необходимое лечение. Также вам могут назначить дополнительные обследования: реографию (кровенаполнение тканей пародонта), полярографию (анализ, который определяет уровень кислорода в тканях), эхоостеометрию (плотность структуры костной ткани зуба).
Для правильного и эффективного лечения также вам порекомендуют посетить таких специалистов, как: ортодонта, эндокринолога, кардиолога, иммунолога и других.
В случае если у вас обнаружат пародонтоз, то лечение проводят комплексное:
На рисунке, приведенном ниже показано, как проводится метод несъемного шинирования: с внешней или с внутренней стороны в нескольких подряд объединенных зубов делается бороздка, в которую закладывают стекловолоконную нить и затем заполняют композитным материалом, который затем отверждают специальной лампой. Таким образом, происходит фиксация зубов.
Важно отметить: пародонтоз поддается лечению только на ранних стадиях, поскольку при более запущенных формах происходит сильное разрушение тканей пародонта и предотвратить дальнейшее выпадение зубов зачастую оказывается довольно сложно, в результате приходится пользоваться протезами и имплантами, заменяющими потерянные зубы…
При запущенных формах пародонтита для выведения гноя из десневых карманов их промывают, используя антисептические растворы, при этом применяют хирургические методы вмешательства – лоскутные операции, гингивэктомию или кюретаж (открытый и закрытый). Данные процедуры могут повторять несколько раз с перерывом в несколько месяцев вплоть до полного удаления отложений и очагов инфекции.
На рисунке показан метод закрытого кюретажа, суть которого состоит в том, что с помощью специального инструмента –кюретки проводят очищение десневого кармана, размеры которого не превышают 3 мм. При этом нет необходимости разрезать десну. После чистки полость промывают и накладывают повязку с лекарственными препаратами, которая ускоряет заживление. Обычно излечение происходит в течение одного-двух месяцев.
Если десневой карман более глубокий, свыше 5 мм, то в этом случае для его очистки приходится вскрывать полость, для этого делаются надрезы – данная методика получила название открытого кюретажа. После полной очистки десневой полости слизистую зашивают и как и в случае закрытого кюретажа, накладывают лекарственную повязку для ускорения заживления.
В период заживления пациенту назначают различные препараты: антибиотики, противоспалительные и обезболивающие средства, а также дополнительно рекомендуют употреблять побольше витаминов, свежих овощей и фруктов, чтобы повысить защитные и восстановительные силы организма. Полное выздоровление происходит спустя два-три месяца.
В случае, если методики, описанные выше не дали должного результата, при особо тяжелых формах пародонтита, когда десна теряют свои функции и постепенно отмирают ткани, делают операцию, которая получила название гингивэктомия. Эту операцию проводят при глубине десневого кармана не менее 2 мм. При проведении гингивэктомии пациенту делается местная анестезия, при этом челюстно-лицевой хирург проводит иссечение разросшейся десны и удаление десневого кармана. В зависимости от характера протекания заболевания проводят простую, частичную (щадящую) или радикальную гингивэктомию (в случае поражения костной ткани).
На более поздних стадиях развития пародонтита, уже при сильном расшатывании зубов, для лечения применяют метод шинирования, описанный ранее.
Лечение пародонтита
Последнее обновление: 23.11.2021
Воспаление десен, или пародонтит, находится в числе самых распространенных стоматологических заболеваний. Эта патология полости рта может возникать на почве как хронических болезней, так и локальных травматических повреждений.
Как лечить пародонтит десен: эффективные методы
Выбор способа лечения пародонтита десен зависит от того, насколько серьезен воспалительный процесс, какова степень изменения костной ткани, уровень подвижности зубов и т.д. Чем сильнее прогрессирует заболевание, тем более долгим и сложным будет лечение.
Профилактика и лечение пародонтита в домашних условиях
Наиболее эффективным методом лечения практически любого заболевания, в том числе и пародонтита, является его профилактика. Существуют несложные способы профилактики, которые можно применять дома. Их использование позволит предотвратить возникновение симптомов пародонтита и избежать необходимости медикаментозного и хирургического лечения.
Если вы заметили у себя малейшие симптомы пародонтита, сразу же отправляйтесь к врачу. Первым признаком является регулярная кровоточивость десен после механического воздействия.
При однократном кровотечении нет повода для серьезного беспокойства: для укрепления десен можно сменить зубную пасту на специальное средство для лечения и профилактики пародонтита, воспользоваться укрепляющим гелем или бальзамом. Но если кровотечения становятся регулярными, вам нужно показаться специалисту.
Если запустить заболевание, может потребоваться удаление некоторых зубов. Поэтому чем раньше проведена диагностика и начато лечение, тем больше шансов полностью избавиться от пародонтита без негативных последствий.
Острый и хронический пародонтит: симптомы и лечение
Как уже было сказано, план лечения будет зависеть от тяжести воспаления и от того, насколько широко оно распространилось. Пародонтит, затрагивающий несколько зубов, является локализованным, пародонтит, затрагивающий большинство зубов (или все), носит генерализованный характер.
Острый пародонтит, имеющий ярко выраженные симптомы, возникает реже хронического и обычно поражает один-два зуба. Нередко он обусловлен травмой зуба или тканей пародонта, неправильной установкой коронки или пломбы. Данный вид заболевания часто протекает агрессивно, вызывая быстрое разрушение костных и мышечных тканей.
Если патология имеет хронический характер, то фазы обострения сменяются фазами ремиссии. При этом хронический пародонтит медленно и неуклонно прогрессирует от начальной стадии к тяжелой. Данная форма патологии может быть вызвана как местными факторами (например, травмой полости рта), так и общими.
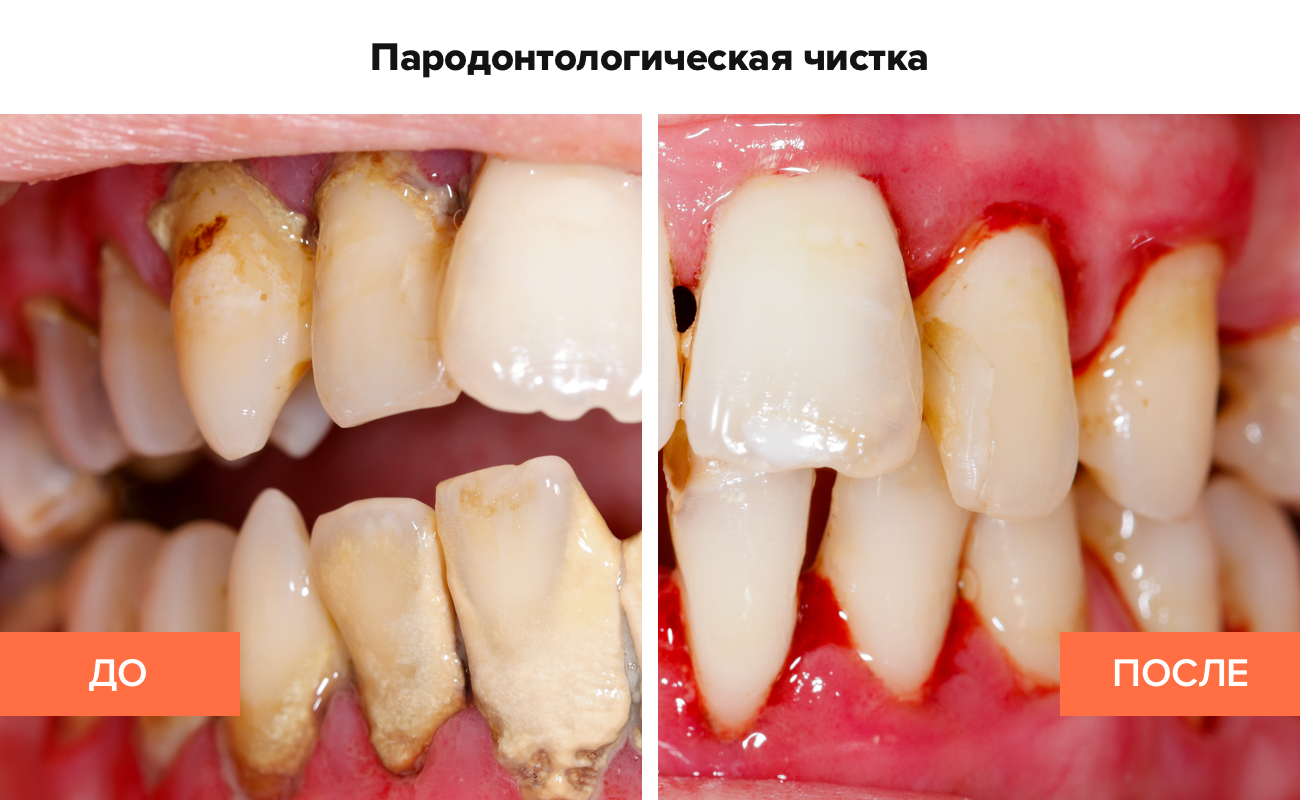
Профессиональная гигиена для эффективного лечения пародонтита
Эта процедура включает следующие этапы::
Современные методы чистки бережно воздействуют на эмаль и вызывают минимум неприятных ощущений. Также на этапе удаления зубного камня и зубного налета следует начать подготовку к лечению кариеса и удалению безнадежно пораженных зубов.
Медикаментозное лечение пародонтита
Лекарственные препараты для лечения пародонтита делятся на местные и общие:
Неинвазивное лечение пародонтита также может включать физиотерапию. Вспомогательные процедуры с использованием лазера или электрофореза помогут быстрее устранить воспаление.
Хирургические методы
Степень вмешательства зависит от тяжести патологии. В некоторых случаях добиться положительного результата можно, просто депульпировав зуб для удаления болезнетворных бактерий. Также применяется процедура шинирования зубов (соединения подвижных зубов с соседними зубами для обеспечения неподвижности) и другие методы.
Отдельным этапом хирургического лечения является протезирование. Это делается для восстановления работоспособности зубных рядов, равномерного распределения жевательной нагрузки, предотвращения смещения и дальнейшей потери зубов. В некоторых случаях может использоваться временный протез, служащий для оперативной разгрузки жевательных поверхностей и устранения подвижности на этапе восстановления.
Лечение и профилактика пародонтита в домашних условиях
После успешного лечения пародонтита необходимо уделять гигиене полости рта усиленное внимание. Для этого следует:
Компания «Асепта» разработала целый комплекс препаратов для лечения и профилактики заболеваний десен. В него входит:
Заботьтесь о своем здоровье с помощью профессиональных средств гигиены!
Клинические исследования
По результатам клинического использования серии средств «Асепта»: у обследованных пациентов уже на первом контрольном осмотре (через 1-2 дня) применения средств линии «Асепта» отмечается уменьшение жалоб на дискомфорт в деснах. При осмотре отмечается гиперемия и кровоточивость десневых сосочков. На 7-ой день жалобы на кровоточивость десны сохранилась у меньшей части пациентов.
При осмотре отмечено уменьшение гиперемии и отечности десны, но сохранение кровоточивости при зондировании. На 14 день у 2 пациентов сохранялись жалобы на кровоточивость десны при чистке зубов, при осмотре отмечалось значительное уменьшение гиперемии и отечности десны. После заключительного применения геля с прополисом выявлена нормализация клинических проявлений, которая проявляется отсутствием кровоточивости при чистке зубов и зондировании.
Улучшение динамики показателей позволяет рекомендовать линию средств «Асепта» для местного лечения воспалительных заболеваний пародонта.
Клинический опыт применения серии средств «Асепта»
Фукс Елена Ивановна ассистент кафедры терапевтической и детской стоматологии
Государственное бюджетное образовательное учреждение высшего профессионального образования Рязанский государственный медицинский университет имени академика И.П. Павлова Министерства здравоохранения и социального развития Российской Федерации (ГБОУ ВПО РязГМУ Минздравсоцразвития России)
Использование адгезивного бальзама «Асепта®» при лечении воспалительных заболеваний пародонта
Л.Ю. ОРЕХОВА*, д-р мед. наук, профессор, завкафедрой В.В. ТЭЦ**, д-р мед. наук, профессор, завкафедрой С.Б. УЛИТОВСКИЙ*, д-р мед. наук, профессор А.А. ЛЕОНТЬЕВ*, врач-стоматолог А.А. ДОМОРАД**, О.М. ЯКОВЛЕВА**
СПбГМУ им. акад. И.П. Павлова, Санкт-Петербург — *Кафедра терапевтической стоматологии, **Кафедра микробиологии
Статья «Лечение и особенности гигиены при пародонтите легкой и средней степени тяжести»
С.Б. Улитовский зав. кафедрой ПФС, профессор, д.м.н., А.А. Леонтьев доцент кафедры ПФС, к.м.н.
ПСПбГМУ им. И.П. Павлова
Что такое пародонтит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коганова С. Л., стоматолога-хирурга со стажем в 9 лет.
Определение болезни. Причины заболевания
Пародонтит — это воспалительное заболевание дёсен, при котором происходит атрофия тканей, в том числе и костной, удерживающей зуб в его зубной лунке.
Это коварная болезнь: её симптоматика может не иметь острой зубной боли, а заболевание в запущенной форме способно привести к опасным осложнениям, вплоть до общей интоксикации организма. Поэтому очень важно начать бороться с пародонтитом как можно раньше.
Причинами развития пародонтита могут быть местные и общие факторы, которые приводят сначала к появлению гингивита (воспалению дёсен), а затем к распространению воспаления на подлежащие ткани и их разрушению.
Ведущим этиологическим фактором пародонтита является микрофлора зубной бляшки (микрофлора зубного налёта), образующаяся на пелликуле зуба в области зубодесневой бороздки. [1]
Патогенное влияние микрофлоры может проявится в связи с избыточным накоплением её в зубном налёте или с изменением состава микрофлоры. В этих случаях преимущественно появляются грамотрицательные микроорганизмы, фузобактерии и спирохеты. [2]
Предрасполагают к развитию пародонтита следующее факторы:
Симптомы пародонтита
Симптомы пародонтита могут варьироваться в зависимости от длительности и тяжести воспалительного процесса.
Чем тяжелее состояние, тем более выражены признаки болезни.
Первые несколько месяцев периодонтит практически не вызывает дискомфорта.
Обычно пациента беспокоят:
Вылечить пародонтит, выяснить причины заболевания можно только в условиях стоматологической клиники. Для того, чтобы сделать это как можно быстрее и проще (в том числе и с финансовой точки зрения), стоит проявить сознательность, то есть при появлении первых же симптомов заболевания обратиться к пародонтологу.
Патогенез пародонтита
Общие заболевания организма снижают барьерные и защитные функции тканей пародонта, в итоге устойчивость к патогенным микробам сильно уменьшается. Наиболее важными из них являются: вирусные заболевания, герпес, сахарный диабет, лейкемия, авитаминоз, язвенная болезнь желудка и двенадцатиперстной кишки, кожные заболевания, мочекаменная болезнь, применение некоторых лекарственных средств, стресс.
Влияние стресса: научные эксперименты доказали, что сильный постоянный стресс вызывает в тканях пародонта патологические механизмы. Психоэмоциональная травма влияет нервно-эндокринно-иммунные взаимоотношения.
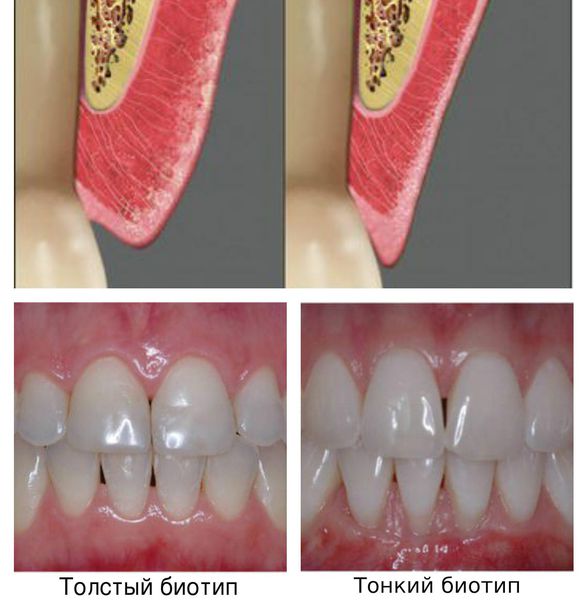
К наследственным факторам предрасположенности к пародонтиту относится функциональные нарушения нейтрофильных гранулоцитов и моноцитов, уменьшение защитной функции ротовой жидкости, малая толщина альвеолярной кости и тонкая слизистая оболочка десны.
Курение — распространённый фактор риска возникновения и развития пародонтита. Табачный дым содержит более 2000 потенциально токсичных веществ для тканей полости рта. У курильщиков более активно образуется зубной камень, налёт, таким образом создаются хорошие условия для размножения бактерий. К тому же никотин влияет на сосудистое русло десны, ухудшая микроциркуляцию.
Нарушение функции половых желез: избыточное количество эстрогена и прогестерона в крови увеличивает проницаемость сосудов пародонта и чувствительность десны к воздействию микроорганизмов.
Классификация и стадии развития пародонтита
По тяжести течения заболевании выделяют три степени пародонтита:
Течение заболевания можно разделить на четыре стадии:
По распространённости пародонтит бывает:
Осложнения пародонтита
Главным последствием несвоевременно диагностированного пародонтита является вторичная адентия, то есть выпадение зубов и, соответственно, уменьшение объёмов костной ткани в области поражённых зубов. В последствии это может привести к невозможности провести имплантацию и обеспечить пациента несъёмным протезом.
Но осложнения ввиду обширного инфицирования также могут стать причиной появления и развития разнообразных заболеваний и проблем.
Пародонтит опасен для беременных: инфекция, которая располагается в полости рта, провоцирует выделение особых активных веществ, способных привести к воспалению матки, что повышает риск преждевременных родов.
Диагностика пародонтита
В диагностике пародонтита большое значение имеют клинические данные и длительность заболевания.
При осмотре пациента с пародонтитом врач обращает внимание на количество и качество зубных отложений, состояние дёсен, глубину преддверия рта, прикус, состояние уздечек языка и губ, подвижность зубов, наличие и глубину пародонтальных карманов.
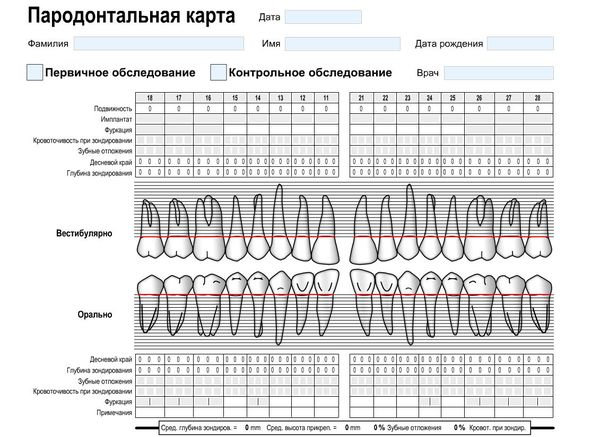
В процессе первичного обследования производится проба Шиллера — Писарева, определение индекса гигиены и пародонтальных индексов, составляется специальная карта — пародонтограмма. В этой карте обозначаются пародонтальные карманы, фиксируется их глубина и ширина.
В карте описывается, какие зубные отложения, подвижность и кровоточивость имеет каждый зуб. Отмечается оголение корней зубов. Пародонтальную карту повторно заполняют после проведённого курса лечения, далее это делают ежегодно, чтобы отслеживать течение заболевания.
При пародонтите используются исследование соскоба из десневого кармана методом ПЦР, хемилюминесценции слюны и бакпосева отделяемого зубодесневых карманов.
Из дополнительных обследований может быть рекомендовано биохимический анализ крови на содержание глюкозы и С-реактивного белка, а также определение сывороточных антител IgA, IgM и IgG.
Из дополнительных обследований может быть рекомендовано биохимический анализ крови на содержание глюкозы и С-реактивного белка, а также определение сывороточных антител IgA, IgM и IgG.
С целью установки степени тяжести пародонтита проводится ортопантомография — снимок полной верхней и нижней челюсти и височно-нижнечелюстного сустава. Такой метод менее информативный, он используется по большей части для обследования сустава.
Компьютерная томография — самый точный метод диагностики, он исключает ошибки при диагностике пародонтита, так как томограмма даёт возможность точно определить тип костных карманов и измерить их распространённость, ширину и глубину.
По КТ пародонтолог оценивает состояние костной ткани в разных плоскостях, что невозможно сделать с помощью плёночных снимков. Следовательно, врач правильно определит стадию заболевания и грамотно спланирует лечение.
Прицельная внутриротовая рентгенография позволяет исследовать периапикальные ткани и межальвеолярную кость в области 1–2 зубов.
При наличии сопутствующей патологии врач может направить пациента на консультацию к другим специалистам — терапевту, эндокринологу, гастроэнтерологу, гематологу, иммунологу или ревматологу.
Лечение пародонтита
На любой стадии заболевания лечение начинают с удаления зубных отложений, микробной биоплёнки, мягкого налёта и зубного камня.
Зубной камень убирают ультразвуком, поддесневой камень устраняют специальными кюретами. Мягкий и пегиментированный налёт удаляют аппаратом Air Flow — он позволяет вернуть эмали природный оттенок. Далее все поверхности каждого зуба полируются и шлифуются специальными пастами и щётками.
Процедура заканчивается антисептической обработкой десны и аппликациями противовоспалительных бальзамов.
Противовоспалительная терапия проводится после профессиональной гигиены полости рта и перед другими лечебными манипуляциями (например, кюретажем зубодесневых карманов, вестибулопластикой).
Лёгкую стадию пародонтита начинают лечить местными антисептиками (в виде гелей, мазей, растворов для полоскания рта), в более тяжёлым случаях — антибиотиками, противогрибковыми средствами и гормональными препаратами.
При глубине зубодесневых карманов более 5 мм дополнительно требуется хирургическое вмешательство. Осуществляют глубокую очистку пародонтальных карманов от поддесневых камней и патологической ткани посредством рассечения или без рассечения десны. Иногда выполняют гингивоэктомию — иссечение пародонтальных карманов, включая их обработку кюретами и удаление некротически изменённых тканей.
Обязательным условием для лечения пародонтита является:
Устранение дефектных пломбирования и протезирования
В ходе лечения заболевания производится удаление нависающих краёв пломб в области межзубных промежутков. Очень важным моментом является снятие некачественных коронок, которые глубоко погружены под десну (такое расположение искусственных коронок способствует углублению зубодесневого кармана), а также безграмотно сконструированных протезов. [9]
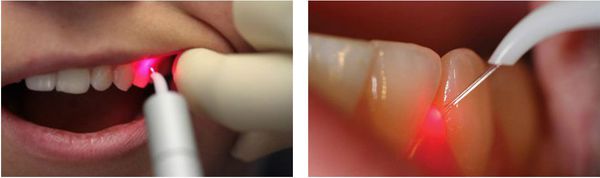
Лечение пародонтита с помощью лазера
Суть такой терапии заключается во введении лазерного светодиода в пародонтальный карман. С помощью лазера проводится удаление патологической ткани.
После лечения стерильно чистый пародонтальный карман закрывается, тем самым препятствуя проникновению патогенных микроорганизмов.
На ранних стадиях пародонтита иногда достаточно одной процедуры. При запущенных формах заболевания проводится несколько сеансов. Они выполняются раз в неделю.
Для устранения пародонтита лазером применяются различные типы лучей (CO2, диодный или неодимовый).
Главные достоинства лечения лазером:
Плазмолифтинг
Лечить пародонтит можно локальным введением плазмы, полученной из крови пациента, в повреждённые мягкие ткани полости рта.
При плазмолифтинге происходит стимуляция клеток десны, в результате чего начинается их естественная регенерация. Под воздействием содержащихся в плазме тромбоцитов и лейкоцитов воспалительные процессы купируются.
Показания к плазмолифтингу:
Процедура плазмолифтинга — это уникальная методика, которая не имеет аналогов. Она основана на применении технологии PRP-терапии. В стоматологии она имеет название Plasmodent.
Лечение лазером показано пациентам, у которых есть проявления воспалительных или атрофических заболеваний слизистой полости рта. Кроме того, его используют для активизации, а также заметного ускорения восстановления костных тканей после проведения имплантации либо костно-пластического хирургического вмешательства.
Основная задача плазмолифтинга — остановить развитие воспалительного процесса пародонта и активировать естественное восстановление десны, её структуры, цвета, а также предупредить разрушение костных тканей.
Прогноз. Профилактика
На ранней стадии заболевания удаётся добиться устранения воспаления и полного восстановления костной ткани.
При средней или тяжёлой стадии пародонтита нужен гораздо больший объём лечения. Это противовоспалительная терапия, направленная на купирования гноетечения и снятие воспаления: векторо-, лазеро-, фото- и плазмотерапия. Часто необходим кюретаж карманов и остеопластические операции для восстановления утраченной кости. Это существенно усложняет и удорожает лечение. Пациент должен находиться под наблюдением врача и каждые 2-3 месяца проходить курс поддерживающей терапии.
При наличии удалённых зубов и их расхождении нужен комплексный и системный подход к лечению пародонтита. Комплексный подход — это, в первую очередь, слаженная работа всей команды врачей: пародонтолога, терапевта, хирурга, имплантолога, ортопеда и ортодонта.
Так как на ранних стадиях патологического процесса первые признаки заболевания слабо выражены, значительную роль в профилактике и лечении играет своевременная и точная диагностика. Диагноз пародонтита на ранней стадии не может быть установлен без компьютерной томографии и дентальных снимков.
Поскольку причиной пародонтита являются микробы, то первым этапом профилактики и лечения заболевания является профессиональная и домашняя гигиена полости рта. От того, насколько качественно и каждодневно устраняется микробный налёт с поверхности зубов и дёсен, во многом зависит успех профилактики и лечения пародонтита. [8]
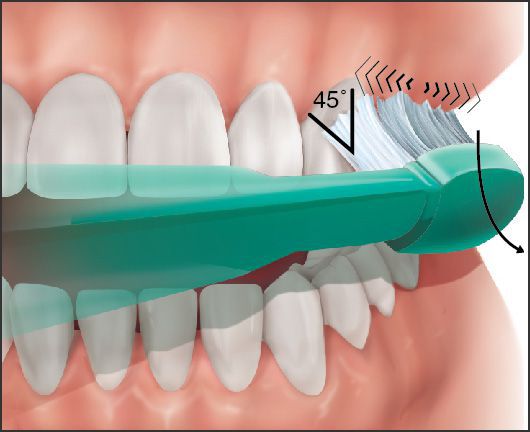
92% людей в мире неправильно и недостаточно чистят зубы. Для полноценной очистки зубов нужна правильная техника: щетку со стороны щеки и губ располагают под углом 45 градусов к оси зуба, совершают выметающие движения от десны к зубам, при этом щетинки частично проникают в десневую бороздку и межзубные пространства.
Такими же движениями чистят язычную поверхность зубов. Жевательную поверхность зубов чистят движениями вперёд-назад. Область последних моляров (7 или 8 зубов) прочищают монощёткой.
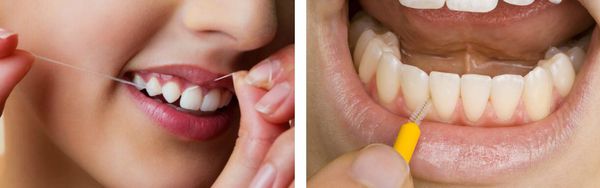
Ни одна щётка качественно не прочищает пространство между зубами, поэтому необходимо использовать зубную нить или специальные ёршики.
Ирригатор — отличная альтернатива ёршикам и флоссам. Он не только идеально прочищает межзубные промежутки, но тренирует и массирует десну.
Профессиональная гигиена — один из наиболее важных компонентов в профилактике потери зубов при пародонтите. Процедура заключается в удалении микробного налёта, над- и поддесневых зубных отложений и камней врачом. При ежедневной тщательной и грамотной домашней гигиене делать профессиональную гигиену необходимо каждые полгода.
Лечение пародонтита – современные методы
По данным Всемирной Организации Здравоохранения, диагноз «пародонтит» имеют около 70 — 90% населения Земли, причем каждый второй заболевший не спешит обращаться за помощью к врачу. Что же собой представляет это столь распространенное заболевание, как его выявить и что будет, если его не лечить, читайте в нашей статье.
Содержание статьи
Что такое пародонтит?
Пародонтит, или, как его называют в народе, пародонтит зуба — это воспалительное заболевание тканей пародонта, которые окружают зуб (десна, зубная связка и окружающая челюстная кость). Говоря профессиональным языком, пародонтит – это воспаление связочного аппарата зуба.
Пародонтит может быть локализованным, то есть распространяться на область одного или двух зубов, или генерализованным, то есть затрагивать большую часть зубного ряда. Если у пациента есть пародонтит, он, как правило, хронический. Поэтому главная задача специалиста — выявить причину заболевания, назначить правильное лечение и — самое главное — предотвратить последующие обострения и осложнения.
Каковы признаки пародонтита?
Начальные признаки пародонтита – кровоточивость десен при надавливании на них или при чистке зубов, синюшный или красный цвет десны, неприятный запах изо рта. Уже на более поздних стадиях заболевания появляются подвижность зубов и видимое оголение их корней, что свидетельствует о тяжелой и запущенной форме воспалительного процесса. Когда пародонтит переходит в хроническое состояние, происходит «рассасывание» тканей, окружающих зуб, образуются патологические десневые и костные карманы. В результате зуб постепенно расшатывается и выпадает.
Каковы причины возникновения пародонтита?
Понимание причин заболевания является очень важным моментом, который помогает врачу верно определить, как лечить пародонтит десен. Болезнь могут спровоцировать как общие, так и местные факторы. К общим причинам относятся заболевания желудочно-кишечного тракта, болезни, связанные с патологией эндокринной системы, некоторые гинекологические и урологические заболевания, инфекции, передающиеся половым путем, а также ослабление иммунной системы. Местные, или локальные, факторы — это отсутствие зубов, неправильный прикус, некорректно установленные пломбы или коронки, которые механически раздражают десны и создают условия для скопления бактериального налета. Немалую роль играет специфическая микробная флора полости рта, которая встречается у некоторых пациентов и вызывает пародонтит. Но главным фактором в развитии пародонтита является плохая гигиена полости рта.
Как проходит диагностика пародонтита?
Определить, есть ли у пациента пародонтит или нет, можно уже на первом приеме, ориентируясь на его жалобы и состояние полости рта. Более того, при диагностике заболевания используются специальные тесты, самым популярным из которых считается индекс Парма. Он работает следующим образом: на десны наносят специальный раствор Шиллера, который реагирует на нездоровые ткани и окрашивает их в яркий цвет, обнаруживая очаг воспаления. Существует также индекс, определяющий уровень кровоточивости, и тест по Расселу, выявляющий состояние не только десен, но и костной ткани.
Рентгенологические исследования, определяющие степень возникшего заболевания, являются главными при диагностике пародонтита. Для подобного исследования можно использовать радиовизиограф (аппарат для обычных прицельных рентгеновских снимков), ортопантомограф (внеротовой аппарат, способный сделать снимок сразу обеих челюстей). Однако, самым информативным методом считается внеротовая конусно-лучевая компьютерная томография, позволяющая послойно изучить каждый кусочек челюсти и зуба в трехмерном формате.
В настоящее время появилась методика компьютерной диагностики Florida probe, которая позволяет максимально точно определить и зафиксировать глубину пародонтальных карманов – основного патологического проявления пародонтита. Обследование легко переносится пациентами и помогает врачу назначать грамотное лечение.
При пародонтите также проводится микробиологическое исследование, с помощью которого можно изучить микрофлору полости рта и определить чувствительность микроорганизмов к антибиотикам для более точного подбора медикаментозного лечения.
Еще одно обязательное исследование — анализ крови. Он позволяет выявить причину заболевания, которой может оказаться как начальная стадия диабета, так и хронический инфекционный процесс в других органах и системах, а также нарушения, связанные с гормональным фоном и обменом веществ.
В процессе диагностики пародонтита нередко требуется консультация смежных специалистов для выявления и лечения сопутствующих заболеваний.
Каким образом лечится пародонтит?
Успешное лечение пародонтита может быть только в условиях слаженной команды «врач плюс пациент». Многое зависит от доктора, но еще большее зависит от самого пациента. Врач отвечает за лечение, а пациент – за поддержание результата, ведь пародонтит заболевание хроническое.
Методы лечения пародонтита делятся на медикаментозные и хирургические. При небольшом воспалении, возникшем из-за зубных отложений, врач тщательно очищает зубы, устраняет условия, способствующие задержке микробного налета, полирует поверхности зубов и накладывает на воспаленную зону лечебную повязку с лекарственным препаратом. При образовании глубокого пародонтального кармана и сильных болях пациенту могут назначить антибиотики. Проводя лечение пародонтита тяжелой степени, приходится прибегать к более серьезным (хирургическим) процедурам, таким как кюретаж и лоскутные операции. Но в любом случае пародонтит требует комплексного лечения, включающего профессиональную гигиену, препараты для местного и внутреннего применения, а при необходимости и хирургические манипуляции.
Существует также аппаратный способ лечения пародонтита – Vector. Метод заключается в использовании ультразвука в сочетании с медикаментами, направленными на борьбу с микробами и стимулирующими заживление. Аппарат Vector применяется как в качестве самостоятельной методики, так и в сочетании с хирургическим лечением.
Каковы хирургические методы лечения пародонтита?
Хирургическое лечение пародонтита актуально на поздних стадиях заболевания при сильной подвижности зубов и глубоких пародонтальных карманах. Это, в первую очередь, процедура кюретажа, которая подразумевает удаление из-под десны зубных отложений и патологической грануляционной ткани. Если глубина пародонтального кармана составляет до 4 мм, делается закрытый кюретаж без вскрытия десны, если больше — открытый или лоскутная операция, когда требуется отслоить надкостничный лоскут, откинуть его и вычистить карман. Данная процедура всегда проводится с обезболиванием и хорошо переносится пациентами.
В дополнение к вышеописанным процедурам при пародонтите проводят шинирование, которое закрепляет расшатанные зубы.
Можно ли устранить пародонтит с помощью лазера?
Лечение пародонтита лазером — один из наиболее эффективных и малоинвазивных способов борьбы с заболеванием, который является одним из этапов комплексного лечения. Лазер обладает очищающими и антибактериальными свойствами. Во время процедуры обрабатывается каждый пародонтальный карман в течение определенного времени, достаточного для того, чтобы пучок лазерного света уничтожил патогенные бактерии. Процедура проходит бескровно и практически безболезненно. Однако, хороший эффект можно получить только при комплексном подходе к лечению пародонтита.
Правда ли, что от пародонтита можно избавиться с помощью имплантации?
Имплантация — это метод борьбы не с самим пародонтитом, а с его последствиями. На поздней стадии заболевания зубы становятся подвижными и выпадают, поэтому приходится заменять их имплантатами. Следует понимать, что имплантация зубов при пародонтите имеет свои сложности и ограничения, так как при этом заболевании рассасывается костная ткань. Ее достаточный объем – основное условие успешной установки имплантатов. Если пародонтит в запущенной стадии, имплантация может быть сильно затруднена или даже невозможна из-за дефицита объема кости. Вот почему пациентам следует как можно раньше начинать лечение, чтобы сделать все возможное для сохранения своих зубов, а в случае их потери не упустить возможность их восстановления имплантатами.
В любом случае, перед установкой имплантатов требуется перевести пародонтит в стадию ремиссии (стабилизации) или, если возможно, устранить причину его возникновения.
К каким последствиям может привести непролеченный пародонтит?
Потеря зубов
Запущенная стадия заболевания разрушает мягкие и твердые ткани вокруг зубов, что и приводит к их выпадению.
Ухудшение условий для имплантации
Как уже было сказано ранее, при тяжелых пародонтитах значительно уменьшается объем челюстной кости, что затрудняет установку имплантатов, требуя предварительного наращивания костной ткани, а в крайне тяжелых случаях делает имплантацию невозможной.
Возникновение других заболеваний
Пародонтит способствует заболеваниям желудочно-кишечного тракта, болезням легких, сердца и даже образованию тромбов.
Как избежать дальнейшего обострения заболевания?
Вот тут главным членом слаженной команды «врач-пациент» становится пациент. Чтобы сохранить полученный после лечения пародонтита результат, Вам следует правильно и регулярно чистить зубы, соблюдая все рекомендации лечащего стоматолога, так как при пародонтите индивидуальная гигиена полости рта отличается от обычной. В частности, наряду с обычной щеткой и пастой появляется необходимость подключать дополнительные средства гигиены: зубную нить (флосс), различные ершики для зубов, ирригатор и др.
Кроме того, необходимо приходить на профессиональную чистку в стоматологию не менее чем раз в полгода, а людям с хроническим пародонтитом еще чаще — раз в три месяца. Хорошая гигиена — это отличная профилактика пародонтита и единственный способ поддержать результат лечения.
Сколько стоит вылечить пародонтит? Из чего складывается стоимость?
Цена на лечение пародонтита зависит от сложности заболевания, от того, будут ли проводиться хирургические манипуляции и в каком объеме.
При пародонтите не помогают народные средства в виде всевозможных настоев трав. Они могут принести временное облегчение и замаскировать проблему, но кардинально решить ее полосканиями рта нельзя. Ни лечение в домашних условиях, ни чудодейственная зубная паста из рекламы по телевизору не помогут избавиться от пародонтита. Полоскания и зубные пасты – лишь один из вспомогательных компонентов в комплексном лечении. Если у вас пародонтит или подозрение на него — обратитесь в стоматологию для своевременной диагностики, так как именно на ранних сроках заболевания врачи имеют массу возможностей вам помочь!