Чем лечить пеленочный дерматит у ребенка
ПЕЛЕНОЧНЫЙ ДЕРМАТИТ
Вопросы ухода за кожей ребенка первых лет жизни до настоящего времени остаются актуальными. Вследствие анатомо-физиологических особенностей детей (тонкого и чувствительного поверхностного слоя эпидермиса, хорошо развитой капиллярной сети, недостаточности
Вопросы ухода за кожей ребенка первых лет жизни до настоящего времени остаются актуальными. Вследствие анатомо-физиологических особенностей детей (тонкого и чувствительного поверхностного слоя эпидермиса, хорошо развитой капиллярной сети, недостаточности местного иммунитета), защитная функция кожи, предохраняющая от неблагоприятных внешних воздействий, у них значительно снижена. В то же время резорбционная и дыхательная функции кожи повышены.
Влияние различных повреждающих факторов, неправильное использование средств ухода: кремов, присыпок, мыла, а также подгузников — все это может приводить к нарушению нормального состояния кожи [1, 4].
Одним из наиболее распространенных изменений кожи является пеленочный дерматит, частота возникновения которого колеблется от 35 до 50% [3]. У девочек он наблюдается чаще. К пеленочному дерматиту больше предрасположены дети с повышенной чувствительностью к аллергенам, что объясняется развитием у них экссудативных явлений и диспепсии. Дети, находящиеся на естественном вскармливании, реже страдают пеленочным дерматитом, так как их кал имеет низкую ферментативную активность.
Первая попытка установить этиологический фактор пеленочного дерматита была сделана Zahorsky в 1915 г. Изучая истории болезни, он обратил внимание на частое сочетание двух факторов — «аммиачных пеленок» и пеленочного дерматита. Это позволило прийти к заключению, что аммиак может явиться причиной раздражения кожи. В начале 80-х гг. прошлого столетия был проведен ряд исследований, посвященных выявлению этиологии пеленочного дерматита. В настоящее время пеленочный дерматит определен как периодически проявляющийся патологический процесс, возникающий из-за воздействия на кожу ребенка механических (ткань пеленок), физических (влажность и температура), химических (аммиак, пищеварительные ферменты, соли желчных кислот), микробных факторов, оказывающих не только раздражающее, но и токсическое действие на высокочувствительную кожу ребенка.
Исследования показали, что пеленочный дерматит представляет собой комплексный циклический процесс, включающий три стадии [2].
Первая стадия — первоначально поврежденная кожа. Цикл развития пеленочного дерматита начинается с того момента, когда снижается защитная функция рогового слоя эпидермиса здоровой кожи. Это может произойти в силу ряда причин.
Эти факторы приводят к повреждению кожных покровов.
Вторая стадия — пеленочный дерматит. Перечисленные ниже факторы, действуя по отдельности и в сочетании друг с другом, вызывают пеленочный дерматит.
Третья стадия — выздоровление (нормализация состояния кожных покровов). Пройдя цикл своего развития, неосложненный пеленочный дерматит ликвидируется через два-три дня, при этом немаловажное значение имеет уход за больным.
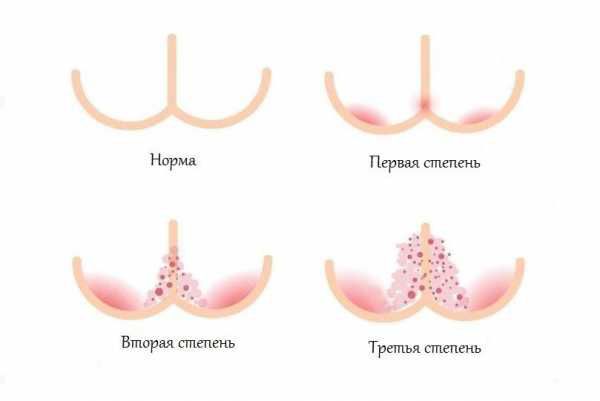
По степени тяжести различают 3 последовательно развивающиеся стадии пеленочного дерматита (критерии F. Germozo, 1984). Легкая степень проявляется покраснением, нерезко выраженной папулезной сыпью и шелушением эпидермиса в области гениталий, ягодиц, нижних отделов живота и поясницы. Средняя степень развивается, если воздействие раздражающих факторов не устранено. На коже возникают папулы, пустулы, эрозии, в кожных складках могут образовываться инфильтраты, возможно инфицирование бактериями и Candida albicans. При продолжительном течении заболевания (тяжелая степень) образуются обширные инфильтраты, папулы, пузырьки, мокнутие, глубокие эрозии, изъязвления. Увеличивается область поражения.
Основной целью ухода за кожей ребенка раннего возраста является предотвращение раздражения и повреждения эпидермиса. Это достигается путем очищения кожи, защиты ее от неблагоприятных воздействий, в частности контакта с выделениями.
Нежная и чувствительная кожа ребенка требует мягкого, но регулярного и тщательного очищения, особенно в области анального отверстия и гениталий. Для этого используют щадящие моющие средства. Кожа имеет более низкий порог раздражимости, поэтому эти средства не следует применять избыточно. Считается, что мыло может раздражать кожу из-за щелочных компонентов, а синтетические моющие средства (пены для ванн, шампуни) — вследствие производимого ими обезжиривающего эффекта. Купать ребенка с применением моющих средств нужно не чаще 2–3 раз в неделю, тогда как подмывать следует регулярно, а после дефекации — обязательно. Сушат кожу с помощью полотенец или пеленок из мягкой хлопчатобумажной ткани промокающими движениями.
Помимо очищения кожу необходимо припудривать или смазывать кремами, маслами. Умеренное припудривание кожи защищает ее от натирания подгузником, в то время как избыточное припудривание, особенно после купания, если кожу не вытерли насухо, приводит к образованию корки и крошек. Некоторые дети плохо переносят втирание в кожу смягчающих средств, поскольку эта манипуляция может сопровождаться задержкой потоотделения и мацерацией. Избыточное применение масел затрудняет дыхательную функцию кожи. Таким образом, косметические средства ухода за кожей надо подбирать индивидуально для каждого ребенка, используя продукцию отечественных и зарубежных производителей (шампунь «Без слез», увлажняющее масло, детское косметическое молочко, туалетное мыло, детская присыпка и др.).
Для предотвращения контакта кожи с выделениями (мочой и калом) целесообразно использовать современные одноразовые подгузники, внутренний целлюлозный слой которых содержит гелеобразующий материал, обладающий высокой влагопоглощающей способностью.
При появлении первых клинических симптомов пеленочного дерматита рекомендуется отказаться от применения матерчатых подгузников, клеенок и перейти на одноразовые подгузники, которые следует обязательно менять через каждые 3-4 ч, даже ночью. Преимущество этих подгузников состоит в том, что моча впитывается и удерживается во внутреннем слое, и кожа ребенка не соприкасается с влагой. Кроме того, кал не смешивается с мочой; каловые массы удерживаются подгузником. При этом устраняется один из основных патогенетических механизмов развития пеленочного дерматита. Помимо этого, ребенка надо одевать не слишком тепло, не следует также использовать плотно прилегающую одежду.
При пеленочном дерматите для обработки пораженных участков кожи рекомендуется применение кремов и мазей. Мазь «Деситин», содержащая окись цинка, оказывает стягивающее действие, в результате чего уменьшается поступление слизи и других секретов на пораженные участки кожи. Кроме того, создается защитный барьер для действия раздражающих факторов.
Компоненты крема «Драполен» — бензалкония хлорид и цитримид — оказывают местное антисептическое и дезинфицирующее действие. Входящие в состав крема белый мягкий парафин, безводный ланолин и цетиловый спирт обладают смягчающим, защитным и гидратирующим эффектом.
Мази «д-Пантенол» и «Бепантен», содержащие дексапантенол, стимулируют эпителизацию кожи, а кроме того, обладают противовоспалительным действием.
Используемый препарат следует ежедневно наносить тонким слоем на пораженные участки кожи ребенка во время пеленания до исчезновения симптомов пеленочного дерматита.
Исследования, проведенные в клинике детских болезней ММА им. И. М. Сеченова, показали, что крем «Драполен» целесообразно использовать для лечения легких форм пеленочного дерматита, а также с целью профилактики его развития. Мазь «д-Пантенол» эффективна при лечении пеленочного дерматита легкой и средней степени тяжести.
Лечение инфекции, вызванной Candida albicans, проводят путем устранения кандидоза полости рта и кишечника (используется дифлюкан 1 раз в сутки из расчета 2–5 мг/кг в течение 5–7 дней). Местно применяются кремы или присыпки с противогрибковыми препаратами (миконазол, клотримазол, кетоконазол, батрафен). При наличии зуда используются антигистаминные средства.
Литература
Н. А. Геппе, доктор медицинских наук, профессор
Н. А. Белоусова, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
Пеленочный дерматит: профилактика, лечение, экстрадермальные аспекты
Пеленочный дерматит (ПД) описан свыше 120 лет назад.
Пеленочный дерматит (ПД) описан свыше 120 лет назад. Он представляет собой раздражение кожных покровов ягодичной области и/или внутренней поверхности бедер у детей грудного — раннего возраста, вызванное физическими, химическими и микробными факторами окружения. ПД — частая патология у детей первых месяцев и лет жизни, что объясняется особенностями кожи младенцев (см. ниже), а также дефектами в уходе за ними [1].
Если причастность нервной системы к причинам возникновения и клиническим проявлениям нейродермита не вызывает сомнений, то ПД, в свою очередь, оказывает негативное влияние на состояние нервной и психической сферы ребенка, что хорошо известно педиатрам и детским неврологам [2]. Так, раздражение и зуд кожи приводят к функциональным нарушениям со стороны нервной системы, а также сосудистой регуляции у детей с ПД.
Особенности кожных покровов детей грудного и раннего возраста. Позволим себе кратко обобщить их: 1) относительная незрелость кожных покровов (тонкость и ранимость эпидермиса, слабо развитый соединительный компонент дермы, нежность и хрупкость базальной мембраны и т. д.); 2) малое содержание влаги (воды); 3) склонность к легкой травматизации кожных покровов; 4) несовершенство терморегуляторной и иммунной функции кожи [2]. Совокупность перечисленных особенностей предрасполагает детей к развитию ПД.
Что известно о пеленочном дерматите? ПД возникает под воздействием экзогенных и эндогенных ирритантов, среди которых выделяют физические (повышенная температура, трение и влажность пеленок и подгузников), химические (раздражение кожи мочой, потом, пищеварительными ферментами и солями желчных кислот, повышение рН кожи при контакте с каловыми массами и т. д.) и микробные (инфицирование патогенной и условно-патогенной микрофлорой, грибами и т. д.) [1].
Распространенность ПД в грудном возрасте достигает 50%. Есть сведения, что он чаще встречается у девочек и преобладает среди младенцев второго полугодия жизни (6–12 месяцев).
Выраженность ПД варьирует от легкого локального раздражения до обширного и глубокого инфицирования кожных покровов. Хотя ПД не принято относить к числу зудящих дерматозов, зуд при нем может быть достаточно выраженным и приводить к беспокойству, повышенной раздражительности ребенка, а также к негативным эмоциям и нарушениям сна.
Некоторые зарубежные исследователи в области детской дерматологии предлагают в течении ПД выделять 3 стадии: 1) нарушение защитной функции рогового слоя эпидермиса; 2) утрата кожей барьерной функции (по защите от инфекционных патогенов); 3) нормализация состояния кожных покровов [3].
Основным осложнением ПД является инфицирование кожных покровов. Кожные изменения при ПД не имеют специфических (морфологических) особенностей.
Подгузники и барьерный крем. В уходе за участками кожных покровов, подверженных ПД, совершенно незаменимы 2 средства: подгузники и так называемый «барьерный» (защитный) крем. Последний рекомендуется наносить на кожу «зоны трусиков» не реже, чем менять подгузники (одноразовые или обычные) [2].
Уже в периоде новорожденности следует осуществлять смену подгузников от 8 раз в день и более, каждый раз оставляя на соприкасающихся с влагой и внешними раздражителями кожных покровах тонкий слой барьерного крема (обычный детский крем для ухода, как и детские лосьон и масло, для этого не подходит).
Подгузники: одноразовые и традиционные. Для ухода за детьми первых лет жизни пригодны любые подгузники, но современные трехслойные одноразовые подгузники имеют ряд преимуществ (растягивающиеся боковинки и т. д.). Если ранее при использовании одноразовых подгузников нередко рекомендовалось обеспечивать несколько отверстий в наружном пластиковом слое изделий (для дополнительного поступления воздуха), то в настоящее время такой необходимости нет («дышащие» подгузники).
Различия в строении половых органов девочек и мальчиков обусловливают ряд особенностей применения подгузников в уходе за детьми первых лет жизни. В частности, при мочеиспускании у девочек основная часть этой физиологической жидкости попадает в центральную часть (а в положении лежа — также в заднюю), а у мальчиков — в переднюю часть изделия. Поэтому при использовании традиционных матерчатых подгузников для младенцев мужского пола принято формировать дополнительную складку в передней части подгузника, что требует определенного навыка со стороны лиц, обеспечивающих уход.
Использование одноразовых подгузников позволяет осуществлять дифференцированный подход по признаку пола (создание более толстого впитывающего слоя в различных местах для девочек и мальчиков). В России представлены одноразовые трусы-подгузники, разработанные с учетом анатомо-физиологических особенностей мочеполовых органов и возраста детей (> 8 мес) различного пола; в них предусмотрен дополнительный впитывающий слой, расположенный спереди (для мальчиков) или в середине изделия (для девочек). Подчеркнем, что во втором случае риск ПД у детей особенно возрастает.
Новейшей разработкой для защиты кожи детей являются самые сухие и мягкие одноразовые подгузники Pampers® Premium Care, при создании которых применена усовершенствованная технология удаления влаги и каловых масс. Верхний уникальный гидрофобный слой изделия снабжен крупными порами, располагающимися по принципу пчелиных сот; второй слой (волокна специально обработанной целлюлозы и супервпитывающий слой) эффективно удаляет и связывает физиологические жидкости; подгузники содержат слой лосьона на основе Aloe barbadensis и обладают уникальной скоростью абсорбции влаги. Учтены и особенности тактильной чувствительности младенцев, у которых Baddeley S. (2008) называет кожу «самым большим и развитым сенсорным органом» [4]. Мягкость подгузников Pampers® Premium Care и уровень тактильной стимуляции участков кожных покровов, контактирующих с внутренней и наружной поверхностью изделий, способствует улучшению микроциркуляции и эмоционального развития детей.
Преимущества одноразовых подгузников перед традиционными очевидны, что неоднократно было доказано результатами соответствующих исследований, проведенных за рубежом и в России.
Профилактика ПД. Основой профилактики ПД является регулярный и адекватный уход за кожей ребенка. Существует ряд несложных мероприятий, которые следует рекомендовать во избежание развития у младенца ПД. Они резюмированы ниже:
Пеленочный дерматит
Пеленочный дерматит — локальное воспаление кожи ребенка первого года жизни, вызванное неблагоприятным влиянием химических, физических, механических или микробных факторов, действующих на кожу под пеленками или подгузниками. Воспалительные изменения характеризуются отечностью и покраснением кожи, повышением местной температуры. В более тяжелых случаях в пораженной области может появиться сыпь, мокнутие, трещины, эрозии. Лечение и профилактика пеленочного дерматита состоит в правильном уходе за кожей ребенка, использовании качественных памперсов и средств ухода, предназначенных специально для детей.
МКБ-10
Общие сведения
Наблюдения, которые проводит детская дерматология, говорят о том, что пеленочный дерматит является одной из самых часто встречающихся дерматологических проблем у детей грудного возраста. По различным данным таким дерматитом страдает от 35% до 50% младенцев. Дети, получающие искусственное вскармливание, прошедшие курс антибиотикотерапии или имеющие склонность к аллергическим реакциям, более подвержены заболеванию.
Причины пеленочного дерматита
Возникновению пеленочного дерматита способствуют некоторые особенности кожи маленьких детей: она тонкая и нежная, хорошо впитывает находящиеся на ее поверхности вещества, при этом ее барьерная и защитная функции еще не совсем развиты.
Пеленочный дерматит может быть спровоцирован: трением кожи о подгузники, пеленки или одежду (механический фактор), воздействием каловых масс или мочи (химический фактор), перегреванием или повышенной влажностью кожи (физический фактор), проникновением в кожу болезнетворных бактерий или грибов (микробный фактор). Неправильное применение средств ухода за кожей (присыпок, кремов и мыла), некачественные подгузники, плохое выполаскивание пеленок также могут стать причиной пеленочного дерматита.
Симптомы пеленочного дерматита
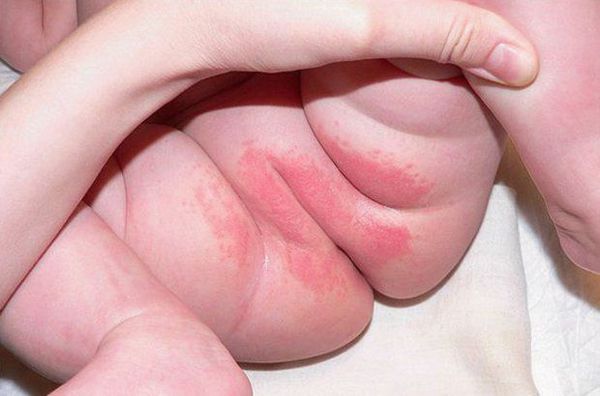
Наиболее подверженными пеленочному дерматиту являются паховые складки, кожа промежности, складка между ягодицами, подмышечные области, складки на шее и за ушами.
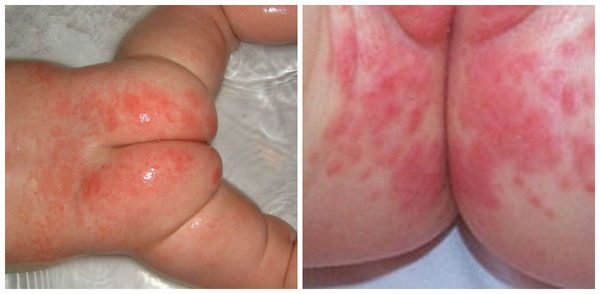
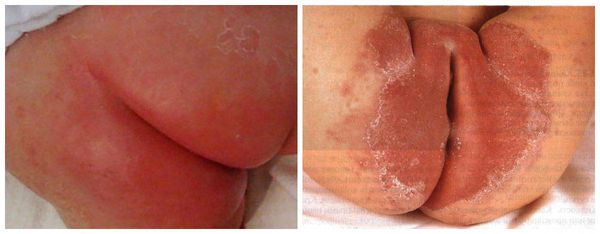
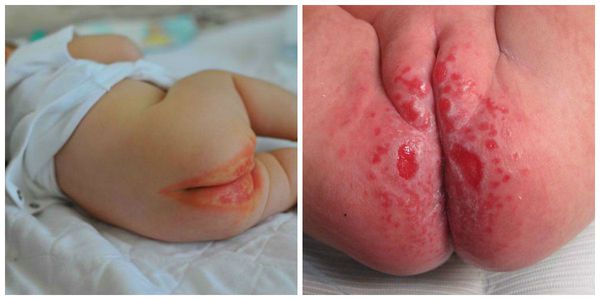
Проявления пеленочного дерматита зависят от его тяжести. Легкая степень пеленочного дерматита характеризуется покраснением и отечностью ограниченного участка кожного покрова. Место гиперемии является более теплым на ощупь, чем окружающая его здоровая кожа. Если лечение не начато вовремя, то развивается средняя степень дерматита: краснота усиливается, на коже возникают трещины, отдельные гнойничковые элементы, эрозии. Прикосновения к пораженной дерматитом области вызывают беспокойство или плач ребенка. При тяжелой степени пеленочного дерматита эрозии и трещины увеличиваются в размерах, появляется мокнутие, может произойти отслойка пораженного эпидермиса с образованием язв.
Общее состояние ребенка при пеленочном дерматите нарушено из-за жжения и зуда в пораженной области. Малыш беспокоен, часто плачет, плохо спит, возможно снижение аппетита. При отсутствии надлежащего ухода и лечения течение пеленочного дерматита может осложниться присоединением грибковой или бактериальной инфекции.
Лечение пеленочного дерматита
Появление симптомов пеленочного дерматита однозначно являются поводом для консультации дерматолога или педиатра. Врач проведет осмотр, путем опроса родителей постарается выяснить причину возникшей проблемы, даст рекомендации по уходу и назначит наиболее подходящее ребенку лечение.
Лечение пеленочного дерматита, как и его профилактика, начинается в первую очередь с правильного ухода за кожей младенца. Необходимо регулярно менять подгузники и пеленки, подмывать ребенка после каждой дефекации, почаще устраивать воздушные ванны, каждый день купать, после мытья высушивать кожу, осторожно и тщательно промакивая ее мягким полотенцем. Для детей с пеленочным дерматитом хорошо подходят ванны с отваром ромашки, обладающие противовоспалительным эффектом.
В лечении пеленочного дерматита применяют смазывание пораженных участков раствором фурацилина, фукарцина, риванола. Используют мази на основе цинка и декспантенола. Присоединение инфекции требует применения местных антисептиков, антибактериальных мазей или противогрибковых средств. Пеленочный дерматит с нетяжелым и неосложенным течением легко поддается лечению и обычно проходит через несколько дней. Запущенные и тяжелые формы дерматита требуют более длительной терапии, но также успешно излечиваются в амбулаторных условиях.
Профилактика пеленочного дерматита
Предупредить появление пеленочного дерматита сможет элементарное соблюдение правил ухода за грудничком. Кожа ребенка должна быть чистой, не слишком влажной и не слишком сухой. Для предупреждения влажности кожи применяют специальные детские присыпки. При излишней сухости кожи ее обрабатывают маслом или детским кремом. Также важен адекватный тепловой режим, чтобы кожа ребенка не пересыхала и не увлажнялась от перегрева.
Необходимо тщательно полоскать пеленки и одежду грудничка для предупреждения воздействия на его кожу химических веществ стирального средства. Важно использовать «дышащие» памперсы и осуществлять уход за кожей ребенка только качественными детскими средствами. Чтобы исключить трение или сдавливание кожи, следует использовать памперсы нужного размера (не слишком большие и не слишком маленькие), одежду и пеленки из мягкой хлопчатобумажной ткани.
К профилактике инфицирования кожи ребенка относится регулярное подмывание и купание младенца, проглаживание его пеленок и одежды, тщательное мытье рук перед любым контактом с кожей малыша.
Пеленочный дерматит
Чаще всего пеленочный дерматит бывает у деток 9-12 месяцев.
Каждый третий малыш в младенческом возрасте переносит пеленочный дерматит. Это связано с особенностями кожи ребенка.
Кожа младенцев, детей в раннем возрасте и взрослых имеет разное строение, возможности проникновения различных веществ, барьерные функции трансдермальной потери воды, естественного фактора увлажнения и водного профиля кожи.
Пеленочный дерматит у грудничка
Кожа малыша с первого года жизни продолжает формироваться. Эпидермис еще более тонкий, чем у взрослых, клеточки внешнего защитного рогового слоя эпидермиса мельче по размеру, и их меньше по количеству. Неправильный уход и более низкая способность кожи младенца к защите приводят к формированию пеленочного дерматита.
Особенность кожи младенцев:
Факторы, влияющие на развитие пеленочного дерматита:
При ношении подгузника происходит:
Признаки пеленочного дерматита
Покраснение кожи в области подгузника – первый признак пеленочного дерматита. При легком пеленочном дерматите на коже может быть небольшое количество розоватых высыпаний. Складки кожи обычного цвета.
При утяжелении процесса увеличивается поверхность поражения кожи и количество высыпаний, усиливается краснота, появляется отечность.
Если на данном этапе не будет оказана помощь, то на месте высыпаний появятся эрозии, мокнутие кожи. Покраснение и высыпания перейдут на другие, здоровые участки кожи.
Существуют разные виды пеленочного дерматита. Они отличаются по проявленным симптомам.
Бактериальный пеленочный дерматит – это инфекция, которая вызывает красную мелкую сыпь и образует мокроватую пленку.
Кандидозный пеленочный дерматит характеризуется появлением ярко-красных, мокнущих или сухих шелушащихся пятен на коже, чаще возникает на попе, так как вызван фекальными бактериями.
Грибковый пеленочный дерматит по симптомам напоминает бактериальный, но окончательный диагноз ставится, через несколько дней после начала лечения пеленочного дерматита и оно не дало нужного результата.
Краевой пеленочный дерматит у детей возникает от памперсов неправильного размера, резинки от подгузника впиваются в кожу, натирают и травмируют кожу.
Интертриго локализируются в паху и ягодицах. Причиной появления интертриго является высокая влажность, появляются потертости, трещины, пролежни.
Импетиго спровоцировано золотистым стафилококком. В результате импетиго на зонах поражения (в паху, на кожных складках), появляются желтые пузырьки, которые через несколько дней покрываются сухой коркой.
Диагностика
При диагностике пеленочного дерматита, врач проводит анамнез болезни, осматривает пациента, если пациент ребенок, опрашивает ребенка.
Пеленочный дерматит развивается обычно не раньше третьей недели жизни и не позже двух лет. Врач должен уточнить
Нужно знать тип подгузников, как часто их меняют, мероприятия по гигиене.
Профилактика
Для профилактики пеленочного дерматита, дерматологи советуют чаще менять подгузники, так как температура тела, слишком долгий контакт попы с мочей и нахождение во влажной среде, создают благоприятную почву для размножения бактерий. Оптимальное время смены подгузника каждые 3-4 часа. Лучше не экономить на памперсах и выбирать более качественные и мягкие модели.
Для снижения риска развития пеленочного дерматита у ребенка, необходимо с самого начала правильно организовать гигиену новорожденного.
После купания (подмывания) вытирайте кожу насухо. Берегите ребенка от перегрева, для этого его нужно одевать в соответствии с погодой и иногда устраивать воздушные ванны, оставляя ребенка на 10-15 минут без одежды. Ответственно подходите к выбору средств для ухода за кожей (кремы, присыпки, влажные салфетки), так как они могут спровоцировать дерматит.
Последствия
Осложнения после пеленочного дерматита, возникнут при отсутствии мер профилактики и правильного ухода. Так как пеленочный дерматит вызывает повреждение кожного покрова, то организм становиться легкой мишенью для присоединения вторичной грибковой или другой инфекции, из-за которых могут возникать абсцессы и инфильтраты. Эти осложнения очень болезненны для ребенка, это проявляется в частом беспричинном плаче, отсутствии аппетита, нарушении сна, повышении температуры тела.
Пеленочный дерматит. Лечение
Простые правила ухода за кожей ребенка помогут избежать пеленочного дерматита и улучшить состояние кожи при его проявлениях:
Родители должны мыть руки перед процедурой ухода за кожей ребенка и после нее!
Пеленочный дерматит.
Лечение: мази и кремы
Если улучшения качества ухода недостаточно, педиатром и дерматологом могут быть назначены местные гормональные и противогрибковые препараты в сочетании с эмолентами.
В детском возрасте рекомендуются специальные гормональные средства с низкой степенью адсорбции. Кремы и мази не должны нарушать воздухообмен. Присыпки с тальком не используются, так как могут пересушить кожу и имеют грубую текстуру.
Эмоленты при пеленочном дерматите
Эмоленты – это косметические ингредиенты, которые помогают поддерживать кожу мягкой, гладкой и нежной. Действие эмолентов основано на их способности оставаться на поверхности кожи или в роговом слое, устранять сухость, шелушение и улучшать внешний вид кожи.
При пеленочном дерматите это особенно важно, так как повреждение чувствительной кожи ребенка вызывает основные проявления пеленочного дерматита.
Негормональные кремы, восстанавливающие внешний роговой слой эпидермиса, – эмоленты, корнеопротекторы – важная часть лечения и ухода при дерматите. Их наносят местно или на всю поверхность кожи в зависимости от подхода к лечению. Действуют такие средства примерно 24 часа.
Корнеотерапия (производное от «корнео» – корнеальный, или роговой, слой эпидермиса) направлена на восстановление рогового слоя эпидермиса и его защитных функций, что позволяет улучшить состояние кожи в целом.
Работы основоположника корнеотерапии Альберта Клигмана позволили создать специальные средства – эмоленты.
Что такое пеленочный дерматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
Пелёночный дерматит чаще возникает у детей, обычно он начинается в возрасте 3-12 недель жизни, а пик встречаемости отмечается в возрасте 9-12 месяцев. Однако заболевание может возникнуть и у взрослых, так как некоторым пациентам требуется длительное ношение подгузников (например при недержании кала и/или мочи). Встречаемость пелёночного дерматита не зависит от пола и расы.
Провоцирующие факторы возникновения пелёночного дерматита:
Симптомы пеленочного дерматита
Простой пелёночный дерматит
Проявляется эритемой, т. е. покраснением кожи, при дальнейшем развитии воспалительного процесса может появиться мацерация (пропитывание тканей кожи жидкостью и их набухание) и даже эрозивные поверхности. Наибольшее раздражение возникает в местах, где подгузник плотно контактирует с кожей, особенно с выступающими поверхностями (ягодицы, нижняя часть живота, мошонка или большие половые губы, поверхность бёдер). Складки кожи остаются чистыми.
Пелёночный дерматит, осложнённый грибковой инфекцией (Candida)
Патогенез пеленочного дерматита
Детская кожа сильно отличается от кожи взрослого. Она очень чувствительна и ранима, бедна липидами и естественным увлажняющим защитным фактором. Липиды являются связующим раствором между клетками, благодаря которому образуется барьер, защищающий кожу от инфекций, ультрафиолета и потери влаги. Кроме этого, детская кожа обладает высокой проницаемостью и имеет повышенный показатель pH. Высокий уровень pH активирует пищеварительные ферменты (протеазы и липазы). Поэтому при появлении неблагоприятных факторов у детей очень быстро нарушается защитный барьер кожи и развивается воспаление.
Ирритантный контактный дерматит
Механизм развития этого типа дерматита можно представить следующим образом:
Кандидозный пелёночный дерматит
Грибы рода Candida — это дрожжевые микроорганизмы, обычные представители микробного сообщества нашего организма, которые обитают на слизистых желудочно-кишечного тракта, ротовой полости, во влагалище и на коже. Это самые частые микотические агенты, вызывающие поражение кожи и слизистых оболочек у человека.
В 90 % случаев кандидоз — это эндогенная (внутренняя) инфекция, вызываемая собственными грибками кандида. При появлении неблагоприятных факторов (приёме антибиотиков, иммунодефицитных состояниях и пр.) грибки начинают активно размножаться и синтезировать протеазы (пищеварительные ферменты) и гемолизины (токсины, разрушающие эритроциты). Протеазы и гемолизины повреждают клетки и вызывают клинические проявления кандидоза. В 10 % случаев заражение происходит от больного человека или здорового носителя контактно-бытовыми путями. Например, ребёнок может заразиться при родах, когда проходит через инфицированные родовые пути матери.
Классификация и стадии развития пеленочного дерматита
Степени тяжести пелёночного дерматита:
Выделяют различные клинические формы пелёночного дерматита.
Наиболее распространёнными являются первые две формы пелёночного дерматита. При должном уходе и лечении они обычно проходят в течение трёх дней.
Осложнения пеленочного дерматита
Пелёночный дерматит может быть осложнён суперинфекцией (присоединением другой инфекции), например грибковой (Candida) или бактериальной. В случае бактериальной инфекции развивается пиодермия. Это гнойное поражение кожи в виде пустул (гнойничков) и даже абсцессов и пузырей, которые лопаются и оставляют обширные эрозивные поверхности. Пиодермии очень опасны, так как могут распространяться не только на соседние участки, но и в глубину кожи с возможным развитием сепсиса ( опасного инфекционного заболевания, вызванного попаданием возбудителя в кровь ).
Диагностика пеленочного дерматита
Перед осмотром доктор расспрашивает о симптомах заболевания:
Далее врач осматривает пациента на наличие раздражений или повреждений в области подгузника или пелёнок.
При настойчивом, хроническом течении пелёночного дерматита необходимо исключить дефицит цинка, что может указывать на наличие редкого наследственного врождённого заболевания — акродерматита энтеропатического. Причиной данной патологии является нарушение обмена веществ, приводящее к серьёзному дефициту цинка. Проявляется дерматитом, облысением, диареей и отставанием в росте. Обычно проявляется в первые 4-10 недель жизни у младенцев, которых не кормят грудью, и в период отлучения от груди у детей на грудном вскармливании. Это связано с тем, что коровье молоко содержит больше цинк-связывающих веществ, которые препятствуют всасыванию цинка. Лечится это заболевание препаратами цинка пожизненно.
Дифференциальный диагноз включает контагиозное импетиго, кандидоз, себорейный дерматит, псориаз и другие кожные заболевания, которые локализуются в аногенитальной зоне и связаны с болезнетворными микроорганизмами.
Лечение пеленочного дерматита
Когда необходимо обратиться к врачу:
Для восстановления кожного барьера при простом ирритативном дерматите, по данным американских и европейских источников, используются следующие средства наружной терапии:
Следует избегать потенциально вредных местных методов лечения пелёночного дерматита. К ним относятся продукты с ассоциированным риском системной токсичности и/или метгемоглобинемии (повышения количества метгемоглобина), такие как:
Лечение кандидозного пелёночного дерматита по данным европейских исследований и рекомендаций:
В РФ для лечения пелёночного дерматита, осложнённого грибковой кандидозной инфекцией, местно используют следующие препараты:
Для лечения пелёночного дерматита, осложнённого бактериальной инфекцией (стафилококковой или стрептококковой) рекомендовано:
Системная противогрибковая терапия может потребоваться при рецидивирующей или распространённой кожной инфекции, вызванной грибом рода кандида или при кандидозе полости рта и желудочно-кишечного тракта. При этом используются пероральные суспензии нистатина или флуконазола. Возможное побочное действие указано в инструкции к препаратам.
Другие методы лечения включают растительные препараты: ромашка, алоэ вера, оливковое масло, масло примулы вечерней, масло календулы. База, доказывающая эффективность этой группы препаратов, недостаточна.
Прогноз. Профилактика
Для профилактики пелёночного дерматита используется комплекс мероприятий ABCDE (а ббревиатура от английских слов):
Barrier — барьер. Использование защитных кремов. Их нанесение необходимо при каждой смене подгузников. Чаще всего в их составе есть цинк, декспантенол, вазелин, ланолин. Эти кремы создают защитную плёнку, отделяющую кожу от раздражающего действия мочи и фекалий.
Чем лечить пеленочный дерматит у ребенка
И.Н.Захарова — доктор медицинских наук, профессор, заведующая кафедрой педиатрии ГБОУ ДПО РМАПО МЗ РФ, заслуженный врач РФ, главный педиатр ЦФО России, Москва
Пеленочный дерматит — это раздражение кожных покровов ягодичной области или внутренней поверхности бедер у детей грудного и раннего возраста, вызванное физическими, химическими и микробными факторами [3, 9, 11, 12]. По данным различных авторов, пеленочный дерматит развивается у детей в 30–70 % случаев [1, 5, 2, 8, 9]. Обычно он возникает у детей в возрасте от 3 до 12 месяцев, чаще у девочек [2, 4, 7]. Пеленочный дерматит значительно чаще встречается у детей, страдающих атопическим или себорейным дерматитом. Дети, находящиеся на грудном вскармливании, гораздо реже страдают пеленочным дерматитом по сравнению с детьми, получающими искусственные смеси, это объясняется более низкой ферментативной активностью кала при естественном вскармливании [6, 10, 12]. Пеленочный дерматит иногда развивается даже при хорошем уходе за кожей ребенка, например в случае диареи, перехода с жидкой пищи на твердую, прекращения кормления грудью.
Прежде чем перейти к рассмотрению причин пеленочного дерматита, необходимо еще раз обратить внимание на физиологические особенности детского организма. Кожный покров — это первый барьер на пути проникновения в организм бактерий и токсинов. Кожа также защищает тело ребенка от колебаний температур, механического воздействия и в разные периоды детства имеет морфологические и функциональные особенности, которые делают ее особенно уязвимой и ранимой при различных воздействиях внешней среды.
Трехслойная структура кожи свойственна не только взрослому, но и ребенку [1, 4, 11]. Первый (наружный слой) — эпидермис, в свою очередь, подразделяется на базальный, шиповидный, зернистый и роговой слои. Роговой слой состоит из 2–3 рядов ороговевших клеток, которые постоянно отторгаются и замещаются новыми. Известно, что процесс обновления кожи полностью занимает около 25–30 дней [2, 5, 8, 11]. Кожа новорожденного подвержена опасности потому, что наружный слой более рыхлый и клетки его очень легко слущиваются и повреждаются. Дерма — основа кожи — состоит из сосочковой и ретикулярной частей и слаборазвитой соединительной ткани. В этом слое находятся кровеносные, лимфатические сосуды, нервные окончания, волосяные сосочки, сальные и потовые железы. Кожа эластична за счет переплетения волокон коллагена и эластина, именно недостаточное развитие коллагеновых и эластичных волокон снижает естественную амортизационную способность кожи у детей[3, 5, 10]. У младенцев в 12 раз больше потовых желез, чем у взрослых [1, 9, 12]. Процесс потоотделения начинается сначала на лице (со 2–5-го дня жизни), затем на ладонях и остальных частях тела. Полностью потовые железы формируются только к 3 годам, что объясняется несовершенством иннервации кожных покровов новорожденных [11, 12]. Интересно, что и количество сальных желез в 4–8 раз больше, чем у взрослых, но к 2 годам их функция снижается и увеличивается только к подростковому периоду. От механических и термических повреждений кожу защищает подкожная клетчатка. Она сформирована из жировой ткани и коллагеновых волокон. Низкая активность местного иммунитета кожи ребенка приводит к ее легкой ранимости. Макрофагальная система эпидермиса и дермы, включающая клетки Лангерганса и гистиоциты [1, 3, 7, 12], обеспечивает антимикробные свойства. Но при этом бактерицидная активность нейтрофилов кожи у детей раннего возраста развита недостаточно [5, 9]. Незрелость клеточного и гуморального иммунитета у детей раннего возраста способствует повышенной чувствительности кожи к различным инфекционным агентам. После рождения ребенка начинается активная микробная колонизация его кожи, в основном стафилококковой флорой, которая является частью нормальной микрофлоры кожи ребенка. Повышенная влажность и пониженная кислотность кожи младенца могут способствовать избыточному росту на ее поверхности различных микроорганизмов, включая стафилококки [3, 4, 7].
Дыхательная функция кожи у детей происходит более активно, чем у взрослых. Газы легко диффундируют через стенку многочисленных кожных сосудов. Загрязнение кожи выключает ее из процесса. Рецепторы кожи младенца обеспечивают осязательную, терморегулирующую и болевую чувствительность. Под действием солнечных лучей в коже осуществляется синтез пигмента холекальциферола [4, 6, 11]. Чрезмерное загрязнение кожи ухудшает ее функции и приводит к раздражению чувствительных рецепторов, что становится причиной беспокойства ребенка.
Все эти особенности приводят к более частым механическим ее повреждениям, возможному инфекционному и аллергическому воспалению. Поэтому правильный уход за кожей ребенка — это уход для профилактики в первую очередь воспалительных заболеваний. Целостность и сохранность защитных функций кожных покровов имеют очень большое значение.
Итак, целью ухода за кожей детей раннего возраста является обеспечение нормального микробиоценоза и предотвращение раздражения и повреждения эпидермиса.
Для очищения кожи новорожденного и ребенка раннего возраста применяют воду и специальные сорта детского рН-нейтрального мыла, выбирают специальные моющие средства без щелочных компонентов.
При частом купании и применении косметических средств кожа детей становится сухой, в роговом слое появляются трещины, усиливаются реакции раздражения в виде покраснения, мелкого отрубевидного шелушения. У детей, предрасположенных к заболеваниям кожи, особенно таким, как себорейный и атопический дерматит, в таких случаях могут применяться водные масляные эмульсии, детское и косметическое молочко. Использование на одних и тех же участках тела присыпки и крема может привести к мацерации кожи. Для ванны рекомендуются масла, защищающие кожу от обезвоживания и обезжиривания. Очищающий, обезжиривающий, но вместе с тем гидратирующий эффект дает детское мыло с липидными добавками. Для мытья волос используют специальный детский шампунь, не раздражающий слизистую оболочку глаз. Постоянный уход необходим за областью промежности ребенка, так как она находится в постоянном контакте с влагой и метаболитами, выделяемыми с мочой. Для профилактики пеленочного дерматита, инфекции, мацерации кожи под воздействием фекалий и мочи после тщательного очищения кожу необходимо припудрить и смазать мазью, которая в своем составе содержит 5%-й декспантенол, способствующий регенерации тканей. Следует всегда иметь в виду, что часть детей плохо переносят любые косметические средства.
Запрещено применять для обработки кожи здорового ребенка грудного возраста косметические средства с антибиотиками. Это может привести к изменению микробиоценоза кожных покровов, развитию грибковой инфекции.
Чем лечить пеленочный дерматит у ребенка
И.Н.Захарова — доктор медицинских наук, профессор, заведующая кафедрой педиатрии ГБОУ ДПО РМАПО МЗ РФ, заслуженный врач РФ, главный педиатр ЦФО России, Москва
Пеленочный дерматит — это раздражение кожных покровов ягодичной области или внутренней поверхности бедер у детей грудного и раннего возраста, вызванное физическими, химическими и микробными факторами [3, 9, 11, 12]. По данным различных авторов, пеленочный дерматит развивается у детей в 30–70 % случаев [1, 5, 2, 8, 9]. Обычно он возникает у детей в возрасте от 3 до 12 месяцев, чаще у девочек [2, 4, 7]. Пеленочный дерматит значительно чаще встречается у детей, страдающих атопическим или себорейным дерматитом. Дети, находящиеся на грудном вскармливании, гораздо реже страдают пеленочным дерматитом по сравнению с детьми, получающими искусственные смеси, это объясняется более низкой ферментативной активностью кала при естественном вскармливании [6, 10, 12]. Пеленочный дерматит иногда развивается даже при хорошем уходе за кожей ребенка, например в случае диареи, перехода с жидкой пищи на твердую, прекращения кормления грудью.
Прежде чем перейти к рассмотрению причин пеленочного дерматита, необходимо еще раз обратить внимание на физиологические особенности детского организма. Кожный покров — это первый барьер на пути проникновения в организм бактерий и токсинов. Кожа также защищает тело ребенка от колебаний температур, механического воздействия и в разные периоды детства имеет морфологические и функциональные особенности, которые делают ее особенно уязвимой и ранимой при различных воздействиях внешней среды.
Трехслойная структура кожи свойственна не только взрослому, но и ребенку [1, 4, 11]. Первый (наружный слой) — эпидермис, в свою очередь, подразделяется на базальный, шиповидный, зернистый и роговой слои. Роговой слой состоит из 2–3 рядов ороговевших клеток, которые постоянно отторгаются и замещаются новыми. Известно, что процесс обновления кожи полностью занимает около 25–30 дней [2, 5, 8, 11]. Кожа новорожденного подвержена опасности потому, что наружный слой более рыхлый и клетки его очень легко слущиваются и повреждаются. Дерма — основа кожи — состоит из сосочковой и ретикулярной частей и слаборазвитой соединительной ткани. В этом слое находятся кровеносные, лимфатические сосуды, нервные окончания, волосяные сосочки, сальные и потовые железы. Кожа эластична за счет переплетения волокон коллагена и эластина, именно недостаточное развитие коллагеновых и эластичных волокон снижает естественную амортизационную способность кожи у детей[3, 5, 10]. У младенцев в 12 раз больше потовых желез, чем у взрослых [1, 9, 12]. Процесс потоотделения начинается сначала на лице (со 2–5-го дня жизни), затем на ладонях и остальных частях тела. Полностью потовые железы формируются только к 3 годам, что объясняется несовершенством иннервации кожных покровов новорожденных [11, 12]. Интересно, что и количество сальных желез в 4–8 раз больше, чем у взрослых, но к 2 годам их функция снижается и увеличивается только к подростковому периоду. От механических и термических повреждений кожу защищает подкожная клетчатка. Она сформирована из жировой ткани и коллагеновых волокон. Низкая активность местного иммунитета кожи ребенка приводит к ее легкой ранимости. Макрофагальная система эпидермиса и дермы, включающая клетки Лангерганса и гистиоциты [1, 3, 7, 12], обеспечивает антимикробные свойства. Но при этом бактерицидная активность нейтрофилов кожи у детей раннего возраста развита недостаточно [5, 9]. Незрелость клеточного и гуморального иммунитета у детей раннего возраста способствует повышенной чувствительности кожи к различным инфекционным агентам. После рождения ребенка начинается активная микробная колонизация его кожи, в основном стафилококковой флорой, которая является частью нормальной микрофлоры кожи ребенка. Повышенная влажность и пониженная кислотность кожи младенца могут способствовать избыточному росту на ее поверхности различных микроорганизмов, включая стафилококки [3, 4, 7].
Дыхательная функция кожи у детей происходит более активно, чем у взрослых. Газы легко диффундируют через стенку многочисленных кожных сосудов. Загрязнение кожи выключает ее из процесса. Рецепторы кожи младенца обеспечивают осязательную, терморегулирующую и болевую чувствительность. Под действием солнечных лучей в коже осуществляется синтез пигмента холекальциферола [4, 6, 11]. Чрезмерное загрязнение кожи ухудшает ее функции и приводит к раздражению чувствительных рецепторов, что становится причиной беспокойства ребенка.
Все эти особенности приводят к более частым механическим ее повреждениям, возможному инфекционному и аллергическому воспалению. Поэтому правильный уход за кожей ребенка — это уход для профилактики в первую очередь воспалительных заболеваний. Целостность и сохранность защитных функций кожных покровов имеют очень большое значение.
Итак, целью ухода за кожей детей раннего возраста является обеспечение нормального микробиоценоза и предотвращение раздражения и повреждения эпидермиса.
Для очищения кожи новорожденного и ребенка раннего возраста применяют воду и специальные сорта детского рН-нейтрального мыла, выбирают специальные моющие средства без щелочных компонентов.
При частом купании и применении косметических средств кожа детей становится сухой, в роговом слое появляются трещины, усиливаются реакции раздражения в виде покраснения, мелкого отрубевидного шелушения. У детей, предрасположенных к заболеваниям кожи, особенно таким, как себорейный и атопический дерматит, в таких случаях могут применяться водные масляные эмульсии, детское и косметическое молочко. Использование на одних и тех же участках тела присыпки и крема может привести к мацерации кожи. Для ванны рекомендуются масла, защищающие кожу от обезвоживания и обезжиривания. Очищающий, обезжиривающий, но вместе с тем гидратирующий эффект дает детское мыло с липидными добавками. Для мытья волос используют специальный детский шампунь, не раздражающий слизистую оболочку глаз. Постоянный уход необходим за областью промежности ребенка, так как она находится в постоянном контакте с влагой и метаболитами, выделяемыми с мочой. Для профилактики пеленочного дерматита, инфекции, мацерации кожи под воздействием фекалий и мочи после тщательного очищения кожу необходимо припудрить и смазать мазью, которая в своем составе содержит 5%-й декспантенол, способствующий регенерации тканей. Следует всегда иметь в виду, что часть детей плохо переносят любые косметические средства.
Запрещено применять для обработки кожи здорового ребенка грудного возраста косметические средства с антибиотиками. Это может привести к изменению микробиоценоза кожных покровов, развитию грибковой инфекции.
Пеленочный дерматит у детей
Содержание статьи
Симптомы этого заболевания кожи – периодическое воспаление на внутренней стороне бедер и ягодицах малыша. Возникает оно по ряду причин:
В современном мире крайне не рекомендуется использовать пеленки и марлевые ткани для пеленания младенца – они провоцируют кожное раздражение из-за грубой фактуры и крайне низкой впитываемости. Если к воспалению присоединяется грибковая инфекция, то течение дерматита усугубляется. При этом пеленочному дерматиту более подвержены малыши, страдающие от аллергии, иммунодефицита, неоформленного стула и др.
Как выглядит заболевание у новорожденных?
В начале заболевания у грудничка возникают участки покраснения и потертости кожи в зоне паха и половых органов. Это так называемая опрелость, которая без лечения прогрессирует и распространяется. Большие красные пятна сливаются в обширные зоны раздражения, появляются кожные пузырьки, корочки, шелушение, мелкие эрозии. На запущенной стадии формируются пузырьки с мутной жидкостью внутри них. Это говорит о том, что присоединился грибок или стафилококк. Источник:
Г.С. Коваль
Профилактика и лечение пеленочного дерматита
// Вопросы современной педиатрии, 2004, т.3, №5, с.60-64
Кроме этого, есть подвиды дерматита. Когда ребенок постоянно срыгивает, в кожные складки его шеи попадает содержимое желудка, и появляется раздражение. Также иногда процесс изолирован паховыми складками, анальным отверстием, половыми органами.
Чтобы выявить вид и стадию воспаления, нужна консультация педиатра. По внешним признакам врач определит, почему появилось заболевание и чем лечить ребенка. Если процесс развивается и не поддается лечению, нужна более детальная диагностика. Она заключается во взятии мазка из области поражения для определения микрофлоры.
Как вылечить?
Важно! Родители должны уделять максимум внимания профилактике и принимать меры при первых же признаках, чтобы не допустить распространения воспаления.
Пеленочный дерматит возникает на разных частях тела, в зависимости от того фактора, который его спровоцировал. Различается также и выраженность симптоматики.
Кожа ребенка в зоне ношения подгузника должна всегда быть чистой и сухой. Чтобы не допустить повышения влажности, нужно часто менять подгузник и использовать современные изделия, которые имеют специальный гель во впитывающем слое и мягкий целлюлозный материал, контактирующий с кожей. Они не только быстро впитывают мочу, но и удерживают ее внутри, предотвращая губительный контакт кожи с влагой. Подгузник должен подбираться строго по размеру и хорошо фиксироваться застежками. Кроме этого, рекомендуется одевать ребенка по погоде, не допускать перегрева, не надевать на него обтягивающую одежду и вещи из синтетических материалов. Источник:
Д.Ш. Мачарадзе, д.м.н., профессор
Особенности дифференциальной диагностики и лечения у детей
// Медицинский совет, 2012, №2, с.77-82
Если болезнь замечена на самой ранней стадии развития, то для ее устранения достаточно простых действий:
Некоторые формы заболевания требуют применения местных стероидов, противовирусных, антибактериальных средств. Родители должны обязательно обратиться к дерматологу для назначения правильного лечения.
Источники: