Чем лечить синегнойку на ногтях
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
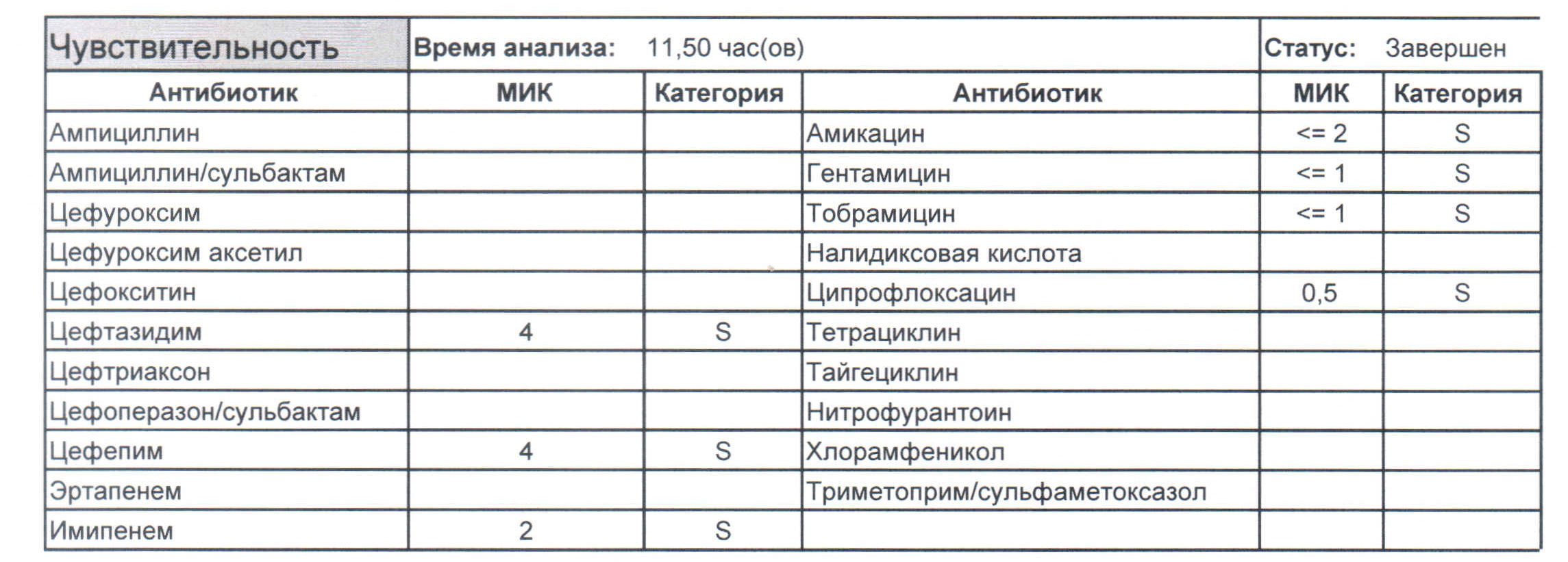
Опыт лечения псевдомонадно-протейной онихии кистей и стоп раствором Диоксидина
Поражение аппарата ногтя и ногтевой пластинки синегнойной палочкой (Pseudomonas aeruginosa) часто встречается в практике микологов, дерматологов, а также является не редким осложнением различных косметологических манипуляций при обработке ногтевых пластинок. Первое описание этих поражений относится к середине ХХ века, а в России такие описания первыми представили А.М. Ариевич, З.Г. Степанищева, В.Ю. Бормотов (1974).
Считается, что женщины несколько более подвержены заражению ногтей синегной-ной палочкой. На самом деле, по-видимому, это связано с более частой травматизацией ног-тевой пластики при ее обработке плохо простерилизованными инструментами. Основной возрастной контингент составляет 30-60 лет.
Поражения ногтя, вызываемые Proteus vulgaris, редко бывают изолированными. Чаще наблюдаются сочетанные поражения ногтевых пластинок синегнойной палочкой и протеем.
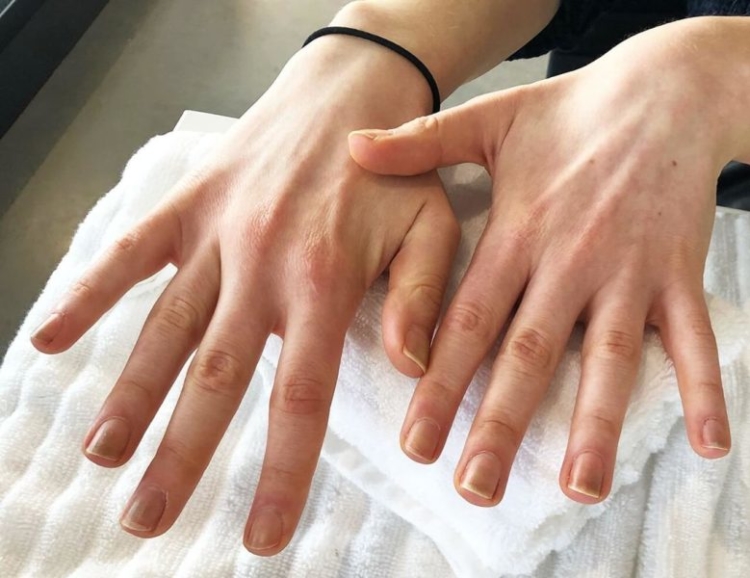
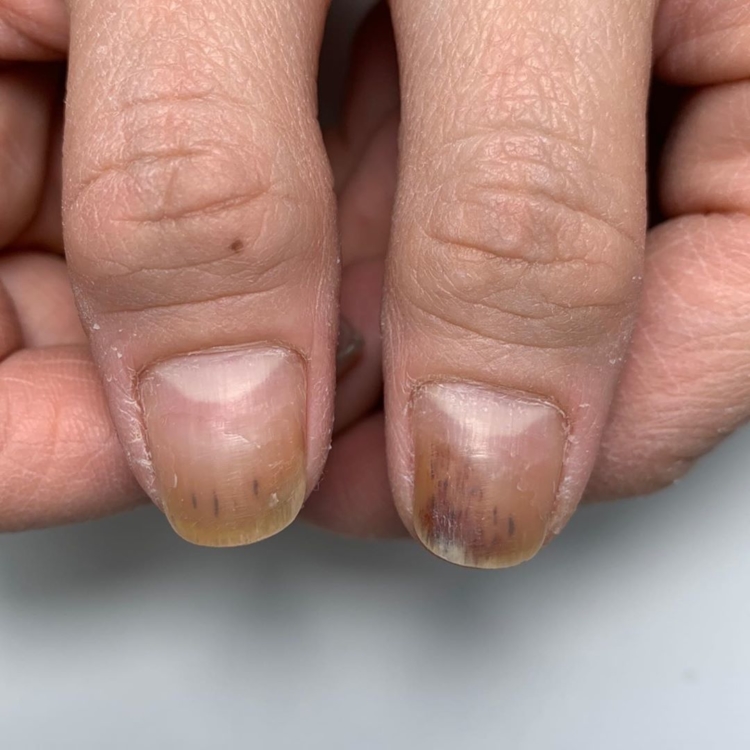
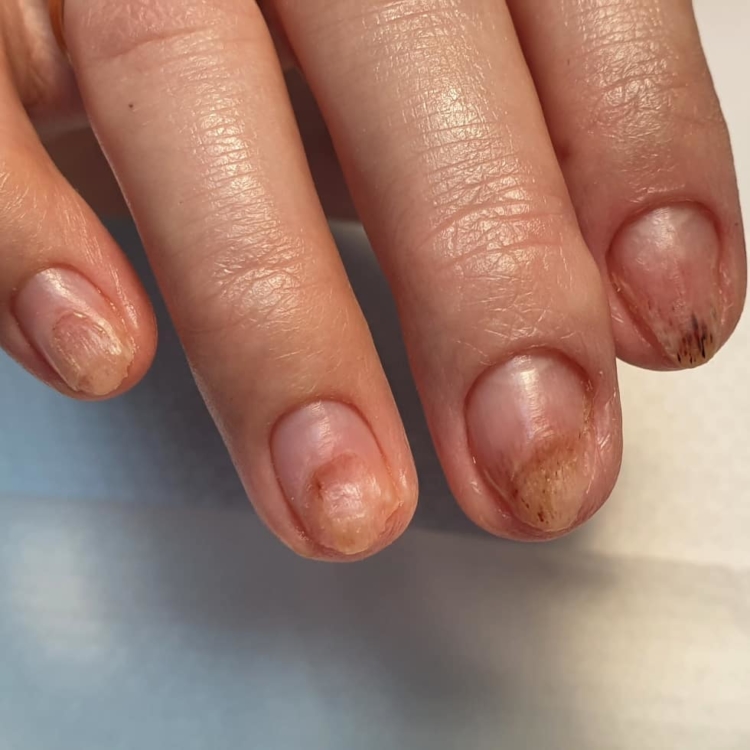
Клиническая картина псевдомонадно-протейной онихии (ППО) достаточно характер-на. Ногтевая пластинка или ложе ногтя представляются как-бы поделенными на сектора. Один сектор имеет яркий насыщенный зеленый цвет, другой сектор – все оттенки темно-коричневого до насыщенно черного цвета. В 35-40% случаев сектора поражения как-бы пе-рекрываются, накладываясь один на другой.
ППО почти всегда сопровождается явлениями онихолизиса и формированием подногтевой полости. Эта полость не является результатом действия бактерий, а скорее наоборот, возникновение полости в результате травмы или иных причин как раз и способствует возникновению ППО.
Зеленое окрашивание ногтевой пластинки связано с тем, что синегнойная палочка продуцирует пигменты пиоцианин и пиовердин, а некоторые штаммы продуцируют и черновато-бурый пиорубин (А.М. Ариевич, Л.Т. Шецирули, 1976). Насыщенно-черная окраска другого сектора связана с деятельностью протея.
Целью настоящей работы явилось эффективности лечение ППО с применением рас-твора диоксидина.
Диоксидин – синтетическое производное хиноксалина. Этот антисептик вызывает повреждение ДНК-бактерий и ее деградацию. В хирургической практике 0,5 – 1% раствор диоксидина используют для лечения инфекций, вызываемых грамм-отрицательными бактериями.
Под нашим наблюдением находилось 8 пациентов, 2 мужчин и 6 женщин. Всем боль-ным был установлен диагноз ППО. Диагноз подтверждался следующими методиками: обна-ружение значительного бактериального обсеменения путем прямой микроскопии методом КОН; исключение грибкового поражения, посев на бактериальные среды.
Методика применения раствора диоксидина заключалась в выполнении секторальной резекции ногтевой пластинки с последующим смазыванием остатка ногтя и ногтевого ложа 1% раствором диоксидина 2 раза в день.
Локализация поражения была следующей: симметричные поражения ногтевых пла-стинок первых пальцев кистей – 4 случая, симметричное поражение первых пальцев стоп – 1 случай, асимметричные ногтевых пластинок кистей кроме первых пальцев – 3 случая.
Лечение проводилось до отрастания новой ногтевой пластинки, средняя продолжи-тельность его составила для кистей 1,5 месяца, для стоп – 2 месяца. При этом следует под-черкнуть, что ни в одном случае полное удаление ногтевой пластинки не выполнялось.
В результате проведенного лечения патологический процесс в области ногтевого ложа разрешился полностью в 7 случаях.
Побочные явления в виде жжения наблюдались в одном случае, что повлекло отмену препарата.
Настоящая методика лечения инфекций аппарата ногтя, вызываемых грамм-отрицательными бактериями, не является уникальной. Хорошо известна мазь Диоксиколь с 1% содержанием диоксидина. Однако, для применения мазевых аппликаций необходимо полное удаление ногтевой пластинки, чего не требуется при применении 1% раствора. При пользовании раствором можно даже не выполнять секторальную резекцию, а вводить рас-твор в онихолитическую полость. Доза диоксидина при этом чрезвычайно мала, не сравнима с дозами, применяемыми в хирургической практике, а, значит, токсические эффекты практически полностью исключаются.
Литература.
1. Ариевич А.М., Шецерули Л.Т. Патология ногтей. Тбилиси, 1976. 294 с.
2. Машковский М.Д. Лекарственные средства. 16-е изд. М.: Новая волна: Издатель Уме-ренков, 2010. С. 848.
3. Романенко И.М., Кулага В.В., Афонин С.Л. Лечение кожных и венерических болезней. Руководство для врачей, в 2 тт. М.: Медицинское информационное агентство, 2006. Т. 1. С. 488.
Синегнойная псевдомония на ногтях. Лечение

Синегнойная палочка, зеленая плесень, псевдомония. Страшный сон любого мастера и клиента. Что это?
Псевдомония — это заболевание ногтей, вызванное псевдомонами (бактериями). Развиваются они под искусственным материалом, т.е. в пространстве, где отсутствует кислород, влажно и есть источник питания – клетки натурального ногтя.
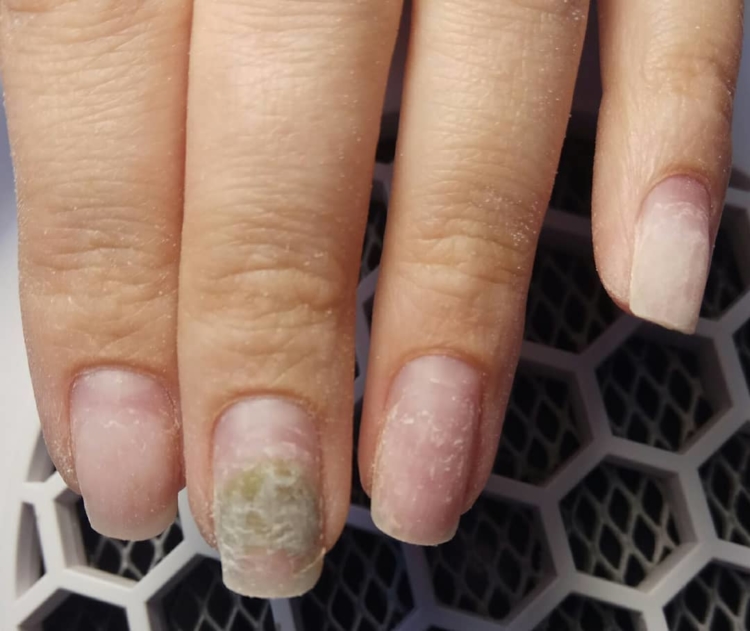
Заболевание проявляет себя изменением цвета от зеленого до серо-черного. Протекает бессимптомно, не имеет запаха и не вызывает болевых ощущений. И в этом главная его опасность. Не болит, значит, не опасно. Это большое заблуждение.
Цвет — это продукты жизнедеятельности бактерий, сами они невидимы. По мере развития заболевания ноготь постепенно разрушается и неизбежно приходит момент (если заболевание не лечить), когда патоген через ногтевое ложе попадает в кровь. В результате заражение крови, сепсис.
Бактерии размножаются и развиваются с колоссальной скоростью, поэтому для развития болезни достаточно всего несколько дней.
Малопривлекательная перспектива, согласитесь.
Как происходит заражение?
Если перед нанесение покрытия ноготь плохо продезинфицировали или не продезинфицировали вовсе. Поэтому не экономьте на средствах для обработки натуральных ногтей. Делайте выбор в сторону качественных профессиональных спец.средств. профессиональные средства работают, как правило, как средства 3 в 1: обезжиривают, дегидратируют и дезинфицируют. Безопасно и экономично.
Если при коррекции наращенных ногтей мастер оставляет отслоения, так называемые «карманы», а далее запечатывает остатки старого покрытия новым. Качественно обработать пространство под отслоенным материалом невозможно, поэтому попавший патоген прекрасно себя чувствует и размножается в герметичной среде.
Также мастерам нужно быть внимательными, когда они снимают гель-лак и оставляют тонкий слой прежнего базового покрытия. Это делать можно, но в целях гигиены следует хотя бы через один, два раза удалять покрытие полностью. И при наличии отслоений покрытия, тщательно их удалять.
Если клиенты самостоятельно перекрывают ногти с отслоенным искусственным покрытием топом или даже простым лаком. Делать это категорически запрещено, тк мы сами создаем благоприятную среду для развития бактерий.
Что делать если все-таки клиент пришел с псевдомонией?
Покрытие следует обязательно снять. При этом следует строго соблюдать правила защиты и обработки. Помните, бактерии находятся и в пыли, а она всегда вокруг нас.
По возможности, лучше использовать инструменты и материалы (напр, салфетки, пилки, фрезы) одноразовые или которые уже отслужили свое и их не жалко выбросить. Но не забудьте перед этим все продезинфицировать.
Покрытие делать ни в коем случае нельзя! Даже прозрачным лаком. Лак – это тоже герметичное покрытие.
Рекомендуем клиенту в течении трех дней делать ванночки с лимонной кислотой или просто лимонным соком. Вода должна быть слегка кислой. Бактерии очень не любят кислую среду и кислород.
В зависимости от степени поражения клиент должен отказаться от покрытия не менее чем на неделю. Если ноготь уже заметно поврежден и разрушен, следует человека направить к специалистам.
Материал подготовила технолог бренда Lovely Ольга Волкова. Больше полезной информации в официальном аккаунте в инстаграм.
Опасна ли синегнойная палочка для ногтей? Как лечить это заболевание?
Главной функцией ногтей является защита фаланги пальцев от повреждений. Для внешности женщин и мужчин, ногти представляют особую эстетическую ценность. Если природа не одарила красивыми ногтями от рождения, то сейчас существует масса способов это исправить.
Ногтевая индустрия предлагает исправить форму, нарастить длину, укрепить ногтевую пластину и привлекает обширной палитрой гель-лаков. Но как быть, если после всех этих процедур ногти начали деформироваться и приобрели зелёный оттенок?
Почему ноготки на руках зеленеют?
Образование зелёных участков на ногтях могут спровоцировать:
У мужчин заболевание проявляется в рабочей сфере: пекари, бармены, косметологи. Ногти утолщаются, крошатся и отслаиваются. Появляется неприятный запах и боль при надавливании.
Псевдомония: описание и фото
Поговорим отдельно о часто встречающемся заболевании ногтей – псевдомонии. Псевдомония – сине-зеленая плесень, которая образовалась под искусственным материалом, например, под гелем. Возбудителем болезни является синегнойная палочка, которая обитает в воде, почве и местах повышенной влажности, таких как косметологические, ногтевые и парикмахерские салоны, а так же в больницах. Её можно найти в мочалках для душа, растворах для линз, в джакузи и т. д.
На развитие синегнойки влияет иммунный статус человека. При неблагоприятных факторах она может оказаться причиной тяжёлых инфекций мягких тканей и внутренних органов. Кислотность среды также влияет на развитие псевдомонии. Благоприятной средой является нормальная и слабощелочная среда. Губительной – кислая.
По ранним наблюдением за синегнойной палочкой было установлено, что её развитие идёт быстрее в условиях максимального количества кислорода в воздухе. Но со временем было выявлено, что и в условиях ограниченного доступа кислорода (на поверхности ногтей и под искусственным покрытием) бактерия размножается ничуть не меньше. Главным условием для жизнеспособности палочки является температура 30-37 °С и высокая влажность.
Несмотря на заверения организаций, оснащающих продукцией салоны ногтевого сервиса, что их технологии и материалы не пропускают инфекцию, это является обычной рекламной компанией. Инфекция быстрее всего возникает под искусственными покрытиями. Далее на фото можно увидеть, как выглядит заболевание.
Симптомы и возможные осложнения
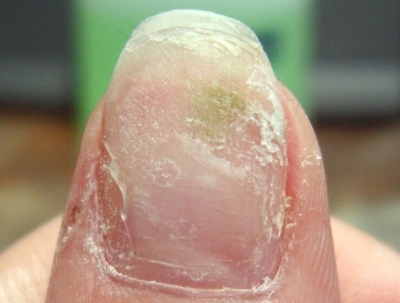
Такая ошибка мастера маникюра может дорого обойтись. Пока клиент будет стараться вылечить обычный грибок, растрачивая на лекарства деньги, синегнойная палочка продолжит развиваться. Последствия такой халатности могут стать опасными для всего организма.
Поражение всей ногтевой платины псевдомонией происходит в течение двух недель после наращивания. Пальцы краснеют, опухают и болят. Не исключён переход инфекции на мягкие ткани и заражение всего организма. Такие случаи, к счастью, являются скорее исключением, чем правилом.
Причины появления плесени
Далее рассмотрено, почему сине-зеленая плесень поражает ногтевую пластину после наращивания ногтей или в других случаях. В условиях торговых центров (на бьюти-островках) мастерам часто сложно в полной мере следить за своей гигиеной, не говоря уже и об инструментах. Получается, что вместо дезинфекции посредством автоклава или ультрафиолетового стерилизатора, сотрудники обрабатывают ножницы и кусачки ваткой, смоченной в спирте. Но такой способ защиты от вирусов и бактерий малоэффективен. Клиентки, помимо красивого маникюра, приобретают ещё и стафилококки, вирусы и споры грибов.
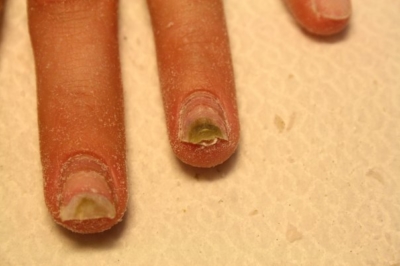
Синегнойка проникает в ранки при удалении заусенцев, или в области соприкосновения кожи и ногтевой пластины. Чаще всего она поражает ногти при нарушении технологий наращивания. Образующийся “карман”, между натуральным ногтем и искусственным покрытием, является местом активного размножения синегнойной палочки. Её питание составляет кератин натурального ногтя.
Как лечить: препараты и процедуры
При появлении первых признаков болезни необходимо срочно обратиться к дерматологу или врачу-микологу. Врач назначит анализ частиц с повреждённых участков. На первых стадиях избавиться от синегнойной палочки без последствий очень легко. Однако, если затянуть, то можно лишиться ногтя.
Врачебная терапия состоит из нескольких рекомендаций:
Лечение народными методами в домашних условиях
Народные способы лечения должны применяться вместе с лечением, назначенным врачом-дерматологом.
Методы профилактики
По причине того, что синегнойная палочка устойчива к большому количеству дезинфицирующих средств, профилактика заболевания несколько усложняется.
Заражённые псевдомонией и “цветущие” зеленью ногти рук и ног являются не только эстетически неприятным зрелищем, но и представляют большую опасность для здоровья. Не затягивайте с лечением, вовремя обращайтесь к врачу, чтобы избежать дополнительных осложнений.
Синегнойная палочка
Знакомьтесь с героиней нашего сегодняшнего повествования – синегнойной палочкой или Pseudomonas aeruginosa (P.aeruginosa).
Автор: врач-клинический фармаколог Трубачева Е.С.
Знакомьтесь с героиней нашего сегодняшнего повествования – синегнойной палочкой или Pseudomonas aeruginosa (P.aeruginosa).
И, воспользовавшись ситуацией, мы поговорим о микробиологической безопасности лечебных учреждений, ведь именно этот возбудитель до сих является одним из лидеров внутрибольничных инфекций, особенно в условиях реанимационных, хирургических, онкологических и ожоговых отделений, и, казалось бы, эта проблема не решаемая. О том, как победить этого зверя-убийцу и не разорится, мы сегодня и поговорим.
Те, кого интересуют исключительно вопросы лечения, а по сути, заметания проблемы под ковер, так как одними антибиотиками синегнойку не удалось победить никому, могут перейти сразу к статье «Антисинегнойные препараты».
Микробиологические аспекты
Pseudomonas aeruginosa – это аэробная грамотрицательная палочка, с одним или двумя полярно расположенными жгутиками, которая может расти и размножаться и в анаэробных условиях.
Это один из немногих возбудителей, который угадывается в прямом смысле носом – инфицированная рана издает совершенно неповторимое амбрэ, которое не перепутаешь ни с чем, если услышал хотя бы один раз. Причем больной обнаруживается в прямом смысле по запаху от двери не то, что палаты, а от входа в лечебное отделение. Для тех, кто пока ни разу не сталкивался, – он слышится как запах сладкой карамели с аммиаком, вызывающий отчетливые рвотные позывы (хотя последнее строго индивидуально). Некоторые ощущают его как аромат жасмина в аммиаке. Запах очень специфический и способен играть серьезную диагностическую роль, а уж если к нему в дополнение идут сине-зеленые повязки, и это не вылитый ранее флакон зеленки, то перед вами на 99,9% рана, инфицированная P.aeruginosa. Согласитесь, это важно, особенно в условиях как недостатка микробиологических лабораторий, так и широкого распространения возбудителя в стационарах.
В природе синегнойная палочка обитает в почве и воде, при этом она непривередлива в плане питательных веществ (в дистиллированной воде растет и размножается до 2,5 месяцев, хотя и снижает свою активность в десять раз). Поэтому идеальной средой ее обитания будет та локализация в организме, где темно, тепло и сыро, а именно – раны, нижние дыхательные пути, мочевыводящие пути и все те полости, в которые можно установить катетеры. Конечно, самостоятельно палочка туда не заползет, у нее нет ножек, зато мы – медицинский персонал, не соблюдая правила обработки рук и имея единственного больного в отделении, к концу смены обсеменим всех, особенно если в ординаторских и сестринских используются общие, а не одноразовые бумажные, полотенца.
P.aeruginosa очень любит, когда вокруг нее тепло (30 – 37 0 С), темно и сыро. Соответственно, самое чистое время года с точки зрения риска принести дикую уличную палочку в стационар – это зима. И если зимой в вашем на 100% чистом стационаре с внутренним микробиологическим контролем вдруг пациент, простите, завонял – ищите любителя-огородника с рассадой на подоконнике. Достаточно такому садоводу-огороднику один раз по приходу на работу не отмыть правильно руки и пойти на перевязку – больной с синегнойной (или ацинетобактерной, а то и вообще микст) инфекцией на ровном месте будет обеспечен. А если все остальные так же правильно не помыли руки или вытерлись общим полотенцем – чистый стационар очень быстро станет стационаром с синегнойкой.
Почему же P.aeruginosa так полюбила больницы? Да потому что здесь, в отличие от дикой среды обитания, для нее созданы идеальные условия, как в плане климата и питательных веществ, так и в плане окружения – зверю практически не требуется бороться за свое выживание с другой микрофлорой, фактически всегда за счет своих свойств синегнойка получает селективное преимущество перед другими возбудителями, которых успешно травят антисептиками, антибиотиками, заключительной дезинфекцией и УФ-излучением, оставляя сегодняшней героине расчищенную от конкурентов территорию.
Где же в стационаре создаются условия для размножения и распространения инфекции? Для этого необходимо знать следующие свойства P.aeruginosa:
Таким образом, исходя из вышесказанного, любимыми местами обитания в стационарах являются все то, что создает оптимальную для обитания теплую и влажную среду, а именно:
То есть любимыми отделениями для обитания в стационаре будут ожоговые и хирургические (практически все, а не только гнойная хирургия и травматология), отделения реанимации и интенсивной терапии и хирургический блок. Особняком стоят пульмонологические отделения с пациентами с муковисцидозом и онкологические стационары. При этом синегнойка может оказаться совершенно в любом отделении, переехав туда на руках медицинского персонала и разбежавшись по больным уже через тамошнее общее полотенце. Поэтому первый и главный шаг на пути борьбы с распространением синегнойной инфекции – это наши руки, точнее, правильная их обработка. После КАЖДОГО пациента. И не протирание полотенчиком на обходе, а полноценное мытье, после которого хотя бы самому себе можно сказать, что уж ты-то точно сделал все, что было возможно.
Клинические аспекты
Какие пациенты более всего чувствительны к P.aeruginosa и когда вообще ждать именно ее:
Какую патологию чаще всего вызывает (а лучше сказать, осложняет) P.aeruginosa
То есть почти любая область поражения и это говорит нам о крайней необходимости микробиологической диагностики, так как почти точно такой же набор может вызвать нозокомиальный золотистый стафилококк или ацинетобактер.
Эпидемиологические аспекты
Как уже выше было неоднократно сказано – P.aeruginosa умеет поражать практически все, до чего сможет добраться, а уж убивать, да в своих нозокомиальных формах, когда из биопленок вылупились и распространились супермутанты, тем более. Вопрос в том, что делать, ведь ситуация кажется безнадежной. Но это не так.
Вылечить больных мы, конечно, можем, но только в том случае, если перед нами дикая и непуганая P.aeruginosa с улицы. Если случилось так, что в вашем стационаре она живет годами и смогла инфицировать пациента (а сама она не может, ее надо донести на чьих-то медицинских руках или до пациента, или до аппарата, который используется у этого пациента), то тут фармакология почти бессильна, так как внутрибольничные палочки умеют разрушать все до одного антибиотика, имеющегося на рынке, а новых уже лет 10 не было, и неизвестно когда будут, если вообще будут. Поэтому единственным барьером встает эпидемиологический надзор. Причем синегнойку, в отличие от фекальной микрофлоры, из стационара выбить можно полностью, так как в норме она не является элементом нормальной микрофлоры человека, как та же кишечная палочка, клебсиелла или энтерококки, то есть в людях в норме она не живет.
Почему в этой статье нет антибиотикограмм устойчивых форм? Ответ до банальности прост – автор долгое время проработала в стационаре, свободном от синегнойки. Это достижимо, и от P.aeruginosa можно освободится даже в самом запущенном случае, что не будет стоить колоссальных денег, при том, что в перспективе высвобождаются действительно серьезные средства, которые ежегодно тратятся на тушение пожара антибиотиками, что в случае внутрибольничных инфекций равноценно тушению бензином. Для достижения полного антисинегнойного эффекта необходимо:
Простая манипуляция в виде правильного мытья рук позволяет на 99,9% снизить риск внутрибольничного заражения синегнойной инфекцией. Остальное сделают мероприятия в рамках Федеральных клинических рекомендаций Минздрава «Эпидемиология и профилактика синегнойной инфекции», по которым должна работать эпидемиологическая служба.
Хотелось бы отдельно напомнить, что P.aeruginosa, точнее, пациент с оной, может быть и на приеме в поликлинике – у отоларинголога, поковырявшись гвоздиком в ухе, у офтальмолога, у гинеколога, травматолога и, конечно, у хирурга. На мысль о возбудителе натолкнут непередаваемый аромат, издаваемый раной, высокая скорость развития гнойно-воспалительного процесса («Доктор, еще вчера ничего не было») и анамнез в виде контакта раны с предметом, покрытым почвой, или нанесения раны подобным предметом. И после подобного пациента необходимо вспомнить о всех правилах асептики и антисептики, чтобы следующий пациент не оказался безвинно инфицированным.
В заключении хотелось бы отметить еще раз – данная статья не про то, как победить синегнойку голыми руками антибиотиками. Этого еще пока никому не удавалось, так как проблема не в одном больном с диким возбудителем. От антибиотиков в этом деле зависит процента два в лучшем случае (приблизительно столько диких форм к вам может прийти за год). Проблема носит глубокий системный характер, и без усилий по освобождению всего стационара от P.aeruginosa, использование только и исключительно антибиотиков на каждый случай, особенно внутрибольничного инфицирования, будет сизифовым трудом с соответствующим печальным результатом.
Синегнойная палочка
Синегнойная палочка (pseudomonas aeruginosa)
Бактериологи зачастую определяют этот микроорганизм по характерному окрашиванию в сине-зеленый цвет агаровой мясо-пептонной среды (МПА). Но даже если синегнойная палочка по каким-либо причинам не выделяла пигмент, то запах, который ни с чем не спутать, все равно ее выдаст. Стоит приоткрыть чашку с колониями Pseudomonas aeruginosa, как в нос ударяет аромат жасмина. Несмотря на такие приятные особенности своего метаболизма (пигмент и аромат), синегнойная палочка является очень опасным микроорганизмом.
При микроскопировании окрашенного специальными красителями мазка, синегнойная псевдомонада выглядит как палочка с закругленными концами. В живом виде она обладает подвижностью за счет наличия жгутика. Обитает эта палочка в пресной воде и в почве. У человека может входить в состав нормальной микрофлоры кожи в местах, где есть повышенная влажность (за ушами, в подмышечных впадинах, в паховых складках), а также на слизистой оболочку глотки.
Синегнойная палочка относится к условно-патогенным микроорганизмам по той причине, что ее попадание в организм человека не всегда способно вызывать заболевания. Более того, при нормальном иммунитете Pseudomonas aeruginosa активно подавляется микрофлорой, например в желудочно-кишечном тракте, и в этом случае не происходит ее развитие и размножение. Она элиминируется, то есть гибнет.
Патогенные свойства синегнойной палочки проявляются, в первую очередь, в организмах тех людей, которые имеют тяжелые сопутствующие заболевания, а также у больных с иммунодепрессивными состояниями и при различных формах иммунодефицита. В том числе и у новорожденных детей, а также у людей истощенных физически и психически. Поскольку псевдомонада имеет резистентность (устойчивость) ко многим видам антибиотиков, лечение заболеваний, вызванных этой палочкой, проходит очень тяжело.
Кроме того, в медицине синегнойная палочка считается одним из главных источников возникновения внутрибольничных (госпитальных или нозокомиальных) инфекций. Ведь помимо низкой чувствительности к противомикробным препаратам, этот микроорганизм устойчив также ко многим дезинфицирующим и моющим средствам. И при контакте с предметами обихода, полотенцами, постельным бельем, а иногда и через аппараты и инструменты, которые не были достаточно хорошо продезинфецированы, возникает риск заражения нозокомиальной синегнойной палочкой. А если учесть, что персонал больницы не застрахован от носительства этого микроорганизма, то риск инфицирования возрастает в несколько раз.
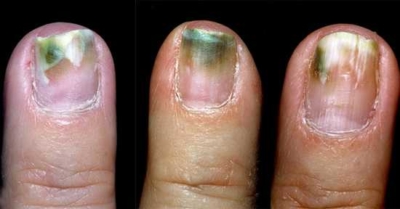
Энтериты, колиты, дисбактериозы, циститы, уретриты, пиелонефриты, абсцессы, гнойные раны, хронические тонзиллиты, фарингиты, риниты и синуситы (гаймориты, фронтиты), бронхиты, отиты, пневмонии, менингиты – вот приблизительный и далеко не полный перечень заболеваний, которые может вызвать синегнойная палочка. Картина заболевания и симптоматика зависят от локализации инфекции. Характерной особенностью всех заболеваний, вызванных Pseudomonas aeruginosa, является длительное течение при хронической форме и острая форма, которая лечится так же трудно, как и хроническая, поскольку, как уже было сказано, бактерия обладает высокой резистентностью к антимикробным препаратам.
При хроническом заболевании воспалительный процесс длится месяцами, с периодами обострения и ремиссии (ослабления симптомов). Периодически наблюдается небольшое повышение температуры. После лечения симптомы могут исчезать или ослабевать, чтобы проявиться с большей силой спустя время. Это обострение может быть связано с сезонными гиповитаминозами, длительными стрессами, возникновением сопутствующих заболеваний. Иногда встречаются случаи, при которых лечение малоэффективно. Это явление наблюдается при заражении больного внутрибольничными штаммами, либо при частой и длительной антибиотикотерапии с применением препаратов разных групп. Нередко подобные штаммы формируются у людей, склонных к самолечению.
Профилактика заболеваний, связанных с инфицированием синегнойной палочкой, в первую очередь заключается в укреплении иммунитета. Нередко родители сами бывают виновны в том, что их маленький ребенок с еще не сформированной иммунной системой получает тяжелую форму дисбактериоза или энтероколита. Приверженность некоторых неосведомленных мам и пап к методикам раннего физического развития их детей (имеется в виду купание младенцев в реках и озерах) приводит к заражению ребенка синегнойной палочкой. Ведь наши водоемы, особенно в летний период, густо населены Pseudomonas aeruginosa. Дети, купаясь, заглатывают «синегнойку» в огромных количествах. Поэтому, если вы решили укрепить здоровье ребенка, то желательно начинать не снаружи, а изнутри. Сильная и здоровая микрофлора кишечника – залог того, что синегнойная палочка в нем не приживется.




.jpg)