Чем лечить стоматит при химиотерапии
Стоматит при химиотерапии – причины, симптомы и диагностика
Более 80% пациентов, которым по воле судьбы пришлось пройти химиотерапию, сталкиваются с таким недугом как стоматит. Его проявление связано с приемом препаратов, которые вызывают сокращение лейкоцитов. Под воздействием токсичных средств снижается сопротивление организма инфекциям, вследствие чего развивается стоматит при химиотерапии.
Причины стоматита при химиотерапии
Основная цель химиотерапии приостановить деление клеток. Применяемые препараты оказывают не точечное воздействие, они негативно влияют на неповрежденные участки, вследствие чего снижается функция восстановления.
Воздействию подвергаются эпителиальные клетки, поражение которых является одной из основных причин развития стоматита при химиотерапии. Препараты, применяемые при терапии, провоцируют пересыхание слизистой оболочки ротовой полости, наблюдаются появление язв, трескание зубов, кровоточивость десен.
Следственными причинами проявления стоматита могут являться:
Стоматит после химиотерапии может сопровождаться болезненными ощущениями, пациенты в большинстве случаев испытывают дискомфорт в процессе приема пищи.
Симптомы и признаки стоматита при химиотерапии
Преимущественно стоматит прослеживается не только на определенных участках, но и по всей ротовой полости.
Выделяются в основном три проявления:
Изначально пациенты жалуются на появление покраснений и возникновение зуда, в последствие на пораженных участках наблюдаются язвочки, которые в дальнейшем лопаются, а на их месте образуются повреждения диаметром до 1 см.
Стоматит при химиотерапии пациенты могут выявить и самостоятельно, он сопровождается следующими признаками:
Если вовремя не обратиться к специалистам, возможно возникновение кровоточащих язв. Несвоевременное вмешательство специалистов, может привести к осложнениям и распространению инфекции, что потребует более длительного лечения.
Диагностика стоматита при химиотерапии
Для более быстрого выявления и назначения действенного лечения необходимо как можно скорее обратиться к специалистам клиники «Витамед». Диагностика стоматита при химиотерапии может осуществлять консилиумом врачей из стоматолога, онколога и химиотерапевта.
К сожалению, какого-либо оборудования для диагностирования этого заболевания, определения стадии его развития не существует. Специалистом визуально обследуется ротовая полость и на основании наблюдений ставится диагноз.
Стоматит после химиотерапии выявляется врачом-стоматологом по конкретным признакам, проводится визуальное исследование внешней структуры язв, их расположения в ротовой полости.
Консультация врача онколога, химиотерапевта в клинике «Витамед»
Для выявления причинно-следственных связей в процессе лечения заболевания может потребоваться помощь узкоспециализированных специалистов, так как недуг был спровоцирован химиотерапией.
Снять активное воздействие болезни на ротовую полость не сложно, необходимо выявить причины ее проявления, какими препаратами был спровоцирован стоматит при химиотерапии. Такой подход в лечении позволит избежать его проявления в будущем, так как он носит повторяющийся характер.
Вы можете прямо сейчас связаться с нами и записаться на прием к специалисту, который поможет в кратчайшие сроки побороть недуг.
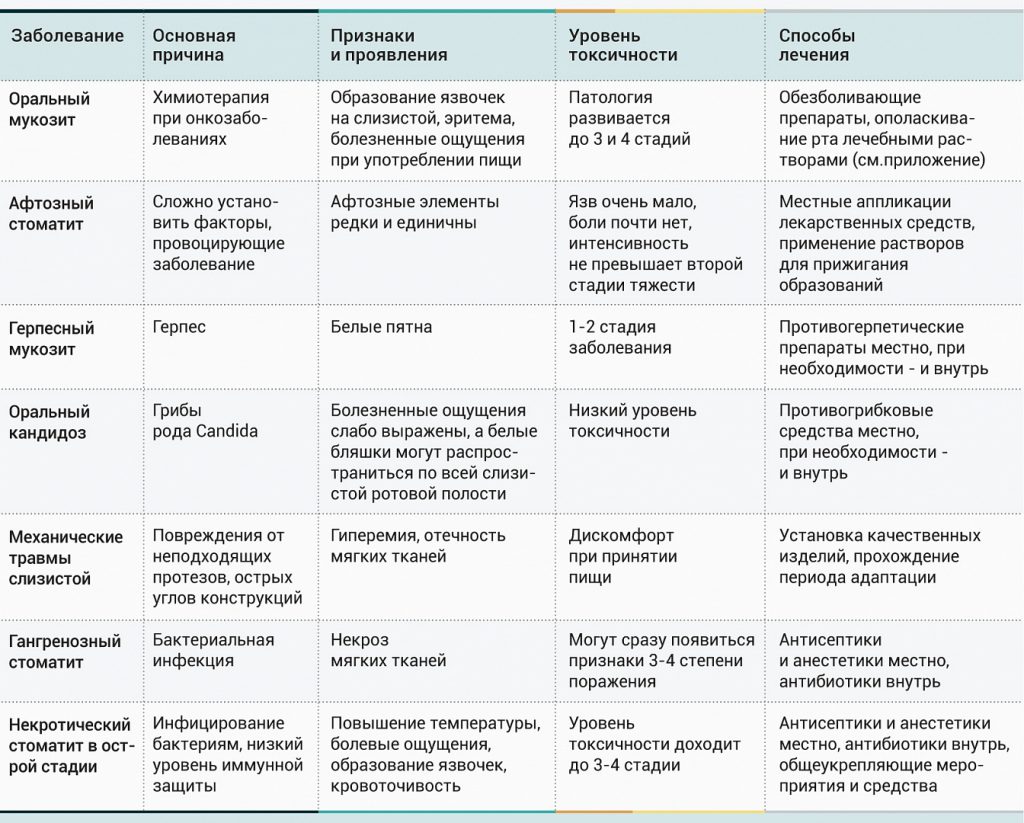
Стоматит
Стоматит
В процессе проведения противоопухолевого лечения могут возникать различные побочные эффекты со стороны полости рта и глотки. Это происходит вследствие прямого повреждающего действия на нормальные ткани в процессе лечения, расположенные в этой области. Наиболее часто это происходит на фоне проведения системного лекарственного лечения, например химиотерапии или таргетной терапии.
Поврежденные ткани могут становиться «входными воротами» для инфекции, наиболее часто бактериальной или грибковой, которая может усиливать местные проявления стоматита, вызывая боль и воспаление. Вероятно развитие и других нежелательных эффектов в этой области. Так, например, проведение химиотерапии и лучевой терапии на область головы и шеи может повреждать слюнные железы, нормальную слизистую оболочку полости рта, следствием чего становится сухость во рту и затруднения при жевании и проглатывании пищи. Примерами побочных эффектов, возникающих со стороны полости рта являются следующие нежелательные явления (в скобках указаны медицинские термины):
В наиболее тяжелых случаях развитие вышеуказанных проблем может привести к развитию таких осложнений, как недостаток питания (мальнутриция), выраженное снижение веса, обезвоживание (дегидратация). Помимо неприятных ощущений, инфекционные осложнения, возникающие на фоне стоматита, резко затрудняют процесс проведения противоопухолевого лечения, они могут потребовать его задержек или вызвать необходимость снизить дозы используемых препаратов, что потенциально может снизить эффективность терапии. В некоторых случаях тяжелый стоматит делает невозможным продолжение лечения.
Если Вы отметили появлении язвочек в полости рта, в том числе безболезненных, а также эпизод подъема температуры до 38,0 0С и выше, если данные осложнения нарушают Ваш сон, мешают нормальному питанию и приему жидкости – немедленно сообщите Вашему лечащему врачу!
Перед началом лечения
Как и в случае многих заболеваний, развитие осложнений в полости рта проще предотвратить, чем вылечить. Если осложнения уже развились, чем раньше будут приняты необходимые меры, тем меньше вероятность того, что они будут нарастать и перейдут в тяжелую форму. Существуют различные методы, направленные на профилактику и лечение осложнений со стороны полости рта.
Посетите стоматолога и убедитесь, что у Вас нет очагов хронической инфекции в полости рта, например таких, как кариозные зубы, хронический парадонтит, а также недолеченных зубов, например, «обломков» нуждающихся в удалении или протезировании и т.д. Сообщите Вашему стоматологу, что Вам планируется проведение противоопухолевого лечения, вероятно, он сможет дать Вам ценные рекомендации по гигиене полости рта.
С другой стороны, очень важно понимать, что проведение стоматологического лечения не должно задерживать проведение противоопухолевой терапии, так как это может снизить её эффективность. Обсудите с Вашим лечащим врачом необходимый объем стоматологических вмешательств в Вашем индивидуальном случае.
Стоматит и болезненность при глотании
Как было сказано выше, стоматит это характерное осложнение многих видов противоопухолевого лечения, который характеризуется появлением единичных или множественных язвочек в полости рта, на деснах и/или на языке, задней стенке глотки и т.д. Они могут быть безболезненными или доставлять значительные неприятные ощущения, вплоть до острой боли, требующей сильных анальгетиков, делающей невозможной прием пищи через рот. Их внешний вид и размеры могут варьировать от точечных изменений до крупных язв, кровоточащих или покрытых беловатым налетом.
Стоматит отмечается не у всех пациентов, его выраженность может сильно варьировать и зависеть от проводимого лечения. Как правило, развитие стоматита происходит на 7-10 день с момента начала противоопухолевого лечения, но возможно и его более раннее появление. В большинстве случаев, при соблюдении нижеперечисленных правил, он не доставляет значительного дискомфорта больному и, в случае отсутствия инфекционных осложнений, проходит самостоятельно и бесследно заживает в течение 2-4 недель.
Советы по профилактике развития стоматита
Лечение стоматита
При развитии стоматита старайтесь употреблять в пищу такие продукты и блюда, которые не доставляют Вам дискомфорта при жевании и глотании, например, имеющие мягкую консистенцию, достаточно влажные. В «суховатые» блюда можно добавлять соусы для того, чтобы сделать их более влажными. При помощи блендера можно изготавливать молочные коктейли и шейки, а также измельчать пищу до комфортной консистенции.
Заранее попросите у своего лечащего врача рецепты приготовления растворов для полоскания рта на случай появления язвочек в полости рта, в том числе – болезненных и мешающих приему пищи.
В случае появления выраженной болезненности и неэффективности местных средств обезболивания применяются обезболивающие препараты, оказывающие системное действие, например, такие же, как применяются при головной или зубной боли. Лучше использовать те препараты, к которым вы привыкли. В тяжелых случаях используют опиоидные анальгетики.
Применение противовоспалительных препаратов, подавляющих активность циклооксигеназы-1, например, аспирина, ибупрофена, диклофенака, кеторолока и кетопрофена противопоказано в случае наличия выраженной тромбоцитопении.
Появление сухости во рту
Чаще пейте, старайтесь употреблять как можно больше жидкости, это обеспечивает дополнительное увлажнение полости рта, кроме того, сухость во рту способствует прогрессированию кариеса и инфекций в ротовой полости. Всегда держите при себе емкость с жидкостью, чтобы обеспечить себе легкий доступ к питьевой воде. Полезным может оказаться рассасывание ледяных ломтиков («чипсов»), использование жевательной резинки и леденцов без сахара, увлажняющих бальзамов для губ.
При изменениях и нарушениях вкусовой чувствительности
Хотя это осложнение и не представляет собой опасности для здоровья пациента, оно способно причинять значительный дискомфорт и выраженно снижать качество жизни в процессе проведения противоопухолевой терапии. Возможны изменения восприятия сладкого, кислого и горького вкусов, а также появление неприятного «химического» или «металлического» привкуса во рту. Полезным может оказаться попробовать употребление в пищу разных продуктов с целью подобрать те, которые больше всего Вам нравятся в новой ситуации. Следующие советы также могут помочь справится с этой неприятной ситуацией:
Осложнения со стороны зубов, возникающие в процессе противоопухолевого лечения
Если до начала терапии не было выполнено лечения имеющихся хронических заболеваний полости рта, это может привести к их обострению в процессе лечения. В случае их возникновения свяжитесь в Вашим лечащим врачом и спросите его о возможных противопоказаниях к проведению стоматологического лечения. Необходимо также выполнение общего (клинического) анализа крови, так как снижение количества нейтрофилов может привести к повышению риска развития инфекции в процессе стоматологического вмешательства, а снижение количества тромбоцитов увеличивать риск развития кровотечения. Необходимость стоматологических вмешательств необходимо оценивать с учетом клинической картины основного заболевания, состояния ротовой полости и показателей анализа крови.
Необходимо учитывать, что на фоне применения некоторых противоопухолевых препаратов, таких, как алкалоиды барвинка (винкристин, винбластин), талидомид, леналидомид возможно возникновение симптомов, характеризующихся острой зубной болью, похожих на острый пульпит и другие стоматологические заболевания. Это происходит вследствие их прямого раздражающего действия на чувствительные нервные волокна. В этих случаях необходимо проведение тщательного обследования, направленного на установление причины зубной боли.
Возникновение острой зубной боли, расшатывания зубов возможно на фоне применения препаратов, направленных на поддержание нормального состояния костной ткани, таких, как бисфосфосфонаты (золедроновая кислота, ибандроновая кислота, алендроновая кислота) или деносумаб (Эксджива, Пролиа) может быть симптомом опасного осложнения – остеонекроза челюсти. Немедленно сообщите об этих симптомах своему лечащему врачу в случае их возникновения и, особенно, усиления!
Уход за полостью рта пациента, получающего паллиативную помощь
Виды поражения слизистой оболочки ротовой полости
Любой патологический процесс отражается на слизистой оболочке (СО) полости рта. Во рту обитает большое количество бактерий. В норме они сосуществуют, участвуя в процессе первичной переработки пищи. Но при наличии неблагоприятных факторов, особенно у ослабленных пациентов, состав микрофлоры полости рта изменяется: увеличивается число болезнетворных микроорганизмов, которые вызывают заболевания слизистой ротовой полости и, как следствие, возникают воспаление, нагноение, эрозии, язвочки и другие повреждения ткани.
Элементы поражения условно делят на первичные (возникающие на неизмененной СО) и вторичные (развивающиеся в результате трансформации или повреждения уже существующих изменений).
К первичным элементам высыпания относят: пятно, узелок (папулу), узел, пузырь, гнойник (пустулу), кисту.
К вторичным: эрозию, экскориацию, афту, язву, трещину, корку, рубец.
Для онкологических пациентов часто используется обобщающий термин – мукозит. Мукозит — это постлучевое и постхимиотерапевтическое эрозивное или язвенно-некротическое поражение слизистых ротовой полости и других отделов ЖКТ, с преимущественной локализацией в области рта и глотки.
К проблемам слизистой полости рта относят также ксеростомию (сухость) и гиперсаливацию – повышенное слюноотделение.
Факторы, способствующие заболеванию
Симптомы, которые должны насторожить:
Стадии поражения слизистой ротовой полости
«0» – нет никаких изменений;
«1» – десны красные, отечные, определяются признаки атрофии слизистой;
«2» – небольшие язвочки маленького размера, без болевых ощущений, которые не мешают принимать пищу или разговаривать;
«3» – афтозные образования становятся крупнее и увеличиваются в количестве, на деснах виден капиллярный рисунок, употреблять пищу затруднительно;
«4» – наиболее сложная стадия, характеризуется ухудшением общего состояния больного, на слизистой ротовой полости множественные язвы различного размера и формы, человек не может употреблять даже жидкую пищу и напитки.
Лечение поражений слизистой оболочки полости рта
Определение причины заболевания и, по возможности, ее устранение.
Регулярный гигиенический уход за полостью рта (необходим и на этапе профилактики):
Проводите процедуру очищения ротовой полости ежедневно утром и вечером, а также после каждого приема пищи и после приступов рвоты. У тяжелобольных людей возрастает риск возникновения инфекций полости рта, поэтому требуется постоянный уход.
Вам понадобится: щетка (подбор зубной щетки по мягкости) и шпатель для полости рта, марлевые салфетки, свежевыжатый лимонный сок с глицерином (1:2) или специальные ватные палочки для ухода за полостью рта, при наличии проблем на слизистой – местные антисептики в удобной для пациента форме (таблетки, спрей, мазь), ёмкость для сплевывания; непромокаемые пеленка или полотенце.
Алгоритм:
Предоставляйте и поощряйте любую возможность для пациента выполнить гигиенический уход самостоятельно, насколько это уместно и безопасно.
Необходимость регулярной обработки ротовой полости возрастает с ухудшением состояния больного человека.
Обязательно предупреждайте человека о каждом своём действии. Даже если он находится без сознания, и, как вам кажется, не слышит и не понимает.
Когда человек носит зубные протезы, необходимо вынимать их и тщательно проводить гигиену ротовой полости от остатков пищи, промывать сами протезы.
Особенно внимательным и осторожным нужно быть при обработке рта пациента с дисфагией.
Поражения слизистой оболочки ротовой полости
Препараты для наружного применения
Противовирусные средства местно:
Противовоспалительные, обезболивающие, антисептики:
Заживляющие (способствующие регенерации):
Уход за полостью рта пациента при ксеростомии
При недостатке слюны, помимо дискомфорта – сухости и першения во рту, возникает повышенный риск инфицирования слизистых. Поэтому регулярная гигиеническая обработка ротовой полости дополняется: увеличением количества полосканий смягчающими растворами (водно-глицериновая смесь) или отварами (ромашка, череда); стимуляцией жевательных движений (жевательная резинка без сахара); увеличением объёма выпиваемой жидкости (по возможности); предпочтением дыхания через нос.
Возможно использование специальных увлажняющих средств:
Так как ксеростомия может быть вызвана медикаментами, такими как: трициклические антидепрессанты, седативные средства, транквилизаторы, антигистаминные препараты, цитостатики, антипаркинсонические и противоэпилептические средства, в случае выраженной мучительной сухости рекомендуется, по возможности, провести ротацию (замену) препарата.
Уход за полостью рта пациента при гиперсаливации
Основные причины гиперсаливации (слюнотечения) у взрослых: патологии полости рта – стоматит, гингивит, воспаление слюнных желез; заболевания органов пищеварения – гастрит, панкреатит; неврологические нарушения – инсульт, болезнь Паркинсона, опухоли в головном мозге, бульбарный паралич, ДЦП, неврит тройничного нерва, психозы; прием некоторых лекарств – М-холиномиметиков, солей лития, антиконвульсантов.
К регулярной гигиенической обработке ротовой полости при гиперсаливации добавляется обработка кожи, подвергающейся воздействию слюны, в том числе защитными средствами; дополнительное полоскание полости рта растворами с ментолом и/или шалфеем. В особо сложных случаях рекомендовано использование холинолитических препаратов (атропин в малых дозах); инъекции ботулотоксина в околоушные слюнные железы, в результате которых они парализуются на 6-8 месяцев.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Стоматологическое лечение пациентов в процессе химио- и радиотерапии: обзор клинических подходов
Ранее сообщалось, что накопительный эффект острых и хронических форм поражений полости рта в результате химио- и радиотерапии провоцирует развитие осложненных стоматологических патологий. В данной статье рассмотрены аспекты стоматологического лечения онкологических пациентов до, во время и после соответствующей противораковой терапии.
Рак представляет собой одно из наиболее сложных для лечения заболеваний, поскольку характеризуется неконтролируемым ростом тканей и наличием дисбаланса между процессами деления и апоптоза клеток. Большинство побочных эффектов химио- и радиотерапии могут быть вызваны токсическим воздействием на специфический орган или нарушением процесса деления нормальных клеток в структуре пораженного органа.
Ниже перечислены побочные эффекты химиотерапевтических агентов, используемых для лечения рака.
Профилактика и терапевтическое лечение перед началом проведения противоопухолевой терапии
Перед началом каких-либо манипуляций, направленных на лечение рака, рекомендована предварительная диагностика состояния полости рта с целью:
Все пациенты с неопластическими поражениями, получающие химиотерапию, должны пройти тщательную стоматологическую диагностику, которая включает клинический осмотр и рентгенографическое исследование. Перед началом химиотерапии пациент должен быть проинструктирован и надлежащим образом мотивирован для осуществления гигиены полости рта.
В случае химиотерапии области головы и шеи нужно обязательно учесть следующие рекомендации:
Рекомендации по удалению зубов у пациентов, которые планируют проходить процедуры радио- или химиотерапии
Во избежание ранений слизистой оболочки полости рта острыми краями лунки следует сглаживать их сразу же после экстракции.
Необходимо обеспечить первичное закрытие раны.
Следует избегать внесения гемостатических препаратов внутрь лунки, поскольку в дальнейшем они могут стать очагом развития инфекции.
Если количество тромбоцитов менее 50 000 ед./мм3, процедура переливания крови обязательна.
Проведение экстракции следует отсрочить, если количество тромбоцитов в крови составляет менее 2000 ед./мм3 или же количество нейтрофилов менее 1000 ед./мм3. В качестве альтернативного подхода можно провести удаление зубов с обязательным назначением антибиотиков.
Пациенты, которые хотят сохранить собственные зубы, должны быть проинформированы о возможном развитии гипосаливации, повышении риска развития инфекционных поражений по типу кариеса или остеонекроза, ассоциированных именно с эффектом химио- и радиотерапии.
Уход за полостью рта во время химиотерапии
С самого начала химиотерапии следует уделять особое внимание надлежащей гигиене полости рта с целью минимизации риска развития возможных осложнений. На сегодняшний день не существует общепринятых протоколов профилактики и лечения мукозита, индуцированного проведением химиотерапии.
Полоскания полости рта физиологическим или бикарбонатным растворами способствуют купированию симптомов мукозита, удалению зубного налета, разбавлению кислот и токсинов в среде полости рта. Некоторые коммерчески доступные ополаскиватели, например перекись водорода, могут негативно воздействовать на полость рта при наличии мукозита, поэтому использование таковых пациентами должно быть прекращено.
Учитывая повышенную вероятность инфицирования полости рта во время прохождения химиотерапии и повышение кровоточивости мягких тканей, пациентам рекомендуется проводить чистку зубов 2—3 раза в день.
Пациенты, которые подвергаются общему облучению тела или химиотерапии, также имеют вероятность развития тромбоцитопении. Кровоточивость слизистой оболочки полости рта обычно развивается при количестве тромбоцитов менее 5000 ед./мм3. Для контроля кровотечения могут быть использованы местные средства, например давящая желатиновая губка с тромбином или микрофибриллярным коллагеном, а также антифибринолитические вещества в мягкой капе. Если подобные вмешательства не дают желаемого эффекта, необходимо рассмотреть возможность переливания тромбоцитов.
Стоматолог-хирург должен быть осведомлен о количестве лейкоцитов и тромбоцитов в крови пациента, проходящего химио- или радиотерапию, еще перед началом лечения. Если количество тромбоцитов выше 50 000 ед./мм3, пациенту можно выполнять большинство рутинных стоматологических манипуляций, однако, если уровень тромбоцитов ниже указанной цифры, нужно обязательно проконсультироваться с онкологом. В случае необходимости выполнения инвазивных стоматологических вмешательств следует рассмотреть возможность переливания крови или тромбоцитарного концентрата. Если же количество тромбоцитов менее 2000 ед./мм3, рекомендуется назначить антибиотикопрофилактику и консультацию с лечащим врачом.
Кроме того, пациентам необходимо рекомендовать:
Профилактика является лучшим методом лечения кровоточивости мягких тканей в ротовой полости. Когда количество тромбоцитов невелико (например, Уход за пациентами после химиотерапии
Период после химиотерапии наиболее подходит для проведения большинства стоматологических процедур. Уход за полостью рта должен включать ежедневную чистку зубов мягкими щетками. Промывание полости рта физиологическим или бикарбонатным растворами, применение лубрикантов и поверхностной анестезии, а также полоскания хлоргексидином следует продолжать, чтобы предотвратить развитие инфекционных поражений и облегчить остаточные симптомы ксеростомии. Применение фтора и консультации по поводу коррекции диеты также полезны в программе профилактики развития кариеса, индуцированного эффектом ксеростомии.
Мониторинг за пациентами после противораковой терапии следует проводить по нескольким причинам:
Лечение мукозита может проводиться посредством выполнения пациентом следующих рекомендаций:
Если у пациента после химиотерапии развилась определенная форма иммуносупрессии, а количество лейкоцитов менее 2000 ед./мм3, иммунная система не в состоянии самостоятельно побороть большинство инфекций. Кроме того, у пациентов после химио- или радиотерапии часто отмечается уменьшение саливации и развитие оппортунистических инфекций. При кандидозном поражении слизистой следует использовать противогрибковые препараты (по типу нистатина).
Остеорадионекроз после лучевой терапии
Остеорадионекроз — патологическое состояние, характеризующееся обнажением костной ткани, участки которой не в состоянии регенерировать после значительной дозы облучения. Протоколы для снижения риска развития остеорадионекроза включают в себя адекватный выбор эндодонтического лечения вместо экстракции зубов, использование нелидокаиновых местных анестетиков без содержания адреналина или же с очень низкой его концентрацией, профилактический прием антибиотиков, а также их использование после операционного вмешательства в течение двух недель, применение гипербарической оксигенации перед началом инвазивных процедур.
На ранних стадиях развития некроза показано консервативное лечение. Обнаженную кость можно промыть физиологическим раствором или раствором антибиотика, также пациенты должны быть проинформированы о необходимости промывания пораженной области при помощи ирригатора. При образовании костного секвестра его сразу следует удалить для обеспечения процесса эпителизации.
Перевод: Мирослав Гончарук-Хомин, Юлия Девятко