Чем лечить вестибулярный неврит
Чем лечить вестибулярный неврит
Лечение вестибулярного неврита. В острую фазу лечение сводится к кратковременному соблюдению постельного режима и назначению вестибулолитических препаратов (например, дименгидринат в ректальных свечах по 150 мг 2 раза в день). Терапию следует прекратить через 2 сут, поскольку установлено, что прием седативных препаратов задерживает компенсацию вестибулярных функций. К этому периоду пациенты обычно могут начать выполнение вестибулярной гимнастики, которая, как было показано, ускоряет восстановление постуральной устойчивости.
Вестибулярные упражнения включают зрительные и постуральные задания, так же как и сложные движения, стимулирующие мультисенсорную интеграцию и координацию движений глаз и головы. Более подробно эта проблема рассматривается в главе 8. Во многих случаях пациента можно выписать из больницы через неделю, рекомендовав выполнять упражнения дома в течение не менее 2-4 нед.
В ходе качественного контролируемого испытания доказана эффективность перорального приема глюкокортикоидов в плане восстановления функции периферического вестибулярного аппарата у пациентов с острым вестибулярным невритом. В исследовании применяли метилпреднизолон в начальной дозе 100 мг, которую медленно снижали в течение 3 нед. Отмечено увеличение частоты восстановления вестибулярной функции с 40 до 60% (оценка с помощью калорических тестов). Неизвестно, улучшают ли глюкокортикоиды отдаленные клинические исходы заболевания.
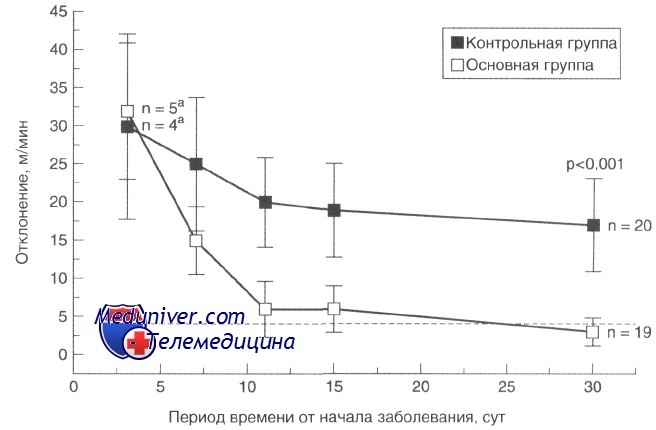
Течение (прогноз) вестибулярного неврита
Подходы к лечению при вестибулярном неврите базируются на двух ключевых аспектах:
1) у всех пациентов состояние улучшается спонтанно, и только в редких случаях отмечают остаточные явления;
2) вестибулярная гимнастика ускоряет выздоровление, способствуя центральной компенсации.
Приблизительно у половины пациентов функции периферического отдела вестибулярного анализатора восстанавливаются в течение нескольких недель или месяцев. Впрочем, клиническое выздоровление наступает быстрее и, как правило, напрямую не связано с восстановлением периферических вестибулярных функций. Большинство пациентов могут ходить уже через несколько дней, полностью симптомы исчезают через несколько недель. Возможные резидуальные симптомы включают кратковременную осциллопсию и неустойчивость при быстрых поворотах головы в сторону поражения.
Менее чем у 20% пациентов сохраняются более выраженные нарушения, такие как стойкое нарушение равновесия, непереносимость движений головы и иногда тревожность. Факторы риска неполного восстановления включают пожилой возраст и сопутствующую патологию ЦНС. ДППГ заднего полукружного канала на пораженной стороне развивается приблизительно в 20—30% случаев.
При полном восстановлении функций пораженного нерва результаты клинического обследования пациентов с вестибулярным невритом в анамнезе нормальны. У пациентов со стойким снижением функций периферического отдела вестибулярного анализатора результаты рутинных тестов также нормальны, но с помощью нескольких простых проб можно выявить остаточный дефицит.
• Очки Френцеля позволяют выявить незначительный остаточный спонтанный нистагм в здоровую сторону.
• Еще более чувствительный метод для выявления спонтанного нистагма — офтальмоскопия (при закрытом втором глазе), при этом следует учитывать, что наблюдаемое при данной процедуре направление нистагма инвертированно.
• Интенсивные движения головы пациента, которые проводит врач в течение 20 с (тест тряски головы), временно увеличивают асимметрию активности в вестибулярных ядрах, что вызывает нистагм продолжительностью несколько секунд в непораженную сторону. Нистагм, возникающий при движениях головы, лучше заметен в очках Френцеля.
• Тест поворота головы может оставаться нарушенным в течение всей последующей жизни.
• Тенденция к отклонению в пораженную сторону хорошо выявляется в усложненной пробе Ромберга (тандемной позиции, то есть когда ступни располагаются на одной линии носок к пятке). При хронической односторонней вестибулярной недостаточности прослеживается тенденция к отклонению в сторону поражения. Для подтверждения воспроизводимости пробы ее необходимо повторить не менее двух раз.
Прекращение головокружения и спонтанного нистагма после перенесенного одностороннего вестибулярного поражения связано с центральной компенсацией. В основе центральной компенсации лежит восстановление спонтанной активности в вестибулярном ядре на стороне поражения, недополучающем афферентацию с периферии. После достижения симметричной активности центральных вестибулярных нейронов спонтанный нистагм исчезает.
Кроме того, активность нейронов на пораженной стороне подвержена модуляции периферической афферентной импульсацией непораженной стороны, передающейся по перекрестным ингибирующим проводящим путям. Она усиливает вестибулоокулярный рефлекс при поворотах головы в сторону поражения, по крайней мере на малых и средних скоростях.
Частое развитие такого осложнения вестибулярного неврита, как доброкачественное периферическое пароксизмальное головокружение (ДППГ), на первый взгляд кажется парадоксальным, поскольку пораженный лабиринт не должен вызывать никаких симптомов раздражения. Установлено, что нижняя часть вестибулярного нерва, иннервирующая задний полукружный канал, обычно не поражается при вестибулярном неврите. Таким образом, задний полукружный канал может активироваться подвижными отокониями из разрушенного пятна эллиптического мешочка.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вестибулярный нейронит: симптомы и лечение
Заболевание преимущественно встречается в возрасте 30–60 лет, мужчины и женщины болеют одинаково часто. Заболевание связывается с избирательным воспалением вестибулярного нерва. Часто ВН (Вестибулярный нейронит) развивается после перенесенного вирусного заболевания. Больные описывают следующим образом: «Меня как будто без предупреждения отправили в космос!». Головокружение длится от нескольких часов до нескольких дней, с тенденцией к постепенному уменьшению. Симптомы усиливаются при движениях головой и поворотах туловища. А вот при фиксации взгляда в одной точке головокружение уменьшается.
Помимо головокружения, приступ вестибулярного нейронита характеризуется:
Нистагм — это непроизвольное колебательное движение глаз.
Выраженное головокружение с тошнотой и рвотой обычно держится от нескольких часов до нескольких суток.
ВН может быть острым и хроническим:
Если все симптомы уходят в течение 6 месяцев, то тогда ВН считается острым, если же продолжают сохраняться, то тогда говорят о хроническом течении.
Очень редко (приблизительно в 2% случаев) возможен рецидив заболевания. В таких случаях поражается вторая, «здоровая» сторона.
Вестибулярный нейронит относится к трудно диагностируемым заболеваниям. Для установления такого диагноза требуется тщательный сбор анамнеза, внимательный осмотр пациента, а также проведение ряда дополнительных методов исследования.
В пользу вестибулярного нейронита свидетельствуют такие данные:
связь с перенесенной недавно вирусной инфекцией;
отсутствие дополнительных симптомов в виде нарушения слуха, головной боли, слабости в конечностях, нарушения речи и тому подобное;
длительность головокружения от нескольких часов до нескольких дней без нарастания симптоматики и дальнейшего ухудшения состояния.
Косвенные признаки вестибулярного нейронита можно выявить при использовании МРТ головного мозга с гадолинием.
Лечение
Основным направлением в лечении вестибулярного нейронита считается симптоматическая терапия. Она заключается в снятии основных симптомов заболевания: головокружения, неустойчивости, тошноты и рвоты. С этой целью могут использоваться:
Для ускорения восстановления вестибулярной функции рекомендуют вестибулярную гимнастику. Однако выполнение их на первых порах может быть сопряжено со значительным дискомфортом..
Полное восстановление вестибулярной функции происходит через год у 40% больных, в 30% восстановление является частичным. Остальные 30% больных попадают в категорию больных с одностороним нарушением вестибулярного аппарата, которое сохраняется и далее. Однако при выполнении вестибулярной гимнастики больной не испытывает существенных проблем с координацией и равновесием.
Вестибулярный синдром причины, симптомы, методы лечения и профилактики
Вестибулярный синдром — заболевание, характеризующиеся нарушением координации движений и равновесия. Подразумевает поражение вестибулярного аппарата. Лечение требует консультации невролога.
Симптомы вестибулярного синдрома
Главный признак болезни — головокружение. Приступы развиваются внезапно, что сказывается на психическом состоянии больного. Выделяют ряд сопутствующих симптомов:
Симптоматика появляется на короткий промежуток времени. После приступа признаки заболевания исчезают.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Причины
Существует несколько факторов, которые увеличивают риск развития вестибулярного синдрома:
Стадии развития вестибулярного синдрома
Выделяют следующие стадии прогрессирования болезни:
Разновидности
Характер развития заболевания, выраженность симптоматики зависят от разновидности патологии:
Центральный вестибулярный синдром
Развивается при поражении головного мозга. Характеризуется прогрессированием симптоматики слухового аппарата. Сопровождается приступами утраты равновесия. Больной страдает от слуховых галлюцинаций.
Периферический вестибулярный синдром
Развивается при поражении лабиринта или нервов позвоночника. Характеризуется шумом в ушах, приступами головокружения.
Диагностика
Для постановки диагноза требуется консультация невролога. Врач собирает анамнез, учитывает имеющуюся симптоматику. Доктор проводит обследование слухового аппарата, специфичные тестирования. Аудиометрия определяет нарушения в восприятии звуков. При необходимости используют компьютерную томографию и МРТ. Электронистагмография обнаруживает изменения глазного яблока. Вестибулометрия устанавливает причину возникновения приступов головокружения, оценивает степень поражения. В сети клиник ЦМРТ используют следующие методы диагностики:
Вестибулярный нейронит ( вестибулярный неврит )
Вестибулярный нейронит — избирательное поражение вестибулярного нерва, предположительно имеющее воспалительный генез и проявляющееся единичным острым пароксизмом интенсивного головокружения с расстройством равновесия и полной сохранностью слуха. Компенсация вестибулярной функции после эпизода головокружения может занимать несколько недель. Диагностика осуществляется методами исследования вестибулярного анализатора, по показаниям проводится МРТ. Основу лечения составляет назначение в первые дни вестибулярных супрессоров и последующее применение вестибулярной гимнастики. Прогноз благоприятный.
МКБ-10
Общие сведения
Вестибулярный нейронит — синдром острой вестибулярной дисфункции, не сопровождающийся расстройством слуха и протекающий в виде единичного эпизода головокружения, длящегося от 2-3 ч до нескольких дней. Впервые был описан в 1909 г., затем более детально в 1924 г. Название «вестибулярный нейронит» введено в практическую неврологию в 1949 г. Вестибулярный нейронит 3-й по частоте встречаемости острый синдром вестибулярного головокружения. Заболевают преимущественно лица в возрастной категории от 30 до 60 лет. Увеличение заболеваемости наблюдается в конце весны. Последнее время отмечается тенденция к росту числа пациентов, обращающихся к врачам по поводу головокружений и нарушений равновесия. В каждом случае важно правильно установить причину этих симптомов и определиться с формой заболевания для назначения в последующем адекватного лечения.
Причины вестибулярного нейронита
Этиофакторы вестибулярного нейронита не совсем ясны. Субстратом заболевания принято считать воспалительный процесс, избирательно поражающий вестибулярный нерв. Вероятнее всего, воспаление имеет вирусную этиологию. Это подтверждается манифестацией нейронита после перенесенных ОРВИ. Известны случаи, когда на фоне вестибулярного нейронита развивался герпетический энцефалит, в связи с чем предполагается, что одним из этиофакторов выступает вирус простого герпеса. В пользу инфекционной этиологии свидетельствуют описанные случаи заболевания сразу нескольких членов семьи.
Ряд авторов высказывается в пользу инфекционно-аллергического механизма развития вестибулярного нейронита, при котором вирусы являются сенсибилизаторами и провоцируют локальный аутоиммунный воспалительный процесс. Воспаление, как правило, затрагивает верхнюю ветвь вестибулярного нерва. Патология нижней ветви отмечается гораздо реже. Слуховой нерв остается полностью интактным. Кроме того, описаны случаи вестибулярного нейронита токсического генеза, обусловленного применением антибиотиков аминогликозидного ряда, в частности гентамицина.
Симптомы вестибулярного нейронита
Основу клинической картины составляет пароксизм преходящего системного головокружения. Пациент может ощущать иллюзию пассивного передвижения собственного тела в пространстве (кружение, покачивание на волнах, проваливание) или мнимое движение окружающих его предметов. Последнее носит название «осциллопсия». Как правило, субъективно ощущаемое передвижение предметов вокруг пациента происходит в направлении пораженной стороны. Интенсивность головокружения нарастает при изменениях позы и движениях головой; может падать при попытках пациента фиксировать взор в одной точке. Пароксизм сопровождается тошнотой и рвотой, шаткостью и неустойчивостью из-за расстройства равновесия.
В отдельных случаях пациенты указывают на предшествовавшие приступу краткосрочные эпизоды неустойчивости или головокружения. Подобные «предвестники» могут наблюдаться как за несколько дней до развития основного пароксизма вестибулярного нейронита, так и за пару часов до него. Длительность острого вестибулярного пароксизма варьирует от нескольких часов до 2-3 суток. После него обычно сохраняется некоторая неустойчивость, продолжающаяся до нескольких недель. У некоторых пациентов наблюдается стойкое сохранение односторонней вестибулярной дисфункции, однако со временем она компенсируется и не приводит к клинически ощутимому функциональному изменению.
Вестибулярный нейронит не сопровождается повторением пароксизмов головокружения. Рецидив наблюдается лишь в 2% случаев и затрагивает только здоровую прежде сторону. Если у пациента с диагнозом вестибулярный нейронит возникают новые эпизоды острого интенсивного головокружения, то врачам следует пересмотреть диагноз.
Диагностика
Системный характер головокружения указывает на поражение вестибулярного аппарата. В неврологическом статусе отмечается спонтанный нистагм с быстрой фазой в направлении от пораженного уха. Он сохраняется на протяжении 3-5 дней после окончания пароксизма. Еще в течение 2-х недель выявляется нистагм, возникающий при отведении взора по направлению к здоровой стороне. В позе Ромберга происходит отклонение пациента в пораженную сторону. Отсутствие общемозговой симптоматики, признаков поражения ствола и других очаговых проявлений исключает центральный характер патологии (внутримозговую опухоль, инсульт, энцефалит, менингит и пр.). Исследование слухового анализатора при помощи аудиометрии определяет полную сохранность слуха. Отсутствие тугоухости свидетельствует об избирательном поражении вестибулярного анализатора.
Кроме обследования у невролога или отоневролога, для уточнения диагноза рекомендована консультация вестибулолога с проведением вестибулометрии, электронистагмографии и прочих исследований вестибулярного анализатора. Подтвердить диагноз позволяет выявление односторонней вестибулярной арефлексии или гипорефлексии при выполнении непрямой отолитометрии (калорической пробы). При отрицательных результатах последней проводится исследование вестибулярных ВП (вызванных потенциалов), поскольку патология нижней ветви нерва не приводит к изменениям результатов непрямой отолитометрии. В сложных случаях МРТ головного мозга позволяет исключить интракраниальную патологию и выявить косвенные признаки нейронита.
Дифференциальный диагноз
В ходе диагностического поиска необходима дифференцировка симптомов нейронита от проявлений острого лабиринтита, перилимфатической фистулы, болезни Меньера, транзиторной ишемической атаки, синдрома позвоночной артерии, впервые возникшего пароксизма вестибулярной мигрени. Отличием острого лабиринтита является его появление на фоне острого среднего отита или системного инфекционного заболевания, наличие в клинической картине расстройств слуха. В анамнезе пациентов с перилимфатической фистулой, как правило, прослеживается связь с баротравмой, черепно-мозговой травмой, натуживанием или сильным кашлем; диагноз уточняется при помощи фистульной пробы.
Наиболее сложно отдифференцировать вестибулярный нейронит от впервые возникшего эпизода болезни Меньера. В пользу последнего свидетельствует сочетание головокружения с ушным шумом, тугоухостью и чувством распирания внутри уха. Особенностью мигрени является наличие нехарактерной для нейронита головной боли. Транзиторная ишемическая атака имеет продолжительность до 24 ч с полным исчезновением неврологических, в т. ч. и вестибулярных, симптомов по истечении этого периода. Синдром позвоночной артерии протекает с повторными эпизодами головокружения меньшей длительности, обычно возникает на фоне патологии шейного отдела позвоночника (остеохондроза, шейного спондилеза, аномалии Кимерли).
Лечение и прогноз вестибулярного нейронита
Медикаментозная терапия имеет симптоматический характер и направлена на купирование головокружения и вестибулярной дисфункции. Основными препаратами выступают вестибулосупрессоры: дименгидринат, метоклопрамид, фенотиазины (фторфеназин, тиэтилперазин, тиоридазин, промазин), транквилизаторы бензодиазепинового ряда (нозепам, диазепам, гидазепам). Из-за рвоты указанные фармпрепараты вводят внутримышечно или в виде свечей. Продолжительность их применения диктуется тяжестью головокружения. Обычно она ограничивается 3-мя днями, поскольку данные лекарственные средства тормозят вестибулярную компенсацию.
Клинические исследования показали больший процент полного вестибулярного восстановления у пациентов, принимавших параллельно с основным лечением метилпреднизолон в дозе 100 мг первые 3 суток с последующим уменьшением дозировки на 20 мг каждые 3 дня. Применение противовирусных препаратов, в частности противогерпетических средств) не показало существенного повышения эффективности терапии. Ряд клиницистов предлагает использование бетагистина в качестве препарата, ускоряющего вестибулярную компенсацию. Однако его прием не заменяет обязательное выполнение вестибулярной гимнастики.
Вестибулярная гимнастика имеет целью скорейшее достижение вестибулярной компенсации. Она рекомендована с 3-5-х суток болезни, когда у пациента полностью проходит рвота. До этого периода заболевшему следует соблюдать постельный режим с иммобилизацией головы. Первыми упражнениями вестибулярной гимнастики становятся повороты в постели и присаживание. Когда пациенту удается подавить нистагм путем фиксации взора, вводятся упражнения с фиксацией взора под разными углами зрения, плавные движения глаз, горизонтальные и вертикальные передвижения головы при фиксированном взоре. В этот период пациенту постепенно разрешают стоять и ходить. В качестве тренировочных упражнений применяется ходьба с закрытыми глазами при поддержке со стороны. На 5-7-е сутки, при условии отсутствия нистагма при прямом взгляде, вводят упражнения для тренировки статического и динамического равновесия. На 2-ой и 3-ей недели рекомендованы сложные упражнения, превышающие обычные вестибулярные нагрузки.
После перенесенного нейронита полное восстановление вестибулярной функции отмечается примерно у 40% переболевших, неполное — у 30%. У остальных пациентов сохраняется стойкая вестибулярная арефлексия. Однако, благодаря своему одностороннему характеру и развитию вестибулярной компенсации, она не вызывает никаких дискомфортных ощущений в повседневной жизни пациентов.
Чем лечить вестибулярный неврит
Основные симптомы вестибулярного неврита (синонимы: вестибулярный нейронит, вирусный нейролабиринтит, острая односторонняя вестибулярная недостаточность, острая односторонняя периферическая вестибулопатия) представлены ниже
Основные особенности вестибулярного неврита:
1. Анамнез при вестибулярном неврите:
— Остро возникающие головокружение, тошнота, рвота и тенденция к отклонению/падению в одну сторону.
— Симптоматика самопроизвольно купируется через несколько дней или недель
2. Клинические признаки вестибулярного неврита:
— Спонтанный нистагм в сторону здорового уха, частично подавляемый фиксацией взора.
— Одностороннее снижение вестибулоокулярного рефлекса (при пробе с поворотом головы в сторону поражения).
— Постуральная неустойчивость с отклонением в сторону поражения
3. Патогенез вестибулярного неврита: предположительно вирусное поражение вестибулярного нерва, приводящее к остро возникающей асимметрии активности в вестибулярных ядрах
4. Дополнительные исследования:
— При типичной клинической картине нет необходимости в проведении калорических проб, аудиометрии.
— МРТ показана при наличии очаговой неврологической симптоматики или у пациентов с факторами риска цереброваскулярной патологии
5. Лечение вестибулярного неврита:
— Лечебная физкультура, направленная на восстановление равновесия.
— Существуют данные о положительном эффекте 3-недельного курса глюкокортикоидов перорально
Клинические проявления вестибулярного неврита
Вестибулярный неврит — второе по частоте после ДППГ заболевание периферического отдела вестибулярного аппарата (заболеваемость — 3,5 случая на 100 000 населения). В любую больницу, принимающую пациентов по неотложным показаниям, каждый год поступают несколько пациентов с вестибулярным невритом. Вестибулярный неврит начинается остро: как правило, после пробуждения утром у пациента возникает сильное головокружение, которое сохраняется в течение нескольких дней или недель.
Приблизительно у половины пациентов отмечают предшествующую респираторную инфекцию, в части случаев за 1—2 дня до начала заболевания возможны продромальные симптомы в форме кратковременных приступов системного головокружения. Головокружение достигает своего максимума в течение нескольких минут или часов и сопровождается осциллопсией, тошнотой, рвотой и отклонением/падением в одну сторону. Любое движение головой усиливает головокружение, поэтому пациенты предпочитают лежать неподвижно; в больницу их, как правило, доставляют на носилках.
Часто пациенты напуганы приступом длительного головокружения, диапазон страхов варьирует от опасений, что у них развился инсульт, до ужаса в связи с ощущением надвигающейся смерти.
Результаты клинического обследования в течение первых нескольких дней полностью исчерпываются признаками острой односторонней вестибулярной недостаточности.
• Спонтанный нистагм в сторону здорового уха. Нистагм преимущественно горизонтальный, с небольшим ротаторным компонентом, направленным в непораженную сторону. На выраженность нистагма оказывают влияние фиксация и направление взора. Он усиливается, когда пациент смотрит в сторону быстрого компонента нистагма и ослабевает при взгляде в противоположную сторону. Устранение фиксации взора, например, с помощью очков Френцеля, также усиливает нистагм.
• Положительная проба поворота головы. Одностороннее угнетение вестибулярных функций можно выявить с помощью быстрого поворота головы пациента в сторону. При правостороннем остром вестибулярном неврите выявляют нарушение вестибулоокулярного рефлекса при повороте головы вправо. Фиксация взора при повороте головы в пораженную сторону нарушается и глазные яблоки перемещаются вместе с головой, для рефиксации взора возникает быстрое корректирующее движение (саккада). Отличить корректирующее движение глазных яблок от нистагма несложно, так как оно значительно больше по амплитуде, при условии, что поворот головы был быстрым и достаточно большим (на 20—30°).
• Тенденция к отклонению в сторону пораженной стороны очевидна при наблюдении за походкой пациента или при проведении пробы Ромберга. При закрывании глаз нарушения равновесия с отклонением в пораженную сторону становятся более очевидными.
• У части пациентов отмечают легкие вертикальное косоглазие и двоение в вертикальной плоскости, которые связаны с вовлечением в процесс вертикальных полукружных каналов и отолитовых органов. В то же время более выраженные расхождение глазных яблок и диплопия подозрительны на поражение ЦНС.
Патогенез вестибулярного неврита
Вирусная инфекция — наиболее вероятная причина вестибулярного неврита. Эту гипотезу подтверждают сообщения об эпидемических случаях вестибулярного неврита, частая ассоциация с вирусными инфекциями, выявление латентной инфекции, вызванной вирусом простого герпеса типа 1, в вестибулярных ганглиях человека, а также результаты нескольких патоморфологических исследований, при которых обнаружили поствоспалительные изменения в вестибулярном нерве. Возможно, имеет значение и ишемический компонент вследствие нарушений кровообращения в нерве при его отеке.
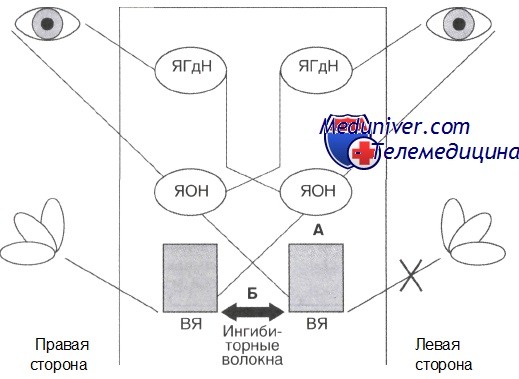
Клинические проявления вестибулярного неврита закономерно вытекают из физиологии вестибулярного анализатора. Даже когда голова находится в вертикальном положении и неподвижна, афферентные стимулы от полукружных каналов и отолитов не прекращаются. Движения или изменения положения головы в пространстве активируют один лабиринт и угнетают другой, что приводит к увеличению афферентного потока с одной стороны и его уменьшению с другой. Возникающая асимметрия активности нейронов вестибулярных ядер индуцирует компенсаторные движения глаз и неустойчивость, а также вызывает ощущение движения головы.
При вестибулярном неврите афферентные стимулы от лабиринта с одной стороны прекращаются, соответственно снижается активность нейронов в вестибулярном ядре на пораженной стороне, в то время как ядро противоположной стороны активно. Возникающая асимметрия вызывает ощущение стойкого поворота и наклона головы в здоровую сторону. Асимметрия вестибулярного тонуса в покое (в отсутствие движений головы) активирует вестибулоокулярный рефлекс, вследствие чего происходит смещение глазных яблок в сторону, противоположную мнимому повороту головы, то есть в сторону поражения. Это смещение корректируется быстрыми фазами нистагма, направленными в противоположную сторону.
В совокупности оба компонента и приводят к появлению спонтанного нистагма, направленного в непораженную сторону. Аналогично вовлечение вертикальных полукружных каналов и отолитового аппарата обусловливает появление небольшого ротаторного компонента нистагма и возникновение иллюзии смещения туловища, приводящей к отклонению в сторону поражения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «неврология»
Чем лечить вестибулярный неврит
Лечение вестибулярного неврита. В острую фазу лечение сводится к кратковременному соблюдению постельного режима и назначению вестибулолитических препаратов (например, дименгидринат в ректальных свечах по 150 мг 2 раза в день). Терапию следует прекратить через 2 сут, поскольку установлено, что прием седативных препаратов задерживает компенсацию вестибулярных функций. К этому периоду пациенты обычно могут начать выполнение вестибулярной гимнастики, которая, как было показано, ускоряет восстановление постуральной устойчивости.
Вестибулярные упражнения включают зрительные и постуральные задания, так же как и сложные движения, стимулирующие мультисенсорную интеграцию и координацию движений глаз и головы. Более подробно эта проблема рассматривается в главе 8. Во многих случаях пациента можно выписать из больницы через неделю, рекомендовав выполнять упражнения дома в течение не менее 2-4 нед.
В ходе качественного контролируемого испытания доказана эффективность перорального приема глюкокортикоидов в плане восстановления функции периферического вестибулярного аппарата у пациентов с острым вестибулярным невритом. В исследовании применяли метилпреднизолон в начальной дозе 100 мг, которую медленно снижали в течение 3 нед. Отмечено увеличение частоты восстановления вестибулярной функции с 40 до 60% (оценка с помощью калорических тестов). Неизвестно, улучшают ли глюкокортикоиды отдаленные клинические исходы заболевания.

Течение (прогноз) вестибулярного неврита
Подходы к лечению при вестибулярном неврите базируются на двух ключевых аспектах:
1) у всех пациентов состояние улучшается спонтанно, и только в редких случаях отмечают остаточные явления;
2) вестибулярная гимнастика ускоряет выздоровление, способствуя центральной компенсации.
Приблизительно у половины пациентов функции периферического отдела вестибулярного анализатора восстанавливаются в течение нескольких недель или месяцев. Впрочем, клиническое выздоровление наступает быстрее и, как правило, напрямую не связано с восстановлением периферических вестибулярных функций. Большинство пациентов могут ходить уже через несколько дней, полностью симптомы исчезают через несколько недель. Возможные резидуальные симптомы включают кратковременную осциллопсию и неустойчивость при быстрых поворотах головы в сторону поражения.
Менее чем у 20% пациентов сохраняются более выраженные нарушения, такие как стойкое нарушение равновесия, непереносимость движений головы и иногда тревожность. Факторы риска неполного восстановления включают пожилой возраст и сопутствующую патологию ЦНС. ДППГ заднего полукружного канала на пораженной стороне развивается приблизительно в 20—30% случаев.

При полном восстановлении функций пораженного нерва результаты клинического обследования пациентов с вестибулярным невритом в анамнезе нормальны. У пациентов со стойким снижением функций периферического отдела вестибулярного анализатора результаты рутинных тестов также нормальны, но с помощью нескольких простых проб можно выявить остаточный дефицит.
• Очки Френцеля позволяют выявить незначительный остаточный спонтанный нистагм в здоровую сторону.
• Еще более чувствительный метод для выявления спонтанного нистагма — офтальмоскопия (при закрытом втором глазе), при этом следует учитывать, что наблюдаемое при данной процедуре направление нистагма инвертированно.
• Интенсивные движения головы пациента, которые проводит врач в течение 20 с (тест тряски головы), временно увеличивают асимметрию активности в вестибулярных ядрах, что вызывает нистагм продолжительностью несколько секунд в непораженную сторону. Нистагм, возникающий при движениях головы, лучше заметен в очках Френцеля.
• Тест поворота головы может оставаться нарушенным в течение всей последующей жизни.
• Тенденция к отклонению в пораженную сторону хорошо выявляется в усложненной пробе Ромберга (тандемной позиции, то есть когда ступни располагаются на одной линии носок к пятке). При хронической односторонней вестибулярной недостаточности прослеживается тенденция к отклонению в сторону поражения. Для подтверждения воспроизводимости пробы ее необходимо повторить не менее двух раз.
Прекращение головокружения и спонтанного нистагма после перенесенного одностороннего вестибулярного поражения связано с центральной компенсацией. В основе центральной компенсации лежит восстановление спонтанной активности в вестибулярном ядре на стороне поражения, недополучающем афферентацию с периферии. После достижения симметричной активности центральных вестибулярных нейронов спонтанный нистагм исчезает.
Кроме того, активность нейронов на пораженной стороне подвержена модуляции периферической афферентной импульсацией непораженной стороны, передающейся по перекрестным ингибирующим проводящим путям. Она усиливает вестибулоокулярный рефлекс при поворотах головы в сторону поражения, по крайней мере на малых и средних скоростях.
Частое развитие такого осложнения вестибулярного неврита, как доброкачественное периферическое пароксизмальное головокружение (ДППГ), на первый взгляд кажется парадоксальным, поскольку пораженный лабиринт не должен вызывать никаких симптомов раздражения. Установлено, что нижняя часть вестибулярного нерва, иннервирующая задний полукружный канал, обычно не поражается при вестибулярном неврите. Таким образом, задний полукружный канал может активироваться подвижными отокониями из разрушенного пятна эллиптического мешочка.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вестибулярный нейронит: симптомы и лечение
Заболевание преимущественно встречается в возрасте 30–60 лет, мужчины и женщины болеют одинаково часто. Заболевание связывается с избирательным воспалением вестибулярного нерва. Часто ВН (Вестибулярный нейронит) развивается после перенесенного вирусного заболевания. Больные описывают следующим образом: «Меня как будто без предупреждения отправили в космос!». Головокружение длится от нескольких часов до нескольких дней, с тенденцией к постепенному уменьшению. Симптомы усиливаются при движениях головой и поворотах туловища. А вот при фиксации взгляда в одной точке головокружение уменьшается.
Помимо головокружения, приступ вестибулярного нейронита характеризуется:
Нистагм — это непроизвольное колебательное движение глаз.
Выраженное головокружение с тошнотой и рвотой обычно держится от нескольких часов до нескольких суток.
ВН может быть острым и хроническим:
Если все симптомы уходят в течение 6 месяцев, то тогда ВН считается острым, если же продолжают сохраняться, то тогда говорят о хроническом течении.
Очень редко (приблизительно в 2% случаев) возможен рецидив заболевания. В таких случаях поражается вторая, «здоровая» сторона.
Вестибулярный нейронит относится к трудно диагностируемым заболеваниям. Для установления такого диагноза требуется тщательный сбор анамнеза, внимательный осмотр пациента, а также проведение ряда дополнительных методов исследования.
В пользу вестибулярного нейронита свидетельствуют такие данные:
связь с перенесенной недавно вирусной инфекцией;
отсутствие дополнительных симптомов в виде нарушения слуха, головной боли, слабости в конечностях, нарушения речи и тому подобное;
длительность головокружения от нескольких часов до нескольких дней без нарастания симптоматики и дальнейшего ухудшения состояния.
Косвенные признаки вестибулярного нейронита можно выявить при использовании МРТ головного мозга с гадолинием.
Лечение
Основным направлением в лечении вестибулярного нейронита считается симптоматическая терапия. Она заключается в снятии основных симптомов заболевания: головокружения, неустойчивости, тошноты и рвоты. С этой целью могут использоваться:
Для ускорения восстановления вестибулярной функции рекомендуют вестибулярную гимнастику. Однако выполнение их на первых порах может быть сопряжено со значительным дискомфортом..
Полное восстановление вестибулярной функции происходит через год у 40% больных, в 30% восстановление является частичным. Остальные 30% больных попадают в категорию больных с одностороним нарушением вестибулярного аппарата, которое сохраняется и далее. Однако при выполнении вестибулярной гимнастики больной не испытывает существенных проблем с координацией и равновесием.
Вестибулярный нейронит
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Вестибулярный нейронит (ВН) — заболевание периферического отдела вестибулярной системы. Характеризуется острым возникновением сильного системного (вращательного) головокружения и выраженным нарушением равновесия, которые сопровождаются тошнотой и рвотой.
ВН занимает третье место среди всех причин периферического головокружения после доброкачественного пароксизмального позиционного головокружения (ДППГ) и болезни Меньера и первое место среди причин вращательного головокружения длительностью более 24 часов.
Ежегодная частота встречаемости ВН составляет от 3,5 до 15,5 человек на 100 000 населения. Заболеванию подвержены как мужчины, так и женщины, пик ВН приходится на 40-50 лет.
Этиология
Предполагается, что ВН связан с заболеваниями инфекционно-аллергического и токсико-аллергического генеза (вирус простого герпеса 1 типа, пищевые отравления, нарушения обмена веществ и др.), однако в некоторых случаях триггерный фактор остается невыявленным. Теорию вирусной этиологии заболевания поддерживает статистика: ВН часто возникает после перенесенной острой респираторной вирусной инфекции, а также на пике ОРВИ в зимне-весенний период.
Патогенез
В норме (от вестибулярных рецепторов в покое) по вестибулярным нервам идет одинаковый в обе стороны сенсорный сигнал. Он передается на ядра ствола мозга через вестибулярные нервы. При ВН патологический процесс снижает сигнал с пораженной стороны, вызывая асимметрию в тонусе ядер ствола мозга. Это ведет к возникновению глазодвигательных нарушений (нистагм — непроизвольные колебательные движения глаз), нарушению восприятия (вращательное головокружение), постуральным нарушениям (нарушение равновесия в покое и при движении), вегетативным нарушениям (тошнота, рвота).
Симптомы и течение заболевания
Для ВН характерно монофазное течение — острое или подострое начало с последующим стиханием симптомов. Продолжительность клинических проявлений составляет в среднем от 1 недели до 3 месяцев (максимальные проявления — от нескольких дней до нескольких недель), после чего болезнь бесследно исчезает. Вероятность рецидива ВН составляет 2-5%.
Заболевание начинается с сильного головокружения, сопровождающегося нистагмом определенного вида. Головокружение усиливается при движениях головы и уменьшается при фиксации взора. В 78% случаев оно появляется внезапно, у 22% больных за 1-2 дня до дебюта заболевания отмечаются явления в виде неустойчивости и легкого нарушения координации движений. Часто наблюдается осциллопсия — нечеткое зрительное восприятие окружающих предметов при выполнении пассивных или активных движений головой вследствие нестабильности изображения на сетчатке. Резко нарушаются координация движений и равновесие. Почти у всех пациентов отмечается тошнота, у 65% — рвота.
В течение первых суток пациент лежит в постели — малейшие движения головой провоцируют тошноту, рвоту. На 2-5-е сутки больной способен перемещаться в пределах комнаты (палаты), однако сохраняется шаткость походки, а резкие движения головой или ходьба на большие расстояния провоцируют возникновение тошноты. На 10-14-е сутки пациент жалуется на «тяжесть» в голове, утомляемость, но в целом чувствует себя здоровым и может вернуться к привычному образу жизни.
В первые дни развития заболевания головной мозг «понимает», что вестибулярный аппарат транслирует неверный сенсорный сигнал: здоровый лабиринт всегда находится в активном состоянии, другой (пораженный) — угнетен, что интерпретируется мозгом как постоянное вращение в здоровую сторону. Поскольку восстановить проведение по пораженному вестибулярному нерву в короткие сроки невозможно, головной мозг блокирует активность здорового лабиринта, выравнивая потоки сенсорных сигналов от обоих вестибулярных аппаратов. По мере восстановления вестибулярного нерва система контроля возвращается в исходное, здоровое состояние.
Диагностика
В подавляющем большинстве случаев диагностика основывается на типичной клинической картине. Диагноз можно подтвердить с помощью видеонистагмографии (регистрация движения глазных яблок при выполнении ряда тестов), теста импульсного движения головой (тест, оценивающий функциональность сразу 6 полукружных каналов — составляющей внутреннего уха, отвечающего за координацию) и пробы Фудуко (маршевая проба, в ходе теста оценивается отклонение пациента от первоначального положения). Кроме этого, у пациентов с ВН выявляется спонтанный горизонтально-ротаторный нистагм, усиливающийся при взгляде в сторону здорового уха.
Другие тесты и исследования, в том числе аудиометрия (исследование слуха) и МРТ головного мозга, выполняются по показаниям, для исключения других причин головокружения.
Дифференциальная диагностика
ВН дифференцируют (различают) также с лабиринтитом, болезнью Меньера, ДППГ, невриномой (опухолью) VIII пары черепных нервов, рассеянным склерозом, инсультом, вестибулярной мигренью.
Лечение вестибулярного нейронита
Основные направления терапии пациентов с ВН — уменьшение головокружения, тошноты и рвоты (симптоматическое лечение) и ускорение вестибулярной компенсации.
Симптоматическое лечение включает использование лекарств, подавляющих вестибулярную функцию: антигистаминных средств (дименгидринат); бензодиазепиновых транквилизаторов (диазепам); противорвотных средств (метоклопрамида гидрохлорид, тиэтилперазин).
Симптоматическое лечение рекомендуют использовать не более 3 дней, поскольку оно замедляет вестибулярную компенсацию, что ведет к длительно сохраняющемуся головокружению.
Эффективность глюкокортикостероидов, которые ранее активно использовались у пациентов с ВН, в настоящее время ставится под сомнение. Мы не рекомендуем их применять, так как у таких пациентов нет убедительных доказательств ускорения восстановления вестибулярного нерва.
Несмотря на предположительную вирусную этиологию ВН, связанную, в частности, с вирусом простого герпеса 1 типа, применение противогерпетических препаратов также не ускоряет процесса выздоровления, и они не должны использоваться в лечении ВН.
Для лечения ВН не рекомендованы пирацетам, трентал, мексидол, актовегин, кавинтон, глицин и прочие лекарства с недоказанной эффективностью.
Примерно с третьего дня заболевания пациентам с ВН рекомендуется вестибулярная гимнастика — упражнения, ускоряющие компенсаторные процессы, от более простых к более сложным. Это упражнения на фиксацию взора, тренировку глазодвигательных реакций, на удержание равновесия в различных позах стоя и в движении.
Как происходит лечение вестибулярного нейронита в клинике Рассвет?
При подозрении на ВН мы отправляем пациента в научно-исследовательские или специализированные частные центры, с которыми сотрудничает наша клиника, — для полноценного обследования, лечения и реабилитации.
Чем лечить вестибулярный неврит
Основные симптомы вестибулярного неврита (синонимы: вестибулярный нейронит, вирусный нейролабиринтит, острая односторонняя вестибулярная недостаточность, острая односторонняя периферическая вестибулопатия) представлены ниже
Основные особенности вестибулярного неврита:
1. Анамнез при вестибулярном неврите:
— Остро возникающие головокружение, тошнота, рвота и тенденция к отклонению/падению в одну сторону.
— Симптоматика самопроизвольно купируется через несколько дней или недель
2. Клинические признаки вестибулярного неврита:
— Спонтанный нистагм в сторону здорового уха, частично подавляемый фиксацией взора.
— Одностороннее снижение вестибулоокулярного рефлекса (при пробе с поворотом головы в сторону поражения).
— Постуральная неустойчивость с отклонением в сторону поражения
3. Патогенез вестибулярного неврита: предположительно вирусное поражение вестибулярного нерва, приводящее к остро возникающей асимметрии активности в вестибулярных ядрах
4. Дополнительные исследования:
— При типичной клинической картине нет необходимости в проведении калорических проб, аудиометрии.
— МРТ показана при наличии очаговой неврологической симптоматики или у пациентов с факторами риска цереброваскулярной патологии
5. Лечение вестибулярного неврита:
— Лечебная физкультура, направленная на восстановление равновесия.
— Существуют данные о положительном эффекте 3-недельного курса глюкокортикоидов перорально
Клинические проявления вестибулярного неврита
Вестибулярный неврит — второе по частоте после ДППГ заболевание периферического отдела вестибулярного аппарата (заболеваемость — 3,5 случая на 100 000 населения). В любую больницу, принимающую пациентов по неотложным показаниям, каждый год поступают несколько пациентов с вестибулярным невритом. Вестибулярный неврит начинается остро: как правило, после пробуждения утром у пациента возникает сильное головокружение, которое сохраняется в течение нескольких дней или недель.
Приблизительно у половины пациентов отмечают предшествующую респираторную инфекцию, в части случаев за 1—2 дня до начала заболевания возможны продромальные симптомы в форме кратковременных приступов системного головокружения. Головокружение достигает своего максимума в течение нескольких минут или часов и сопровождается осциллопсией, тошнотой, рвотой и отклонением/падением в одну сторону. Любое движение головой усиливает головокружение, поэтому пациенты предпочитают лежать неподвижно; в больницу их, как правило, доставляют на носилках.
Часто пациенты напуганы приступом длительного головокружения, диапазон страхов варьирует от опасений, что у них развился инсульт, до ужаса в связи с ощущением надвигающейся смерти.
Результаты клинического обследования в течение первых нескольких дней полностью исчерпываются признаками острой односторонней вестибулярной недостаточности.
• Спонтанный нистагм в сторону здорового уха. Нистагм преимущественно горизонтальный, с небольшим ротаторным компонентом, направленным в непораженную сторону. На выраженность нистагма оказывают влияние фиксация и направление взора. Он усиливается, когда пациент смотрит в сторону быстрого компонента нистагма и ослабевает при взгляде в противоположную сторону. Устранение фиксации взора, например, с помощью очков Френцеля, также усиливает нистагм.
• Положительная проба поворота головы. Одностороннее угнетение вестибулярных функций можно выявить с помощью быстрого поворота головы пациента в сторону. При правостороннем остром вестибулярном неврите выявляют нарушение вестибулоокулярного рефлекса при повороте головы вправо. Фиксация взора при повороте головы в пораженную сторону нарушается и глазные яблоки перемещаются вместе с головой, для рефиксации взора возникает быстрое корректирующее движение (саккада). Отличить корректирующее движение глазных яблок от нистагма несложно, так как оно значительно больше по амплитуде, при условии, что поворот головы был быстрым и достаточно большим (на 20—30°).
• Тенденция к отклонению в сторону пораженной стороны очевидна при наблюдении за походкой пациента или при проведении пробы Ромберга. При закрывании глаз нарушения равновесия с отклонением в пораженную сторону становятся более очевидными.
• У части пациентов отмечают легкие вертикальное косоглазие и двоение в вертикальной плоскости, которые связаны с вовлечением в процесс вертикальных полукружных каналов и отолитовых органов. В то же время более выраженные расхождение глазных яблок и диплопия подозрительны на поражение ЦНС.
Патогенез вестибулярного неврита
Вирусная инфекция — наиболее вероятная причина вестибулярного неврита. Эту гипотезу подтверждают сообщения об эпидемических случаях вестибулярного неврита, частая ассоциация с вирусными инфекциями, выявление латентной инфекции, вызванной вирусом простого герпеса типа 1, в вестибулярных ганглиях человека, а также результаты нескольких патоморфологических исследований, при которых обнаружили поствоспалительные изменения в вестибулярном нерве. Возможно, имеет значение и ишемический компонент вследствие нарушений кровообращения в нерве при его отеке.
Клинические проявления вестибулярного неврита закономерно вытекают из физиологии вестибулярного анализатора. Даже когда голова находится в вертикальном положении и неподвижна, афферентные стимулы от полукружных каналов и отолитов не прекращаются. Движения или изменения положения головы в пространстве активируют один лабиринт и угнетают другой, что приводит к увеличению афферентного потока с одной стороны и его уменьшению с другой. Возникающая асимметрия активности нейронов вестибулярных ядер индуцирует компенсаторные движения глаз и неустойчивость, а также вызывает ощущение движения головы.
При вестибулярном неврите афферентные стимулы от лабиринта с одной стороны прекращаются, соответственно снижается активность нейронов в вестибулярном ядре на пораженной стороне, в то время как ядро противоположной стороны активно. Возникающая асимметрия вызывает ощущение стойкого поворота и наклона головы в здоровую сторону. Асимметрия вестибулярного тонуса в покое (в отсутствие движений головы) активирует вестибулоокулярный рефлекс, вследствие чего происходит смещение глазных яблок в сторону, противоположную мнимому повороту головы, то есть в сторону поражения. Это смещение корректируется быстрыми фазами нистагма, направленными в противоположную сторону.
В совокупности оба компонента и приводят к появлению спонтанного нистагма, направленного в непораженную сторону. Аналогично вовлечение вертикальных полукружных каналов и отолитового аппарата обусловливает появление небольшого ротаторного компонента нистагма и возникновение иллюзии смещения туловища, приводящей к отклонению в сторону поражения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «неврология»
Что такое вестибулярный нейронит и как его лечить
Вестибулярный нейронит — поражение вестибулярного нерва, которое предположительно происходит из-за воспалительного процесса. Воспаление провоцирует нарушение слуховой функции, но вызывает ряд других симптомов:
Примечательно, что симптомы сохраняются длительное время. Приступ головокружения не проходит в течение 7-10 дней, а остаточная вестибулярная дисфункция беспокоит в течение последующих 2-3 месяцев. Рецидивы при вестибулярном нейроните происходят только у 2% пациентов.
Вестибулярный нейронит провоцирует воспалительный процесс, но его происхождение достоверно не установлено. Врачи предполагают, что воспаление развивается из-за воздействия вирусов. Это подтверждает статистика, согласно которой заболевание часто начинается после перенесенных осложненных ОРВИ, на фоне герпетической инфекции и особенно герпетического энцефалита.
Методы лечения
Лечение инфекции
Если в ходе обследования у пациента обнаружили вирусную инфекцию, врач назначает соответствующее лечение. Например, герпес подавляют антигерпетическими препаратами и предотвращают рецидивы при помощи иммуномодуляторов.
Медикаментозная терапия
Проводится, чтобы сократить продолжительность остаточной вестибулярной дисфункции и ускорить восстановление. Пациенту назначают следующие препараты:
Вестибулярная гимнастика
Показана после купирования приступа острого головокружения. Заключается в выполнении специальных упражнений, которые укрепляют вестибулярный аппарат и снижают нарушения равновесия. Больному следует поворачиваться в постели, присаживаться, делать упражнения на фиксацию взгляда. Упражнения часто сопровождаются дискомфортом и в первое время чреваты потерей равновесия и падениями. Поэтому выполнять их нужно только под присмотром специалиста по ЛФК.
Статью проверил
Дата публикации: 16 Марта 2021 года
Дата проверки: 16 Марта 2021 года
Дата обновления: 11 Декабря 2021 года
Содержание статьи
Лечение вестибулярного нейронита в клиниках ЦМРТ
Пройти лечение вестибулярного нейронита и инфекции, на фоне которой он развивается, можно в клиниках ЦМРТ. Мы купируем приступ острого головокружения и проводим восстанавливающую терапию для устранения остаточной вестибулярной дисфункции. Чтобы записаться к нашему врачу, позвоните или пришлите заявку онлайн.








