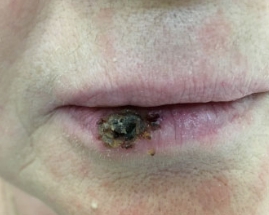
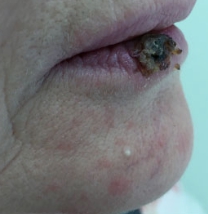
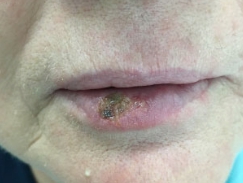
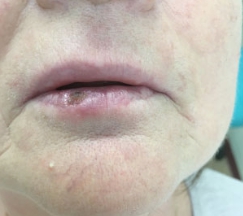
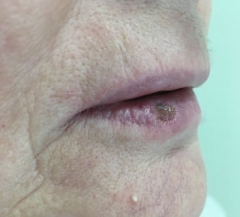
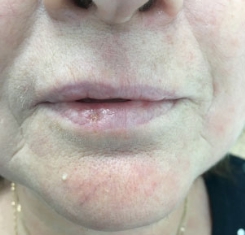
Чем лечить воспаление губ каймы
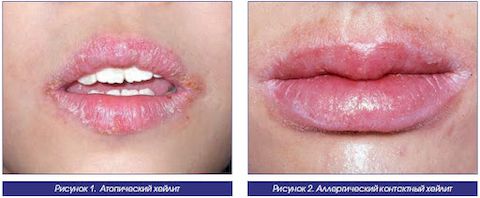
Атопический хейлит
Большинство специалистов сходятся во мнении, что атопический хейлит часто имеет наследственную обусловленность. Второй по значению фактор, влияющий на вероятность возникновения этого заболевания – это пагубное влияние окружающей среды.
По статистике чаще всего это заболевание возникает у детей, а также у подростков в пубертатном периоде. В таком случае заболевание иногда имеет свойство проходить самостоятельно с завершением пубертатного периода. Впрочем, нередки и случаи обращений в больницы с такими симптомами пациентов до сорока лет.
Причины развития заболевания
Наиболее частой причиной возникновения заболевания является наследственность. Также в числе провоцирующих факторов – наличие аллергий, сниженный иммунитет, недостаток питательных веществ и витаминов в рационе, хронические заболевания.
Часто связывают атопический хейлит и дисбактериоз кишечника. Также влиять на его появление могут хронические стрессы, сбои в работе эндокринной системы, вредные привычки и воздействие некоторых лекарственных препаратов. Среди аллергенов, способных спровоцировать развитие этого заболевания – пыль, пыльца растений, пищевые продукты, красители и некоторые лекарственные препараты.
Симптомы заболевания
При атопическом хейлите поражается красная кайма вокруг губ, наиболее сильные очаги воспаления локализуются в уголках губ. Вначале у пациента появляется незначительный отёк на губах. Он жалуется на зуд и сухость во рту. Затем на пораженных участках появляется розоватое воспаленное пятно, называемое эритемой.
После появления эритемы зуд и сухость вместе с остальными проявлениями воспалительного процесса уменьшаются. Затем с развитием инфильтрации красная кайма губ начинает шелушиться. Образуется множество трещин и бороздок. Если заболевание стало последствием развития атопической аллергии, похожие проявления будут появляться и на других частях тела – красные пятна на локтях и коленях, также зудящие и шелушащиеся.
Как правило, атопический хейлит – это сезонное явление. Период обострений – это осень и зима. У пациентов юного возраста болезнь проходит с завершением «переходного периода» — правда, впоследствии высока вероятность рецидивов.
Диагностика
Диагностировать атопический хейлит может врач-стоматолог после первичного осмотра и сбора анамнеза пациента. Дополнительно может понадобиться морфологическое или гистологическое исследование. В некоторых случаях полностью оценить картину можно только с помощью обращения к специалистам другого профиля: к отоларингологу, гастроэнтерологу или дерматологу.
Лечение атопического хейлита
Лечение атопического хейлита комплексное. Общие меры, применяемые вне зависимости от этиологии заболевания – это устранение провоцирующего фактора – в частности, аллергенов. Назначается терапия с применением антигистаминных препаратов, кортикостероидов и транквилизаторов (если заболевание возникло на фоне хронического стресса).
Важным этапом лечения является назначение витаминов и витаминных комплексов. Для местного применения рекомендуется использование лечебных мазей.
Немаловажно обратить внимание на питание пациента. Из рациона должны исключиться потенциальные аллергены, цитрусовые, сладости, солёная и острая пища. Полностью исключено употребление алкоголя и курение.
Если правильно и ответственно подойти к процессу лечения хейлита, прогноз в большинстве случаев будет благоприятным. Профилактика данного заболевания включает в себя своевременные консультации с врачом, избавление от хронических заболеваний, принятие антигистаминных препаратов при наличии аллергии, а также прием витаминов и полноценное питание.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
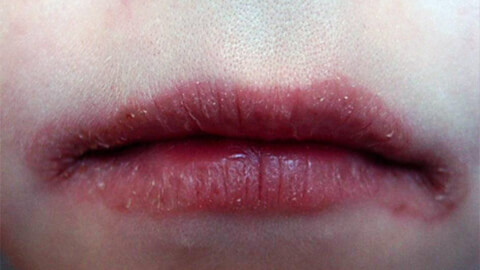
Хейлит у детей
Хейлит у детей – воспалительный процесс, затрагивающий слизистую, кожу и красную кайму губ. Чаще всего процесс вызывается неправильным дыханием, нарушениями рациона или вредными привычками. Заболевание является симптоматичным или самостоятельным, в первом случае требуется предварительное устранение причины.
Проявления и стадии
Хейлоз – распространенная проблема воспалительного характера. При поражении тканей губ проявляются такие признаки, как повышенная сухость и покраснение, развитие ранок и язв, болезненность. Часто развивается из-за плохой экологии, раздражений, вызываемых пищей или химическими средствами. В некоторых случаях вызывается другими заболеваниями, то есть выступает в качестве симптома.
У детей наблюдаются такие типы поражения:
Травматическая форма возникает по причине механических, химических и других воздействий, после которых развивается инфицирование. Появляются отеки, слизистая напрягается, движения губ становятся ограниченными. В некоторых случаях такой тип хейлита вызывается герпесом в стадии обострения. Для лечения назначается прием антибиотиков, антисептиков или противовоспалительных средств.
Эксфолиативный тип заболевания сопровождается повышенной сухостью, шелушением. Причина – недостаток витамина В, аскорбиновой или никотиновой кислоты. Проблема возникает при дисфункции эндокринной или нервной системы, нарушении смыкания губ, ротовом дыхании. Терапия назначается в зависимости от причины поражения, часто используются поливитамины, кремы для смягчения.
Аллергический, или контактный, хейлит в большинстве случаев развивается у подростков. Причинами являются химические вещества и другие внешние факторы. Проявлениями болезни выступают зуд или жжение, пузырьки на поверхности, сухость. Для устранения проблемы требуется исключить контакт с веществом, вызвавшим аллергию, прием антигистаминных препаратов.
Кроме того, выделяют:
Причины
Чаще всего поражение губ вызывается следующими факторами:
Симптомы
Основными признаками заболевания являются:
Диагностика и лечение
Заболевание имеет код 10–К13.0, определяющий вероятные причины и симптомы. При появлении первых признаков следует обратиться к стоматологу и педиатру, что поможет своевременно выявить проблемы, провести диагностику и начать лечение. Ранее обращение позволяет сделать терапию эффективной, избежать ухудшения.
Лечение ангулярного хейлита у детей требует комплексных мероприятий. В зависимости от тяжести состояния назначаются антибактериальные мази или гели, иммуностимулирующие средства, поливитаминные комплексы. Рацион корректируется, в него вводится большее количество молочных продуктов, фруктов и овощей. Если наблюдается устойчивое образование ранок, требуется прием антибиотиков. При отсутствии улучшений рекомендован дополнительный прием у узких специалистов, например, гастроэнтеролога, дерматолога и других. При кандидозных поражениях назначаются противогрибковые препараты.
Схема терапии обычно включает в себя:
Профилактика
Предотвратить процесс воспаления можно, убрав или снизив до минимума негативные внешние факторы. Надо научить ребенка отказаться от облизывания уголков рта и губ, при пересыхании применять гигиенические помады или гели. При сухой коже допускается применение кремов, предназначенных для детей и подростков.
В качестве профилактики нужно откорректировать рацион. Из питания рекомендуется исключить кислые и острые продукты, слишком соленые блюда, раздражающие слизистую оболочку. Надо увеличить количество некислых фруктов и овощей, продуктов с повышенным содержанием рибофлавина, железа.
О нас
Клиника стоматологии My Ort предлагает услуги по лечению заболеваний у детей. Мы предоставляем такие преимущества:
Посетить нас можно по адресу: СПб, ул. Есенина, 1, к. 1. Мы работаем без выходных, записаться на прием Вы можете при помощи удобной формы на сайте или по телефону +7 (812) 454-45-50.
Устранение гемангиоимы губы путем термоабляции диодным лазером с длиной волны 810 нм
Г.Б. Любомирский, врач-стоматолог-терапевт, пародонтолог, стоматолог-хирург, к.м.н., ассистент кафедры терапевтической стоматологии ФГБОУ ВО ИГМА Минздрава РФ Заведующий стоматологическим отделением БУЗ ГП No 1 МЗ УР
Генеральный директор АНО дополнительного профессионального образования «Владимирский Центр Научно-Практической Стоматологии» (г. Владимир)
Резюме: Анализ литературных источников показал, что гемангиомы мягких тканей челюстно-лицевой области, и, в частности с локализацией на верхней или нижней губе, являются актуальной проблемой челюстно-лицевой хирургии, вызывая неподдельный интерес учёных и врачей относительно этиопатогенеза и клинико-морфологических особенностей строения. В нашей статье представлены результаты проведенных клинических исследований по симптоматике гемангиомы с локализацией на нижней губе. Данная клиническая статья показывает возможность применения диодного лазера с длиной волны 810 нм, как эффективного инструмента для проведения операции и представляет этапы проведения данной процедуры. Результаты собственных исследований сопоставлены с соответствующими данными литературных источников.
Ключевые слова: гемангиома слизистой, гемангиома губы, диодный лазер, термоабляция, эстетика губы
Введение
Анализ литературных источников показал, что в структуре всех новообразований человека 29% составляют доброкачественные опухоли и опухолеподобные образования мягких тканей лица и шеи. Особого внимания среди доброкачественных опухолей мягких тканей ЧЛО, несомненно, заслуживают гемангиомы, которые в 80% случаев локализуются именно на лице и голове.
В условиях современной стоматологии для лечения гемангиом имеется широкий арсенал методов хирургического и консервативного лечения. Для удаления гемангиом используют традиционные хирургические операции с применением скальпеля в процессе оперативного вмешательства, криодеструкцию, введение склерозирующих агентов (70% спирт, тромбовар, этоксисклерол, фибровейн), диатермокоагуляцию, буккитерапию (ультрамягкие рентгеновские лучи), близкофокусную рентгенотерапию, СВЧ-гипертермию, системное и местное введение кортикостероидных гормонов и пропранолола. Большое количество предлагаемых выше представленных методов удаления гемангиом имеют веские недостатки в виде рисков образования рубцовых осложнений и связанных с ними функциональных и косметических дефектов, что в полной мере не позволяют говорить об эффективном достижении результатов лечения данной серьезной патологии.
Достижения и разработки авторских протоколов в области лазерной стоматологии открыли новые возможности в лечении сосудистых аномалий. Современные диодные лазеры могут генерировать свет определенной длины волны в узкой части спектра, который будет соответствовать линии поглощения ряда важных хромофоров (меланин, гемоглобин, вода). Кроме того, современные стоматологические диодные лазеры позволяют подбирать оптимальную мощность излучения и регулировать длительность импульсов.
Внедрение метода селективной термоабляции патологических сосудистых образований, локализующихся на красной кайме губ, привело на наш взгляд к революционным изменениям в лечении данной патологии.
Описание клинического случая
В стоматологическое отделение БУЗ УР ГП No1 МЗ УР обратилась пациентка В. 45 лет, основные жалобы которой были направлены на эстетическую неудовлетворенность внешним видом нижней губы, на которой была слизистая гемангиома, и на рост этого образования.
Сбор анамнеза показал, что данная сосудистая опухоль появилась в возрасте 35 лет, но 6 месяцев назад стал наблюдаться выраженный рост образования, который доставляет пациенту болевые ощущения и дискомфорт при приеме пищи.
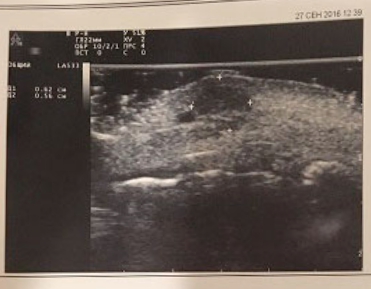
После проведения стандартного осмотра и консультации, пациент был направлен на УЗИ нижней губы (Рис.1), чтобы оценить глубину поражения, произвести мониторинг объема сосудистой сети, а также выбрать тактику проведения операции и определится с протоколом процедуры.
Рис.1. Результат ультразвукового исследования нижней губы
Анализ исходных данных повлек предложение произвести операцию термоабляции сосудистого новообразования диодным лазером Picasso (AMD Lasers (США)).
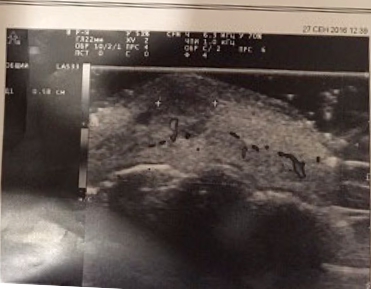
Рис. 2 – исходная клиническая ситуация. В центральной части красной каймы нижней губы плотное сосудистое новообразование с нечеткими границами, выступающее над поверхностью красной каймы. При пальпации новообразование контурируется на всем протяжении. Слизистая оболочка нижней губы с оральной стороны также изменена в цвете.
Рис.2. Исходная клиническая ситуация
Подготовка лазерного аппарата: на мощности 0,5 Вт, постоянного режима излучения (CW) произвели инициацию (на норме) сменного оптоволокна диаметра 400 мкм.
После проведения анестезии (инъекционный тип введения, инфильтрировали анестетиком под основание сосудистого новообразования) (Рис.3) была произведена маркировка контуров сосудистой гемангиомы контактно-лабильным способом. Мощность излучения 0,7 Вт, режим постоянный (CW). Маркировка новообразования проводится с целью полной визуализации сосудистой опухоли в процессе процедуры термоабляции, т.к. при работе с лазером сосуды спазмируются и контуры опухоли становятся смазанными, что в процессе может привести к повторному разрастанию гемангиомы. После маркировки на мощности 1,5 Вт, режим (СW), методика дистантная-лабиильная, производим денатурацию (визуальное равномерное побеление всей поверхности гемангиомы).
Рис. 3. Маркировка рабочего поля
Добившись побеления поверхности сосудистой опухоли, производим однократный прокол перпендикулярно расположенным к поверхности гемангиомы оптоволокном. Мощность излучения 1,3 Вт, режим (CW), инициированное на норме оптоволокно диаметром 400 мкм. Опираясь на данные УЗИ по глубине новообразования, начинаем работать внутри сосудистой гемангиомы (на всем ее протяжении) через единственный, сделанный первоначально прокол, разворачивая оптоволокно и равномерно выпаривая ткани на всей поверхности сосудистой опухоли (Рис.4). При возможном появлении кровотечения производим контактный гемостаз путем повышения мощности на 0,2 Вт от рабочего режима. В данном клиническом случае гемостаз проводили – 1,5 Вт, режим (СW).
Рис.4. Раневая поверхность после окончания процедуры термоабляции диодным лазером
После равномерной термоабляции мы нанесли на поверхность солкосерил дентальную адгезивную пасту. Пациенту дали рекомендации по домашнему уходу за раной и выписали нестероидный противовоспалительный препарат (НПВП) (Дексалгин® 25) на 3 дня.
Анализ результата операции на 3 сутки представлен на рисунке 5.
Рис. 5. Раневая поверхность на 3 сутки после проведения лазерной термоабляции
Пациенту в каждое посещение осуществлялась антисептическая обработки 3% перекисью водорода. С четвертого дня после операции назначен кератопластический препарат на весь период регенерации ткани, до полной эпителизации. Нами были назначены компрессы «АЕКОЛА» 2 раза в день по 15–20 мин. Результат операции на 5 сутки представлен на рисунке 6.
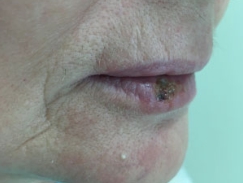
Рис. 6. Раневая поверхность на 5 сутки после проведения лазерной термоабляции
Рис. 7. Раневая поверхность на 10 сутки после проведения лазерной термоабляции
На 10 сутки границы послеоперационной поверхности четко визуализируются. Нижняя губа при пальпации мягкая, податливая, безболезненная. Признаки воспаления отсутствуют. Вид нижней губы на 15 сутки после операции представлен на рисунке 8.
Рис. 8. Раневая поверхность на 15 сутки после проведения лазерной термоабляции
На 15 сутки после проведения лазерной термоабляции диодным лазером признаки воспаления отсутствуют, поверхность ровная, без корочки. Дискомфорта и болевых ощущений пациент не ощущает. Нижняя губа физиологической окраски. Результат операции на 21 сутки представлен на рисунке 9.

Рис. 9. Раневая поверхность на 21 сутки после проведения лазерной термоабляции
На 21 сутки после проведения лазерной термоабляции диодным лазером с длиной волны 810 нм нижняя губа физиологической окраски, без патологических изменений, рубца не наблюдается. Послеоперационная динамика через 6 месяцев представлена на рисунке 10.
Рис. 10. Вид нижней губы через 6 месяцев после операции
Через 6 месяцев после лазерной термоабляции диодным лазером Picasso (AMD Lasers (США)) с длиной волны 810 нм отрицательной динамики не наблюдается. Цвет и форма нижней губы не изменены.
Таким образом, использование диодного лазера с длиной волны 810 нм позволяет значительно улучшить эффективность лечения пациентов с сосудистой патологией наружной локализации. Возможность прицельного воздействия на патологический очаг без повреждения окружающей нормальной ткани открывает новые возможности в лечении сосудистой патологии кожи и слизистых оболочек с минимальным риском осложнений, создавая при этом хорошие эстетические результаты по сравнению с традиционными режущими инструментами.
Болячки в уголках губ
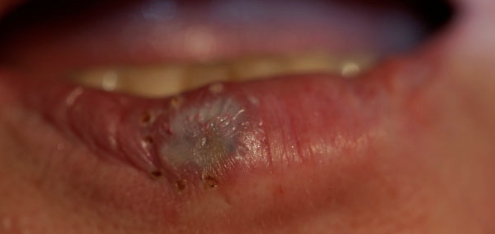
Болячки в уголках губ представляют собой микротрещины, которые вызывают сильный дискомфорт во время еды, разговора или улыбки. При несвоевременном лечении такие ранки кровоточат и превращаются в язвы. В народе это заболевание называют заедами. Появление ранок может сигнализировать о различных нарушениях в работе организма.
Болячки в уголках губ: причины
Заеды могут появляться у людей в любом возрасте. Они доставляют множество неудобств, портят общее впечатление от внешности человека. Весной наиболее часто появляются болячки в уголках губ. Причинами этого является то, что в этот период организм человека испытывает недостаток витаминов, иммунитет ослаблен. Нередко у людей, которые страдают от заед, не хватает рибофлавина. Этот витамин влияет на состояние кожных покровов, волос и ногтей человека. Восполнить его содержание в организме можно, добавив в ежедневный рацион такие продукты, как авокадо, капусту, орехи и отруби.
Основными причинами заболевания являются:
Причиной возникновения заед также может быть дефицит в организме железа. На фоне этого у человека развивается анемия. При этом заболевании кожа бледнеет, а волосы становятся ломкими.
У мужчин ранки в уголках рта появляются при аллергических реакциях на некоторые продукты питания. У детей возникновение этой проблемы может быть связано с неправильным прикусом. Узнать серьезность вашего заболевания можно, пройдя самодиагностику на нашем сайте. Этот небольшой тест не займет много времени.
Эксфолиативный хейлит
Впервые это заболевание было описано Stelwagon в 1900 г. под названием «персистирующая десквамация губ». Позже Miculicz и Kiimmel предложили название «эксфолиативный хейлит».
Эксфолиативный хейлит чаще встречается у женщин в возрасте от 20 до 40 лет.
Что провоцирует / Причины Эксфолиативного хейлита:
Этиология и патогенез окончательно не изучены. Большинство исследователей считают, что в основе заболевания лежат нейрогенные факторы.
Патогенез (что происходит?) во время Эксфолиативного хейлита:
Обнаружена связь заболеваний щитовидной железы с эксфолиативным хейлитом. Отмечается роль наследственной предрасположенности к эксфолиативному хейлиту. Получены данные о возможной роли иммунологических факторов в патогенезе заболевания.
Симптомы Эксфолиативного хейлита:
Сухая форма характеризуется появлением застойной гиперемии поверхности красной каймы губ, на которой в зоне поражения образуются сухие полупрозрачные слюдообразные чешуйки серого или сероватокоричневого цвета, прикрепленные своим центром к красной кайме и несколько отстающие по краям. Губы сухие, постоянно шелушатся. Чешуйки довольно легко снимаются, и под ними обнажается застойнокрасная поверхность, но без образования эрозий. Через 5-7 дней чешуйки, напоминающие слюду, образуются вновь. Больные отмечают сухость губ, иногда жжение и привычку постоянно скусывать чешуйки.
Течение заболевания длительное, без склонности к ремиссии или самоизлечению. Сухая форма эксфолиативного хейлита может трансформироваться в экссудативную.
Экссудативная форма характеризуется выраженной болезненностью, отеком губы, гиперемией. В зоне Клейна образуются обильные чешуйки и корки сероватожелтого или желтокоричневого цвета, которые покрывают пластом зону поражения от угла до угла рта (рис. 11.58). Иногда корки достигают значительных размеров и свисают с губы в виде фартука, создавая видимость поражения всей красной каймы. Однако полоска красной каймы губ, прилежащая к коже, а также углы рта остаются непораженными. После снятия корок обнажается яркогиперемированная поверхность губы без эрозий, что является отличительной чертой эксфолиативного хейлита. Больных с экссудативной формой эксфолиативного хейлита беспокоят чувство жжения, болезненность губ, особенно при смыкании, что затрудняет прием пищи, речь, поэтому рот у этих больных часто приоткрыт.
Причиной выраженных экссудативных явлений считают резкое увеличение проницаемости капилляров. Под действием лечения экссудативная форма эксфолиативного хейлита может перейти в сухую.
Патогистологически отмечают акантоз, пара и гиперкератоз. Характерно наличие большого количества светлых клеток в шиповатом слое эпителия, это клетки со сниженной метаболической активностью. Наблюдаются разрыхление эпителиального слоя и образование в нем обширных щелей вследствие внутриклеточного лизиса, что способствует увеличению экссудации.
При метеорологическом хейлите поражается вся поверхность красной каймы губ с более выраженными явлениями воспаления. Кроме того, при метеорологическом хейлите выявляется прямая зависимость его течения от действия различных метеорологических факторов.
При атоническом хейлите поражаются часть красной каймы, прилежащей к коже, углы рта. Зона красной каймы губ, примыкающая к слизистой оболочке, не поражается в отличие от эксфолиативного хейлита. Для атопического хейлита характерны лихенизация и гиперемия, смена периодов обострений ремиссиями, часто имеющими сезонный характер.
Для контактного аллергического хейлита в отличие от сухой формы эксфолиативного хейлита характерны наличие эритемы в области контакта с аллергеном, а также быстрая ликвидация воспалительных явлений после устранения аллергена.
В отличие от красной волчанки красной каймы губ сухая форма эксфолиативного хейлита протекает без выраженной атрофии. Область поражения красной каймы губ при красной волчанке имеет резкие границы с участками гиперкератоза по периферии, чешуйки значительно меньше по величине и плотно фиксированы.
Диагностика Эксфолиативного хейлита:
Сухую форму эксфолиативного хейлита следует дифференцировать от:
Экссудативную форму эксфолиативного хейлита нужно дифференцировать от:
При экссудативной форме актинического хейлита прослеживается связь с временем года; поражение захватывает всю поверхность красной каймы, отмечаются ее отечность и наличие эрозий.
При экзематозном хейлите выражен полиморфизм высыпаний (эрозии, корки, пузырьки, трещины) с частой сменой элементов поражения, периодов обострений и ремиссии. Локализация поражения при экзематозном хейлите захватывает всю поверхность красной каймы губ с переходом на кожу лица.
Эрозивноязвенная форма красной волчанки в отличие от экссудативной формы эксфолиативного хейлита протекает со значительно выраженной эритемой, гиперкератозом, образованием эрозий и язв, рубцовой атрофией.
Лечение Эксфолиативного хейлита:
Терапия должна быть комплексной и быть различной при сухой и экссудативной формах эксфолиативного хейлита.
Важное значение в лечении придают средствам воздействия на психоэмоциональную сферу. С этой целью больным назначают транквилизаторы: феназепам по 0,0005 г 3 раза в день, сибазон (седуксен, реланиум) по 0,005 г 3 раза в день или нейролептики: тиоридазин (меллерил, сонапакс) по 0,01 г 3 раза в день. Учитывая преобладание депрессивных реакций у больных с сухой формой эксфолиативного хейлита, им следует назначить антидепрессанты (амитриптилин, мелипрамин по 0,025 г 2 раза в день) и транквилизаторы: триоксазин по 0,3 г 3 раза в день, хлозепид (элениум) по 0,01 г 3 раза в день. Местно больным с сухой формой для смазывания губ рекомендуются индифферентные кремы «Восторг», «Спермацетовый», гигиеническая губная помада.
При выявлении тиреотоксикоза необходимо провести лечение у эндокринолога.
Для ликвидации отека, болезненности, жжения при экссудативной форме эксфолиативного хейлита эффективны рефлексотерапия, ультрафонофорез кортикостероидных мазей.
Следует помнить и о роли психотерапевтических методов, дающими хороший результат в лечении эксфолиативного хейлита.
К каким докторам следует обращаться если у Вас Эксфолиативный хейлит:
Хейлит
Хейлит – это изолированный воспалительный процесс в области слизистой оболочки, кожи и красной каймы губ. Внешне выглядит как отек с покраснением и шелушением тканей. Может быть самостоятельным заболеванием или симптоматическим проявлением других патологий. Рано или поздно с ним сталкивается почти каждый человек, однако в молодом возрасте болезнь протекает заметно легче, реже рецидивирует и не имеет осложнений. У пожилых людей за счет ослабления иммунной системы периодические рецидивы хейлита могут стать причиной злокачественного перерождения тканей.
Причины
Хейлит – полиморфное и многофакторное заболевание, которое могут спровоцировать инфекции, физико-химические факторы окружающей среды,а также внутренние особенности организма. Среди них:
Виды хейлита
Проявления хейлита могут различаться в зависимости от вида и причины заболевания. Различают:
Внимание! При длительном течении высока вероятность перерождения воспаления в злокачественное новообразование. Это особенно характерно для метеорологической формы, которая при отсутствии надлежащего лечения часто осложняется предраковыми заболеваниями.
Диагностика хейлита
Специфических лабораторных тестов для выявления хейлита не существует. Вся диагностика заболевания проходит при визуальном осмотре. Для выяснения причин воспаления могут назначать диагностику желудочно-кишечного тракта на предмет наличия болезни Крона или неспецифического язвенного колита. Дополнительно проводят аллерготесты для исключения пищевой аллергии.
Общие лабораторные тесты позволяют проверить состояние организма и определить возможные причины формирования хейлита:
На заметку! Хейлиты склонны к хроническому течению с периодическими рецидивами. Самоизлечение без врачебного контроля практически невозможно, поэтому постарайтесь уделить столь «незначительной» проблеме внимание и обратитесь к специалисту. Диагностикой болезни занимаются врач-терапевт или лечащий стоматолог. В некоторых случаях может потребоваться консультация аллерголога, инфекциониста, дерматовенеролога или гастроэнтеролога.
Лечение
Различные формы хейлита отличаются подходом в лечении. В комплексе воздействие может включать:
Дополнительно врач может назначить диетотерапию с исключением продуктов, провоцирующих аллергию или химическое раздражение тканей (острую пищу, солености и маринады). При длительном пребывании на улице в обязательном порядке нужно пользоваться специальными защитными средствами.
Профилактика
Основная профилактика хейлита – ведение здорового образа жизни и своевременное лечение любых инфекционных и аллергических заболеваний. Базовый список мер:
Помните: ваше здоровье – самая большая ценность, и постоянный контроль за его состоянием очень важен для поддержания работоспособности организма, особенно в преклонные годы.
Хейлит-Лечение И Симптомы
Хейлит, или, говоря простым языком, воспаление губы, довольно распространённое заболевание. Однако и причины, и развитие хейлита во многом остаются неизвестными. С развитием заболевания связывают нарушение смыкания губ и изменение тонуса мимической мускулатуры, снижение высоты нижнего отдела лица и возрастные изменения мягких тканей, вредные привычки и системные заболевания. По своей природе воспаление губы бывает и самостоятельным заболеванием: эксфолиативный, гландулярный, аллергический, актинический и метеорологический, и симптомом системного заболевания: экзематозный, атопический, макрохейлит. В данной статье пойдет речь о симптомах и лечении хейлитов, разной этиологии.
Гландулярный хейлит
Клиника гландулярного хейлита узнаваема –бугристая поверхность красной каймы губ с капельками «росы» — светлой прозрачной жидкости из выводных протоков маленьких желез. После испарения поверхность сухая, с трещинами и эрозиями. Пациента начинает беспокоить не только внешний вид, но и болезненность, припухлость, и корки желто-зеленого или буро-черного цвета.
Несмотря на то, что клиника довольно характерная, необходимо исключить такие заболевания как гранулематозный хейлит Мишера, саркоидоз, синдром Мелькерссона-Розенталя, болезнь Крона.
Этиология гландулярного хейлита
Этиология гландулярного хейлита неизвестна, но большое значение имеют гиперплазия и гетеротопия малых слюнных желез. Развивается на нижней губе по линии Клейна у людей старше 30 лет.
Лечение гландулярного хейлита
Лечение гландулярного хейлита хирургическое — удаление всей зоны Клейна с перемещенными железами. Допустима глубокая электрокоагуляция паренхимы желез или лазеротерапия.
Гранулематозный хейлит Мишера
К редким хроническим заболеваниям нижней губы относится гранулематозный хейлит Мишера, порой протекающий с обострениями. Причины заболевания до сих пор не ясны. Течение безболезненное, а пациент выглядит как после неудачного липофилинга, и только иногда образуются небольшие везикулы, эрозии и корки.
Следует учитывать, что это одна из форм синдрома Мелькерссона-Розенталя и дифференцируется с болезнью Крона, саркоидозом, гландулярным хейлитом, ангионевротическим отеком и лимфангиомой. Лечится посредством удаления пораженных тканей губы.
Синдром Мелькерссона-Розенталя
Синдром Мелькерссона-Розенталя — состояние, характеризующееся отеком губ, односторонним парезом лицевого нерва и складчатым языком.
Причины синдрома до конца не выяснены, но вероятнее инфекционно-аллергическое происхождение. Пациента беспокоят отек губы и опущение уголка рта, внезапно появившиеся, затем рецидивирующие. Кайма отечных губ бывает с трещинами. При пальпации губа мягкая, эластичная, без инфильтрата в глубине поражения. Острый отек через некоторое время спадает, но может рецидивировать. С каждым кризом ткани губ утолщаются. Губы синюшно-красного цвета, и у некоторых больных проявляется складчатость языка.
Лечение синдрома Мелькерссона-Розенталя проводят по двум направлениям — хирургическому и консервативному. Лучшие результаты дает консервативное комбинированное лечение кортикостероидами, антибиотиками широкого спектра действия синтетическими противомалярийными, десенсибилизирующими средствами в течение 30—40 дней. Курс лечения повторяют через 3 мес.
Эксфолиативный хейлит
Эксфолиативный хейлит— хроническое заболевание исключительно красной каймы губ и сопровождается шелушением клеток эпителия. Причины хейлита до сих пор не выяснены, однако предпочтения отдают нейрогенным сбоям.
Различают 2 формы: сухая и экссудативная, которые могут переходить друг в друга.
Сухая форма эксфолиативного хейлита
Сухая форма эксфолиативного хейлита характеризуется наличием полоски тонких прозрачных чешуек на границе красной каймы и слизистой, прикрепленные в центре. Через 5—7 дней после появления легко снимаются, обнажая ярко-красную поверхность каймы, но эрозии не образуются. Рецидивируют. Заболевание не склонно к самоизлечению и протекает на протяжении десятков лет.
Экссудативная форма эксфолиативного хейлита
Для экссудативной формы эксфолиативного хейлита характерны желтые корки на гиперемированной красной кайме преимущественно нижней губы, не переходящие ни на слизистую оболочку губы, ни на кожу, ни на уголки губ. После отторжения корок обнажается гиперемированная поверхность без эрозий.
Диагностика основана на клиническом обследовании. Экссудативная форма протекает легче сухой.
Лечение эксфолиативного хейлита
Лечение эксфолиативного хейлита патогенетической терапией препаратами, повышающими реактивность организма, с использованием гигиенических губных помад и бальзамов.
Актинический хейлит
Актиническим хейлитом называют хроническое дегенеративное заболевание преимущественно нижней губы.
Причина в повышенной чувствительности красной каймы губ к ультрафиолетовому излучению. В клинике различают две формы — сухую и экссудативную.
При сухой форме актинического хейлита пациент жалуется на сухость красной каймы губ, она ярко-красного цвета и покрыта серебристо-белыми чешуйками.
При экссудативной форме ярко-красная кайма с вскрывающимися пузырьками, эрозиями, корками и трещинами.
Лечение этиологическое — меньше солнечного света, а также использование мазей с кортикостероидами и витаминами группы В.
Контактный аллергический хейлит
Аллергический хейлит возникает при контактах с различными химическими агентами, чаще у женщин, ибо причина в химических веществах, входящих в состав губных помад, зубных паст, пластмассы зубных протезов и др. Заболевание может иметь профессиональный характер. В клинике — гиперемия и отек красной каймы губ, шелушение, трещины, а при более тяжелом течении — пузырьки и эрозии. Острое начало и причинная связь контактного хейлита с химическими веществами являются отправной точной при постановке диагноза.
Лечение аллергического хейлита начинается с устранения химического фактора. Местно — кортикостероидные мази, плюс десенсибилизирующая терапия.
Ангулярный хейлит
Увидели у собеседника трещинки в уголках рта — у него ангулярный хейлит из-за железодефицитной анемии, гиповитаминоза рибофлавина, увеличенного содержания грибов рода Candida, Streptococci, Staphylococci, либо простой механической травмы. При снижении высоты нижнего отдела лица складчатость мягких тканей в уголках рта становится причиной накопления микрофлоры, а собственно воспалительного и деструктивного процессов. Поэтому и лечение ангулярного хейлита порой заключается в коррекции окклюзионной высоты, при стрептококковой заеде — в комбинации с мазями, содержащими антибиотики, при кандидамикотической заеде — с нистатиновой мазью.
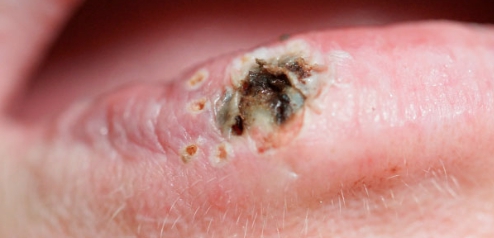
Абразивный преканцерозный хейлит Манганотти
Хейлит Манганотти встречается у мужчин старше 50 лет, чаще на нижней губе. Обязательно на красной кайме губы есть одна или несколько эрозий округлой или неправильной формы с гладкой красной поверхностью. У некоторых пациентов на ней образуются корки. Могут рецидивировать и малигнизироваться.
Различаем хейлит Манганотти от эрозивной формы красной волчанки, красного плоского лишая и лейкоплакии, пузырчатки, многоформной экссудативной эритемы и герпетической эрозии, первичной сифиломы.
Лечение хейлита устранением местных травмирующих факторов. Эффективен концентрат витамина А, никотиновой кислоты, метилурациловую, кортикостероидные мази, эпителизирующие мази. Если консервативное лечение в течение 1 месяца не приводит к эпителизации эрозии –очаг поражения удаляем.
Атопический хейлит
Атопический хейлит — симптом дерматита или нейродермита у детей и подростков от 7 до 17 лет. Генетика выходит на первый план среди факторов возникновения воспаления. Для клинкартины характерно поражение красной каймы губ и кожи в области углов рта, но не переходящее на слизистую. Пациента беспокоит зуд, эритема, отек с воспалением кожи в области углов рта. Затем появляется шелушение. Десенсибилизация и кортикостероиды являются выбором при лечении атопического хейлита.
Метеорологический хейлит
Вне зависимости от времени года метеорологический хейлит возникает в ответ на неблагоприятную для организма погоду. Заболевание хроническое, и чаще возникает у мужчин. Кайма губ инфильтрирована, сухая, застойно гиперемированная и покрыта небольшими корочками.
Лечение метеорологического хейлита заключается в защите губ бальзамами и витаминными мазями.
Экзематозный хейлит
Проявляется как симптом экземы лица. Аллергенами бывают компоненты зубных паст, помад, пищевые вещества, материалы зубных протезов и тому подобное.
Экзематозный хейлит начинается с покраснения и мелких пузырьков, наполненных серозным содержимым желтоватого цвета. Пузырьки сливаются между собой, лопаются, образуется мокнущая поверхность, затем корочки. Всё это сопровождается зудом и отеком губ. Поражение быстро распространяется на кожу и углы рта. Заболевание длится годами с нередко возникающими обострениями.
Лечат как экзему кожи — десенсибилизация, витамины, мазы с кортикостероидами.
Хейлиты у детей
Довольно распространенное состояние, которое упорно сохраняется длительное время. Связаны хейлиты у детей прежде всего с нарушением архитектоники губ в этом возрасте, системными заболеваниями, а также любовью малышей тянуть любые предметы себе в рот.
Особенностью хейлитов в детском возрасте является их острое начало, длительное течение на фоне несостоятельности иммунитета.
Важное значение следует уделить аутоанестезиофагии – «самоприкусыванию» после обезболивания. Перед проведением анестезии у ребенка родителя стоило бы предупредить о возможных прикусываниях губы и щек, а для ускорения заживления используем протеолитические ферменты и эпителизирующие мази.
Заеды в уголках рта: из-за чего возникают?
Заеды или ангулярный хейлит/стоматит – синонимы, в некоторых источниках их еще называют угловым хейлитом/стоматитом. Это воспаление слизистой оболочки, поэтому его называют стоматитом, и красной каймы губ в уголках рта — поэтому хейлитом. В зависимости от степени тяжести, воспаление может распространяться дальше на кожу.
Заеды в уголках рта: симптомы
Ангулярный стоматит/хейлит – это не самостоятельное заболевание, а лишь следствие, симптом иной болезни. Воспаление развивается постепенно.
Первоначально в уголках рта справа или слева (реже одновременно) появляется покраснения. Быстро нарастает отек, жжение и зуд в уголках рта. На фоне сухости кожи появляются трещины, покрывающиеся корочкой. Пациенты жалуются на затрудненное открывание рта из-за повреждения образовавшихся корок и болезненных ощущений.
Обычно симптомы воспаления не выходят за пределы уголков рта, но, при отсутствии лечения, поражение может распространиться в полость рта или кожу щек.
Причины заедов в уголках рта
Если вы часто облизываете губы, красная кайма осушается, и это предрасполагает к раздражению и воспалению. В этой области формируются трещины, которые могут кровоточить. Тогда может присоединиться вторичная инфекция.
Чаще причиной воспаления являются дрожжеподобные грибки, но не исключены бактериальные инфекции, например, действие стафилококков, стрептококков. Иногда на фоне грибкового воспаления присоединяется бактериальное, спровоцированное стафилококком.
В некоторых случаях невозможно установить точную причину воспаления. Это называется идиопатический ангулярный хейлит.
Предрасполагающие факторы для развития заедов
Существует множество факторов для развития воспаления. И при детальном изучении истории болезни, у пациентов, страдающих от заедов, обнаруживается хотя бы один из предрасполагающих факторов. И на первое место выходит диабет. Поэтому, при частом появлении симптомов назначается обследование для исключения или подтверждения сахарного диабета.
Это заболевание подрывает работу иммунитета, активирует дрожжеподобные грибки и, как следствие, вызывает воспаление. Диабет предрасполагает к развитию многочисленных болезней полости рта: множественной формы кариеса, болезней пародонта и др.
Есть и другие предрасполагающие факторы, к их числу можно отнести:
Как лечить
Лечение зависит от выраженности симптомов и причины воспаления. После осмотра врач расписывает курс симптоматической (устранение симптомов), патогенетической (вмешательство в механизм развития болезни) и общеукрепляющей терапии. В соответствии с этим можно выделить следующие рекомендации:
Учитывая, что чаще всего причиной является диабет, нужно контролировать уровень сахара в крови. Сделать это можно путем коррекции питания, а также приема лекарственных препаратов. Курс поливитаминов помогает контролировать дефицитные состояния и предотвратить другие осложнения. Если заеды в уголках рта были спровоцированы грибками или бактериями, назначаются соответствующие лекарства: противогрибковые, антибиотики и др.
Это одно из главных условий, которое поможет не только избавиться от симптомов, купировать воспаление, но и предотвратить их повторное образование.
Она довольно чувствительна к действию ультрафиолетовых лучей, ветру и другим раздражающим факторам. Поэтому нужно использовать гигиенические помады и гели, которые помогут уменьшить сухость и защитить красную кайму от раздражающего фактора слюны. В некоторых случаях могут быть рекомендованы лекарственные средства, которые стимулируют заживление.
Некоторые особенности губ, их расположение предрасполагают к развитию заедов в уголках рта. Чтобы снизить частоту симптомов и предрасположенность к их развитию, врач может проводить коррекцию формы губ. Филлеры вводятся при помощи инъекций, помогают убрать нависающие края губ.
Тревожные симптомы
Обычно заеды в уголках рта легко поддаются лечению, которое может проводиться в домашних условиях. Но главное – строго следовать рекомендациям врача, который подберет лечение исходя из поставленного диагноза и причины воспаления.
При появлении красных пятен нужно проконсультироваться с врачом. Тревожными симптомами можно считать боль, жжение и сухость губ. И чем раньше обратиться к врачу, тем легче пройдет лечение, и прогноз будет более благоприятным.
Профилактика
Заеды в уголках рта сами по себе не опасны, но могут быть симптомами серьезных заболеваний, поэтому всегда заслуживают внимания.
Обычно симптомы улучшаются в течение нескольких дней после начала лечения. Но если не устранить провоцирующий фактор, то высока вероятность повторного возникновения симптомов. В группе риска: люди с сахарным диабетом, иммунодефицитами, а также некоторыми особенностями анатомии губ.
Что нужно делать:
При обследовании у врача нужно выяснить причину воспаления, и какие меры принять, что снизить вероятность их возникновения.
Болезни губ. Хейлиты (K13.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Процесс возникает и обостряется в весенне-летний период, может сочетаться с солнечной экземой лица. Нижняя губа поражается чаще, чем верхняя.
Примечания
Период протекания
Почти все хейлиты протекают хронически, с периодами обострений.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
— хронический хейлит в фазе обострения.
Гландулярный хейлит:
1. Гландулярный хейлит некоторыми отечественными авторами подразделяется на первичный простой и вторичный.
2. Исторически в западной литературе в зависимости от степени и характера поражений подразделяется на:
— простой;
— поверхностный гнойный (иногда упоминается как болезнь Baelz);
— глубокий гнойный хейлит.
Последние два типа наиболее часто связаны с дисплазией и карциномой.
В русскоязычной литературе подобной классификации соответствуют три формы: серозная, гнойная и фиброзная.
Эксфолиативный, актинический хейлиты по клиническому течению подразделяется на сухую и экссудативную формы.
В клинической практике традиционно указывают локализацию, распространенность, течение, вид/форму патологического процесса.
Этиология и патогенез
Патофизиологически представляет собой смесь различной выраженности процессов гиперплазии, гипертрофии, гиперфункции и воспаления слюнных желез, расположенных в области зоны Клейна.
Данные патогистологического исследования:
1. Серозная стадия гландулярного хейлита: резкая гиперплазия слюнных желез, расширение их отдельных ацинусов и выводных протоков.
3. Фиброзная форма: наряду с гиперпластическими процессами выявляют атрофию желез, кистозные расширения желез и выводных протоков, а также массивные разрастания соединительнотканных структур, инфильтрированные полиморфными клетками.
Ангулярный хейлит (АХ)
Также именуется как угловой (ангулярный) хейлоз, комиссуральный хейлит, угловой стоматит или заеда.
Мультифакторное заболевание. Условно причины возникновения можно разделить на три группы: хронические раздражители любой этиологии, аллергия, инфекции. При установлении причин часть АХ может кодироваться в других подрубриках (например, кандидозные поражения).
Морфологическая картина разнообразна в зависимости от причины и в общем характеризуется признаками хронического воспаления.
При гистологическом исследовании выявляется разной глубины дефект эпителия и собственной пластинки. Роговой слой часто утолщен и наплывает на края дефекта. В окружающей соединительной ткани наблюдается круглоклеточная инфильтрация. В более глубоких слоях собственной пластинки выявляется фиброз.
Эпидемиология
Эксфолиативный хейлит. Чаще болеют женщины в возрасте 20-40 лет.
Гландулярный хейлит. Чаще болеют мужчины, преимущественно 40-70 лет, что не исключает развитие заболевания у женщин, детей и мужчин более молодого возраста. Патология считается редкой и зарегистрирована в основном у светлокожих пациентов.
Ангулярный хейлит. Встречается чаще всего на третьем, пятом и шестом десятилетии жизни. На его долю приходится от 0,7% до 3,8% всех повреждений слизистой оболочки полости у взрослых и от 0,2% до 15,1% поражений полости рта у детей.
Гранулематозный хейлит. Редкое заболевание, развивающееся в основном в молодом и подростковом возрасте. Небольшое преобладание мужчин.
Факторы и группы риска
См. раздел «Этиология и патогенез».
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
1. Эксфолиативный хейлит
Общие положения. Пациенты предъявляют жалобы на боль и жжение в области губ, особенно при смыкании, что затрудняет речь и прием пищи.
1.2 Сухая форма.
Жалобы идентичны. Внешне характеризуется меньшим распространением процесса. Иногда красная кайма поражена только в средней трети. Количество чешуек небольшое, они удаляются с трудом. Считается, что экссудативная форма является своеобразным обострением сухой. Обе формы могут переходить друг в друга спонтанно или под влиянием проводимой терапии.
2. Гландулярный хейлит
Диагностика
Лабораторная диагностика
Не имеется специфических лабораторных тестов для диагностики хейлитов.
Выявление гиповитаминоза может поддержать диагноз эксфолиативного хейлита. Нормальный уровень витаминов в крови не исключает хейлит.
Бакпосевы должны выполняться во всех сомнительных случаях, у иммунокомпрометированных пациентов или при отсутствии эффекта от проводимой терапии.
Полезными являются исследования на маркеры ВИЧ-инфекции, вируса герпеса, на микробную и грибковую флору.
Иногда полезным является исследование функций щитовидной и поджелудочной желез (сахарный диабет).
Тесты на анемию, общий анализ крови, определение СОЭ являются обязательными.
С целью дифференциальной диагностики показаны лабораторные тесты на системную красную волчанку, саркоидоз, болезнь Крона, неспецифический язвенный колит.
С целью дифференциальной диагностики показаны кожные тесты и определение специфических IgE на предполагаемые аллергены.
Дифференциальный диагноз
Осложнения
Лечение
Общие принципы:
— соблюдение гигиены полости рта;
— санация полости рта;
— рациональное протезирование;
— устранение иных хронических раздражителей (табак, алкоголь, привычное кусание или облизывание губ, гиперсаливация ).
Эксфолиативный хейлит
Единый взгляд на лечение отсутствует. Существующие методы являются скорее эмпирическим, чем патогенетическим подходом:
— психотерапия и/или назначение медикаментозной терапии, направленной на устранение тревоги, эмоциональных расстройств;
— увлажняющие кремы (эмоленты) и гигиенические помады;
— кератолитические и кератопластические топические препараты (эффективность сомнительна);
— топические и системные витамины (например, препараты ретинола, витаминов Е и В, бета-каротины);
— топические ГКС (в тяжелых случаях);
— топические анестетики и общие анальгетики (в тяжелых случаях).
Гландулярный хейлит
Учитывая относительно небольшое число зарегистрированных случаев, не существует достаточных и достоверных данных в отношении медицинских подходов.Таким образом, лечение гландулярного хейлита индивидуально для каждого пациента и может изменяться в связи с гистологическими находками, результатами тестов и предполагаемым триггером.
Перечень мероприятий (не ограничивается перечисленными):
— назначение Н1-блокаторов;
— антибактериальная терапия;
— топические и системные ГКС, которые могут применяться как в отдельности, так и совместно с антибактериальной терапией. Побочные эффекты ГКС делают невозможным их длительное применение;
— топические формы 5-фторурацила при дисплазии как альтернатива или дополнение к хирургическому вмешательству;
— имеются сообщения об эффективности комбинированной терапии миноциклин (внутрь) + такролимус (местно) в течение 6 недель.
Актинический и метеорологичекий хейлиты:
— избегать пребывания на солнце и пересушивания губ;
— прочая терапия соответствует эксфолиативному и гландулярному хейлитам.
Гранулематозный хейлит
В связи с имеющимися подозрениями о связи заболевания с некоторыми пищевыми продуктами, рекомендуется исключить корицу, добавки бензойной кислоты. Иногда компрессия губ вызывает временное улучшение.
Основным методом является хирургическое удаление с последующей лучевой терапией. Сама по себе хирургия менее эффективна. Также имеются сообщения об эффективном применении после хирургических вмешательств инъекций в подслизистую триамцинолона в сочетании с приемом внутрь миноциклина.
Ангулярный хейлит
Как правило, требует только устранения триггерных факторов (механических, химических, аллергических, медикаментозных, гиповитаминоза, анемии, белково-энергетической недостаточности и других причин).
Прочая терапия проводится по результатам биопсии и других тестов. Часто ангулярный хейлит является первым проявлением гранулематозного хейлита. Таким образом, биопсия и другие тесты диктуют индивидуальный подход.
Абразивный преканцерозный хейлит Манганотти
В связи с высоким риском малигнизации, единственным разумным подходом является хирургическое иссечение с последующим наблюдением и возможным применением цитостатиков.
Хроническая трещина губ
Подход определяется результатами гистологии, так как процесс может иметь гранулематозную природу. При отсутствии явлений гранулематозного, инфекционного, аллергического воспаления общий подход такой же, как при эксфолиативном хейлите.
Примечание
Перечисленные ниже препараты были использованы и исследуются в лечении различных хейлитов с переменным успехом:
— кетотифен;
— НПВС;
— инфликсимаб;
— рокситромицин;
— эритромицин;
— тетрациклин;
— доксициклин;
— другие антибактериальные препараты топического и системного действия;
— сульфасалазин;
— метотрексат;
— азатиоприн.
Многие из них (например, антибактериальные) использовались при доказанной микробной природе заболевания (кодируется в других рубриках МКБ-10) или при предполагаемой микробной этиологии (в качестве эксперимента). Небольшое количество и разрозненность данных не позволяют пока говорить о преимуществах того или иного подхода.
Прогноз
Прогноз любого хейлита напрямую связан с выявляемым типом поражения (эксфолиативный, гландулярный, гранулематозный, эрозивно-язвенный), выявленными причинами хейлита, возрастом пациента, скоростью и течением процесса, резистентностью к терапии. Связь между риском малигнизации и локализацией процесса (ангулярный, тотальный) при прочих равных условиях точно не доказана.
Эксфолиативный хейлит. Описаны редкие, единичные случаи малигнизации. Не склонен к самоизлечению, хотя единичные случаи также были описаны.
Гландулярный хейлит связан с повышенным риском развития плоскоклеточного рака. Во многих случаях были выявлены диспластические (предраковые) поверхностные изменения эпителиального слоя. В 18-35 % случаев при детальном изучении были зарегистрированы откровенные карциномы.
Редко случаи хронической постоянной или рецидивирующей гнойной инфекции отмечались у пациентов в результате неправильного лечения антибиотиками.
Абразивный преканцерозный хейлит Манганотти является облигатным предраковым заболеванием. Сроки малигнизации см. в разделе «Осложнения».
Прогноз гранулематозного хейлита в плане малигнизации не ясен. Однако прогрессирующее ухудшение качества жизни и косметические дефекты делают вмешательство неизбежным.