Чем лечить язычок в горле воспаленный
Увулит
Что такое увулит?
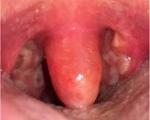
Воспаление небольшого отростка, находящегося на заднем краю нёба, протекающее в острой форме, называется увулитом. Возникновение патологического процесса характеризуется как стремительное, а основными его проявлениями становятся сильные боли в горле, ощущение чужеродного тела и затруднённое дыхание. Небный язычок играет значимую роль в формировании звуков, а также несёт защитные функции, предотвращая попадание пищи в носоглотку. Патологический процесс протекает как в острой, так и в хронической форме.
Причины увулита
В качестве наиболее вероятных причин возникновение увулита необходимо указать повреждение кровеносных сосудов в небном язычке, тонзиллит, ринит, синуситы, кариес, последствия аденотомии, тонзилярный абсцесс, травмирование небного язычка, аллергические реакции организма, термические поражения полости рта, побочное воздействие ряда фармакологических препаратов, в особенности принимаемых бесконтрольно. Чаще всего увулит возникает после проведения хирургических операций по удалению миндалин или аденоидов.
В зависимости от причин развития патологического процесса увулит разделяют на лекарственный, травматический, аллергический, вирусный и бактериальный. Преимущественным образом заболевание развивается по причине патогенной деятельности ряда микроорганизмов. Основным путём попадания возбудителей инфекционного процесса в небный язычок является гематогенный.
Симптомы увулита
Помимо указанных выше характерных проявлений увулита, симптомами заболевания являются: отёчность и покраснение небного язычка, гипертермия, головная боль умеренной интенсивности, повышенная утомляемость организма, мышечные боли, чрезмерное слюноотделение, нарушенная речь, язвенные образования на слизистой оболочки небного язычка, кашель, зуд в горле.
Аллергический увулит может сопровождаться насморком и высыпаниями на кожных покровах. Развитие воспалительного процесса протекает очень ярко и не может быть отнесено к разряду недомоганий. Появление вышеуказанной симптоматики должно стать поводом для незамедлительного обращения к врачу и срочной терапии. Практикующим специалистом в области диагностики и лечения увулита является врач-отоларинголог.
Врач уделяет большое значение симптомам воспалительного процесса, о которых ему рассказывает больной. Далее специалист приступает к осмотру, в процессе которого устанавливает необходимость проведения дополнительных лабораторных исследовательских процедур. Определить характер развития патологического процесса позволяют общий и биохимический анализы крови, а выявить непосредственного инфекционного возбудителя помогает бактериологический анализ мазка со слизистой оболочки небного язычка. Определение микроорганизма-возбудителя играет решающее значение в выборе противомикробных препаратов при проведении терапии.
Лечение увулита
Основным способом лечения при увулите является консервативная терапия. Первоочерёдными задачами терапии являются подавление воспалительного процесса, уничтожение микроорганизма-возбудителя и восстановление здоровой микрофлоры в области слизистой небного язычка. В случае аллергической формы патологического процесса, прежде всего, необходимо исключить контакт организма с раздражителем. Основу медикаментозной терапии составляют противовоспалительные, антибактериальные, антивирусные и противоаллергенные препараты (в зависимости от типа патологического процесса). Важное значение имеют полоскания антисептическими растворами. Медикаментозная терапия сопровождается физиотерапевтическими процедурами, среди которых необходимо особо выделить ингаляции, УВЧ, электрофорез и магнитотерапию. В процессе лечения могут применяться методы народной медицины, предварительно согласованные с лечащим врачом.
В качестве профилактики специалисты рекомендуют своевременно излечивать инфекционные заболевания и патологии ЛОР-органов, не допускать попадания инородных предметов в глотку, соблюдать правила и нормы индивидуальной гигиены, повышать уровень иммунного ответа организма.
Увулит
Увулит – это остро протекающее воспаление небного язычка (увулы) инфекционно-аллергического генеза. Характеризуется резким, внезапным появлением болей при глотании, ощущения инородного предмета в горле, затруднения дыхания. Диагностика увулита производится на основании клинической картины, данных фарингоскопии, результатов аллерготестов, бактериологического посева. Лечение включает местные мероприятия (полоскание и смазывание горла), антибиотикотерапию, прием антигистаминных средств, физиотерапию (ОКУФ, ингаляции). При выраженном отеке язычка и мягкого неба, нарушающем дыхание, выполняется трахеостомия.
МКБ-10
Общие сведения
Увулит (от латинского «uvula» ‒ язычок) характеризуется отеком и гиперемией отростка, расположенного по средней линии заднего края мягкого неба. Функциональное значение небного язычка заключается в участии в артикуляции заднеязычных согласных, а также в акте глотания. Из врожденных аномалий развития увулы встречаются отсутствие, расщепление, удлинение язычка, из приобретенных патологий – папилломы и воспалительные заболевания. Увулит может возникать в любом возрасте, чаще сопутствует катаральному воспалению глотки.
Причины увулита
Воспалительная реакция небного язычка чаще всего развивается под влиянием инфекционных, аллергических, химических триггеров. Нередко патологическим фоном для увулита выступает острый фарингит, тонзиллит, ожоги и травмы полости рта, эпиглоттит и другие процессы. Этиологические факторы включают в себя:
Патогенез
Механизм развития инфекционного увулита в клинической оториноларингологии связывают с повреждением сосудов венозного сплетения, расположенного в небном язычке (апоплексия увулы). В результате возникают условия для инфицирования образующейся гематомы условно-болезнетворными патогенами полости рта.
Развивается эритема, отечность язычка, возникают геморрагии слизистой, формируется фибринозный налет, образованный слущенным эпителием, лейкоцитами и бактериями. Существенную роль в возникновении увулита и других воспалений глотки играют дефекты иммунитета, в частности пониженное содержание иммуноглобулинов A и G, В-лимфоцитов. В развитии ангиоотека имеет значение дисфункция системы комплемента, реакция антиген-антитело, протекающая с высвобождением гистамина.
Симптомы увулита
Клиника заболевания разворачивается остро. Внезапно (чаще во время приема пищи, резко возникшего кашля или чихания) появляется боль в глотке, усиливающаяся при глотательных движениях. Возникает першение, ощущение комка или застрявшего в горле инородного тела. Попытки откашляться приводят к усилению болевого синдрома. Из-за отека мягкого неба и зева больному становится трудно дышать, в горизонтальном положении появляется храп, чувство удушья. Вследствие раздражения корня языка увеличенным небным язычком могут возникать рвотные позывы.
При сочетании увулита с ларингофарингитом на слизистой горла образуется налет или высыпания. Возможно затруднение глотания твердой и сухой пищи, гиперсаливация. В некоторых случаях развивается дисфония. Общее самочувствие может не нарушаться, однако вирусный или бактериальный увулит нередко протекает с интоксикационным синдромом: ломотой в теле, лихорадкой.
Осложнения
Изолированный увулит редко приводит к жизнеугрожающим осложнениям. Большую опасность представляют сопутствующие заболевания, послужившие фоном для увеличения небного язычка. К ним относятся отек Квинке, ложный круп, эпиглоттит. Быстрое прогрессировании обструкции дыхательных путей приводит к возникновению дыхательной недостаточности, гипоксической коме, асфиксии.
Диагностика
Пациент с признаками увулита нуждается в осмотре врачом-оториноларингологом и установлении этиологии заболевания. В ряде случаев может возникнуть потребность в консультации аллерголога-иммунолога, инфекциониста. Основные этапы диагностики:
Лечение увулита
Терапия подбирается индивидуально с учетом установленных причин, складывается из местных процедур и общетерапевтического лечения. При возникновении дискомфорта в горле необходимо избегать раздражающих факторов (вдыхания дыма, употребления аллергенных продуктов, слишком горячих блюд и напитков). Алгоритм лечения увулита включает:
При угрозе асфиксии требуется проведение экстренной коникотомии или трахеостомии. При выраженной гипертрофии небного язычка прибегают к проведению увулотомии.
Прогноз и профилактика
Сочетающийся с фарингитом или изолированный увулит разрешается благополучно. По мере снижения активности инфекционного процесса уменьшается катаральное воспаление в глотке, небный язычок принимает прежние размеры и форму. Более опасны в прогностическом отношении состояния, сопровождающиеся стенозом дыхательных путей.
В целях предотвращения увулита рекомендуется соблюдать меры личной гигиены в период респираторных инфекций, исключить контакт с аллергизирующими веществами, отказаться от курения, следить за водным балансом. Чтобы избежать осложнений, необходимо своевременно обращаться к врачу при развитии катара верхних дыхательных путей.
Эпиглоттит
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Эпиглоттит — острое воспалительное заболевание надгортанника и прилегающих структур, которое может приводить к опасной для жизни обструкции дыхательных путей.
В случае инфекционной природы заболевания воспаление возникает в результате бактериемии и/или прямой инвазии микроорганизма в слизистую оболочку надгортанника.
В результате отека и накопления воспалительных клеток между эпителиальным слоем и хрящом надгортанника последний увеличивается в размере. Отек быстро прогрессирует и охватывает все преддверие гортани (область гортани ниже голосовых складок обычно не затрагивается), дыхательные пути сужаются вплоть до полной обструкции, приводящей к остановке сердца и смерти.
Этиология
Эпиглоттит могут вызывать бактериальные, вирусные и грибковые патогены.
У здоровых детей в большинстве случаев эпиглоттит вызывает бактериальная инфекция. Наиболее распространенным возбудителем является гемофильная палочка — Haemophilus influenzae типа b (Hib). Другие возбудители — пневмококки, стрептококки (включая бета-гемолитический стрептококк группы А, БГСА), золотистый стафилококк (включая его метициллин-резистентные штаммы, MRSA).
У взрослых эпиглоттит ассоциируется с широким спектром бактерий, вирусов, грибковых инфекций, а также их сочетаний.
Среди неинфекционных причин эпиглоттита чаще всего диагностируются травматические: проглатывание инородного тела, термический ожог, ожог кислотой или щелочью.
Эпиглоттит может быть одним из проявлений хронических гранулематозных заболеваний (полиангиит, саркоидоз, системная красная волчанка и др.).
Распространенность
Заболеваемость эпиглоттитом резко снизилась после введения в программу плановой иммунизации детей вакцины против Hib. До появления вакцины заболеваемость составляла приблизительно 5 на 100 000 детей в возрасте до 5 лет. Среди иммунизированных детей встречаемость эпиглоттита колеблется от 0,6 до 0,8 случаев на 100 000. Средний возраст детей с эпиглоттитом увеличился с 3 до 6–12 лет.
Заболеваемость эпиглоттитом у взрослых в последние несколько десятилетий в основном стабильна: от 0,6 до 1,9 случаев на 100 000 человек ежегодно.
Факторы риска
У детей к факторам риска относятся неполная иммунизация против Hib и иммунодефицитные состояния.
У взрослых — артериальная гипертония, сахарный диабет, иммунодефицитные состояния.
Симптомы
Клинические особенности эпиглоттита различаются в зависимости от этиологии, возраста, степени тяжести заболевания.
У маленьких детей обычно диагностируется респираторный дистресс-синдром — прогрессирующее расстройство дыхания, проявляющееся одышкой, западением грудной клетки на вдохе, цианозом, бледностью кожных покровов, хрипами при дыхании. Для облегчения дыхания ребенок принимает сидячее положение с наклоненным вперед туловищем, шея вытянута, подбородок выдвинут вперед. Может отмечаться слюнотечение.
У детей старшего возраста, подростков и взрослых эпиглоттит чаще проявляется болью в горле, слюнотечением. При фарингоскопии (осмотре глотки) зачастую отсутствуют гиперемия и отек — ротоглотка выглядит здоровой.
Для эпиглоттита у детей характерно резкое начало и быстрое прогрессирование заболевания. Как правило, от момента первых признаков до госпитализации проходит 12-24 часа.
Основные симптомы заболевания у детей:
Основные симптомы заболевания у взрослых:
Обследование
У подростков и взрослых — ларингоскопия (осмотр гортани) и фиброларингоскопия (осмотр гортани гибким эндоскопом, который вводится через полость носа) являются общепринятым стандартом для диагностики эпиглоттита.
У детей — метод диагностики зависит от возраста и тяжести заболевания. Выполнение ларингоскопии не всегда возможно и безопасно, поэтому зачастую диагноз устанавливается на основании клинической картины. При необходимости подтверждается рентгенологическим исследованием шеи в боковой проекции.
При ларингоскопии врач выявляет воспалительные изменения в области гортани, отек надгортанника, хрящей гортани, вестибулярных складок. Пальпация передней поверхности шеи может быть чувствительна, особенно в области подъязычной кости.
Пациентов с эпиглоттитом (особенно при подозрении на Hib-инфекцию) всегда следует обследовать на наличие внегортанных очагов инфекции: пневмонии, шейного лимфаденита, септического артрита, реже — менингита.
Лабораторная оценка должна включать общий анализ крови с лейкоцитарной формулой, посев крови на стерильность, у интубированных пациентов — бактериологическое исследование с забором материала из области надгортанника.
Дифференциальная диагностика
Истинный круп (дифтерия). Клиническая картина дифтерии иногда аналогична картине эпиглоттита. Симптомы — боль в горле, недомогание и субфебрильная температура — обычно появляются постепенно. Дифтерия чрезвычайно редка в странах с высоким уровнем иммунизации против дифтерии, столбняка и коклюша.
Ложный круп. Основной симптом — лающий кашель. При эпиглоттите он не наблюдается. Дети с крупом обычно чувствуют себя комфортно в положении лежа на спине.
Бактериальный трахеит. Отмечается острое начало, быстрое нарастание обструкции верхних дыхательных путей, лихорадка, что схоже с эпиглоттитом. При осмотре не выявляется изменений в гортаноглотке, а на рентгенограммах диагностируются неровности стенки трахеи, отсутствуют изменения в надгортаннике.
Паратонзиллярный абсцесс. У детей с паратонзиллярным абсцессом или другими инфекциями ротоглотки (заглоточный абсцесс, острый тонзиллофарингит) развитие заболевания более медленное, дыхание в начале заболевания не затруднено, интоксикация выражена в меньшей степени, чем при эпиглоттите.
Инородные тела в гортани, трахее и пищеводе могут вызвать полную или частичную обструкцию дыхательных путей, которая требует немедленного лечения.
Ангионевротический отек (отек Квинке). Характерно быстрое начало без предшествующих симптомов простуды или лихорадки. Основные проявления — отек губ и языка, крапивница, дисфагия без хрипоты.
Травма верхних дыхательных путей, включая термические ожоги.
Лечение эпиглоттита
При подозрении на эпиглоттит пациенту необходима неотложная медицинская помощь.
Основная цель ведения пациентов с эпиглоттитом — установление окончательного диагноза и немедленное лечение (до наступления обструкции дыхательных путей).
В стандартных случаях эмпирическая антибактериальная терапия назначается с учетом наиболее распространенных возбудителей, приоритет отдается цефалоспоринам III поколения. В случаях тяжелого течения, наличия сепсиса, менингита, высокой вероятности MRSA-эпиглоттита назначается антибиотик Ванкомицин. Для пациентов с иммунодефицитами (в том числе с ВИЧ-инфекцией) антибиотики подбираются с учетом наиболее распространенных возбудителей у данной группы больных, а также по результатам бактериологического исследования, если возможно его проведение.
Оптимальная продолжительность антибактериальной терапии эпиглоттита неизвестна. Большинство клиницистов проводят лечение в течение 7–10 дней, в зависимости от состояния пациента.
Как проходит лечение эпиглоттита в клинике Рассвет?
При подозрении на эпиглоттит пациент немедленно госпитализируется. В стационаре проводится полноценное обследование и лечение.
При тяжелой степени обструкции дыхательных путей, угрожающей жизни, выполняется интубация, трахеостомия.
При клиническом улучшении состояния пациента мы рекомендуем заменять парентеральное введение антибиотиков на пероральное (антибиотик в таблетированной форме, той же группы).
Доказанных данных о пользе рутинного назначения бронходилятаторов и глюкокортикоидов пациентам с эпиглоттитом пока нет. Эти препараты не сокращают длительность и тяжесть заболевания.
Фолликулярная ангина: симптомы, лечение у детей и взрослых
Фолликулярная ангина считается одним из самых распространенных видов тонзиллита. Название болезни связано с воспалением фолликул – небольших бугорков в области миндалин, являющихся скоплением лимфатических клеток. В этих структурах происходит выработка защитных элементов, относящихся к иммунной системе (лейкоцитов).
Заболевание способно развиваться в организме взрослого или ребенка, протекать с тяжелыми симптомами. Преимущественно фолликулярная ангина поражает пациентов, которым еще нет 40 лет. По достижении такого возраста патология возникает крайне редко.
Под фолликулярной (гнойной) ангиной подразумевают острое инфекционное заболевание, в основном имеющее бактериальную природу. Также болезнь может вызываться другими патогенами (вирусами, грибками).
Патология приводит к воспалению глоточных, небных и язычных миндалин, провоцирует появление на них многочисленных точечных гнойников. Последние выглядят как небольшие белые или бело-желтые точки, расположенные на определенном расстоянии друг от друга.
При отсутствии качественного лечения болезнь способна переходить в другой вариант гнойного тонзиллита – лакунарную ангину. Если это происходит, гнойнички приобретают более крупные размеры, превращаются в пятна неправильной формы, сливающиеся между собой.
Фолликулярная ангина считается достаточно опасным заболеванием, поэтому самостоятельное лечение категорически недопустимо. Будучи запущенной, болезнь способна приводить к серьезным осложнениям.
Причины развития и пути заражения
Существует множество микроорганизмов, вызывающих фолликулярную ангину:
Другими возбудителями заболевания могут становиться гемофильная палочка, пневмококки, вирус простого герпеса, цитомегаловирус. Возникновение вторичных ангин бывает связано с вирусом скарлатины или кори. В крайне редких случаях фолликулярная ангина вызывается хламидиями, микоплазмой, грибками.
Передача возбудителя происходит при контакте с больным человеком или носителем, не имеющим явных симптомов. Патогены проникают в верхние дыхательные пути, после чего распространяются по всему организму. Иногда инфицирование обусловлено приемом пищи, прикосновениями к предметам, на которых присутствуют болезнетворные микробы.
В основном фолликулярная ангина развивается у людей с ослабленным иммунитетом. Снижение резистентности организма связано со многими неблагоприятными факторами – недавно перенесенными инфекциями, переохлаждениями, отсутствием полноценного питания, наличием хронических заболеваний, отягощенной наследственностью.
Симптомы у взрослых и детей
В среднем длительность фолликулярной ангины составляет 7 суток. Наиболее яркая клиническая картина наблюдается в первые дни. Иногда заболевание протекает в течение 2-3 недель.
Начало болезни острое, с выраженной симптоматикой. В этот период фолликулярная ангина сопровождается следующими симптомами:
Перечисленные симптомы развиваются у пациентов разного возраста. Взрослые склонны переносить фолликулярную ангину легко, без высоких температурных показателей. У многих t тела не превышает субфебрильного уровня и остается в пределах 37,5–38 градусов.
У младших пациентов, не старше 10 лет, болезнь способна протекать гораздо тяжелее. В этом возрасте могут иметь место выраженная интоксикация, тошнота, рвота, поражение мозговых оболочек, судорожный синдром, обморочные состояния. Иногда возникают боль в эпигастральной области, метеоризм, диарея. Могут присутствовать трудности с мочевыделением.
У некоторых пациентов одновременно фиксируются симптомы двух разновидностей ангины — фолликулярной и лакунарной. Такое явление обусловлено особенностями строения миндалин, близким расположением фолликул и лакун, что способствует переходу инфекции между ними и ее ускоренному распространению.
Фолликулярная ангина нередко приводит к развитию осложнений (ранних или поздних). Причинами этого становятся несвоевременное обращение к врачу, попытки заниматься самолечением.
Наиболее распространены следующие осложнения:
Несколько позже может возникнуть такое опасное осложнение как гломерулонефрит. Подобная патология вызывает поражение почек, приводит к возникновению отечности, ограничению суточного объема мочи, повышению показателей артериального давления, почечной недостаточности.
Последствием неоднократно перенесенной фолликулярной ангины часто становится хронический тонзиллит. Для такого заболевания характерно стертое течение, периодически возникающий дискомфорт в горле, длительное присутствие субфебрильной температуры, ухудшение работоспособности.
Диагностика и лечение
Симптомы фолликулярной ангины требуют обращения к отоларингологу (ЛОР-врачу). Чтобы обследовать пациента с признаками острого поражения миндалин, осуществляют:
Также предусмотрена дифференциальная диагностика, позволяющая отличить фолликулярную ангину от других заболеваний – скарлатины, кори, инфекционного мононуклеоза, герпетической инфекции.
Лечебный курс является комплексным. Это подразумевает проведение эриотропной терапии (применение антибиотиков, противогрибковых или противовирусных средств), симптоматическое лечение (назначение нестероидных противовоспалительных препаратов, антигистаминов, витаминных комплексов), местное воздействие (использование средств для обработки раздраженной слизистой и миндалин). В первые сутки обязателен постельный режим. Для уменьшения раздражения в горле следует соблюдать специальную диету с преобладанием легкоусвояемых продуктов. На этапе выздоровления показаны физиотерапевтические процедуры.
Фарингит: симптомы, причины, лечение
Фарингит редко выделяют, как отдельное заболевание, обычно ставят диагноз острое респираторное вирусное заболевание (ОРВИ).
Это может быть ринит (насморк), фарингит (красное горло), ринофарингит (воспаление носа и горла) и др. 1,2
Важно не путать фарингит с тонзиллитом.
Для этого давайте разберемся в строении глотки и ротовой полости.
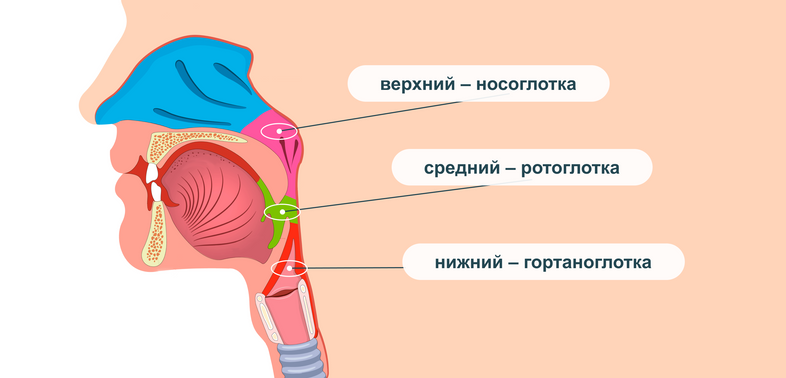
Строение глотки
Глотка делится на 3 отдела:
Это разделение является весьма условным, т.к. между отделами нет четких границ. При возникновении воспаления редко бывает так, что воспалительный процесс локализуется в одном отделе, обычно инфекционные процессы распространяются и перемещаются по всем отделам глотки 5,7
Как видно на картинке ниже, ротоглотка представлена небно-глоточными дужками, небным язычком и мягким небом.
При фарингите обычно поражаются:
Для полного осмотра глотки врач использует шпатель. Он нужен, чтобы улучшить обзор задней стенки глотки.
Небные миндалины при фарингите также воспаляются, т.к. ограничить процесс воспаления невозможно. Такой распространенный характер воспаления при фарингите отличает его от тонзиллита, где происходит поражение преимущественно небных миндалин.
Как часто встречается фарингит
Фарингит, как и обычное ОРВИ (вирусная инфекция), встречается довольно часто. Частота заболеваемости увеличивается в сезон с сентября по май, а пик приходится на февраль-март. Спад заболеваемости фарингитом в 3-5 раз отмечается в летние месяцы. 10,11
В детском возрасте острый фарингит встречается чаще, чем во взрослом. Дети до 5 лет переносят вирусную инфекцию, в том числе с фарингитом, 6-8 раз в год. 8,9
На первом году посещения детского дошкольного учреждения частота заболевания на 10-15% выше, чем у детей, находящихся дома. Но, к сожалению, “домашние” дети впоследствии чаще болеют в школьном возрасте.
Причины возникновения фарингита и тонзиллита
Этиология (происхождение, причина) фарингита. В 70-90% случаев фарингит вызывают вирусы. Также фарингит могут вызывать бактерии, грибки, аллергия, травмы, воздействие раздражающих факторов.
Из вирусов чаще всего встречаются риновирусы, аденовирусы, грипп, парагрипп, энтеровирусы, Коксаки А, коронавирусы, группа герпесвирусов (вирус Эпштейн-Барр, цитомегаловирус, ВПГ). 12
Существуют фарингиты, которые выделяют в отдельный диагноз в зависимости от возбудителя, например стрептококковый фарингит МКБ J02.0
Факторы риска развития острого фарингита
Классификация фарингитов
Классификация фарингитов по причине возникновения:
вирусный
бактериальный
грибковый
аллергический
травматический
вызванный воздействием раздражающих факторов
вызванный заболеваниями ЖКТ (гастроэзофагальным рефлюксом, заболеваниями желудка и т.д)
Фарингиты, связанные со специфическими возбудителями:
вирус Эпштейн Бара при инфекционном мононуклеозе
Yersinia enterocolitica при иерсиниозном фарингите
гонококк при гонорейном фарингите
Leptotrix buccalis при лептотрихозе глотки
Виды хронического фарингита:
гипертрофический (увеличение слизистой)
атрофический (истощение слизистой)
катаральный(стандартное воспаление)
смешанный
Симптомы острого фарингита (тонзиллофарингита)
Самые частые жалобы при фарингите:
Как было сказано ранее, фарингит редко бывает самостоятельным заболеванием, поэтому и проявления могут быть связаны не только с горлом. Может появиться заложенность носа, насморк, покраснение глаз, сухой кашель.
Симптомы хронического фарингита
В период ремиссии (это период, когда вы вылечили острый или обострение хронического фарингита) может беспокоить ощущение сухости в горле, легкое першение. В период обострения появляются жалобы, как при остром фарингите. 3
Диагностика фарингита
Определить острый фарингит можно по жалобам пациента и при осмотре ротоглотки (фарингоскопии).
Объективные симптомы фарингита, которые оценивает врач при осмотре горла:
На основании этого врач может поставить не только диагноз фарингит, но и предположить его причину (вирусное воспаление, грибковая инфекция и т.д.).
Несмотря на то, что острый фарингит в 70% является вирусным заболеванием, иногда требуется исключить бактериальную причину. Это очень важно для дальнейшей тактики лечения и профилактики осложнений. Для этого следует провести экспресс-тест для исключения стрептококковой природы фарингита.
В некоторых случаях при температуре, длительно сохраняющихся жалобах, температуре выше 3-х дней также необходимо сдать общий анализ крови для понимания причины острого фарингита.
Как лечить фарингит
Фарингит обычно протекает не тяжело, хотя некоторым пациентам боль может доставлять очень много дискомфорта.
Чаще всего встречается вирусный фарингит, для его лечения обычно достаточно препаратов для местного лечения. В связи с тем, что фарингит может иметь разную причину, рекомендуется применение комбинированных препаратов. То есть тех препаратов, которые будут эффективно не только снимать воспаление, но и действовать на причину, которая вызвала это воспаление.
Для лечения бактериального фарингита (если стрептотест положительный) помимо симптоматической терапии (обезболивание и снятие воспаления в глотке), врач назначает антибактериальные препараты. 1,6,12