Чем лечить желудок чтобы прошли прыщи
Сорбенты при чистке от прыщей
Кожа отражает состояние желудочно-кишечного тракта. Она чутко реагирует на патологические процессы в пищеварительной системе, которые проявляются дерматозами. Одним из самых распространенных проявлений является угревая сыпь. Акне может появляться эпизодически под действием проходящих факторов — нарушения диеты, приема алкоголя, инфекционного заболевания. Иногда сыпь наблюдается постоянно, если речь идет о хронических длительно протекающих нарушениях в желудочно-кишечном тракте. Кишечная микрофлора и прыщи — вопрос, который исследуется по сей день, и сегодня известно несколько механизмов кожного ответа на заболевания ЖКТ.
При угревой болезни важно не маскировать симптом косметикой, а разобраться с причинами. Комплексный подход поможет быстрее справиться с косметическим дефектом и улучшить общее самочувствие.
Как появляются прыщи
Причиной появления угревой сыпи может быть дисбактериоз — это состояние, при котором имеет место изменение баланса полезных и условно-патогенных микроорганизмов в сторону преобладания последних. У полезной микрофлоры множество функций:
участие в переваривании пищи — процессах расщепления, усвоения полезных микронутриентов;
участие в обменных процессах;
синтез витаминов в кишечнике;
торможение процессов размножения патогенных и условно-патогенных бактерий;
выведение токсинов и продуктов распада;
регуляция выведения каловых масс.
Когда полезных бактерий становится меньше, патогенные начинают активно размножаться. Это приводит к нарушениям всех перечисленных процессов, а значит, к снижению синтеза витаминов, замедлению процессов естественного очищения кишечника. В результате начинается интоксикация, поскольку продукты распада и вредные вещества, не выведенные из кишечника, всасываются в кровоток. Наблюдается ухудшение общего самочувствия, снижение защитных сил. Кожные покровы являются частью выделительной системы, поэтому они принимают на себя повышенную нагрузку. Закономерные реакции — шелушение, появление воспалительных элементов.
Дисбактериоз часто сопровождается нарушением опорожнения кишечника. Однако не является единственной причиной запоров. Затруднения при дефекации могут быть связаны с нарушением моторики кишечника, диетой, стрессом, геморроем, сидячим или малоподвижным образом жизни и другими факторами. При этом механизм появления прыщей на лице при недостаточном очищении кишечника тот же — интоксикация продуктами, которые не выводятся своевременно.
Важно помнить, что кожа — орган, который тоже населен полезными и вредными бактериями. Вредными являются условно-патогенные микроорганизмы, не вызывающие воспалений до того момента, как будет нарушен баланс. При изменении микрофлоры кишечника меняется и состав бактерий на поверхности кожи, полезным микроорганизмам становится сложнее сдерживать рост условно-патогенных. В связи с этим развивается воспаление.
К причинам появления акне относят и хронические заболевания желудочно-кишечного тракта, такие как:
гастроэзофагеальная рефлюксная болезнь;
язвенная болезнь желудка;
язвенная болезнь двенадцатиперстной кишки.
При таких заболеваниях кожные высыпания возникают на лице, волосистой части головы, руках, спине, груди. Изменения кожи могут быть связаны не только с процессами хронического отравления — процессы дефицитно-метаболического характера проявляют себя сухостью кожи, нарушением барьерных функций, изменением выработки себума (кожного сала), а значит, сопровождаются высокими рисками появления угревой сыпи.
Заболевания печени — распространенная причина появления прыщей. Печень является основным фильтром организма, и патологические процессы приводят к тому, что она не справляется с обезвреживанием токсических веществ. В результате страдают выделительные системы организма, в том числе кожа. Несмотря на то что многие болезни печени и желчного пузыря проявляют себя специфически, например желтизной кожных покровов, есть и неспецифические симптомы: прыщи, краснота и шелушение отдельных участков, избыточная выработка себума.
Акне — хроническое воспалительное заболевание сальных желез. Частыми причинами акне среди всех патологий пищеварительной системы являются функциональные нарушения ЖКТ, которые сопровождаются запорами и желудочно-пищеводным рефлюксом. Некоторые исследования установили взаимосвязь прыщей и синдрома избыточного бактериального роста. Он, в свою очередь, может быть следствием перенесенных операций, нарушения моторики кишечника, нехватки выработки желудочной кислоты.
Нарушение проницаемости кишечной стенки влияет на распространение и выраженность угревой сыпи. Питание также играет не последнюю роль в формировании прыщей: высокое содержание жиров и углеводов в пище провоцирует уменьшение количества бифидобактерий, увеличение кишечной проницаемости и воспалительный ответ кожи. Именно поэтому дерматологи рекомендуют придерживаться здорового питания, чтобы уменьшить подобные проявления и количество воспалительных элементов.
Особенности диагностики
Прежде чем начать принимать препараты для чистки кишечника, важно понять причины появления угревой сыпи. Если вы чувствуете дискомфорт и отмечаете проблемы с пищеварением, целесообразно посетить терапевта или врача-гастроэнтеролога. Лечение основного заболевания может существенно улучшить состояние кожи.
Диагностика состояния ЖКТ проводится разными методами:
УЗИ органов брюшной полости;
зондирование и микроскопическое исследование желчи;
лабораторные исследования: исследования микрофлоры, копрограмма, общие анализы крови, мочи и пр.
На основании обследования врач ставит точный диагноз и разрабатывает схему лечения.
Методы лечения
Если прыщи являются лишь следствием нарушения функции пищеварительной системы, врач назначит терапию основного заболевания. Могут потребоваться как специфические препараты, так и симптоматическая терапия. При хронических запорах специалист назначит слабительные препараты.
Обязательно назначается лечебная диета. Важно придерживаться здорового рациона, ограничить прием пищи, богатой углеводами и жирами, а также молочных продуктов. Исследования показывают, что при функциональных нарушениях ЖКТ, связанных с дисбактериозом, довольно высокую эффективность демонстрируют пробиотики и пребиотики. Они позволяют восстановить нормальный баланс микрофлоры после мероприятий по очищению кишечника.
В некоторых случаях может быть рекомендовано проведение гидроколонотерапии в условиях клиники. Это промывание кишечника с помощью струи физиологической жидкости. Есть два способа проведения процедуры: подводное промывание, орошение по методу Ленского. В результате удается вывести токсические вещества, застоявшиеся каловые массы и улучшить общее самочувствие.
Подводное промывание предусматривает использование специального аппарата. Процедура проводится в ванне. Нагретая до 37 °C вода поэтапно подается в кишечник. Выведение каловых масс осуществляется с помощью специального отсасывающего приспособления. Полное очищение организма предполагает несколько сеансов.
Орошение по Ленскому представляет собой введение зонда в анальное отверстие. Другой конец трубки располагается в сосуде с орошающей жидкостью. Вода вытекает по специальной трубке. Процедура занимает около получаса, повторять ее рекомендовано через 2 дня.
Важно помнить, что и домашнее очищение (клизмы, слабительные препараты), и процедуры в клинике должны быть согласованы с лечащим врачом. Такие мероприятия необходимы пациентам, страдающим от запоров и других нарушений. Однако у них есть и противопоказания.
Как помогают сорбенты
Прием сорбентов также может быть рекомендован специалистом в качестве дополнения к основному курсу лечения. Они не принесут моментального улучшения внешнего вида кожи, но в долгосрочной перспективе демонстрируют эффективность в лечении многих болезней ЖКТ и прыщей.
Механизм действия сорбентов заключается во впитывании токсинов в кишечнике и их выведении естественным путем. В результате улучшается внешний вид кожных покровов: нормализуется работа сальных и потовых желез, поскольку кожа перестает брать на себя высокую нагрузку и помогать организму в снятии интоксикации. Воспалительных элементов становится меньше, они менее выражены.
Некоторые заболевания ЖКТ приводят к повышению вероятности развития аллергических реакций. В этом случае сорбенты являются одной из важнейших составляющих комплексного лечения.
Сорбенты при прыщах на лице помогают избавиться от токсинов в кишечнике и восстановить нормальный баланс микрофлоры кожи. Сочетание сорбентов и препаратов для восстановления нормальной микрофлоры — пребиотиков и пробиотиков — позволяет получить впечатляющий результат. Поэтому врач может назначить эти три средства в комбинации.
В общем ряду сорбентов врачи выделяют «Фитомуцил Сорбент Форте» как английский комплексный препарат, содержащий в себе компоненты и для выведения токсинов, и для восстановления количества полезных бактерий. В его состав входит псиллиум — природный сорбент, который впитывает воду в кишечнике, разбухает и превращается в гель, сорбирующий токсины и вредные вещества. Еще один важный компонент препарата инулин — пребиотик, создающий благоприятные условия для размножения собственной полезной микрофлоры. Средство дополнено комплексом из живых бактерий.
Прыщи на лице (акне): основные причины
Примерно 80-85 % людей страдают акне в той или иной степени, что делает данное дерматологическое заболевание одним из самых распространенных в мире.
ИНТЕРЕСНЫЙ ФАКТ: Проблема акне имеет очень древние корни: еще Гиппократ и Аристотель в своих трудах подробно описывали этот эстетический дефект.
Акне может свидетельствовать о наличии серьезных внутренних патологий. Поэтому выяснить, в чем корень проблем с кожей, крайне важно.
Причины прыщей на лице
Ранние проявления акне чаще всего встречаются в подростковом возрасте. С годами их распространенность снижается. Однако процент заболеваемости все равно остается высоким: после 30 лет прыщи наблюдаются у 35% женщин и у 20% мужчин.
На это могут повлиять следующие факторы:
— Начало или завершение приема оральных контрацептивов.
— Беременность и период лактации;
· Гиперандрогения (повышенное содержание мужских половых гормонов). Помимо акне, в таких случаях наблюдается рост или потеря волос по мужскому типу, ожирение, расширение объема плеч, сужение бедер.
Гиперандрогения может стать признаком:
— СПКЯ (синдрома поликистозных яичников), при котором происходит нарушение превращения андрогенов в эстрогены.
· Дисбаланс гормонов щитовидной железы. При повышенной гормональной активности высок риск появления гипертиреоза. Обменные процессы в организме ускоряются, что не может не сказаться на коже: продуцируется больше себума, поры расширяются, появляются разные виды акне.
· Высокая влажность и некоторые косметические средства тоже могут спровоцировать появление прыщей.
· Выдавливание. Применяя механическое воздействие и желая побыстрее избавиться от прыщей, мы только вредим себе. При выдавливании инфекция проникает в более глубокие слои кожи и создает благоприятную почву для новых угрей.
· Ультрафиолет. Переизбыток солнечных лучей не только активизирует работу сальных желез, но и пересушивает роговой слой кожи, способствуя увеличению числа прыщей.
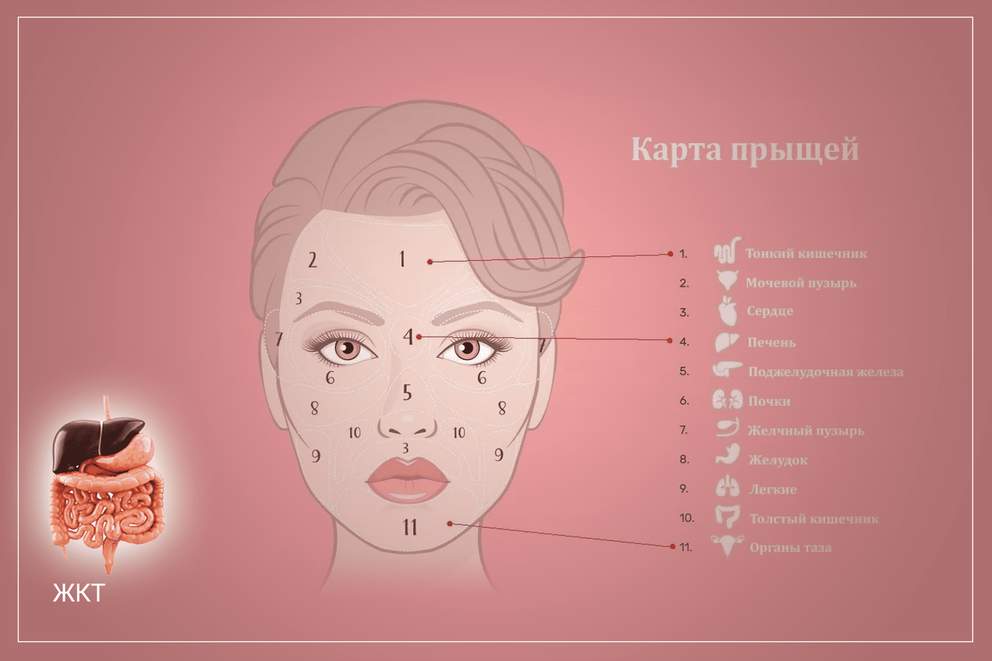
«Карта акне» на лице по зонам
«Карта лица» из древней китайской медицины связывает локализацию высыпаний на конкретной части лица со сбоями в работе определенных органов. Эта взаимосвязь, например, может выглядеть так:
· Лоб – желудочно-кишечный тракт. Если угри распространяются около линии роста волос, то страдает желчный пузырь.
· Кожа вокруг глаз – печень.
· Нос – поджелудочная железа.
· Щёки – дыхательная система.
· Подбородок – репродуктивная система.
· Зона вокруг губ “отвечает” за недавние стрессовые ситуации и гормональные изменения.
Конечно, заниматься самолечением по «карте лица» ни в коем случае нельзя. Это лишь результаты некоторых наблюдений, но никак не доказательная медицина. Правильный и точный диагноз вам сможет поставить лишь квалифицированный врач-косметолог.
Способы устранения акне
Чтобы наверняка избавиться от прыщей, необходимо соблюдать несколько основных условий:
1) Профилактика возникновения новых комедонов. Она подразумевает подбор правильного ухода за проблемной кожей лица. Средства должны регулировать гидролипидный баланс, контролировать жирный блеск, мягко очищать и увлажнять. В число активных компонентов входят активированный уголь, белая глина, AHA- и BHA-кислоты, гидролаты растений (шалфей, розмарин, чистотел), салициловая кислота, масло чайного дерева. В ежедневный уход для проблемной кожи также входит очищение гелем или пенкой, тонизирование, увлажняющий крем и средство для точечного нанесения. Кроме того, 1-2 раза в неделю рекомендуется наносить маску.
2) Удаление имеющихся комедонов с помощью разных видов чисток лица (механической, ультразвуковой, вакуумной, атравматичной).
3) Сокращение выделения кожного сала с помощью нормализации внутренней работы организма. Для этой цели применяются гормональные, антибактериальные препараты, группа ретиноидов.
4) Уменьшение рубцевания. Производится методом химического пилинга, мезотерапии, фототерапии, лазеротерапии. Если вы хотите решить проблему акне и возрастных изменений в виде морщин, пигментных пятен, заломов комплексно, то лучшим решением станет нитевое омоложение.
Профилактические меры борьбы с акне
Чтобы кожа оставалась чистой и гладкой как можно дольше, важно следовать простым, но эффективным правилам:
— Следить за состоянием гормонального фона и при наличии отклонений от нормы сразу же обращаться к гинекологу или эндокринологу.
— Раз в полгода сдавать общий и биохимический анализ крови, половые гормоны и гормоны щитовидной железы.
— Раз в год проходить УЗ-диагностику органов малого таза.
— Скорректировать рацион, соблюдая баланс белков, жиров и углеводов. Помочь в этом могут множество мобильных приложений, считающих проценты БЖУ.
— Заниматься умеренными физическими нагрузками и ограждать себя от разрушительного влияния стресса.
Прыщи на лице (акне): основные причины
Питание при акне

Что может быть причиной акне?
Для начала нужно сказать что такое акне. Акне (угревая сыпь) – это воспалительное заболевание кожи, вызываемое изменениями сальных желез и их выводных протоков с вовлечением в процесс волосяных фолликулов.
Существует множество самых различных причин появления высыпаний и все они кроются внутри человеческого организма, так как состояние кожи напрямую зависит от здоровья и работоспособности внутренних органов.
К причинам развития угревой сыпи относится и гормональный дисбаланс, и нервный стресс, и нарушения иммунной системы, и некоторые гинекологические заболевания, и прием каких либо лекарственных препаратов и БАДов и в том числе неправильное питание и как следствие заболевания желудочно-кишечного тракта!
Поэтому перед лечением акне очень важно провести комплексную диагностику всего организма!
Болезни ЖКТ – частая причина акне
Очень часто акне провоцируют заболевания желудочно-кишечного тракта. Уже давно установлено, что качество кожи напрямую зависит от качества питания человека. И если пищевой рацион насыщен углеводами, а аминокислот и жиров в нем мало, возникает повышенная секреция сальных желез.
Также при неправильном питании идет большая нагрузка на печень. Печени становится тяжело выполнять все свои функции по детоксикации организма и часть усилий берет на себя кожа, так как кожа также является органом выведения! Таким образом, заболевания органов пищеварительной системы очень часто проявляются на лице. Достаточно часто у пациентов с угревой сыпью диагностируют гастрит, дисбактериоз кишечника и другие заболевания желудочно-кишечного тракта.
Диета при акне – неотъемлемая часть лечения
Чтобы избавиться от акне, нужно снизить жирность кожных покровов, и способствовать сужению сальных желез. Для этого потребуется использование косметических и медикаментозных средств и процедур в обязательном сочетании с правильным питанием. Диета при угревой сыпи во многом направлена на сокращение употребления жиров, сахара, а также на увеличение потребления клетчатки, что приводит к нормализации пищеварения и значительному улучшению состоянии кожи лица и тела. Кроме того, правильно подобранные продукты и регулярность питания улучшают состояние иммунной системы, что помогает естественной борьбе организма с воспалениями кожи и с другими заболеваниями.
От каких продуктов нужно отказаться при лечении акне?

Диета при акне подразумевает под собой отказ от всех продуктов, повышающих уровень глюкозы и холестерина в крови, а также от тех блюд, которые могут усиливать работу сальных и потовых желез. Итак, рекомендуется исключить из рациона:
При потреблении этих продуктов в крови возрастает количество токсинов, которые организм будет стремиться вывести наружу. В том числе и посредством пор на коже лица и тела, что будет способствовать развитию угревой болезни.
Существует ряд исследований, установивших, что в регионах, где в пище преобладают растительные продукты с минимальным содержанием животных жиров, уровень заболевания акне ниже чем в среднем по миру. Эти, а также многие другие показатели позволили сделать вывод об эффективности диеты при угревой сыпи на лице и теле.
Сахар и рафинированные продукты – главные враги вашей кожи

Поэтому первое, что рекомендуется, это отказаться от чрезмерного употребления сладостей. Доказано, что сахар и рафинированные продукты способствуют накоплению инсулина, а также инсулиноподобного фактора роста. Это приводит к избыточному количеству андрогенов (мужских гормонов), отчего повышается выработка кожного сала, которое закупоривает поры и при присоединении бактерий, появляется угревая сыпь.
Лучшей клинической иллюстрацией гиперинсулинэмии и сопутствующей эндокринологической патологии, приводящих к акне, является синдром поликистозных яичников у взрослых женщин. Это состояние характеризуется гиперинсулинэмией, инсулинорезистентностью, гиперандрогенией, приводящими гиперандрогенизму, при котором развиваются такие симптомы как гирсутизм и акне. Когда гиперинсулинэмия подвергается лечению. Симптомы становятся менее выраженными, это говорит о том, что гиперандрогенизм и гиперинсулинэмия связаны между собой. Более того, когда пациенты придерживались диеты с низким гликемическим индексом, уровень андрогенов у них нормализовался.
Таким образом результаты, полученные во всех работах и исследованиях ученых всего мира, подтверждают, что низкая углеводная нагрузка может улучшить состояние кожи при акне.
Молочные продукты усиливают выработку кожного сала
Глютен – помеха в работе кишечника

Кофе способствует возникновению акне
Отдельно хочется сказать про кофе. Кофе стимулирует выработку гормона кортизола, являющегося гормоном стресса (еще его называют гормон «разрушитель») и оказывающего пагубное воздействие на работу печени, также кофе резко повышает содержание глюкозы (сахара) в крови. Поэтому неоправданное повышение уровня кортизола в большинстве случаев приводит к появлению акне и при лечении угревой сыпи от кофе лучше отказаться.
Какие продукты помогут в борьбе с акне?
Вода – источник здоровья вашей кожи
При любой диете крайне важно соблюдать питьевой режим. Вода является важнейшим источником жизни на земле и здоровья каждого из нас. Вода принимает прямое участие в метаболизме веществ с целью снизить пагубное воздействие токсинов на организм. Вода ускоряет выведение шлаков из организма. Что, в свою очередь, способствует борьбе с акне. Минеральная вода утилизирует токсины, помогая коже восстановиться на клеточном уровне. Вода также способствует усвоению питательных веществ, полученных с пищей, и как следствие улучшению качества кожи и ее увлажненности.
Витамины С, А, В и Е – помощники в борьбе с акне

Для повышения уровня коллагена в крови, который отвечает за упругость кожи и способность ее к регенерации, в питании должны присутствовать продукты с высоким содержанием витамина С. Такие как смородина, сладкий перец, брокколи, цветная капуста, квашенная белокочанная капуста. Очень часто у больных акне наблюдается дефицит витаминов А и Е, которые также в свою очередь отвечают за эластичность и здоровье кожи. Продукты с высоким содержанием данных витаминов такие как орехи, морковь, шпинат, тыква, овощи и фрукты зеленого и оранжевого цвета, также должны присутствовать в рационе питания при акне.
Витамины С, А и Е также являются мощными антиоксидантами. И как показали исследования, у некоторых пациентов с акне установлен низкий уровень антиоксидантов, поэтому у них снижена способность к устранению свободных радикалов, которые способствуют проявлению акне.
Для хорошего состояния кожи очень важен витамин В, который содержится в капусте, гречневой крупе, бобовых, печени.
Антиоксиданты – надежная защита кожи
В научных экспериментах продолжают исследовать роль флавоноидов с антиоксидантными свойствами. Например, ученым удалось установить, что эпигалокатехин-3-галлат – антиоксидант, обнаруженный в зеленом чае, способствует снижению продукции кожного сала. Цветок Impatiens balsamina (Недотрога бальзаминовая, или Бальзамин садовый), который используют в восточной медицине, содержит флавоноиды камферон и кверцетин, обладающие бактерицидным действием в отношении Propionibacterium acnes. Такие же свойства проявляет хорошо известный фитоалексин ресвератрол, который содержится в шкурке красного винограда, орехах, шелковице, ели, эвкалипте.
При акне включайте в рацион продукты, богатые селеном и цинком
Большую роль играет соотношение цинка и селена в организме. Эти микроэлементы принимают участие в строение клеточных мембран, обладают заживляющим эффектом. Цинк является необходимым элементом для правильного развития и функционирования кожи, он обладает бактериостатическим действием в отношении Propionibacterium acnes. У пациентов с акне отмечено снижение содержания цинка. Исследования показали, что употребление цинка пациентами с тяжелыми формами акне улучшило состояние их кожи. Большое количество цинка сосредоточено в бобовых, морепродуктах, тыквенных семечках, орехах. Максимальное количество селена сосредоточено в бразильском орехе.
Омега-кислоты необходимы для здоровья кожи

Доказано, что важны и омега-кислоты, которые можно найти в семенах льна. Полиненасыщенные жирные кислоты омега-3 и омега-6 могут влиять на воспалительные реакции при формировании акне. Жирная пища в типичных развитых странах состоит преимущественно из омега-6 жирных кислот, а в неразвитых странах она включает большое количество омега-3 жирных кислот, содержащихся в рыбе, дичи, овощах. Соотношение омега-6 и омега-3 жирных кислот в пище рекомендуемое экспертами 2:1.
Да данный момент существует очень мало исследований, в которых установлена корреляция между потреблением омега-3 и омега-6 жирных кислот и развитием акне. В эпидемиологическом исследовании, проведенном в 1961 году, была установлена связь между употреблением большого количества рыбы (источника омега-3 жирных кислот) и уменьшением проявлений акне. В более поздней работе (2008 года) было показано, что употребление в пищу добавки омега-3 способствовало снижению тяжести акне и уменьшению случаев проявления воспалительных элеиентов, а также улучшению состояния пациента.
Сырые овощи – лучший источник клетчатки
Важной составляющей в диете при акне является клетчатка. Клетчатка помогает вывести из организма токсины и другие вредные вещества. Продукты с высоким содержанием клетчатки всем известны – это овощи в сыром виде, фрукты, орехи, семена льна, гречка.
Киноа – «золотое зерно» для лечения акне
Кроме того, продукт богат фитиновой кислотой, которая способствует снижению уровня холестерина, в связи с чем снижается выработка кожного сала. Много в киноа и различных минералов: магния, калия, железа, кальция, цинка и витаминов группы В и Е, которые насыщают и питают клетки кожи, что способствует улучшению качества кожи и волос.
Правильного питания следует придерживаться, как во время лечения акне, для ускорения получения результата, так и на постоянной основе, для поддержания кожи в здоровом, сияющем, чистом состоянии.
Как состояние желудочно-кишечного тракта влияет на состояние кожи
От состояния желудочно-кишечного тракта зависит не только характер пищеварения, но и внешний вид кожных покровов. Если кишечник функционирует некорректно, то происходит накопление токсических веществ, которые образовались в процессе переваривания пищи. Данный процесс чреват развитием аутоинтоксикации организма, которая в свою очередь влияет на внешний вид кожных покровов. Бесполезно прибегать к косметическим методам, если первопричиной неудовлетворительного состояния кожи является неудовлетворительное состояние желудочно-кишечного тракта.
Почему кишечник и кожа взаимосвязаны?
Организм человека представляют собой единую сложную систему, поэтому кожа и ЖКТ связаны. Если происходят структурно-функциональные изменения в пищеварительной системе, то человек может столкнуться с такими вероятными кожными проявлениями:
Сбой в работе желудочно-кишечного тракта может проявляться одним из перечисленных симптомов или их совокупностью. Если человек замечает неудовлетворительное состояние кожи, то ему рекомендована консультация не только дерматолога, но и гастроэнтеролога.
Какие заболевания кишечника приводят к ухудшению состояния кожи
Негативно отразится на состояние кожных покровов могут такие отклонения со стороны желудочно-кишечного тракта:
Кроме того, одной из наиболее распространенных причин появления проблем с кожей, является дисбактериоз. При нарушении баланса кишечной микрофлоры нарушается процесс всасывания питательных компонентов и витаминов, а также снижается иммунитет, что априори негативно отражается на состоянии кожных покровов. Послужить причиной развития кишечного дисбактериоза и других заболеваний кишечника, могут такие факторы, как нерациональное питание, злоупотребление алкоголем, преобладание в рационе однотипной пищи и продуктов, которые богаты простыми углеводами. Очень часто проблемы с кожей на фоне дисбактериоза кишечника возникают при прохождении антибиотикотерапии, так как эта группа препаратов не обладает избирательным воздействием, и уничтожает как отрицательную так и положительную микрофлору.
Как распознать проблемы с ЖКТ
Обнаружив у себя кожные дефекты, угревую сыпь, пигментные пятна и другие негативные изменения на коже, необходимо обратить внимание на наличие симптомов, которые указывают на сбой в работе желудочно-кишечного тракта. Во внимание берется набор таких клинических симптомов:
Кишечник и зуд кожи также взаимосвязаны. Кроме ранее перечисленных кожных проблем, которые развиваются на фоне структурно-функциональных изменений в системе пищеварения, расстройства пищеварительной деятельности могут приводить к появлению симптомов местной аллергической реакции. К симптомам аллергической реакции можно отнести сыпь по типу крапивницы, покраснение кожных покровов, шелушение кожи, зуд, отёчность. Прием противоаллергических препаратов поможет снять только симптомы аллергии, но не решит проблему в полной мере, так как аллергические реакции, связанные с некорректной работой ЖКТ необходимо лечить комплексно.
Диагностика
Если возникли высыпания на коже, кишечник должен быть комплексно осбледован. Комплексная диагностика включает такие методы исследования:
В качестве дополнительных методов обследования может быть назначен общий и биохимический анализ крови.
Лечение
Добиться эффекта оздоровления кожи можно только через здоровый кишечник. При заболеваниях кишечника, которые спровоцировали проблемы с кожей, могут быть назначены такие группы лекарственных медикаментов:
Улучшить состояние желудочно-кишечного тракта и соответственно кожных покровов помогает прием метапребиотика Стимбифид Плюс. Метапребиотик содержит фруктополисахариды, фруктоолигосахариды, а также лактат кальция. Каждый компонент по отдельности и все в комбинации создают максимально благоприятные условия для роста и размножения нормальной кишечной микрофлоры. Даже лучший пребиотик не создаст того эффекта стимуляции роста кишечных бактерий, который обеспечивает метапребиотик.
В отличие от пробиотиков, которые являются уязвимыми перед кислотной средой желудка и не в полном объеме попадают в кишечник, метапребиотик Стимбифид Плюс эффективно восстанавливает популяцию собственных бактерий в кишечнике человека. По мере восстановления нормального баланса кишечных бактерий будет улучшаться состояние кожи и произойдет ее общее оздоровление. Стимбифид Плюс может быть использован как при уже возникших дерматологических проблемах, так и для профилактики заболеваний кожных покровов. Чистый кишечник – здоровая кожа, и этот факт подтвержден как гастроэнтерологами, так и дерматологами.
Кожные проявления патологии органов пищеварения
Болезни органов пищеварения оказывают значительное влияние на состояние кожи, а симптомы ее поражения могут свидетельствовать о поражении желудочно-кишечного тракта. В статье рассмотрены ассоциации между патологией кишечника и изменениями со стороны кожны
Кожные покровы и органы пищеварения находятся в тесной взаимосвязи, корни которой кроются в единстве происхождения в ходе эмбриогененза, общности барьерных функций, включая формирование иммунного ответа, а также взаимодействия с ассоциированной с этими органами микрофлорой. Состояние кожных покровов в значительной степени отражает состояние органов пищеварения, однако взаимосвязь патологических процессов в этих органах может иметь разноплановый характер: 1) поражение кожи может быть непосредственно обусловлено нарушением функции органов пищеварения; 2) поражение кожи может иметь общий патогенез с заболеваниями органов пищеварения, точно установленный или предполагаемый, и эти процессы идут параллельно.
Идея о том, что нарушения функции органов пищеварения естественным образом отражается на состоянии кожных покровов, хотя и витала в воздухе на протяжении тысячелетий, впервые была сформулирована в медицинской литературе William Hillary в 1759 г. [1] и развита A. Whitfield. Последний в 1932 г. ввел понятие «dermatitis colonica» [2], а один из первых подробных обзоров о влиянии на состояние кожи нарушенного кишечного всасывания был опубликован G. C. Wells только в 1962 г. [3].
Мальабсорбция макро- и микронутриентов с развитием их дефицита в организме при различных заболеваниях желудочно-кишечного тракта (ЖКТ) очевидно находит свое отражение в состоянии кожи. Чаще всего они наблюдаются при изменения кожи при нарушенном кишечном всасывании, что обусловлено мальабсорбцией цинка, меди, железа, витаминов А и PP. В ту же категорию можно отнести и развитие пурпуры как проявление гемокоагулопатии при нарушении всасывания витамина К. Селективный дефицит того или иного нутриента обычно связан с врожденным дефектом соответствующей транспортной системы кишечника, в то время как комбинированные нарушения кишечного всасывания чаще наблюдаются при генерализованном поражении кишечника (врожденного или приобретенного характера), например, при целиакии или синдроме короткой тонкой кишки. Характер поражения кожи при дефиците некоторых витаминов приведен в табл. 1 [4].
Ярким клиническим проявлением со стороны кожи является нарушение кишечного всасывание цинка. В целом причинами дефицита цинка в организме могут быть его недостаток в питании (например, при нерациональном искусственном вскармливании), различные заболевания кишечника, особенно сопровождающиеся диареей, а также врожденный дефект его кишечного всасывания (энтеропатический акродерматит).
Всасывание цинка в кишечнике тесным образом связано с характером моторики и легко развивается в случае диареи любого происхождения. Так, показано, что диарея у детей младше 1 года длительностью более 10 дней всегда сопровождается развитием дефицита цинка [5], а у детей более старшего возраста к данному состоянию может привести диарея длительностью более 14 дней [6]. При этом ускоренная кишечная моторика, нарушая всасывание цинка, способствует потере цинка, поступающего в просвет кишечника с секретами пищеварительных желез. Кроме того, дефицит цинка приводит к нарушению функции энтероцитов, что в свою очередь усугубляет его мальабсорбцию. Снижение иммунных функций на фоне дефицита цинка благоприятствует течению инфекционного процесса и также усугубляет диарею [7]. Дефицит цинка и нарушение функции энтероцитов способствуют мальабсорбции других нутриентов, в частности, натрия и воды [8]. Интересно также, что дефицит цинка приводит к снижению аппетита в результате снижения экспрессии рецепторов к нейропептиду Y в гипоталамусе и тем самым способствует уменьшению потребления пищи [9].
Энтеропатический акродерматит (синдром Брандта) характеризуется врожденным нарушением транспорта цинка через апикальную мембрану энтероцита. Заболевание передается по аутосомно-рецессивному типу и клинически проявляется характерным кожным синдромом (поражение кожи в виде везикулобуллезных высыпаний на дистальных участках конечностей и вокруг естественных отверстий), диареей и алопецией. Заболевание манифестирует после прекращения грудного вскармливания, т. к. женское молоко является важным источником цинка для ребенка в этот период жизни, с постепенным развитием основных симптомов заболевания, задержки психомоторного развития, а также снижением резистентности к инфекционным заболеваниям. Последнее обусловлено существенной ролью, которую играет цинк в функции иммунной системы, антиоксидантной защиты и даже некоторыми прямыми антиинфекционными эффектами данного микроэлемента. Похожее на энтеропатический акродерматит состояние может развиваться и вторично при тяжелой атрофии слизистой оболочки тонкой кишки, в первую очередь при целиакии. В обоих случаях для ликвидации дефицита цинка требуется назначение содержащих его препаратов.
Другой селективный дефект наблюдается при болезни Менкеса, в основе которой лежит нарушение клеточного транспорта меди в кишечнике. При этом наблюдается замедление роста, патология нервной системы, а также характерное закручивание волос, в связи с чем это заболевание получило название «болезнь закрученных или стальных волос». Болезнь связана с мутациями в гене ATP7A, кодирующем Cu(2+)-транспортирующую АТФазу, участвующую в процессах кишечного всасывания меди.
Заболевание манифестирует в неонатальном периоде, а первыми симптомами могут быть: гипотеpмия, гипеpбилиpубинемия, задержка физического развития. У части больных наблюдается образование узелков на волосах (trichorexis nodosa) и т. н. веретенообразные волосы (monilethrix). Кроме того, может наблюдаться себорейный дерматит. В течение первого полугодия жизни постепенно прогрессируют отставание в росте, задержка психомоторного развития и неврологические расстройства с утратой приобретенных в первые месяцы жизни навыков, появляются различные типы эпилептических приступов (фокальные, генерализованные, миоклонические) с формированием в дальнейшем спастического тетрапареза. Развивается трихополидистрофия: волосы спутанные, тусклые, жесткие, седые или цвета «слоновой кости».
Возможно развитие субдуральных кровоизлияний, тромботической болезни. При ангиографии в головном мозге, внутренних органах, конечностях выявляются удлиненные, извитые, варьирующего калибра артерии с чередованием областей расширения и сужения. Кроме того, могут быть выявлены дивертикулы мочевыводящей системы, предрасполагающие к инфекциям мочевого тракта. Нередко наблюдаются патологические переломы pебеp, диффузная гипопигментация кожи, а также признаки дисплазии соединительной ткани: гиперрастяжимость кожи, гиперподвижность в суставах.
Диагноз ставится на основании снижения уровня меди и церулоплазмина в сыворотке крови, низком содержании меди в биоптате печени и высоком — в слизистой оболочке кишечника и культуре клеток фибробластов кожи. В основе лечения — заместительная терапия препаратами меди.
Ниже перечислены болезни кожи, описанные в сочетании с целиакией, заболеванием с генерализованным нарушением кишечного всасывания (табл. 2) [10, 11]. Часть из них обусловлена мальабсорбцией макро- и микронутриентов, другая часть — повышенной проницаемостью кишечника на фоне атрофического процесса и повышением риска аллергического процесса, третья часть — аутоиммунным процессом в коже, который может рассматриваться как проявление основного патологического процесса. Особого обсуждения требует герпетиформный дерматит, который с целиакией имеет много общего, но также имеет и существенные отличия.
Общие механизмы поражения кожи и органов пищеварения также наблюдаются достаточно часто, например, при различных иммунопатологических процессах. При этом нарушения функции желудочно-кишечного тракта и, в частности, синдром мальабсорбции усугубляют течение кожного процесса при участии описанных выше механизмов.
При пищевой аллергии, как правило, параллельно вовлекается несколько систем организма: кожа (атопический дерматит), ЖКТ (эозинофильный эзофагит, гастрит, энтерит, колит), органы дыхания (аллергический ринит, бронхиальная астма) [12]. В последние годы пищевой аллергии придается важное значение в развитии синдрома раздраженного кишечника. Одной из точек пересечения этих заболеваний является висцеральная рецепция, которая, с одной стороны, модулируется центральными нервными влияниями, а с другой стороны — т. н. воспалением низкой активности в слизистой оболочке кишечника, главную роль в развитии которого играет дегрануляция тучных клеток. Последняя может быть обусловлена различными механизмами, в т. ч. атопическими [13].
При системных аутоиммунных заболеваниях соединительной ткани нередко наблюдается сочетанное поражение кожи и ЖКТ. Так, при системной склеродермии характерные кожные изменения сочетаются с нарушением моторики пищевода и дисфагией, нарушением моторики тонкой кишки и кишечной непроходимостью различной степени выраженности, а также синдромом нарушенного кишечного всасывания [14–18]. При системных васкулитах и ревматоидном артрите происходит параллельное поражение артерий в различных органах и системах, но впоследствии обусловленная этим процессом мальабсорбция усугубляет кожные изменения.
Воспалительные аутоиммунные заболевания кишечника, неспецифический язвенный колит и болезнь Крона также у части больных характеризуются поражением кожи. С ними нередко ассоциируются узловатая эритема и гангренозная пиодермия, имеющие единый с основным заболеванием патогенез и наблюдающиеся примерно у 3–12% больных [19–21]. Узловатая эритема проявляется безболезненными, красного цвета, подкожными узлами на разгибательных поверхностях конечностей, а ее активность соответствует активности основного заболевания [22]. При биопсии выявляется фокальный панникулит. Узловатая эритема хорошо поддается лечению глюкокортикоидными препаратами, а в резистентных случаях — инфликсимабом [23, 24]. Гангренозная пиодермия характеризуется тяжелыми изъязвлениями, отсутствием параллелизма с тяжестью заболевания и представляет серьезную проблему с точки зрения лечения терапии. При биопсии определяется стерильный абсцесс. Лечение требует применения высоких доз глюкокортикоидов, а также циклоспорина, такролимуса, мофетил микофенролата, инфликсимаба [23–26].
Развитие узловатой эритемы при болезни Крона обусловлено основным гранулематозным воспалительным процессом, а развитие тяжелой гангренозной пиодермии — неадекватной антимикробной защитой, возможно отчасти связанной со снижением продукции дефензинов в коже (как это наблюдается и в кишечнике).
Другими кожными проявлениями воспалительных заболеваний кишечника является афтозный стоматит, обычно хорошо отвечающий на течение стероидными препаратами [27, 28].
Отдельную группу составляют заболевания, при которых наблюдаются стойкие ассоциации между патологией кишечника и изменениями со стороны кожных покровов, хотя механизм данной ассоциации остается не установленным. Примером такого заболевания может быть синдром Пейтца–Йегерса.
Впервые данное заболевание было описано датским педиатром Y. Peutz в 1921 г. Под его наблюдением находилась семья, у членов которой отмечалось сочетание пигментации кожных покровов с полипозом тонкой кишки. Похожее наблюдение в 1949 г. представил H. Jeghers [29].
Синдром Пейтца–Йегерса — врожденное заболевание, передающееся по аутосомно-доминантному типу, характеризующееся пигментацией кожи и слизистых оболочек в сочетании с полипами желудочно-кишечного тракта. Пигментные пятна диаметром 1–5 мм появляются обычно в первые годы жизни, хотя описаны и у новорожденных детей, располагаясь вокруг рта, носовых отверстий, на буккальной слизистой оболочке, на кистях рук и стопах. Реже встречается перианальная и перигенитальная локализация. Интересно, что пятна, расположенные вокруг рта и носа, не исчезают со временем, тогда как выраженность пятен другой локализации может снизиться в пубертатный период. Полипы чаще всего выявляются в тощей кишке, однако встречаются и в желудке, двенадцатиперстной кишке, толстой кишке. Полипы могут стать причиной кишечной непроходимости, кровотечения, а также возможна их малигнизация. Распространенность синдрома составляет 1:120 000 живых новорожденных [30] без каких-либо половых различий [31]. Развитие его связано с мутацией гена STK11 (LKB1) с локализацией на хромосоме 19 p13.3 [32].
Ген STK11 кодирует серин-треонин киназу, модулятор клеточной пролиферации, играющей значительную роль в предотвращении развития опухолей [33]. В связи с этим фермент, кодируемый STK11, ингибирует АМФ-активируемую протеин-киназу и, опосредованно, mTOR-сигнальный путь (mammalian target of rapamycin) [34], нарушения которого выявлены у больных синдромом Пейтца–Йегерса [35].
Пигментные пятна обусловлены увеличенным числом меланоцитов в области дермоэпидермального соединения (dermoepidermal junction) с увеличением содержания меланина в базальных клетках. Полипы желудочно-кишечного тракта представляют собой гамартомы, состоящие из нормальной ткани того или иного органа, но с нарушенной его архитектоникой. Полипы при данном синдроме состоят из гландулярного эпителия и гладкомышечной ткани, соединяющейся с muscularis mucosae (мышечной пластинкой соединительной ткани).
Полипы всегда множественные. Локализуются в тонкой кишке (64%), реже в толстой кишке (53%), желудке (49%) и прямой кишке (32%). Обычно обнаруживается менее 20 полипов в каждом случае, а размер колеблется от нескольких миллиметров до 5 см в диаметре [36].
Кроме синдрома Пейтца–Йегерса гамартомные полипы наблюдаются также при ювенильном полипозе и синдроме гамартомных опухолей, ассоциированных с геном PTEN (PTEN hamartoma tumor syndrome). К последним относятся синдром Cowden, синдром Bannayan–Riley–Ruvalcaba и другие, обусловленные мутацией данного гена.
Дифференциальный диагноз пигментных поражений проводится с синдромами LEOPARD, Langier–Hunziker, Carney, Cowden и нормальным состоянием кожи, наблюдающимся у части афроамериканцев [37, 38].
Особый интерес представляет анализ взаимосвязи герпетиформного дерматита Дюринга и целиакии. С одной стороны, в патогенезе обоих заболеваний лежит непереносимость злакового белка глютена с развитием атрофии слизистой оболочки тонкой кишки и, как следствие, генерализованного нарушения кишечного всасывания. Последнее в наибольшей степени выражено при целиакии, хотя существует значительное число атипичных форм, при которых кишечный синдром уходит на второй план. Часто атипичная целиакия проявляется железодефицитной анемией, или остеопорозом, или низкорослостью, а также многими другими внекишечными симптомами. Герпетиформный дерматит Дюринга не является атипичной формой целиакией, но самостоятельным заболеванием, при котором у глютен-чувствительных лиц развивается характерное поражение кожи.
Как при целиакии, так и при герпетиформном дерматите можно выявить характерный HLA-гаплотип, циркулирующие антитела к тканевой трансглутаминазе, а также атрофию ворсинок слизистой оболочки тонкой кишки с положительным эффектом на ее состояние безглютеновой диеты. Следует, однако, отметить, что примерно у 20% больных с герпетиформным дерматитом состояние слизистой оболочки тонкой кишки остается нормальным [39, 40].
Клинически герпетиформный дерматит проявляется герпетиформно сгруппированными полиморфными элементами (пузырьки, пузыри, пустулы, папулы и папуло-везикулы) на неизмененных или отечных эритематозных участках кожи, появляющимися одновременно или с небольшими интервалами. Покрышка пузыря плотная. Содержимое пузыря первоначально прозрачное, затем — мутное. Пузыри могут превращаться в пустулы, вскрываться с образованием эрозий, на поверхности которых образуются корки с последующей эпителизацией. По периферии таких участков могут возникать волдыри. Сыпь обычно располагается симметрично и группируется в виде колец, полуколец или гирлянд (герпетиформная группировка). Типичными местами локализации являются разгибательные поверхности конечностей и ягодицы. Появлению сыпи нередко предшествует или сопутствует общее недомогание, головные боли, бессонница, диспептические явления, повышение температуры от 37,5 до 40 °C. Зуд обычно резко выражен, иногда возможно чувство жжения. Обострение болезни продолжается в течение нескольких недель, причем на одних участках сыпь разрешается, проходя стадию вторичных элементов (эрозии, чешуйки, корочки, гипер- или гипопигментация), а на других появляются свежие высыпания. На волосистой части головы высыпания отсутствуют. У детей довольно часто поражаются слизистые оболочки [41], наблюдается повышенная склонность к образованию пустул.
Патогенез обоих заболеваний остается до конца нераскрытым. В то же время характер патологического процесса в коже отличается от такового в тонкой кишке и характеризуется присутствием воспалительного инфильтрата, преимущественно состоящего из нейтрофилов, локализованного в дермальных сосочках, где обнаруживают и депозиты IgA [42]. Значение нейтрофилов в патологическом процессе подтверждается положительным эффектом на кожные изменения назначения дапсона, подавляющего активность нейтрофилов. На это же указывает повышенная экспрессия CD11b, некоторое снижение L-селектина и повышение функции рецепторов FcIgA [43]. В то же время в тонкой кишке как при целиакии, так и при герпетиформном дерматите наблюдается преимущественно мононуклеарная реакция.
Обращает на себя внимание также то, что безглютеновая диета, эффективная при целиакии, недостаточно действенна при герпетиформном дерматите, требующем дополнительного назначения специфических препаратов.
Таким образом, взаимосвязь кожного и кишечного процесса при герпетиформном дерматите остается неясной, хотя очевиден параллелизм указанных нарушений.
Особое внимание в последние десятилетия к себе привлекает инфекция Helicobacter pylori (H. pylori), первоначально ассоциированная с развитием хронического гастрита и язвенной болезни. В дальнейшем было установлена возможная роль данного инфекционного агента в развитии значительного числа заболеваний, включая кожные (табл. 3) [44].
Значительное число исследований посвящено изучению связи инфекции H. pylori и хронической крапивницы, под которой подразумевают хроническое кожное заболевание, характеризующиеся периодически возникающими зудящими волдырями без явной связи с физическими и алиментарными факторами. Характер этой взаимосвязи до конца не установлен. Одна из гипотез предполагает повышение кишечной проницаемости на фоне хеликобактерной инфекции для различных агентов, способных вызывать дегрануляцию тучных клеток [45]. Другие гипотезы приписывают H. pylori иммуномодулирующее действие. В частности, в сыворотке крови больных с хронической крапивницей были выявлены антитела IgG и IgA к ассоциированному с H. pylori 19-kDa-липопротеину [46, 47]. Также обнаруживаются аутоантитела класса IgG к IgE и Fc-εRiα и предполагается возможность продукции при хеликобактерной инфекции антител в связи с молекулярной мимикрией [48]. Исследования, направленные на оценку эффективности эрадикации H. pylori при хронической крапивнице, носят противоречивый характер. Однако тщательно спланированное исследование E. Magen и соавт. показало достоверное снижение активности процесса у пациентов, которым лечение проводилось, по сравнению с теми, кто лечение не получал [49].
В этой связи обсуждается значение H. pylori в развитии атопического дерматита. Так, G. Corrado и соавт. показали положительную ассоциацию пищевой аллергии с хеликобактерной инфекцией в группе, в которую вошли 30 детей с различными гастроинтестинальными жалобами [50]. В исследовании I. H. Galadari и соавт. частота выявления H. pylori у больных с атопическим дерматитом была достоверно выше, по сравнению с контролем [51]. K. Murakami и соавт. описали случай успешного лечения атопического дерматита у 14-летней девочки, которой была проведена эрадикация H. pylori [52]. Тем не менее, многие аспекты рассматриваемой взаимосвязи остаются противоречивыми.
Предполагается также, что хеликобактерная инфекция может быть пусковым фактором развития псориаза [54–56], однако механизмы его развития неизвестны.
Таким образом, болезни органов пищеварения оказывают значительное влияние на состояние кожи, а симптомы ее поражения могут свидетельствовать о поражении ЖКТ. Механизмы этой взаимосвязи могут быть различны, а в ряде случаев остаются до конца непознанными. Тем не менее, при развитии кожного патологического процесса следует исключить заболевания пищеварительной системы, а при гастроэнтерологической патологии следует внимательно следить за состоянием кожи, что может иметь значение для оценки активности процесса, его прогноза и назначения адекватной терапии как в гастроэнтерологической, так и в дерматологической практике.
Литература
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
Abstract. Alimentary organ diseases have strong impact on skin condition and the symptoms of its affection may indicate affection of alimentary organ. The article covers relations between bowel pathology and changes of cutaneous covering in cases of Brandt’s syndrome, Peutz–Jeghers’ syndrome, Crohn’s disease, interconnection of dermatitis herpetiformis and celiac disease. Authors also analyze the role of H. pylori in development of atopic dermatitis.








_575.gif)
.gif)
.gif)