Чем лечить зппп у женщин препараты
Лечение ЗППП у женщин
Все заболевания, передающиеся половым путем, объединены идентичным принципом распространения. Они могут быть не только венерическими, то также инфекционными и кожными. Сложность заключается в отсутствии выраженных симптомов на ранних стадиях заболевания, вследствие чего пациент нередко запускает болезнь. При этом последствия ЗППП зачастую носят очень серьезный характер.
Классификация ЗППП
Разновидностей заболеваний, передающихся половым путем, существует немало. Однако наиболее опасными считаются некоторые из них, а именно венерические (гонорея, сифилис, хламидиоз, прочие); кожные (педикулез, чесотка); вирусные (СПИД, гепатит В, гепатит С). Часть из них поддается полному излечению, другие требуют длительной терапии. Герпес, ВПЧ, ВИЧ составляют троицу, которая навсегда остается в организме однажды заболевшего человека.
Наилучшие результаты приносит своевременное обращение за врачебной помощью. В нашей клинике вы сможете пройти анонимное обследование и получить эффективное современное лечение по его результатам.
ЗППП: симптомы, диагностика, лечение
Не откладывайте визит в медицинское учреждение при обнаружении одного или нескольких признаков. Это выделения с неприятным запахом, боль при мочеиспускании, болезненные ощущения во время полового акта, зуд, жжение, покраснение гениталий, появление сыпи, раздражений в паховой области.
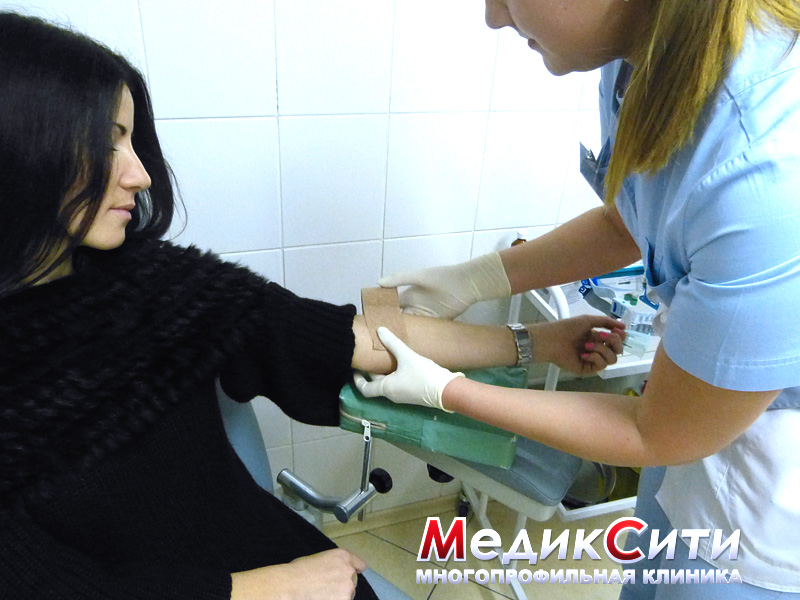
Нередко симптомы могут отсутствовать, и выявить их сможет только плановое обследование. Диагностика включает в себя осмотр у гинеколога, сбор анамнеза, обследование в гинекологическом кресле, сдачу анализов. На основании полученных результатов наш специалист составит схему лечения и подберет лекарственные препараты. Каждому пациенту мы гарантируем анонимность, индивидуальный подход и профессионализм каждого специалиста.
Оглавление
Классификация ЗППП
Все заболевания, передающиеся половым путем, делятся на несколько групп:
Способы передачи ЗППП
Заболевания, передающиеся половым путем, могут распространяться в результате вагинального, орального или анального контакта. Генитальным герпесом, например, можно заразиться даже при простом контакте кожи с кожей (при наличии на ней даже небольших повреждений).
Признаки заболеваний
К основным симптомам ЗППП у женщин и мужчин относят:
Каждая из патологий имеет и ряд признаков, характерных именно для нее.
При обнаружении любых неприятных симптомов следует как можно скорее обратиться к врачу, пройти осмотр и сдать анализы.
Самые распространенные ЗППП
К распространенным заболеваниям относят:
Диагностика
Обследование при ЗППП включает:
Обратиться к врачу следует при первых же признаках половой инфекции. Мужчинам следует записаться на прием к урологу, а женщинам – к гинекологу. Также помощь пациентам при ЗППП оказывают дерматовенерологи. Врач проведет осмотр и определит перечень анализов, которые необходимо будет сдать.
Важно! Как правило, обследование является комплексным. Это связано с тем, что единственного универсального метода диагностики не существует, а симптомы многих заболеваний являются схожими. Наиболее точным способом исследования является ПЦР. Такой метод позволяет выявить даже скрытые заболевания, для которых характерно течение без каких-либо симптомов.
Дополнительно нередко назначают и консультацию у других врачей: иммунолога, дерматолога, проктолога, офтальмолога и др. Это обусловлено тем, что ЗППП поражают суставы, кожные покровы, кровеносную систему и органы зрения.
Точный диагноз может поставить только врач!
Терапия
Лечение ЗППП у женщин и мужчин всегда подразумевает индивидуальный подход.
Используются следующие виды терапии:
Пациентам назначаются как лекарственные препараты в виде таблеток и капсул, так и свечи, гели, кремы и мази. В некоторых случаях рекомендуют курс инъекций и капельниц.
Эффективное лечение ЗППП у мужчин и женщин подразумевает не только устранение симптомов и направлено не только на половые органы, а еще и на коррекцию общего состояния организма в целом. Длительность терапии варьируется в зависимости от тяжести состояния пациента и его индивидуальных особенностей. Обычно она занимает 10-12 дней.
Профилактика
Основными методами профилактики ЗППП, предотвращающими необходимость в дальнейшем лечения, являются использование надежных средств контрацепции (презерватива), отказ от беспорядочных связей и доверительные отношения с постоянным партнером. Для предотвращения рецидивов патологий следует регулярно проходить контрольные осмотры и сдавать необходимые анализы.
Преимущества лечения ЗППП в МЕДСИ
Если вы хотите пройти лечение ЗППП в МЕДСИ, позвоните
Половые инфекции у женщин (ИППП). Диагностика и лечение
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
По направлению врачей эндоскописта (после колоноскопии), гастроэнтеролога или гинеколога «МедикСити» консультация врача-прокт.
Абаева Юлиана Генриховна
Врач акушер-гинеколог, гинеколог-эндокринолог, гинеколог-маммолог
Первая квалификационная категория (подтверждена в 2007 г.)
Айвазян Наира Юрьевна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог
Берсенева Вероника Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Кандидат медицинских наук
Казначеева Татьяна Викторовна
Врач-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Кандидат медицинских наук
Сонова Марина Мусабиевна
Врач акушер-гинеколог, гинеколог-эндокринолог, врач-онколог, врач УЗ-диагностики, доцент
доктор медицинских наук, профессор кафедры репродуктивной медицины и хирургии ФПДО МГМСУ
Уйсал Шорена Мерабовна
Врач-гинеколог, врач УЗ-диагностики
Фомина Татьяна Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Гинекология в клинике «МедикСити»
Сайт доктора Соновой
«Доктор», телеканал (ноябрь 2021г.)
«MediaMetrics», радиостанция, программа «Онлайн-приём» (август 2018г.)
«Вести. Дежурная часть», ТВ-программа, телеканал «Россия-24» (май 2018г.)
«MediaMetrics», радиостанция, программа «Онлайн прием» (март 2017г.)
«Таблетка», ТВ-программа, Первый канал (июнь 2016г.)
Понятие «половые инфекции» (или «заболевания, передающиеся половым путем», ЗППП) включает в себя не только венерические болезни, но и инфекции мочевыводящего тракта.
Особенностью многих ЗППП является отсутствие четко выраженных симптомов (т.н. «скрытые инфекции»). Женщина в течение длительного времени может даже не подозревать о том, что заражена. Без своевременного лечения ЗППП приводят к хроническим воспалительным заболеваниям органов малого таза которые, в свою очередь, могут стать причиной бесплодия или самопроизвольного прерывания беременности и других тяжелых последствий (см. осложнения беременности). Не позволяйте ситуации зайти так далеко! В «МедикСити» проводится диагностика и лечение всех основных половых инфекций у женщин.
Какие микроорганизмы «виновны» в возникновении ЗППП
ЗППП переносятся различными микроорганизмами, среди которых:
К этой же группе относятся инфекции, вызванные условно-патогенными микроорганизмами (такими, как гарднерелла, микоплазма и уреаплазма). В незначительном количестве эти микроорганизмы живут даже у вполне здоровых людей, но в больших концентрациях приводят к урогенитальным заболеваниям.
Диагностика и лечение половых инфекций
Как происходит заражение ЗППП у женщин
Заболевания могут усиливаться при таких неблагоприятных факторах, как:
Следует помнить, что заболевания, передающиеся половым путем очень заразны, к ним не вырабатывается иммунитет, то есть возможно повторное заражение.
Общие симптомы половых инфекций
Поскольку многие половые инфекции не проявляют себя на ранних стадиях, женщина только в период обострения болезни начинает испытывать те или иные симптомы и поздно обращается к врачу. Поэтому важно знать основные первичные признаки половых инфекций, к которым относятся:
Если вы обнаружили у себя подобные симптомы, незамедлительно обратитесь к гинекологу и сдайте анализы на ЗППП! Необходимо как можно раньше начать лечение половых инфекций: у женщин они протекают тяжелее, чем у мужчин.
Помните, что невылеченные венерические заболевания могут нанести непоправимый урон женскому организму!
Как проявляют себя различные половые инфекции?
Заболевания, передающиеся половым путем, встречаются и у мужчин, и у женщин. Об особенностях протекания половых инфекций у мужчин вы можете прочитать здесь, а в данной статье мы расскажем о том, как проявляются и лечатся половые инфекции у женщин.
Хламидиоз
Микоплазмоз
Заболевание вызывается таким микроорганизмом, как микоплазма. Проявляется прозрачными выделениями, вызывает дискомфорт во время мочеиспускания и интимного контакта. Может привести к воспалению влагалища, матки и придатков, мочеиспускательного канала. В случае инфицирования при беременности может вызвать многоводие, патологию развития плаценты и невынашивание плода.
ГИНЕКОЛОГИЯ: Рассказываем всё об инфекции, передаваемые половым путем
Наступает жаркое лето, а вместе с ним появляется неутомимое желание посетить лоно природы, отправиться на отдых в заморские страны, либо выбрать отечественное побережье. Однако к бурному желанию окунуться в море, вкусить экзотические блюда и горячительные напитки, нередко присоединяются случайные связи, а вот это уже чревато возникновением неприятных проблем. Именно поэтому вам обязательно нужно познакомиться с главными врагами долгожданного отпуска – ИППП!
ХЛАМИДИОЗ – рекордсмен последних лет
Хламидия (Ghlamidia trachomatis) особенно популярна в последние годы, она диагностируется чаще, чем гонорея. Ранее она считалась вирусом, но с 1996 года ее переименовали в бактерию. Неприятна хламидия тем, что проникает она в организм легко (половой контакт, полотенце, постельное белье и т.д.), а распространяется очень быстро, проникая в клетки здорового человека.
Симптомы
Первые признаки могут проявиться уже через неделю, но чаще через 14-21 день. Сначала появляется ощущение жжения при мочеиспускании, появляется легкое воспалительное покраснение в области уретры, а затем и выделения. В целом это выраженные симптомы уретрита, только спровоцирован он может быть как хламидиозом, так и другой инфекцией.
Важно! В 50% случаев у мужчин хламидиоз протекает без выраженных симптомов, поэтому профилактическая диагностика не помешает.
Как лечить?
Лечить хламидиоз следует обязательно, даже если инфекция не беспокоит. Именно хламидиоз чаще всего становится причиной хронического простатита и бесплодия. Причем чем моложе заболевание, тем легче оно поддается лечению. Прогрессирует хламидиоз в организме активно, завоевывая новые территории (сердце, почки, легкие и т.д.). Самостоятельное назначение антибиотиков не разумно в данной ситуации, лечение должно быть назначено только доктором, т.к. хламидия устойчива перед многими антибиотиками.
Профилактика
Проста и доступна каждому – защищенные половые связи и использование индивидуальных средств гигиены.
ГОНОРЕЯ – хорошо знакомый недруг!
Гонорея является хорошо изученной бактерией, что в целом неплохо и для диагностики, и для профилактики, и для лечения. Единственный путь заражения – это половой контакт.
Симптомы
Появляются первые признаки уже на 3-5 день, но могут и затянуться со своим появлением на 2-3 недели. Симптомы заболевания все те же – выраженный уретрит.
Лечение
Лечить гонорею следует обязательно. В последнее время бактерию не всегда удается обнаружить, так как живет она не только в мочеиспускательном канале, но и в других органах, расположенных в непосредственной близости, например, в предстательной железе. Нередко гонорея проникает в клетки крови – в лейкоциты, и в каждом своем новом месте обитания она все равно продолжает размножаться.
Как обнаружить гонорею?
Простейший метод диагностики – микроскопия мазка, позволяет сделать соответствующие выводы.
Как лечить?
Терапия осуществляется исключительно антибиотиками, но назначать их должен только врач. Дело в том, что бактерия гонорея может переродиться в L-форму, и тогда избавиться от инфекции практически невозможно. Именно поэтому особенно остро стоит вопрос о своевременности лечения, и если знаете о вероятности заболевания, лучше сдать анализы и не дожидаться негативных последствий.
МИКОПЛАЗМОЗ И УРЕАПЛАЗМОЗ – неизменные финалисты каждого нового сезона
Обе инфекции относятся к одному огромному семейству микоплазм, которое считается условно-патогенным за счет того, что клетки эти частично напоминают здоровые клеточные структуры человека. При этом заболевания микоплазмоз и уреаплазмоз коварны, так как сидя тихонько в организме, они продолжают делать свое черное дело, вызывая хронические простатиты, бесплодие и другие негативные последствия.
Симптомы
В качестве основных признаков выступают все те же симптомы уретрита. Особенностью этих заболеваний является и то, что они могут протекать бессимптомно, поэтому чтобы исключить данное заболевание, необходимо сдать анализы (ПЦР – диагностика).
Как лечить?
Антибиотикотерапия – это основной метод лечения, но не всегда он оказывается эффективным, что связано с той самой способностью микоплазмы и уреаплазмы адаптироваться под естественные человеческие клетки. Намного легче не лечить данные заболевания, а исключить возможность заражения.
ГЕРПЕС – вирус простой, доступный каждому…
Герпес – это самый настоящий вирус, который не имеет никакого отношения к бактериям или семейству простейших. Существует много типов вируса герпеса, но самыми известными являются 1-й и 2-й тип. Первый из них поражает верхнюю часть туловища, второй – нижнюю. Ранее считалось именно так, но сегодня нередко эти вирусы поддерживают друг друга в организме, особенно если наблюдается спад защитных сил организма (снижение иммунитета).
Заразиться вирусом герпеса проще простого – любое прикосновение, пользование предметами обихода и половой контакт открывают все двери для размножения вируса. Однако возможно это только в стадии обострения, в ином случае человек не заразен, он просто является носителем вируса. Кстати, избавиться от герпеса навсегда невозможно. Поселившись однажды в организме, он так и будет жить в нем, периодически давая о себе знать.
Симптомы
Не заметить или не узнать вирус герпеса невозможно. Сначала появляются пузырьки с красной каемочкой, а затем они лопаются и образуют болезненные эрозии. Возможно появление признаков уретрита.
Как лечить?
Лечится только острая фаза, когда появляются те самые пузырьки и эрозии. Для этой цели выбираются противовирусные препараты, но обязательно под контролем специалиста. Назначаются и препараты – иммуномодуляторы, которые также помогают сдерживать активность вируса.
ТРИХОМОНИАЗ – старый приятель
Trichomonas vaginalis — это хорошо изученные простейшие, относящиеся к классу жгутиковых. С ними наука сталкивалась неоднократно, поэтому проблем с диагностикой или лечением не возникает.
Симптомы
Первые симптомы заболевания появляются через 10-15 дней после заражения (полового контакта). Они не имеют специфических признаков, поэтому их тоже можно спутать с обычным уретритом. При длительном пребывании трихомонады в организме наблюдается ее размножение, причем не только в мочеиспускательном канале, но и в других близ расположенных органах.
Как лечить?
После диагностических мероприятий (ПЦР-анализ, мазок) назначается лечение. Чаще это препарат «Метронидазол» или «Трихопол», которые назначают специалисты. В некоторых случаях организм самостоятельно борется с этими простейшими, но надеяться на это не стоит, так как ожидания могут оказаться напрасными.
КОНТАГИОЗНЫЙ МОЛЛЮСК – таинственный гость
Заболевание с красивым названием порождает вирус, который очень легко распространяется контактным способом (мочалки, полотенце и конечно, половой путь).
Симптомы
Дают о себе знать примерно через 7 дней после состоявшегося контакта с источником заражения. В области полового члена и на внутренней поверхности бедер появляются небольшие узелки бледно-розового и телесного цвета. Они не зудят и не доставляют болезненных ощущений. В центральной части особенно больших узелков можно заметить вдавление, напоминающее по форме пупок, а при надавливании из него отделяется белое творожистое содержимое.
Важно! Выдавливание этой творожной массы не приводит к улучшению ситуации, и даже напротив – способствует появлению новых образований.
Чаще всего свежие образования вскрываются самостоятельно, после чего они могут вести себя весьма своеобразно и неожиданно. Иногда эти образования объединяются воедино, образуя большой моллюск, размером с куриное яйцо. Иногда они самостоятельно исчезают, но надеяться только на это не стоит.
Как лечить?
Диагностика заболевания проста – очевидный фактор говорит сам за себя. Для лечения используются противовирусные препараты. Образования самостоятельно вскрывать очень опасно, а вот в медицинской практике используют специальные инструменты, удаляют содержимое и обрабатывают рану специальными средствами.
ЛОБКОВЫЙ ПЕДИКУЛЕЗ
Лобковая вошь — Phthirus pubis, это небольшое насекомое длиной до 3 мм. Заразиться ими можно преимущественно при случайных половых связях и лишь иногда при общем использовании мочалок, полотенец и т.д.
Самое интересное, что ими действительно можно заразиться в спортивном зале или в раздевалках, поэтому следует быть начеку. Лечить заболевание следует обязательно, а его диагностика не составит особого труда.
Симптомы
Вошь очень быстро подрастает, после чего она становится очень назойливой и стремится к быстрому размножению. Вскоре появляется зуд и синевато-серые пятна, которые и являются укусами.
Как лечить
Необходимо сбрить все волосы в местах поражения, а затем их обрабатывают специальными растворами против лобкового педикулеза.
КОНДИЛОМЫ – ПОЛОВЫЕ БОРОДАВКИ
Human papillomavirus, известный больше как папилломавирус, сегодня считают наиболее часто регистрируемым заболеванием вирусной природы. Оно легко передается половым путем, так же специалисты считают, что вирус имеет онкогенный характер.
Симптомы
Они визуальны и выражаются в виде конусных образований в области половых органов, они же и называются кондиломами. Однако исчезновение или отсутствие таких образований вовсе не подтверждает отсутствие папилломавируса в организме, поэтому следует обязательно сдавать анализы.
Как лечить?
Удалять кондиломы самостоятельно нельзя, производят эту манипуляцию в медицинских центрах. Кроме этого требуется назначение препаратов, направленных на повышение защитных сил организма и подавление вируса в нем.
Диагностика и лечение ЗППП | ИППП у женщин
Заболеваниями, передающимися половым путем (ЗППП), называют разные инфекции, которые развиваются в органах мочеполовой системы. Самыми распространенными из которых являются уреаплазмоз, хламидиоз, кандидоз, сифилис и другие.
СИМПТОМЫ ЗППП | ИППП У ЖЕНЩИН
Также при этих болезнях могут увеличиваться паховые лимфоузлы, появляться бородавки и папилломы в зоне гениталий, развиваться язвы, сыпь на слизистых горла, рта и коже вокруг.
ВИДЫ ЗАБОЛЕВАНИЙ, ПЕРЕДАЮЩИХСЯ ПОЛОВЫМ ПУТЕМ
ЗППП классифицируют по нескольким параметрам: возможности полного излечения, типу инфекции, особенностям симптоматики.
По типу инфекционного возбудителя выделяют:
Также ЗППП делят на излечимые и неизлечимые. Большая часть болезней относится к первой группе. Ко второй причисляют аногенитальный герпес, ВИЧ и СПИД.
ПРИЧИНЫ РАЗВИТИЯ ЗППП
ЗППП передаются преимущественно контактным способом от человека к человеку. Также болезнь может передаваться от женщины к новорожденному во время родов. Теоретически возможным считается и бытовое инфицирование, то есть при использовании общих полотенец, посещении общественных бассейнов и саун. На практике же такие случаи практически не встречаются.
Развитие болезни могут вызвать патогенные и условно-патогенные микроорганизмы. Последними человек может быть инфицирован длительное время, но даже не знать об этом. Развитие болезни происходит при ослаблении иммунитета под влиянием провоцирующего фактора, например, переохлаждения.
ОСЛОЖНЕНИЯ ПОЛОВЫХ ИНФЕКЦИЙ
Осложнения ЗППП развиваются при отсутствии своевременной терапии или неправильном подборе лекарств.
Половые инфекции могут провоцировать:
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ, ПЕРЕДАЮЩИХСЯ ПОЛОВЫМ ПУТЕМ
Основным методом диагностики венерических болезней являются лабораторные анализы урогенитальных выделений, крови и мочи. У женщин берут мазок выделений и соскоб (образец клеток) из влагалища, а у мужчин из мочеиспускательного канала. Анализы проводят несколькими методами. Как правило, выполняют микроскопическое исследование, посев и анализ методом ПЦР. Он признан наиболее точным, поскольку выявляет инфекцию даже при незначительном содержании возбудителей в исследуемом материале.
Также важное значение для диагностики имеет физикальный осмотр. Врач осматривает область половых органов на наличие покраснения, отека, характерных высыпаний и изъязвлений. Кроме этого он расспрашивает пациента о симптомах болезни, общем самочувствии, наличии других патологий и возможных источниках заражения.
При необходимости специалист также может назначить УЗИ органов малого таза и другие обследования.
ЛЕЧЕНИЕ ЗППП
При ЗППП очень важно правильно поставить диагноз и определить вид инфекции. От этого напрямую зависит эффективность лечения. Все ЗППП лечат медикаментозными средствами. В зависимости от типа инфекции врач может назначить антибиотики, антимикотики, противопаразитарные и другие препараты. Курс лечения может длиться от одной недели до месяца и больше в зависимости от тяжести заболевания. После курса лечения пациенту назначают анализы крови и урогенитальных выделений, чтобы определить, получилось ли победить инфекцию или нужно продолжить лечение.
Для снятия симптомов женщинам могут назначать вагинальные свечи и мази для устранения зуда, покраснения и других проявлений болезни.
Особенностью лечения ЗППП является одновременная терапия пациента и его полового партнера. Проходить лечение рекомендуют даже при отсутствии выраженной симптоматики.
В клинике «РИМ» лечение ЗППП проводят венерологи, гинекологи, урологи и с многолетним опытом работы. Все анализы выполняются в современных лабораториях, что гарантирует получение точного результата в максимально короткие сроки.
Заниматься самолечением при ЗППП врачи крайне не рекомендуют. Без анализов невозможно точно узнать, какая инфекция спровоцировала болезнь и подобрать соответствующее лечение. Также не контролируется и эффективность терапии. Часто в таких случаях медикаменты приводят ко временному исчезновению симптомов, но сама инфекция не уходит, а остается в скрытой форме или переходит хроническую стадию. Со временем такая болезнь может усилиться и привести к серьезным осложнениям.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ, ПЕРЕДАЮЩИХСЯ ПОЛОВЫМ ПУТЕМ
Для профилактики ЗППП рекомендуют использовать контактные средства контрацепции и регулярно посещать гинеколога или уролога для проведения диагностики и выявления скрытых инфекций. Также профилактический осмотр нужно пройти при подготовке к зачатию и беременности
Лечение ЗППП у женщин
Все заболевания, передающиеся половым путем, объединены идентичным принципом распространения. Они могут быть не только венерическими, то также инфекционными и кожными. Сложность заключается в отсутствии выраженных симптомов на ранних стадиях заболевания, вследствие чего пациент нередко запускает болезнь. При этом последствия ЗППП зачастую носят очень серьезный характер.
Классификация ЗППП
Разновидностей заболеваний, передающихся половым путем, существует немало. Однако наиболее опасными считаются некоторые из них, а именно венерические (гонорея, сифилис, хламидиоз, прочие); кожные (педикулез, чесотка); вирусные (СПИД, гепатит В, гепатит С). Часть из них поддается полному излечению, другие требуют длительной терапии. Герпес, ВПЧ, ВИЧ составляют троицу, которая навсегда остается в организме однажды заболевшего человека.
Наилучшие результаты приносит своевременное обращение за врачебной помощью. В нашей клинике вы сможете пройти анонимное обследование и получить эффективное современное лечение по его результатам.
ЗППП: симптомы, диагностика, лечение
Не откладывайте визит в медицинское учреждение при обнаружении одного или нескольких признаков. Это выделения с неприятным запахом, боль при мочеиспускании, болезненные ощущения во время полового акта, зуд, жжение, покраснение гениталий, появление сыпи, раздражений в паховой области.
Нередко симптомы могут отсутствовать, и выявить их сможет только плановое обследование. Диагностика включает в себя осмотр у гинеколога, сбор анамнеза, обследование в гинекологическом кресле, сдачу анализов. На основании полученных результатов наш специалист составит схему лечения и подберет лекарственные препараты. Каждому пациенту мы гарантируем анонимность, индивидуальный подход и профессионализм каждого специалиста.
Современные представления о терапии инфекций, передающихся половым путем
Заболевания, передающиеся преимущественно половым путем (ЗППП), относятся к числу наиболее значимых заболеваний социального характера. Это объясняется не только их широким распространением, но и тяжелыми последствиями для организма больного и для общества в целом.
Осложнения ЗППП в случае несвоевременной диагностики и неэффективного лечения приводят к нарушению репродуктивного здоровья у женщин и у мужчин, к тяжелым врожденным заболеваниям у детей, а также к поражению внутренних органов и систем больного с последующей его инвалидизацией. Поэтому к лечению этой группы инфекционных болезней предъявляются особые требования, главными из которых являются высокая терапевтическая эффективность, низкая стоимость и удобство применения для больного.
Согласно данным ВОЗ (1995 г.) в мире ежегодно регистрируется 333 млн. новых случаев ЗППП, которые распределились следующим образом:
Высокая распространенность ЗППП приводит к большим экономическим убыткам. Специалисты Национального Совета по науке и технологии США считают, что Министерство здравоохранения США затрачивает на борьбу с венерическими заболеваниями ежегодно (без СПИДА) 5 млрд. долларов.
Характеристики пациентов с инфекциями мочевыводящих путей (ИМП), позволяющие предсказать прогноз лечения (P. Walsh et al. 1994 г.):
В настоящее время терапия ЗППП, вне зависимости от локализации процесса, основывается на трех основных направлениях: этиотропная терапия, патогенетическая терапия, симптоматическая терапия и санаторно-курортное лечение.
Основным компонентом этиотропной терапии ЗППП являются антибиотики и химиопрепарты. Учитывая, особенности отдельных микроорганизмов (например, хламидии – это внутриклеточные паразиты), упомянутые препараты должны обладать хорошей проникаемостью в пораженные возбудителями клетки. Согласно рекомендациям экспертов ВОЗ, антибактериальные средства, предназначенные для лечения больных с ЗППП, должны обладать следующими свойствами:
Считается общепризнанным, что пациенты с острыми и с хроническими мочеполовыми инфекциями нуждаются в антибактериальной терапии. Вместе с тем, большинство клиницистов отмечают значительные трудности при лечении этой категории больных, что объясняется:
— особенностями развития возбудителей, например, ЭТ хламидий фагоцитируются чувствительной клеткой > трансформация ЭТ в переходные тельца > трансформация переходных телец в РТ > РТ производят новые ЭТ и далее цикл повторяется. Такой цикл развития хламидий продолжается 2-3 сут, после чего большинство инфицированных клеток разрушается, и в межклеточные пространства попадает множество новообразованных ЭТ и РТ. Вследствие этого инфицируются новые клетки и патологический процесс продолжается. Поэтому при лечении хламидийной инфекции важно учитывать как вид возбудителя, так и спектр его чувствительности к антибактериальным препаратам, а также фазу его развития. Максимально чувствительными к антибактериальным средствам являются только РТ в периоде их активной жизни. ЭТ являются значительно менее метаболически активной формой внеклеточного существования хламидий и значительно более устойчивы к воздействию антибактериальных препаратов;
— нарушениями иммунитета, которые часто способствуют манифестации инфекции. Осложнения урогенитальных инфекций, в том числе хронические простатиты, также существенным образом способствуют увеличению частоты случаев неудач при антибактериальной терапии больных. Немаловажным усугубляющим эффективность лечения фактором являются инфильтраты в пораженных тканях (особенно в предстательной железе), а также микро и макрокальцинаты. Вышеуказанное, в конечном итоге, способствует созданию депо «резервированных» возбудителей, труднодоступных для антибиотиков и химиопрепаратов;
— наличием у многих больных микст-инфекции. Большинство публикаций по данной проблеме свидетельствует о том, что в 30-40% случаев микроорганизмы обнаруживаются в ассоциациях с представителями условно-патогенной микрофлоры, выделенной в этиологически незначимых концентрациях. По данным Адаскевич В.П. (2004), у больных с системными проявлениями хламидийной мочеполовой инфекции ассоциации возбудителей (хламидий) с трихомонадами встречаются в 84,5% случаев, а с анаэробными микроорганизмами – в 53,6% случаев. Поэтому в настоящее время существует мнение о том, что формированию резистентности микроорганизмов к антибиотикам, вероятно, способствует именно ассоциативный характер инфекций;
— ограниченным перечнем антибактериальных препаратов, обладающих выраженным противомикробным и противовирусным действием, а также увеличением количества штаммов микрорганизмов, резистентных к ним.
Анализ данных литературы по проблеме антибактериальной терапии ЗППП свидетельствует о том, что, несмотря на большой выбор антибиотиков и химиопрепаратов, рекомендуемых для лечения этой группы инфекций, вопрос о рациональных схемах этиотропной терапии остается до конца не решенным. Несмотря на применение современных препаратов, не представляется возможным добиться 100% санации организма пациента во всех клинических случаях.
Одной из наиболее сложных проблем остается терапия персистентной формы ЗППП, а также инфекций, протекающих с системными проявлениями. Кроме того, длительное и повторное применение курсов этиотропной терапии с использованием различных антибиотиков и химиопрепаратов часто приводит к аллергическим реакциям, дисбактериозу кишечника, токсическому воздействию на печень и способствует угнетению различных звеньев иммунной системы. Развивающийся в этих условиях «синдром иммунологической недостаточности» может приводить к формированию персистирующих форм инфекции, что, в конечном итоге, приводит к рецидивирующему течения заболевания.
Например, развитие патологического процесса в ткани ПЖ в условиях воспаления сопровождается нарушением проницаемости мембран, изменением рН в щелочную сторону (>6,4), что создает дополнительные трудности в доставке лекарственного средства в патологический очаг. По мнению ряда исследователей, этого можно избежать, при использовании препаратов широкого спектра действия длительными курсами. При этом в инфицированных ацинусах ПЖ создается требуемая терапевтическая концентрация антимикробных средств. Однако, чувствительность микроорганизмов к антибиотикам, при длительном их использовании, существенно снижается, а это приводит к развитию дисбактериоза, активации сапрофитов мочевыводящих путей, к развитию иммунодефицита и, как следствие, – к нарушению сперматогенной функции яичек.
В последнее время, наряду с этиотропным лечением больных ЗППП, все большее внимание уделяется патогенетической терапии пациентов данной категории. Основное значение в данном направлении придается иммуноориентированной терапии, поскольку доказано развитие нарушений иммунного статуса у 75-80% больных с ЗППП. Для нормализации вегетативных дисфункций у пациентов с ЗППП используются холинолитики и спазмолитики.
В постинфекционной стадии лечения хронического инфекционного процесса зачастую применяются физиотерапевтические, инструментальные и санаторно-курортное лечение с целью улучшения гемодинамики, противовоспалительного, рассасывающего, анальгезирующего действия, а также для облегчения транспорта лекарственных веществ в ткань ПЖ.
Но есть и другая точка зрения на лечение ЗППП. В противоположность российской, западная профессиональная литература по проблеме ЗППП не содержит в себе практически ни одной ссылки на существенное клиническое значение в их патогенезе расстройств иммунитета, дисбактериоза и «дисбиотических изменений», мы не найдем ни одной рекомендации о необходимости применения иммуномодуляторов, ангиопротекторов, физиотерапии, т.д. и т.п.
Я воспользовался информацией из главы «Sexually transmitted diseases», написанной R.E. Berger в последнем издании урологического учебника Campbell’s Urology 7-го издания 1998г.
ГОНОРЕЯ
Этиология, эпидемиология, диагностика.
N. Gonorrhoeae. 50% случаев гонорейных уретритов и цервицитов имеют микробную ассоциацию с Chlamydia trachomatis. В связи с этим любой случай выявленной гонореи нуждается в обязательной специфической противохламидийной терапии (см. соответствующий раздел). Кроме классического мазка, отделяемого по Грамму или культурального исследования с пероксидазным тестом, диагноз может быть установлен методами ПЦР или ЛЦР, где в качестве материала для исследования используется 1-я порция мочи.
Лечение и наблюдение.
Антибиотик выбора — цефтриаксон (Роцефин) по 250 мг однократно внутримышечно. Столь же эффективен пероральный прием 400 мг цефиксима, а также однократные внутримышечные дозы в 1,0 г Цефотаксима (Клафоран) и Цефтазидима (Фортум). Препаратами второй линии являются спектиномицин (Тробицин) 2,0 г внутримышечно однократно, ципрофлоксацин (Ципринол, Ципробай и т.д.) 0,5 г внутрь однократно, офлоксацин (Таривид, Офлоксин) 0,4 г внутрь однократно. Возможно также использование однократных доз других фторхинолонов для лечения гонореи: эноксацин — 0,4 г, ломефлоксацин (Максаквин) — 0,4 г, Норфлоксацин (Нолицин) — 0,8 г и гатифлоксацин — 0,4 г. После приема однократной дозы противогонорейного препарата проводится лечение возможной сопутствующей хламидийной инфекции однократной дозой Азитромицина (Сумамед) 1,0 г или по 0,1 г доксициклина (Юнидокс-Солютаб, Вибрамицин) 2 раза в день — 7 дней. Контрольное обследование проводится дважды. Первый раз через 5 — 10 дней после приема противогонорейного препарата (анализ на гонококки), второй раз не ранее чем через 3 недели после завершения курса антибактериальной терапии (анализы на гонококки и хламидии). В последние годы при контрольном исследовании рекомендуется также выполнять анализы на ВИЧ-инфекцию, сифилис, уреаплазмы и микоплазмы, трихомонады. Обязательным является анализ осадка 1-й порции мочи.
Причины неэффективности лечения и их преодоление.
Наиболее частной причиной неудачного лечения является не проводившееся лечение часто сопутствующего хламидиоза, что приводит к развитию т.н. постгонорейного уретрита. Часто имеет место повторное заражение от нелеченого партнера (до 40 — 60% половых партнеров больных не имеют симптомов). Антибиотикорезистентность к цефтриаксону зарегистрирована не была. Начиная с 80-х годов наблюдается 50 — 70% резистентность гонококков к тетрациклинам и пенициллинам. В пилотном исследовании, проведенном в г. Смоленске (Л.С. Страчунский, 1999) резистентность гонококков к пенициллину составила 77,9%, к доксициклину — 96,1%. Препараты этих групп в последние 15 лет для лечения гонореи не применяются. Резистентность гонококков к фторхинолонам (ципрофлоксацин) была отмечена в Южной Азии и в Кливленде (штат Огайо, США), однако по частоте она не превышала 3% случаев. По данным Л.С. Страчунского (1999) резистентность гонококков к фторхинолонам не превысила 1,3%. Имеются сообщения о резистентности к спектиномицину (не более 5% случаев).
ХЛАМИДИОЗ
Этиология, эпидемиология, диагностика.
До 30 — 40% негонококковых уретритов и цервицитов вызваны Ch.trachomatis. У мужчин одинаковую диагностическую ценность с общепринятыми исследованиями соскобных материалов из уретры имеет исследование 1-й порции мочи методами ПЦР или ЛЦР, причем последним в настоящее время отдается предпочтение. Серологические реакции не имеют никакой диагностической ценности при урогенитальном хламидиозе.
Лечение и наблюдение.
Терапией первого выбора считается Азитромицин (Сумамед) в однократной дозе 1,0 г. При непереносимости макролидов применяется доксициклин (Юнидокс-Солютаб, Вибрамицин) в дозе 0,1 г 2 раза в день — 7 дней. В качестве альтернативного режима возможно применение эритромицина по 0,5 г 4 раза в день — 7 дней или офлоксацина (Таривид, Офлоксин) по 0,3 г 2 раза в день — 7 дней. При беременности применяется азитромицин, эритромицин или амоксициллин по 0,5 г 3 раза в день — 10 дней. Применение Кларитромицина (Клацид) и других макролидов также возможно, но не является стандартным. В случаях персистирующей инфекции возможно применение однократной дозы метронидазола (трихопола) 2,0 г в сочетании с более длительными курсами лечения азитромицином (3 — 5 дней после приема начальной дозы по 0,5 г 1 раз в день) доксициклином (обычные суточные дозы до 14 дней), эритромицином (обычные суточные дозы до 10 дней). Необходима смена антибиотика. Контрольное обследование рекомендовано не ранее чем через 3 недели после завершения курса антибактериальной терапии. Оно включает в себя как тесты на хламидии, так и на другие ЗППП (гонорея, сифилис, ВИЧ-инфекция). Анализы на уреаплазмы, микоплазмы и трихомонады по показаниям. Обязательными является анализ осадка 1-й порции мочи.
Причины неэффективности лечения и их преодоление.
Наиболее частыми причинами неудачного лечения являются нарушение режима приема антибиотиков и реинфекция от нелеченых партнеров (инфекция протекает бессимптомно у 50% мужчин и почти 90% женщин) или новых половых связей. Установлено, что хламидийная инфекция может передаваться как при генитальном, так и при оральном и анальном сексе. Примерно 20 — 30% случаев неудачно леченого хламидиоза обусловлены сопутствующей уреаплазменной инфекцией, что особенно актуально, если лечение проводилось тетрациклиновыми антибиотиками, к которым отмечается резистентность уреаплазм. В таких случаях показан повторный курс лечения макролидами. Резистентность клинически изолированных штаммов хламидий к антибиотикам явление чрезвычайно редкое. За последние 10 лет в США были зарегистрированы и документированы всего 2 случая резистентности хламидий, полученных от больных, к антибиотикам тетрациклинового ряда. Однако около 1 года назад было сообщение о выделении у 3-х больных мультирезистентных форм хламидий, устойчивых к макролидам, тетрациклинам и фторхинолонам. Один случай клинически изолированных хламидий, устойчивых к тетрациклинам, за последнее десятилетие был выявлен в Тулузе (Франция).
УРЕАПЛАЗМОЗ и МИКОПЛАЗМОЗ
Этиология, эпидемиология, диагностика.
По данным, полученным в России, Ureaplasma urealyticum является причиной негонококковых воспалений мочеполовых органов с частотой 10,7 — 25,1% у мужчин и 23 — 61,9% у женщин, Mycoplasma gominis 6,2 — 11,4% у мужчин и 3,8 — 22,9% у женщин, Mycoplasma genitalium 6,2 — 29,6% у мужчин и 4,7 — 30% у женщин. Оптимальными диагностическими методами являются ПЦР/ЛЦР и культуральный. В качестве материала для исследования соскоб слизистой и осадок 1-й порции мочи одинаково информативны. Если при микробиологическом исследовании не выявлены гонококки и хламидии, наиболее вероятной причиной воспалительного процесса наружных гениталий следует считать уреаплазмы, а затем микоплазмы.
Лечение и наблюдение.
В связи с высокой резистентностью к тетрациклинам их применение в последнее время ограничивается. Препаратами выбора являются макролиды: Азитромицин (Сумамед) в однократной дозе 1,0 г, Эритромицин по 0,5 г 4 раза в день 10 дней, Рокситромицин (Рулид) 0,15 г 2 раза в день — 10 дней, Кларитромицин (Клацид) 0,5 г 2 раза в день — 10 дней, Джозамицин (Вильпрафен) по 0,5 г 3 раза в день — 8 дней. Контрольное обследование проводится дважды: через 5 — 10 дней после завершения приема (оценка переносимости и клинической эффективности антибиотиков, анализы на гонорею); не ранее чем через 3 недели после завершения лечения антибиотиками (те же тесты), а также исследования на сифилис, СПИД, хламидии, трихомонады). Обязательным является анализ осадка 1-й порции мочи. При персистировании симптомов уретрита возможны повторные курсы лечения со сменой антибиотиков (внутри группы макролидов или макролиды заменяются на тетрациклины) и увеличением продолжительности их приема. Возможно дополнительное назначение метронидазола по 0,4 г 2 раза в день — 5 дней.
Причины неэффективности лечения и их преодоление.
Весьма похожи на таковые для хламидийного уретрита и цервицита. Однако резистентность уреаплазм и микоплазм к тетрациклинам является существенным отличием. Данные, полученные в России, говорят о возможности устойчивости Ureaplasma urealyticum к тетрациклинам в 60% случаев, а Mycoplasma hominis в 57,14% случаев. В связи с этим, если при лечении НГУ применялись тетрациклины и эффекта не было, следует обязательно применять антибиотики группы макролидов. Если имеются симптомы уретрита, а инфекции отсутствуют, необходимо исключить чрезмерно частые сексуальные контакты, мастурбацию, пользование презервативами со спермицидами и употребление алкоголя. При персистировании симптомов также необходимо повторное контрольное максимально обширное микробиологическое обследование.
ТРИХОМОНИАЗ
Этиология, эпидемиология, диагностика.
В этиологической структуре негонококковых поражений мочеполовой системы Trichomonas vaginalis отводится от 3 до 25% в разных регионах мира. В США ежегодно регистрируется 3 миллиона, а во всем мире 170 миллионов инфекций. Выявление Trichomonas vaginalis осуществляется методом световой микроскопии нативного материала (отделяемое, смыв, осадок 1-й порции мочи у мужчин), помещенного по влажную каплю. Возможна культуральная диагностика (например, на среде Vagicult, Orion Diagnostica, Финляндия). В последние годы для диагностики применяются методы ПЦР/ЛЦР.
Лечение и наблюдение.
Стандартный курс лечения состоит в назначении метронидазола (трихопол) по 0,5 г 2 раза в день — 7 дней или однократная доза метронидазола 2,0 г. Столь же эффективна однократная доза тинидазола 2,0 г. Во время беременности лечение возможно начиная со второго триместра метронидазолом 0,5 г 2 раза в день — 5 дней. Контрольное обследование проводится через 1 неделю и включает в себя контроль за регулярностью приема медикаментов, их переносимостью, контроль за возможностью повторного инфицирования, анализ на наличие трихомонад. Если ранее не проводилось. Следует выполнить максимально полное обследование на другие ЗППП.
Причины неэффективности лечения и их преодоление.
Наряду с уже рассмотренными общими причинами, одной из распространенных причин неудачного лечения трихомониаза является резистентность микроорганизмов к метронидазолу. В период с 1983г. по 1999г. в США было выявлено 195 клинических случаев резистентности трихомонадной инфекции к метронидазолу и тинидазолу. Средняя продолжительность заболевания составила у них 17 месяцев. Преодолеть антибиотикорезистентность трихомонад можно путем проведения повторного курса лечения высокими дозами метронидазола до 2,0 — 4,0 г в сутки — 10 дней. Высокоэффективным при метронидазол-резистентной инфекции является фуразолидон по 0,05 г 4 раза в день — 10 дней. В последние годы доказана высокая эффективность при метронидазол-резистентном трихомониазе комбинация метронидазола с клотримазолом.
ГЕНИТАЛЬНЫЙ ГЕРПЕС
Этиология, эпидемиология, диагностика.
Herpes symplex вирус II типа является причиной воспалительных поражений наружных гениталий с частотой от 10 до 30% случаев. В идеале материал для исследования с пораженной области должен быть получен в первые 72 часа от появления симптомов. Предпочтительным методом исследования является диагностика на клеточных культурах. В последние годы все чаще применяется метод ПЦР/ЛЦР.
Лечение и наблюдение.
В настоящее время полная элиминация вируса простого герпеса, а значит, и клиническое излечение считаются невозможными. Основными задачами лечения является ускорение заживления герпетических высыпаний, быстрая ликвидация симптомов и профилактика частых рецидивов. Ацикловир (Зовиракс) по-прежнему является препаратом первого выбора. Его можно применять при первичном эпизоде по 0,4 г 3 раза в день — 10 дней (режим лечения одобренный FDA по 0,2 г 5 раз в день — 10 дней). К препаратам первого выбора также относится Валацикловир (Валтрекс) 1,0 г внутрь 2 раза в день — 10 дней. К этой же группе средств относится Фамцикловир (Фамвир), применяемый по 0,25 г внутрь 3 раза в день — 5 — 10 дней. По эффективности эти препараты примерно одинаковы, однако имеются случаи более высокой эффективности валацикловира по сравнению с ацикловиром. Фамцикловир обладает в 3 — 5 раз большей биодоступностью по сравнению с ацикловиром. При герпетическом проктите применяется ацикловир в дозе 0,4 г 5 раз в день. Если после первого курса лечения клинические проявления генитального герпеса исчезают, контрольные анализы не проводятся. При наличии рецидивов, а они могут иметь место практически у каждого третьего пациента, проводится противорецедивная терапия. Следует избегать сексуальных контактов до полного заживления язвочек.
Причины неэффективности лечения и их преодоление.
Как уже указывалось выше добиться полной элиминации вируса герпеса невозможно. При наличии рецидива в течение первых двух дней от появления симптомов проводят противорецидивную терапию ацикловиром 0,4 г 3 раза в день — 5 дней, либо назначают валацикловир в дозе 0,5 г 2 раза в день — 5 дней. Возможно также применение фамцикловира в дозе 0,125 г 2 раза в день — 5 дней. Если обострение герпетической инфекции имеет место более 6 раз в год, некоторые авторы считают более 10 раз в год, показана длительная супрессивная терапия продолжительностью от 6 до 12 месяцев. Применяются ацикловир в дозе 0,4 г 2 раза в день, фамцикловир по 0,25 г 2 раза в день или валацикловир в дозе 0,5 — 1,0 г 1 раз в день. При упорно протекающей инфекции важно не допустить вторичного бактериального инфицирования герпетических поражений кожи и слизистых. С этой целью возможно местное применение бетадина. При обильном язвообразовании, сильных болях и дискомфорте при ходьбе или мочеиспускании показана госпитализация. Иногда, пациентам, длительно страдающим рецидивирующим генитальным герпесом, требуется психотерапевтическая помощь. Длительная супрессивная терапия обычно не вызывает формирования лекарственной устойчивости вируса герпеса. Более чем у 2/3 пациентов часто возрастает продолжительность ремиссий на фоне данной терапии.
КАНДИДОЗ
Этиология, эпидемиология, диагностика.
До 20% женщин отмечают эпизоды влагалищного кандидоза (Candida albicans) хотя бы 1 раз в жизни, а 8% женщин имеют рецидивы этого заболевания более 2 раз в год. Диагноз обычно устанавливается на основании характерных клинических проявлений. Возможно выявление гифов кандид в мазке с КОН или окрашенном по Граму. Наиболее чувствительным считается посев на среду Sabouraud. Нами успешно применяется среда Vagicult (Orion Diagnostica, Финляндия).
Лечение и наблюдение.
Прежде всего, следует отметить, что проведенные еще в 1990г. двойные слепые плацебо-контролируемые исследования показали, что нистатин не отличается по эффективности от плацебо как в элиминации Candida albicans, так и по клиническому эффекту. Препаратами выбора являются флуконазол (Дифлюкан) по 0,15 г внутрь однократно или итроконазол 0,2 г 2 раза в день — 1 день. В качестве альтернативы могут использоваться препараты для местного применения: бутоконазол крем 2% (5 мг) до 4-х аппликаций в день — 3 дня; клотримазол в виде вагинальных таблеток по 0,1г 2 раза в день — 3 дня (в упорно протекающих случаях увеличение продолжительности применения клотримазола до 14 дней существенно повышает эффективность лечения); миконазол вагинальные таблетки по 0,2 г 1 раз в день — 3 дня; терконазол вагинальные таблетки по 0,08 г 1 раз в день — 3 дня; тиоконазол 6,5% вагинальная мазь — однократно. Через 5 — 10 дней после окончания лечения показаны контрольные анализы.
Причины неэффективности лечения и их преодоление.
Ведущими причинами неудачного лечения являются: иммунодефицит, особенно ВИЧ-инфекция, плохо контролируемый сахарный диабет, регулярный прием кортикостероидов и эстрогенов, частые повторные приемы антибиотиков широкого спектра действия. Диагноз рекуррентного кандидиаза ставится при наличии у пациентки не менее 4-х эпизодов микологически подтвержденного вульвовагинита в год. В этом случае назначается следующее лечение: клотримазол вагинальные таблетки по 0,5 г 1 раз в неделю — 6 месяцев; кетоконазол (Низорал) по 0,4 г внутрь в течение 5 дней от начала месячных — 6 месяцев; флуконазол (Дифлюкан) по 0,15 г 1 раз в месяц — 6 месяцев; кетоконазол 0,1 г один раз в день — 6 месяцев. Доказано, что лечение полового партнера не снижает частоту рецидивов кандидозного вульвовагинита и в связи с этим не считается обязательным, если нет симптомов баланопостита.
ПАПИЛЛОМАВИРУС
Этиология, эпидемиология, диагностика.
Human papillomavirus (HPV) выделяется у 1 — 3% здоровых женщин и у 70 — 75% женщин больных раком шейки матки. Роль HPV как ведущего фактора риска развития рака шейки матки определяет его исключительное клинико-эпидемиологическое значение. В настоящее время рекомендовано проводить рутинное обследование женщин на папилломавирус методами ПЦР/ЛЦР. Чаще всего диагноз ставится по характерной клинической картине — появление на месте поражения остроконечных кондилом. При наличии атипичных кондилом необходимо выполнить их биопсию. Для идентификации малозаметных кондилом применяется аппликационный тест с 3% уксусной кислотой.
Лечение и наблюдение.
Специфической системной противовирусной терапии не существует. Осуществляется только местное лечение при наличии кондилом. Применяется Подофилокс (Кондилокс) местно наносимый маленьким ватным тампоном 2 раза в день — 3 дня, затем 4 дня перерыв. При необходимости курс лечения повторяется до 4 — 6 раз. Используется также 25% настойка подофиллина (Podocon — 25), наносимая местно 1 раз в неделю — 6 недель. Место аппликации моется и высушивается через 4 часа. Если нет эффекта после 4-х аппликаций, необходимо использовать альтернативные подходы:
Причины неэффективности лечения и их преодоление.
Рецидивы наблюдаются у каждого 3-го независимо от метода лечения. Необходимо использовать повторные курсы лечения с использованием препаратов первого выбора и рассмотренных выше альтернативных подходов. Обследование и лечение полового партнера (партнерши) обязательно.
Компоненты обычно назначаемых лечебных схем:
Реально из подобных схем необходимыми препаратами являются антибиотики и эубиотики для профилактики дисбактериоза.
Анализы после антибиотикотерапии, если жалоб нет, пересдаются через 3-4 недели после приема последней таблетки (свечи, если они закончились позже таблеток) – обычный мазок, при необходимости (гонорея, например) – ПЦР. НЕ РАНЬШЕ! Желательно, если жалоб нет, провести провокацию (сдавать анализ во второй фазе цикла, пищевая, температурная, может быть алкогольная провокация. Если жалобы после лечения остаются или возобновляются раньше, чем через месяц, тогда, как всегда, анализы сдаются в момент обострения, т.е. раньше. И тут уже посев очень желателен, чтобы выявить возбудителя, размножившегося сразу после действия антибиотиков.
Антибиотиками лечатся только бактерии. Против простейших назначают противомикробные средства. Против вирусов лечение часто отсутствует. Исключение – герпес. Существуют специфические противогерпетические препараты – ацикловир и валацикловир – для лечения ЖАЛОБ. Критерий назначения лечения – изнурительные жалобы. Анализы на герпес в отсутствие жалоб (кровь или ПЦР) или жалобы, которые из-за их редкости или незначительной выраженности можно спокойно переносить, критериями лечения не являются. Основной препарат в лечебной схеме – ацикловир. Иммуномодуляторы либо не назначаются, либо являются вспомогательными компонентами схемы. В случае частых обострений прием ацикловира должен быть длительным. Герпес заразен во время высыпаний И НЕДЕЛЮ ДО НИХ. Поэтому предохранение презервативом не спасает от заражения. Во время обострения генитального герпеса необходимо полное воздержание. Возможно перекрестное заражение при оральном сексе герпесом на губе – вызвать генитальный герпес у партнера. Если у долго живущих вместе партнеров у одного герпес обостряется часто, а у другого – вовсе нет – это не значит, что у второго его нет, просто выраженный иммунитет позволяет не происходить клиническим обострениям. При отсутствии жалоб лечение герпеса не проводится. В отсутствии жалоб и герпеса-то нет :)) Анализы крови на герпес делаются только с целью выяснения состояния иммунитета. Даже при планировании беременности никакие анализы крови не требуют лечения. Не надо лечить антитела в крови.
То же касается цитомегаловируса (ЦМВ), за исключением того, что противоцитомегаловирусных препаратов не существует, ацикловир против него не работает, основной метод лечения беременных и новорожденных – иммуноглобулин, обогащенный антителами против ЦМВ, лечение назначают при ОБОСТРЕНИИ ИНФЕКЦИИ, а не при носительстве антител, которое есть норма. На западе беременным не проводят скрининг на ЦМВ из-за бесполезности этой информации. ЦМВ – компетенция неонатологов. Для планирующих и просто людей ЦМВ не имеет никакого значения.
Таким образом, анализ данных литературы свидетельствует о том, что, несмотря на очевидные успехи в области терапии ЗППП, данная проблема еще далека до своего окончательного решения. Основное внимание должно быть уделено поиску и разработке рациональных методов комплексной терапии ЗППП.