Чем лечится застойная пневмония
Застойная пневмония
В практике терапевтических отделений пневмония считается одним из самых часто диагностируемых пульмонологических заболеваний. Более 60% населения страдают различными заболеваниями дыхательной системы, которые при ослаблении иммунитета нередко осложняются пневмонией. В Юсуповской больнице лечению воспалительного процесса в органах дыхания уделяют большое внимание, лечение проводится по современным методикам с применением инновационных препаратов.
Гипостатическая пневмония
Гипостатическая пневмония относится к воспалительному процессу, который развивается у больных с недостаточностью кровообращения. К таким больным относятся люди, длительное время находящиеся на постельном режиме, пожилые люди с тяжелыми заболеваниями сердечно-сосудистой системы, органов дыхания. Негативным фактором служит ослабление иммунитета. Гипостатическая пневмония – это вторичная застойная пневмония.
Причины
Застойная пневмония часто сопутствует стенокардии, порокам сердца, ИБС, гипертонической болезни, бронхиальной астме, мерцательной аритмии, сахарному диабету, хроническому пиелонефриту и многим другим заболеваниям.
Предрасполагающими факторами развития застойной пневмонии является возраст пациентов старше 60 лет, длительное вынужденное пассивное положение в постели при травмах костей, онкологических заболеваниях, искривлениях позвоночника, деформациях грудной клетки. Застойное воспаление лёгких у лежачих больных возникает в послеоперационном периоде после полостных операций.
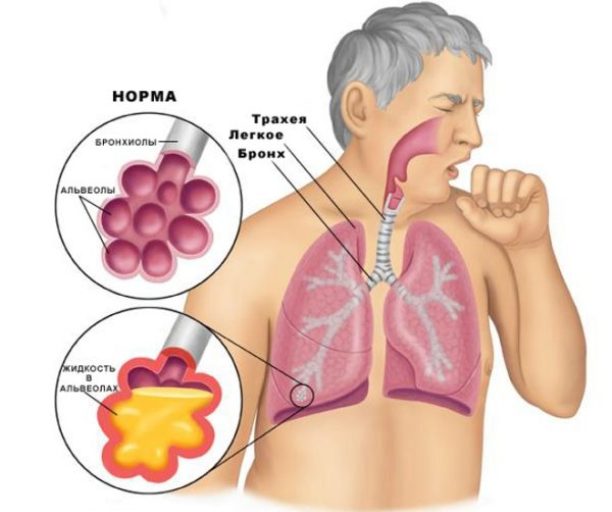
Застойная пневмония развивается на фоне застойных явлений в малом круге кровообращения. Гемодинамические расстройства сопровождаются нарушением легочной вентиляции и дренажной функции бронхов. В условиях гиповентиляции и гипостаза в бронхах скапливается вязкая и густая мокрота, развивается условно-патогенная и патогенная микрофлора, которая вызывает воспаление легочной ткани.
Вызывают застойную пневмонию различные бактерии: стрептококки, пневмококки, гемофильная палочка, стафилококк и другие микроорганизмы. Чаще всего застойная пневмония диагностируется в нижних сегментах правого легкого, встречается двухсторонняя застойная пневмония.
Гипостатическая пневмония протекает вяло, с незначительным повышением субфебрильной температуры. Мокроты выделяется мало, дыхание слабое. Во время исследования крови лейкоцитоз встречается редко, СОЭ не повышается в большинстве случаев. Застойная пневмония бывает ранней и поздней. Ранняя гипостатическая пневмония развивается в первые дни постельного режима, поздняя в течение нескольких недель.
Очень часто раннюю гипостатическую пневмонию не могут определить из-за невыраженности симптомов и маскировки заболевания под симптомы патологии, лечение которой проходит пациент. При гипостатической пневмонии развивается симптоматика, схожая с симптомами инсульта или сердечно-сосудистой недостаточности. Вторичная застойная пневмония очень часто приводит к развитию перикардита и экссудативного плеврита.
Механизмы развития заболевания
Патофизиологический механизм застойной пневмонии у лежачих больных связан с пассивным переполнением венозных сосудов вследствие нарушения оттока крови. Вначале развивается венозная гиперемия легочной ткани, которая сопровождается расширением и удлинением капилляров с последующим сдавлением альвеол. На рентгенограммах виден усиленный легочной рисунок и пониженная прозрачность легочной ткани.
Во вторую фазу застоя жидкая часть крови пропотевает из сосудов в межуточную ткань и альвеолы. На рентгенограммах можно увидеть картину паренхиматозной пневмонии или бронхопневмонии. В третьей фазе застойной пневмонии возникает выраженный интерстициальный отёк, происходит разрастание фиброзной ткани с последующим развитием пневмосклероза и уплотнением лёгкого.
Симптомы
Выраженность клинических проявлений застойной пневмонии зависит от тяжести основной патологии, степени вентиляционных и гемодинамических нарушений, присоединения воспалительного процесса. Но в целом, симптомы застойного воспаления легких не отличаются от симптомов обыкновенной пневмонии. Проявляется гипостатическая пневмония следующими симптомами:
Застойная пневмония может быть ранней (в первые 2-3 дня постельного режима) и поздней (в период от второй до шестой недели). Ранние застойные пневмонии нередко протекают под маской основной патологии. Так, при инсульте у пациентов выражены расстройства дыхания (шумное, клокочущее, аритмичное) и нарушение сознания. У пациентов, страдающих сердечно-сосудистыми заболеваниями, проявлением застойной пневмонии может являться нарастание признаков сердечной недостаточности.
Диагностика
Ввиду малой специфичности клинической симптоматики и преобладания выраженности симптомов основного заболевания диагностика застойной пневмонии в большинстве случаев представляет определённую трудность. В Юсуповской больнице работают пульмонологи, кардиологи, неврологи, травматологи, которые проявляют настороженность в отношении бронхолёгочных осложнений у лежачих пациентов.
Во время аускультации лёгких при застойной пневмонии выслушивается жёсткое дыхание, влажные мелкопузырчатые хрипы в задненижних отделах лёгких. В этом случае врачи Юсуповской больницы назначают рентгенографию лёгких. Она позволяет обнаружить одностороннее или двустороннее снижение прозрачности легочных полей, усиление легочного рисунка, фокусные и очаговые тени, линейные тени в базальных отделах, расширение тени корней лёгкого, узелки гемосидерина.
С помощью ультразвукового исследования плевральной полости и перикарда определяют наличие выпота в полости плевры и сердечной сумке. Пациентам с застойной пневмонией обязательно регистрируют электрокардиограмму и выполняют эхокардиографию. В анализе крови при застойной пневмонии изменения минимальные: отмечается незначительный лейкоцитоз с нейтрофильным сдвигом влево, увеличение скорости оседания эритроцитов. При микроскопическом исследовании мокроты у пациентов с застойной пневмонией на фоне пороков сердца лаборанты обнаруживают группы клеток, содержащих гемосидерин.
Лечение
Пациентам назначают кислородотерапию, ингаляционную терапию, массаж спины и грудной клетки, лечебную гимнастику. Для удаления мокроты из трахеобронхиального дерева выполняется бронхоальвеолярный лаваж и санационная бронхоскопия. При наличии перикардиального плеврального выпота проводят торакоцентез и пункцию перикарда. Параллельно с лечением застойной пневмонии корригируют фоновые состояния, которые послужили развитию вторичного воспаления в лёгких.
Для лечения застойной пневмонии используют физиотерапевтические методы лечения: электрическое поле УВЧ, индуктотермию, дециметрововолновую терапию, магнитотерапию, ультрафиолетовое облучение, электрофорез. Пациентам делают ингаляции бронхолитиков, препаратов, разжижающих мокроту.
Профилактика
В Юсуповской больницы применяется комплекс мер, направленных на профилактику застойного воспаления у лежачих больных. С этой целью часто меняют положение пациента, предлагают ему выполнять активные движения в кровати, дыхательную гимнастику. Проводят перкуторный массаж грудной клетки, баночный массаж. Пациентам обеспечивают сбалансированное, разнообразное и обогащённое витаминами питание. При наличии признаков застойной пневмонии звоните по телефону. Контакт-центр Юсуповской больницы работает 24 часа в сутки, без выходных.
Внебольничная пневмония у лиц старших возрастных групп
Вероятно, первым ученым, наиболее полно описавшим своеобразие клинического течения пневмонии у пожилых людей, был William Osler [1]. Именно ему принадлежит философская и не лишенная известного сарказма характеристика пневмонии как «. друга
Вероятно, первым ученым, наиболее полно описавшим своеобразие клинического течения пневмонии у пожилых людей, был William Osler [1]. Именно ему принадлежит философская и не лишенная известного сарказма характеристика пневмонии как «. друга стариков». И в настоящее время проблема диагностики, лечения и профилактики пневмонии у пожилых не утратила своей актуальности, поскольку в этой возрастной группе заболевание нередко протекает более тяжело, нежели у лиц молодого и среднего возраста, существенно чаще обусловливает необходимость госпитализации и большую продолжительность пребывания пациента в стационаре и, наконец, характеризуется высокими показателями летальности [2].
С учетом окружающих условий, в которых развилось заболевание у пожилых людей, принято выделять внебольничную пневмонию, пневмонию у лиц, находящихся в домах престарелых, и нозокомиальную пневмонию.
Эпидемиология
Внебольничная пневмония (ВП) относится к числу распространенных инфекционных заболеваний. При этом если заболеваемость ВП среди всех возрастных групп в развитых странах составляет 3—6% [3], то у лиц пожилого и старческого возраста этот показатель возрастает до 25—40% [4] и даже до 51,1—55,6% [5].
Летальность при ВП у лиц старших возрастных групп колеблется от 10% до 26—33% и выше [6—8]. Примечательны результаты ретроспективного исследования 38 тыс. пациентов, госпитализированных по поводу ВП, в ходе которого изучались возможные факторы риска летального исхода с суммарной балльной оценкой таких параметров, как возраст, пол, лабораторные данные, результаты физического обследования (на момент госпитализации), наличие сопутствующих заболеваний [9]. При проведении мультивариантного анализа были установлены пять основных факторов риска осложненного/фатального течения ВП, в том числе и возраст старше 65 лет. Впрочем, по мнению других авторов, сам по себе возраст не является значимым фактором риска неблагоприятного исхода заболевания — за последний в большей степени оказываются ответственными сопутствующие заболевания [2].
Факторы риска
В ряду известных факторов риска развития пневмонии выделяют: а) возраст старше 65 лет; б) наличие сопутствующих заболеваний; в) изменение видового состава микробной флоры, колонизирующей ротоглотку; г) макро- или микроаспирация; д) нарушения мукоцилиарного транспорта; е) дефекты неспецифической противоинфекционной защиты макроорганизма; ж) недостаточное питание; з) госпитализация; и) эндотрахеальная/назогастральная интубация и др. [2]. Показано, в частности, что пожилой возраст и низкие значения показателей бронхиальной проходимости (объем форсированного выдоха за 1 с) являются важнейшими факторами риска развития тяжелой пневмонии [10]. I. Koivula соавт. считают, что помимо преклонного возраста (>70 лет) к пневмонии предрасполагают алкоголизм, бронхиальная астма, другие хронические заболевания органов дыхания, сердечно-сосудистые заболевания, проводимая иммуносупрессивная терапия и проч. [11].
Хотя пожилой и старческий возраст традиционно рассматривается как фактор, предрасполагающий к развитию инфекций нижних дыхательных путей, однако патогенез последних применительно к данной клинической ситуации до сих пор не вполне установлен, равно как нет полных сведений о влиянии процесса старения на механизмы неспецифической противоинфекционной защиты человека.
Общепризнано, что орофарингеальная колонизация является начальной ступенью патогенеза абсолютного большинства случаев пневмонии, в том числе и ВП. У лиц пожилого возраста наблюдается закономерное изменение видового состава микробной флоры ротоглотки с увеличением «представительства» таких микроорганизмов, как Staphylococcus aureus и аэробные грамотрицательные энтеробактерии (например, Klebsiella pneumoniae и Escherichia coli) [12]. Впрочем, истинные причины подобной метаморфозы пока неизвестны.
Инаппарантная аспирация секрета верхних дыхательных путей с колонизирующими ротоглотку микроорганизмами — основной путь инфицирования респираторных отделов легких, а значит, и основной патогенетический механизм ВП. К аспирации предрасполагают нарушения перистальтики пищевода, неэффективный кашлевой рефлекс, расстройства сознания, назогастральная или эндотрахеальная интубация и проч. [13]. Очевидно, что у лиц пожилого возраста вероятность аспирации возрастает.
Хотя верхние дыхательные пути, как правило, колонизируются микроорганизмами, дистальные отделы трахеобронхиального дерева остаются стерильными. Одна из причин этого — слаженная работа мукоцилиарного эскалатора, представляющего собой первую линию защиты нижних дыхательных путей и удаляющего из них микроорганизмы и другие ингалируемые частицы. У лиц пожилого возраста, ранее никогда не куривших, мукоцилиарный транспорт оказывается существенно замедленным по сравнению c молодыми людьми [14]. В еще большей степени этот механизм неспецифической противоинфекционной защиты оказывается нарушен у пожилых больных, страдающих хроническим бронхитом.
С возрастом наблюдается снижение силы сокращения дыхательных мышц и эластичности легочной ткани, а также увеличение переднезаднего размера грудной клетки (вследствие кальцификации ребер и позвоночника). Эти инволютивные процессы обусловливают уменьшение функциональной остаточной емкости легких [12].
Альвеолярные макрофаги играют очень важную роль в защите нижних дыхательных путей: это первые клетки, с которыми вступают в контакт оказывающиеся в респираторных отделах легких микроорганизмы. И хотя о влиянии процессов старения на функциональное состояние макрофагов практически ничего не известно, тем не менее ряд заболеваний и патологических состояний, привычно ассоциируемых с пожилым возрастом, — гипоксемия, уремия, метаболические расстройства, лекарственные воздействия — оказывает негативное воздействие на эти клетки [13].
При изучении субпопуляции Т-лимфоцитов у пожилых наблюдается увеличение числа незрелых клеток. С возрастом происходит ослабление митогенного ответа Т-лимфоцитов на антигенное воздействие, а также уменьшение продукции цитокинов, в частности интерлейкина-2. Данные изменения усугубляются у лиц с недостаточным питанием. В противоположность этому, функциональное состояние В-лимфоцитов по мере старения остается практически неизменным [13].
Уровень антител в сыворотке крови у пожилых, как правило, остается нормальным, превышая титры антител, вероятно, необходимые для осуществления эффективной противоинфекционной защиты. Однако ряд исследователей подтверждают плохую корреляцию между актуальными титрами сывороточных антител и способностью макроорганизма противостоять инфекционной агрессии [13].
Ключевым в процессе эрадикации бактерий из нижних дыхательных путей является эффективный воспалительный ответ, предполагающий слаженное функционирование гуморального и клеточного звеньев иммунитета. Большую роль в генерации воспаления в легочной ткани в ответ на проникновение бактерий играют полиморфно-ядерные лейкоциты (ПМЯЛ) и система комплемента. И хотя количество ПМЯЛ у пожилых существенно не изменяется, резервы этого клеточного пула оказываются ограниченными [15]. Между тем, согласно экспериментальным исследованиям, снижение числа и пролиферативной активности клеток-предшественников может стать причиной неэффективного воспалительного ответа [16]. По мере старения человека наблюдаются нарушения хемотаксиса, фагоцитоза и бактерицидной активности нейтрофилов [17].
Этиология
В силу известных объективных и субъективных ограничений клинической микробиологии этиология ВП устанавливается, как правило, не более чем в 50% случаев. При этом у пожилых людей соответствующих микробиологических «находок» оказывается еще меньше, что нередко объясняется отсутствием эффективного кашля, а также контаминацией получаемых образцов мокроты микроорганизмами, колонизирующими ротоглотку у данной категории пациентов. В ходе многочисленных исследований по изучению этиологии ВП у больных пожилого и старческого возраста был установлен спектр наиболее вероятных возбудителей заболевания, к числу которых, прежде всего, относятся Streptococcus pneumoniae, Haemophilus influenzae, грамотрицательные энтеробактерии и золотистый стафилококк (см. таблицу 1). В отличие от пациентов молодого и среднего возраста, такие «атипичные» возбудители, как Mycoplasma pneumoniae и Chlamydophila pneumoniae, в этиологической структуре ВП у пожилых людей встречаются относительно редко.
 |
| Таблица 1. Этиология внебольничной пневмонии у пациентов пожилого и старческого возраста [18—20]. |
Диагностика
Традиционно принято считать, что клинические проявления ВП у пожилых характеризуется известным «атипизмом» и порой существенно отличаются от таковых у пациентов молодого и среднего возраста [2]. Необходимо учитывать также и тот факт, что нередко в картине заболевания на первый план выходят симптомы и признаки обострения или декомпенсации сопутствующих заболеваний/патологических состояний [21].
Так, исследование C. Harper и P. Newton показало, что классическая клиническая констелляция, на которую полагаются при диагностике пневмонии, — кашель, лихорадка, одышка — не выявлялась у 56% больных ВП пожилого и старческого возраста [22]. Вместе с тем, полное отсутствие симптоматики наблюдалось только в 10% случаев [22].
Сходные данные были продемонстрированы и P. J. Venkatesan соавт., подтвердившие наличие по крайней мере одного из возможных респираторных симптомов (кашель, одышка, боли в груди, отделение мокроты) у 96% пациентов в возрасте старше 65 лет [23]. При этом авторы подчеркивали, что самым частым признаком ВП у пожилых являлся лейкоцитоз. Эта закономерность была подтверждена и более поздними исследованиями. В частности, R. Riquelme соавт. сделали вывод, что у пожилых пациентов, переносящих ВП, в 69% случаев отсутствовала такая «стандартная» клиническая комбинация, как кашель, лихорадка и одышка; при этом у 76% обследованных имел место лейкоцитоз [21].
Лихорадка при развитии ВП встречается у 33—60 и даже 76% пожилых пациентов [19, 22–24]. Подобные различия могут быть обусловлены вариабельностью состояния иммунной системы, частотой и тяжестью сопутствующих заболеваний и др. Неадекватный «лихорадочный ответ», связываемый со снижением выброса интерлейкина-1, можно объяснить и низкой сывороточной концентрацией альбуминов, что нередко наблюдается у пожилых людей при недостаточном питании [25].
Учитывая то обстоятельство, что нередко у пожилых пациентов ВП отсутствуют «типичные» симптомы, необходимо с особым вниманием относится к таким возможным проявлениям заболевания, как расстройства сознания (заторможенность, дезориентация, делирий, сопор и др.), слабость, недомогание. Пренебрежение этими симптомами становится причиной недостаточно оперативной диагностики, позднего начала лечения и, очевидно, ухудшает прогноз заболевания. Так, согласно данным R. Riquelme соавт., поздняя диагностика ВП (спустя 72 ч и более от момента появления симптомов заболевания) у пациентов в возрасте старше 65 лет имела место в 62% случаев [21].
Не будет преувеличением сказать, что практически всегда для диагностики пневмонии требуется рентгенологическая визуализация очагово-инфильтративных изменений в легких в сочетании с соответствующей симптоматикой инфекции нижних дыхательных путей. И хотя распространено мнение, что статоакустические признаки очаговой инфильтрации в большинстве случаев совпадают с данными рентгенографии, многочисленными исследованиями показана невысокая чувствительность и специфичность выслушиваемой инспираторной крепитации и перкуторно определяемого уплотнения легочной ткани в диагностике пневмонии. Учитывая то, что примерно у 25% пожилых больных, переносящих ВП, отсутствует лихорадка, лейкоцитоз регистрируется лишь в 50—70% случаев, а клиническая симптоматика нередко представлена утомляемостью, слабостью, тошнотой, анорексией, болями в животе, интеллектуально-мнестическими расстройствами, значение полноценного рентгенологического обследования еще более возрастает. Здесь важно подчеркнуть, что у части пациентов на начальном этапе развития заболевания рентгенограмма органов дыхания может оказаться интактной (в данной ситуации при сохраняющейся «настроенности» врача на соответствующий диагноз целесообразно повторить рентгенологическое исследование через 24–48 ч). Порой затруднена визуализация очагово-инфильтративных изменений в легких у пациентов с сопутствующим хроническим бронхитом и эмфиземой легких, а также в случаях дифференциации пневмонической инфильтрации с очаговым пневмо-плеврофиброзом, тромбоэмболией ветвей легочной артерии, осложненной инфарктом легкого, бронхогенной карциномой, туберкулезом легких и проч. [26, 27].
Известные ограничения в этиологической диагностике ВП у пожилых имеют бактериоскопия и посев мокроты (отсутствие у значительного числа пациентов продуктивного кашля, контаминация получаемых образцов мокроты микроорганизмами, колонизирующими ротоглотку и проч.). Таким образом, очевидна низкая диагностическая результативность этих методов микробиологической диагностики. Однако, несмотря на низкую специфичность и чувствительность бактериологических исследований мокроты, большинство экспертов считают весьма желательным их выполнение у пациентов пожилого и старческого возраста. Это важно не только с позиции выделения возможного возбудителя ВП и назначения адекватной антибактериальной терапии (пусть у ограниченного числа больных). Не менее важно и получение соответствующих данных о резистентности потенциальных возбудителей заболевания, тем более что пожилой и старческий возраст, а также наличие сопутствующих сердечно-сосудистых и(или) бронхолегочных заболеваний рассматриваются как самостоятельные факторы риска лекарственной устойчивости S. pneumoniae 28, 29].
Согласно мнению международных и национальных экспертов, при развитии ВП в возрасте старше 60—65 лет, независимо от степени тяжести заболевания, предпочтительно проводить лечение в условиях стационара [28—30]. Гораздо сложнее обстоит дело с выбором антимикробной химиотерапии. Формально этот выбор не должен был бы встречать сколько-нибудь серьезных затруднений, поскольку известны и вероятные возбудители ВП, и перечень потенциально активных антибиотиков. На практике же врачу необходимо учитывать клиническую фармакологию антибиотиков у лиц пожилого и старческого возраста, а также возможные лекарственные взаимодействия (принимая во внимание многообразие сопутствующих заболеваний) — см. таблицу 2. Так, в связи с возрастными изменениями функции почек (см. ниже) может возникнуть необходимость коррекции режима дозирования антибиотиков; в первую очередь это касается аминогликозидов и ко-тримоксазола. А при имеющейся патологии печени и желчевыводящих путей возможны изменения кинетики антибиотиков, подвергающихся метаболизму в печени или выделяющихся с желчью, — линкосамидов, метронидазола, макролидов. У пациентов с патологией желчного пузыря следует с осторожностью применять цефтриаксон (риск развития псевдохолелитиаза!).
С возрастом в желудке закономерно уменьшается образование соляной кислоты и, как следствие, наблюдается повышение рН желудочного содержимого. Помимо того, снижаются скорость опорожнения желудка и кровоснабжение тонкой кишки. Однако, несмотря на эти инволютивные изменения, гастроинтестинальная абсорбция принимаемых внутрь лекарственных средств существенно не страдает [31].
По мере старения уменьшается число функционирующих нефронов и соответственно снижается функция почек. Нередко встречающиеся в пожилом возрасте заболевания — сахарный диабет, артериальная гипертензия, застойная сердечная недостаточность — также негативно влияют на функциональное состояние почек [32].
При назначении антимикробной химиотерапии следует также учитывать потенциальные возможности взаимодействия антибиотиков с различными группами других лекарственных средств, которые нередко принимают пациенты старшего возраста.
Огромное число исследований посвящены изучению эффективности различных антибиотиков при ВП, но лишь в немногих из них обсуждаются возможные негативные последствия позднего начала лечения. Этому вопросу, в частности, было посвящено исследование T. P. Meehan соавт., которые провели ретроспективный анализ более 65 тыс. историй болезни пациентов в возрасте старше 65 лет, госпитализированных по поводу ВП [33]. Это исследование продемонстрировало существенный рост летальности; подобный показатель напрямую зависит от увеличения времени, прошедшего с момента обращения больного за медицинской помощью и до введения первой дозы антибиотика. Различия в показателях летальности становились достоверными при задержке начала лечения, превышающей 8 ч. Отсюда первый и чрезвычайно важный вывод — благоприятный исход ВП (в том числе у пациентов пожилого и старческого возраста) определяется не только правильным выбором антибиотика, но и сроками начала терапии. Это положение зафиксировано на страницах современных рекомендаций по ведению взрослых больных ВП. Так, в частности, в рекомендациях Американского торакального общества [28] и Британского торакального общества [29] определен максимально возможный интервал от клинической манифестации заболевания до введения первой дозы антибиотика — 8 ч.
При выборе антибактериальной терапии ВП у пожилых предпочтение отдается препаратам, активным в отношении ключевых возбудителей заболевания — прежде всего, S. pneumoniae и H. influenzae. Впрочем, определяя «происхождение» заболевания у обсуждаемого контингента пациентов, необходимо учитывать и «атипичные» возбудители. Об этом, в частности, свидетельствуют результаты масштабного ретроспективного исследования по изучению возможной связи характера проводимой антибактериальной терапии и вероятности летального исхода среди пожилых больных ВП (см. таблицу 3). Оказалось, что наименьшая частота летальных исходов имела место у пациентов, получавших либо комбинированную терапию — цефалоспорины II-III поколения + макролиды, либо монотерапию фторхинолонами, т. е. терапию, активную в отношении всех потенциальных возбудителей ВП, как типичных, так и «атипичных» [34].
И, наконец, следует принимать во внимание то обстоятельство, что, наряду с предшествующей в течение последних трех месяцев терапией b-лактамами, хроническим алкоголизмом, иммунодефицитными состояниями (в том числе обусловленными длительным приемом системных глюкокортикоидов), пожилой возраст и нередко сопутствующие ему заболевания внутренних органов (прежде всего, сердечно-сосудистой системы и органов дыхания) рассматриваются как факторы риска лекарственной устойчивости Streptococcus pneumoniae [28].
В связи с вышеизложенным, эмпирическая антибактериальная терапия ВП у пациентов пожилого и старческого возраста может быть представлена следующим образом (см. таблицу 4).
Говоря об оценке эффективности проводимой антибактериальной терапии, важно подчеркнуть, что у пожилых пациентов сроки рентгенологического «выздоровления» существенно отстают от таковых у больных ВП молодого и среднего возраста. Так, например, при пневмококковой пневмонии у пациентов моложе 50 лет полное разрешение очагово-инфильтративных изменений в легких в течение четырех недель наблюдается в 82—93%, а у пациентов старше 50 лет — только в 43—75% случаев [36—38].
Впрочем, в этом нет ничего удивительного, поскольку старение сопровождается такими нарушениями, как снижение эластичности легочной ткани, мукоцилиарного клиренса, увеличение функциональной остаточной емкости легких и уплощение диафрагмы, каждое из которых приводит к неэффективному кашлю. Одновременно происходит угнетение и таких неспецифических звеньев противоинфекционной защиты, как, например, Т-лимфоцитов, интерлейкинов, иммуноглобулинов (особенно IgM). Здесь же следует упомянуть и сопутствующие заболевания, в ряду которых особое место занимает застойная сердечная недостаточность («застой» сурфактанта и нарушения лимфатического оттока создают благоприятные условия для роста микроорганизмов).
И, конечно же, вновь следует обратиться к особенностям клинического течения ВП у лиц старческого возраста (возможное отсутствие озноба, лихорадки, болей в груди), которыми нередко объясняются поздняя диагностика заболевания и, соответственно, задержка с назначением антибактериальной терапии. Эти обстоятельства могут обуславливать как более тяжелое течение пневмонии, так и более медленное ее обратное развитие.
Несмотря на очевидный прогресс, достигнутый в последние годы в оптимизации антибактериальной терапии ВП, проблема профилактики заболевания по-прежнему стоит весьма остро, особенно среди групп «высокого риска», к числу которых относятся и лица старческого возраста. В настоящее время с этой целью используются пневмококковая и гриппозная вакцины.
Целесообразность применения 23-валентной пневмококковой вакцины объясняется, прежде всего, тем, что и сегодня Streptococcus pneumoniae остается ведущим возбудителем ВП у пожилых и, несмотря на доступность эффективной антибактериальной терапии, обусловливает значительную заболеваемость и летальность. Согласно рекомендациям Комитета советников по иммунизационной практике, лиц в возрасте Ё65 лет без иммунодефицита предпочтительнее применение поливалентной пневмококковой вакцины (вторая доза вводится в тех случаях, если первая доза вводилась более пяти лет назад и в тот период пациенту было менее 65 лет) [39].
Среди многочисленных осложнений гриппа особое клиническое и прогностическое значение имеет пневмония. Так, течение гриппа А осложняется пневмонией в 5—38% случаев, а гриппа В — в 10% случаев. Эффективность гриппозной вакцины у лиц в возрасте старше 65 лет оценивается как умеренная, но при этом вакцинация дает возможность минимизировать частоту эпизодов инфекции верхних дыхательных путей, развития пневмонии, госпитализации и летальных исходов. Вот почему, согласно рекомендациям Комитета советников по иммунизационной практике, в целевые группы, в которых целесообразно проведение вакцинации, входят и люди старше 50 лет [40].
Особое отношение к проблемам развития внебольничной пневмонии у пожилых обусловлено следующими факторами.
По вопросам литературы обращайтесь в редакцию
А. И. Синопальников, доктор медицинских наук, профессор
ГИУВ МО РФ, г. Москва
Лечение застойной пневмонии у пожилых людей
Люди пожилого возраста чаще страдают заболеваниями и хуже их переносят, чем более молодые. Это обусловлено, прежде всего, ослабленным иммунитетом и тем, что органы и ткани организма не могут полноценно выполнять свою функцию. Одним из коварных, но часто встречающихся недугов является застойная пневмония у пожилых.
Возникнуть заболевание может в результате:
Симптомы застойной пневмонии у пожилого человека
Почему такое воспаление легких считается коварным? Потому что основной признак этого заболевания — отдышка, но она может возникать и в связи с «неполадками» в работе сердца, поэтому чаще всего, пожилые люди просто не обращают внимания на этот симптом. Другие же признаки могут быть сильно смазанными либо не проявляться вообще.
При застойной пневмонии может наблюдаться:
Диагностика заболевания
Симптомы застойного воспаления легких схожи с признаками целого ряда других заболеваний, характерных для людей в пожилом возрасте, поэтому диагностику пневмонии проводят комплексно. Первоначально выполняется прослушивание легких посредством стето- либо фонендоскопа. Если наблюдается сиплое дыхание и характерные хрипы, то врач направляет пациента на дальнейшее обследование.
Рентген позволяет определить — есть ли жидкость в легких или нет. При ее наличии на пленке будет видно помутнение, однако, с помощью такой диагностики невозможно определить характер пневмонии. Более точный результат дает ультразвуковое исследование, с его помощью устанавливается место локализации очага воспаления.
Для эффективного лечения застойных пневмоний рекомендуется также проводить микробиологические исследования, направленные на уточнение возбудителя. Однако подобные анализы требуют достаточно много времени, а практически всегда лечение болезни нужно начинать немедленно, чтобы не допустить ухудшения состояния, поэтому данным методом диагностики зачастую пренебрегают.
Особенность лечения
Если воспалением легких страдает пожилой человек, то терапия в основном проводится в стационаре. Лечение застойной пневмонии выполняется комплексно, и включает:
Основные препараты, которые назначаются больным пневмонией являются антибиотики. Они могут приниматься перорально, вводиться внутримышечно или внутривенно. Как правило, это лекарства широкого спектра действия, если не установлен конкретный возбудитель. Также в обязательном порядке прописываются отхаркивающие средства, которые способствуют отделению и выведению мокроты.
При выявлении в плевральной полости экссудата, проводится пункция и назначаются диуретики — лекарства, способствующие выведению с жидкостей из организма с мочой. При лечении заболевания для повышения сопротивляемости организма также назначаются иммуномодулирующие препараты и антиоксиданты.
Что касается физиотерапевтических методов, то применяются ингаляции, массажи, кислородные маски, выполняется комплекс дыхательных упражнений, направленный на тренировку диафрагмального (глубокого) дыхания. В стационаре пациент проводит, как правило, 10-14 суток, дальнейшая терапия проводится в домашних условиях.
Любое заболевание легче предупредить, чем лечить, поэтому пожилым людям рекомендуется много гулять, полноценно отдыхать, правильно питаться. Лежачим больным показан регулярный массаж, частое изменение положения тела. Важно регулярно и своевременно проводить уборку в их помещении, поддерживать оптимальную влажность воздуха.
Основы антибактериальной терапии внебольничной пневмонии у больных пожилого возраста
Какие возбудители пневмонии наиболее типичны у пожилых людей? Каковы принципы выбора антибиотиков у пожилых людей? Важным фактором риска развития острой пневмонии является пожилой и старческий возраст, что приобретает особое значение в связи с увеличе
Какие возбудители пневмонии наиболее типичны у пожилых людей?
Каковы принципы выбора антибиотиков у пожилых людей?
Важным фактором риска развития острой пневмонии является пожилой и старческий возраст, что приобретает особое значение в связи с увеличением продолжительности жизни в развитых странах. Пневмонии у лиц пожилого и старческого возраста представляют серьезную проблему из-за значительной частоты, трудностей диагностики и лечения, высокой летальности. В возрастной группе старше 60 лет заболеваемость пневмонией составляет от 20 до 40 случаев на 1000 населения. В Москве распространенность внебольничных пневмоний среди лиц пожилого и старческого возраста составляет 17,4 на 1000. В последние годы отмечается тенденция к увеличению смертности от пневмонии; в середине 90-х годов она достигла отметки 18 на 100 тыс. населения.
Пневмония у лиц старше 60 лет обычно развивается в условиях анатомически измененной легочной паренхимы, нарушений вентиляции и перфузии. Возрастные изменения многих органов и тканей определяют снижение способности организма человека препятствовать проникновению патогенных микроорганизмов и противостоять развитию инфекционного процесса.
У пожилых людей инфекционное заболевание часто характеризуется скудной клинической симптоматикой: отсутствием острого начала, слабовыраженной лихорадочной реакцией, умеренными изменениями лейкоцитарной формулы. Иногда инфекция у таких пациентов протекает атипично и клинически может проявляться симптомами со стороны ЦНС (заторможенность, сонливость, слабость, нарушение сознания, изменения психики, головная боль, головокружения и т. д.), внезапным появлением или прогрессированием дыхательной, сердечной или почечной недостаточности.
Одна из особенностей больных пожилого и старческого возраста — это наличие двух или более сопутствующих заболеваний, которые, влияя как на патогенез пневмонии, так и на фармакокинетику лекарств, отягощают течение инфекционного процесса и увеличивают вероятность осложнений. У 80-90% пожилых больных наиболее часто встречаются сердечная недостаточность, хронические обструктивные заболевания легких, неврологические сосудистые заболевания, сахарный диабет, хроническая почечная недостаточность, заболевания печени, опухоли.
Выбор антибактериальной терапии пневмонии, как правило, должен быть основан на этиологическом принципе, который может включать внебольничный и внутрибольничный характер пневмонии, наличие и специфику фоновой патологии, эпидемиологическую обстановку, особенности клинико-рентгенологической ситуации. Наиболее частым возбудителем внебольничной пневмонии, в том числе и у пожилых, остается S. pneumoniae, на долю которого приходится 30% и более случаев заболевания. Однако у пожилых больных возрастает роль грамотрицательных микроорганизмов, таких как H. influenzae (8–25%), E. coli, Рoteus spp., Kl. pneumoniae. Развитие нетяжелой пневмонии у лиц старше 60 лет чаще всего связывается с инфекцией S. pneumoniae, H. influenzae и аэробными грамотрицательными микроорганизмами. В этиологической структуре внебольничной пневмонии тяжелого течения доминируют S. aureus, P. aeruginosa, L. pneumophila и K. pneumoniae.
В практической медицине не всегда удается выявить возбудитель пневмонии из-за отсутствия у 30-35% больных (а у пожилых — более 50%) продуктивного кашля в ранние сроки заболевания и значительной продолжительности традиционных микробиологических исследований. Таким образом, основным подходом в терапии внебольничной пневмонии у пожилых является эмпирический выбор антибактериальных средств.
Лечение у лиц пожилого и старческого возраста сопряжено со значительными сложностями. Основным принципом лекарственной терапии в гериатрии должно быть применение только необходимых препаратов, обладающих наибольшей эффективностью при минимальном побочном действии. В то же время, кроме лекарственной терапии пневмонии и ее осложнений, лица старше 60 лет нередко нуждаются в приеме медикаментов для лечения сопутствующих заболеваний. Несмотря на то что политерапия может привести к увеличению частоты побочных действий, отмена антиаритмических, коронароактивных и некоторых других препаратов часто невозможна. Полипрогмазию следует воспринимать как особенность, свойственную пожилому возрасту.
С возрастом изменяется фармакокинетика лекарственных средств, что может привести к изменению фармакодинамических эффектов. Возрастное уменьшение проникновения лекарств в ткани в результате снижения объема распределения и снижения уровня тканевого кровотока может являться одной из причин недостаточной клинической и бактериологической эффективности антибиотиков у больных пожилого возраста. С возрастом уменьшается уровень метаболизма лекарств в печени в результате уменьшения массы печени, печеночного кровотока и активности микросомальных ферментов, что приводит к уменьшению клиренса и повышению сывороточных концентраций тех антибактериальных средств, которые в основном метаболизируются в печени. В результате атрофии коркового слоя почек с возрастом снижается уровень клубочковой фильтрации. У больных пожилого возраста экскреция многих лекарственных средств замедляется, что приводит к увеличению их концентрации в крови. Дозы антибактериальных препаратов, имеющих преимущественно почечный путь элиминации, у пожилых больных желательно корректировать в зависимости от индивидуальной величины клубочковой фильтрации. Это особенно важно для потенциально токсичных лекарств, таких как аминогликозиды, ванкомицин, карбенициллин, тикарциллин, тетрациклины.
Антибактериальная терапия должна быть ранней и адекватной по дозе, способу применения и длительности использования, а также корригируемой в процессе лечения в зависимости от клинического эффекта. Эффективность лечения в первую очередь зависит от правильного выбора антибактериального препарата и соответствия его этиологии заболевания. Кроме того, необходимо знать о наличии и возможности антибиотикорезистентности в данной ситуации, учесть тяжесть пневмонии, функциональное состояние печени или почек и риск развития побочных эффектов.
Тяжесть пневмонии также является одним из клинических ориентиров в выборе первоначального антибактериального препарата и путей его введения. При назначении антибактериальной терапии необходимо учитывать возможные побочные эффекты препаратов и избегать назначения лекарственных средств, которые могут вызвать нежелательные эффекты и ухудшить течение основного и сопутствующих заболеваний. Не рекомендуется применять антибиотики с бактериостатическим действием (тетрациклины, хлорамфеникол, сульфаниламиды), так как вследствие снижения защитных сил пожилого организма при лечении этими препаратами высока вероятность неполного бактериологического эффекта, что увеличивает риск развития рецидива инфекции и хронизации инфекционного процесса. Кроме того, при применении бактериостатиков повышен риск селекции устойчивых штаммов микроорганизмов и развития суперинфекции.
Имеющийся опыт свидетельствует о том, что в России тяжелые внебольничные пневмонии у пожилых часто лечат комбинациями из β-лактамов и аминогликозидов, что нельзя считать достаточно обоснованным. Аминогликозидные антибиотики не активны в отношении пневмококков и атипичных патогенов, малоактивны в отношении стафилококков. В качестве аргументов в пользу такой комбинации обычно ссылаются на возможность расширения спектра действия комбинации, проявление синергизма и преодоление возможной резистентности. Однако представление о высокой степени синергизма между бета-лактамами и аминогликозидами несколько преувеличено, так как эта комбинация не приводит к усилению клинического эффекта. Устойчивость грамотрицательных микроорганизмов к цефалоспоринам III поколения в настоящее время практически всегда ассоциируется с резистентностью к гентамицину и тобрамицину (в частности, в Москве). Кроме того, использование аминогликозидов должно сопровождаться контролем функции почек и слуха.
В нашей стране в течение многих лет при эмпирическом лечении пневмоний использовали внутримышечное введение пенициллина, однако, изменение спектра возбудителей с довольно высоким удельным весом гемофильной палочки, микоплазмы и других бактерий, нечувствительных к пенициллину, диктует изменение тактики антибактериальной терапии. Появление пенициллинорезистентных штаммов пневмококка, а также необходимость введения пенициллина каждые 3-4 часа требует замены препарата первой линии для лечения амбулаторных пневмоний.
Для лиц старше 60 лет чаще применяют антибиотики широкого спектра действия. Это оправданно из-за полиэтиологичности пневмоний у этого контингента, широкой распространенности ассоциаций грамположительных и грамотрицательных микроорганизмов. Пероральное применение препаратов имеет ряд несомненных преимуществ перед парентеральным — в частности, оно безопаснее, проще и дешевле. Предпочтение следует отдать средствам с различными формами введения с использованием режима «ступенчатой» терапии.
В абсолютном большинстве случаев необходимо предпочесть монотерапию, преимущества которой состоят в уменьшении риска неадекватного взаимодействия антибактериальных средств, нежелательных взаимодействий с другими лекарственными средствами, риска развития токсических явлений, в облегчении работы медперсонала, снижении стоимости лечения.
В целях оптимизации антибактериальной терапии на основании многоцентровых исследований были предложены многочисленные алгоритмы лечения внебольничной пневмонии у пожилых больных. Так, С. В. Яковлев (1999) предлагает дифференцированный подход к терапии больных пожилого возраста, разделяя их на группы. Для амбулаторных пациентов без сопутствующей патологии препаратами выбора являются: амоксициллин/клавулановая кислота перорально и цефуроксим аксетил, как альтернативные средства — амоксициллин, ампициллин, доксициклин и грепафлоксацин. Для амбулаторных больных с сопутствующей патологией — цефтриаксон и грепафлоксацин. Амоксициллин/клавулановая кислота и фторхинолоны (ципрофлоксацин и офлоксацин) у данной категории больных являются альтернативными. У госпитализированных больных при нетяжелом и неосложненном течении пневмонии препаратами первого ряда являются цефуроксим или амоксициллин/клавуланат внутривенно. Альтернативными — грепафлоксацин, цефалоспорины III поколения (цефотаксим* или цефтриаксон) внутривенно, доксициклин. У госпитализированных больных при тяжелом течении — цефалоспорины III поколения внутривенно + макролид внутривенно. В качестве альтернативы в данной группе могут применяться фторхинолоны внутривенно.
В октябре 1998 года на VIII Национальном конгрессе по болезням органов дыхания (Москва) были представлены рекомендации по антибиотикотерапии у взрослых, разработанные Комиссией по антибактериальной политике при Минздраве РФ и РАМН, в соответствии с которыми для больных пневмонией в возрасте 60 лет и старше и с сопутствующими заболеваниями в качестве средств выбора рекомендуются «защищенные» аминопенициллины (ампициллин/сульбактам**, амоксициллин/клавуланат) или целафоспорины II поколения (цефуроксим-аксетин). Учитывая вероятность у данной группы пациентов хламидийной или легионеллезной инфекции, оправданным представляется комбинированное лечение с использованием макролидных антибиотиков.
При тяжелой внебольничной пневмонии, в том числе и у пожилых больных, средствами выбора являются парентерально вводимые цефалоспорины III поколения (цефотаксим или цефтриаксон) в комбинации с макролидами для парентерального введения (эритромицин, спирамицин). Приведенная комбинация перекрывает практически весь спектр потенциальных этиологических агентов тяжелой внебольничной пневмонии — как «типичных», так и «атипичных».
В Федеральном руководстве для врачей по использованию лекарственных средств (формулярная система) 2000 года в разделе «Противомикробные средства» для лечения внебольничной пневмонии у пациентов старше 60 лет и с сопутствующими заболеваниями рекомендованы амоксициллин/клавуланат или цефалоспорины II-III поколения + макролид. При клинически тяжелых пневмониях: бензилпенициллин + макролид парентерально, цефотаксим или цефтриаксон + макролид парентерально, фторхинолоны. При абсцедирующей пневмонии — ампициллин/сульбактам или амоксициллин/клавуланат, линкозамид + целафоспорины II-III поколения (или фторхинолоны), имипенем или меропенем.
В данных рекомендациях в основном перечислены группы препаратов (например, цефалоспорины III поколения, макролиды и т. д.) без конкретизации особенностей отдельных препаратов внутри группы и без учета разнообразных клинических, фармакокинетических и фармакоэкономических показателей. Без ущерба клинической эффективности с учетом характерных особенностей в каждой группе можно выделить наиболее оптимальные препараты для лечения внебольничной пневмонии. Так, из цефалоспоринов III поколения — цефтриаксон (длительный период полувыведения), из макролидов — спирамицин (парентеральная и пероральная формы введения), из линкозамидов — клиндамицин (активнее и безопаснее линкомицина и лучше всасывается при приеме внутрь). Из фторхинолонов предпочтительнее новые фторхинолоны (моксифлоксацин, левофлоксацин), так как ципрофлоксацин, пефлоксацин и офлоксацин характеризуются сниженной активностью против пневмококков. Карбапенемы целесообразно использовать как препараты выбора в случаях, угрожающих жизни больного, а также как препараты резерва при неэффективности предыдущей антибактериальной терапии.
Адекватный выбор первоначального антибактериального препарата имеет не только клиническое значение. Здесь нельзя также не учитывать экономические аспекты, особенно у пожилых больных, поскольку ошибка в выборе сама по себе влечет за собой экономические убытки.
В настоящее время все более актуальным становится вопрос стоимости эффективной терапии. Примерно 60% пациентов старше 65 лет относятся к льготной категории населения, имеющей право на бесплатное (или с 50%-ной скидкой) приобретение лекарственных препаратов. Поэтому вопрос правильного выбора с точки зрения фармакоэкономики и затратно-эффективного отбора лекарственного препарата для лечения пожилого человека приобретает не только медицинский, но и социальный характер.
Таким образом, основой лечения пневмоний является адекватная антимикробная терапия: учет соответствия назначаемого антибактериального средства выделенному или предполагаемому возбудителю; оптимальная дозировка; оптимизация путей введения препарата; учет осложнений заболевания и сопутствующей патологии; профилактика возможных побочных эффектов от применения препаратов; обоснованная длительность лечения; учет стоимости препарата.
Литература
1. Алексеев В. Г., Яковлев В. Н. Очерки клинической пульмонологии. М., 1998. С. 176.
2. Антибактериальная терапия пневмоний у взрослых. Учебно-метод. пособие для врачей. М.: РМ-Вести. 1998. С. 28.
3. Дворецкий Л. И. Пневмонии у больных пожилого и старческого возраста. М. РМЖ. 1998, т. 6. № 21. С. 1364-1372.
4. Дворецкий Л. И., Лазебник Л. Б., Яковлев С. В. Диагностика и лечение бактериальных инфекций у пожилых // М.: Универсум Паблишинг, 1997. С. 54.
5. Ноников В. Е. Пневмонии в пожилом и старческом возрасте // М. Ж. Клинич. геронтол. / 1995, № 1. С. 9-13.
6. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система). Раздел 5: «Противомикробные средства»/ М. 2000.
7. Яковлев С. В. Внебольничная пневмония у пожилых: особенности этиологии, клинического течения и антибактериальной терапии. М.: РМЖ. т. 7, № 16. С. 763-768.
Обратите внимание!
* В России производится под торговым названием Цефосин®
** В России производится под торговым названием Сультасин®
ЗАСТОЙНАЯ ПНЕВМОНИЯ У ПОЖИЛЫХ – ЧЕМ ОПАСНО ЭТО ЗАБОЛЕВАНИЕ
ЗАСТОЙНАЯ ПНЕВМОНИЯ У ПОЖИЛЫХ – ЧЕМ ОПАСНО ЭТО ЗАБОЛЕВАНИЕ
Почему застойная пневмония появляется именно у престарелых?
ЗАСТОЙНАЯ ПНЕВМОНИЯ: ПРИЗНАКИ
Ввиду того, что традиционная пневмония ведет к поражению только небольших участков легочной ткани, для ее лечения будет достаточно медикаментозного лечения. Куда хуже обстоит дело, если речь идет о застойной пневмонии, когда в легких и бронхах застаивается жидкость.
Внимание! Престарелые люди могут страдать только слабостью или отсутствием аппетита, так как остальная симптоматика зачастую носит смазанный характер, поэтому они могут даже и не догадываться о наличии опасной болезни.
Диагностировать гипостатическую пневмонию можно по следующим признакам:
Поскольку это заболевание – коварное, очень важно диагностировать его своевременно.
ЗАСТОЙНАЯ ПНЕВМОНИЯ: ДИАГНОСТИЧЕСКИЕ МЕРЫ У ПРЕСТАРЕЛЫХ ЛЮДЕЙ
Какие либо особенные симптомы у данного заболевания отсутствуют, поэтому главная задача близких людей – вовремя забить тревогу, а главная задача лечащего врача престарелого человека вовремя диагностировать болезнь. Некоторые ранее перенесенные заболевания, а также заболевания, перешедшие в стадию хронических, могут стать сигналом о возможном развитии гипостатической пневмонии, а именно: инсульт, инфаркт, кардиосклероз, порок сердца, атеросклероз, воспаление почек, сахарный диабет, астматический синдром, легочная эмфизема. Чтобы подтвердить диагноз, нужно прибегнуть к:
Локализация вторичной пневмонии – нижняя доля правого легкого (самая удаленная от сердца область). Если врач диагностирует это заболевание неправильно, престарелый человек может впасть в состоянии комы. Несвоевременное или неправильное лечение также ведёт к недержанию мочи, депрессии, резким сменам настроения. Такая симптоматика схожа с синильной деменцией, поэтому врач может ошибиться с диагнозом.
Еще одной причиной врачебной ошибки может стать симптом отдышки, поскольку врач может расценить его как признак сердечной недостаточности. Если диагноз был поставлен неправильно, а значит и назначено неправильное лечение или же человек поздно обратился к врачу, могут наступить последствия в виде:
Начала процесса замены легочных тканей соединительными.
ЗАСТОЙНАЯ ПНЕВМОНИЯ: МЕТОДЫ ЛЕЧЕНИЯ ПРЕСТАРЕЛЫХ ЛЮДЕЙ
Данное заболевание предусматривает стационарное лечение и непрерывный контроль врачей. Поскольку заболевание — инфекционное, необходим прием антибиотиков широкого спектра действия. Кроме того, необходимо восстановить нормальное вентилирование легких, а значит в обязательном порядке будет назначен: диуретик, отхаркивающее средство, антиоксидант, иммуномодулятор.
Дабы облегчить работу сердца, врач назначит гликозид и средство для улучшения метаболизма. Чтобы освободить бронхи и трахею от мокроты, необходимо назначить бронхоскопию. Если плевральная полость заполнена жидкостью, необходим диуретик и пункция. Данный терапевтический комплекс позволит быстро стабилизировать состояние больного.
Кроме того необходимо прибегнуть к физиотерапевтическим методам: курс массажа, ингаляций и кислородных масок. Также полезно выполнять дыхательную гимнастику, особенно комплекс Бутейко и Стрельниковой.
Обязательно выполнять комплекс упражнений, которые могут нормализовать дыхание диафрагмы:
Для того чтобы легче отходила мокрота, необходимо проведение позиционного «дренажа», который заключается в том, что тело принимает определенные позы, таким образом жидкость стекает в область рефлексогенных зон, чем и вызывается кашель. Необходимо сделать несколько глубоких вдохов носом и выдохов ртом, при этом зубы должны быть сильно стиснуты, далее необходимо сильно кашлять. За 30 минут до начала этого комплекса нужно выпить теплый отвар: липы, подорожника или мать-и-мачехи или просто чай с добавлением меда или молока.
Выписавшись, домой, необходимо продолжить лечение посредством народной медицины.
ЗАСТОЙНАЯ ПНЕВМОНИЯ: ЛЕЧЕНИЕ НАРОДНОЙ МЕДИЦИНОЙ
Прекрасно помогают в борьбе с этим недугом различные отвары:
ХИРУРГИЧЕСКОЕ ВМЕШАТЕЛЬСТВО ПРИ ГИПОСТАТИЧЕСКОЙ ПНЕВМОНИИ
Чаще всего в хирургическом вмешательстве нуждаются лежачие больные, которые не могут дышать. В целях облегчения страданий врач может назначить прокол грудной клетки. Таким образом, появляется возможность «откачать» жидкость и освободить лёгкие. Процедура проводится только в стационаре, квалифицированным хирургом и с применением общего наркоза.
ГИПОСТАТИЧЕСКАЯ ПНЕВМОНИЯ У ПРЕСТАРЕЛЫХ ЛЮДЕЙ: ПРОФИЛАКТИЧЕСКИЕ МЕРЫ
Как известно лучше предупредить развитие любого заболевания, чем потом лечить его. Поскольку гипостатическая пневмония – это осложнение другого заболевания, пожилым людям необходимо беречься и соблюдать следующие правила:
Обязательно проходить процедуру вакцинации с целью предотвращения развития гриппа в период его эпидемии.
Если речь идет о лежачем престарелом человеке, то родственникам необходимо в качестве профилактики развития застойной пневмонии: чаще переворачивать больного, массажировать ему грудную клетку, использовать банки и горчичники, выполнять с ним ранее описанные физические упражнения, следить за тем чтобы помещение, в котором лежит человек, было хорошо проветрено, а воздух увлажнен.
Современная медицина делает возможным лечение гипостатической пневмонии у людей преклонного возраста без особых проблем, только при условии своевременного обращения за квалифицированной медицинской помощью и правильной диагностике. При этом важно и желание самого пациента, его старания во время выполнения лечебной гимнастике, поэтому родственникам необходимо настроить больного соответствующим образом. А после проведенного лечения пожилому человеку важно вести здоровый и активный образ жизни.