Что означает детская матка у женщины
Инфантилизм матки
МКБ-10: Q51 — Врожденные аномалии [пороки развития] развития тела и шейки матки.
Маленькая матка или инфантилизм матки — состояние, при котором размер матки меньше нормы из-за недоразвития, шейка матки при этом может быть не изменена или увеличена, а маточные трубы, как правило, длинные и извитые. Маленькая матка может встречается как симптом при различных формах полового инфантилизма и при гипогонадизме. Что делать тем, у кого маленькая матка? Возможно ли забеременеть в такой ситуации?
Стаж работы 17 лет.
Причины маленькой матки
Симптомы маленькой матки
Как правило, сама по себе маленькая матка не вызывает у женщины никаких проблем. Она не чувствует дискомфорта, ведет нормальную половую жизнь. Но при этом нередко возникают трудности с зачатием ребенка или вынашиванием беременности. Именно эти проблемы заставляют пациентку обратиться к врачу. Заболевание обнаруживается при выяснении причин бесплодия или выкидышей. В некоторых случаях этот дефект половой системы женщины сопровождается определенными симптомами, на которые пациента способна обратить внимание. Может быть дисменорея – болезненные менструации и нарушение общего состояния во время них.
Если маленькая матка — симптом гипогонадизма, то у женщины будут и другие проявления этого состояния. Данный термин характеризует низкий уровень в крови половых гормонов. Обычно это является следствием недостаточности яичников (первичный гипогонадизм) или гипофиза (вторичный гипогонадизм).
Диагностика маленькой матки
На сколько выражен инфантилизм матки определяют по результатам обследования.
1 степень – рудиментарная матка, аномалия развития матки
2 степень – недоразвитая матка
3 степень – гипоплазия матки
Лечение маленькой матки
Само по себе недоразвитие половых органов не доставляет женщине дискомфорта. Это не влияет на качество ее жизни и половых отношений. Женщина вообще может не знать о своей проблеме, если нет сопутствующей симптоматики, и она в ближайшее время не планирует иметь детей. Но при попытке забеременеть проблема вскрывается. Беременность либо не наступает вовсе, либо женщина не может выносить малыша. Пациентка идет на прием к врачу. После этого в ходе инструментальных методов исследования выявляется проблема и возникает потребность в лечении.
Основная цель терапии — это восстановление репродуктивной функции с целью наступления беременности и ее окончания родами.
Прогноз относительно репродуктивной функции зависит от ряда факторов: возраста женщины, изменений в других органах половой системы, уровня половых гормонов в крови. В некоторых случаях она может забеременеть естественным путем после проведенной консервативной терапии, и выносить ребенка при поддержке врачей. Если это невозможно, женщине рекомендуют ЭКО, а иногда и суррогатное материнство.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Инфантильность (гипоплазия) матки
Аномалии матки и влагалища наблюдаются у 4,3-6,7% всех женщин детородного возраста. Они вызывают бесплодие в каждом восьмом случае, а у 12,6-18,2% становятся причиной привычного невынашивания беременности, отслойки плаценты, неправильного положения плода и других осложнений.
Одной из наиболее частых аномалий матки является ее инфантильность (ее называют также гипоплазией) – порок, связанный с небольшими размерами главного детородного органа. При незначительном уменьшении величины матки аномалия не проявляется никакими симптомами, значительную же степень гипоплазии можно заподозрить еще в подростковом возрасте – по позднему появлению и крайней болезненности менструаций.
Причины инфантилизма матки
Матка у девочки начинает формироваться еще во внутриутробном периоде – на 5 неделе ее развития. К моменту рождения она полностью сформирована, но еще очень мала. До 9-10 лет она растет медленно, первые 3 года находясь в брюшной полости, а затем спускаясь в малый таз. С 10 до 13-14 лет ее рост сильно ускоряется, и к периоду полового созревания она должна достичь своих нормальных размеров: 48±1 мм в длину, длина шейки 26±1 мм (то есть общей длиной 72-76 мм), 33 мм в толщину, 41 мм в ширину. Если этого не происходит, значит, имела место одна из ситуаций:
Степени инфантильной матки
В зависимости от размеров матки, определяемых по УЗИ, выделяют 3 степени ее гипоплазии:
Признаки инфантильной матки

Зачастую девушки с инфантильностью матки имеют характерный внешний вид: они маленького роста, худощавы, с очень маленькой грудью и узким тазом. При осмотре гинеколог видит малое количество волос на лобке, недоразвитые половые губы и небольшое влагалище.
Инфантильная матка и беременность

Детский тип гипоплазии делает беременность возможной, но вынашивание сопряжено с рисками преждевременных родов, отслойки плаценты, неправильного положения плода в матке, преждевременного излития околоплодных вод.
При подростковом типе аномалии в сочетании с сохраненной работой яичников проблем с зачатием и вынашиванием обычно не возникает. В раннем послеродовом периоде нужно контролировать сокращение матки.
Диагностика и лечение в нашей клинике
Установив предварительный диагноз гипоплазии матки и определив ее степень по УЗИ, специалисты клиники проводят гистеросальпингографию: так они узнают внутреннее строение маточной полости, определяют извитость маточных труб. После этого нам нужно составить гормональный профиль женщины.
Если степень инфантилизма матки высокая, а Вы хотите забеременеть, мы подберем именно ту вспомогательную репродуктивную технологию, которая решит Вашу проблему. Это может быть ЭКО или оплодотворение Вашей яйцеклетки методом ИКСИ, ПИКСИ, ИМСИ с последующим введением зародыша суррогатной матери.
Профилактические мероприятия и прогнозы
При диагностировании фертильного типа инфантильности матки возможность зачатия исключается. В таком случае наступление беременности возможно только при применении вспомогательных репродуктивных технологий (ВРТ). В случае сохранности генеративной функции половых желез прибегают к экстракорпоральному оплодотворению (ЭКО) с использованием готовых к осеменению ооцитов.
Течение беременности у пациенток с выраженной гипоплазией эндометрия сопряжено с высокой вероятностью самопроизвольного аборта и осложненного родоразрешения.
У женщин с синдромом невынашивания беременности интрацитоплазматическая инъекция сперматозоида (ИКСИ) осуществляется в рамках суррогатного материнства. При незначительных изменениях в структуре детородного органа и нормальной секреции стероидных гормонов яичниками шансы на зачатие и успешное вынашивание плода увеличиваются на 45-50%.
Заключение
Полноценное развитие репродуктивной системы женщины возможно только в случае ликвидации неблагоприятных эндогенных и экзогенных факторов в пубертатном периоде. Профилактика патологии заключается в своевременном лечении инфекционных заболеваний (тонзиллит, фарингит, герпес, менингит), предотвращении стрессовых ситуаций и полноценном питании. Превентивные меры позволяют предотвратить развитие гиповитаминозов и эндокринных нарушений, увеличивающих вероятность возникновения генитального инфантилизма.
Диагноз детская матка, как причина бесплодия

Наука различает 2 формы недоразвития матки: гипоплазия матки и инфантилизм матки. Гипопластическая матка имеет нормальную форму, но при этом она в два раза длиннее, чем должна быть, а объем, наоборот, уменьшен. У женщин с гипопластической маткой менструации скудные и наступают поздно, однако при гипоплазии матки беременность возможна.
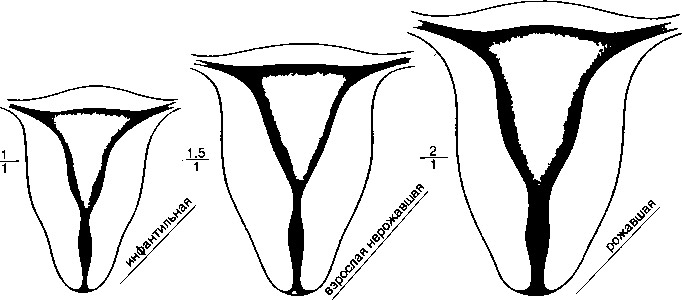
Инфантильная (собственно детская) матка является небольшой и плотной. У нее очень длинная шейка (в два раза больше тела), влагалище имеет коническую форму, а зев точечный. Выделяют три степени инфантильности матки: зародышевая матка (длина до 3 см) инфантильная матка (длина 3-5,5 см) и матка подростка (длина 5,5-7 см).
Врачи-практики обычно пользуются термином «детская матка», не разграничивая понятия «гипопластическая матка» или «инфантильная матка», так как в данном случае важнее всего общее состояние репродуктивной системы женщины (что включает состояние и ее эндокринной системы, и функции яичников, и психологическое состояние). Размеры матки часто зависят от состояния всей репродуктивной сферы.
Если матка маленькая в длину, но нормальная по ширине и толщине, то у женщины не должно быть больших трудностей с беременностью, так как в этом случае она может выносить и родить ребенка, несмотря на устаревшее общепринятое мнение о том, что женщины с маленькими матками не могут выносить беременность.
Диагноз «детская матка» волнует женщин, прежде всего, как причина бесплодия. Если матка у женщины действительно маленьких размеров, то с помощью применения новейших гормональных препаратов ее можно увеличить до необходимых размеров.
Современные врачи уверены, что между психическими и обменными процессами существует прямая связь, и очень часто психические проблемы влияют на всю репродуктивную сферу. Так, если женщина узнаёт, что у нее «детская матка», то у нее может появиться множество отрицательных ассоциаций и возникнуть комплекс неполноценности. Всё это может быть причиной стресса, из-за которого и происходит нарушение деятельности репродуктивной сферы. Стресс вызывает вегетативное возбуждение, которое является предпосылкой для появления психосоматического нарушения.
Именно потому не стоит воспринимать диагноз «детская матка» как приговор и думать, что это причина бесплодия. Рекомендуется в данном случае после осмотра врача пройти обследование, так как точный диагноз можно поставить только на УЗИ-аппарате с вагинальным датчиком.
Лечение гормональными препаратами проводится по результатам осмотра гинеколога, данных УЗИ половых органов, анализов гормонов щитовидной железы, женских и мужских половых гормонов.
Кроме наличия детской матки, половой инфантилизм выражается и в других аномалиях развития некоторых органов: маточные трубы длинные, извитые, с узким просветом, а яичники недостаточно развиты и в них нарушен процесс созревания яйцеклетки, а также снижены процессы выработки половых гормонов. Эти изменения могут быть обнаружены только акушером-гинекологом во время специального осмотра. Впрочем, часто половой инфантилизм имеет и внешние проявления: это особое телосложение девушки (широкий плечевой пояс, узкий таз), недоразвитые молочные железы и наружные половые органы, слабый рост волос под мышками и на лобке.
Своевременно начатое лечение обычно бывает эффективным, и впоследствии половая, менструальная и детородная функции женщины будут нормальными.
Чтобы половые органы развивались правильно, в детском и юношеском возрасте необходимо следить за физическим развитием девочек и девушек: проводить профилактику простудных и инфекционных заболеваний, избегать физических и умственных перегрузок.
Если Вам необходима консультация опытного гинеколога, позвоните по телефонам, указанным на сайте и запишитесь на прием к врачу.
Клинико эхографические особенности аномалий развития матки и влагалища
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Проблема диагностики и лечения аномалий развития внутренних половых органов у девочек остается актуальной. Удельный вес больных с пороками мюллеровых производных, по данным А.Г. Курбановой (1983), составляет 2,7% в структуре гинекологических заболеваний детей и подростков. Тактика ведения врожденных пороков развития женских половых органов постоянно находится в центре внимания гинекологов, хирургов, педиатров.
В настоящее время накоплены данные как за наследственную природу заболевания, так и за совместное воздействие генетических и экзогенных факторов, т. е. мультифакторные причины. Е.А. Кириллова (1987) считает, что в основе синдрома Рокитанского-Кюстера и аплазии нижней трети влагалища лежат моногенные мутации с высоким риском наследования.
Наибольшее распространение в нашей стране получила клинико-анатомическая классификация А.Г. Курбановой (1983), которую мы использовали в своей работе. В диагностике пороков развития мюллеровых производных у подростков основное внимание следует уделять жалобам ребенка, анамнезу заболевания, гинекологическому осмотру. Для уточнения диагноза применяются различные дополнительные методы обследования: компьютерная томография, магнитно-ядерный резонанс, лапароскопия. В последние годы в диагностике пороков развития матки и влагалища ведущее место занимает эхография, особенно у детей и подростков, в связи с безболезненностью, безопасностью и необременительностью для больного.
Материалы и методы
Результаты
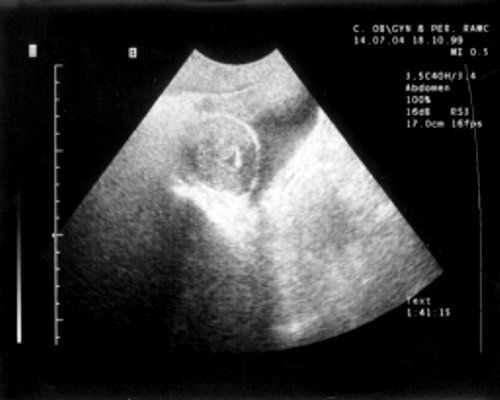
Рис. 1. Аплазия матки и влагалища.
При УЗ-исследовании у большинства больных матка определялась в центре малого таза в виде образования цилиндрической формы, размеры которой в среднем не превышали значений, характерных для 2-7-летнего возраста девочек с нормальным половым и физическим развитием.
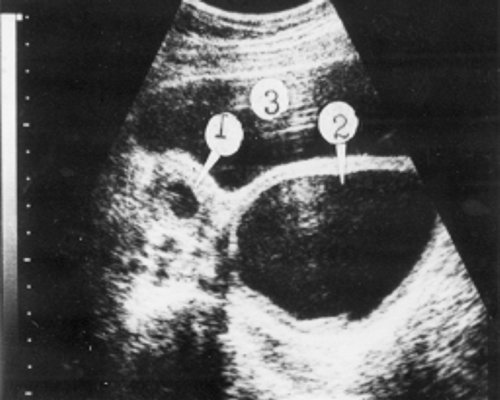
У 17 больных матка определялась в виде двух мышечных валиков, расположенных пристеночно в полости малого таза размерами, не превышающими 2,7 x 1,2 x 2,5 см (рис. 2).
Рис. 2. Две рудиментарные матки.
Яичники располагались высоко у стенок малого таза и их размеры соответствовали возрастной норме. У 16 больных определялись фолликулы диаметром от 1,2 до 2,5 см в дни овуляции.
На циклические боли внизу живота жаловались 12 больных с аплазией влагалища. У 5 из них на эхограмме определялась функционирующая рудиментарная матка в виде перевернутого конуса с маленькой полостью. Шейка не дифференцировалась (рис. 3). У остальных 7 больных на эхограмме определялись маленькие рудиментарные матки, однако в яичниках в момент болей идентифицировались фолликулы диаметров до 2,5 см. При исчезновении фолликулов исчезали боли. Следовательно, больных беспокоили овуляторные боли, которые эхография помогает дифференцировать с болями при функционирующей рудиментарной матке.
Рис. 3. Функционирующая рудиментарная матка (продольное сканирование).
При гинекологическом осмотре наружные половые органы у всех девочек были развиты по женскому типу, без признаков вирилизации. Вход во влагалище отсутствовал, так как гимен был «сплошной» у большинства больных и имел обычное строение с наличием углубления за ним в среднем 1,75±0,4 см по зонду у 13 больных. У 11 девочек с вагинопластикой в анамнезе определялось слепое влагалище глубиной от 2 до 7 см (в среднем 3,3±0,57 см) с выраженными рубцовыми изменениями в куполе, гимен отсутствовал.
При ректоабдоминальном исследовании в полости малого таза на расстоянии от 2 до 8 см от ануса определялось образование размерами от 5 см до 18-недельной беременности. У некоторых больных на вершине образования удалось дифференцировать матку. Пальпаторные изменения в области придатков матки в виде образований с нечеткими контурами определялись у 5 пациенток (гематосальпинксы).
По данным УЗ-исследования и клинической характеристике больные с частичной аплазией влагалища разделены на 2 подгруппы: с аплазией нижней трети влагалища; с аплазией 2/3 нижней части влагалища (таблица).
АДЕНОМИОЗ: особенности клиники и диагностики у девочек-подростков, принципы терапии
До настоящего времени эндометриоз остается одной из наиболее актуальных проблем медицины, он занимает в структуре гинекологических заболеваний третье место после воспалительных заболеваний и миомы матки [1, 2, 7]. Несмотря
До настоящего времени эндометриоз остается одной из наиболее актуальных проблем медицины, он занимает в структуре гинекологических заболеваний третье место после воспалительных заболеваний и миомы матки [1, 2, 7].
Несмотря на то что заболевание впервые было описано более полутора веков назад и все это время являлось объектом пристального изучения, до настоящего момента остаются неясными многие звенья патогенеза и отсутствует единая классификация эндометриоза.
Эндометриоз — гормонозависимое заболевание, развивающееся на фоне нарушения иммунного гомеостаза, сущность которого заключается в разрастании ткани, сходной по своему строению и функциям с эндометрием, но находящейся за пределами границ нормального расположения слизистой оболочки матки [1].
Клинические проявления эндометриоза вообще и аденомиоза в частности разнообразны и зачастую мало специфичны. Чаще всего имеют место менометроррагия, дисменорея, хроническая тазовая боль различной интенсивности, бесплодие [4, 7].
Для успешной диагностики заболевания необходимо проведение комплексного обследования с использованием разнообразных методик — ультразвуковых, рентгенологических, эндоскопических, а также лабораторных анализов [1, 7].
Большинство этих исследований инвазивны, проводятся при наличии определенных показаний и порой не дают однозначных результатов, а их информативность и специфичность не абсолютны [1, 4, 5].
Нечеткость клинической картины, трудности диагностики эндометриоза, а также несвоевременное обращение пациенток к врачу приводят к тому, что выявляются в основном запущенные формы заболевания.
Одной из сложнейших проблем остается лечение аденомиоза. Все имеющиеся на данный момент сведения о лекарственной терапии аденомиоза нельзя назвать обнадеживающими, исходя из наличия рецидивов заболевания после отмены терапии, а также результатов лечения бесплодия [6].
Социально-экономический аспект эндометриоза обусловлен не только частым развитием бесплодия, но и онкологической предрасположенностью — в настоящее время аденомиоз принято считать предраковым заболеванием [2, 4].
До недавнего времени аденомиоз считался заболеванием женщин позднего репродуктивного возраста, однако в последнее время появилось достаточное количество наблюдений, свидетельствующих об «омоложении» заболевания [4, 7].
Большинство авторов сходятся во мнении, что диагностика эндометриоза должна быть активной, направленной на раннее выявление заболевания [1, 4, 7].
Для оптимизации ранней диагностики и терапии аденомиоза в подростковом возрасте нами были обследованы 67 девочек с клиникой ювенильного маточного кровотечения (ЮМК) в возрасте от 11 до 18 лет. В процессе обследования все пациентки были разделены на две группы: в первую группу вошла 41 больная с ЮМК без признаков аденомиоза. Вторую группу образовали 26 девочек с ЮМК, у которых был диагностирован аденомиоз.
По нашим данным, болевой синдром чаще присутствовал у девочек с ЮМК и признаками аденомиоза (в 42,3 % случаев), чем у пациенток с ЮМК без таковых (в 17,1 % случаев). Однако основными жалобами в обеих группах были длительные (у 76,9 % больных с аденомиозом и 82,9 % больных с ЮМК), обильные (76,9 % случаев для больных аденомиозом и 87,9 % случаев для больных с ЮМК), ациклические (у 34,6 % и 58,4 % обследованных соответственно) кровяные выделения. Выявлена тенденция к увеличению выраженности и частоты болевого синдрома и уменьшение интенсивности кровотечения у девочек с аденомиозом старше 15 лет по сравнению с детьми младше 15 лет и обратная тенденция у подростков с ЮМК.
Таким образом, на основании жалоб практически невозможно заподозрить у подростка с клинической картиной ЮМК наличие аденомиоза.
Состояние детей при поступлении в отделение в 97,1 % случаев было средней тяжести. Тяжелое состояние имело место у 2 девочек (2,9 %) с ЮМК без признаков аденомиоза за счет выраженности анемии и обусловленных ею клинических симптомов.
По данным использованных индексов (МРИ, Quetelet), средние значения массы тела больных ЮМК девочек с признаками аденомиоза не превышали нормальных показателей и достоверно не отличались от соответствующих показателей их сверстниц с ЮМК без признаков аденомиоза. Тем не менее при индивидуальном анализе была выявлена тенденция к избыточной массе тела в старшем возрасте, более выраженная у больных аденомиозом: с 6,2 до 20,0 % и с 6,9 до 16,8 % соответственно.
При клиническом осмотре девочек из обеих групп каких-либо патологических изменений со стороны бронхолегочной, сердечно-сосудистой систем, желудочно-кишечного тракта выявлено не было.
Для оценки полового развития высчитывался суммарный балл полового развития. Суммарные баллы полового развития существенно не различались у девочек обеих групп и соответствовали таковым у здоровых детей 14–15 лет. Имело место опережение полового развития у девочек 11–13 лет с ЮМК без признаков аденомиоза. Низкие средние баллы при оценке полового развития у обследованных девочек старше 15 лет в обеих группах (9,3±0,2 для больных ЮМК с признаками аденомиоза и 9,3±0,1 для больных ЮМК без признаков аденомиоза при норме 11,6 и выше) оказались обусловлены сниженным коэффициентом Ме, так как у всех обследованных были нерегулярные, болезненные, нарушенные менструации, что соответствует Ме2.
При гинекологическом осмотре оценивали анатомическое строение клитора, больших и малых половых губ, гимена и их окраску, цвет слизистой входа во влагалище, выделения из влагалища. Каких-либо пороков развития и/или патологических аномалий органов, изменений окраски слизистой у обследованных девочек не выявлено.
Таким образом, на основании анализа жалоб пациенток, клинического и гинекологического осмотров не удается выявить каких-либо значимых различий между больными с ЮМК с признаками аденомиоза и без признаков аденомиоза.
Для уточнения диагноза, определения степени поражения репродуктивной системы необходимо проведение комплексного клинического, лабораторного и инструментального обследований.
При анализе анамнестических данных удалось установить, что семейный анамнез у пациенток обеих групп не был отягощен по наследственным заболеваниям и заболеваниям с наследственной предрасположенностью. Документально было подтверждено наличие аденомиоза у матери и бабушки одной (3,8 %) из пациенток с ЮМК и признаками аденомиоза. Различные нарушения менструальной функции имели место у 16 (61,5 %) матерей пациенток второй группы и у 24 (58,5 %) матерей девочек первой группы. При анализе течения беременности и родов у матерей девочек из обеих групп каких-либо закономерностей выявить не удалось.
Рентгенологическое обследование подтвердило соответствие костного возраста паспортному у всех обследованных детей.
Многие авторы указывают на склонность к пищевой и лекарственной аллергии пациенток с аденомиозом [1, 2, 7]. По нашим данным, пищевая аллергия в виде кожных высыпаний имела место у 3 (11,5 %) девочек, страдающих ЮМК с признаками аденомиоза, и у 7 (17,0 %) с ЮМК без признаков аденомиоза и была представлена аллергической реакцией на цитрусовые и шоколад. Что касается лекарственной непереносимости, аллергические реакции на медицинские препараты практически в 2 раза чаще выявлялись у подростков, находившихся в клинике по поводу ЮМК без признаков аденомиоза (14,6 % и 7,7 % соответственно). Таким образом, исходя из результатов проведенного исследования нет оснований говорить о повышенной аллергизации больных ЮМК с признаками аденомиоза.
В обследованной группе какие-либо оперативные вмешательства девочкам с ЮМК с признаками аденомиоза не проводились.
Беременностей, диагностических или лечебных манипуляций на матке (выскабливания, прижигание эрозий шейки матки и т. д.) в анамнезе у пациенток обследованных групп не было. Соответственно, мы можем говорить о том, что инструментальные манипуляции на матке, возможно, и являются фактором риска развития аденомиоза, но не являются обязательным условием его развития.
По данным анамнеза, наиболее распространенными заболеваниями в обеих группах были высоко контагиозные детские инфекции (ветряная оспа — 69,2 % больных ЮМК с признаками аденомиоза и 73,2 % больных с ЮМК без признаков аденомиоза, краснуха — 11,5 % и 24,4 % соответственно, корь — 11,5 % и 4,9 % соответственно).
Обращает на себя внимание тот факт, что девочки второй группы несколько чаще болели различными инфекционными заболеваниями по сравнению с пациентками из первой группы (ОРВИ — 92,3 % больных аденомиозом и 75,6 % больных с ЮМК, хроническая ЛОР-патология — 57,6 % и 43,9 % соответственно).
При определении возраста менархе каких-либо закономерностей выявить не удалось. Средний возраст менархе составил для больных ЮМК с признаками аденомиоза 12,44 ± 0,22 года, для девочек с ЮМК без признаков аденомиоза — 12,03 ± 0,17 года, что статистически достоверно не отличается от среднего возраста менархе здоровых женщин европейской части России (А.С. Гаспаров, 1997).
При анализе данных анамнеза заболевания обращал на себя внимание тот факт, что кровотечения с момента начала менархе чаще начинались у девочек с ЮМК и признаками аденомиоза, чем у больных с ЮМК без признаков аденомиоза — в 76,9 и 58,5 % случаев соответственно.
Данная госпитализация была первичной для одной (3,8 %) девочки с ЮМК и признаками аденомиоза и для 5 (12,0 %) пациенток с ЮМК без признаков аденомиоза. Все остальные дети ранее госпитализировались для обследования и лечения от 1 до 4 раз. Проводимая терапия включала циклические курсы витаминотерапии, а также у 25 (96,2 %) больных второй группы и у 36 (88,0 %) девочек первой группы — гормональную терапию. Гормональная терапия достоверно чаще и большим количеством курсов (и, соответственно, более длительно) проводилась больным с ЮМК с признаками аденомиоза.
При поступлении в стационар показатели содержания гемоглобина свидетельствовали о наличии анемии I степени у пациенток обеих групп, при этом показатели гемоглобина были несколько ниже у девочек с ЮМК без признаков аденомиоза всех возрастов, хотя различия статистически недостоверны.
Каких-либо других патологических изменений, по данным общего анализа крови, у обследованных детей выявлено не было.
Всем девочкам при поступлении в стационар проводились коагулограмма и определение уровня тромбоцитов в общем анализе крови. Патологических изменений системы гемостаза ни у одной пациентки выявлено не было.
При поступлении в стационар все девочки прошли гинекологический осмотр и бимануальное объективное гинекологическое обследование с целью выявления симптомов аденомиоза — увеличения размеров матки, шаровидной формы матки, болезненности и шероховатости ее поверхности.
Гинекологический осмотр не выявил у обследованных девочек пороков развития наружных половых органов. Расположение матки у подавляющего большинства обследованных в обеих группах было срединным. Размеры матки у большей части девочек оказались в пределах возрастной нормы (у 61,5 % больных ЮМК с признаками аденомиоза и у 68,3 % девочек с ЮМК без признаков аденомиоза). Увеличение размеров матки имело место у больных обеих групп, но достоверно чаще наблюдалось у девочек второй группы (38,5 % и 29,3 % соответственно). Именно у этих больных чаще выявлялась болезненность при пальпации матки (19,2 % и 2,4 % соответственно) и области яичников (24,1 % и 9,8 % соответственно).
При бактериоскопическом исследовании отделяемого из половых путей было отмечено, что у больных с ЮМК без признаков аденомиоза чаще встречаются и более выражены воспалительные изменения в виде повышения числа лейкоцитов в поле зрения и изменения состава микрофлоры, чем для девочек с ЮМК с признаками аденомиоза. На фоне проведения противовоспалительной терапии результаты контрольных анализов демонстрируют купирование воспаления у больных с ЮМК без признаков аденомиоза. Изменения у пациенток с ЮМК с признаками аденомиоза (чаще всего минимальные) практически полностью сохраняются.
Для уточнения диагноза и определения дальнейшей тактики обследования всем девочкам в обеих группах проводилось ультразвуковое исследование органов малого таза трансабдоминальным датчиком.
Одним из ведущих ультразвуковых критериев аденомиоза у взрослых является увеличение размеров матки [3, 7]. Мы провели оценку трех размеров матки: ширины, переднего-заднего размера и длины тела матки.
В среднем ширина матки (табл. 1) оказалась увеличена только у девочек 11–12 лет с ЮМК без признаков аденомиоза. У девочек старшего возраста (13 лет и старше) ширина матки в среднем остается в пределах возрастной нормы в обеих группах. Отмечено, что с возрастом у девочек с ЮМК без признаков аденомиоза степень увеличения ширины матки снижается, а у больных ЮМК и признаками аденомиоза, наоборот, нарастает.
Средние показатели переднего-заднего размера матки (табл. 2) оказались повышены по сравнению с нормальными в возрасте от 11 до 14 лет включительно в обеих группах больных. Тенденция к уменьшению данного показателя отмечена среди старших по возрасту пациенток.
Данные по оценке длины тела матки представлены в табл. 3. Среди пациенток 11–14 — без признаков аденомиоза отмечено увеличение длинника тела матки, в возрасте 15 лет и старше показатель не превышал возрастной нормы. При наличии признаков аденомиоза размеры длины матки оказались увеличены у девочек 13 лет и 15–18 лет, а у 14-летних не превышали нормальных показателей. При этом степень увеличения больше у больных с признаками аденомиоза.
С целью определения имеющихся тенденций мы провели сравнительный анализ результатов УЗИ у детей, имеющих увеличенные размеры матки. Анализ не выявил однозначно достоверных различий между пациентками первой и второй групп:
Таким образом, один из основных ультразвуковых критериев аденомиоза (увеличение размеров матки) не может быть признан достоверным при диагностике аденомиоза у подростков. Тем не менее на основании анализа полученных данных можно констатировать, что у пациенток с ЮМК с увеличением возраста и, соответственно, длительности заболевания, а также степени распространенности процесса, при наличии аденомиоза отмечается увеличение размеров матки, в отличие от пациенток с ЮМК без признаков аденомиоза.
Увеличение М-эхо было выявлено у 100 % обследованных в группе с ЮМК и признаками аденомиоза, у девочек без признаков аденомиоза в 63,4 % случаев (26 обследованных). Следует отметить, что размеры эндометрия при наличии у пациенток признаков аденомиоза достоверно больше отличались от нормальных значений, чем у больных только с ЮМК (на 192,9 ± 33,8% и 121,7 ± 20,2 % от нормальных показателей соответственно).
Среди ультразвуковых характеристик М-эхо у девочек с ЮМК с признаками аденомиоза достоверно чаще выявлялись неоднородность и уплотненность М-эхо, неровность и нечеткость контуров, жидкостные включения. Ни у одной больной с ЮМК без признаков аденомиоза не имела места уплотненность М-эхо.
 |
| Рисунок. Ультразвуковые характеристики М-ЭХО |
Ультразвуковые симптомы, описываемые как наиболее часто встречающиеся и достоверные у взрослых больных (неравномерность толщины эндометрия, округлость формы матки, асимметричное утолщение одной из стенок матки) у девочек-подростков практически не выявляются.
При анализе свойств миометрия их изменения были отмечены только у 8 (30,8 %) пациенток с ЮМК и признаками аденомиоза 16–17 лет и у одной (2,4 %) девочки с ЮМК без признаков аденомиоза и имели неоднородный характер: визуализировались гипер- и гипоэхогенные участки. Следовательно, ориентироваться на изменение ультразвуковых свойств миометрия как на основной симптом аденомиоза можно только у пациенток старше 15 лет.
Значительно реже, чем увеличение размеров матки, выявляется увеличение размеров яичников, при этом у девочек-подростков с ЮМК без признаков аденомиоза, по данным УЗИ, увеличение размеров яичников наблюдается несколько чаще, однако различая недостоверны.
Всем больным с длительными, ациклическими кровяными выделениями, имевшим в анамнезе от 1 до 4 курсов гормональной терапии, не давшей эффекта, были проведены гистроскопия и раздельное диагностическое выскабливание. При проведении гистероскопии у 26 (38,8 %) пациенток были выявлены эндометриоидные ходы и диагностирован аденомиоз. При этом у 13 (50 %) больных второй группы выявлялись эндометриоидные ходы в умеренном количестве, чаще всего на стенках полости матки, а у 19,2 % обследованных — по всей поверхности. Шероховатость стенок матки, считающаяся наиболее достоверным признаком аденомиоза у взрослых, была выявлена у единственной больной (3,8 %) 17 лет.
Во всех случаях проводилось гистологическое исследование полученного при гистероскопии материала. У всех больных с ЮМК и признаками аденомиоза выявлялась железисто-кистозная гиперплазия эндометрия, что совпадает с литературными данными [3, 5].
У девочек с ЮМК без признаков аденомиоза в 65,9 % случаев также была диагностирована железисто-кистозная гиперплазия эндометрия. В 14,6 % случаев (6 пациенток) определялся полип эндометрия, у 8 девочек (19,8 %) имели место гистологические признаки эндометрита.
При проведении контрольного УЗИ органов малого таза на 5–7-е сутки после раздельного диагностического выскабливания у пациенток с ЮМК без признаков аденомиоза имеет место выраженное снижение как частоты увеличения размеров матки и М-эхо, так и степени увеличения (в % от нормальных размеров). Практически у всех девочек с ЮМК и признаками аденомиоза сохраняются увеличенные размеры матки и М-эхо, степень выраженности увеличения снижается незначительно.
Гормональное обследование было проведено всем 26 девочкам с ЮМК и признаками аденомиоза. Исследование уровней прогестерона, пролактина, фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ) в крови каких-либо значимых изменений не выявило. Уровни пролактина, прогестерона и ФСГ у больных с признаками аденомиоза оставались в пределах возрастных норм с незначительными индивидуальными отклонениями. Прослеживается некоторая тенденция к снижению уровня ЛГ во всех возрастных группах.
Необходимо отметить, что исследование проводилось у незначительного количества больных в одной точке, поэтому можно говорить только об имеющихся тенденциях. Для более точного изучения гормонального гомеостаза необходимо проведение суточного мониторинга в разные фазы менструального цикла.
В настоящее время как один из скрининговых методов обследования предлагается определение уровня онкомаркеров СА 125 и СА 19-9 [1, 4, 7]. Однако, по нашим данным, средние показатели СА 125 и СА 19-9 не превышали нормальных и при индивидуальном анализе ни у одной из девочек при наличии признаков аденомиоза не зафиксировано повышение уровня как СА 125, так и СА 19-9. Отмечено, что у девочек старше 15 лет уровень СА 125 достоверно выше, чем у пациенток младшего возраста.
По данным ряда исследователей, для больных аденомиозом в качестве сопутствующей патологии характерно развитие синдрома вегетососудистой дистонии, астенических и депрессивных состояний [1, 7]. Всем девочкам, вошедшим в исследуемую группу, были проведены компьютерная электроэнцефалография, реоэнцефалография, кардиоинтервалография и консультации невропатолога/психоневролога. Каких-либо значимых органических изменений выявлено не было.
На основании проведенного обследования можно говорить о том, что у девочек, страдающих ЮМК и с признаками аденомиоза, достоверно чаще по сравнению с больными ЮМК без признаков аденомиоза, имеют место напряжение и/или срыв адаптационных механизмов (в том числе вегетативной нервной системы) и развитие синдрома вегетососудистой дистонии, астенических и тревожно-депрессивных состояний. По нашим данным, для девочек с ЮМК и признаками аденомиоза нормальный вегетативный гомеостаз не характерен.
Практически все авторы, описывающие случаи эндометриоза у девочек-подростков, указывают на наличие у пациенток пороков развития, чаще всего почек [1]. Всем детям было проведено УЗИ органов брюшной полости, почек, сердца. Каких-либо грубых пороков развития выявить не удалось.
Таким образом, на основании данных проведенного исследования нами выделена группа риска по развитию аденомиоза у подростков — это девочки пубертатного возраста с жалобами на длительные обильные ациклические кровяные выделения (особенно, при начале кровотечений с момента менархе), получавшие более одного курса гормональной терапии без эффекта. Достоверных особенностей анамнеза, клинической картины, обследования (гормональный профиль, уровень онкомаркеров, УЗИ органов малого таза), которые позволяли бы заподозрить аденомиоз, девочки младше 15 лет практически не имеют. У пациенток старше 15 лет могут быть визуализированы ультразвуковые признаки изменений миометрия, не носящие однородного характера (гипер- и гипоэхогенные участки). Решающее значение имеет выявление при гистероскопии эндометриоидных ходов.
В программу комплексного обследования девочек-подростков из группы риска при подозрении на внутренний эндометриоз должны входить:
– наличие у родственниц по материнской линии эндометриоза и/или жалоб на длительные, болезненные менструации (если женщины не обследованы);
– перенесенные заболевания (детские инфекции, особенно корь, частые заболевания верхних и нижних дыхательных путей), наличие хронической патологии ЛОР-органов;
– начало кровотечений с момента менархе;
– повторные курсы терапии (особенно гормональной), не давшие эффекта;
Все девочки, вошедшие в исследование, поступали в отделение с клинической картиной ЮМК, по поводу чего им проводилась стандартная гемостатическая терапия. При этом в определении объема комплексной терапии учитывали силу кровотечения, степень анемии, особенности физического и полового развития, гормональный фон, показатели коагулограммы, предполагаемую причину развития кровотечения, данные УЗИ.
Основными целями проводимой терапии были остановка кровотечения, лечебные мероприятия, направленные на регуляцию менструального цикла и нормализацию гомеостаза. Назначались:
При неэффективности проводимой терапии в сочетании с комплексом жалоб, данных анамнеза и обследования проводилась гистероскопия и раздельное диагностическое выскабливание.
Перед гистероскопией пациенткам с повышенным содержанием лейкоцитов в мазках к лечению добавлялась противовоспалительная терапия метронидазолом 0,25 г х 3 раза в день и нистатин по 500 000 ЕД 3 раза в день в течение 7 дней.
После гистероскопии назначалась гормональная терапия. Длительность гормональной терапии зависела от наличия признаков аденомиоза при гистероскопии. При отсутствии признаков аденомиоза гормонотерапия проводилась низкодозированными и микродозированными препаратами марвелон, фемоден, мерсилон, новинет, логест по 1 таблетке во второй половине дня в течение 21 дня с последующим 7-дневным перерывом. Курс гормонотерапии составлял 3 месяца с последующим курсом циклической витаминотерапии.
С 5-го по 15-й день менструального цикла:
Длительность курса циклической витаминотерапии составляла от 3 до 6 мес. Контроль УЗИ гениталий проводился после окончания курса гормонотерапии и циклической витаминотерапии.
При выявлении аденомиоза назначалась длительная гормонотерапия эстроген-гестагенным препаратом нон-овлон на 2–3 мес по 1 таблетке на ночь в течение 21 дня с последующим 7-дневным перерывом. На фоне приема нон-овлона проводилось постоянное, не реже 1 раза в 1,5 мес исследование биохимии крови с определением уровня билирубина, аланинаминотрансферазы и аспартатаминотрансферазы, а также определялся уровень холестерина и сывороточного железа. При повышении уровня билирубина и печеночных ферментов назначали эссенциале по 1 капсуле 3 раза в день во время еды. Через 2–3 мес переходили на более низкодозированные препараты, такие, как ригевидон, фемоден, марвелон, по 1 таблетке на ночь на 21 день курсом 3–6 мес. Контроль УЗИ гениталий проводился через 6–8 мес.
В заключение подчеркнем следующие моменты.
Литература
Т. М. Логачева
Д. А. Бижанова, доктор медицинских наук, профессор
Т. Г. Дядик
РДКБ, РГМУ, Москва