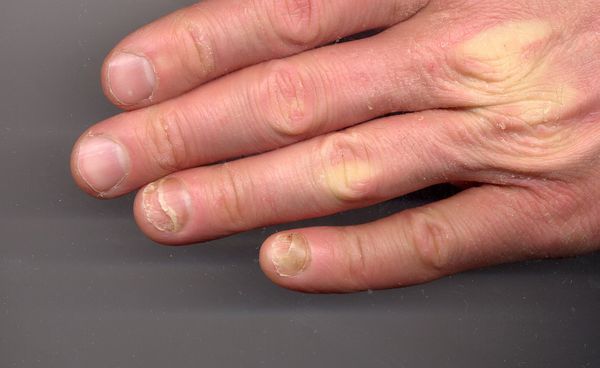
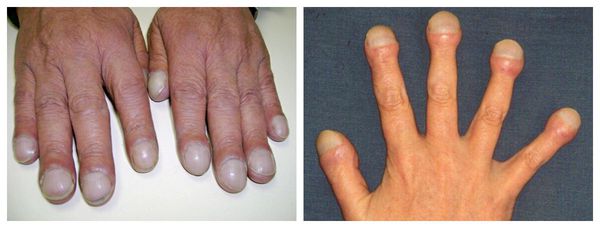
Что означает полоска на ногте большого пальца
Что означает полоска на ногте большого пальца
PUVA-терапия может активизировать меланоциты дистального отдела матрикса и ногтевого ложа, выступая причиной продольной либо поперечной меланонихии. Мягкое рентгеновское излучение используют (в основном в Швейцарии и Германии) для лечения псориаза. Побочные эффекты такого излучения сходны с побочными эффектами PUVA-терапии.
Меланиновая пигментация ногтей отличается от немеланиновой гиперхромии, например, при топическом лечении некоторыми лекарствами (к примеру, темно-оранжевый цвет при лечении антралином) и от гематомы, особенно вызванной повторяющейся микротравмой (натирающей обувью, что может приводить к имитации продольной полоски). Последнее обстоятельство может быть связано с деформациями ног и/или неудобной обувью у больных псориазом.
Диагностика гематомы обычно проста (если нанести каплю иммерсионного масла на ногтевую пластинку, с помощью дерматоскопа можно увидеть крошечные глобулы засохшей крови). После 10 мин пребывания ног в теплой воде, смягчающей ногти, маленький кусок ногтевой пластинки может оторваться. Кровь можно найти и при положительной псевдопероксидазной реакции (тест Hemostix). Гистопатология выявляет озерки крови, пероксидазоположительные, но отрицательные по тесту с берлинской лазурью.
Меланиновая пигментация при продольной меланонихии образуется фокальными меланоцитами матрикса. Появление такой пигментации вызвано применением некоторых лекарств, излучением, эндокринопатией, ВИЧ-инфекцией, воспалительными нарушениями ногтей, болезнью Лаугера, синдромом Пейтца—Джигерса, немеланотическими опухолями. Кроме того, пигментация бывает вызвана неправильным питанием или травмами.
Меланоцитарная пигментация матрикса также может приводить к поперечной меланонихии (после применения цитотоксических лекарств или электроннолучевой терапии).
Пигментация ногтей вследствие пролиферации меланоцитов должна насторожить врача в тех случаях, когда наблюдаются следующие признаки:
— изолированная пигментация одного пальца во время I—VI декад жизни (меланома у детей встречается крайне редко);
— пигментация, возникшая внезапно на ранее нормальной ногтевой пластинке;
— пигментация, которая вдруг становится темнее, крупнее или синеет (по направлению к матриксу);
— приобретенная пигментация большого и указательного пальца руки или большого пальца ноги;
— травма пальца;
— недавно возникшая изолированная пигментация у чернокожего пациента (в частности, на больших пальцах рук или ног);
— любое приобретенное повреждение у пациента с меланомой в анамнезе;— пигментация, связанная с дистрофией ногтей (частичная деструкция ногтей или отсутствие ногтевой пластинки);
— пигментация околоногтевой кожи (симптом Гетчинсона), которую нужно дифференцировать от ложного симптома Гетчинсона.
Чтобы оценить пигментацию ногтей, необходимо использовать дерматоскоп. На основании полученных результатов принимают решение, нужна ли биопсия. Биопсия обязательна при наличии одного из морфологических изменений, описанных Ronger и соавт..
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что означает полоска на ногте большого пальца
а) Пример из истории болезни. 28-летний мужчина обратился к врачу с вопросом о белых полосах, периодически возникающих у него на ногтевых пластинках пальцев. В последнее время таких полос стало больше, и пациент предположил, что это связано с гиповитаминозом. Его успокоили, разъяснив, что это явление обусловлено физиологическим процессом и часто возникает после незначительной травмы.
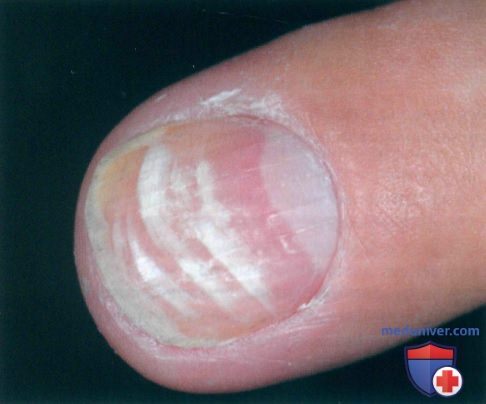
б) Распространенность (эпидемиология):
• Лейконихия обычно проявляется доброкачественными одиночными или множественными пятнышками (точечная лейконихия) или неполными поперечными линиями белого цвета (поперечная полосовидная лейконихия) на ногтях. Лейконихия часто встречается у детей и с возрастом наблюдается реже. Родители иногда обеспокоены тем, что это состояние может быть связано с недостатками питания, в частности с нехваткой кальция, однако почти всегда такие опасения необоснованны.
— Чаще всего специфические причины лейконихии отсутствуют. Она обычно развивается в результате незначительной травмы ногтевой кутикулы или матрицы и является распространенным состоянием ногтей в детском возрасте2. Бхли причиной изменений являются агрессивные маникюрные процедуры или невроз, помогает устранение этих факторов. Лейконихия может также являться непрямым следствием аутоиммунных процессов, в том числе гнездной алопеции или заболеваний щитовидной железы. Гистологически в ногтевой пластинке определяется большое количество ядерных клеток, что связано с отсутствием связи между корнеоцитами, обеспечивающей прозрачность ногтя.
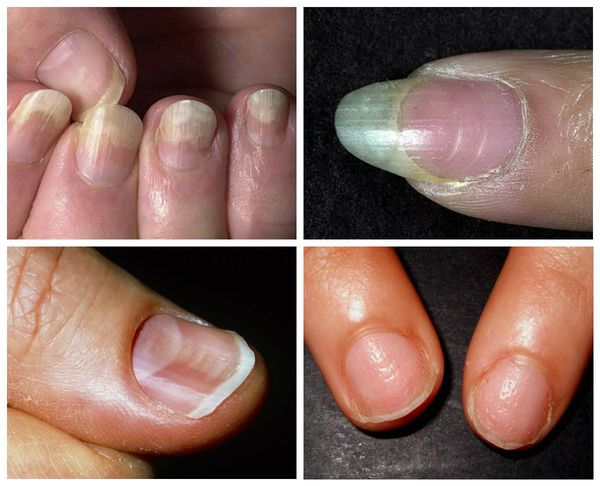
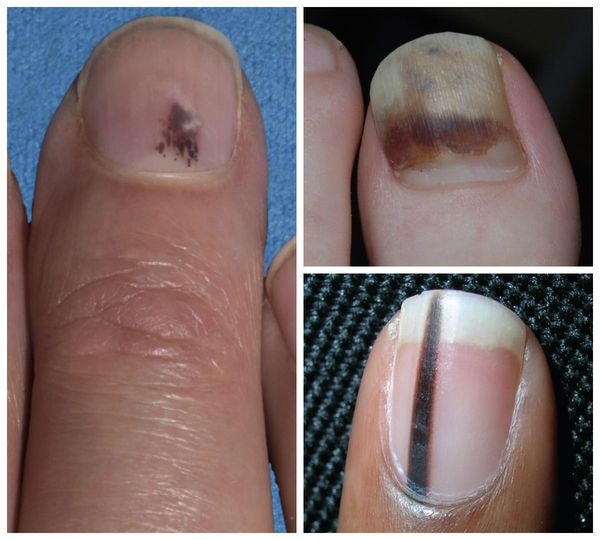
• Продольная меланонихия (ПМ) представляет собой продольную пигментированную полосу с различными оттенками (от светло-коричневого до черного), шириной (чаще 2-4 мм) и четкостью контуров на ногтевой пластинке одного или нескольких пальцев. Очаги продольной меланонихии (ПМ) следует дифференцировать с подногтевой меланомой.
• Деформация ногтя вследствие привычных действий, как правило, вызвана привычкой сдавливания проксимальной части ногтевого валика. В результате развивается воспаление, которое приводит к появлению волнистых и бороздчатых образований на ногтевой пластинке, в то время как сам ноготь остается неповрежденным и твердым.
• Линии Бо представляют собой поперечные линейные вдавлепия на ногтевой пластинке, предположительно возникающие вследствие подавления роста ногтя в результате местной травмы или тяжелого заболевания. Вдавления обычно расположены симметрично на некоторых или всех ногтях и могут сочетаться с белыми линиями. В большинстве случаев они исчезают через несколько месяцев по мере роста ногтя. Можно приблизительно рассчитать время начала системного заболевания, измерив расстояние между линией Во и проксимальным валиком ногтя, а затем умножив его на коэффициент, равный 6-10 дням па миллиметр роста ногтя.
в) Диагностика изменений цвета ногтей в норме. При нарушении цвета ногтя биопсия ногтя или матрицы позволяет установить точный клинический диагноз. Пациенты с темным цветом кожи и продольной меланонихии (ПМ) на нескольких пальцах часто нуждаются только в наблюдении. Появление новой темной линии на одном ногте должно послужить сигналом к выполнению биопсии. Биопсийпый материал забирается из самого темного участка пигментированной полосы. При проведении биопсии дистальной части матрицы кожа проксимального ногтевого валика обычно отводится.
Гистологический диагноз атипичной меланоцитарной гиперплазии неизбежно влечет за собой полное удаление очага.
г) Дифференциация изменений цвета ногтей в норме и при патологии:
• Пигментные очаги па ногтевом ложе не являются причиной продольной меланонихии (ПМ), ее вызывают только очаги на ногтевой матрице. Очаговое поражение ногтевого ложа нередко является причиной пятнышек под ногтями, которые, однако, не приобретают форму полос. Такой очаг наблюдается через ногтевую пластинку как серовато-коричневое или черное пятно.
• У пациентов с продольной меланонихией (ПМ) всегда необходимо подозревать диагноз подногтевой меланомы. Если причина про дольной меланонихии точно неизвестна, у взрослых необходимо выполнить биопсию. Распространение пигментации на соседние с ногтевой пластинкой участки кожи с вовлечением ногтевых валиков или копчиков пальцев носит название признака Гетчинсона, который является важным диагностическим критерием меланомы ногтя.
• Гематому можно принять за продольную меланонихию (ПМ), однако пигментация перемещается по мере роста ногтевой пластинки, при этом наблюдается ее проксимальная граница, повторяющая форму лунулы. Отверстие в ногтевой пластинке позволяет увидеть подлежащее ногтевое ложе и убедиться в причине изменения окраски.
• Линии Миса и Мюрке можно принять за лейконихию или линии Бо. Линии Миса представляют собой многочисленные белые поперечные линии, которые начинаются в матрице ногтя и проходят, не прерываясь, по всей ногтевой пластинке. Они могут появляться вследствие отравления солями тяжелых металлов или в результате тяжелого инсульта. Линии Мюрке представлены двойными белыми поперечными линиями, которые отражают нарушение кровообращения ногтевого ложа и могут встречаться при хронической гипоальбуминемии.
д) Список использованной литературы:
1. Grossman М, Scher RK. Leukonychia. Review and classification. Int J Dermatol. 1990;29:535-541.
2. Baran R, Kechijian Р. Diagnosis and management. J Am Acad Dermatol. 1989;21:1165-1175.
3. Daniel CR, Zaias N. Pigmentary abnormalities of the nails with emphasis on systemic diseases. Dermatol Clin. 1988;6:305-313.
4. Noronha PA, Zubkov B. Nails and nail disorders in children and adults. Am Fam Phys. 1997;55:2129-2140.
Редактор: Искандер Милевски. Дата обновления публикации: 8.4.2021
Что означает полоска на ногте большого пальца
а) Пример из истории болезни. Женщина-афроамериканка обратилась к врачу по поводу темной полосы на ногте указательного пальца, возникшей у нее около года назад). Темный цвет образования и отсутствие меланонихии на других пальцах вызывают тревогу. Была выполнена биопсия матрицы ногтя, в результате которой выявлен доброкачественный невус.
б) Распространенность (эпидемиология). Продольная меланонихия (ПМ) наиболее часто встречается у лиц с темным цветом кожи. Она наблюдается у 77% афроамериканцев старше 20 лет и почти у всех лиц афроамериканского происхождения старше 50 лет. Продольная меланонихия (ПМ) отмечается также у 10-20% японцев. Она распространена среди латиноамериканцев и других групп населения с темным цветом кожи. Продольная меланонихия (ПМ) является нетипичной для людей со светлой кожей и отмечается только примерно у 1% белых европейцев.
Меланома является седьмой по частоте причиной рака в нашей стране. Подногтевая меланома относительно редкая опухоль, заболеваемость составляет 0,7-3,5% от всех случаев меланомы в общей популяции.
в) Этиология (причины), патогенез (патология):
• Продольная меланонихия (ИМ) представлена продольной пигментированной полосой на ногтевой пластинке. Полоса может наблюдаться на одном или нескольких ногтях и, как правило, варьирует по цвету (от светло-коричневого до черного), ширине (чаще 2-4 мм) и четкости границ.
• Продольная меланонихия (ПМ) развивается в матрице ногтя и обусловлена повышенным скоплением меланина в ногтевой пластинке. Такое скопление может быть результатом повышенного синтеза меланина или увеличения общего количества меланоцитов. Пигмент, локализованный в пределах дорсальной половины ногтевой пластинки, происходит из проксимальной части матрицы, а пигмент, локализованный в ее вентральной части, образуется в ее дистальном отделе. Чтобы установить дорсальное или вентральное расположение пигмента, необходимо исследовать дистальный край ногтя в профиль.
• Продольная меланонихия (ПМ) может вызывать хроническая травма, особенно больших пальцев ног.
• Воспалительные изменения, сопровождающие кожные заболевания и поражающие ногтевой аппарат, такие как псориаз, плоский лишай, амилоидоз и ограниченная склеродермия, редко бывают причиной продольной меланонихии (ПМ).
• При однократной биопсии очага продольной меланонихии (ПМ) доброкачественная меланоцитарная гиперплазия (лентиго) выявляется в 9% случаев у взрослых и в 30% случаев у детей.
• Невусы наблюдаются в 12% случаев продольной меланонихии (ПМ) у взрослых и почти в 50% случаев у детей. Коричнево-черная окраска отмечается в 2/3 случаев и околоногтевая пигментация (доброкачественный псевдопризнак Гетчинсона) в 1/3 случаев.
• Некоторые лекарственные средства могут явиться причиной продольной меланонихии (ПМ), особенно химиотерапевтические и антималярийные препараты (мепакрин, амодиаквин, хлорохин).
• У пациентов с продольной меланонихией (ПМ) всегда следует подозревать диагноз подногтевой меланомы. Часто очень сложно дифференцировать доброкачественное очаговое поражение от злокачественного. Оба типа очагов обычно возникают на большом или указательном пальцах рук и чаще всего наблюдаются у темнокожих пациентов. Если причина продольной мелапопихии точно неизвестна, у взрослых должна выполняться биопсия. Распространение пигментации на кожу, окружающую ногтевую пластинку, с вовлечением ногтевых валиков и кончиков пальцев называется признаком Гетчинсона, который является важным индикатором меланомы ногтя.
• Подногтевая меланома возникает на кистях в 45-60% случаев и чаще всего наблюдается на большом пальце руки. На ноге подногтевая меланома также обычно встречается на большом пальце. Средний возраст па момент установления диагноза подногтевой меланомы обычно 55-65 лет. Заболевание примерно с одинаковой частотой наблюдается у мужчин и женщин.
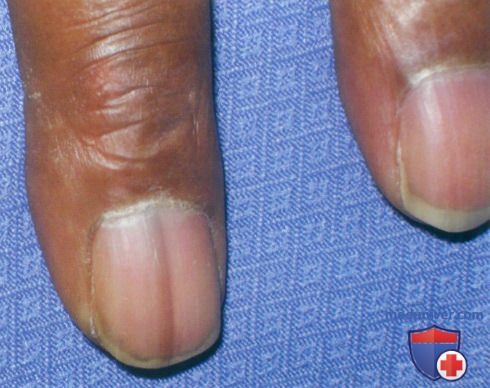
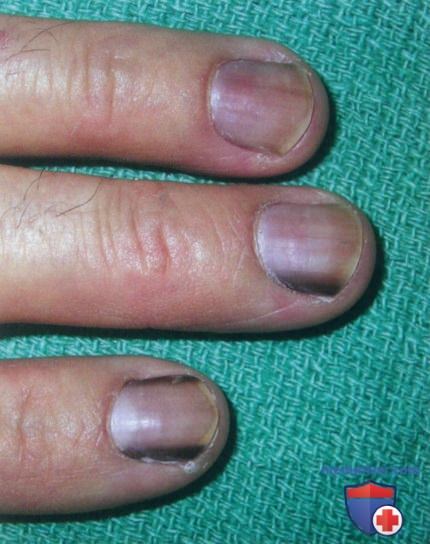

г) Клиника и постановка диагноза:
• Распределение: наиболее часто при продольной меланонихии (ПМ) и меланоме поражаются пальцы, участвующие в захвате (большой, указательный и средний), однако указанные патологические изменения можно обнаружить на любом пальце рук или ног.
• Существует мнемоническая аббревиатура ABCDEF, описывающая подногтевую меланому:
— «А» обозначает возраст (age) с пиком заболеваемости между пятым и седьмым десятилетием жизни, а также наименование этнических групп (афроамериканцы, лица азиатского происхождения и корен ные американцы, т.е. индейцы), на представителей которых приходится одна треть случаев подногтевой меланомы.
— «В» обозначает цвет, коричневый или черный (brown, black), и ширину (breadth) от 3 мм и более.
— «С» указывает па изменение пигментации (coloration) ногтевой полосы или отсутствие изменения (change) после адекватного лечения.
— «D» обозначает палец (digit) как наиболее частая область поражения.
— «Е» означает распространение (extension) пигмента на проксимальный и/или латеральный ногтевой валик (признак Гетчинсона).
— «F» указывает на семейный (family) или личный анамнез диспластического невуса или меланомы.
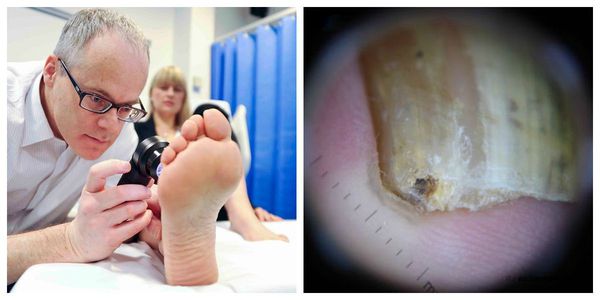
• Биопсия ногтевой матрицы позволяет установить точную причину пигментации ногтя. Пациенты с темным цветом кожи и прозрачными очагами продольной меланонихии (ПМ) на нескольких ногтях обычно нуждаются только в наблюдении. У лиц со светлой кожей при наличии одиночной темной полоски на ногте необходима биопсия. Выполняется 3-мм трепанобиопсия самого темного участка пигментированной полосы в пределах ногтевой матрицы. Гистологический диагноз атипичной меланоцитарной гиперплазии неизбежно влечет за собой полное удаление очага.

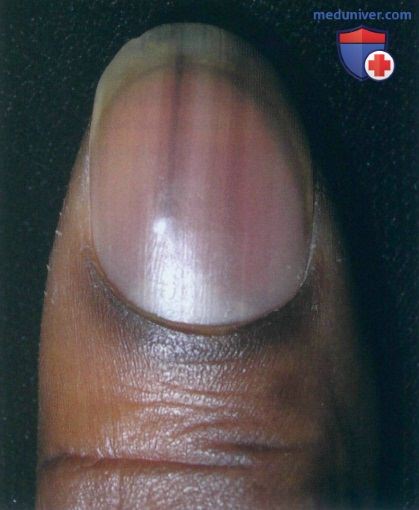

Б. 3-мм трепан с биопсийным материалом для гистологического исследования, по данным которого продольная меланонихия была вызвана меланоцитарной гиперплазией
д) Дифференциальная диагностика подногтевой меланонихии и меланомы:
• Пигментированные очаги на ногтевом ложе обычно не являются причиной подногтевой меланонихии и видны сквозь ноготь в виде пятна серовато-коричневого или черного цвета.
• Подногтевую гематому можно принять за подногтевую меланонихию, однако зона пигментации смещается по мере роста ногтевой пластинки, при этом видна ее проксимальная граница, повторяющая форму лунулы. Отверстие в ногтевой пластинке позволяет увидеть подлежащее ногтевое ложе и убедиться в причине изменения окраски.
е) Лечение подногтевой меланонихии и меланомы:
• Пациенты с доброкачественной подногтевой меланонихией не нуждаются в лечении.
• При первичной подногтевой меланоме необходима ампутация на уровне межфалангового сустава при поражении большого пальца, дистальных межфаланговых суставов при поражении остальных пальцев рук или плюснефаланговых суставов при поражении пальцев ног. При меланоме in situ возможно полное удаление ногтевого аппарата с сохранением пальца. Лимфаденэктомия регионарных лимфатических узлов помогает установить стадию заболевания.
ж) Наблюдение пациента врачом. Поскольку продольная меланонихия может указывать на недиагностированную меланому ногтевого аппарата, крайне важно регулярное наблюдение. Пациент должен сообщать о любых быстрых изменениях пигментации ногтевой пластинки или ногтевых валиков, при этом ему настоятельно рекомендуется биопсия.
з) Список использованной литературы:
1. Baran R, Kechjijian Р. Longitudinal melanonychia (melanonychia striata): Diagnosis and management. J Am Acad Dermatol. 1989;21:1165-1175.
2. Finley RK, Driscoll DL, Blumenson LE, Karakousis CP. Subungual melanoma:An eighteen year review. Surgery. 1994;116:96-100.
3. Goettmann-Bonvallot S, Andre J, Belaich S, Longitudinal melanonychia in children: A clinical and histopathologic study of 40 cases. J Am Acad Dermatol. 1999;41:17-22.
4. Papachristou DN, Fortner, JG. Melanoma arising under the nail. J Surg Oncol. 1982;21:219-22.
5. Mikhail GR. Hutchinson’s sign. J Dermatol Surg Oncol. 1986; 12: 519-21.
6. Baran R, Perrin C. Linear melanonychia due to subungual keratosis of the nail bed: Report of two cases. Br J Dermatol. 1999;140:730-733.
7. Moehrle M, Metzger S, Schippert W, Garbe C, Rassner G, Breuninger H. «Functional» surgery in subungual melanoma. Dermatol Surg. 2003; 29(4):366-374.
8. O’Leary JA, Berend KR, Johnson JL, Levin LS, Seigler HF. Subungual melanoma: A review of 93 cases with identification of prognostic variables. Clin Orthop Relat Res. 2000;378:206-212.
Редактор: Искандер Милевски. Дата обновления публикации: 8.4.2021
— Вернуться в оглавление раздела «дерматология»
Что такое ониходистрофия (дистрофия ногтей)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кривды Виктории Алексеевны, дерматолога со стажем в 9 лет.
Определение болезни. Причины заболевания
Ониходистрофия — это собирательный термин, который используется для обозначения заболеваний ногтевого аппарата, сопровождающихся изменением цвета, формы или структуры ногтей. Они возникают под влиянием разнообразных факторов: травм, витаминодефицитов, хронических дерматозов и др. Самыми яркими проявлениями ониходистрофии являются ломкость ногтя и его отделение от ногтевого ложа.
Причинами ониходистрофии могут быть внешние (экзогенные) и внутренние (эндогенные) факторы.
В группу экзогенных причин включают:
В группу эндогенных причин входят:
Вторыми по частоте возникновения заболевания являются дети. У них ониходистрофия, как правило, развивается из-за травмы ногтя и насильственного отрывания свободного ногтевого края.
Мужчины же обычно обращаются к врачам уже на стадии осложнения ониходистрофии, т. е. в связи с грибком ногтей (онихомикозом).
Симптомы ониходистрофии
Клиническая картина разнообразна и зависит от типа ониходистрофии. Несмотря на это, можно выделить общие клинические проявления патологии. Они связаны с изменением структуры ногтевой пластинки, её формы, прочности и цвета.
Ониходистрофия может проявляться в виде продольной или поперечной исчерченности, шероховатости, мягкости или утолщения роговых пластинок с появлением бороздок и углублений. Ногти могут становиться чрезмерно плоскими или нетипично выпуклыми. Здоровый телесный цвет ногтевой пластины сменяется на белёсый или жёлто-зелёный. В некоторых случаях пластина теряет связь с матриксом — ростковой частью ногтя.
Патогенез ониходистрофии
Ног оть состоит из следующих анатомических структур:
Рост ногтя происходит благодаря размножению базальных клеток в матриксе. Данные клетки продвигаются к внешней части ногтя. Они теряют ядра, уплощаются, ороговевают и у края матрикса встраиваются в ногтевую пластинку, тем самым обеспечивая её постоянный рост. Также в этом процессе участвуют валики, ногтевое ложе и фаланга пальца.
В случае дисбаланса клеточного метаболизма, изменения химического состава роговой пластинки, внеклеточного нарушения и различных трофических изменений в тканях (связанных с питанием клеток) развивается ониходистрофия. Причём вид патологии будет зависеть от степени тяжести внутриклеточного нарушения.
Химический состав роговой пластинки индивидуален: он запрограммирован на уровне генов. Поэтому при одних и тех же условиях заболевание проявляется по-разному.
В норме роговые пластинки содержат:
Химический роговой пластинки включает:
В минеральных состав входят:
Классификация и стадии развития ониходистрофии
На данный момент единой классификации ониходистрофий не существует. По происхождению их можно разделить на две группы:
Врождённые ониходистрофии развиваются в результате генных мутаций и передаются по наследству. Последнюю группу заболеваний в свою очередь подразделяются на:
Рассмотрим подробнее каждую группу заболеваний.
Изолированные ониходистрофии
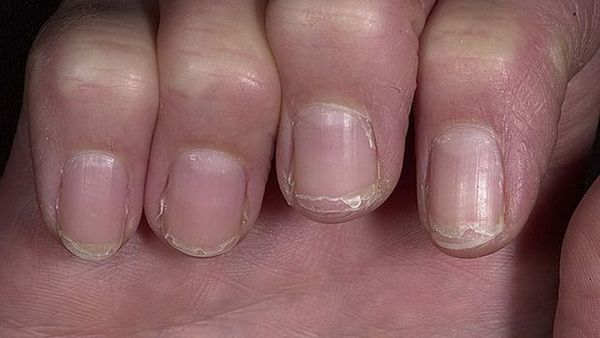
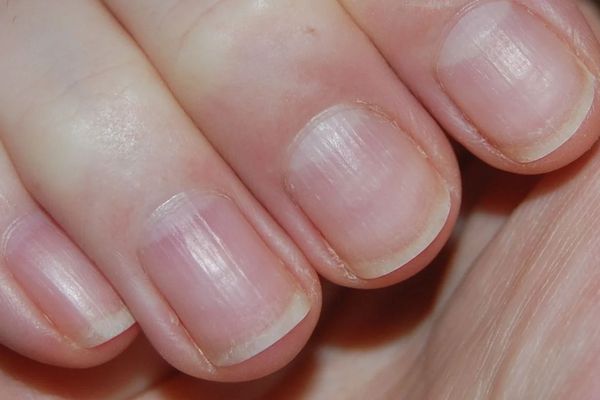
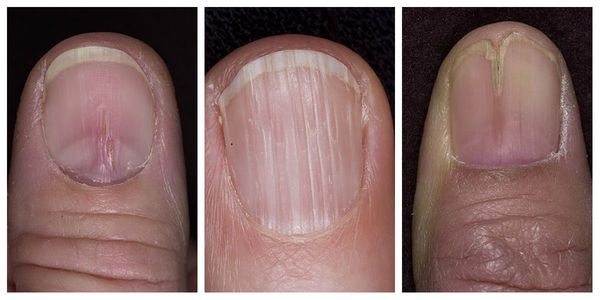
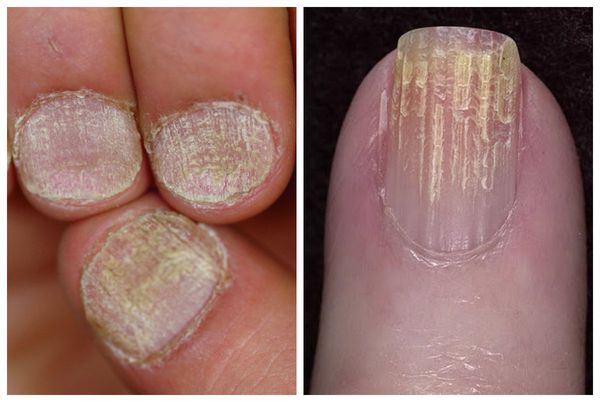
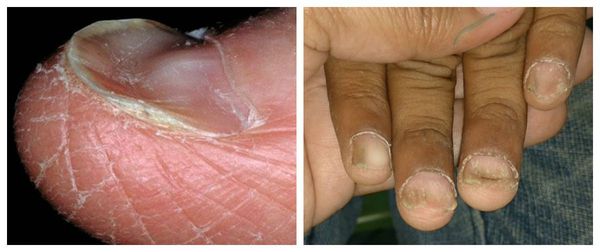
К данной подгруппе заболеваний относятся: ломкость ногтей, онихошизис, борозды Бо, онихолизис, онихогрифоз, лейконихия, образование продольных борозд и гиперпигментация. Чаще всего они развиваются в результате ультрафиолетового облучения, механического и химического повреждения.
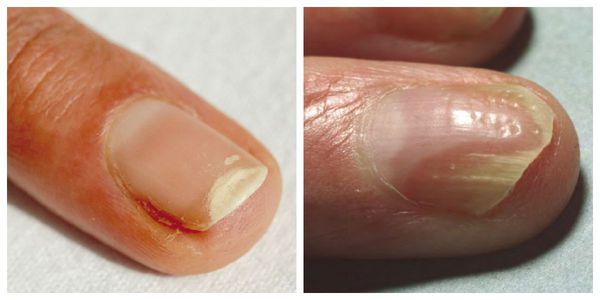
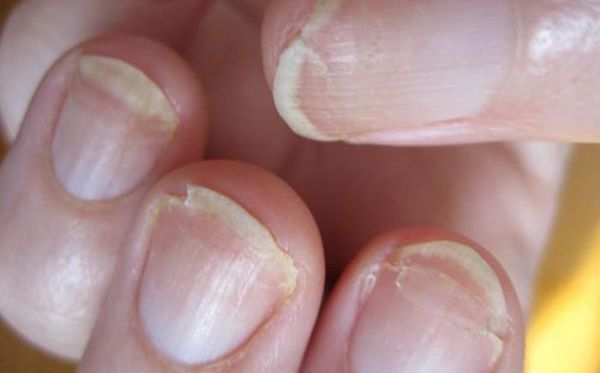
Ломкость ногтей — н аиболее распространённая деформация ногтевой пластинки. Она сопровождается обламыванием свободного края ногтя с разрушением всех его слоёв. Встречается преимущественно у женщин. Причины ломкости — частый контакт с горячей водой и злоупотребление маникюром.
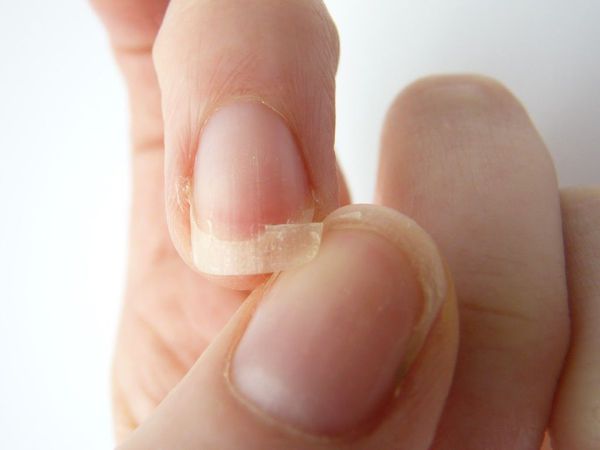
Онихошизис — поперечное расслоение ногтевой пластинки без признаков воспаления. При этом заболевании ноготь правильно растёт до свободного края, после чего происходит расщепление ногтевой пластинки на 2-3 слоя. Наиболее часто поражаются ногти указательного, среднего и безымянного пальцев кистей. Причины — повторяющиеся мелкие механические травмы, в том числе неправильно выполненный маникюр, игра на струнных музыкальных инструментах и т. д.
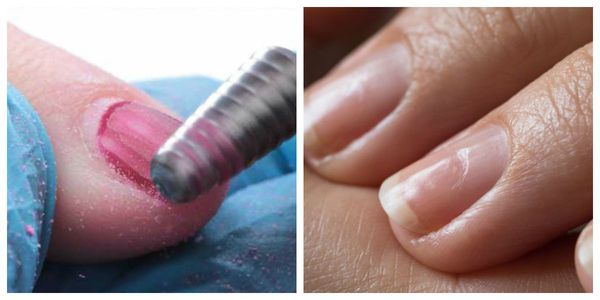
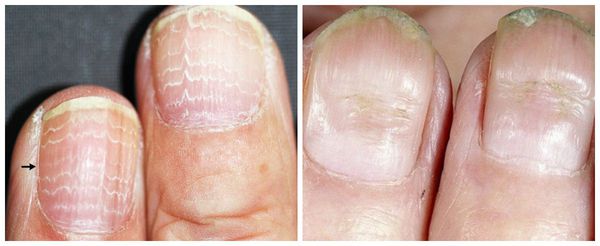
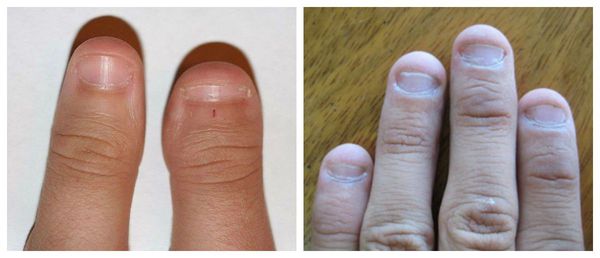
Борозда Бо (маникюрная ониходистрофия) — другой частый вид дистрофии. Характеризуется появлением поперечной борозды на ногтевой пластинке. Зачастую она образуется на ногтях большого, указательного и среднего пальцев кистей. Причина — нарушение техники снятия гель-лака с помощью фрез.
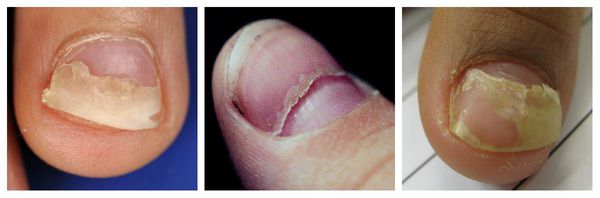
Онихолизис — ча сто встречающаяся патология, при которой происходит разрыв связи ногтевой пластинки с ногтевым ложем. Отделившаяся часть ногтя может приобретать бело-серый оттенок. Поверхность ногтя, как правило, остаётся гладкой, но в случае присоединения грибковой или бактериальной инфекции ногтевая пластинка становится неровной, шероховатой и бугристой, утолщённой или ломкой.
Причин онихолизиса довольно много. К ним относятся:
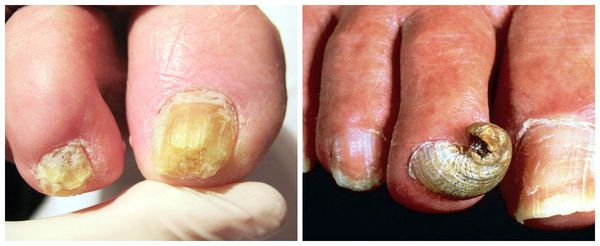
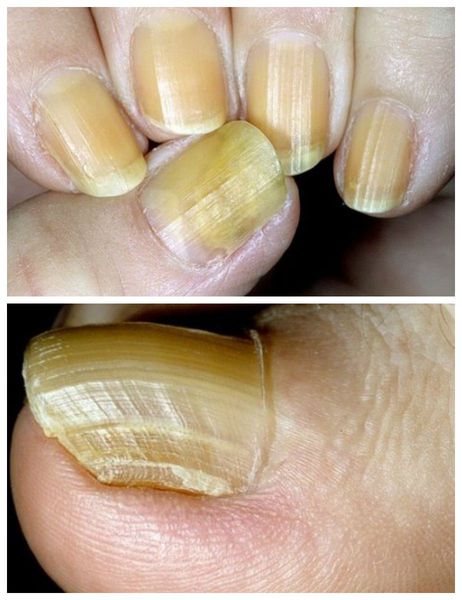
Онихогрифоз — резкое утолщение (гипертрофия) ногтевой пластинки с приобретением выпуклой формы. В процессе роста поражённый ноготь начинает закручиваться по типу спирали или рога. Цвет ногтевой пластинки становится грязно-жёлтым или бурым.
Точная причина онихогрифоза не установлена. Предполагается участие внешних и внутренних факторов. К внешним триггерам относят различные травмы ногтевого аппарата, обморожение, ношение тесной обуви, местные инфекции и ангидроз (нарушение потоотделения). К внутренним триггерам причисляют заболевания иммунной системы (ВИЧ), возрастные эндокринные нарушения, хронические заболевания кожи, сифилис и варикозное расширение вен нижних конечностей.
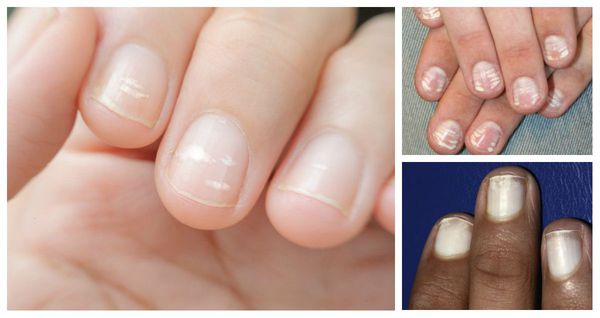
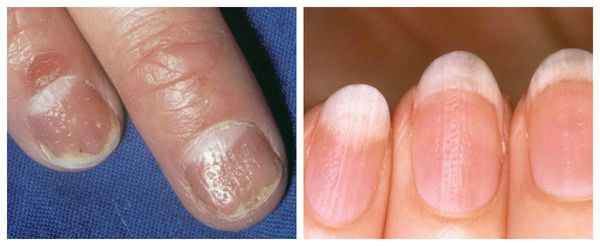
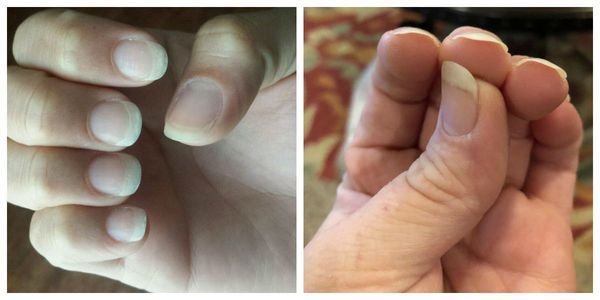
Лейконихия — н аиболее частая форма пигментации ногтей, при которой в толще ногтевой пластинки наблюдаются участки белого цвета различной формы и размера.
Различают три формы данного заболевания:
Причины заболевания: использование некачественного лака для ногтей, неграмотное проведение маникюра и педикюра, частый контакт со средствами бытовой химии, ношение тесной обуви, недостаток микроэлементов (железа, кальция, цинка) и витаминов групп А, Е, С, D.
Продольные борозды — поверхностные, слабо выраженные единичные или множественные линии на ногтях. Наблюдается как у здоровых людей, так и при дисфункции матрикса. Причины — недостаток цинка (в основном у вегетарианцев), неосторожное проведение и злоупотребление маникюром, травмы кутикулы или матрикса, снижение иммунитета и частые стрессы.
Гиперпигментация ногтя возникает при накоплении таких пигментов, как гемосидерин и меланин. В результате ногти приобретают жёлтый или коричневый оттенок. В зависимости от причины выделяют два типа гиперпигментации:
Ониходистрофии, как часть других заболеваний
Онихорексис — продольное расслоение ногтя. Данная патология наблюдается при хронических дерматозах, постоянном контакте с химическими веществами и растворами, которые высушивают ногтевую пластину.
Склеронихия — особая форма гипертрофии ногтя. Характеризуется твёрдостью ногтевой пластинки, полной потерей эластичности и прозрачности. Приводит к отделению ногтевой пластики от ложа по типу онихолизиса. Ноготь приобретает желто-коричневый оттенок, лунула исчезает. Причина заболевания — эндокринные нарушения.
Трахионихия — д овольно необычная форма дистрофии. Ногтевая пластина характеризуется отсутствием луночки и наличием мелких тонких чешуек с тусклым цветом ногтя. Данная патология встречается при иммунодефиците.
Наперстковидная истыканность ногтей — точечные вдавления и ямки на поверхности ногтевой пластинки, напоминающие напёрсток. Наиболее часто данная дистрофия ногтей встречается при псориазе, эксфолиативном дерматите, гнёздной алопеции и красном плоском лишае.
Ониходистрофия по типу «реек крыши» — дистрофия ногтя в виде неглубоких продольных гребней или бороздок, расположенных параллельно. Встречается при красном плоском лишае и сенильной атеросклеротической микроангиопатии — атеросклеротическом поражении мелких кровеносных сосудов у пожилых людей.
Узуры ногтей — стирание свободного края ногтя в связи с постоянным расчёсыванием зудящих очагов. Сам край ногтевой пластинки становится несколько вогнутым. Такая дистрофия встречается при хронических зудящих дерматозах — нейродермите и экземе.
Гапалонихия — р едкая форма ониходистрофии, при которой происходит размягчение ногтевой пластинки. Такой ноготь легко сгибается и обламывается, на свободном крае образуются трещины. Причина данной патологии — нарушение метаболизма серы в процессе образования кератина в ногте.
Врождённые ониходистрофии
Онихомадезис — отделение ногтевой пластинки от ногтевого ложа со стороны валиков. Процесс протекает достаточно быстро и остро, иногда сопровождается болью и воспалением. После восстановления функции матрикса отрастает здоровая ногтевая пластина. При рецидивах возможно развитие атрофии ногтевого ложа, которая приводит к полной потере ногтя. Данный вид ониходистрофии может передаваться по наследству, впервые проявляется после травмы пальца.
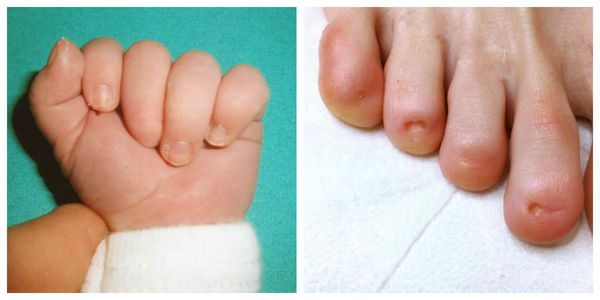
Анонихия — в рождённое отсутствие одного или нескольких ногтей. Такая патология встречается редко и является наследственной аномалией. Может одновременно протекать с нарушением структуры волос, работы потовых и сальных желёз и другими пороками развития.
Платонихия — уплощение ногтевой пластины, отсутствие её естественной выпуклости. Данный вид дистрофии встречается достаточно редко и является аномалией.
Микронихия — короткие ногтевые пластинки на пальцах рук, реже — на пальцах ног. Может передаваться по наследству. Иногда является признаком других заболеваний (например псориаза).
Осложнения ониходистрофии
Онихомикоз — наиболее частое осложнение дистрофии ногтевого аппарата, при котором ногтевые пластины кистей и стоп поражает грибковая инфекция. В случае несвоевременной диагностики и начатого лечения оно может стать не только косметической проблемой, но и серьёзной угрозой здоровью.
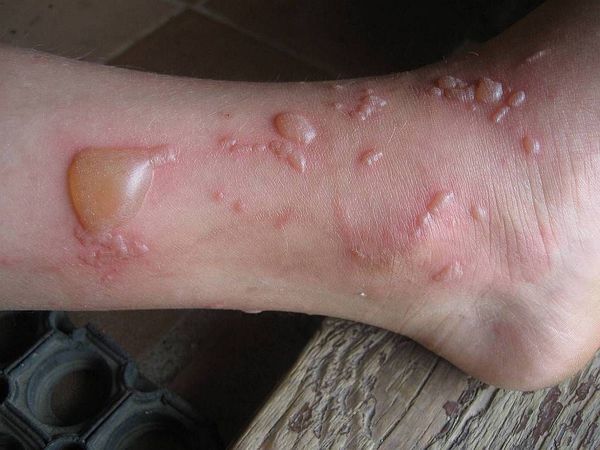
В процессе жизнедеятельности грибки способны вырабатывать токсические продукты, что может стать причиной поражения внутренних органов (например печени) и развить резистентность (устойчивость) организма к бактериальной флоре. Также грибки могут вызвать аллергическую реакцию на пенициллин, вследствие чего может развиться медикаментозная токсикодермия и даже синдром Лайелла.
Клиническая картина синдрома Лайелла напоминает ожог II степени: на коже образуются пузыри, после самостоятельного вскрытия которых наблюдается ожоговая поверхность.
Подногтевая меланома — достаточно грозное осложнение ониходистрофии. Оно является одним из видов раковых образований. Если раньше данная патология наблюдалась у людей пожилого возраста, то сегодня заболеванию подвержено молодое поколение. Злокачественное образование развивается при постоянном механическом и химическом травмировании ногтевой пластины, частом облучении ультрафиолетом.
Диагностика ониходистрофии
Минимальный объём обследований:
Диагноз выставляет доктор на основании осмотра пациента и сбора истории болезни. При обследовании пациента врач должен уделить особое внимание состоянию ногтевого аппарата:
Для более точной диагностики проводят дерматоскопию — визуальную оценку патологических измененных тканей с помощью многократного увеличения.
При подозрении на присоединение грибковой инфекции проводят:
Лечение ониходистрофии
Лечение ониходистрофии должно быть комплексным. Его основная цель — воздействие на все звенья патогенеза ониходистрофии.
Комплексное лечение основывается на:
Выбор тактики лечения всегда зависит от индивидуальных особенностей пациента. Также необходимо учитывать причины возникновения конкретной патологии, связана ли она с другими болезнями:
Наружные препараты плохо проникают во всю толщу роговой пластинки, в результате чего препарат не достигает ростковой зоны. Поэтому при лечении используют системную терапию:
При лечении онихомикоза используют противогрибковые средства. Взрослым и подросткам назначают препараты для приёма внутрь. К ним относятся:
Прогноз. Профилактика
Прогноз при ониходистрофии благоприятный. Большинство видов заболевания успешно проходят при своевременном обращении за медицинской помощью. Рецидивы возможны при несоблюдении рекомендаций, предписанных врачом, касающихся лечения и профилактики болезни.
Минимизировать риск возникновения дистрофии ногтевого аппарата можно, соблюдая ряд простых предписаний: