Что означает воспалительный тип мазка на цитологию
Что означает воспалительный тип мазка на цитологию
Почему стоит выбрать нас
20-ти летний опыт успешной ежедневной работы с самыми сложными пациентами с патологией шейки матки
Команда лучших профессионалов: клиницисты, цитологи, гистологи, рентгендиагносты
Мы знаем, как диагностировать и лечить патологию шейки матки и обучаем коллег
Мы работаем по стандартам, на основании доказательной медицины с учетом индивидуальных особенностей пациента
Эффективность нашей работы доказана временем и здоровыми пациентами. Нас советуют друзьям
Подробнее об услуге
Цитологический метод исследования шейки матки. Как сдавать. Что означает результат
Цитологический метод исследования шейки матки основан на изучении строения отдельных клеток эпителия шейки матки под микроскопом после специального окрашивания.
Метод был открыт, изучен и внедрен в практику греческим исследователем Джорджем Николасом Папаниколау. В его честь и названо исследование в оригинальной окраске стекол цитологических препаратов – Pap- test (Пап-тест).
В 1928 год – первое сообщение Джорджа Николаса Папаниколау об обнаружении аномальных клеток в мазке. В 1941/1948 годах – фундаментальное сообщение, совместно с гинекологом Траут (Traut) об описании цитологического метода для диагностики рака шейки матки. Начало 1950-х – использование цитологического метода для скринингового обследования на РШМ.
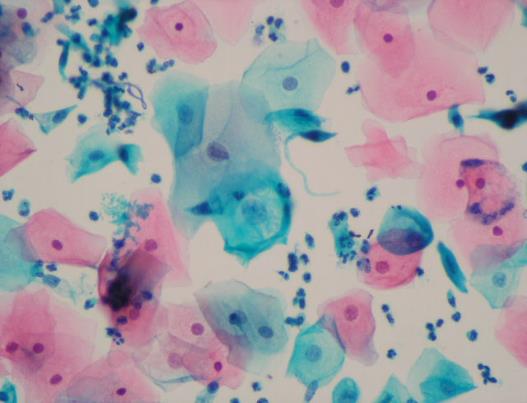
Классический Пап-тест должен быть окрашен соответственно методике Папаниколау и направлен, в первую очередь, на исследование строения клеток плоского эпителия. Тест с окраской по Папаниколау широко признан и сейчас используется как основной стандартизированный метод.
Рис. 2. Цитологический препарат, окрашенный по Папаниколау: Пап-тест. Микрофотограмма любезно предоставлена МЛ «Дила».
Выявление, своевременная последующая диагностика и лечение предраковых заболеваний – вторичная профилактика рака.
По методу приготовления мазка выделяют:
Высокая зависимость эффективности цитологического исследования (независимо, какой метод приготовления мазка используется) от факторов:
Где можно пройти цитологическое обследование?
Как правильно подготовиться к сдаче цитологического мазка из шейки матки?
Согласно Европейским рекомендациям 2007 года правила подготовки к сдаче цитологического исследования следующие:
Факторы, которые негативно влияют на качество цитологического мазка:
Несоблюдение правил подготовки и наличие негативных факторов могут привести к ошибке в оценке строения клеток эпителия и, следовательно, к выдаче некорректного цитологического заключения. Поэтому необходимо исключить или максимально ограничить влияние этих факторов перед взятием материала для цитологического исследования.
Правила забора материала для цитологического исследования – откуда?
Как производится забор мазка для цитологического исследования?
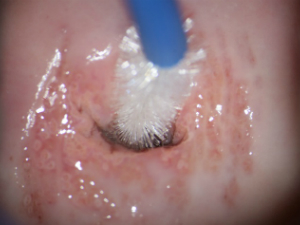
Это безболезненная процедура. Врач выводит в зеркалах шейку матки, потом мягкой щеточкой делает круговое касательное движение по эпителию зоны трансформации шейки матки.
Рис.3. Процесс забора цитологического мазка. Зона трансформации шейки матки 1 типа. Линия стыка многослойного плоского и цилиндрического эпителия визуализируется полностью.
После этого полученный клеточный материал переносят со щеточки на стекло или в емкость со специальным раствором и отправляют в лабораторию. В лаборатории после приготовления и окраски препарата врач-цитолог изучает строение клеток и дает заключение, нормальный или патологический мазок.
Как обозначается нормальный результат мазка?
В классификации Папаниколау, которая имеет 5 основных типов мазка и чаще используется в государственных лечебных учреждениях, норма соответствует: I тип (цитограмма без особенностей), читается – первый тип мазка.
В международой классификации Бетесда 2014 года чаще всего дают ответы приватные лаборатории. Норма обозначается: NILM (Negative for Intraepitelial Lesion or Malignancy) – негативный на интраэпителиальные поражения и злокачественные новообразования. Трактовка нормы с такими терминами сбивает с толку, и даже пугает пациентов, однако сегодня НОРМА в международных стандартах обозначается именно так.
Что означает патологический результат цитологического мазка?
Это в большинстве случаев не рак, а изменения, которые ему предшествуют и которые могут развиться в рак в том случае, если их не лечить.
Есть несколько типов патологических мазков согласно классификации Папаниколау:
Сегодня все чаще в классификации цитологических заключений используется международная терминология Бетесда 2014.
Для цитологической оценки плоского эпителия:
Для цитологической оценки железистого эпителия:
Что делать, если выявлен патологический тип мазка?
Нужно обратиться к врачу-гинекологу для детального обследования. Дело в том, что результат цитологического скринингового исследования не основание для постановки диагноза и тем более назначения лечения!
Какие дополнительные обследования проводит врач для постановки точного диагноза?
1) Кольпоскопию – это осмотр шейки матки с помощью оптического прибора при дополнительном освещении и увеличении. Метод позволяет выявить предрак и начальный рак шейки матки, которые не видны при обычном гинекологическом осмотре.
3) Соскоб цервикального канала (кюретаж) и полости матки (по показаниям) это соскабливание ткани цервикального канала для гистологического исследования с целью определения распространения поражения шейки матки. Все эти процедуры практически безболезненные и не требуют обезболивания.
4) Обследование на инфекции, передающиеся половым путем, и вирус папилломы человека.
Мифы и вопросы цитологии из практики:
«Многим пациентками врачи ставят диагноз дисплазии и назначают лечение исключительно на основании заключения цитологического исследования».
NB! На основании цитологического исследования нельзя выставлять диагноз предраковой патологии шейки матки (дисплазии) и назначать лечение. Патологический мазок – это основание для проведения углубленной диагностики, в первую очередь – кольпоскопии с последующей прицельной биопсией из патологического очага и гистологическим исследованием.
«Некоторые пациенты, да и иногда врачи, которым не нравится результат цитологического заключения с патологическими клетками думают, что можно через какое-то время пересдать анализ и, если он придет нормальный – тогда можно на плохой результат не обращать внимания. Некоторые пациенты даже прячут плохие результаты и идут молча к другому врачу на новый анализ».
NB! Цитологические мазки не должны быть повторяемыми – такова природа этого исследования. Поэтому внимательно необходимо относится к любому патологическому результату. В таких случаях существуют определенные стандарты и приемы дообследования, которые зависят от изначального патологического результата и многих других факторов, для того чтобы минимизировать проблемы гиподиагностики, т.е. главное – не пропустить болезнь! Никогда не обманывайте врача – это бывает опасно не только для здоровья, но и для жизни!
«Бывают случаи, когда при наличии повторяющихся патологических цитологических мазков высокой степени врач кольпоскопически ничего не видит и отпускает пациентку».
NB! В таких случаях необходимо провести кольпоскопическое обследование у опытного врача-кольпоскописта. Как правило, патологические очаги в таких случаях находят и проводят последующую своевременную диагностику и лечение согласно стандартов.
«Многие пациенты и врачи считают, что результат цитологического исследования должен полностью соответствовать кольпоскопической картине и результату гистологического исследования. Бывает очень сильно удивляются расхождениям».
NB! В том то и дело, что цитологические заключения патологических мазков по степени тяжести процесса не всегда коррелируют с гистологическими. «Золотым стандартом» в постановке диагноза эпителиальной дисплазии является гистологическое исследование, поэтому проводят кольпоскопию и прицельную биопсию, чтобы установить диагноз. Окончательным основанием для уточненного заключительного диагноза является материал эксцизии или конуса, особенно при тяжелых дисплазиях и начальных раках. Поэтому и недопустимо проводить различного рода деструктивные и разные другие новомодные методы лечения, которые не предусматривают лечебного иссечения ткани и последующего гистологического исследования. Очень часто пациенты радостно полагаются на заверения врача о том, что он может вылечить предрак и рак шейки матки только «вакциной» или «посветить светом» или еще чем-то, а драматичные результаты такого воздействия могут проявиться через несколько лет.
«Почему-то в разных клиниках и лабораториях по одних и тех же стеклах выставляют разные заключения, которые между собой не совпадают».
NB! Все заключения дают живые люди, специалисты с разным теоретическим и практическим опытом, разным стремлением совершенствования знаний, желанием анализировать свою практическую деятельность, интересом к профессии.
Изучена статистика совпадений заключений разных видов исследований, в частности и у пациенток с патологией шейки матки. И этот процент корреляции всегда очень высок у хорошей команды профессионалов: гинеколога, цитолога, гистолога. У этих врачей должен быть большой опыт совместной практической работы, возможность обратной связи друг с другом, постоянный анализ результатов случаев расхождения диагнозов. Опытный цитолог работает в команде с гинекологом-кольпоскопистом на этапе скрининга и наблюдения уже за излеченными пациентами. Цитологическое и кольпоскопическое заключение нормы дает практически 100 % уверенность в отсутствии патологии шейки матки.
Опытный гинеколог-кольпоскопист и опытный гистолог показывают практически 100 % соответствие заключений при постановке диагноза. Анализ наших заключений и кольпоскопических и гистологических картин показывает также корреляцию диагнозов с мировыми стандартами. Поэтому очень важна работа в команде, клиницист должен быть уверен в знаниях и профессиональном уровне подготовки своей команды. Все случаи расхождения диагнозов и заключений изучаются и анализируются на клинических разборах. С опытом работы в команде специалистов такие ситуации минимизируются.
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
Цитология — как выглядит обследование. Как описывается результат цитологии?
Цитология — как выглядит обследование. Как описывается результат цитологии
Цитология, точнее, мазок Папаниколау, выявляет ранние изменения в шейке матки, которые, если их игнорировать, могут привести к раку.
Что нужно знать об исследовании? Как прочитать результат? Что делать, если он плохой? И как это возможно, что, несмотря на то, что тест безболезненный и легко доступный, рак шейки матки все еще убивает так много женщин?
Почему клетки для мазка Папаниколау берутся с шейки матки?
Шейка матки — это особое место: переходная зона между довольно устойчивыми тканями влагалища, данными природой для борьбы с незначительными травмами или ссадинами, возникающими во время полового акта, и очень деликатным внутренним пространством матки.
Орган покрыт двумя типами эпителия: со стороны влагалища — сильный многослойный плоский эпителий, а со стороны матки — гораздо менее устойчивый однослойный железистый эпителий. Структуру эпителия этой зоны можно сравнить со структурой эпителия губ, а именно наружная часть губ окружена сильной кожей, а изнутри — нежной, влажной слизистой оболочкой.
У девочек до пубертатного периода деликатная железистая часть покрывает всю шейку матки или почти всю шейку матки, занимая до 1/3 верхней части влагалища. Со временем ткани смещаются.
И именно на стыке этих двух типов эпителия наиболее легко появляются изменения, которые могут привести к раку, потому что граница между различными типами эпителия подвержена микротравмам. Небольшие раны сами по себе не являются проблемой, но вирус папилломы человека (ВПЧ — вирус папилломы человека), ответственный за 95% случаев рака шейки, может проникать в организм во время полового акта именно через травмированные участки.
На самом деле, мы знаем около 150 типов папилломы человека, и примерно мы можем разделить их на низко- и высокоонкогенные. Эти высокоонкогенные варианты вируса, например, наиболее распространенные типы 16 и 18, проникают в клетки и не дают о себе знать в течение многих лет, потом внезапно просыпаются и начинают разрушать организм.
В результате их действия зараженные клетки начинают мутировать. Но это не происходит быстро, как мгновение. По данным ВОЗ, с момента заражения вирусом папилломы до развития рака шейки матки проходит в среднем 15-20 лет. И поскольку он медленный, у нас есть шанс обнаружить его на ранней стадии.
Для этого нужны регулярные Пап-тесты. Благодаря им у нас есть отличный шанс обнаружить изменения на такой стадии, что мы можем вылечить пациента с помощью простой, 100% эффективной процедуры — конизации шейки матки, то есть хирургического удаления измененной части шейки матки. Эта процедура не наносит ей вреда, не снижает шансов забеременеть. В этом вся философия профилактического лечения, основанная на цитологических исследованиях.
Означает ли тот факт, что женщины, которые сделали прививку от ВПЧ, могут отказаться от анализов мазка?
Нет, потому что, хотя папиллома человека является наиболее распространенная причина рака шейки матки, остается еще 5% случаев, которые происходят по другим причинам. Поэтому мазки Папаниколау строго рекомендуются и тем женщинам, которые были привиты.
Что такое Пап-тест?
Наиболее распространенное цитологическое исследование выглядит следующим образом. Во время посещения гинекологического кабинета врач вводит кисточку с эластичными волокнами через зеркало, вставленное во влагалище, и, слегка поворачивая ее, собирает выделения вместе с отслоившимися клетками из шейного эпителия.
Затем гинеколог смазывает его на предметном стекле микроскопа и отправляет в лабораторию, где клетки оценивают цитолог или гистопатолог. Другой тип цитологии — тонкослойная цитология — отличается только тем, что секреты не размазываются на предметном стекле, а кисть помещается в емкость с консервирующей жидкостью, а клетки отделяются только в лаборатории. В любом случае, обследование занимает всего минуту и совершенно безболезненно. Пациентка может чувствовать только легкое трение и то не всегда. Чаще всего она ничего не чувствует.
Как подготовиться к тесту, чтобы не исказить результаты?
При осмотре оцениваются отслоившиеся клетки шейки матки, поэтому стоит сделать все, чтобы их изображение было максимально четким. Поэтому за два дня до сбора мазка следует избегать половых контактов и использования вагинальных препаратов и тампонов.
Анализ не проводится во время инфекции, поскольку воспалительные клетки будут «покрывать» те, которые должны быть проверены. Воспаление нужно лечить заранее.
Возможно ли тестирование на любой стадии цикла?
Тест не может быть сделан только во время менструации. Рекомендуется, чтобы женщины записывались на цитологию между 10-м и 14-м днем цикла, но если женщина не обследовалась в течение пяти лет, можно взять мазок независимо от фазы цикла.
Как долго делают результат?
Это зависит от лаборатории. Процесс подготовки занимает несколько часов, но на практике мы получаем результат через неделю или две.
Когда цитология должна быть выполнена впервые?
Считается, что первый мазок Папаниколау следует проводить после 20-25 лет или через год (не позднее трех лет) после начала полового акта. Это означает, что если женщина начала половую жизнь в возрасте 16 лет, она должна пройти тест на Пап в возрасте 17 лет.
Когда делается последний мазок Папаниколау?
Цитология рекомендуется женщинам до 59 лет, но позже, конечно, это тоже стоит делать. Верхнего предела нет, но обоснованность такого обследования, например, у 90-летнего пациента, который был здоров до настоящего времени, сомнительна.
Как часто нужно проходить тестирование?
Раку шейки матки требуются годы для развития, а это означает, что, скажем, два раза в год, такое обследование не имеет особого смысла. Рекомендуется проводить цитологию каждые два или три года. Этого достаточно, потому что любые обнаруженные в ходе исследования изменения будут настолько малы, что их можно будет полностью вылечить.
Также может быть хорошей делать мазок Папаниколау при ежегодном осмотре вместе с обследованием груди и т.д.
Кто должен делать мазок Папаниколау чаще?
Бывает, что тест должен быть повторен, потому что, например, результат является неоднозначным или ложным из-за воспаления.
Если во время цитологического исследования клетки с аномальной структурой обнаруживаются хотя бы один раз, цитология не проверяется другой цитологией, потому что следующий результат может успокоить пациента, когда уже нужно действовать. Следует помнить, что классический тест Папаниколау имеет чувствительность около 60%.
Что же делать, если результат плохой?
Если цитология дает плохой результат, пациент подвергается более детальному обследованию. Проводится кольпоскопия, которая заключается в исследовании шейки матки при увеличении, после окрашивания ее специальными красителями, выявляющими аномалии. Второй этап — биопсия — взятие среза для исследования под микроскопом.
Биопсия шейки матки
Биопсия шейки матки
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Биопсия-шейки-матки.jpg?fit=450%2C200&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Биопсия-шейки-матки.jpg?fit=900%2C400&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/%D0%91%D0%B8%D0%BE%D0%BF%D1%81%D0%B8%D1%8F-%D1%88%D0%B5%D0%B9%D0%BA%D0%B8-%D0%BC%D0%B0%D1%82%D0%BA%D0%B8.jpg?resize=900%2C400&ssl=1″ alt=»Биопсия шейки матки» width=»900″ height=»400″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Биопсия-шейки-матки.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Биопсия-шейки-матки.jpg?resize=450%2C200&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/07/Биопсия-шейки-матки.jpg?resize=768%2C341&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Биопсия шейки матки
Цитолог или гистопатолог, исследующий материал, затем имеет возможность не только посмотреть на отслоившиеся клетки, но также тщательно изучить трехмерный фрагмент измененной шейки матки и оценить продвижение этих изменений. Это позволяет гинекологу решить, что делать дальше.
Как расшифровывается цитология?
В прошлом результаты цитологического исследования были описаны с использованием следующих групп: от I, который указывает, что все в порядке, до V, означающего рак шейки матки. Сейчас группы, то есть описание результатов цитологии по системе Папаниколау, остались в прошлом. С 2001 года в Европе используется гораздо более точная система Bethesda (TBS), использующая прописные буквы A, B, C, D и т. Д., римские цифры и, возможно, строчные буквы.
Например, AI означает, что мазок может оцениваться, AII — результат сомнительный — мазок неразборчивый, но все еще оценивается, AIII — мазок не подлежит оценке. Это происходит, когда в лаборатории выясняется, что тампон был взят неправильно, неправильно закреплен, высох во время транспортировки и т. д., и он не может быть надежно исследован. Бывает и так, что у пациента инфекция, и в мазке много воспалительных клеток, поэтому они размывают изображение.
Например, B — это общие характеристики мазка, которые определяют, является ли мазок Папаниколау нормальным (BI) или нет (BII). Лучшая цитология — это ИИ, БИ.
Следующие буквы являются примечаниями о мазке или неровностях. Очень важно: неправильный результат не обязательно означает рак! Это только сообщает врачу, что он должен более внимательно посмотреть на аномальные клетки.
Комментарий исследования также включает в себя аббревиатуры для английских названий аномальных состояний, например, ASC-US — нетипичные плоскоклеточные клетки с неопределенным значением.
Хотя тест на мазок доступен, тысячи женщин все еще страдают от рака шейки матки. Некоторые из них умирают. Почему?
Если бы мы спросили пациентку из онкологического отделения, почему она не пошла на анализы, мы, вероятно, услышали бы, что у нее не было такой необходимости, она не чувствовала, что что-то происходит. Рак шейки матки развивается так: он не болит и не дает о себе знать в течение длительного времени.
Но со временем: рак растет, покрывает всю шейку матки, проникает в другие органы: мочевой пузырь, прямую кишку, мочеточники, атакует нервы, а затем кости. Когда возникает боль и у женщины начинается кровотечение, болезнь уже прогрессирует и ее трудно вылечить. Всего этого можно избежать, но нужно регулярно проходить тестирование. Это не больно, не требует больших жертв или приготовлений, и может избавить от страданий и спасти жизни.