Что принимать при энцефалите
Что такое энцефалит клещевой? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Клещевой энцефалит — это острое и хроническое природно-очаговое инфекционное заболевание, вызываемое вирусом клещевого энцефалита, который приводит к остролихорадочному состоянию, поражению различных отделов нервной системы в виде вялых парезов и параличей. Как правило, является трансмиссивным, т. е. передаётся кровососущими насекомыми.
Основные признаки признаки клещевого энцефалита: слабость, тяжесть в голове, головные боли, повышение температуры тела до 38-39 °C, боли в мышцах и суставах, тошнота, рвота и нарушение координации.
Краткое содержание статьи — в видео:
Этиология
Вирус клещевого энцефалита впервые выделен в 1937 году Л. Зильбером.
Род — Flavivirus (группа В)
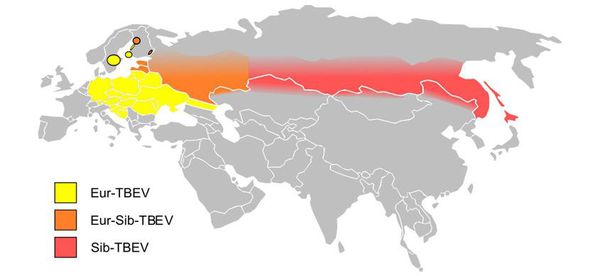
Вид — вирус клещевого энцефалита, который делится на шесть генотипов (наиболее значимы дальневосточный, урало-сибирский и западный).
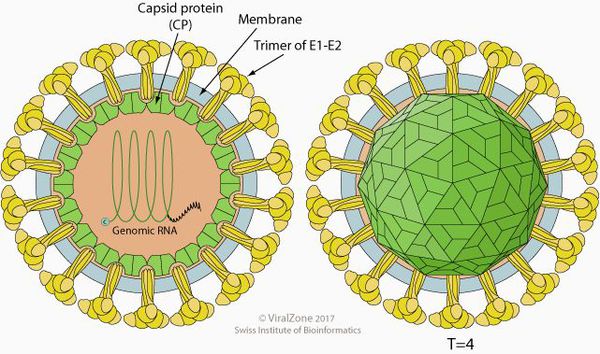
Клещевой энцефалит представляет собой РНК-вирус, который локализуется в нервной ткани. Он имеет сферическую форму 40-50 нм в диаметре. Содержит нуклеокапсид, окружённый наружной липопротеидной оболочкой со встроенными в него шипиками гликопротеида (способны склеивать эритроциты).
Эпидемиология
Природно-очаговое заболевание. Ареал распространения охватывает Сибирь, Дальний Восток, Урал, Европейскую часть России, а также Европу.
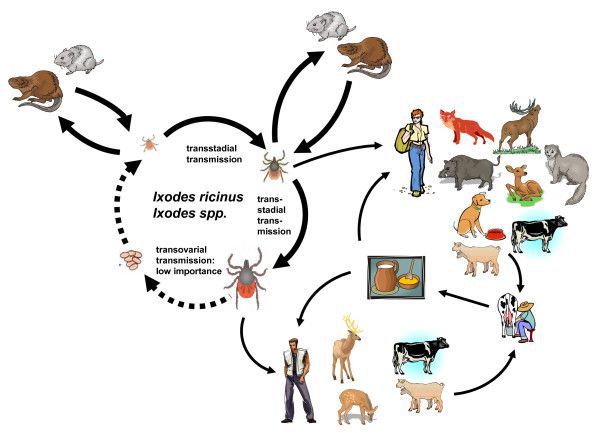
Основные резервуары инфекции — иксодовые клещи Ixodes persulcatus (таёжные клещи) и Ixodes ricinus (собачьи клещи), иногда другие представители иксодовых клещей.
Второстепенный резервуар вируса в природе — теплокровные млекопитающие (зайцы, белки, бурундуки, мыши, лисы, волки, козы и другие) и птицы (дрозд, снегирь, теререв и другие).
Самки клещей способны передавать приобретённые возбудители вируса потомству, что обеспечивает постоянный уровень заразности данных членистоногих и циркуляцию возбудителя.
В одном клеще может содержаться до 10 10 вирусных частиц, а попадание всего 1:1000000 доли в организм человека вполне может привести к развитию заболевания. Чем упитаннее клещ, тем больше в нём концентрация вируса.
Основной круг циркуляции вируса: клещи — прокормители (животные и птицы) — клещи. При заражении человека цикл прерывается, так как после попадания вируса в организм человека он прекращает своё распространение (биологический тупик).
Для заболевания характерна осенне-летне-весенняя сезонность в средней полосе, обусловленная пиками активности клещей в зависимости от природно-климатических условий. Иногда регистрируются случаи активизации клещей и заболеваний в зимнее время при оттепелях.
Места обитания клещей — лиственные и смешанные лиственно-хвойные леса с выраженным кустарниковым и травяным покровом, а также тропинками животных, являющихся прокормителями клещей.
Пути заражения
Заражение происходит при нападении клещей на людей в пригородной зоне, полях, лесах, дачных участках во время отдыха, сбора грибов. Нередко случаи заражения регистрируются и в самих городах: в парковых зонах, области газонов. Возможен механический перенос клещей на одежде, вещах, продуктах и их переползание на людей, не бывающих на природе.
Механизмы передачи:
Действия при укусе клеща
При обнаружении присосавшегося клеща не следует отрывать клеща, уничтожать его или раздавливать. Необходимо незамедлительно обратиться в травматологическое отделение (если это возможно в короткие сроки), где клеща извлекут и отправят на исследование — это поможет оценить риски и принять решение о необходимости профилактического лечения и наблюдения.
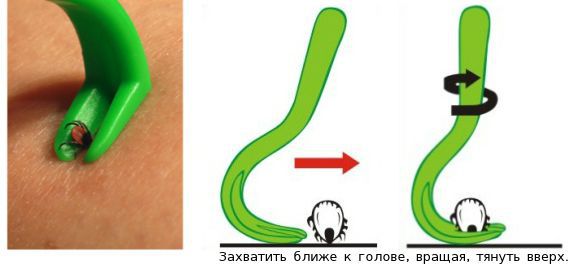
Если нет возможности своевременно посетить травматологическое отделение, то следует самостоятельно удалить клеща при помощи специального устройства или обычным пинцетом с острым концом.
При удалении клеща пинцетом необходимо захватить паразита как можно ближе к голове и медленно равномерно потянуть вверх. Нельзя дёргать или перекручивать клеща, поскольку это может привести к отрыву частей его рта. После извлечения следует проверить целый ли клещ — если части насекомого осталась в коже, то нужно постараться аккуратно извлечь их пинцетом или иглой. Если это не удаётся, то нужно оставить их в покое, обработать место укуса и руки антисептиком (спиртом или водой с мылом) и обратиться в травматологическое отделение, где специалисты извлекут остатки клеща.
Клеща следует оставить живым, поместив в баночку, бутылёк, пакет или другие ёмкости, из которых он не сможет выбраться — это нужно для анализа.
Не следует использовать народные методы извлечения — смазывание клеща маслом, лаком, вазелином, прижигание.
Также параллельно необходимо обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии. Это нужно сделать, не дожидаясь результатов исследования клеща. Врача-инфекциониста следует посетить также и в том случае, если в течение одного месяца появляются характерные для клещевой инфекции симптомы.
Симптомы клещевого энцефалита
Клиническая картина заболевания может различаться в зависимости от серотипа вируса: как правило, более тяжело протекает Дальневосточный и Сибирский варианты; течение болезни в Европейской части РФ и Европе отмечается более мягким и благоприятным течением.
Инкубационный период — от 1 до 35 дней (в среднем 2-3 недели), чёткой зависимости тяжести болезни и срока инкубации нет.
Схематично течение болезни в остром периоде можно разделить на шесть стадий:
Первые признаки клещевого энцефалита
Чаще всего заболевание протекает в скрытой или лёгкой форме, проявляющейся небольшим повышением температуры тела, слабой головной болью без чёткой локализации, общим недомоганием и нарушениями сна (до 90% всех случаев).
Иногда в случаях более выраженного течения болезнь начинается выраженных с продромальных явлений в виде познабливания, слабости, тяжести в голове, диффузных головных болей слабой интенсивности в течение 1-2 дней.
Развитие заболевания
Затем заболевание манифестирует резким повышением температуры тела до 38-39°C, резкого озноба, потливости, выраженных головных болей распирающего характера, нередко сопровождающихся тошнотой, рвотой и нарушением координации. Больной заторможен, апатичен, вяло реагирует на внешние раздражители. Его лицо, шея и грудь гиперемированы. Возможно появление болей в различных участках тела, мышцах и суставах, иногда возникают фасцикулярные подёргивания. В дальнейшем нарастает слабость, повышение потливости, колебания (лабильность) артериального давления, парестезии (онемения) отдельных участков тела без нарушения двигательных функций. Появляются симптомы поражения мозговых оболочек, таких как ригидность затылочных мышц, симптомы Кернига и Брудзинского.
При алиментарном заражении (через пищу) возможны боли в животе, диарея, появление плотного белого налёта на языке, а также двухволновая лихорадочная реакция:
При благоприятном течении указанные признаки постепенно регрессируют, иногда оставляя после себя резидуальные (остаточные) явления различно выраженности и продолжительности.
В отдельных случаях симптоматика нарастает и проявляется в виде выраженного токсикоза, появления очаговой симптоматики, парезов, нарушения сознания, дыхания и деятельности сердечно-сосудистой системы. Прогноз в таких случаях серьёзен.
При хроническом течении болезни возможен широкий полиморфизм клинических проявлений, однако чаще наблюдаются следующие признаки:
Патогенез клещевого энцефалита
Входные ворота — поврежденная клещом кожа, слизистые оболочки кишечника, желудка, редко конъюнктива глаза (при размазывании клеща и не помытых руках).
Вирусемия — попадание вируса в кровь и его распространение в организме — проходит два этапа.
Гематогенным путём вирус попадает в головной мозг, где активно размножается, попутно, более медленно продвигаясь по лимфатическим путям, сенсибилизирует (повышает чувствительность) сегментарные участки тканей — часто в этих местах выявляются более значимые неврологические изменения.
После фазы размножения в нервной ткани вирус снова попадает в кровь и вызывает повторную сенсибилизацию уже предварительно сенсибилизированных тканей. Это ведёт к специфической аллергической реакции, альтерации (функциональному повреждению) нервных клеток и нарушению микроциркуляции. В различных отделах нервной системы образуются очаги микронекроза, поддерживаемые генерализованным воспалительным процессом в нервной ткани (с преимущественным вовлечением центральных отделов), что и определяет выраженность симптомов заболевания.
Благодаря цитопатическому действию вируса клещевого энцефалита (дегенеративному изменению) происходит депрессия выработки и снижение содержания циркулирующих Т-лимфоцитов, а также запоздалая реакция пролиферации В-лимфоцитов (иногда только к трём месяцам), т. е. развивается иммунодефицитное состояние, поддерживающее развитие патологических изменений головного мозга. Развивающийся иммунный ответ дезактивирует вирусные частицы вначале в межклеточном пространстве, затем при присоединении системы комплемента разрушает инфицированные клетки.
В некоторых случаях вирус запускает механизмы уклонения от иммунного ответа (особенности отдельных штаммов вируса, антигенный дрейф, индивидуальные особенности иммунологической реактивности человека и другое), что обуславливает возможность его длительного нахождения в организме и формирования хронических форм.
Классификация и стадии развития клещевого энцефалита
Заболевание классифицируют по клиническим формам, длительности, степени тяжести.
Формы клещевого энцефалита
Выделяют острый и хронический клещевой энцефалит. Острый энцефалит подразделяется на инапарантную, лихорадочную, менингеальную, менингоэнцефалитическую, полиоэнцефалитическую, полиоэнцефаломиелическую, полиомиелитическую и двухволновую формы.
Инапарантная (скрытая) форма — выявление специфических маркеров инфекции в крови при отсутствии или минимальной выраженности клинических проявлений.
Лихорадочная форма — внезапное повышение температуры тела до 38-39 °C, тошнота, иногда рвота, повышенный тонус затылочных мышц без изменений состава ликвора (менингизм), общая слабость, потливость продолжительностью около недели. Как правило, заканчивается благоприятно, после возможен средней продолжительности астеновегетативный синдром.
Менингеальная форма (наиболее частая манифестная форма) — возникновение всех проявлений лихорадочной формы с добавлением патологических симптомов раздражения мозговых оболочек, выраженного токсикоза. Иногда при присоединении преходящей рассеянной неврологической симптоматики происходит изменение сухожильных рефлексов, анизорефлексия (неодинаковость рефлексов), асимметрия лица и другое. Изменения ликвора характеризуются повышением внутричерепного давления до 300 мм вод. ст., выявляется лимфоцитарный плеоцитоз до 300-900 клеток в 1 мкл, повышается уровень белка до 0,6 г/л, содержание сахара не изменяется. В целом продолжительность болезни — около 20 дней, чаще протекает благоприятно, возможны остаточные явления в виде внутричерепной гипертензии, головных болей, субфебрилитета до 2-3 месяцев.
Менингоэнцефалитическая (очаговая и диффузная) форма — тяжёлая, жизнеугрожающая форма заболевания. При диффузном поражении на первый план выходят токсические и общемозговые симптомы, развитие судорог, нарушения сознания различной выраженности, иногда до комы. При очаговом поражении на фоне общемозговой и токсической симптоматики развиваются двигательные нарушения — центральные парезы (как правило, полностью обратимые).
Полиоэнцефалитическая форма — нарушения глотания, питья, речи, различные нарушения зрения, иногда подёргивания языка, при попытке пить вода выливается через нос, возможен парез мягкого нёба. Характерными проявлениями являются нарушения дыхания центрального типа, сосудистый коллапс и паралич сердца, что ведёт к летальному исходу. При благоприятном течении характерен длительный (иногда более года) астенический синдром.
Полиоэнцефаломиелическая форма — крайне тяжёлое течение, характеризуется поражением черепных нервов, параличом сердца и дыхания с летальностью до 30%. В остальных случаях — высокая вероятность параличей и перехода заболевания в хроническую форму
Полиомиелитическая форма — вялые параличами мышц шеи, плечевого пояса и верхних конечностей, периодические нарушения чувствительности этих областей, атония. Очень показателен т. н. синдром «свислой головы», когда больной не может удержать голову в вертикальном положении. Иногда вследствие поражения диафрагмы страдает дыхание, что достаточно опасно. Течение данной формы длительное, восстановление функции поражённых отделов не всегда проиходит в полном объёме.
Двухволновое течение с указанием формы второй волны — первая волна лихорадки в течение недели с комплексом общемозговых и интоксикационных нарушений, затем период мнимого благополучия продолжительностью 1-2 недели, и наступление второй волны повышения температуры тела, сопровождающейся развитием менингеальной и очаговой симптоматики, как правило, без тяжёлых последствий.
Хронический клещевой энцефалит
По течению
Степени тяжести клещевого энцефалита
Хронический клещевой энцефалит обусловлен длительным нахождением в организме вируса клещевого энцефалита. Чаще он развивается в детском и молодом возрасте. Выделяют четыре формы:
Осложнения клещевого энцефалита
Клещевой энцефалит сам по себе является серьёзным заболеванием, которое иногда приводит к смерти человека. Однако на фоне его протекания возможны дополнительные осложнения, значительно усугубляющие прогноз:
Диагностика клещевого энцефалита
Лабораторная диагностика
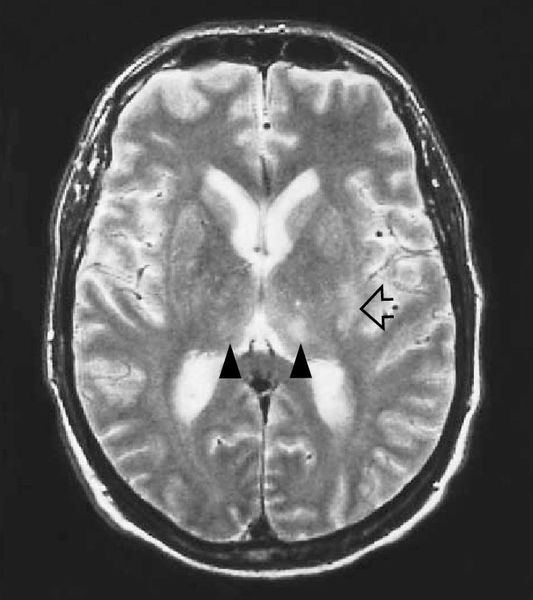
МРТ головного мозга — очаги глиоза и нейродегенерации.
Дифференциальная диагностика
Лечение клещевого энцефалита
При развитии заболевания специфического высокоэффективного этиотропного лечения не существует.
В остром периоде показан покой со строгим постельным режимом, дезинтоксикационная терапия, рациональное питание, применение витаминов, средств улучшения мозгового кровообращения, гормонотерапия. При необходимости пациента могут перевести в палату интенсивной терапии, назначить применение спазмолитических и расслабляющих препаратов.
Симптоматическая и патогенетическая терапия
В качестве мер симптоматической и патогенетической терапии в остром периоде применяют:
Иногда на практике используются средства иммунотерапии, специфические иммуноглобулины, гамма-глобулины — их применение в какой-то мере может снизить выраженность проявлений клещевого энцефалита и тяжесть отдалённых последствий, однако кардинально на исход заболевания эти препараты повлиять не могут.
Восстановительное лечение
В подострый и отдалённый период для ускорения выздоровления и восстановления нарушенных функций применяются (преимущественно в странах СНГ и РФ):
В хроническую фазу болезни возможно применение иммуностимулирующей и витаминной терапии, антигипоксантов и адаптагенов.
Прогноз. Профилактика
При инапарантных, лёгких формах заболевания прогноз, как правило, благоприятный. При развитии более серьёзных форм болезни не исключено формирование достаточно длительных, иногда пожизненных остаточных явлений, сопровождающихся астено-невротическими проявлениями, головными болями различной интенсивности, снижением умственной и физической работоспособности. При тяжёлых формах прогноз неблагоприятен.
Вакцинация против клещевого энцефалита является наиболее эффективной профилактической мерой, позволяющей предупредить развитие заболевания. Проводится с применением любой зарегистрированной вакцины от клещевого энцефалита. Как правило, выполняется сначала осенью, потом весной, затем следующей весной через год, после чего показана последующая ревакцинация раз в три года (возможно определение уровня защитных антител и коррекция графика). Такая схема даёт практически гарантированную защиту от развития болезни при заражении. Имеются экстренные схемы вакцинации, однако их эффективность ниже основных.
При укусе инфицированным клещом невакцинированного человека в России прибегают к введению иммуноглобулина, однако его эффективность и безопасность стоят под сомнением.
Экстренная вакцинация
Экстренная вакцинация проводится, если человек в прошлом не болел клещевым энцефалитом и не был вакцинирован. Назначается лицам, планирующим выезд в местность, эндемичную по клещевому энцефалиту (туристам, геологам, студентам и др.) за 1-2 месяца до выезда. Вакцину, как правило, делают дважды с интервалом в 1-2 месяца. После укуса клеща введение вакцины не рекомендуется.
Экстренная профилактика специфическим иммуноглобулином против клещевого энцефалита проводиться только в СНГ и РФ до укуса клеща (предэкспозиционная профилактика) и в течение 96 часов после укуса. Защитное действие развивается в течение суток и продолжается до одного месяца, после чего необходимо повторное вакцинирование.
Подобная профилактика имеет множество противопоказаний, например возможно развитие шокового состояния. Кроме того, она не гарантирует 100 % защиты. Во время первого триместра беременности введение иммуноглобулина противопоказано, во 2-3 триместре беременности его применение возможно по жизненным показаниям после консилиума и информированного согласия беременной о возможных рисках.
Меры неспецифической профилактики аналогичны профилактике клещевого боррелиоза:
Клещевой энцефалит – случайность, которой можно избежать
Поделиться:
Укус клеща – всегда неприятное и тревожное событие, которое может привести к серьёзным проблемам со здоровьем. Их вероятность особенно велика у жителей России – страны, богатой лесами. А ведь не секрет, что «зелёные лёгкие» нашей планеты могут буквально кишеть иксодовыми клещами, 6 % которых служат переносчиками вируса клещевого энцефалита.
Зона высокого риска
Вирус клещевого энцефалита, увы, очень тесно связан с нашей родиной. Он был открыт в 30-х годах прошлого века советским эпидемиологом и вирусологом Львом Зильбером, когда учёный купировал вспышку энцефалита на Дальнем Востоке. И спустя 70 лет, на стыке XX и XXI веков, в России был зарегистрирован исторический максимум заболеваемости этой опасной инфекцией.
Эндемичными районами, в которых вирус встречается чаще всего, считаются Урал и Сибирь.
Их «настигают» Красноярский край и Кировская область. Но это не значит, что в других российских регионах можно спокойно гулять по лесу. Эндемичными по клещевому энцефалиту признаны большинство российских областей Северо-Западного, Приволжского, Дальневосточного федеральных округов – то есть большая часть территории РФ. Поэтому нашим соотечественникам очень важно знать и понимать, как происходит заражение, при каких симптомах нужно немедленно обратиться к врачу и, главное, как защитить себя от инфекции.
Присосался, клещ!
Заражение вирусом клещевого энцефалита происходит при укусе иксодовым клещом – переносчиком инфекции. В свете больших цифр вероятность заболеть невысока: даже при встрече с инфицированным паразитом она составляет всего 2–6 %. Но несмотря на это, в РФ ежегодно регистрируется около 10 тыс. случаев клещевого энцефалита, причём, по мнению эпидемиологов, реальные цифры на порядок выше. По некоторым данным, распространённость заболевания может достигать 70 случаев на 10 тыс. человек в год – это примерно в девять раз выше официальных показателей.
Такая вариабельность между официальными и предполагаемыми цифрами распространённости обусловлена тем, что большинство случаев заражения, к счастью, остаются бессимптомными. Лишь иногда болезнь принимает клиническую форму.
Клещевой энцефалит может развиваться в две фазы. После инкубационного периода, который длится от 4 до 28 дней с момента укуса клеща, возникают так называемые неспецифические симптомы, схожие с проявлениями обычной простуды: лихорадка (температура выше 38 °С), головная боль, тошнота, рвота, боль в мышцах, общее недомогание. Они сохраняются примерно 1–8 дней. После этого около 85 % больных выздоравливают окончательно, порой даже не узнав, что они перенесли клещевой энцефалит. Однако примерно в 15 % случаев болезнь переходит во вторую, гораздо более опасную фазу, которая может иметь поистине роковые последствия.
Симптомы, лечение и прогноз
Самое тяжёлое осложнение клещевого энцефалита – поражение нервной системы и головного мозга. Риск тяжёлого течения повышается у тех, кто злоупотребляет алкоголем, испытывает физические и эмоциональные нагрузки, плохо питается. Классические симптомы поражения мозга – лихорадка до 40 °C и выше, сильная головная боль, ригидность мышц шеи (невозможность поднять голову в положении лёжа), быстро нарастающая слабость, тошнота и рвота.
При поражении спинного мозга возникают нарушение речи, поперхивание, больному сложно глотать, кашлять, появляется одышка. Могут возникать паралич лицевой и жевательной мускулатуры, косоглазие, парезы мышц плечевого пояса и другие симптомы.
При появлении любого из этих признаков нужно немедленно вызвать скорую помощь.
Несмотря на то, что специфического лечения от клещевого энцефалита не существует, в стационаре проводят интенсивную поддерживающую терапию, которая позволяет предупредить тяжёлые последствия и ускорить восстановление. И всё же примерно у каждого одного-двух из десяти больных сохраняются стойкие неврологические и психиатрические осложнения. Среди последствий перенесённого клещевого энцефалита эпилептические приступы, расстройства личности, парезы, контрактуры и другие тяжёлые синдромы. А ведь существует эффективная, действенная профилактика этого заболевания, в том числе и экстренная, то есть уже после укуса клеща.
Легче предупредить!
Самой надёжной мерой противодействия на протяжении многих лет остаётся вакцинация, которая рекомендована всем взрослым и детям старше одного года, живущим в эндемичных регионах. Вакцину вводят три раза с промежутком в 1–3 месяца между первым и вторым этапом и 12 месяцев – между вторым и третьим. Иммунитет формируется спустя несколько недель после введения второй дозы. Чтобы иммунная защита оставалась активной, каждые три года проводят повторный курс – ревакцинацию. Эффективность этого метода достигает 87 % (1).
Есть возможность снизить риск заболевания и протекание энцефалита в тяжёлой форме и у тех, кто не вакцинировался. Для этого пострадавшим от активности клещей следует соблюдать рекомендации инфекционистов:
Следуя этим мерам, можно свести риск развития тяжёлой формы заболевания к минимуму. И спустя три недели после укуса, сохранив бодрость духа и телесное здоровье, принять важное и нужно решение, которое позволит спать спокойно и впредь, – записаться на вакцинацию против вируса клещевого энцефалита.
Ссылки:
Марина Поздеева, провизор, медицинский журналист
Энцефалит у детей и взрослых
Общая информация
Краткое описание
Энцефалит, по определению, является воспалением головного мозга, когда имеются клинические и патологоанатомические признаки вовлечения в инфекционный процесс гемисфер головного мозга, ствола мозга и мозжечка [1].
Коды МКБ-10
G04 Энцефалит, миелит и энцефаломиелит
G04.0 Острый диссеминированный энцефалит
G04.1 Тропическая спастическая параплегия
G04.2 Бактериальный менингоэнцефалит и менингомиелит, не классифицированный в других рубриках
G04.8 Другой энцефалит, миелит и энцефаломиелит
G04.9 Энцефалит, миелит или энцефаломиелит неуточненный
G05* Энцефалит, миелит и энцефаломиелит при болезнях, классифицированных в других рубриках
G05.0 *Энцефалит, миелит и энцефаломиелит при бактериальных болезнях, классифицированных в других рубриках
G05.1 *Энцефалит, миелит и энцефаломиелит при вирусных болезнях, классифицированных в других рубриках
G05.2 *Энцефалит, миелит и энцефаломиелит при других инфекционных и паразитарных болезнях, классифицированных в других рубриках
G05.8 *Энцефалит, миелит и энцефаломиелит при других болезнях, классифицированных в других рубриках
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: невропатологи (взрослые, детские), врачи общей практики, специалисты скорой и неотложной медицинской помощи, анестезиологи-реаниматологи, инфекционисты, участковые терапевты.
Категория пациентов: взрослые и дети.
Шкала уровня доказательности:
Соотношение между степенью убедительности доказательств и видом научных исследований
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты, которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация: [2]
Классификация энцефалитов отражает этиологические факторы, связанные с ними клинические проявления и особенности течения.
По срокам возникновения:
Первичные – самостоятельные заболевания, вызываемые преимущественно нейротропными возбудителями:
Вирусные:
· вирусные (полисезонные): герпетический, энтеровирусный, гриппозный, цитомегаловирусный, при бешенстве и др.;
· арбовирусные (трансмиссивные): клещевой, комариный (японский), австралийский долины Муррея, американский Сент-Луис;
· вызванные неизвестным вирусом: эпидемический (Экономо);
Микробные и риккетсиозные: при сифилисе; боррелиозе; сыпном тифе и др.
постэкзантемные:
· коревые;
· краснушные;
· ветряночные;
· поствакцинальные:
· после АКДС;
· после коревой, краснушной, паротитной вакцинации;
· бактериальные и паразитарные:
· стафилококковый;
· стрептококковый;
· туберкулёзный;
· токсоплазменный;
· хламидийный;
· малярийный и др.;
· демиелинизирующие:
· энцефаломиелит острый;
· рассеянный склероз.
По темпу развития и течению:
· сверхострое;
· острое;
· подострое;
· хроническое;
· рецидивирующее.
По локализации:
· корковый;
· подкорковый;
· стволовый;
· поражение мозжечка.
По распространённости:
· лейкоэнцефалит (поражение белого вещества);
· полиоэнцефалиты (поражение серого вещества);
· панэнцефалит.
По морфологии:
· некротический;
· геморрагический.
По тяжести:
· средней тяжести;
· тяжёлый;
· крайне тяжёлый.
Осложнения:
· отёк-набухание головного мозга;
· дислокация;
· мозговая кома;
· эпилептический синдром;
· кистоз.
Исходы:
· выздоровление;
· вегетативное состояние;
· грубые очаговые симптомы.
Часто наряду с веществом головного мозга страдают и некоторые отделы спинного мозга; в таких случаях говорят об энцефаломиелите.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы пациента, свидетельствующие о наличии у него общемозгового синдрома:
· головная боль – диффузного характера, может быть давящей, распирающей; тошнота и рвота, не приносящая облегчения;
· слабость, снижение трудоспособности;
· нарушение сознания, эпилептические приступы;
· лихорадка.
Анамнез – следует обращать особое внимание на:
· определение связи между началом и развитием симптомов заболевания с перенесенными или имеющимися в момент осмотра признаками инфекционного заболевания;
· сбор эпидемиологического анамнеза, а именно учитывать сезонность заболевания, географическое распространение возбудителя, путешествия, род деятельности пациента, контакт с инфекционными больными, животными и насекомыми – переносчиками инфекций;
· прививочный и иммунный статус пациента, в том числе обусловленный хроническими интоксикациями (наркомания, алкоголизм, токсикомания) и вторичными иммуннодифицитными состояниями.
Физикальное обследование включает общесоматический осмотр с акцентом на контроль функции жизненно важных органов и систем (температура тела, частота дыхания, артериальное давление, частота и ритмичность пульса).
Неврологический статус:
· оценка уровня сознания с использованием 15-ти балльной шкалы комы Глазго;
· определение степени тяжести общемозгового синдрома (легкий, умеренный, выраженный);
· наличие менингеальных знаков (ригидность затылочных мышц, симптомы Кернига, Брудзинского, Бехтерева, Лессажа, Боголепова и др.);
· наличие очаговых неврологических симптомов. К ним относят следующие [1]:
Поражение височной доли может проявляться следующими симптомами:
· нарушения речи: пациент не понимает обращенную к нему речь, хотя слышит ее (родной язык звучит для него как иностранный). Это называется сенсорной афазией;
· выпадение полей зрения (отсутствие зрения в какой-либо части зрительного поля);
· судорожные приступы, которые наблюдаются в конечностях или во всем теле.
Поражение теменной доли может проявляться следующими симптомами:
· нарушение чувствительности в одной половине тела (человек не чувствует прикосновений, не ощущает температуру и боль при болевых раздражениях);
· нарушение способности считать (арифметический счет);
· нарушение схемы тела: при этом больной может быть уверен, что у него удлинились конечности или их стало больше, чем было до этого;
· анозогнозия – отрицание собственного заболевания, развившегося дефекта.
Поражение затылочной доли может проявляться следующими симптомами:
· нарушение зрения – слепота или ограничение видимого поля зрения на один или оба глаза;
· мелькание простейших элементов (искры, вспышки) перед глазами.
Поражение мозжечка может проявляться следующими симптомами:
· нарушение координации движений (движение размашистые, нечеткие);
· шаткость походки: пациент при ходьбе отклоняется в сторону, могут быть даже падения;
· крупноразмашистый горизонтальный нистагм (маятникообразные движения глаз, «глаза бегают» из стороны в сторону);
· снижение мышечного тонуса (мышечная гипотония).
Лабораторные исследования: в случае плановой госпитализации пациентам с подострым, хроническим, рецидивирующим течением энцефалита:
Инструментальные исследования:
В случае плановой госпитализации пациентам с подострым, хроническим, рецидивирующим течением энцефалита:
Основные:
· Магнитно-резонансная томография головного мозга – для выявления признаков воспаления вещества головного мозга (сужение субарахноидальных щелей, изменение размеров желудочков мозга, очаговые воспалительные изменения белого вещества головного мозга, характеризующиеся повышением интенсивности МР-сигнала, смещение центральных структур головного мозга в сторону большего поражения);
Диагностический алгоритм:
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· оценка общесоматического состояния пациента (осмотр кожных покровов и видимых слизистых, измерение артериального давления, частоты пульса, частоты дыхания, температуры тела, и др.);
· оценка уровня сознания;
· наличие менингеальных симптомов;
· исключение состояния инфекционно-токсического шока.
Критерии, характеризующие состояние инфекционно-токсического (септического) шока, применяемые в клинической практике:
· гипотония, проявляющаяся снижением артериального давления ниже 90 мм рт. ст.;
· расстройство микроциркуляции, выявляемые наличием длительного (более 3 секунд) белого пятна, появляющегося при надавливании пальцем на кожу больного или (более 1,5 секунд) при надавливании на ногтевую фалангу больного (ложноположительный при сдавлении конечности);
· признаки декомпенсированного метаболического ацидоза и тканевой гипоксии (BE ниже – 10 мм/л, компенсированная гипокапния);
· тахикардия, отсутствие пульса на периферических сосудах или снижение его свойств;
Перед транспортировкой следует обязательно:
· проверить и отметить в сопроводительном документе уровень артериального давления, частоту и качество пульса, дыхания;
· состояние кожных покровов, симптом «белого пятна»;
· время последнего мочеиспускания;
· степень расстройства сознания;
· при необходимости обеспечить проходимость дыхательных путей и подача кислорода через лицевую маску;
· обеспечить периферический венозный доступ (венозная канюля с надёжной фиксацией) – попытка не более 5-10 минут.
Начать транспортировку больного с возвышенным ножным концом. Больной транспортируется в горизонтальном положении на спине с валиком под плечами. При нарушении проходимости верхних дыхательных путей – валик под плечами, при артериальной гипотонии – ноги приподняты выше уровня головы.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Жалобы и анамнез, физикальное обследование: см. пункт 9.1.
Факторы риска развития той или иной этиологии энцефалита определяются рядом факторов – возрастом, контактами с животными, выездами за пределы РК, сезонностью развития заболевания, посещением эндемичных по различным инфекциям территорий, наличием первичного или вторичного иммунодефицита.
Клиническая картина заболевания (общие и специфические жалобы) может быть полезна при определении предполагаемого возбудителя энцефалита.
Лабораторные исследования:
· Анализ ликвора – проведение спинальной пункции, в ходе которой для анализа берется спинномозговая жидкость (ЦСЖ). Исследование ЦСЖ является обязательным для диагностики ЭФ (см. таблицу – 2);
· ПЦР спинномозговой жидкости (качественный и количественный) – на наличие антител и антигенов к определенным видам возбудителя инфекции;
· ПЦР крови (качественный и количественный) – на наличие антител и антигенов к определенным видам возбудителя инфекции Положительный результат позволят подтвердить ЭФ, но отрицательный – не исключает диагноза. При отрицательном результате одного исследования методом ПЦР возможно проведение повторного обследования через 4-5 суток;
· Кровь на стерильность – для выявления возбудителя инфекции и на чувствительность к антибиотикам;
· Посев мочи – на выявление очага инфекции и чувствительность к антибиотикам.
Таблица – 2. Методы клинической и биохимической диагностики ЦСЖ
*Проводится расчет индекса интратекального синтеза IgG (отношение иммуноглобулинового индекса/ альбуминовому индексу)
** при бактериальной этиологии менингоэнцефалитов содержание D-лактата в ЦСЖ > 6,0-8,5 мг/л.
NB!Противопоказанием для проведения люмбальной пункции является: прогрессирующий отек головного мозга, дислокационный синдром, геморрагический синдром (или высокий риск его развития).
Таблица – 3. Особенности лабораторного обследования в зависимости от этиологии энцефалитов
* исследуется уровень антител через 2 – 3 недели после первого обследования (уровень антител в 2 – 4 и более должен быть выше, чем при 1 – м исследовании).
Инструментальные исследования
Абсолютными противопоказаниями к проведению МРТ являются:
· металлическое инородное тело в глазнице;
· внутричерепные аневризмы, клипированные ферромагнитным материалом;
· электронные приборы в теле (кардиостимулятор);
· гемопоэтическая анемия (для контрастирования).
Относительными противопоказаниями к проведению МРТ являются:
· тяжелая клаустрофобия;
· металлические протезы, клипсы, находящиеся в не сканируемых органах;
· внутричерепные аневризмы, клипированные неферромагнитным материалом;
· УЗИ головного мозга (нейросонография).
Таблица – 4. Особенности изменения на МРТ головного мозга у детей с энцефалитами различной этиологии
| Вирус | Частая локализация очаговых изменений |
| HSV | Кора височной и лобных долей |
| CMV | Перивентикулярные отделы белого вещества |
| Enterovirus | Ствол (периаквидуктальная область), подкорковые ганглии |
| EBV, HHV-6 | Белое вещество больших полушарий, ствола мозга, полушарий мозжечка |
| VVZ | Ножки и полушария мозжечка |
| Tick born encephalitis, Japanese encephalitis virus | Таламусы, подкорковые ганглии |
Таблица – 5. Особенности морфоструктурных особенностей МРТ картины энцефалитов различной этиологии у детей
| Морфоструктурная характеристика энцефалита | Наиболее частая этиология |
| Некротический | HSV, CMV, Tick born encephalitis virus, Influenze virus |
| Демиелинизирующий | EBV, HHV-6, JSV |
| Воспалительный | VZV, может быть любая этиология |
| Cклерозирующий | Врожденные энцефалиты (rubella, measles virus), СМV |
| Геморрагический | HSV, Influenze virus |
Диагностический алгоритм
· МРТ/КТ головного мозга с контрастированием или без головного мозга;
· Исследование СМЖ методом ПЦР на присутствие инфекции;
· ПЦР крови (качественный и количественный);
Перечень дополнительных диагностических мероприятий:
· Определение лактата (молочной кислоты) в сыворотке крови
· Определение прокальцитонина в сыворотке крови
· Бактериологическое исследование крови на стерильность (выделение чистой культуры);
· Бактериологическое исследование спинномозговой жидкости
· Электроэнцефалография (ЭЭГ);
· УЗИ головного мозга (нейросонография);
· Электронейромиография;
· Рентгенография органов грудной клетки;
· Электрокардиография;
· УЗИ органов брюшной полости и органов малого таза
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Геморрагический инсульт | Геморрагический инсульт дебютирует с развития общемозгового и менингеального синдромов и, также может сопровождаться подъемом температуры тела. | Компьютерная томография головного мозга, осмотр глазного дна, консультация терапевта, инфекциониста. | · острое начало, обусловленное физическим и/или эмоциональным перенапряжением на фоне высокого артериального давления; · наличие предшествующего сосудистого анамнеза; · наличие в анамнезе пароксизмов головной боли; · наличие на КТ-сканах признаков геморрагии; · на глазном дне – ангиопатия сосудов сетчатки, гиперемия; · исключение острого инфекционного заболевания инфекционистом; · подтверждение терапевтом Артериальной гипертензии; |
| Объемный процесс головного мозга (абсцесс, кровоизлияние в опухоль головного мозга) | Клиническая картина объемного процесса головного мозга характеризуются наличием общемозгового синдрома и симптомов очагового поражения головного мозга, а также возможно повышение температуры тела и наличие симптомов интоксикации. | Компьютерная томография головного мозга, осмотр глазного дна, консультация нейрохирурга, консультация терапевта, инфекциониста. | · одострое развитие общемозгового синдрома, отсутствие инфекционного и эпидемиологического анамнеза; · на КТ-сканах наличие объемного образования головного мозга; · на глазном дне – признаки внутричерепной гипертензии, явления застойных дисков зрительных нервов; · исключение острого инфекционного заболевания инфекционистом; · отсутствие терапевтического заболевания, имеющего причинно-следственную связь с состоянием данного пациента; · подтверждение наличия объемного образования головного мозга нейрохирургом; |
| Септический тромбоз мозговых вен | Септический тромбоз мозговых вен характеризуются наличием менингеального, общемозгового синдромов и симптомов очагового поражения головного мозга, а также возможно повышение температуры тела и наличие симптомов интоксикации. | Компьютерная томография головного мозга, осмотр глазного дна, консультация нейрохирурга, инфекциониста, терапевта. | · острое начало и развитие общемозговых и очаговых неврологических симптомов на фоне общего инфекционного синдрома / интоксикации; · соответствие очаговых неврологических симптомов зоне кровоснабжения венозного синуса; · отсутствие признаков очагового поражения вещества головного мозга на КТ-сканах; · на глазном дне – признаки внутричерепной гипертензии; · исключение объемного образования головного мозга нейрохирургом; · исключение острого инфекционного заболевания инфекционистом; · подтверждение наличия септического состояния терапевтом; |
| Токсическая энцефалопатия | Интоксикации нервной системы характеризуются наличием явлений менингизма, общемозгового синдрома, симптомов очагового поражения головного мозга, а также симптомами общей интоксикации. | Компьютерная томография головного мозга, осмотр глазного дна, консультация нейрохирурга, инфекциониста, терапевта. | · подострое развитие общемозгового синдрома, отсутствие инфекционного и эпидемиологического анамнеза; · наличие в анамнезе воздействия на организм токсических веществ; · отсутствие признаков очагового поражения вещества головного мозга на КТ-сканах; · на глазном дне – без патологии; · исключение объемного образования головного мозга нейрохирургом; · исключение острого инфекционного заболевания инфекционистом; · подтверждение терапевтом токсического поражения других органов и систем. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Ампициллин (Ampicillin) |
| Антитела к гамма-интерферону человека аффинно очищенные |
| Аскорбиновая кислота (Ascorbic acid) |
| Ацетазоламид (Acetazolamide) |
| Ацикловир (Acyclovir) |
| Бромизовал (Bromisoval) |
| Валацикловир (Valacyclovir) |
| Валганцикловир (Valganciclovir) |
| Вальпроевая кислота (Valproic Acid) |
| Витамин E (Vitamin E) |
| Гамма-аминомасляная кислота (Gamma-aminobutyric acid) |
| Гентамицин (Gentamicin) |
| Глицерол (Glycerol) |
| Дексаметазон (Dexamethasone) |
| Декстран (Dextran) |
| Декстран [ср.мол.масса 30000-40000] (Dextran [average mw 30000-40000]) |
| Декстроза (Dextrose) |
| Диазепам (Diazepam) |
| Дифенгидрамин (Diphenhydramine) |
| Доксициклин (Doxycycline) |
| Дроперидол (Droperidol) |
| Ибупрофен (Ibuprofen) |
| Иммуноглобулин антирабический (Rabies immunoglobulin) |
| Иммуноглобулин против клещевого энцефалита (Immunoglobulin against tick-borne encephalitis) |
| Иммуноглобулин человеческий нормальный (Human normal immunoglobulin) |
| Интерферон альфа 2b (Interferon alfa-2b) |
| Калия хлорид (Potassium chloride) |
| Кальция глюконат (Calcium gluconate) |
| Камфора (Camphor) |
| Кетопрофен (Ketoprofen) |
| Клемастин (Clemastine) |
| Кофеин-бензоат натрия (Caffeine-sodium benzoate) |
| Лорноксикам (Lornoxicam) |
| Магния сульфат (Magnesium sulfate) |
| Маннитол (Mannitol) |
| Меглюмин (Meglumine) |
| Мельдоний (Meldonium) |
| Метамизол натрия (Metamizole) |
| Метоклопрамид (Metoclopramide) |
| Натрия гидрокарбонат (Sodium hydrocarbonate) |
| Натрия хлорид (Sodium chloride) |
| Паливизумаб (Palivizumab) |
| Папаверина гидрохлорид (Papaverine hydrochloride) |
| Парацетамол (Paracetamol) |
| Полипептиды коры головного мозга скота (Polypeptides of the cerebral cortex of cattle) |
| Преднизолон (Prednisolone) |
| Примидон (Primidone) |
| Рибавирин (Ribavirin) |
| Смеси для энтерального питания |
| Сульфаметоксазол (Sulphamethoxazole) |
| Тиопентал-натрий (Thiopental sodium) |
| Триметоприм (Trimethoprim) |
| Фенилбутазон (Phenylbutazone) |
| Фенобарбитал (Phenobarbital) |
| Фуросемид (Furosemide) |
| Хлорамфеникол (Chloramphenicol) |
| Хлоропирамин (Chloropyramine) |
| Хлорпромазин (Chlorpromazine) |
| Цитарабин (Cytarabine) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (A11G) Аскорбиновая кислота (включая комбинации с другими препаратами) |
| (A11) Витамины |
| (A10A) Инсулины и их аналоги |
| (C01C) Кардиотонические препараты (исключая сердечные гликозиды) |
| (A11E) Комплекс витаминов группы B (включая комбинации с другими препаратами) |
| (B05BA) Растворы для парентерального питания |
| (C01A) Сердечные гликозиды |
Лечение (амбулатория)
Этиопатогенетическое лечение острых энцефалитов на данном этапе не проводится.
Алгоритм действий при неотложных ситуациях
Другие виды лечения – нет.
Показания для консультации специалистов: В случае плановой госпитализации пациентам с подострым, хроническим, рецидивирующим течением энцефалита:
· консультация офтальмолога – осмотр глазного дна для выявления ангиопатии сосудов сетчатки, гиперемии, признаков внутричерепной гипертензии, застоя дисков зрительных нервов;
· консультация нейрохирурга – установление или исключения объемного образования головного мозга (внутримозговая гематома, кровоизлияние в опухоль головного мозга, абсцесс);
· консультация инфекциониста – установление или исключение острого инфекционного заболевания;
· консультация терапевта – установление или исключение терапевтического заболевания (сепсис, артериальная гипертензия, токсическое поражение внутренних органов).
Профилактические мероприятия:
Первичная профилактика:
a. Ограничение туристических поездок в страны, где возможно заражение вирусными энцефалитами через укусы комаров.
b. Проведение вакцинации.
c. Ограничение применения вакцин (строго по календарю прививок).
Таблица – 1. Основные направления профилактики энцефалитов
| Энцефалит | Профилактика | ||
| Противовирусные препараты и серопрофилактика | Вакцинация | Другие меры профилактики | |
| Клещевой энцефалит | Индукторы интерферонов (антитела к гамма интерферону человека аффинно очищенные) Рекомбинантный интерферон-α2 с витамином Е и С в свечах Серопрофилактика (противоклещевой иммуноглобулин для в/м введения) | Вакцинация (по эпид. показаниям) | Защитная одежда Репелленты |
| Коревой | – | Вакцинация (в нац. календарь) | Карантинные мероприятия в детских коллективах |
| Краснушный | – | Вакцинация (в нац. календарь) | Карантинные мероприятия в детских коллективах |
| Энцефалит, вызванный вирусом паротита | – | Вакцинация (в нац. календарь) | |
| Энцефалит, вызванный вирусом гриппа | Индукторы интерферонов Рекомбинантный интерферон-α2 с витамином Е и С в свечах | Вакцинация (ежегодно) | Карантинные мероприятия по эпид. показаниям |
| Энтеровирусный | Рекомбинантный интерферон-α2 с витамином Е и С в свечах | Вакцинация оральной полиомиелитной вакциной (по эпид. показаниям) | Карантинные мероприятия в детских коллективах |
| Ветряночный | Противовирусная терапия ветряной оспы (ацикловир, Рекомбинантный интерферон-α2 с витамином Е и С в свечах) | Вакцинация (по эпид. показаниям и внесена в график в отдельных регионах РК) | Карантинные мероприятия в детских коллективах |
| Энцефалит, вызванный вирусом бешенства | Иммуноглобулин антирабический из сыворотки крови человека детям 1 дозу 20 МЕ/кг- не более 20 мл Иммуноглобулин антирабический из сыворотки крови лошади (только после постановки в/к пробы) | Вакцинация экстренная (постэкспозицион-ная) после контакта с животными, укусах домашних или диких животных) | – |
| РС–вирусная инфекция | Гуманизированные моноклональные антитела (паливизумаб) | – | |
| Цитомегаловирусный | Внутривенный иммуноглобулин (Белки плазмы человека) во время беременности вводится матери для профилактики у плода | – | Эпидемические мероприятия в виде ограничения контактов с больным (особенно для беременных) |
Мониторинг состояния пациента – на данном этапе согласно правилам ведения медицинской документации учреждения (ПМСП, медицинские центры и т.п.), в которых регистрируются:
· оценка общего состояния больного с описанием состояния кожных покровов;
· показатели гемодинамики: число дыхательных движений, А/Д, ЧСС, Пульс;
· оценка общемозгового синдрома (легкий, умеренный, выраженный);
· наличие неврологических очаговых симптомов (связанных с повреждением конкретной области головного мозга): слабость в конечностях, асимметрия лица, нечленораздельность речи, судорожные припадки и др. (см п/п. 1)
В план лечения больного на амбулаторном уровне входит контроль и коррекция показателей гемодинамики; посиндромная терапия в случае неотложной экстренной ситуации (см п/п.4)
Индикаторы эффективности лечения:
· отсутствие нарастания общемозгового синдрома;
· отсутствие отрицательной динамики в неврологическом статусе;
· стабильность показателей гемодинамики (число дыхательных движений, А/Д, ЧСС, пульс).
Лечение (скорая помощь)
ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Медикаментозное лечение:
Оказание медицинской помощи на данном этапе направлено на профилактику осложнений:
· инфекционно – токсический шок;
· отёк – набухание головного мозга;
· дислокационный синдром;
· эпилептический статус.
На данном этапе проводится посиндромная терапия
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения
На стационарном этапе в карте наблюдения за пациентом (история болезни) ежедневно отмечаются показатели гемодинамики (А/Д, пульс, ЧСС), оценивается дыхание и ЧДД, в неврологическом статусе определяется динамика общемозгового и менингеального синдрома, выраженность и степень регресса очаговых неврологических симптомов, а также необходимо отмечать переносимость проводимого лечения и проводимую коррекцию медикаментозной терапии.
При остром и подостром течении энцефалитов:
Немедикаментозное лечение:
Диета №5, постельный режим, возвышенное на 30 градусов положение головы.
Медикаментозное лечение:
Лечение энцефалитов включает патогенетическую и этиотропную терапию, симптоматические средства, а также восстановительные мероприятия.
Патогенетическая терапия
Основные направления патогенетического лечения энцефалитов:
1) дегидратация и борьба с отеком и набуханием мозга (10–20 % раствор маннитола по 1–1,5 г на 1 кг массы тела внутривенно; фуросемид в дозе 20–40 мг внутривенно или внутримышечно, 30 % раствор глицерола по 1–1,5 г на 1 кг массы тела внутрь, ацетазоламид);
2) десенсибилизация (клемастин, хлоропирамин);
3) гормональная терапия (преднизолон в дозе 1–2 мг на 1 кг массы тела в сутки, дексаметазон – 16 мг в сутки по 4 мг через 6 ч внутривенно или внутримышечно), оказывающая противовоспалительное, десенсибилизирующее, дегидратирующее действие;
4) улучшение микроциркуляции (внутривенное капельное введение декстрана);
5) поддержание гомеостаза и водно электролитного баланса (парентеральное и энтеральное питание, хлорид калия, глюкоза, декстран, 200 мл 4 % раствора гидрокарбоната натрия);
6) устранение сердечно сосудистых расстройств (камфора, сердечные гликозиды; поляризующая смесь, вазопрессорные препараты, глюкокортикоидные гормоны);
7) нормализация дыхания (поддержание проходимости дыхательных путей, оксигенотерапия, гипербарическая оксигенация, при бульбарных нарушениях – интубация или трахеостомия, ИВЛ);
8) восстановление метаболизма мозга (витамины С, группы В, О, и Р; Гамма- аминомасляная кислота);
9) противовоспалительная терапия (салицилаты, фенилбутазон, ибупрофен).
Этиотропная терапия
При герпетических энцефалитах хороший клинический эффект имеет раннее назначение ацикловира (10–12,5 мг/кг внутривенно каждые 8 ч) в сочетании с большим количеством жидкости.
При цитомегаловирусной инфекции эффективен валганцикловир (5 мг/кг внутривенно в течение часа каждые 12 ч).
Применяют нуклеазы, задерживающие размножение вируса. Используют РНКазу внутримышечно на изотоническом растворе хлорида натрия по 30 мг 5–6 раз в день, на курс 800 – 1000 мг препарата. Первую инъекцию проводят по методу Безредки.
Антивирусное действие (в частности, на вирус герпеса) оказывает препарат цитозин арабинозид, который вводят внутривенно в течение 4–5 дней из расчета 2–3 мг на 1 кг массы тела в сутки.
Интерферон можно применять не только для лечения, но и с целью профилактики в период эпидемических вспышек.
В качестве специфической серотерапии клещевого, комариного и других энцефалитов назначают гипериммунную сыворотку людей, перенесших эти заболевания.
Применяют также специфические гамма глобулины. При нейроборрелиозе и нейробруцеллезе используются специфические препараты.
Симптоматическая терапия
Антиконвульсантная. Для купирования эпилептического статуса применяют диазепам в дозе 5 – 10 мг внутривенно (в растворе глюкозы), 1–2 % раствор гексенала, 1 % раствор тиопентала натрия внутривенно, ингаляционный наркоз, фенобарбитал, смесь Серейского, гексамидин.
Антипиретическая. Для понижения температуры используют литические смеси, дроперидол, местную гипотермию.
Терапия делириозного синдрома. Применяют литические смеси, аминазин, дроперидол.
Целесообразно назначать сульфат магния, ацетазоламид.
Для нормализации сознания применяют биостимуляторы, метаболические препараты,
Для нормализации психики – транквилизаторы, антидепрессанты.
Нормализация сна. Применяют барбитураты (фенобарбитал) производные бензодиазепина.
Перечень основных лекарственных средств
| Препараты | Разовая доза | Кратность введения | УД |
| Маннитол | 1г/кг – 10% | 1 раз в сутки | В |
| Фуросемид | 40мг | 1 раз в сутки | В |
| Хлоропирамин | 1мл (20мг) | 1 – 2 раза в сутки | С |
| Преднизолон | 30мг – 90 мг | 1 раз в сутки | А |
| Дексаметазон | 4мг – 16мг | 1 – 4 раза в сутки | А |
| Декстран | 200,0 | 1 – 2 раза в сутки | С |
| Ацикловир | 10–12,5 мг/кг | 5 раз в сутки | А |
| Меглюмина акридонацетат | 2,0/250мг | 1 раз в сутки | С |
| Сульфат магния | 25%–5,0 | 1 – 2 раза в сутки | D |
| Метоклопрамида гидрохлорида моногидрат | 10мг метоклопрамида | 3 – 4 раза в сутки | С |
| Диазепам | 5–10 мг | 1 – 2 раза в сутки | А |
| Аскорбиновая кислота | 5% – 4,0 | 1 раз в сутки | C |
| Кетопрофен | 100мг | 1 – 2 раза в сутки | А |
| Лорноксикам | 8мг | 1 – 2 раза в сутки | С |
| Парацетамол | 0,5г | 1 – 3 раза в сутки | А |
| Ацетилсалициловая кислота | 500мг | 2 – 3 раза в сутки | А |
Перечень дополнительных лекарственных средств
| Препараты | Разовая доза | Кратность введения | УД |
| Ацетозоламид | 250мг | 1 раз в стуки | C |
| Реомакродекс | 200,0 | 1 – 2 раза в сутки | D |
| Ванганцикловир | 5мг/кг | 2 раза в сутки | A |
| Кортексин | 10мг | 1 – 2 раза в сутки | C |
| Мельдоний | 0,5 г | 1 раз в сутки | D |
| Вальпроевая кислота | 5 – 10мг/кг | 1 – 2 раза в сутки | A |
Таблица – 6. Этиотропная терапия энцефалитов (при основных возбудителях)
: целесообразно проведение плазмафереза, кортикостероидная терапия, введение иммуноглобулинов.
Хирургическое вмешательство, с указанием показаний для оперативного вмешательства: нет.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация офтальмолога – осмотр глазного дна для определения динамики гиперемии, признаков внутричерепной гипертензии, застоя дисков зрительных нервов, при решении вопроса о показаниях и противопоказаниях к люмбальной пункции и коррекции дегидратационной терапии;
· консультация нейрохирурга при необходимости (в случае отсутствия специалиста на догоспитальном уровне) – установление или исключения объемного образования головного мозга (внутримозговая гематома, кровоизлияние в опухоль головного мозга, абсцесс);
· консультация инфекциониста при необходимости (в случае отсутствия специалиста на догоспитальном уровне) – установление или исключение острого инфекционного заболевания, а также в случае подтверждения инфекционного агента для коррекции этиологической терапии;
· консультация терапевта при необходимости (в случае отсутствия специалиста на догоспитальном уровне) – установление или исключение терапевтического заболевания (сепсис, артериальная гипертензия, токсическое поражение внутренних органов), коррекция показателей гемодинамики, электролитного баланса в ходе проводимой терапии;
· консультация реаниматолога – для решения вопроса о переводе в отделение реанимации и интенсивной терапии.
Показания для перевода в отделение интенсивной терапии и реанимации:
· появление и нарастание симптомов отека головного мозга;
· нарушение сознания;
· тяжелая и крайне тяжелая степень неврологических расстройств;
· нестабильность гемодинамики;
· нарушение функции дыхания;
Индикаторы эффективности лечения:
· нормализация клеточного и белкового состава ликвора;
· стабилизация иммунологического статуса (количественный и качественный состав IgG крови и ликвора);
· купирование общемозгового и менингеального синдромов;
· регресс очаговой неврологической симптоматики.
Дальнейшее ведение. Диспансерное наблюдение в поликлинике по месту жительства в течение 1 года.
Диспансерное наблюдение за детьми с энцефалитами
· Улучшение (или полное восстановление)
двигательного дефицита, когнитивного дефицита и другой симптоматики.
При эпидемиях и в случаях развития вспышек в отдельных коллективах решение об обследовании принимает врач-инфекционист.
Медицинская реабилитация
Паллиативная помощь
На данном этапе с целью улучшения качества жизни больного и его семьи проводится посиндромная терапия (адекватное обезболивание, лечение положением, купирование других физических симптомов, в том числе спастичность в конечностях, нарушение функции тазовых органов и др.), организуется мед.сестринский уход, проводится профилактика ТЭЛА, пролежней др. осложнений, оказывается психологическая поддержка больному и родственникам, решаются юридические и социальные вопросы.
При стабилизации сознания, жизнеобеспечивающих функций – пассивная, затем активная нейрореабилитация.
В зависимости от типа и тяжести осложнений, возникших после болезни, может потребоваться дополнительное лечение, такое как:
· Реабилитация для развития повседневных навыков и использования адаптивных продуктов, помогающих в повседневной жизни.
· Занятия с логопедом для восстановления навыков контроля мышц и их координации во время говорения.
· Психотерапия для изучения стратегий преодоления стресса и новых поведенческих навыков для лечения аффективных расстройств или изменений личности. В случае необходимости применяться лекарственные препараты.
Госпитализация
Показания для плановой госпитализации:
· пациенты с подострым, хроническим, рецидивирующим течением энцефалита.
Показания для экстренной госпитализации:
· острое развитие энцефалита;
· нарастание общемозговой и очаговой неврологической симптоматики у пациентов с хроническим течением заболевания (признаки отёка-набухания головного мозга, дислокации мозговых структур, нарушение сознания, серия эпилептических приступов, эпилептический статус).
Информация
Источники и литература
Информация
| IgG | – | иммуноглобулин G |
| А/Д | – | артериальная гипертония |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ПЦР | – | полимеразная цепная реакция |
| СМЖ | – | спинномозговая жидкость |
| СОЭ | – | скорость оседания эритроцитов |
| ТЭЛА | – | тромбоэмболия легочной артерии |
| ЧСС | – | число сердечных сокращений |
| ЭФ | – | энцефалит |
| ЭЭГ | – | электроэнцефалография |
| NB УД | – – | обратить внимание уровень доказательности |
Список разработчиков протокола с указанием квалификационных данных
Указание на отсутствие конфликта интересов: нет.
Список рецензентов: Дущанова Гульсим Абдурахмановна – доктор медицинских наук, профессор, заведующая кафедрой неврологии, психиатрии и психологии Южно – Казахстанской государственной фармацевтической академии.
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.