Что принимать при рвоте у взрослого
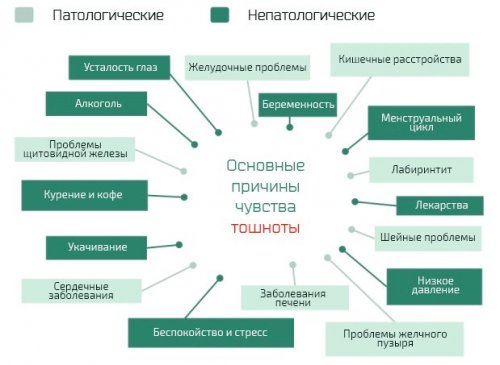
СИНДРОМ ТОШНОТЫ И РВОТЫ
Тошнота представляет собой неприятное ощущение в подложечной области. Она обычно предшествует рвоте, но часто является и самостоятельным симптомом. Нередко тошнота сопровождается вазомоторными реакциями: слабостью, головокружением, полуобморочным состоян
Тошнота представляет собой неприятное ощущение в подложечной области. Она обычно предшествует рвоте, но часто является и самостоятельным симптомом. Нередко тошнота сопровождается вазомоторными реакциями: слабостью, головокружением, полуобморочным состоянием, бледностью кожных покровов, повышенным потоотделением, слюнотечением.
Рвота — извержение желудочного или кишечного содержимого через рот и носовые ходы наружу.
Тошнота и рвота являются важнейшими защитными механизмами, предохраняющими организм человека от попадания в него различных токсичных веществ.
Патофизиология тошноты и рвоты была изучена Borison и Wang в 1953 г.
В головном мозге располагаются 2 области, ответственные за возникновение рвоты. Одна из них расположена в дорсальном отделе латеральной ретикулярной формации продолговатого мозга — рвотный центр. Электростимуляция рвотного центра приводит к возникновению рвоты. Рвотный центр не отвечает на гуморальные влияния, он только воспринимает афферентацию от периферических нейронов. Основным афферентным путем рефлекторной дуги являются чувствительные волокна блуждающего нерва.
Вторая область — хеморецепторная триггерная зона — расположена в дне четвертого желудочка мозга. Анатомически эта зона находится снаружи от гематоэнцефалического барьера. Хеморецепторная триггерная зона богата допаминовыми, опиодными и серотониновыми рецепторами (5-НР3) и содержит большое количество сосудов с разветвленной сетью капилляров, окруженной обширными периваскулярными пространствами. Активизация этой области происходит при гуморальном воздействии через кровь и через спинно-мозговую жидкость. Возбуждение хеморецепторной триггерной зоны приводит к стимуляции рвотного центра и возникновению рвоты. Более высокие отделы ствола мозга и корковые центры также влияют на рвотный рефлекс, поскольку акту рвоты способствует электрическая стимуляция коры головного мозга, гипоталамуса и таламуса. Отдельные запахи, вкусовые ощущения и зрительные образы могут возбуждать кортикобульбарные афферентные нейроны, которые в свою очередь активируют рвотный центр.
Акт рвоты является сложнорефлекторной реакцией, в которую вовлекаются как соматическая, так и вегетативная нервные системы. Эфферентным путем рвоты служат диафрагмальный и блуждающий нервы. Акт рвоты состоит из ряда последовательных и координированных между собой движений, которым предшествует глубокий вдох: надгортанник закрывается (обеспечивается изоляция дыхательной системы от пищеварительной), мягкое небо поднимается и прикрывает хоаны. Сокращение привратника и расслабление дна желудка способствуют передвижению содержимого к кардии. При плотно закрытом привратнике и широко открытой кардии, расширенном и укороченном пищеводе наступает сильное сокращение диафрагмы и мышц брюшной стенки. Создавшееся повышенное брюшное давление способствует быстрому выбрасыванию содержимого желудка. Часто рвота сопровождается антиперистальтическим движением кишок, в результате чего кишечное содержимое попадает в желудок.
В связи с близким расположением к центру рвоты ядер языкоглоточного и лицевого нервов, иннервирующих слюнные железы, обычно наблюдается гиперсаливация.
Этиология
Большое число заболеваний как ЖКТ, так и других систем сопровождается тошнотой и рвотой. Тошнота может быть как предшественницей рвоты, так и самостоятельным клиническим проявлением патологического процесса в организме.
Выделяют следующие патогенетические варианты тошноты.
Причиной рвоты могут быть:
•Аномалии ЖКТ: врожденный гипертрофический пилоростеноз, спазм двенадцатиперстной кишки (атрезия, синдром Ледда, кольцевидная ПЖ и др.), мальротационные синдромы.
•Инородное тело пищевода, желудка, кишечника.
•Острые поражения органов брюшной полости: аппендицит, острый холецистит, панкреатит, острая кишечная обструкция (спайки, опухоль, грыжа, клапаны), острый перитонит.
•Хронические заболевания: язвенная болезнь, хронические гастрит, дуоденит, гастроэзофагеальная рефлюксная болезнь, билиарная дисфункция, желчнокаменная болезнь, пищевая аллергия, синдромы мальабсорбции, заболевания толстого кишечника (болезни Гиршпрунга и Крона).
•Нарушения двигательной активности пищеварительного тракта: парез желудка (после ваготомии, диабетический, идиопатический), расстройство миоэлектрической активности желудка («дизритмия»), ахалазия, ложная кишечная обструкция, функциональная диспепсия.
Выделяют так называемые психогенные тошноту и рвоту. Они подразделяются на следующие варианты:
Невротическая рвота более характерна для старших детей. Если ребенка принуждают к еде, то привычная рвота может появиться не только в грудном, но и в дошкольном возрасте. Иногда ребенку достаточно только взглянуть на еду, чтобы появилась рвота.
Повторная ацетонемическая рвота возникает обычно у детей раннего возраста, при этом развиваются значительные нарушения водно-электролитного обмена и равновесия кислот и оснований. Ацетонемическую рвоту следует отличать от кетоацидоза, который может развиваться при сахарном диабете. Внезапно возникающая рвота, без предшествующего чувства тошноты, наблюдается при патологии центральной нервной системы (внутричерепная гипертензия, гидроцефалия, кровоизлияния, опухоли, менингиты и др.). Тяжелая неукротимая рвота бывает при отеке мозга, вызванном метаболическими нарушениями (например, синдром Рея, отравления, интоксикации). В некоторых случаях бурная рвота сама может вызвать повреждение слизистой оболочки кардиальной части желудка, сопровождающееся кровотечением (синдром Меллори-Вейса).
«Предрасполагающими факторами» возникновения тошноты и рвоты являются подростковый возраст и пол. Рвота чаще возникает у детей, особенно в подростковой возрастной группе (10–14 лет), и с возрастом частота случаев рвоты снижается. У мужчин рвота наблюдается реже, чем у женщин. Вместе с тем, отмечено, что тошнота и рвота чаще встречаются в период менструального цикла. Необходимо также обращать внимание на анамнестические данные у пациентов, страдающих синдромом «укачивания». У них, по-видимому, снижен порог чувствительности рецепторов вестибулярного аппарата и сохранилась «привычная» рефлекторная дуга рвотного рефлекса. У больных с повышенной возбудимостью, эмоциональной лабильностью тошнота и рвота возникают чаще. Замечено также, что у беспокойных пациентов, имеющих более высокий уровень катехоламинов и серотонина, развивается аэрофагия, что вызывает увеличение воздушного пузыря в желудке и приводит к раздражению рецепторного аппарата.
Имеется также связь между частотой тошноты, рвоты и ожирением. Это объясняется целым рядом факторов: в частности, повышением внутрибрюшного давления, компрессией желудка, развитием рефлюкса, эзофагита и несостоятельности пищеводного жома.
Диагностика
Тщательный сбор анамнеза позволит предварительно локализовать патологический очаг, послуживший причиной развития тошноты и рвоты. Оценивая время появления рвоты, можно отметить, что рвота натощак чаще возникает при заболеваниях с портальной гипертензией; сразу или вскоре после еды при остром гастрите и язвенной болезни (рвота также может быть обусловлена психогенными причинами); в конце дня — при нарушениях эвакуации из желудка, тогда как утренняя рвота — при поражениях ЦНС, беременности, уремии, алкогольным гастрите.
Необходимо обратить внимание на сопутствующие жалобы и симптомы. Головокружение и шум в ушах наблюдаются при болезни Меньера; облегчение боли в животе после рвоты наступает при язвенной болезни; быстрое насыщение — при парезе желудка; головная боль, купирующаяся после рвоты, часто сопровождает артериальную гипертензию; тошнота и рвота с приступами головной боли могут быть следствием мигрени.
Очень важна в диагностике причин развития тошноты и рвоты оценка характера рвотных масс. Кислый запах обнаруживается при язвенной болезни, стенозе привратника. Запах прогорклого масла — из-за повышенного образования жирных кислот при гипо- и ахлоргидрии; тухлый, гнилостный — при застое пищи в желудке; аммиачный или напоминающий запах мочи — у больных с хронической почечной недостаточностью; каловый — при желудочно-толстокишечных свищах и кишечной непроходимости.
При оценке примеси в рвотных массах надо отметить наличие слизи (гастрит), гноя (флегмона желудка), частичек пищи через 8 и более часов после принятия пищи (стеноз пилорического отдела, двенадцатиперстной кишки), желчи (дуоденогастральный рефлюкс, хроническая дуоденальная непроходимость), прожилок крови при сильных многократных рвотных движениях; обильное выделение чистой крови в случаях язвы, при синдроме Меллори-Вейса. Кровавая рвота обычно сочетается с дегтеобразным калом.
Хотя и редко, в рвотных массах можно иногда обнаружить инородные тела (пуговицы, монеты), паразитов (аскариды и др.).
Из инструментальных методов исследования используют фиброэзофагогастродуоденоскопию, рентгенографию верхних отделов ЖКТ как с контрастированием, так и без, УЗИ органов брюшной полости.
Проводят общий анализ крови с оценкой наличия лейкоцитоза, анемии, ускоренного СОЭ, эозинофилии, лимфоцитоза. Биохимический анализ крови с оценкой уровня белка, электролитов, трансаминаз, щелочной фосфатазы, лактатдегидрогеназы, креатинфосфаткиназы, мочевины, мочевой кислоты, креатинина, глюкозы. Копрологическое исследование.
Дополнительные методы исследования: измерение АД, ЭКГ, ультразвуковое исследование и КТ головного мозга.
Осложнения могут быть следующие: разрыв пищевода (синдром Бурхаве), кровавая рвота в результате надрыва слизистой оболочки (синдром Меллори-Вейса), дегидратация, дефицит питания, кариес зубов, метаболический ацидоз, гипокалиемия, аспирационная пневмония.
Лечение
В лечении рвоты на первый план выходит предотвращение развития осложнений. При неукротимой рвоте парентерально вводят препараты центрального действия.
Проводят коррекцию электролитных нарушений, принимают меры по остановке кровотечения.
Дальнейшие терапевтические мероприятия направлены на устранение причины тошноты и рвоты.
А. И. Хавкин, доктор медицинских наук, профессор
Н. С. Жихарева, Н. С. Рачкова
Центр патологии органов пищеварения Московского НИИ педиатрии и детской хирургии МЗ РФ
Пищевое отравление – спасибо, не нужно!
Каждый человек хотя бы раз жизни сталкивался с пищевым отравлением. Спутать подобное состояние практически невозможно – болит живот, мучает диарея, может возникнуть тошнота и рвота. Все это нередко сопровождается повышенной температурой и общей слабостью.
Чтобы понять, как бороться с пищевым отравлением, необходимо знать причины и последствия. Нужно понимать, в каких случаях можно справиться с проблемой самостоятельно, а когда необходимо оперативно обратиться к врачу, ведь осложнения ждать не будут.
Причины и виды пищевых отравлений
В целом можно выделить 2 основные причины пищевых отравлений:
В каждом уголке мира обитают свои возбудители инфекции и они готовы моментально атаковать желудочно-кишечный тракт человека, стоит только зазеваться.
Детский организм еще более уязвим. Для неокрепшего организма причиной отравления может стать все, что угодно, особенно в путешествии: невымытые руки, игра в песке, необычные сладости или фрукты. Случайный глоток воды из бассейна или моря также может сказаться на состоянии кишечника ребенка.
Признаки пищевого отравления и возможные осложнения
Несмотря на то, что пищевое отравление возникает из-за разных причин, его проявления на первых порах всегда однотипны, а симптомы похожи.
Организм человека – саморегулирующаяся система и потому пытается избавиться от возбудителей любым способом. Это может проявляться общим недомоганием, диареей и болью в животе 3 :
При сильном отравлении могут добавляться другие симптомы – тошнота, рвота и повышенная температура 3 :
Лечение пищевых отравлений
В первую очередь, для восстановления организма необходимо диетическое питание, которое поможет восстановить нормальную работу желудочно-кишечного тракта (ЖКТ).
При возобновлении питания после отравления необходимо соблюдать общие рекомендации 3 :
Домашняя аптечка или аптечка путешественника всегда должна включать в себя лекарственные препараты от отравления.
Самые востребованные средства 3,4 :
Пищеварительные ферменты – это особый тип соединений, предназначенных для расщепления углеводов, белков и жиров для их последующего усвоения в организме.
Как работают ферментные препараты?
Более подробно о препарате Креон ® можно узнать в специальном разделе.
При усугублении состояния или изначально тяжелом отравлении могут потребоваться помощь врача и дополнительные лекарственные препараты 4 :
читайте также
Креон ® 10000
Креон ® или другие капсулы?
Преимущества Креон ®
Креон ® или проверенная таблетка?
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Мы вечно спешим и все время опаздываем… Как справиться с тяжестью и тошнотой после еды?
«Несварение желудка» у ребёнка: что делать и как помочь детскому пищеварению?
Как помочь организму, если вы переели?
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
© 2021 ООО «Эбботт Лэбораториз», 125171 г. Москва, Ленинградское шоссе, дом 16А, строение 1, бизнес-центр «Метрополис», 6 этаж
Материал разработан при поддержке компании ООО «Эбботт Лэбораториз» в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
5 эффективных препаратов от тошноты и рвоты
Лучшие лекарства от тошноты и рвоты для взрослых.
понедельник, 13 декабря
Содержание
Тошнота и рвота – симптомы очень неприятные, бывают они по разным причинам: инфекции, интоксикация организма на фоне пищевых отравлений и т. д.). Чтобы убрать эту симптоматику, обычно назначают таблетки от тошноты и рвоты. Мы составили список самых эффективных и безопасных подобных препаратов.
Как правильно выбрать таблетки от тошноты и рвоты
Перед тем как выбрать противорвотное средство, нужно знать причину этого симптома и понимать, нуждается ли это состояние в лечении, а также учесть возможные побочные эффекты. Какие бывают препараты от рвоты и тошноты?
Существует не так много препаратов от рвоты, разрешенных детям и беременным женщинам. Любые таблетки от тошноты и рвоты должен назначать исключительно врач. Ведь в одних случаях такие средства нужны, чтобы не допустить обезвоживания, а в других – они запрещены, ведь организм с помощью рвоты избавляется от инфекции.
Причины тошноты и рвоты
Основные причины тошноты и рвоты:
Топ-5 проверенных препаратов от тошноты и рвоты
Мы составили список самых эффективных таблеток от тошноты и рвоты, которые обычно назначают врачи и которые завоевали положительные отзывы пациентов.
Пассажикс
Этот препарат имеет идеальное соотношение цены и качества. Действующее вещество – домперидон. «Пассажикс» назначают при тошноте и рвоте по разным причинам, препарат эффективен при ощущении переполнения в эпигастрии, при замедленном опорожнении желудка, при отрыжке, метеоризме, изжоге. Это средство нового поколения работает комплексно, устраняя и другие негативные симптомы. У «Пассажикса» минимум противопоказаний и побочных эффектов.
Пассажикс
Оболенское фармацевтическое предприятие, Россия
Благодаря препарату Пассажикс содержимое желудка вовремя эвакуируется, что избавляет от тяжести в желудке и вздутия живота, и предотвращается его заброс в пищевод — предупреждаются отрыжка и изжога.
Что нужно предпринять при пищевом отравлении
Пищевое отравление – это патологическое состояние, возникающее в результате употребления некачественных, испорченных продуктов, обсемененных патогенными микроорганизмами и продуктами их жизнедеятельности. Заболевание не заразно, а значит не передается от одного человека к другому.
Чаще всего отравление вызывают бактерии группы кишечной палочки, клостридий, стафилококков и сальмонелл.
Причины
Чаще всего причинами появления пищевого отравления являются:
Грязные продукты или пища, обработанная зараженной водой.
Несоблюдение личной гигиены.
Неправильное хранение продуктов или недостаточная термическая обработка.
Употребление ядовитых растений (белена, волчьи ягоды) или грибов (поганки, мухоморы).
Основные симптомы отравления
При поступлении в организм отравленной пищи, токсины попадают в кишечник, а оттуда через слизистую оболочку проникают в системный кровоток, вызывая клинические проявления. При пищевом отравлении отмечаются следующие симптомы:
Диспепсический синдром (тошнота, рвота, диарея).
Слабость, недомогание, снижение работоспособности.
Бледность кожных покровов.
Учащение пульса и дыхательных движений.
Снижение артериального давления.
Болевые ощущения в области живота.
Повышенная температура тела.
В тяжелых случаях возможно развитие зрительных нарушений, появление галлюцинаций и нарушения сознания (ступор, сопор, коматозное состояние). Если в такой ситуации не оказать больному экстренную помощь, возможен летальный исход.
Особенности пищевого отравления в детском возрасте
Симптомы отравления у детей такие же, как и у взрослых людей. Однако следует учитывать то, что у малышей быстрее развивается обезвоживание организма при диарее и рвоте, а значит риск фатальных последствий больше.
Пациенты до 3 лет лечатся исключительно в стационаре под строгим надзором педиатра, гастроэнтеролога и инфекциониста.
Первая помощь при отравлении
Оказание экстренной помощи при пищевом отравлении – крайне важное мероприятие. Таким образом вы быстрее справитесь с заболеванием и избежите осложнений.
Очищение желудка. Для этого необходимо выпить теплый, слабый раствор соды или марганцовки в объеме 500 мл, а после этого вызвать рвоту. Процедуру следует повторять до чистых промывных вод.
Прием сорбентов (активированный уголь, Фильтрум) и обволакивающих препаратов (Альмагель).
Обильное питье (чистая вода, теплый чай, фруктовые отвары).
Покой. Больному необходимо придать удобное положение в постели и обеспечить максимальный комфорт.
В течение первых суток болезни следует воздержаться от приема пищи. Разрешено только питье. Начиная со второго дня можно начинать кормление пациента овощными супами и некрепкими бульонами. При стихании симптомов рацион следует расширять, исключая из меню жирные, копченые и соленые блюда. Также противопоказаны газированные напитки и кофе.
Нужно ли обращаться к доктору
При возникновении любого заболевания, в том числе и любого отравления, рекомендуется вызвать врача, а не заниматься самолечением. Обращение к специалисту строго обязательно в следующих случаях:
Лихорадка более 3 дней.
Стул с примесью крови.
Диарея более 10 суток.
Период беременности и лактации.
Лечение
Лечение пищевого отравления должно быть комплексным. Для этого необходимо соблюдать строгую диету и принимать необходимые лекарственные средства. Также можно обратиться к народным методам.
Активированные уголь (снимает симптомы интоксикации, избавляет от тошноты).
Энтеросгель (адсорбирует токсичные вещества и способствует их выведению из организма).
Регидрог (препарат для приготовления водно-солевого раствора, необходимого для борьбы с обезвоживанием).
Линекс (нормализует работу микрофлоры кишечника).
В тяжелых случаях возможен прием антибактериальных препаратов, однако они должны быть назначены специалистом.
Народные средства также с успехом используются для лечения пищевых отравлений. Чаще всего применяют отвар укропа с медом, полыни, корней алтея, тысячелистника, настойку корицы и имбирный чай.
Диета предполагает голодание в первый день заболевания. Затем следует постепенно вводить в рацион овсяную кашу на воде, отварные, протертые овощи, некрепкие рыбные и мясные бульоны, сухари, нежирное мясо. Из напитков разрешены компоты из сухофруктов, травяные чаи, кисели, морсы, кипяченая вода.
Профилактика
Любое заболевание гораздо проще предотвратить, чем его лечить и избавлять от последствий. Поэтому, чтобы уберечь себя и близких от отравления, придерживайтесь следующих рекомендаций.
Правило №1. Тщательное мытье рук, посуды и продуктов питания перед приготовлением и приемом пищи
Правило №2. Поддержание чистоты на кухне.
Правило №3. Соблюдение правил товарного соседства продуктов в холодильнике.
Правило №4. Тщательная термическая обработка мяса и рыбы.
Правило №5. Проверка сроков годности при покупке продуктов и перед их употреблением.
Правило №6. Избегание «уличной еды», ведь вы не знаете в каких условиях она приготовлена и были ли соблюдены санитарные нормы.
Эти советы соблюдать просто и большинство людей делает это не задумываясь. Берегите свое здоровье и следите за тем, что вы едите!
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Ротавирус: симптомы, лечение ротавирусной инфекции
Ротавирусная инфекция относится к острым заболеваниям, сопровождающихся поражением органов ЖКТ. Вызывается оно ротавирусами, источником которых является инфицированный человек. Часто зараженный даже не знает, что болен ротавирусом, так как у него заболевание протекает без характерных симптомов. А заразным он остается в течение недели с момента появления первых признаков.
Способы заражения и группы риска
Ротавирусной инфекции подвержен практически каждый ребенок в возрасте до 5 лет. У взрослых поражение органов ЖКТ происходит в 2–5% случаев заболеваний ротавирусной инфекцией. Особенно беззащитны перед ней пожилые. Инфицирование происходит через систему пищеварения.
Механизм работает сразу по нескольким путям:
Установлено, что чаще всего люди заболевают ротавирусом в период ослабления защитных сил организма. Это случается зимой, весной, осенью или если человек страдает другими заболеваниями, ослабляющими его иммунитет. После выздоровления переболевший может снова заразиться, но болезнь в таком случае протекает легче.
Симптоматика
Ротавирус называют кишечным гриппом, так как он способен проникнуть в слизистую ЖКТ. Чаще всего страдает слизистая оболочка тонкой кишки. Проникая в ЖКТ, инфекция поражает его, вызывая энтерит. Появляются клинические симптомы.
Инкубационный период ротавирусной инфекции продолжается от 12 часов до 5 суток. В первые сутки заболевания появляется кратковременная заложенность носа, кашель, насморк. Поднимается температура, которую дополняют интоксикационные признаки (слабость, упадок сил, потеря аппетита, тошнота, рвота, водянистый понос).
Рвота бывает многократной и может продолжаться до 2 суток. Понос также носит затяжной характер и продолжается до 8 суток, с частотой дефекации 3-20 раз. Кал приобретает желтоватый оттенок, без каких-либо примесей. Все это значительно ослабляет организм, обезвоживая его. Ротавирус вызывает схваткообразные боли, возникающие в верхних отделах живота. Дополнительно отмечается метеоризм, вздутие живота.
У ротавирусной инфекции врачи выделяют 3 основные клинические степени тяжести. Они отличаются количеством и частотой приступов диареи, рвоты, обезвоживания:
Также ротавирусная инфекция может быть типичной и атипичной, они различаются по проявлению клинических признаков. При типичной форме инфекцию можно распознать по «симптоматической триаде», которая включает диарею, повышение температуры и рвоту.
А вот атипичная форма отличается двумя типами протекания. При бессимптомном течении клинические признаки отсутствуют. И только в кале обнаруживают возбудителя болезни. Его выделение с фекальными массами продолжается 4–60 суток.
При стертом течении повышение температуры и лихорадочное состояние часто не возникает, присутствуют только рвота или только диарея. При этом они проявляются нечасто, примерно 1–2 дня, поэтому такие проявления можно вполне списать на отравление или несварение.
Стертость симптоматики очень опасна. Если не обращать на клинические проявления, разовьются осложнения, такие как судороги, бронхопневмония, миокардит, асептический менингит, синдром обезвоживания, острую почечную недостаточность, энцефалит, гепатит.
Синдром обезвоживания является крайне опасным для пациента. Это означает, что он теряет много воды и электролитов. Их своевременное восполнение крайне важно для сохранения жизни пациента. При этом важно учитывать тип потерянной жидкости и ее объем. У детей часто потеря жидкости происходит из внеклеточного пространства, но встречается и внутриклеточная.
В начале заболевание проявляется остро. Частые позывы к дефекации, стул жидкий, с пеной, зеленоватого цвета. Боли в животе ноющие, схваткообразные, больше локализуются в правой половине живота или вокруг пупочной зоны.
Диагностика и лечение
Диагностика ротавирусной инфекции включает определение вируса в анализе кала, клинический анализ крови на выявление антител к вирусу, исключение паразитарной и бактериальной инфекции.
Лечение часто симптоматическое. Оно включает:
Повышенную температуру не стоит сбивать, если человек ее переносит хорошо.
Обычно заболевание длится 5–10 суток, после чего наступает выздоровление. Но всегда имеется риск повторного заражения. У переболевших образуются антитела класса иммуноглобулинов. Они сохраняются примерно 1–2 года, затем постепенно пропадают. Но так как имеется несколько видов ротавируса, то вероятность заразиться им вновь даже на протяжении года после выздоровления составляет примерно 30%, так как антитела защищают организм лишь частично. После повторно заражения и выздоровления иммунитет формируется более устойчивый (в 2 раза).
Чтобы не случилось рецидива важно соблюдать элементарные правила гигиены (мыть руки до еды, после улицы и контактов с грязными поверхностями, промывать тщательно фрукты и овощи, кипятить воду перед питьем).