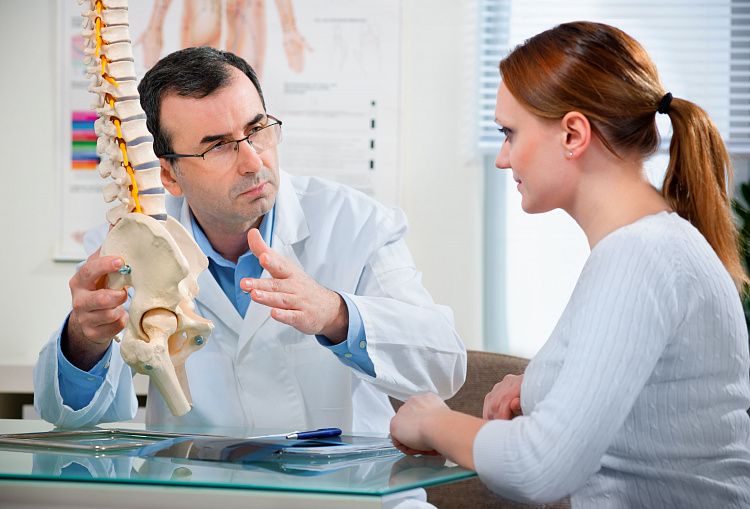
Чем лечить аксиальный спондилоартрит
Аксиальный спондилоартрит
Если сравнить частоту ревматических заболеваний у мужчин и женщин, то гендерное неравенство станет очевидно: женщин большинство. Но есть одно заболевание, которое значительно чаще встречается у мужчин. А при развитии у женщин оно будет протекать значительно легче.
С чем же так «повезло» мужчинам?
Прежде чем пойти дальше скажем пару слов об этих самых спондилоартритах, так как здесь есть заблуждения!
Самое главное, спондилоартрит НЕ РАВНО болезни Бехтерева!
Спондилоартриты – это группа воспалительных заболеваний, для которых характерно поражение позвоночника и/или суставов. Они объединены по механизмам их развития и похожим клиническим проявлениям. Делится эта группы на две подгруппы – аксиальный и периферический спондилоартрит. Разница в том, что при первом поражается только крестцово-подвздошные суставы и/или позвоночник, а при втором – может поражать также суставы верхних и нижних конечностей.
Кроме того, подгруппа аксиального спондилоартрита делится на анкилозирующий спондилит (это и есть болезнь Бехтерева) и не рентгенологический аксиальный спондилоартрит. Разница между ними – наличие /отсутствие поражения крестцово-подвздошных суставов на рентгенографии. Рентгенологические изменения происходят очень медленно, иногда для появления признаков «сращения» должно пройти 7-8 лет, поэтому до сих пор идут горячие споры о том, являются ли эти две формы стадиями одного процесса, или разными заболеваниями из одной группы.
Для лучшего понимания ниже будем говорить о группе аксиального спондилоартрита (АС).
Причины заболевания
Точная причина заболевания неизвестна. Спондилоартриты в отличие от ревматоидного артрита, относятся в большей степени не к аутоиммунным, а к гипервоспалительным заболеваниям. Они редко вызывают системные воспалительные реакции, а поражают определённые органы и ткани – суставы, кожу, кишечник, глаза.
Однако, когда заболевание уже проявило себя, не ищите эти таинственные микробы – скорее всего организм уже давно избавился от них, а воспаление будет продолжаться.
Мужчины страдают чаще, дебют приходится на возраст младше 45 лет. Возможно развитие АС в детском возрасте с переходом во взрослое состояние, который обычно протекает достаточно тяжело.
Симптомы
Боль может быть неявной, по типу дискомфорта или ощущения тяжести, часто сопровождается утренней скованностью (тугоподвижностью), может отдавать в ягодицы, но очень часто боль вынуждает просыпаться пациента в 4-5 часов утра.
Симптомы обычно прогрессируют очень медленно (годами и даже – десятилетиями), и пациенты часто наблюдаются с диагнозом «остеохондроз». Насторожить врача или пациента должен непреходящий характер болей, молодой возраст (до 45 лет) и отсутствие улучшения после отдыха.
Вместе с кальцифицикацией связок позвоночника это создает на рентгенограмме характерную картину «бамбуковой палки», а при внешнем осмотре врач наблюдает «позу просителя»: позвоночные изгибы сглажены, голова пациента наклонена вперёд, боковые движения в позвоночнике возможны только при повороте всего туловища. Такого пациента врачу-ревматологу видно «издалека», но, к сожалению, в этой стадии возможности терапии крайне ограничены. Поэтому современные диагностические критерии направлены на возможно более раннюю диагностику АС.
«Классическим» инструментальным исследованием является рентгенография таза, на которой выявляется двусторонний сакроилиит – воспаление крестцово-подвздошных суставов. Но симптомы на рентгенографии появляются не ранее, чем через 4-5 лет, поэтому для ранней диагностики, как залоге эффективного лечения, применяется метод МРТ. В случае, если сакроилииит выявляется на МРТ, а на рентгенографии его нет, он называется нерентгенологический. Основной признак сакроилиита – отек костного мозга в зоне, прилежащей к крестцово-подвздошным суставам.
Другие традиционные воспалительные изменения – повышение СОЭ и С-реактивного белка можно наблюдать только у 30% пациентов с АС, поэтому нормальные показатели этих анализов не исключают и не подтверждают наличие заболевания.
Еще одним проявлением со стороны опорно-двигательного аппарата может быть дактилит (в переводе-«воспаление пальца»), хотя воспаляются только сухожилия, но не суставы. При этом палец приобретает вид сосиски. Непосредственно воспаление суставов – артриты: чаще асимметричные с большим вовлечением нижних конечностей, также являются тем симптомом, который сориентирует врача на поиск HLA B-27. Кстати, если «мозаика» у конкретного пациента сложится так, что будут воспалены только периферические суставы без вовлечения позвоночника, то заболевание приобретет название «периферический спондилоартрит».
Иногда проявлением заболевания становится передний увеит – воспаление передней камеры глаза. Симптомы: выраженная боль и покраснение глаза, слезотечение, нарушение зрения (помутнение), светобоязнь. Сочетанием с АС может быть поражение кишечника, сопровождающееся болями в животе, послабленным или жидким стулом, в котором могут быть примеси слизи или крови. При колоноскопии может быть диагностирована болезнь Крона или язвенный колит. Еще одним органом-мишенью для HLA B-27 может стать кожа, поэтому врач непременно спросит про наличие псориаза.
Таким образом, сочетание жалоб и анамнеза пациента, проведение специфических тестов, анализ инструментальных и лабораторных данных позволяет врачу поставить диагноз АС и начать терапию.
Лечение
Пациенту необходимо получить от врача максимум информации и строго следовать клиническим рекомендациям. Несмотря на то, что список групп препаратов, влияющих на течение заболевания невелик, вполне возможно избежать анкилоза позвоночника и развития внесуставных осложнений со стороны других органов и систем. Очень важная роль отводится ежедневной гимнастике, которая показана абсолютно всем вне зависимости от активности заболевания и развития анкилоза. Её цель – замедление прогрессирование, профилактика и лечение деформаций, улучшение общего самочувствия. Основные упражнения – растяжение позвоночника и укрепление околопозвоночных мышц.
Если оценивать арсенал препаратов, доказанных в отношении АС (Внимание! Сейчас мы говорим только про позвоночник), то существует два основных класса лекарств.
В первую очередь, это нестероидные противовоспалительные препараты (НПВП). Они должны быть назначены пациенту сразу после установления диагноза, независимо от стадии заболевания, должны приниматься длительно и без перерывов, и способны не просто уменьшать боль, но и замедлять прогрессирование АС.
Иначе говоря, срастание позвонков между собой происходит в четыре раза медленнее по сравнению с теми пациентами, кто использовал НПВП только «по требованию». Подбор НПВП осуществляется лечащим врачом с учётом многих факторов, в том числе сопутствующих заболеваний пациента, особенностей назначения препарата и его возможных побочных эффектов.
Генно-инженерная терапия – это блокаторы ФНО-α (инфликсимаб, голимумаб, адалимумаб, цертолизумаба пэгол, этанерцепт) и антитела к интерлейкину-17 (секукинумаб, нетакимаб). Эффективны на любой стадии развития АС (но на ранней больше, чем на поздней) и для снижения активности, и для профилактики деформаций. Как правило, назначаются в том случае, если эффект от НПВП недостаточный. С учетом наличия нескольких препаратов из группы генно-инженерной терапии у врача появляются возможности «переключать» пациента на другой лекарственный препарат в случае неэффективности первого.
В том случае, если возникают внесуставные поражения глаз, кишечника или кожи, то арсенал врача в плане эффективной терапии расширяется еще больше.
Тяжелые осложнения возникают либо при позднем обращении пациента, либо при игнорировании им рекомендованного лечения.
В наше время терапия позволяет избежать быстрого и выраженного прогрессирования анкилозирующего спондилита и сделать классическую «позу просителя» достоянием истории
Как бороться со спондилитом?
Виды спондилита
Туберкулезный спондилит
Туберкулезный спондилит(болезнь Потта) чаще всего поражает грудной отдел у детей и подростков, поскольку их опорно-двигательный аппарат еще развивается. Бактерии (палочка Коха) проникают в тело позвонка и, выделяя токсины, провоцируют в нем очаговый некротический процесс. Со временем туберкулезный спондилит переходит на соседние позвонки, приводит к образованию отеков и абсцессов. Пациенты жалуются на повышенную утомляемость, бессонницу, боли в спине.
Асептический спондилит
В первую очередь асептический спондилит поражает грудной отдел, в редких случаях – заявляет себя как спондилит поясничного отдела. Наиболее подвержены ему молодые мужчины в возрасте до 40-45 лет.
Анкилозирующий спондилит
Анкилозирующий спондилит также известен как болезнь Бехтерева. При этом заболевании иммунные клетки организма начинают атаковать его собственную костную и хрящевую ткань, разрушая структуру сустава и окружающие его связки. Организм пытается компенсировать потерю тканей, замещая их костными разрастаниями (остеофитами). В конечном итоге это приводит к окостенению и полной неподвижности пораженного сустава.
Помимо утраты нормальных двигательных способностей пациентов с анкилозирующим спондилитом беспокоят мучительные боли, которые не отступают даже ночью. При сращении позвонков в грудном отделе наблюдается затрудненность дыхания, которая может вызывать застойные явления в легких. Симптомы заболевания усиливаются после физической активности или длительного отдыха.
90% больных анкилозирующим спондилитом составляют мужчины. Болезнь дебютирует в возрасте от 15 до 40 лет, при этом раннее начало часто предшествует неблагоприятному ее течению. Среди пациентов с болезнью Бехтерева наиболее распространен спондилит поясничного отдела.
Причины спондилита
Вызвать его может как хроническая инфекция, циркулирующая в организме (например, стрептококк, золотистый стафилококк, актиномикоз), так и острое инфекционное заболевание (например, тиф, гонорея и даже ангина или пиодермия). Спровоцировать развитие спондилита на фоне основной инфекции могут следующие факторы:
Симптомы спондилита
Появление симптомов спондилита начинается и усиливается по мере снижения плотности костной ткани в позвоночнике. Поэтому на начальной стадии (при поражении всего одного позвонка) клиническая картина болезни может быть размытой. К числу первых признаков заболевания относятся:
Позже, в зависимости от локализации и вида спондилита, подключаются другие тревожные симптомы:
Лечение спондилита
Начинать лечение спондилита необходимо уже при появлении первых, еще неярко выраженных, болевых ощущений в области грудины, шеи или крестца. Лечебная стратегия при этом подбирается с учетом характера течения болезни, возраста пациента, наличия неврологических проблем, связанных со сдавлением спинномозговых корешков.
При грамотном и своевременном лечении удается избежать сокращения продолжительности жизни у пациентов со спондилитом.
ЛФК при спондилите
Лечебная гимнастика при спондилите позвоночника выполняется только в состоянии ремиссии, при отсутствии малейших симптомов воспаления. При регулярном выполнении упражнений ЛФК помогает устранить скованность и спазмы в спине, повысить общую выносливость мышц и связок, которые формируют поддерживающий корсет для позвоночника. Также лечебная гимнастика помогает разблокировать сдавленные нервные корешки, улучшить кровообращение в тканях позвоночника. Комплекс упражнений ЛФК при спондилите составляется индивидуально, после полного обследования пациента. Дело в том, что даже незначительные травмы при этом заболевании способны вызвать компрессионный перелом позвоночника.
Диета при спондилите
Пациентам со спондилитом позвоночника рекомендуется избегать продуктов, богатых крахмалом и другими простыми углеводами, таких как:
Колбасные изделия и рафинированные жиры (майонез, маргарин) также крайне нежелательны.
Для борьбы с анемией и воспалением больным показаны продукты с высоким содержанием:
Для снятия интоксикации и нормального обмена веществ следует выпивать не менее 2 литров воды в день.
Физиотерапия
Физиотерапия играет вспомогательную роль в лечении спондилита. В первую очередь она направлена на снятие воспалительного процесса и холодных отеков в области позвоночника, заживление некротических очагов и свищей.
Лекарственный фоно- или электрофорез с глюкокортикостероидами, а также магнитотерапия применяются в период обострения спондилита. Остальные методики приоритетны в период ремиссии.
Препараты при спондилите
При сильном воспалении и обширном некрозе тканей позвоночника назначают глюкокортикоидные стероиды. Эта группа препаратов также предназначена для краткосрочного симптоматического применения, поскольку длительный их прием может лишь усугубить спондилит.
При инфекционной интоксикации организма показано капельное внутривенное введение растворов для вывода токсинов. Для защиты здоровых тканей и улучшения обменных процессов применяются витамины группы В, корректоры микроциркуляции крови, вазопротекторы.
Лечение болезни Бехтерева
Генно-инженерная терапия
Анкилозирующий спондилоартрит (АС, болезнь Бехтерева) – это хроническая системная болезнь суставов. В большинстве случаев она затрагивает позвоночник, крестцово-подвздошный сустав и мягкие ткани спины.
Ее характеризуют негативные изменения в подвижности суставов – их движение становится затрудненным, кости постепенно сращиваются друг с другом (образуются анкилозы), понемногу окостеневают связки. Худшим результатом болезни Бехтерева становится полное окостенение позвоночника.
Примечательно, что в то время как при других видах артритов костные ткани часто разрушаются, то тут это происходит редко. Однако ограниченная их подвижность приводит к не меньшим проблемам.
Причины развития анкилозирующего спондилоартрита

По современным предположениям ее источником, как и при ревматоидном артрите, становятся нарушения в работе иммунитета. По невыясненным причинам защитные клетки реагируют на клетки суставов позвоночника, крестцово-подвздошных сочленений и иных сопряженных тканей, как на болезнетворные и «нападают» на них. В результате оные разрушаются, что приводит к возникновению деформаций скелета и невозможности его нормального движения.
Главная проблема складывающейся ситуации в том, что иммунная система не может понять, что совершила ошибку. По сути, бороться ей не с чем, нет «врага», которого она может победить и прекратить «нападение» на суставы. Потому она уходит в бесконечный цикл, все время производя ФНО-α и стимулируя воспаление, и болезнь Бехтерева становится хронической.
Начинать лечить АС необходимо как можно скорее, так как на этой стадии, пока еще суставы, хрящи и кости затронуты только воспалением, ее еще можно вылечить. Однако если она зашла так далеко, что появился фиброз, а потом и анкилоз, то в таком случае эффект является постоянным и можно лишь добиться купирования симптомов и удерживать ее на текущем уровне.
Симптомы и осложнения болезни Бехтерева
Развивается АС чрезвычайно медленно – на протяжении лет. Первый симптом анкилозирующего спондилоартрита – боль в пояснице, так как воспаление начинается с крестцово-подвздошных суставов. Первоначально незначительная, она постепенно становится хуже и переходит на другие участки спины. На ее фоне развивается следующая клиническая картина:
Вторым симптомом болезни Бехтерева можно назвать уменьшение в подвижности позвоночника. Чаще всего эта проблема возникает в пояснице и лишь в последнюю очередь затрагивает шею. Поэтому заметить ее больному самостоятельно бывает трудно, особенно в тех случаях, когда заболевание протекает с минимальным болевым синдромом. Если подвижность шеи становится ограниченной уже в первые годы болезни, то можно говорить о ее особо неблагоприятном развитии.
У части пациентов болезненность и скованность появляются в тазобедренных, плечевых и височно-нижнечелюстных суставах. Также болезнь может проявлять себя в виде болей в грудине и суставах ног и рук, опухании суставов конечностей. Эти симптомы могут носить как временный характер, так и иметь тяжелую непроходящую форму.
Также у АС есть ряд внесуставных симптомов и осложнений, затрагивающих различные системы организма:
Чаще всего болезнь Бехтерева помимо суставов сказывается на глазах, причем в большинстве случаев повреждая только один глаз. Он может начать плохо видеть, болеть, покраснеть, слезиться, стать слишком чувствительным к свету. Развивается иридоциклит в форме ирита или увеита. В таком случае необходимо обратиться к офтальмологу, чтобы избежать проблем со зрением, таких как катаракта, глаукома или даже полная его потеря. Как правило, лечение назначается в форме местных кортикостероидов и средств, расширяющих зрачок.
Это могут быть поражение аортального клапана сердца, нарушения сердечной проводимости.
Наряду с позвоночником, подвижность теряют и суставы между ребрами и позвонками. Это приводит к затруднениям в дыхании и может стать причиной развития хронических заболеваний дыхательных путей.
Очень опасным осложнением болезни Бехтерева является амилоидоз почек, на фоне которого появляется почечная недостаточность.
Диагностика болезни Бехтерева
При анкилозирующем спондилоартрите очень важна всесторонняя диагностика. При этом врач часто опирается не столько на выявление структурных изменений в строении скелета, как на общую клиническую картину и собственный опыт и интуицию. Благо в нашей клинике работают исключительно высокопрофессиональные специалисты со многими годами работы за спиной.

Одним из самых информативных методов диагностики болезни Бехтерева является магнитнорезонансная или рентгеновская компьютерная томография. Она является более чувствительной, чем рентген, и первой позволяет обнаружит изменения в суставах.
Рентгеновский снимок крестцово-подвздошных суставов позволяет выявить заболевание еще на первичных стадиях, так как воспаление обязательно отражается на состоянии тканей хрящей и костей, даже когда оно протекает бессимптомно. Это очень актуально, так как, если начать лечение еще при отсутствии сращений позвонков, то у него будет благоприятный прогноз на дальнейшее.
Однако так как эта болезнь имеет медленное течение, то не всегда можно соотнести обнаруженные изменения именно с анкилозирующим спондилоартритом. Тогда снимок делают через 1-2 года повторно и, сравнивая его с предыдущим, уже тогда точно ставят диагноз. Также рентгенограммы позволяют устранить подозрения на иные возможные причины болей в позвоночнике.
Иногда организм человека предрасположен к развитию болезни Бехтерева. Для проверки этого проводится исследование – является ли пациент носителем антигена тканевой совместимости HLAВ27.
Большую роль в обнаружении воспаления и его стадии играют анализы крови на СОЭ и С-реактивный белок (СРБ). Хотя полностью на них полагаться нельзя, так как даже показания в пределах нормы не гарантируют отсутствие воспалительного процесса.
Считается, что такие инфекции, как хламидиоз и йерсиниоз, играют роль в тяжести АС и способствуют обострениям болезни. Однако полностью механизм их воздействия на нее пока не изучен.
Также наши врачи могут назначать дополнительные исследования, чтобы определить наличие внесуставных осложнений и заболеваний, которые вызывают или сопутствуют анкилозирующему спондилоартриту.
Анкилозирующий спондилоартрит безусловно опасен и может иметь тяжелые последствия. Однако, обратившись в нашу клинику для своевременных диагностики и лечения болезни Бехтерова, вы гарантируете, что она будет доставлять вам минимум проблем. Наши специалисты знают все особенности протекания этого заболевания у мужчин и женщин и смогут составить оптимальную программу поддерживающей терапии, которая будет сохранять ее под контролем, даже после того, как вы покинете наши стены.
Пусть ваш позвоночник остается подвижным на долгие годы – мы вам в этом поможем!
Лечение болезни Бехтерева
Методы лечения болезни Бехтерева в нашей клинике складываются из медикаментозных и немедикаментозных. Только такой подход может дать эффективный и долговременный результат.
Медикаментозные методы лечения АС
При лечении анкилозирующего спондилоартрита пациенту назначается широкий спектр лекарственных препаратов. Они служат нескольким целям:
В этих целях в нашей клинике применяется широкий спектр медикаментов. Среди наиболее эффективных:
Их главная задача – купирование воспалительного процесса и болевых ощущений. Они помогают пациенту сохранить правильное положение позвоночника, хотя не влияют на непосредственные причины заболевания.
Принимать НПВП необходимо непрерывно, часто на протяжении всей жизни больного. В таком случае они способны существенно замедлить развитие АС. Также они могут назначаться для снятия болезненных ощущений, когда их принимают лишь при боли. В этом случае они практически не влияют на течение самой болезни.
При их использовании обязательно учитывается – если ли у пациента проблемы со стороны сердечно-сосудистой системы и желудочно-кишечного тракта. При первых ему подойдут неселективные НПВП (индометаин, диклофенак), при вторых, наоборот – селективные (нимесулид, мелоксикам, эторикоксиб). В редких случаях могут возникать побочные эффекты, в частности, опять же таки, в отношении желудочно-кишечного тракта, поэтому сопровождать прием НПВП могут «гастропротекторы» (ранитидин, омепразол и т.п.).
Доза нестероидных противовоспалительных препаратов назначается индивидуально, однако не более максимальной суточной. Время приема лекарства – во время или сразу после еды.
Если пациенту по каким-либо причинам нельзя назначить НПВП, то для купирования боли может быть использован краткосрочный курс анальгетиков, например, трамадола или парацетамола.
Быстрый эффект при периферическом АС (за исключением тазобедренного) дают кортикостероиды. Назначая такие лекарства, как кеналог, дипроспан и метилпреднизолон, можно достигнуть сразу двух целей – купировать периферический артрит и значительно снизить воспаление.
При острой фазе болезни может использоваться преднизолон в форме «пульс-терапии» — внутривенно вводиться в большой дозе (500 мг) на протяжении 2-3 дней.
Иногда НПВП не оказывают необходимого воздействия на периферическое воспаление и сопровождающую его болезненность и скованность. В данном случае врачом могут назначаться базисные противовоспалительные препараты, хотя лечение ими нуждается в непрерывном контроле за состоянием пациента с помощью анализов крови и мочи и постоянного наблюдения ревматолога.
Чаще всего назначают сульфасалазин. Он действует не быстро, но в перспективе, после приема на протяжении 4-6 месяцев, очень эффективен. Также могут использоваться и другие препараты, такие как арава и метотрексат.
Один из новейших методов лечения болезни Бехтерева, основанных на прерывании воспалительного цикла за счет нейтрализации его медиаторов узконаправленным препаратом – применение антитела к ФНО-α.
На основе последних биотехнологических исследований были разработаны биологические средства, получившие название «блокаторы ФНО–α». Распознаваемые организмом как естественные белковые вещества, они показывают значительно более высокую эффективность лечения, чем иные препараты. При этом они имеют минимум побочных эффектов и на данный момент являются единственными генно-инженерными средствами, положительное действие которых при анкилозирующем спондилоартрите научно доказано.
В первую очередь рекомендованы блокаторы ФНО–α больным с тяжелым прогнозом (быстрым прогрессом заболевания, развитием осложнений) и тем, на кого стандартные методы лечения, такие как НПВП и сульфасалазин, не оказали должного влияния.
При лечении болезни Бехтерева у женщин в период беременности от блокаторов ФНО–α лучше отказаться. Хотя на данный момент ни одно исследование не показало риска для развития младенца, но все же этот вопрос еще недостаточно изучен. У мужчин также не обнаружено негативного влияния препаратов на сперматозоиды. Пока что и женщинам и мужчинам рекомендуется использовать презервативы и иные методы контрацепции на время приема ингибиторов.
Сейчас в России представлен довольно широкий спектр препаратов, основанных на антителах к ФНО-α. Это:
Самым распространенным и востребованным среди них можно назвать инфликсимаб (Ремикейд), который применяется в лечении болезни Бехтерева в российских клиниках уже на протяжении 10 лет. Также он эффективен при псориатическом и ревматоидном артритах и болезни Крона (хроническом воспалении кишечника).
Действует он очень быстро и результаты часто становятся заметны уже после первой инъекции буквально на следующий день – пациенту становится намного легче двигаться, возвращается подвижность позвоночника и суставов, сниженная из-за воспаления. Вводится инфликсимаб (Ремикейд) внутривенно по 5мг на кг с разрывом 2 и 4 недели, потом – 1 раз в 6-12 недель (в зависимости от протекания болезни).
Для того чтобы достигнуть его максимального действия достаточно всего трех доз. Если скованность сохраняется и тогда, то значит произошли уже необратимые изменения. Впоследствии применение инфликсимаба (Ремикейда) направлено на поддержку полученного результата. Чтобы улучшить его можно использовать лечебную физкультуру совместно с ингибитором ФНО–α – такой подход помогает больному во многом вернуть подвижность телу даже на тяжелых стадиях анкилозирующего спондилоартрита.
В редких случаях, когда один блокатор ФНО–α перестал быть эффективным, назначается другой, который может дать необходимый результат.
Немедикаментозные методы лечения болезни Бехтерева
Главным помощником медикаментозной терапии в лечении больных АС является лечебная физкультура (ЛФК).
Физические упражнения, особенно когда они проходят регулярно и пациент посещает групповые занятия, где занимается с квалифицированным инструктором по специально разработанной программе, помогают:
Оптимально заниматься ЛФК каждое утро, вне зависимости от текущего состояния. Даже при значительных деформациях и окостенении позвоночника она оказывает положительный эффект хотя бы за счет своего влияния на легкие. Как уже говорилось, проблемы с сочленениями, связывающими ребра и позвонки, затрудняют дыхание. Упражнения позволяют вернуть его в норму и предотвратить развитие легочных инфекций. Для этого можно, например, регулярно совершать длительные прогулки и 3-4 раза за день надувать воздушный шарик.
Среди дополнительных немедикаментозных методов лечения болезни Бехтерева можно назвать:
Они не могут заменить медикаменты и ЛФК, но помогают сформировать правильную осанку, улучшить общее самочувствие и снизить необходимость в приеме препаратов.
Также большую роль имеет просвещение больных в специальных «школах», что позволяет им быть информированными и вовремя реагировать на развитие заболевания.
Медикаментозная терапия Анкилозирующего спондилоартрита (АС) «Болезни Бехтерева»
Основными целями лекарственной терапии являются: уменьшение (купирование) воспаления, улучшение самочувствия, увеличение функциональных возможностей и замедление (предотвращение) структурных повреждений.
К лекарственным средствам, которые активно используются и рекомендуются при АС относятся:
Нестероидные противовоспалительные препараты (НПВП) не излечивают заболевания, но позволяют уменьшить воспаление, боль и сохранять правильную осанку.
Непрерывный прием НПВП значительно замедляет прогрессирование болезни, в то время как прием «по требованию», т.е. при болях, на прогрессирование практически не влияет
Дозу указанных препаратов можно менять в зависимости от самочувствия, но она не должна превышать максимальную суточную. Принимать лекарства нужно строго во время или после еды.
Обычно НПВП хорошо переносятся больными АС и могут применяться длительно, часто всю жизнь. Если они вызывают нежелательные явления (чаще всего со стороны желудочнокишечного тракта: гастриты, язвенную болезнь), то необходимо применять препараты – так называемые «гастропротекторы», к которым относится омепразол, ранитидин и другие.
При назначении НПВП необходимо учитывать кардиоваскулярный риск ( в этом случае назначаются неселективный НПВС – диклофенак, индометаин), наличие желудочно-кишечных заболеваний (в этом случае предпочтение отдается селективным НПВС – мелоксикам, нимесулид, эторикоксиб)
Анальгетики, такие как парацетамол и трамадол, могут быть использованы в качестве дополнительного краткосрочного лечения, особенно в тех случаях, когда терапия боли при помощи НПВП неэффективна, противопоказана, и/или плохо переносится.
Базисные противовоспалительные препараты
У больных с периферическим артритом при недостаточной эффективности НПВП, применяется сульфасалазин. Он не влияет быстро на выраженность боли и скованности, но при длительном применении (4-6 месяцев) может существенно повлиять на течение АС (снизить воспалительную активность). Терапия этим препаратом требует постоянного наблюдения врача-ревматолога и контроля за анализами крови и мочи. Другие препараты (метотрексат, арава) у больных АС применяются реже.
При артрите периферических суставов (кроме тазобедренных) быстрый эффект достигается внутрисуставными иньекциями кортикостероидов (дипроспан, кеналог, метилпреднизолон). Помимо устранения периферического артрита, это способствует существенному подавлению и общей воспалительной активности процесса. При стойком обострении или присоединении артрита тазобедренных суставов, быстрый и выраженный клинический эффект можно получить при использовании преднизолона в виде так называемой «пульс–терапии» (внутривенного капельного введения по 500 мг метилпреднизолона 2-3 дня подряд).
Информация о процессах при хронически протекающих воспалительных ревматических заболеваниях, в том числе анкилозирующем спондилите, стала основой для создания новых медикаментов направленного действия. Они нейтрализуют излишние, то есть негативно действующие медиаторы воспаления и, таким образом, останавливают воспалительную цепную реакцию.
Инфликсимаб (Ремикейд) применяется для лечения АС в России с 2005 года. В настоящее время накоплен значительный опыт по его применению при лечении пациентов, страдающих болезнью Бехтерева и болезнью Крона – хроническим воспалительным заболеванием кишечника, а также при ревматоидном и псориатическом артритах. Инфликсимаб (Ремикейд) вводится внутривенно капельно в дозе 5мг/кг вначале с интервалом в 2 и 4 недели, а затем 1 раз в 6-12 недель. Длительность интервала подбирается индивидуально в зависимости от активности болезни и наступления обострения. Максимальное действие инфликсимаба (Ремикейда) проявляется после 3-х инфузий и дальнейшие введения препарата необходимы для поддержания достигнутого эффекта. Препарат устраняет ограничения движений в позвоночнике и суставах, связанные с воспалением. Если движения в позвоночнике не полностью восстановились после первых 3-х инфузий, это означает, что у Вас имеются уже структурные изменения (анкилозы). Тем не менее, если на фоне терапии блокаторами ФНО постоянно заниматься лечебной физкультурой для разработки подвижности позвоночника или суставов (особенно индивидуально подобранной инструктором), то даже при продвинутых стадиях болезни удается значительно увеличить обьем движений.
Большинство пациентов отмечают явное улучшение самочувствия уже на следующее утро после первого введения препарата.
Эффективность блокаторов ФНО намного превосходит все имеющиеся на сегодня препараты, используемые для лечения АС. Непосредственная переносимость также хорошая. В настоящее время биологические препараты рекомендуют применять у пациентов с неэффективностью стандартной терапии (постоянный прием НПВП не полностью устраняют симптомы болезни, неэффективность сульфасалазина и внутрисуставных иньекций) или при прогностически неблагоприятном варианте АС (поражении тазобедренных суставов, рецидивирующий увеит, быстрое прогрессирование функциональных нарушений позвоночника или суставов).
Во время лечения блокаторами ФНО следует особо остерегаться развития инфекций. Если предстоит хирургическая операция, необходимо обсудить с врачом вопрос о прерывании лечения, так как операция всегда связана с риском развития инфекции. В таких случаях нужно сообщать врачу, проводящему операцию, и врачу – анестезиологу о том, что Вам проводится лечение инфликсимабом или адалимумабом.
Вы также должны сообщать Вашему врачу про все легкие инфекции: респираторные инфекции верхних дыхательных путей, грибковые поражения кожи и другие состояния, похожие на инфекционные заболевания. Это необходимо делать, несмотря на то, что подобные заболевания могут встречаться и у здоровых людей без терапии блокаторами ФНО.
Влияние блокаторов ФНО на беременность у женщин и на плод изучены пока недостаточно. Сведений, указывающих на риск для плода во время лечения блокаторами ФНО нет. В исследованиях у животных негативного воздействия блокаторов ФНО на плод также установлено не было. Тем не менее во время лечения необходимо применять надежные методы защиты от беременности, а в случае ее развития следует прекратить использование этого препарата. Нет данных и об отрицательном влиянии блокаторов ФНО на сперматозоиды, но во время лечения пока рекомендуется, чтобы мужчины использовали барьерные методы контрацепции (презерватив).
При потере эффективности одного из ингибиторов ФНО-a (вторичная неэффективность) целесообразно назначение другого ингибитора ФНО-a.
При АС нет доказательств эффективности других генно-инженерных препаратов, кроме ингибиторов ФНО-a.
Генно-инженерная терапия
Изучение механизмов развития иммуновоспалительных заболеваний открыло новые перспективы в их лечении, связанные с избирательным ингибированием различных цитокинов, клеток- мишеней и их рецепторов, которые лежат в основе воспалительного ответа. Все эти препараты получены генно-инженерным путем и являются биологическими агентами. Для лечения ревматоидного артрита перспективными в лечении являются, ингибиторы ФНО-а (ремикейд, хумира, симпони, энбрел), ингибиторы В-лимфоцитов (мабтера), ИЛ-6 (актемра), препарат препятствующий полной активации Т-клеток(оренсия) и т.п.. В лечении анкилозирующего спондилита используются также ингибиторы ФНО-а, в терапии псориатического артрита перспективно использование стелары( препарат блокирует биологическую активность ИЛ-12 и ИЛ-23). Для лечения СКВ зарегистрирован препарат блокирующийфактор выживания В-клеток (белимумаб). В ревматологическом отделении нашей клиники активно работает центр антицитокиновой терапии, где возможно использование данного вида лечения.
Пульс-терапия
Глюкокортикоиды – стероидные гормоны, синтезируемые корой надпочечников. Природные и синтетические ГКС используются в медицине как мощные противовоспалительные, иммунодепрессивные и противоаллергические препараты.
ГКС действуют быстро после назначения, но обычно применяются по специальным показаниям, на короткий период времени до начала лечебного действия базисного противовоспалительного препарата.
В ревматологии ГКС могут применяться ежедневно в таблеттированной форме или в виде пульс-терапии. Пульс-терапия – это внутривенное капельное введение ГКС (метилпреднизолон) в утренние часы в дозах 500-1000мг в течение 3х дней подряд.
Пульс-терапию ГКС проводят с целью купирования высокой активности в период обострения воспалительных артропатий (ревматоидный артрит, анкилозирующий спондилоартрит) или в виде программной терапии ежемесячно не менее 6 месяцев подряд при таких заболеваниях как системная красная волчанка, системные васкулиты и др.
Как лечить анкилозирующий спондилит: обзор лекции на Конгрессе ревматологов
На Конгрессе с ревматологов эксперты обсудили актуальные аспекты профилактики и лечения анкилозирующего спондилита, уделяя особое внимание применению генно-инженерных биологических препаратов в качестве альтернативы традиционным методам фармакотерапии.
15-16 апреля 2021 г. в Москве при поддержке ГКБ №52 прошел I Конгресс с международным участием «Московская ревматология». Мероприятие, организованное в рамках проекта «Внедрение новых медицинских технологий, методик лечения и профилактики заболеваний в практическое здравоохранение», объединило ведущих экспертов в области ревматологии, терапии, дерматологии, неврологии, кардиологии, хирургии и других специальностей. Примечательно, что лекции конгресса были обращены не только к врачам, но и к пациентам.
Научная программа включала симпозиумы, семинары и дискуссии по наиболее актуальным вопросам лечения, диагностики и профилактики ревматоидного артрита, подагры, анкилозирующего спондилита и других ревматологических заболеваний, и персонализации терапевтической тактики. Так, наиболее актуальные аспекты лечения анкилозирующего спондилита осветила в своем выступлении «Как лечить анкилозирующий спондилит» Симонова Елена Николаевна, врач-ревматолог, терапевт ГБУЗ ГКБ 52 ДЗМ, ассистент кафедры внутренних болезней с курсом кардиологии и функциональной диагностики им. академика В.С. Моисеева ФГАОУ ВО «РУДН».
Елена Николаевна обратила внимание слушателей на то, что анкилозирующий спондилит (АС) – потенциально тяжелое заболевание с разнообразными клиническими проявлениями, – обычно требует мультидисциплинарного терапевтического подхода, который должен координировать ревматолог. Терапия, основной целью которой является достижение клинической ремиссии или минимальной воспалительной активности заболевания, обязательно должна основываться на взаимопонимании врача и больного.
Современная стратегия лечения АС включает комбинацию нефармакологических и фармакологических методов лечения. Среди нефармакологических методов в числе важнейших можно отметить образование пациентов (школы больных) и регулярные физические упражнения (лечебная физкультура). Согласно действующим Российским Федеральным клиническим рекомендациям по диагностике и лечению анкилозирующего спондилита (Болезнь Бехтерева), ЛФК больной должен заниматься постоянно. Примечательно, что групповые занятия под присмотром инструктора, дают большую эффективность, чем индивидуальные домашние упражнения. Роль других нефармакологических методов лечения АС, а том числе физиотерапии, массажа, акупунктуры, не доказана, и поэтому они не рекомендуются для повседневного клинического использования.
Согласно тому же документу, для медикаментозного лечения АС сегодня используются нестероидные противовоспалительные препараты (НПВП), анальгетики, глюкокортикоиды (ГК), синтетические базисные противовоспалительные препараты (БПВП), ингибиторы фактора некроза опухоли-альфа (иФНОα) и ингибиторы ИЛ-17.
Анкилозирующий спондилит является единственным ревматическим заболеванием, при котором длительный прием НПВП патогенетически обоснован, высокоэффективен и не имеет альтернативы, кроме лечения генно-инженерными биологическими препаратами (иФНОα и иИЛ-17). НПВП являются препаратами первой линии у больных АС и должны быть назначены сразу после установления диагноза, независимо от стадии заболевания. Неэффективность или неполная эффективность первого (оригинального) НПВП является показанием к его замене на другой, но одновременное использование двух и более НПВП не рекомендуется. При переводе на синтетические таргетные БПВП или генно-инженерные биологические препараты отменять НПВП не следует. Спикер подчеркнула, что при назначении НПВП необходимо учитывать кардиоваскулярный риск, функцию почек, печени и состояние ЖКТ.
Анальгетики, такие как парацетамол и трамадол, могут быть использованы в качестве дополнительного краткосрочного симптоматического лечения, особенно в тех случаях, когда терапия боли при помощи НПВП неэффективна, противопоказана, и/или плохо переносится.
Применение глюкокортикоидов при АС в основном ограничено их местными формами. Системные ГК при аксиальной форме анкилозирующего спондилита или при наличии периферического артрита не рекомендуются. При периферическом артрите, сакроилиите и энтезитах можно использовать локальное введение ГК, при увеите также назначается местное лечение. В отдельных клинических ситуациях возможно применение пульс-терапии ГК, которая, однако, имеет краткосрочный эффект.
Базисные противовоспалительные препараты рекомендуются для пациентов с периферическим артритом при условии оценки эффективности такой терапии в течение 3 месяцев. Для лечения АС только с поражением аксиального скелета назначение базисных противовоспалительных препаратов, таких как сульфасалазин, метотрексат или лефлюномид, не показано.
Доктор Симонова также подробно осветила действующие положения руководства ASAS-EULAR по лечению аксиального спондилоартрита (2016 update of the ASAS-EULAR Management Recommendations for Axial Spondyloarthritis). Зарубежные коллеги подчеркивают, что лечение пациентов с таким диагнозом, а также частота наблюдений, должны быть индивидуальными, в соответствии с текущими признаками и симптомами заболевания (аксиальные, периферические, внесуставные проявления) и характеристиками пациента, включая сопутствующие заболевания и психосоциальные факторы. Пациенты должны быть обязательно информированы о своем заболевании, им должны быть разъяснены необходимость регулярных тренировок и отказа от курения.
Тактика ведения больных с АС в зарубежной практике также предусматривает назначение НПВП в качестве лекарственного средства первой линии вплоть до максимальной дозы, с обязательной оценкой рисков и пользы. Для пациентов, которые хорошо реагируют на НПВП, предпочтительнее их постоянное применение. Базисные противоревматические препараты (БПРП) следует рассматривать при стойкой высокой активности заболевания, несмотря на традиционные методы лечения. В текущей европейской практике терапия ГИБП начинается с препаратов группы иФНОα. Согласно Российским клиническим рекомендациям начинать терапию ГИБП можно как с иФНОα, так и с ингибиторов ИЛ-17
Согласно рекомендациям EULAR/ASAS, показаниями к назначению генно-инженерных биологических препаратов (ГИБП) является диагноз АС, неэффективность стандартной терапии и высокая активность патологического процесса (индекс ASDAS не менее 2,1 или индекс BASDAI не менее 4). Необходимость терапии ГИБП и выбор конкретного препарата может определяться ревматологом индивидуально для каждого конкретного клинического случая.
Помимо иФНОα для лечения аксиального спондилоартрита на данный момент зарегистрированы еще две группы ГИБП и таргетных синтетические препаратов: ингибиторы интерлейкина 17 (иИЛ-17) и ингибиторы янус-киназ, и исследования эффективности и безопасности препаратов новых групп сегодня активно продолжаются. Особенно перспективными для терапии АС представляются ингибиторы ИЛ-17, представителем которых является нетакимаб, оригинальная разработка компании BIOCAD.
Спикер представила предварительные результаты наблюдательного неинтервенционного исследования по оценке удержания на терапии нетакимабом и сравнительного анализа переключения внутри группы ингибиторов ИЛ-17, ингибиторов ФНОα у пациентов с анкилозирующим спондилоартритом.
В исследование вошли 42 пациента обоего пола в возрасте от 18 лет c установленным диагнозом анкилозирующего спондилита, которым назначена терапия нетакимабом по решению лечащего врача в рамках рутинной клинической практики. В популяцию анализа вошли как бионаивные участники, так и больные, принимавшие от 1 до 3 препаратов, включая ингибиторы ФНО-альфа. На протяжении исследования выбыл только 1 участник по причине неэффективности, и был зарегистрирован только один случай нежелательного явления – кожная реакция в месте инъекции. В результате трех месяцев терапии нетакимабом у всех пациентов наблюдалось резкое снижение индекса BASDAI: от изначального диапазона 8,7-13, до конечного – 2,26-4.
Доктор Симонова привела также разбор клинического случая пациентки 56 лет с диагнозом анкилозирующего спондилита. На протяжении 16 лет пациентка получала нерегулярную терапию НПВП, и 4 года назад была переведена на иФНОα, и потом на его биоаналог. Исследование, проведенное перед началом терапии нетакимабом, показало, что индекс BASDAI у пациентки составлял 6,5 баллов, а метрологический индекс BASMI – 6 (в частности, ротация в шейном отделе позвоночника – 25 градусов, расстояние козелок-стена – 20 см). После 3 месяцев терапии нетакимабом индекс BASDAI снизился до 3,5, а BASMI – до 5 баллов (в частности, ротация в шейном отделе позвоночника – 35 градусов, расстояние козелок-стена – 17 см). Отмечалось также существенное улучшение лабораторных показателей.
Елена Николаевна заключила, что на фоне терапии нетакимабом отмечается значительное улучшение состояния пациентов с активным АС: быстрое снижение активности заболевания, нарастающее с течением времени, улучшение функциональной активности и подвижности позвоночника и улучшение качества жизни больных. Немаловажно, что нетакимаб также продемонстрировал благоприятный профиль безопасности и переносимости.
Как бороться со спондилитом?
Виды спондилита
Туберкулезный спондилит
Туберкулезный спондилит(болезнь Потта) чаще всего поражает грудной отдел у детей и подростков, поскольку их опорно-двигательный аппарат еще развивается. Бактерии (палочка Коха) проникают в тело позвонка и, выделяя токсины, провоцируют в нем очаговый некротический процесс. Со временем туберкулезный спондилит переходит на соседние позвонки, приводит к образованию отеков и абсцессов. Пациенты жалуются на повышенную утомляемость, бессонницу, боли в спине.
Асептический спондилит
В первую очередь асептический спондилит поражает грудной отдел, в редких случаях – заявляет себя как спондилит поясничного отдела. Наиболее подвержены ему молодые мужчины в возрасте до 40-45 лет.
Анкилозирующий спондилит
Анкилозирующий спондилит также известен как болезнь Бехтерева. При этом заболевании иммунные клетки организма начинают атаковать его собственную костную и хрящевую ткань, разрушая структуру сустава и окружающие его связки. Организм пытается компенсировать потерю тканей, замещая их костными разрастаниями (остеофитами). В конечном итоге это приводит к окостенению и полной неподвижности пораженного сустава.
Помимо утраты нормальных двигательных способностей пациентов с анкилозирующим спондилитом беспокоят мучительные боли, которые не отступают даже ночью. При сращении позвонков в грудном отделе наблюдается затрудненность дыхания, которая может вызывать застойные явления в легких. Симптомы заболевания усиливаются после физической активности или длительного отдыха.
90% больных анкилозирующим спондилитом составляют мужчины. Болезнь дебютирует в возрасте от 15 до 40 лет, при этом раннее начало часто предшествует неблагоприятному ее течению. Среди пациентов с болезнью Бехтерева наиболее распространен спондилит поясничного отдела.
Причины спондилита
Вызвать его может как хроническая инфекция, циркулирующая в организме (например, стрептококк, золотистый стафилококк, актиномикоз), так и острое инфекционное заболевание (например, тиф, гонорея и даже ангина или пиодермия). Спровоцировать развитие спондилита на фоне основной инфекции могут следующие факторы:
Симптомы спондилита
Появление симптомов спондилита начинается и усиливается по мере снижения плотности костной ткани в позвоночнике. Поэтому на начальной стадии (при поражении всего одного позвонка) клиническая картина болезни может быть размытой. К числу первых признаков заболевания относятся:
Позже, в зависимости от локализации и вида спондилита, подключаются другие тревожные симптомы:
Лечение спондилита
Начинать лечение спондилита необходимо уже при появлении первых, еще неярко выраженных, болевых ощущений в области грудины, шеи или крестца. Лечебная стратегия при этом подбирается с учетом характера течения болезни, возраста пациента, наличия неврологических проблем, связанных со сдавлением спинномозговых корешков.
При грамотном и своевременном лечении удается избежать сокращения продолжительности жизни у пациентов со спондилитом.
ЛФК при спондилите
Лечебная гимнастика при спондилите позвоночника выполняется только в состоянии ремиссии, при отсутствии малейших симптомов воспаления. При регулярном выполнении упражнений ЛФК помогает устранить скованность и спазмы в спине, повысить общую выносливость мышц и связок, которые формируют поддерживающий корсет для позвоночника. Также лечебная гимнастика помогает разблокировать сдавленные нервные корешки, улучшить кровообращение в тканях позвоночника. Комплекс упражнений ЛФК при спондилите составляется индивидуально, после полного обследования пациента. Дело в том, что даже незначительные травмы при этом заболевании способны вызвать компрессионный перелом позвоночника.
Диета при спондилите
Пациентам со спондилитом позвоночника рекомендуется избегать продуктов, богатых крахмалом и другими простыми углеводами, таких как:
Колбасные изделия и рафинированные жиры (майонез, маргарин) также крайне нежелательны.
Для борьбы с анемией и воспалением больным показаны продукты с высоким содержанием:
Для снятия интоксикации и нормального обмена веществ следует выпивать не менее 2 литров воды в день.
Физиотерапия
Физиотерапия играет вспомогательную роль в лечении спондилита. В первую очередь она направлена на снятие воспалительного процесса и холодных отеков в области позвоночника, заживление некротических очагов и свищей.
Лекарственный фоно- или электрофорез с глюкокортикостероидами, а также магнитотерапия применяются в период обострения спондилита. Остальные методики приоритетны в период ремиссии.
Препараты при спондилите
При сильном воспалении и обширном некрозе тканей позвоночника назначают глюкокортикоидные стероиды. Эта группа препаратов также предназначена для краткосрочного симптоматического применения, поскольку длительный их прием может лишь усугубить спондилит.
При инфекционной интоксикации организма показано капельное внутривенное введение растворов для вывода токсинов. Для защиты здоровых тканей и улучшения обменных процессов применяются витамины группы В, корректоры микроциркуляции крови, вазопротекторы.
Аксиальный спондилоартрит
Если сравнить частоту ревматических заболеваний у мужчин и женщин, то гендерное неравенство станет очевидно: женщин большинство. Но есть одно заболевание, которое значительно чаще встречается у мужчин. А при развитии у женщин оно будет протекать значительно легче.
С чем же так «повезло» мужчинам?
Прежде чем пойти дальше скажем пару слов об этих самых спондилоартритах, так как здесь есть заблуждения!
Самое главное, спондилоартрит НЕ РАВНО болезни Бехтерева!
Спондилоартриты – это группа воспалительных заболеваний, для которых характерно поражение позвоночника и/или суставов. Они объединены по механизмам их развития и похожим клиническим проявлениям. Делится эта группы на две подгруппы – аксиальный и периферический спондилоартрит. Разница в том, что при первом поражается только крестцово-подвздошные суставы и/или позвоночник, а при втором – может поражать также суставы верхних и нижних конечностей.
Кроме того, подгруппа аксиального спондилоартрита делится на анкилозирующий спондилит (это и есть болезнь Бехтерева) и не рентгенологический аксиальный спондилоартрит. Разница между ними – наличие /отсутствие поражения крестцово-подвздошных суставов на рентгенографии. Рентгенологические изменения происходят очень медленно, иногда для появления признаков «сращения» должно пройти 7-8 лет, поэтому до сих пор идут горячие споры о том, являются ли эти две формы стадиями одного процесса, или разными заболеваниями из одной группы.
Для лучшего понимания ниже будем говорить о группе аксиального спондилоартрита (АС).
Причины заболевания
Точная причина заболевания неизвестна. Спондилоартриты в отличие от ревматоидного артрита, относятся в большей степени не к аутоиммунным, а к гипервоспалительным заболеваниям. Они редко вызывают системные воспалительные реакции, а поражают определённые органы и ткани – суставы, кожу, кишечник, глаза.
Однако, когда заболевание уже проявило себя, не ищите эти таинственные микробы – скорее всего организм уже давно избавился от них, а воспаление будет продолжаться.
Мужчины страдают чаще, дебют приходится на возраст младше 45 лет. Возможно развитие АС в детском возрасте с переходом во взрослое состояние, который обычно протекает достаточно тяжело.
Симптомы
Боль может быть неявной, по типу дискомфорта или ощущения тяжести, часто сопровождается утренней скованностью (тугоподвижностью), может отдавать в ягодицы, но очень часто боль вынуждает просыпаться пациента в 4-5 часов утра.
Симптомы обычно прогрессируют очень медленно (годами и даже – десятилетиями), и пациенты часто наблюдаются с диагнозом «остеохондроз». Насторожить врача или пациента должен непреходящий характер болей, молодой возраст (до 45 лет) и отсутствие улучшения после отдыха.
Вместе с кальцифицикацией связок позвоночника это создает на рентгенограмме характерную картину «бамбуковой палки», а при внешнем осмотре врач наблюдает «позу просителя»: позвоночные изгибы сглажены, голова пациента наклонена вперёд, боковые движения в позвоночнике возможны только при повороте всего туловища. Такого пациента врачу-ревматологу видно «издалека», но, к сожалению, в этой стадии возможности терапии крайне ограничены. Поэтому современные диагностические критерии направлены на возможно более раннюю диагностику АС.
«Классическим» инструментальным исследованием является рентгенография таза, на которой выявляется двусторонний сакроилиит – воспаление крестцово-подвздошных суставов. Но симптомы на рентгенографии появляются не ранее, чем через 4-5 лет, поэтому для ранней диагностики, как залоге эффективного лечения, применяется метод МРТ. В случае, если сакроилииит выявляется на МРТ, а на рентгенографии его нет, он называется нерентгенологический. Основной признак сакроилиита – отек костного мозга в зоне, прилежащей к крестцово-подвздошным суставам.
Другие традиционные воспалительные изменения – повышение СОЭ и С-реактивного белка можно наблюдать только у 30% пациентов с АС, поэтому нормальные показатели этих анализов не исключают и не подтверждают наличие заболевания.
Еще одним проявлением со стороны опорно-двигательного аппарата может быть дактилит (в переводе-«воспаление пальца»), хотя воспаляются только сухожилия, но не суставы. При этом палец приобретает вид сосиски. Непосредственно воспаление суставов – артриты: чаще асимметричные с большим вовлечением нижних конечностей, также являются тем симптомом, который сориентирует врача на поиск HLA B-27. Кстати, если «мозаика» у конкретного пациента сложится так, что будут воспалены только периферические суставы без вовлечения позвоночника, то заболевание приобретет название «периферический спондилоартрит».
Иногда проявлением заболевания становится передний увеит – воспаление передней камеры глаза. Симптомы: выраженная боль и покраснение глаза, слезотечение, нарушение зрения (помутнение), светобоязнь. Сочетанием с АС может быть поражение кишечника, сопровождающееся болями в животе, послабленным или жидким стулом, в котором могут быть примеси слизи или крови. При колоноскопии может быть диагностирована болезнь Крона или язвенный колит. Еще одним органом-мишенью для HLA B-27 может стать кожа, поэтому врач непременно спросит про наличие псориаза.
Таким образом, сочетание жалоб и анамнеза пациента, проведение специфических тестов, анализ инструментальных и лабораторных данных позволяет врачу поставить диагноз АС и начать терапию.
Лечение
Пациенту необходимо получить от врача максимум информации и строго следовать клиническим рекомендациям. Несмотря на то, что список групп препаратов, влияющих на течение заболевания невелик, вполне возможно избежать анкилоза позвоночника и развития внесуставных осложнений со стороны других органов и систем. Очень важная роль отводится ежедневной гимнастике, которая показана абсолютно всем вне зависимости от активности заболевания и развития анкилоза. Её цель – замедление прогрессирование, профилактика и лечение деформаций, улучшение общего самочувствия. Основные упражнения – растяжение позвоночника и укрепление околопозвоночных мышц.
Если оценивать арсенал препаратов, доказанных в отношении АС (Внимание! Сейчас мы говорим только про позвоночник), то существует два основных класса лекарств.
В первую очередь, это нестероидные противовоспалительные препараты (НПВП). Они должны быть назначены пациенту сразу после установления диагноза, независимо от стадии заболевания, должны приниматься длительно и без перерывов, и способны не просто уменьшать боль, но и замедлять прогрессирование АС.
Иначе говоря, срастание позвонков между собой происходит в четыре раза медленнее по сравнению с теми пациентами, кто использовал НПВП только «по требованию». Подбор НПВП осуществляется лечащим врачом с учётом многих факторов, в том числе сопутствующих заболеваний пациента, особенностей назначения препарата и его возможных побочных эффектов.
Генно-инженерная терапия – это блокаторы ФНО-α (инфликсимаб, голимумаб, адалимумаб, цертолизумаба пэгол, этанерцепт) и антитела к интерлейкину-17 (секукинумаб, нетакимаб). Эффективны на любой стадии развития АС (но на ранней больше, чем на поздней) и для снижения активности, и для профилактики деформаций. Как правило, назначаются в том случае, если эффект от НПВП недостаточный. С учетом наличия нескольких препаратов из группы генно-инженерной терапии у врача появляются возможности «переключать» пациента на другой лекарственный препарат в случае неэффективности первого.
В том случае, если возникают внесуставные поражения глаз, кишечника или кожи, то арсенал врача в плане эффективной терапии расширяется еще больше.
Тяжелые осложнения возникают либо при позднем обращении пациента, либо при игнорировании им рекомендованного лечения.
В наше время терапия позволяет избежать быстрого и выраженного прогрессирования анкилозирующего спондилита и сделать классическую «позу просителя» достоянием истории
Аксиальный спондилит причины, симптомы, методы лечения и профилактики
Аксиальный спондилит — разновидность патологического синдрома без четкой клинической картины. На рентгенографии не диагностируется. Поражается исключительно позвоночник больного, патология не воздействует на суставы и другие органы. Характеризуется хроническим течением. Для лечения аксиального спондилита требуется обратиться к вертебрологу.
Причины аксиального спондилита
Точные провоцирующие факторы патологического синдрома установить не удалось. Врачи предполагают, что риск возникновения аксиальной формы спондилита связан с генетическим фактором. Также вероятность прогрессирования патологии увеличивается после инфекционных заболеваний мочеполовой системы или инфекций желудочно-кишечного тракта.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Симптомы аксиального спондилита
На начальной стадии заболевания ярко выраженные симптомы отсутствуют. В дальнейшем развиваются болезненные ощущения в пораженной области, которые могут распространяться по всему позвоночнику. В других системах организма могут развиваться воспаления инфекционного типа, например, поражение желудочно-кишечного тракта.
Методы диагностики
Диагностика подразумевает комплексное обследование организма. Врач проводит осмотр пациента, назначаются: функциональные пробы, рентгенографическое обследование, анализы крови. По усмотрению доктора пациенту потребуется пройти компьютерную томографию. В сети клиник ЦМРТ мы используем такие методы для диагностики аксиального спондилита:
Анкилозирующий спондилит (Болезнь Бехтерева)
Общая информация
Краткое описание
Общероссийская общественная организация Ассоциация ревматологов России
Федеральные клинические рекомендации по диагностике и лечению анкилозирующего спондилита (Болезнь Бехтерева)
В настоящих КР под термином АС понимается нозологическая единица, которая соответствует модифицированным Нью-Йоркским критериям (1984г.), вне зависимости от наличия или отсутствия внеаксиальных[1] или внескелетных[2] проявлений болезни и возраста пациентов. Соответственно, это регистрационные категории по МКБ-10 – М45 (Анкилозирующий спондилит) и М08.1 (Юношеский/анкилозирующий/ спондилит).
Анкилозирующий спондилит (АС) – хроническое, постепенно прогрессирующее воспалительное заболевание позвоночника, которое у ряда больных может протекать одновременно с поражением энтезов и периферических суставов. Прогрессирование заболевания в первую очередь связано с пролиферацией костной ткани (в противоположность эрозированию при ревматоидном артрите), что проявляется ростом синдесмофитов (и/или энтезофитов) и процессом анкилозирования позвоночника и суставов.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Для унификации построения диагноза, проведения обследований и построения тактики лечения, рекомендуется использовать клиническую классификацию АС.
Клиническая классификация анкилозирующего спондилита
| Признак | Градации |
| Стадия болезни | 1 (дорентгенологическая) 2 (развернутая) 3 (поздняя) |
| Активность болезни | Низкая Умеренная Высокая Очень высокая |
| Внеаксиальные проявления | Артрит (отдельно отмечается коксит) Энтезит Дактилит |
| Внескелетные проявления | Увеит Воспалительные заболевания кишечника (болезнь Крона, язвенный колит) Псориаз IgA- нефропатия Нарушение проводящей системы сердца Аортит |
| Дополнительная иммуногенетическая характеристика | HLAB27(+) HLAB27(-) |
| Осложнения | Амилоидоз Остеопороз Атеросклероз Нарушение ритма сердца Аортальный порок сердца Перелом синдесмофитов Подвывих атланто-аксиального сустава Анкилоз височно-нижнечелюстных суставов Шейно-грудной кифоз (расстояние затылок стена) Нарушение функции тазобедренных суставов Контрактура периферического сустава |
| Функциональный класс | 1 2 3 4 |
| Пояснения к клинической классификации АС |
| · Стадии АС 1-ая стадия – дорентгенологическая. Нет достоверных рентгенологических изменений ни в сакроилиальных суставах (сакроилиит двусторонний второй стадии и выше или односторонний третьей стадии и выше по Келлгрену), ни в позвоночнике (синдесмофиты), однако имеется достоверный сакроилиит (СИ) по данным МРТ. Сакроилиит первой стадии или односторонний второй стадии не является достоверным сакроилиитом (ПРИЛОЖЕНИЕ 4). |
2-ая стадия – развернутая. На рентгенограмме определяется достоверный СИ (двусторонний второй стадии и выше или односторонний третьей стадии и выше по Келлгрену), но отсутствуют четкие структурные изменения в позвоночнике в виде синдесмофитов.
3-я стадия – поздняя. На рентгенограмме определяется достоверный СИ и четкие структурные изменения в позвоночнике (сакроилиит + синдесмофиты).
(описание рентгенологических стадий сакроилиита и сакроилиита по МРТ см. ПРИЛОЖЕНИЕ 4 и главу «МРТ диагностика»)
Определяется по индексу ASDAS или BASDAI
Диагностика
Диагностика АС
Диагностика заболевания строится на основании анализа жалоб, анамнеза, имеющихся клинических и инструментально-графических признаков, с учетом классификационных критериев АС.
— Центральное место в клинической картине АС занимает поражение аксиального скелета [1] ;
— Воспалительные поражения периферических суставов (артриты) и энтезов (энтезиты) часто встречаются и характерны для АС;
— При АС нередко развивается поражение других (помимо опорно-двигательного аппарата) органов, в первую очередь – увеиты (острый передний), псориаз, воспалительные заболевания кишечника, поражение сердца (аортит, нарушение проводящей системы) и почек;
— Для АС нет специфических диагностических лабораторных тестов;
— Нет существенных различий в клинической картине или рентгенографических изменениях между женщинами и мужчинами, страдающими АС, хотя частота, как самого заболевания, так и его тяжелых форм выше среди мужчин;
— АС не оказывает отрицательного влияния на фертильность, течение беременности и родов.
В настоящее время диагноз АС в среднем устанавливается на 8-м году заболевания. Такое запаздывание связано с рядом объективных и субъективных причин.
| Объективные причины запоздалой диагностики: |
| — Клиническое и возрастное разнообразие дебюта болезни; — Длительное отсутствие достоверного СИ, необходимого для постановки диагноза по модифицированным Нью-Йоркским (1984) критериям; — Слабая выраженность и многообразие клинической симптоматики в начале болезни, особенно в детском возрасте, которая легко купируется НПВП; — Отсутствие патогномоничных лабораторных признаков болезни; — Территориальная отдаленность места проживания больного от диагностических центров. |
Клиническая картина болезни
| Критериии воспалительной боли в спине (ASAS, 2009): |
| Хроническая боль в спине (длительность более 3-х месяцев) • Возраст начала |
Функциональные нарушения, которые возникают у больных АС, объективизируются при помощи индекса BASFI или метрологического индекса BASMI.
BASFI (Bath AS Functional Index – Басовский функциональный индекс АС)
| ФИО _____________________________ Дата__________________ Результат ___________ Пожалуйста, дайте ответ на каждый приведенный ниже вопрос, сделав отметку на каждой соответствующей клетке (обведите соответствующую цифру). |
Могли ли Вы надеть носки или колготки без посторонней помощи или использования приспособлений, в течение последней недели?
Без всякого Не в состоянии сделать это
Индекс BASFI рассчитывается как среднее значение суммы 10-ти показателей по ЧРШ и колеблется от 1 до 10. Функциональные нарушения считаются выраженными при счете BASFI > 4.
| Основные показатели, используемые для подсчета индекса: |
| • Боковое сгибание в поясничном отделе позвоночника • Расстояние от козелка до стены • Сгибание в поясничном отделе позвоночника (модифицированный тест Шобера) • Расстояние между лодыжками • Ротация в шейном отделе позвоночника |
Проводят 2 попытки измерений. Записывается результат лучшей из двух попыток.
| Показатели функции осевого скелета | 0 | 1 | 2 |
| Боковое сгибание в поясничном отделе позвоночника (см) | > 10 см | 5-10 см | |
| Расстояние от козелка до стены (см) | 15-30 см | > 30 см | |
| Сгибание в поясничном отделе позвоночника (модифицированный тест Шобера) (см) | > 4 см | 2-4 см | |
| Максимальное расстояние между лодыжками (cм) | > 100 см | 70-100 см | |
| Ротация в шейном отделе позвоночника (°) | > 70° | 20-70° |
Проведение других функциональных тестов (Отто, Томайера, подбородок-грудина, Кушелевского и др.) не целесообразно. Дополнительно необходимо измерять экскурсию грудной клетки, как признака, входящего в критерии болезни.
Особенности определения активности при анкилозирующем спондилите
• Определение активности АС должно основываться на индексах BASDAI и ASDAS.
Комментарии.
Индекс BASDAI основан на самостоятельном заполнении опросника больными и отражает их субъективные ощущения (теоретической основой его разработки является концепция, согласно которой уровень боли является субъективным отражением активности АС). Однако данный индекс имеет свои недостатки, такие как субъективность оценки больным своего состояния, на которое активно влияет психо-эмоциональный фон, невозможность врачом проверить достоверность результатов и градация активности только на высокую и низкую. Комбинированный индекс ASDAS основан на сочетании субъективных ощущений пациента, и лабораторных показателей системного воспаления (СОЭ или С-РБ).
BASDAI (Bath AS Disease Activity Index- Басовский индекс активности АС)
| ФИО _______________________ Дата__________________ Результат ___________ Пожалуйста, дайте ответ на каждый приведенный ниже вопрос, сделав отметку на каждой соответствующей клетке (обведите соответствующую цифру). |
Как бы Вы расценили уровень общей слабости (утомляемости) за последнюю неделю?
Не было Очень выраженная
п.1 + п.2 + п.3 + п4 + (п.5 + п.6)/2
Расчет индекса BASDAI = ____________________________
5
Если индекс BASDAI > 4, активность АС считается высокой.
ASDAS (AS Disease Activity Score – счет активности болезни)
В зависимости от используемого лабораторного маркера воспаления, имеется две версии индекса. Одна использует СРБ (определяемый высокочувствительным методом), а вторая – СОЭ (по Вестергрену).
Градация активности АС по ASDAS:
1,3 2,1 3,5 – очень высокая активность
В педиатрической практике, разработанные для АС индексы BASDAI и ASDAS, малоприемлемы в силу двух причин: 1) они преимущественно ориентированы на оценку аксиальной симптоматики, а у детей в клинической картине значительно преобладают проявления периферического артрита; 2) указанные индексы в значительной мере базируются на субъективной оценке пациента с использованием визуальной аналоговой или рейтинговой шкалы отдельных проявлений заболевания, что в детском возрасте не может дать адекватных результатов. Поэтому общепринятая международная система мониторинга ювенильного артрита включает родительские версии опросников («proxy-report»).
Поражение периферических суставов при АС проявляется болью, припухлостью и ограничением подвижности. При АС наличие боли и припухлости определяется в 44 суставах, представленных на схеме, без учета степени выраженности изменений каждого отдельного сустава:
Для оценки болезненности и припухлости энтезисов используют счет MASES (Maastricht Ankylosing Spondylitis Enthesitis Score – маастрикский счет энтезитов при АС) в котором Ооцениваются 13 областей:
Градуировка степени болезненности не проводится, а просто суммируется число пораженных энтезисов. Учитываются (хотя и не влияет на общий счет энтезисов) болезненность и припухлость только при одной локализации – в области места прикрепления ахиллова сухожилия к пяточной кости, однако это изменение нельзя упускать, так как оно имеет определенную важность для оценки эффективности терапии.
Особенности и возможности ранней диагностики АС
В настоящее время диагноз АС считается ранним, если он выставлен на «дорентгенологической» стадии заболевания, т.е. если отсутствует достоверный СИ на рентгенограммах (2-ая и более стадия по Келлгрену), либо если он выставлен в течение первых двух лет от начала клинической картины (которую можно соотнести с дебютом болезни).
| АС может дебютировать с: |
| Воспалительной боли в спине (75-85%), Периферического артрита (15-25%), Дактилита (нет данных, вероятно менее 1%), Увеитом (5%), Энтезитом (нет данных, вероятно менее 3%), Псориазом (нет данных, вероятно менее 3%), ВЗК (нет данных, вероятно менее 3%) В детском возрасте дебют заболевания начинается, как правило, либо с периферического артрита, либо с энтезита. |
Учитывая неэффективность имеющихся критериев АС для ранней диагностики болезни, составители настоящих КР посчитали необходимым их модифицировать. На основании анализа классификационных критериев ASAS для аксиального спондилоартрита (2009) группа экспертов адаптировала известные модифицированные Нью-Йоркские критерии (1984г.) и создала «российскую версию модифицированных Нью-Йоркских критериев АС». Этот вариант предлагается использовать для диагностики заболевания в клинической практике.
| Российская версия модифицированных Нью-Йоркских классификационных критериев АС |
Клинические признаки
Воспалительная боль в спине (согласно критериям экспертов ASAS2009;
Ограничение движений в поясничном отделе позвоночника, как в сагиттальной, так и во фронтальной плоскостях;
Ограничение дыхательной экскурсии грудной клетки в сравнении с показателями у здоровых лиц;
Определяемый методом визуализации признак
Сакроилиит по данным МРТ или рентгенографии.
(для постановки диагноза необходимо наличие сакроилиита, выявленного одним из альтернативных методов визуализации и хотя бы один из клинических признаков)
Пояснения:
Воспалительная боль в спине – определяется по критериям экспертов ASAS
Ограничение движения в поясничном отделе позвоночника определяется тестами бокового сгибания в поясничном отделе позвоночника (в см.) и модифицированным тестом Шобера (в см.)
Скрининг [2]
Вопросы скрининга АС не разработаны. Специфических биомаркеров/системы маркеров для быстрого выявления заболевания в настоящее время не существует. Однако реорганизация системы оказания медицинской помощи пациентам с болями в спине позволит резко сократить сроки установления диагноза. Для этого:
1. Всех больных с болями в спине первично должны осматривать терапевты (врачи общей практики, семейные врачи);
2. При выявлении воспалительной боли в спине (см. соответствующую главу) или сопутствующего припухания сустава/суставов или ахилло-бурсита пациенты должны направляться на консультацию ревматолога.
Лабораторные методы в определении активности АС
• Нет специфических лабораторных тестов для определения активности АС.
Методы лучевой диагностики
· После установки диагноза рентгенографию таза следует проводить не чаще 1 раза в 2 года при отсутствии коксита.
· При наличии клинических показаний (боль воспалительного ритма в нижней части спины и относительно небольшой давности заболевания – до 2-3 лет) и отсутствии достоверных признаков сакроилиита на рентгенограммах целесообразно проведение МРТ КПС с обязательным использованием Т1 и Т2 FatSat (или Т2 STIR) импульсных последовательностей в полукоронарной плоскости с толщиной среза не более 4 мм.
· КТ КПС целесообразно проводить в случае наличия сомнительных изменений по данным рентгенографии и отсутствия МРТ-признаков достоверного сакроилиита.
· При наличии клинических показаний (боль воспалительного ритма в определенном отделе позвоночника) с целью выявления распространенности процесса, а также дифференциальной диагностики с невоспалительными заболеваниями позвоночника, целесообразно проведение МРТ в режимах Т1 и Т2 FatSat (или Т2 STIR) в сагиттальной проекции с толщиной среза не более 4 мм в Т2 FatSat (или Т2 STIR) импульсной последовательности.
Рентгенодиагностика
· Рентгенография является основным методом выявления структурных изменений в КПС (сакроилиит) и позвоночнике (квадратизация позвонков, поражение Романуса (эрозии, остеосклероз или «сияющие углы»), синдесмофиты)
· Выявление достоверного сакроилиита (2 стадия и выше) является одним из альтернативных визуализационных критериев диагноза АС;
У детей и подростков рентгенологическая оценка поражения осевого скелета представляет значительные трудности из-за незавершенности процессов окостенения скелета. На рентгенограммах таза в детском возрасте суставные поверхности интактных КПС могут выглядеть недостаточно ровными и четкими, часто их щели имеют неравномерную ширину, что может быть ошибочно интерпретировано как проявления СИ. Вместе с тем, даже при значительной выраженности ростковых зон могут выявляться бесспорные рентгенологические изменения КПС, например выраженный остеосклероз с так называемым, феноменом «псевдорасширения» суставной щели или выраженные эрозии с элементами анкилозирования, соответствующие 3-4 стадии по Kellgren.
КТ-диагностика
· КТ имеет вспомогательную роль в диагностике АС.
МРТ-диагностика
Дифференциальный диагноз
Дифференциальная диагностика
Боль в спине – симптом, часто встречающийся в клинической практике, который может выявляться при более чем восьмидесяти нозологических формах. Наиболее часто она встречается при миофасциальном синдроме и дегенеративных поражениях позвоночника. Для дифференциальной диагностики основное значение имеет ритм болевых ощущений (воспалительный), наличие и длительность утренней скованности (более 30 минут) и особенности ограничения движений в позвоночнике (характерно появление или наличие ограничения в сагиттальной плоскости). Определенное значение могут иметь также величина СОЭ и содержание СРБ а также характерная рентгенологическая картина поражения костно-суставного аппарата.
При дифференциальной диагностике с инфекционными спондилитом, спондилодисцитом и сакроилиитом основное значение имеют данные томографического исследования, при котором воспалительные изменения пересекают анатомические границы КПС или тела позвонка с формировнием «натечников» в прилежащих к костям мягких тканях.
Рентгенологические проявления АС необходимо дифференцировать с рентгенологическими изменениями при болезни Педжета (деформирующий илеит) и болезни Форестье (идиопатический диффузный гиперостоз скелета), гипопаратиреозе, аксиальной остеомаляции, флюорозе, врожденном или приобретенном кифосколиозе, конденсирующем илиите. Однако во всех выше перечисленных случаях сочетание клинической картины и данных рентгенологического (или МРТ) исследования не удовлетворяют критериям диагноза АС.
У детей и подростков АС могут имитировать болезнь Шейермана-Мау (юношеский кифоз) или другие врожденные аномалии развития позвоночника, отличающиеся характерными рентгенологическими изменениями.
| Показания к консультации ревматолога |
| · Воспалительная боль в спине (по критериям ASAS), особенно у лиц молодого, трудоспособного возраста; · Олиго- или моноартриты; · Энтезиты (в первую очередь ахиллобурсит, плантарный фасциит) в молодом возрасте; · Сочетание выше перечисленных признаков с увеитом, псориазом или воспалительными заболеваниями кишечника (неспецифический язвенный колит или болезнь Крона). |
| Показания для консультации других специалистов |
| · Окулист – развитие и лечение увеита; · Дерматолог – развитие и лечение псориаза; · Кардиолог – развитие и лечение недостаточности аортального клапана или нарушения атриовентрикулярной проводимости; · Ортопед – значительное нарушение функций тазобедренных или коленных суставов, суставов стопы, выраженный кифоз, развитие остеопоретических переломов позвоночника; · Инструктор по лечебной физкультуре – всем больным с установленным диагнозом АС. |
Лечение
Лечение анкилозирующего спондилита
| Основные принципы ведения больных АС: |
| 1. АС – потенциально тяжелое заболевание с разнообразными клиническими проявлениями обычно требующее мультидисциплинарного терапевтического подхода, который должен координировать ревматолог; 2. Терапия должна быть оптимальной и основываться на взаимопонимании врача и больного; 3. Оптимальная терапия АС базируется на комбинации нефармакологических и фармакологических методов. |
| Лечение пациентов АС должно быть индивидуальным согласно: |
| · Имеющимся на момент осмотра клиническим проявлениям болезни (поражение осевого скелета, периферических суставов, энтезисов и других органов и тканей); · Выраженности этих симптомов и наличия факторов неблагоприятного прогноза; · Общего клинического статуса (пол, возраст, коморбидность, проводимая терапия, психо-социальные факторы). |
Особенности фармакотерапии детей и подростков
При ЮАС применяются те же фармакологические группы препаратов, но с учетом свойственных для педиатрического контингента пациентов особенностей фармакотерапии:
1) необходимо учитывать зарегистрированные показания (и возрастной рубеж зарегистрированных показаний) с учетом соответствующих расчетных доз;
2) следует принимать во внимание, что из-за преобладания периферического артрита над аксиальной симптоматикой у детей с ЮАС эффективность базисных противовоспалительных препаратов (метотрексат, лефлуномид, сульфасалазин) и системных глюкокортикоидов может быть выше, чем у взрослых больных АС. Таким образом, буквальная экстраполяция рекомендаций по терапии АС у взрослых на педиатрическую популяцию больных ЮАС не вполне корректна.
Нефармакологические методы лечения анкилозирующего спондилита
| Основные положения по немедикаментозным методам лечения |
| • Среди нефармакологических методов лечения АС основное место занимают образование пациентов (школы больных) и регулярные физические упражнения (лечебная физкультура) /А/; • ЛФК больной должен заниматься постоянно, однако если она проводится в группах, под присмотром инструктора, ее эффективность несколько выше, чем в домашних условиях /В/; • Роль других нефармакологических методов лечения АС (физиотерапия, массаж, акупунктура и др.) не доказана, поэтому они не рекомендуются для повседневного клинического использования. |
Медикаментозная терапия
Основными целями лекарственной терапии являются: уменьшение (купирование) воспаления, улучшение самочувствия, увеличение функциональных возможностей и замедление (предотвращение) структурных повреждений.
| К лекарственным средствам, которые активно используются и рекомендуются при АС относятся: |
| · Нестероидные противовоспалительные препараты (НПВП); · Анальгетики; · Глюкокортикоиды (ГК); · Базисные противовоспалительные препараты (БПВП); · Ингибиторы фактора некроза опухоли-альфа (иФНОα). |
| Нестероидные противовоспалительные препараты | |
| · АС является, вероятно, единственным ревматическим заболеванием при котором длительный прием НПВП патогенетически обоснован, высокоэффективен и не имеет альтернативы, кроме лечения иФНОα. | B |
| · НПВП являются препаратами первой линии у больных АС | B |
| · НПВП должны быть назначены больному АС сразу после установления диагноза, независимо от стадии заболевания | A |
| · У пациентов с персистирующей активностью АС терапия НПВП должна быть длительной | A |
| · Непрерывный прием НПВП замедляет прогрессирование болезни, в то время как прием «по требованию», т.е. при болях, на прогрессирование практически не влияет | B |
| · При назначении НПВП необходимо учитывать кардиоваскулярный риск, наличие желудочно-кишечных заболеваний и заболеваний почек | A |
| Анальгетики | |
| l Анальгетики, такие как парацетамол и трамадол, могут быть использованы в качестве дополнительного краткосрочного симптоматического лечения, особенно в тех случаях, когда терапия боли при помощи НПВП неэффективна, противопоказана, и/или плохо переносится | D |
| Глюкокортикоиды | |
| · Системное применение ГК (в таблетках) как при аксиальной форме АС, так и при наличии периферического артрита(ов) не рекомендуется | D |
| · При периферическом артрите, сакроилиите и энтезитах можно использовать локальное введение ГК | D |
| · Местное лечение ГК эффективно при увеите | B |
| Базисные противовоспалительные препараты | |
| · Для лечения АС только с поражением аксиального скелета не рекомендуется назначение базисных противовоспалительных препаратов, таких как сульфасалазин, метотрексат или лефлюномид | C |
| · У пациентов с периферическим артритом рекомендуется лечение сульфасалазином (в дозе до 3 гр. в сутки). Эффективность оценивается в течение 3 месяцев | B |
| Ингибиторы фактора некроза опухоли альфа (иФНОα) и другие генно-инженерные биологические препараты (ГИБП) | |
| · При таких основных клинических проявлениях АС как боль, скованность, периферические артриты и энтезиты эффективность всех разрешенных к использованию иФНОα (инфликсимаб, адалимумаб, этанерцепт, голимумаб) практически одинакова | А |
| · Терапия иФНОα должна быть назначена/начата больному при персистирующей высокой активности АС, которая сохраняется, несмотря на стандартную терапию НПВП при аксиальном варианте, и сульфасалазина и локальной терапии при периферическом артрите | В |
| · При аксиальном варианте АС не обязательно назначение базисной терапии перед назначением терапии иФНОα и одновременно с ней | В |
| · При назначении терапии иФНОα следует учитывать наличие внеаксиальных и внескелетных проявлений, вероятность развития нежелательных явлений и предпочтительный способ введения препарата. | B |
| · При потере эффективности одного из иФНОα (вторичная неэффективность) целесообразно назначение другого иФНОα | B |
| · При АС нет доказательств эффективности других ГИБП, кроме иФНОα | B |
| · Доказано, что эффективность терапии иФНО-α намного выше на ранней стадии болезни и при ее высокой активности, однако и при развернутой и поздней стадии заболевания они часто дают хороший клинический эффект (инфликсимаб, адалимумаб, этанерцепт, голимумаб) · Имеются данные об улучшении функциональных возможностей у больных АС даже при рентгенологически выявляемом полном анкилозе позвоночника | А |
При отсутствии противопоказаний для назначения иФНОα, их следует назначать больным с установленным диагнозом АС (согласно российской версии модифицированных Нью-Йоркских критериев АС) в следующих случаях:
1. При высокой активности болезни (BASDAI> 4 или ASDAS> 2,1)
и
при резистентности (или непереносимости) двух предшествующих НПВП, назначенных последовательно в полной терапевтической дозе с длительностью применения в целом не менее 4-х недель; у больных с периферическим артритом при резистентности (или непереносимости) к терапии сульфасалазином в дозе не менее 2гр в течение не менее чем 3-х месяцев и внутрисуставных инъекций ГК (не менее 2-х).
2. При наличии у пациента с достоверным диагнозом АС рецидивирующего (или резистентного к стандартной терапии) увеита, без учета активности болезни;
3. При наличии у пациента с достоверным диагнозом АС быстро прогрессирующего коксита, без учета активности болезни.
Перед назначением иФНОα обязательным является скрининг на туберкулез (проба Манту или Диаскин-тест (квантифероновый тест) и рентгенография легких) и повторение его раз в 6 месяцев на фоне терапии /D/.
Другие лекарственные средства
Миорелаксанты
· Эффективность применения миорелаксантов при АС не доказана, поэтому их применение при этом заболевании не рекомендуется.
Бисфосфанаты
· Эффективность бисфосфонатов при лечении АС не доказана /B/, поэтому в настоящее время не рекомендуется.
Хирургическая помощь
Хирургическое лечение у больных АС ориентировано на лечение осложнений заболевания и показано при развитии выраженных деформаций позвоночника, переломах позвонков, стенозе позвоночного канала и поражении (в первую очередь, тазобедренных) суставов, а также поражении сердца.
Основные фармакологические препараты, используемые в терапии ювенильного АС
| Фармакологические группы препаратов | МНН препарата | Наличие зарегистрированного показания для детей до 18 лет (возраст) | Расчетная доза, режим приема | ибупрофен | Да (с 6 мес.) | 30-40 мг/кг/с в 3-4 приема |
| индометацин | Да (не ограничен) | 2-2,5 мг/кг | |
| нимесулид | Да (с 2 лет) | 5 мг/кг/с в 2-3 приема | |
| диклофенак | Да (кроме ретард- форм, с 6 лет) | 2-3 мг/кг/с в 2-3 приема | |
| мелоксикам | Да (с 12 лет) | 0,15-0,25 мг/кг/с в 1-2 приема | |
| напроксен | Да (с 6 лет) | 10 мг/кг в 2 приема | |
| коксибы | нет | — | |
| ацеклофенак | нет | — | |
| БПВП | метотрексат | Да (не ограничен) | 10-15 мг/м 2 / в неделю |
| сульфасалазин | Да (не ограничен) | 30-40 мг/кг/с | |
| лефлуномид | Нет | 0,3-0,6 мг/кг/с | |
| инфликсимаб | Нет | 3-6 мг/кг в/в 0; 2-я, 6-я нед.; далее каждые 8 недель | |
| этанерцепт | Да (с 4 лет) | 0,4 мг/кг подкожно 2 раза в неделю | |
| Адалимумаб Голимумаб | Да (с 13 лет) нет | При массе тела >30 кг – 40 мг подкожно 1 раз в 2 недели (24 мг/м 2 ) 50 мг в месяц п/к |
Мониторинг заболевания
Поскольку течение АС различно у разных пациентов и у одного пациента в разные периоды жизни, частота осмотров пациентов должна быть индивидуальной и зависеть от течения болезни, тяжести и проводимой терапии.
| Наблюдение за пациентами должно включать следующие показатели: |
| • анамнез за истекший период наблюдения, • клинические параметры (боль, функция позвоночника и суставов), • лабораторные тесты (СОФ, СРП), • данные визуализационных исследований (МРТ, УЗИ, рентгенография) |
Важно! Рентгенографию таза, если уже выявлен достоверный СИ, не следует систематически повторять так как, его динамика не имеет значения для течения и лечения АС. При поражении тазобедренных суставов исходно и в динамике рентгенограммы таза проводятся не чаще 1 раз год.
Рентгенограммы шейного и поясничного отделов позвоночника в боковой проекции проводятся исходно для оценки структурных изменений и в динамике не чаще 1 раза в 2 года, так как структурные изменения развиваются медленно и существенные различия раньше этого срока найти сложно.
Рекомендации по срокам мониторирования основных показателей в зависимости от вида терапии
Образование и обучение пациентов
| Результаты исследований | Рекомендации | |
| Обучение пациентов | Основу обучения составляет представление основной информации о заболевании, принципах терапии. | Необходимо проведение обучения больных в «школах АС» технике самомониторирования. /A/ |
| Лечебная физкультура | ЛФК занимают основное место среди нефармакологических методов лечения | Систематические занятия ЛФК улучшают течение и прогноз болезни /A/ |
Роль других нефармакологических методов лечения АС (физиотерапия, массаж, акупунктура и др.) не доказана, поэтому они не рекомендуются для использования.
Занятия ЛФК при АС жизненно необходимы, т.к. только двигательная активность сохраняет объем движения в суставах и позвоночнике. Продолжительность и количество занятий определяются двигательным режимом в течение дня, недели, месяца, года.
Утром необходимо обязательно выполнять утреннюю гигиеническую гимнастику. Это важнейший пункт ежедневного двигательного режима. Ночью, во время сна, более активно идут процессы воспаления и анкилозирования. Утреннее занятие устраняет скованность и восстанавливает объем движения. В течение дня необходимо несколько раз (2 – 4 раза) выполнять мини занятия – «пятиминутки», а если приходится работать или находится в неудобной или вынужденной позе, то проводить эти занятия следует через каждый час.
Прогноз
Факторы неблагоприятного прогноза
Факторами неблагоприятного прогноза являются такие клинические параметры, которые утяжеляют течение болезни, ускоряют инвалидизацию или значительно сокращают продолжительность жизни пациента. Они значительно влияют на выбор терапевтической тактики.
| Факторами неблагоприятного прогноза при АС являются: |
| • развитие болезни в детском возрасте, • коксит (воспаление тазобедренного сустава), • раннее формирование кифоза шейного отдела позвоночника, • персиситирующий периферический артрит нижних конечностей, • внескелетные проявления (рецидивирующий увеит, аортит, нарушения сердечной проводимости, амилоидоз), • персистирующая высокая лабораторная активность (высокие СОЭ, СРБ), • неэффективность или плохая переносимость НПВП. |
Считается, что для прогноза функциональной недостаточности имеет значение быстрота развития клинико-рентгенологических изменений позвоночного столба и степень их выраженности в течение первых 10 лет болезни, характер проводившейся терапии, ее переносимость и результаты.
| Неблагоприятный вариант течения АС, если в течение первых 10 лет имеется: |
| • ФН – 3-4 класса или вынужденная перемена профессии и/или • стойкий болевой синдром со стороны позвоночника с ограничениями функции (уменьшение в целом функции позвоночника на 50%) и/или • стойкий или часто рецидивирующий периферический артрит и/или • системные проявления (увеит, поражение сердца или амилоидоз). |
Госпитализация
| Показания для госпитализации |
| · Подтверждение диагноза и оценка прогноза; · Подбор терапии при не купирующимся в амбулаторных условиях обострении АС; · Развитие осложнений; · Хирургическое лечение. |
Информация
Источники и литература
Информация
Список сокращений
Методология
Клинические рекомендации по диагностике и лечению анкилозирующего спондилита (АС) разрабатывались группой экспертов (табл. 1) с учетом принципов доказательной медицины.
| Бочкова А.Г. | ФГБУ «НИИР» РАМН, к.м.н. (Москва) |
| Дубинина Т.В. | ФГБУ «НИИР» РАМН, к.м.н. (Москва) |
| Закиров Р.Х. | ГОУ ВПО Казанский ГМУ Росздрава (Казань) |
| Лапшина С.А. | ГОУ ВПО Казанский ГМУ Росздрава, к.м.н. (Казань) |
| Мясоутова Л.И. | ГОУ ВПО Казанский ГМУ Росздрава, (Казань) |
| Никишина И.П. | ФГБУ «НИИР» РАМН, к.м.н. (Москва) |
| Румянцева О.А. | ФГБУ «НИИР» РАМН, к.м.н. (Москва) |
| Салихов И.Г. | ГОУ ВПО Казанский ГМУ Росздрава, д.м.н., профессор (Казань) |
| Смирнов А.В. | ФГБУ «НИИР» РАМН, д.м.н. (Москва) |
| Эрдес Ш.Ф. | ФГБУ «НИИР» РАМН, д.м.н., профессор (Москва) |
Методы, используемые для сбора/селекции доказательств:
Поиск в электронных базах данных. Доказательной базой для Рекомендаций являются публикации, вошедшие в Кохрановскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска 5 лет.
Методы, используемые для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка уровня доказательности в соответствии с рейтинговой схемой (табл. 2)
Рейтинговая схема для оценки значимости публикации (Таблица 2)
| Уровень доказательности | Характеристика |
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью систематической ошибки, результаты которых могут быть распространены на соответствующую российскую популяцию. | Высококачественный обзор или систематический обзор когортных исследований или исследований случай-контроль или Высококачественное когортное исследование или исследование случай-контроль с очень низким уровнем систематической ошибки или РКИ с невысоким риском систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию. |
| Когортное исследование или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким уровнем систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию или РКИ с очень низким или невысоким риском систематической ошибки, результаты которого не могут быть распространены на соответствующую российскую популяцию. | |
| D | Описание серии случаев или Неконтролируемое исследование или Мнение экспертов. |
РКИ – рандомизированные клинические испытания
Описание методов, используемых для анализа доказательств:
Отбор публикации, как потенциального источника доказательной информации, происходил после изучения использованной в работе методологии, для определения ее валидности и уровня доказательности.
Разработка КР соответствует международным стандартам, изложенным в опроснике AGREE (Appraisal of Guidelines Research and Evaluation / Опросник по Экспертизе и Аттестации Руководств) и рекомендациям Международной сети разработчиков КР – Guidelines International Network (GIN).
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
GPPs базируется на клиническом опыте экспертов рабочей группы по разработке настоящих Рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.