Чем лечить кожные проявления коронавируса
«Ковидные пальцы» и сыпь как симптомы Covid-19
10 ноября
Наша кожа является самым большим органом человеческого тела и способна специфически реагировать на все изменения среды человека, как внешние, так и внутренние, в том числе кожа реагирует и на инфицирование различными патогенными микроорганизмами, и новой коронавирусной инфекцией в частности.
Зачастую кожные проявления при вирусных заболеваниях являются одним из наиболее важных критериев в постановке окончательного диагноза, так, например, в случаях с корью, краснухой, ветряной оспой, опоясывающим герпесом и т.д. В свою очередь, при Covid-19 невозможно поставить диагноз, опираясь лишь на осмотр кожных покровов.
По статистическим данным, около 20% пациентов, заболевших Covid-19, имеют кожные симптомы. Несмотря на относительно недолгий период существования данного заболевания, накопленные знания позволяют выделить наиболее частые кожные проявления коронавирусной инфекции.
Как установили испанские врачи, у некоторых больных, госпитализированных с диагнозом Covid-19, прослеживаются пять видов кожных высыпаний.
В настоящий момент кожная сыпь не включена в список симптомов коронавирусной инфекции.
Согласно клиническим наблюдениям испанских медиков, эти симптомы, включая так называемые «ковидные пальцы», чаще всего появляются у детей или молодых людей и сохраняются на коже в течение нескольких дней.
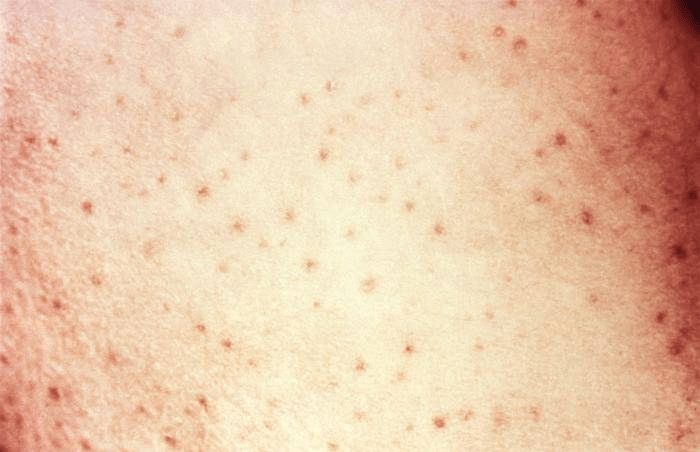
Однако, как говорит глава исследовательской группы врачей Игнасио Гарсия-Довал, наиболее распространенным видом сыпи являются макулопапулёзные высыпания (которые обычно возникают при заболевании корью) в виде маленьких красных бугорков, плоских или выпуклых, они чаще всего появляются на торсе.
Все пациенты, о которых говорится в исследовании, были госпитализированы и имели респираторные симптомы.
В рамках этого исследования все испанские дерматологи описали кожные высыпания, которые они наблюдали у больных коронавирусной инфекцией в предыдущие две недели. Всего описано 375 случаев.
Выявлено пять разновидностей сыпи:
В то же время специалисты отмечают, что сыпь может иметь различное происхождение и ее трудно классифицировать, не имея соответствующего опыта и знаний.
Не для самодиагностики
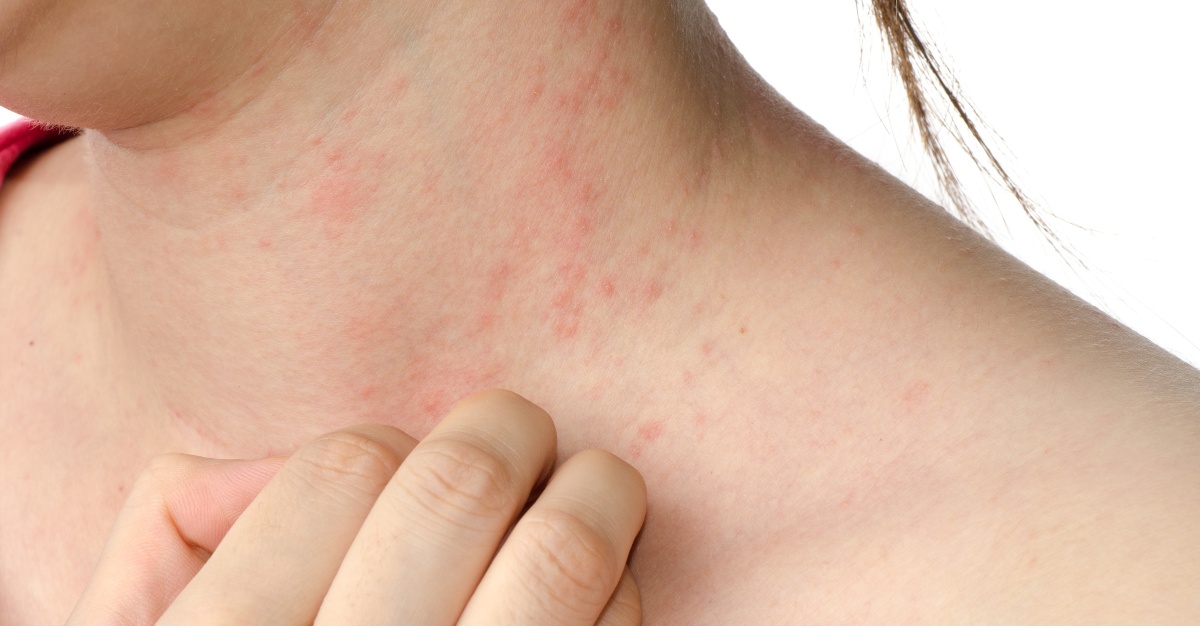
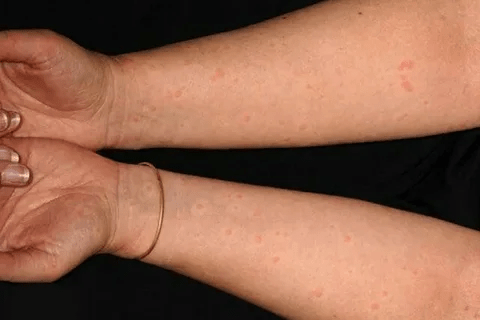
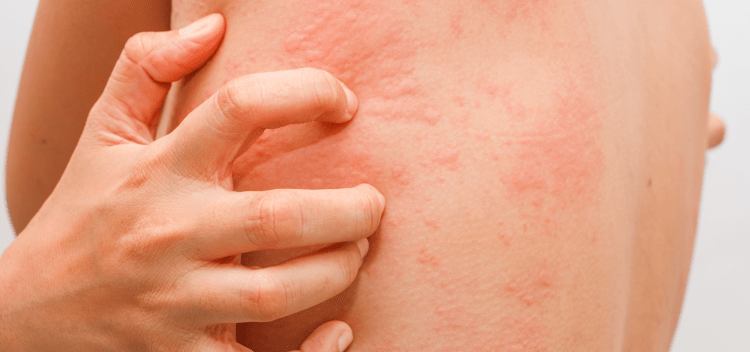
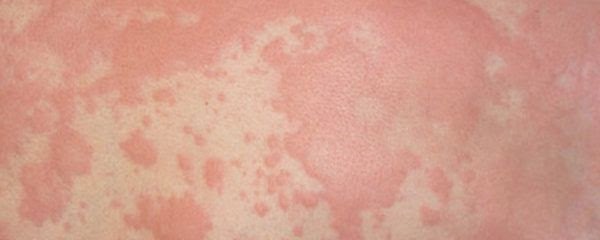
Сыпь, похожая на крапивницу, отмечена в половине случаев у больных с коронавирусной инфекцией.
Как отмечает доктор Майкл Хэд из Саутгэмптонского университета, сыпь очень часто сопровождает многие вирусные инфекции, включая пневмонию.
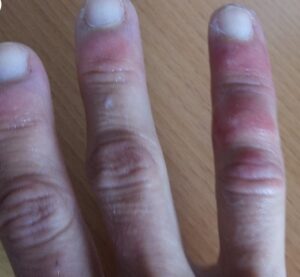
Исследователи из Парижского университета полагают, что нашли истинную причину появления похожих на следы обморожения ранок на пальцах ног, а иногда и рук у заразившихся коронавирусом.
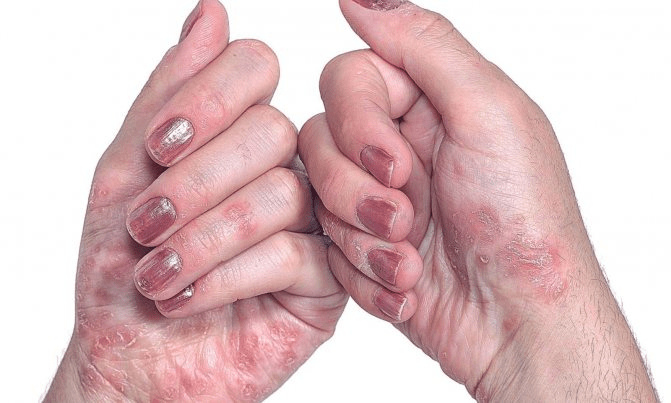
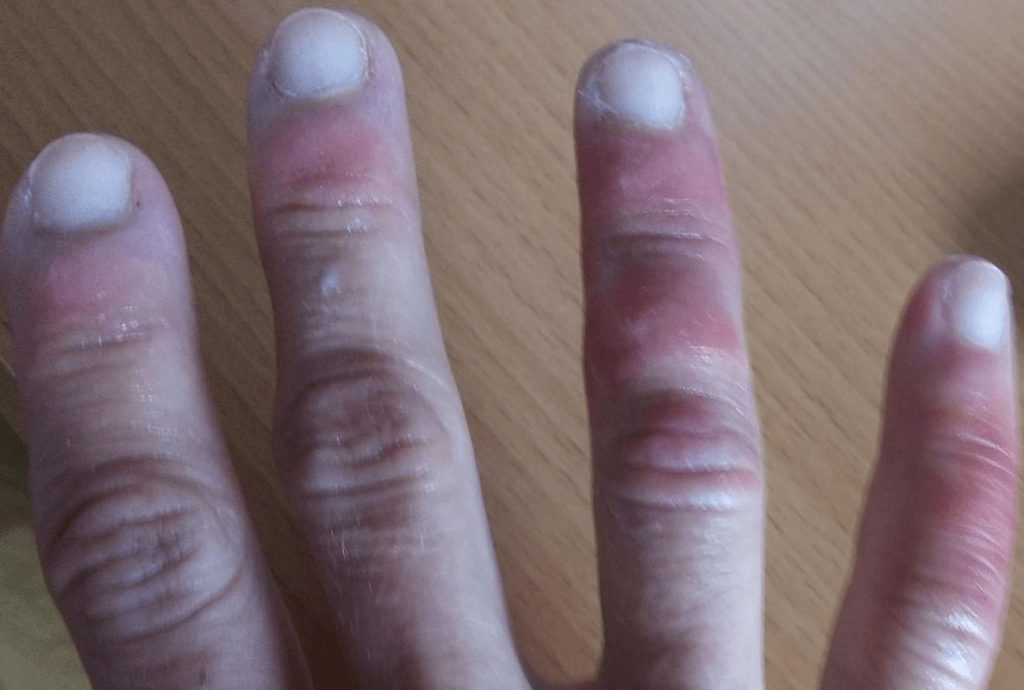
Что такое «ковидный палец»?
Симптомы могут проявиться в любом возрасте, однако чаще всего страдают дети и подростки.
Для одних все проходит безболезненно, другие жалуются на сильнейшую боль и зуд, язвы и опухоли.
13-летняя жительница Шотландии София, к примеру, едва могла ходить и надевать обувь, когда у нее возникли симптомы «ковидного пальца».
В интервью Би-би-си она пожаловалась, что прошлым летом долго передвигаться могла лишь в инвалидном кресле.
Пораженные пальцы ног, а иногда и рук приобретают красноватый или фиолетовый оттенок. У некоторых людей возникают болезненные утолщения, иногда кожа становится грубой и шероховатой. Порой при этом выделяется гной. Симптомы могут сохраняться неделями, а то и месяцами.
Но часто у людей при этом не наблюдается других симптомов, которыми обычно сопровождается классический ковид, таких как постоянный кашель, повышенная температура, изменение или полная потеря вкуса и обоняния.
Отчего возникают эти симптомы?
Французские ученые обследовали 50 пациентов с подозрением на «ковидный палец» весной 2020 года и еще 13 пациентов со схожими по виду симптомами, не связанными с коронавирусной инфекцией, поскольку они были отмечены задолго до начала пандемии.
Результаты этих исследований, основанных на анализах крови и соскобов кожного покрова, говорят о том, что во всем могут быть виноваты два элемента иммунной системы, отвечающие за борьбу организма с вирусами.
Определенную роль в возникновении «ковидных пальцев» играют и клетки, устилающие капилляры, по которым кровь поступает к пораженным участкам.
По словам британского ортопеда доктора Айвена Бристоу, ранки на пальцах, как, например, те, что возникают у людей с нарушением циркуляции крови или во время особо холодной погоды, со временем исчезают сами. Однако некоторым пациентам требуется специальный курс лечения, включающий мази и иные лекарственные препараты.
По словам доктора Бристоу, установление причины возникновения «ковидного пальца» поможет разработать новые методы лечения и более эффективно справляться с заболеванием.
Представитель Британской ассоциации дерматологов доктор Вероник Батай отмечает, что «ковидный палец» очень часто отмечался на ранней стадии пандемии, однако с появлением нынешнего варианта коронавируса «Дельта» стал встречаться реже.
Это может быть связано с тем, что многие люди уже вакцинировались или получили иммунитет, ранее переболев коронавирусом.
Важно: если у вас появились высыпания на коже, при этом у вас имеются признаки ОРВИ (заложенность носа, насморк, потеря обоняния, кашель) или вы имели близкий контакт с пациентом, имеющим положительный тест на Covid-19, в первую очередь стоит обратиться к терапевту для исключения коронавирусной инфекции, при необходимости, уже терапевт может рекомендовать вам консультацию дерматолога.
Необходимо помнить, что в большинстве своем, кожные симптомы коронавирусной инфекции не являются жизнеугрожающим состоянием и лечатся симптоматически, принося лишь легкий дискомфорт, в свою очередь, осложнения со стороны внутренних органов, особенно дыхательной и сердечно-сосудистой системы, при поздно начатом лечении могут привести к серьёзным проблемам со здоровьем.
Сыпь при коронавирусе
Важное о коронавирусе
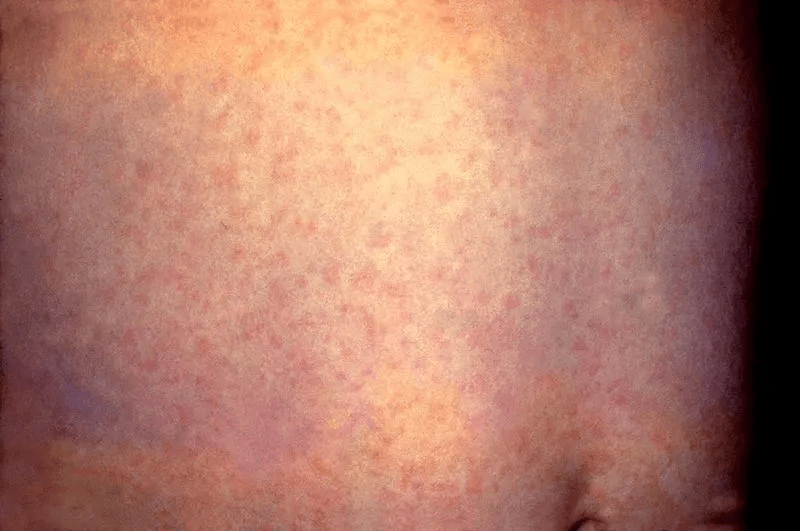
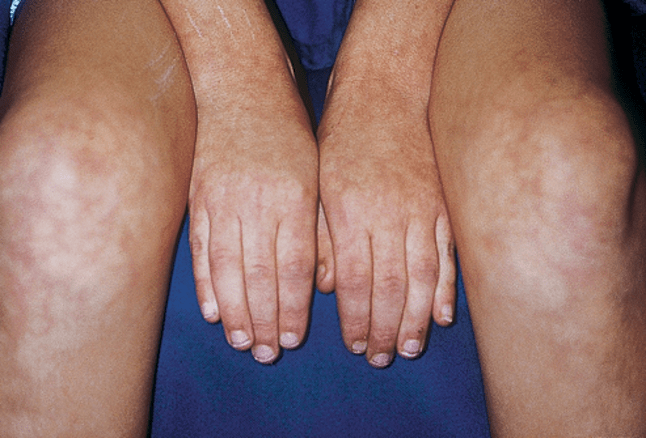
Высыпания на коже могут стать одним из ранних маркеров заражения КОВИД. Сыпь, напоминающая корь или ветряную оспу, крапивница, посинение крайних фаланг пальцев, усиление капиллярного рисунка — такие кожные реакции чаще всего наблюдаются у детей и пожилых людей. Тест на COVID-19, сделанный в день появления сыпи, зачастую дает отрицательный результат. Но уже через 2-3 дня мазок со слизистых носа и горла показывает наличие РНК вируса.
Есть ли сыпь при коронавирусе
Кожные симптомы коронавируса врачи регистрируют относительно редко, если сравнивать с проявлениями болезни со стороны дыхательной и пищеварительной системы. Высыпания возникают вследствие попадания патогена в кровеносное русло и повреждения стенок сосудов, аллергической реакции, тромбоза мелких сосудов.
Кожные проявления нового вируса маскируются под давно известные болезни инфекционного и неинфекционного происхождения, поэтому нередко вводят в заблуждение и не позволяют заподозрить КОВИД.
У взрослых и детей проблемы с кожей выражены по-разному. Они зависят от возраста и тяжести патологического процесса.
Симптомы у взрослых
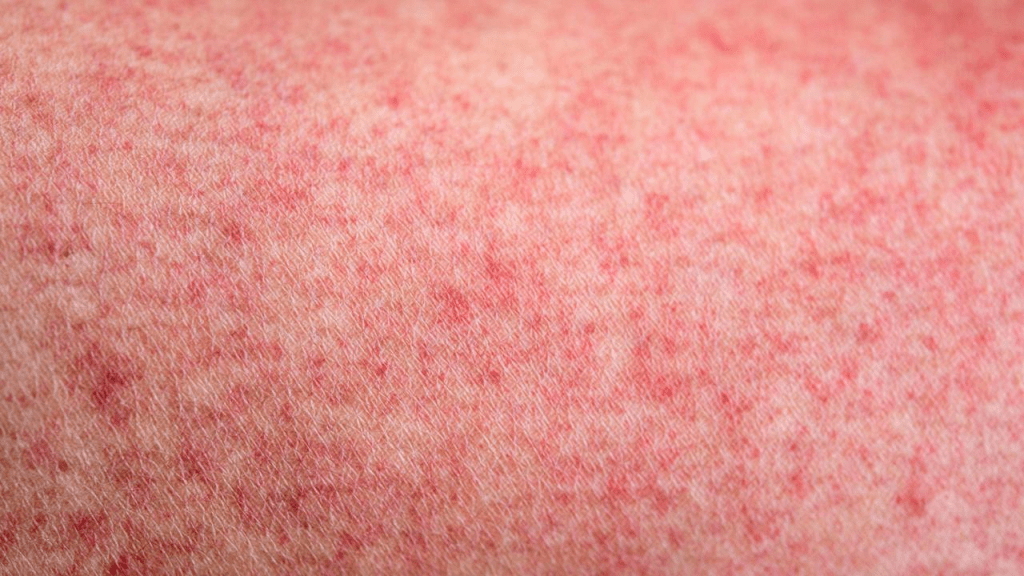
При легком течении болезни у молодых людей возникает, преимущественно, сыпь по типу многоформной эритемы. Выглядит она, как округлые пятна с везикулой, в центральной части красного цвета.
У взрослых пациентов (от 25 до 40 лет) со средне тяжелым течением коронавируса обнаруживается сыпь, очень похожая на ветряную оспу. Мелкие пузырьки появляются по всей поверхности тела, на слизистой рта.
При тяжелой форме коронавируса у взрослых медики замечают синюшность пальцев ног и рук. Такой симптом возникает из-за закупорки мелких сосудов тромбами. Молодые люди, тяжело переносящие болезнь, нередко покрываются сыпью, которая внешне напоминает крапивницу.
Симптомы у детей
Знать, какая сыпь при коронавирусе у детей, стоит родителям еще не переболевших новой инфекцией малышей. Ведь именно у дошкольников и детей до 14 лет инфекция часто проявляется именно со стороны покровов тела.
Зачастую сыпь возникает после короткого инкубационного периода (через 2-3 дня после заражения). Она может стать первым или единственным симптомом патологии с легким течением.
В большинстве случаев пятнышки и пузырьки на теле не несут серьезной опасности для здоровья малыша и исчезают после выздоровления.
У детей высыпания имеют вид:
После исчезновения пятен на коже ребенка остается едва заметный след, шелушение.
На какой день появляются кожные высыпания
Появление пятен на теле при коронавирусе происходит по двум сценариям. В первом случае сыпь возникает на фоне нормального самочувствия, предположительно на 2-3 день после заражения.
Во втором — сыпь присоединяется к респиратоным (кашлю, першению в горле, заложенности носа, повышенной температуре) симптомам спустя 2-3 дня после их появления.
Где появляются высыпания при COVID-19?
Типичными местами высыпаний являются плечи, спина, живот. Но пятнышки и прыщики могут появляться и на лице, во рту. На конечностях чаще заметны пятна, связанные с нарушением кровообращения.
Живот, грудь, спина
Чаще всего заметить сыпь можно на животе и груди, несколько реже — на спине.
Небольшие пузырьки — везикулы, очень зудят и наполнены мутноватой жидкостью либо кроваво-гнойным содержимым. Жидкость внутри пузырька содержит вирус, поэтому крайне важно удержаться от расчесывания, а после контакта с кожей тщательно вымыть руки.
Конечности
При коронавирусе можно заметить изменение тканей на ногах. Особенно часто страдают стопы и пальцы. Их вид можно сравнить с тем, как выглядят конечности при обморожении — заметна синюшность, некроз вблизи ногтевой пластины. Подобное изменение тканей затрагивает и руки, но реже. При кажущейся тяжести кожное проявление коронавируса обратимо — после выздоровления оно исчезает полностью.
На руках (кистях, тыльной стороне ладони, пальцах) часто появляются пятна, которые напоминают аллергическую сыпь или крапивницу. Реже наблюдается сыпь на руках, которую легко спутать с розовым лишаем. Возникают покраснения, мелкие кровоизлияния.
Голова, лицо
При коронавирусе высыпания на этих участках тела редко появляются самостоятельно. Прыщики на голову и лицо могут распространиться с груди и спины. Высыпания в такой ситуации заметны на щеках, нижней части лица, на лбу и на голове под волосами.
Рот, носоглотка
В носу сыпь при коронавирусе появляется редко, она напоминает герпетические пузырьки, которые зудят и болезненные при касании.
На слизистой ротовой полости у больных коронавирусом появляется энантема. Эта сыпь выглядит, как мелкие густо расположенные красноватые пятнышки. Подобные высыпания характерны для коронавируса и ОРВИ. Энантема появляется за 1-2 дня до того, как начинает болеть горло и повышается температура.
Виды сыпи при коронавирусе — описание и фото
Дерматологи выделяют несколько разновидностей сыпи, сопровождающей коронавирус:
Относительно ощущений, связанных с сыпью, впечатления переболевших разнятся. Некоторым пациентам больниц высыпания не доставляли особого беспокойства, другие же жаловались на болезненность кожи на пораженных участках.
Большинство видов сыпи при коронавирусе маскируется под другие патологии. Поэтому при появлении первых же пятнышек на теле следует вспомнить, был ли контакт с дерматологическими больными, возможна ли аллергическая реакция на коже. Если нет — необходимо сдать анализ на коронавирус.
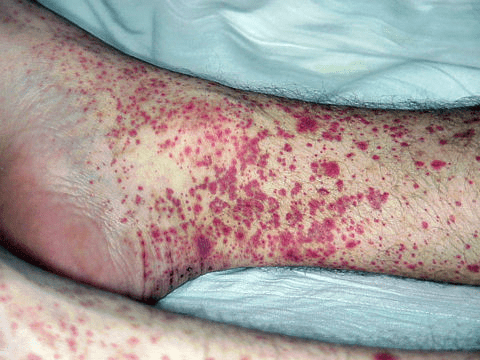
Ангиит
Сыпь появляется на фоне поражения сосудов кожи вирусной инфекцией. Красные пятна распространяются на все тело. Наблюдается такая сыпь у пожилых людей при тяжелом течении коронавируса.
Появление ангиита нередко связывают с опасными состояниями — цитокиновым штормом, тяжелой пневмонией, обширным поражением сосудов кожи.
Сыпь на конечностях, схожая с обморожением — акродерматит
Поражение кожи, при котором она выглядит, как обмороженная. Во время коронавируса возникает у молодых людей и детей при легком течении болезни. Локализуется акродерматит на руках (кистях, пальцах), пальцах ног и пятках.
Волдыри
Мелкие, часто едва заметные волдыри на животе и спине или на конечностях при коронавирусе появляются у больных среднего возраста. Сыпь возникает раньше, чем появляются другие симптомы инфекционного процесса. Высыпания сильно зудят, сохраняются до 10 дней.
Розовый псевдолишай Жибера
Сыпь возникает при различных инфекциях вирусного происхождения. Для розового лишая Жибера характерно наличие первичной бляшки красного цвета с бледно-розовой каймой по краю. Бляшка шелушится. Пятна можно заметить на боковых поверхностях тела, редко — на груди.
На протяжении 3 дней бляшки увеличиваются, затем отшелушивается. На их месте остается только кайма.
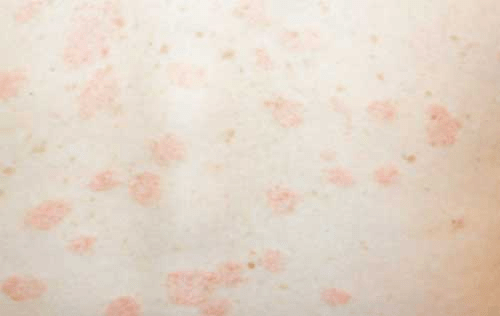
Макуло-папулезная сыпь
При ней на покрасневшем участке кожи появляются бугорки. Сыпь может появиться одновременно с респираторными симптомами коронавируса либо предшествовать им. Длится до 9 суток.
Покраснения на коже
Покраснение кожных покровов и гнойники на руках характерны для коронавируса у людей до 40 лет. Сохраняется этот симптом до 2 недель, затем кожа восстанавливается.
Уртикарные высыпания (крапивница)
Сыпь по типу крапивницы (уртикарная) поражает верхние и нижние конечности, спину, грудь и живот. Пятна имеют неровные очертания, красную окраску (от бледного до насыщенного оттенка). Кожа вокруг сыпи отечная.
Высыпания сопровождаются сильным зудом, болезненными ощущениями при прикосновении. Часто появляются за сутки до повышения температуры или в тот же день.
Везикулярные высыпания
Сыпь в виде мелких пузырьков появляется на туловище за несколько часов до повышения температуры, иногда — на 1-2 дня раньше кашля. Заболевший человек жалуется на слабость. Пузырьки зачастую не беспокоят, в редких случаях ощущается легкое покалывание под ними. Такая везикулярная сыпь рассматривается врачами как один из симптомов коронавируса.
На фоне уже начатой терапии пузырьковые высыпания могут появляться при интенсивном потении. Пузырьки не болезненны, но могут вызывать фолликулит. Причина воспаления волосяных луковиц — сниженный иммунитет, лечение антибактериальными препаратами. По мере выздоровления сыпь исчезает, не оставляя следов.
Ливедо
При нарушении кровотока в мелких кровеносных путях становится заметным сосудистый рисунок. Причина аномалии — сгущение крови или закупорка капилляров мелкими тромбами. Ливедо наблюдается, преимущественно, у пожилых людей с тяжелым течением коронавируса.
Лекарственная аллергия
В лечении тяжелых форм коронавируса применяются медикаменты, способные вызвать аллергическую реакцию. Особенно часто аллергия при ковиде возникает на фоне приема противомалярийных, противовирусных средств и антибиотиков.
Сыпь при аллергии выглядит, как красноватые пятна, которые имеют синий оттенок, из нескольких мелких постепенно сливаются в большие участки. Реакция на медикаменты протекает в разных формах. Высыпания располагаются по всей поверхности тела либо в глубоких складках (подмышечной, паховой).
Сыпь в ротовой полости
Коронавирусная энантема регистрируется относительно редко из-за того, что врачи опасаются осматривать ротовую полость. Испанские дерматологи из Университетской больницы Рамон и Кахаль (Hospital Universitario Ramon y Cajal) отмечают, что из 21 пациента, которые находились под их наблюдением, 6 жаловались на боль во рту на фоне энантемы. Их работа опубликована в JAMA Dermatology.
Максимальное количество красных точек (кровоизлияний) при коронавирусной энантеме располагается на небе, меньшее — на щеках и языке. Кровоизлияния могут приобретать форму болезненных язвочек. От появления первых высыпаний до их исчезновения проходит от 10 до 15 дней.
Как отличить коронавирус от других болезней кожи
Врачи рекомендуют не ставить диагноз самостоятельно, ориентируясь на то, как выглядит сыпь. Кожные проявления при новой инфекции очень схожи с теми, которые появляются при ветрянке, кори, герпесе и других заболеваниях.
Подтвердить заражение при коронавирусной сыпи может только анализ. Его берут не с поверхности кожи, а из ротовой полости и носа.
Сколько длится сыпь при COVID-19
Высыпания на коже сохраняются от 3-4 дней до 15 и дольше. Они исчезают по мере того, как человек начинает выздоравливать. Зачастую сыпь исчезает, не оставляя следов на коже. В редких случаях остаются светло-коричневые пятнышки, участки шелушения.
Сыпь после коронавируса
Высыпания по типу крапивницы могут беспокоить уже после выздоровления тех, кто переболел в тяжелой форме. Причиной такой реакции организма может стать аутоиммунный процесс или аллергия, которая возникла в ответ на антибиотики и другие препараты.
Улучшить состояние кожи и избавиться от зуда помогает прием антигистаминных препаратов — Зиртека, Цетрина, Дезлоратадина.
Чем лечить сыпь при коронавирусе
Лечение коронавирусной инфекции, которая сопровождается сыпью, назначает врач. В список препаратов, которые помогают решить проблемы с кожей, входят наружные средства (мази, кремы), а также медикаменты для приема внутрь.
Лекарственная терапия
В зависимости от выраженности симптомов врачи назначают гормональные и негормональные мази.
Гормональные препараты быстро снимают воспаление, устраняют зуд и болезенные ощущения, проявляют антиэкссудативную активность. Основной компонент гормональных мазей — глюкокортикостероиды. Среди самых эффективных при коронавирусной сыпи мазей:
Негормональные наружные средства на синтетической и натуральной основе подсушивают, оказывают противовоспалительной дествие, ускоряют востановление кожи.
Из негормональных мазей врачи советуют использовать Фенистил, Гистан, мазь Календула, Цинковую мазь (назначаются в индивидуальном порядке).
Перед нанесением мази необходимо вымыть руки. Затем выдавить на стеклянную или пластиковую палочку немного наружного средства и тонким слоем наложить его на проблемный участок кожи. После обработки необходимо подождать 10 минут, чтобы мазь впиталась, после этого можно одеться.
Кроме наружных средств для лечения коронавирусной сыпи врачи назначают антигистаминные препараты. Они помогают справиться с зудом. При высокой температуре доктор может рекомендовать жаропонижающее.
Лечение тяжелой формы коронавируса, сопровождаемого сыпью, проводится в условиях стационара.
Народные методы
Для лечения сыпи применяются применяются примочки, ванны на основе растительных компонентов.
Снять воспаление, унять зуд, избавиться от сухости помогают примочки из крепкого настоя календулы, ромашки, череды, липы. Их готовят ежедневно из расчета 3 ст. л. сухого сырья на 500 мл кипятка (запаривают, настаивают в течение 3 часов, процеживают). Смазывают проблемные участки через каждые 1,5-2 часа.
Подсушить мокнущие участки высыпаний помогает отвар дубовой коры, примочки с крепким черным чаем.
Советы врачей при сыпи от коронавируса
Тем, у кого коронавирус сопровождается высыпаниями на коже, врачи рекомендуют:
Не стоит терпеть и надеяться, что сыпь сама пройдет, если на 4-5 день она усиливается, присоединяются другие симптомы — высокая температура, затрудненное дыхание. В такой ситуации врачи рекомендуют обращаться за помощью.
Отзывы заболевших коронавирусом с кожными высыпаниями
Переболела коронавирусом очень тяжело, лежала в больнице, получала ингаляции с кислородом. Вместе с проблемами дыхания у меня была мелкая красная сыпь по всему телу. Оно очень чесалось. Появились высыпания на 2-й день после температуры, прошли к 10 дню болезни.
Валентина, 34 года
У меня сыпь появилась, когда у жены анализ уже подтвердил coronavirus. У нее была высокая температура (держалась неделю), боль в горле, сильная слабость. У меня же все ограничилось сыпью, врач сказала “крапивница”. Температуры не было, слабости тоже. Тест был положительный.
Николай, 25 лет
У меня 4 детей, и коронавирусом первым заболел самый старший сын, ему 12 лет. У него 2 дня держалась температура до 38, а вот у самой младшей дочки (3 года) на 5-й день после сына вдруг температура поднялась до 39,8, ничем не сбивалась. Через сутки ее всю обсыпало, как при ветрянке. Были пузырьки с жидкостью, они очень чесались. Мы обратились к своему доктору, та сказала срочно везти в больницу. Ребенку делали капельницы, давали дышать кислородом. Было очень страшно. К счастью, все обошлось. У двоих средних деток коронавирус не выявили. А за дочку большое спасибо докторам!
Ольга, 39 лет
У меня при коронавирусе был только один симптом — сильно болело горло. Я сразу и не поняла, что заболела, все начиналось с сухости, я думала, что это психосоматика от нервов — у меня такое бывает. А через 2 дня так разболелось, что я посмотрела в зеркало и ахнула — там все пылало алым, были мелкие точки. Семейный врач сказала сдать тест на КОВИД-19 (он подтвердил заражение). Спасалась полосканиями — Фурацилином, настоем календулы и шалфея. Рассасывала Стрепсилс, брызгала Фарингосептом. Болело горло неделю, потом боли не стало, но краснота была еще дней 5.
Любовь, 56 лет
Заключение
Кожные симптомы коронавирусной инфекции часто возникают в первые дни после заражения. Они могут протекать без дополнительных симптомов инфекции или сохраняться и усиливаться на фоне тяжелого течения. Сыпь при коронавирусе очень схожа с проявлением других болезней, поэтому подтвердить ее происхождение может только анализ.
Видео о сыпи при коронавирусе
Чем лечить кожные проявления коронавируса
Информация об отзыве статьи направлена во все базы данных, где индексируется журнал «Клиническая дерматология и венерология».
Введение
В настоящее время основным документом, который определяет тактику диагностики, профилактики и лечения COVID-19 на территории Российской Федерации, являются временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» (вер. 6 от 28.04.20) Министерства здравоохранения Российской Федерации [1]. Материалы рекомендаций базируются на данных ВОЗ, ведущих центров США, Китая и Европы, сведениях отечественных и зарубежных ученых, а также регламентирующих документов Минздрава России и Роспотребнадзора.
В настоящее время сведения об эпидемиологии, клинических особенностях, профилактике и лечении этого заболевания постоянно дополняются и обновляются. Наиболее распространенным клиническим проявлением COVID-19 является двусторонняя пневмония, у 3–4% пациентов развивается острый респираторный дистресс-синдром (ОРДС). Специалистами, оказывающими медицинскую помощь инфицированным COVID-19 больным, выявляются новые симптомы полиорганного поражения, включая поражения кожного покрова.
В связи с этим нами представлены основные сведения о новой коронавирусной инфекции COVID-19 с преимущественным акцентом на клинические характеристики и особенности поражений кожи и слизистых оболочек при этом заболевании.
Общие сведения о COVID-19
Первые сведения о новой коронавирусной инфекции появились в декабре 2019 г., когда заболевание было диагностировано у населения КНР (г. Ухань, провинция Хубэй). В начале 2020 г. (11.02.20) ВОЗ определила название новой коронавирусной инфекции — COVID-19 («Coronavirus disease 2019»), а Международный комитет по таксономии назвал возбудителя инфекции «SARS-CoV-2а».
Деятельность ВОЗ и платформа клинических данных по COVID-19 (08.04.20)
С целью регистрации клинических данных больных COVID-19 ВОЗ разработана глобальная платформа: «Платформа клинических данных по COVID-19», 08.04.20 [2, 3]. Планируется, что государства, участвующие в Международных медико-санитарных правилах (ММСП, 2005 г.), будут предоставлять анонимизированные сведения пациентов или лиц с подозрением на COVID-19. Это необходимо для регистрации и проведения поддерживающих информационных, противоэпидемических и клинических мероприятий странам, в которых зарегистрирована COVID-19. Согласно поставленным задачам, планируется организация группы клинических консультантов для оценки данных, полученных посредством глобальной платформы ВОЗ. Клинические данные платформы необходимо будет вносить в индивидуальную карту регистрации (ИКР).
ИКР содержит 3 блока, и блок 1 заполняется в день госпитализации, в котором среди признаков и симптомов при госпитализации наряду с достаточно хорошо описанными на сегодня симптомами включены такие как кожная сыпь и кожные язвы.
Таким образом, в настоящее время в связи с продолжающейся пандемией COVID-19 в клинической симптоматике болезни появляются новые симптомы полиорганного поражения, включая поражения кожного покрова.
1. Этиология и патогенез
Коронавирусы (Coronaviridae) относятся к семейству РНК-содержащих вирусов, которые могут инфицировать человека и некоторых животных.
Новый коронавирус SARS-CoV-2 — это одноцепочечный РНК-содержащий вирус семейства Coronaviridae, линии Beta-CoV B. Новый вирус включен во II группу патогенности наряду с другими вирусами этого семейства (вирус SARS-CoV, MERS-CoV). Предполагают, что SARS-CoV-2 — это рекомбинантый вирус, занимающий промежуточное положение между коронавирусом летучих мышей и другим коронавирусом с неизвестной таксономией. Имеются данные, что генетические структуры SARS-CoV-2 и SARS-CoV близки примерно на 79%.
2. Эпидемиология
Первые данные о заболевании COVID-19 зарегистрированы в период декабрь 2019 г. — март 2020 г. в КНР. Начиная с января 2020 г. появились сведения о заболевших в других странах мира, а с февраля 2020 г. выявлены случаи COVID-19 в Южной Корее, Иране, Италии, Испании и США и позднее практически по всему миру.
Пандемия, вызванная COVID-19, объявлена ВОЗ 11 марта 2020 г.
Основным источником инфекции является больной человек, включая нахождение в периоде инкубации.
Пути передачи:
— воздушно-капельный (при кашле, чихании, разговоре);
— фекально-оральный (возможный, но не доказанный).
Факторы передачи:
— воздух, пищевые продукты и предметы обихода, контаминированные вирусом.
Иммунитет
На сегодняшний день точные сведения о длительности и напряженности иммунитета при инфекции, вызванной SARS-CoV-2 отсутствуют. Известно, что при инфекциях, которые вызваны другими коронавирусами, иммунитет нестойкий и возможно повторное инфицирование.
SARS-CoV-2 включен в перечень заболеваний, представляющих опасность для окружающих (постановление Правительства Российской Федерации от 31 января 2020 г. №66).
3. Краткая клиническая характеристика COVID-19
Определение случая заболевания и диагностика COVID-19 проводятся согласно временным методическим рекомендациям «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» Министерства здравоохранения Российской Федерации (вер. 6, 28.04.20).
Входные ворота возбудителя — эпителий верхних дыхательных путей и эпителиоциты желудка и кишечника. В начале инфицирования SARS-CoV-2 повреждает клетки с рецепторами ангиотензинпревращающего фермента 2-го типа (ACE2). Эти рецепторы имеются на клетках респираторного тракта, почек, пищевода, мочевого пузыря, подвздошной кишки, сердца, ЦНС. Показано, что альвеолярные клетки II типа (AT2) легких являются первочередными при проникновении SARS-CoV-2, что обусловливает развитие пневмонии. В настоящее время патогенетические механизмы коронавирусной инфекции продолжают изучаться.
Инкубационный период 2–14 сут, в среднем 5–7 сут.
Клинические особенности
Типичны клинические симптомы острой респираторной вирусной инфекции (ОРВИ):
— повышение температуры тела (>90%);
— кашель сухой или с небольшим количеством мокроты (80%);
— ощущение заложенности в грудной клетке (>20%).
Возможны боль в горле, насморк, снижение обоняния и вкуса, признаки конъюнктивита. Одышка тяжелой степени развивается к 6–8-му дню от начала заражения.
Одними из первых симптомов регистрируются миалгия (11%), спутанность сознания (9%), головные боли (8%), кровохарканье (5%), диарея (3%), тошнота, рвота, сердцебиение. Эти признаки отмечаюся в начале заболевания и в случаях без лихорадки.
Клинические варианты и проявления COVID-19
— ОРВИ (поражение только верхних отделов дыхательных путей);
— пневмония без дыхательной недостаточности;
— пневмония с ОДН (острая дыхательная недостаточность);
— ОРДС (острый респираторный дистресс-синдром);
— септический (инфекционно-токсический) шок.
Гипоксемия (снижение SpO2 менее 88%) развивается более чем у 30% пациентов.
4. Клиническая характеристика кожных проявлений инфекции COVID-19
Известно, что вирусные инфекции, такие как корь, краснуха и лихорадка Денге, характеризуются типичными кожными высыпаниями — вирусными экзантемами. Исходя из патогенеза развитие как экзантемы, так и энантемы связаны с ответом на воздействие возбудителя, токсинов и метаболитов возбудителя в виде реализации нескольких механизмов, к которым относятся [4]: 1) расширение капилляров; 2) стаз крови, повышение сосудистой проницаемости с развитием отека и геморрагий; 3) некроз эпидермиса и более глубоких слоев кожи; 4) дистрофические изменения клеток (баллонная дистрофия); 5) формирование воспаления (серозного, гнойного, серозно-геморрагического).
В настоящее время имеется ряд клинических исследований, описывающих поражения кожи при COVID-19. Первое описание поражения кожи при COVID-19 было опубликовано итальянским дерматологом S. Recalcati, в котором приведены данные о кожном варианте манифестации новой инфекции [5]. В этом исследовании у 18 (20,4%) больных COVID-19 наблюдались высыпания на коже, при этом у 8 больных кожный процесс манифестировал в дебюте заболевания. Из 18 больных COVID-19 у 14 высыпания были представлены эритематозными элементами, у 3 — распространенными уртикарными элементами и у 1 — везикулярной сыпью, имитирующей ветряную оспу. Высыпания локализовались преимущественно на коже груди, зуд был выражен слабо или отсутствовал.
По мнению тайваньских исследователей C. Su, C. Lee, на сегодня основной задачей клиницистов является дифференциальная диагностика поражений кожи при COVID-19 от других инфекционных экзантем, а также целого ряда дерматозов [6]. В исследовании этих авторов из 148 больных были исключены 60 человек, которые до заболевания COVID-19 принимали новые лекарственные препараты, и поэтому имевшиеся кожные симптомы могли свидетельствовать о лекарственной аллергической реакции. Среди кожных проявлений у 20,4% от всех остальных пациентов были диагностированы эритематозная сыпь, диффузная крапивница и везикулезные высыпания, аналогичные таковым при ветряной оспе. При этом авторы предложили проводить оценку вирусной нагрузки и корреляции с появлением кожных симптомов.
По данным китайских специалистов W. Guan и соавт., кожные высыпания наблюдались у 0,2% больных COVID-19 [7]. В данном исследовании отсутствует детальное описание симптомов поражения кожи и критериев их диагностики. Однако, несомненно, этот процент может быть значительно выше при проведении дифференциальной диагностики непосредственно врачом-дерматовенерологом.
По мнению испанского дерматолога A. Estébanez и соавт., одними из первых симптомов тяжелого течения COVID-19 могут быть эритема и крапивница, однако автор не уточняет — являются ли данные симптомы поражения кожи первичными или индуцированы лекарствами и представляют собой проявления токсидермии [8]. Вместе с тем имеются данные о первичной кожной манифестации COVID-19 в виде петехиальной сыпи и острого геморрагического отека младенцев (acute hemorrhagic edema of infancy) [9].
Ангииты кожи
Несмотря на обособленное выделение акродерматита в качестве своеобразной формы ангиита, имеющей сугубо проксимальную приуроченность высыпаний, в настоящем разделе считаем необходимым привести наши наблюдения типичных ангиитов кожи, возникающих непосредственно на фоне инфекции COVID-19. Как известно, ангииты кожи это группа воспалительно-аллергических заболеваний, в клинической и патоморфологической симптоматике которых первоначальным и ведущим звеном является неспецифическое поражение дермо-гиподермальных кровеносных сосудов разного калибра. Патогенез в большинстве случаев иммунокомплексный (поражение сосудистых стенок иммунными депозитами с инфекционными, медикаментозными и другими антигенами). Высыпания располагаются, как правило, на коже нижних конечностей — голеней, бедер и ступней, реже — ягодиц, предплечий, кистей. В тяжелых случаях возможно универсальное распространение сыпи.
Под нашим наблюдением находилась 92-летняя больная инфекцией COVID-19 с папуло-некротическим ангиитом кожи (рис. 1, a и б). Папулезные и папуло-пустулезные элементы появились у пациентки при поступлении в стационар по поводу развившейся вирусной пневмонии. Дальнейшая эволюция морфологических элементов приводила к формированию папуло-некротических высыпаний, в том числе с формированием геморрагических корок.
Рис. 1. Папулонекротический ангиит кожи у 92-летней больной (а и б).
Fig. 1. Papulonecrotic skin angiitis in a 92-year-old patient (a and b).
У 80-летнего пациента с 40% поражением легких на 11-й день нахождения в стационаре возникла петехиальная сыпь в области голеней (рис. 2). Нами пациент был осмотрен спустя еще несколько дней на этапе значительного улучшения со стороны общего состояния. На момент осмотра высыпания находились в стадии регресса и были представлены мелкими точечными гемосидериновыми пятнами, что позволяло судить о наличии соответствующего ангиита кожи — пигментной пурпуры.
Рис. 2. Пигментная пурпура как следствие разрешения мелкопетехиальной сыпи у 80-летнего пациента.
Fig. 2. Pigmented purpura as a result of resolution of a petechial rash in an 80-year-old patient.
У 74-летнего пациента также с пневмонией мы наблюдали полиморфный дермальный ангиит (рис. 3), который, впрочем, был отмечен при поступлении, но при этом его прогрессирование совпало с усилением тяжести коронавирусной инфекции, что в очередной раз подтверждает прямую зависимость прогредиентного течения ангиитов от фонового инфекционного процесса. В соответствии с устоявшимися представлениями в российской дерматологии полиморфный дермальный ангиит характеризуется наличием различных морфологических элементов — пятен, папул, пустул, эрозий, корок и др.
Рис. 3. Полиморфный дермальный ангиит у 74-летнего пациента.
Fig. 3. Polymorphic dermal angiitis in a 74-year-old patient.
Острый макулярный (пятнистый) ангиит кожи нижних конечностей в сочетании с геморрагическими элементами, расцененный нами также как полиморфный ангиит, развился у 59-летнего больного на фоне резкого повышения температуры до 38–39 °С (рис. 4, а и б). Пациент находился в отделении реанимации на ИВЛ с поражением легких более чем на 75%.
Рис. 4. Острый полиморфный дермальный ангиит у 59-летнего пациента.
Fig. 4. Acute polymorphic dermal angiitis in a 59-year-old patient.
Предварительный анализ анамнеза и динамики клинической картины кожного патологического процесса у больных короновирусной инфекцией позволяет предположить, что в отличие от классического течения при наличии COVID-19 инфекции у пациентов отмечается острое начало ангиитов кожи с неуклонным прогрессированием и определенной корреляцией с тяжестью основного заболевания. Исключением, пожалуй, можно считать геморрагический ангиит, развитие которого, по наблюдениям рутинной дерматологической практики, происходит быстро в ответ как на инфекционные агенты, так и на лекарственные препараты. Безусловно, в случае развития геморрагического ангиита при короновирусной инфекции также следует ожидать его острого начала.
Так, таиландский врач B. Joob и нигерийский доктор V. Wiwanitkit сообщили о появлении петехиальной сыпи у больного, инфицированного COVID-19, в дебюте заболевания в сочетании с тромбоцитопенией, позже у пациента появились респираторные симптомы [10].
Под нашим наблюдением находился 80-летний мужчина с петехиальной и экхиматозной сыпью, имеющей густое расположение на коже живота, на кистях и нижних конечностях (рис. 5, а—в). Поражение кожи развилось в 1-ю неделю от начала коронавирусной инфекции и сопутствующей терапии. Системное назначение глюкокортикостероидов привело к быстрому регрессу кожного процесса, из чего следует заключить, что в совокупности всех клинических характеристик и ответа на проводимую гормональную терапию у пациента имел место геморрагический ангиит кожи, имеющий инфекционно-аллергическую природу.
Рис. 5. Геморрагический ангиит у 80-летнего пациента на коже живота (а), кистей (б) и нижних конечностей (в).
Fig. 5. Hemorrhagic angiitis in an 80-year-old patient on the skin of the abdomen (a), hands (b) and lower limbs (c).
Врачи из США F. Manalo и соавт. описали появление ливедо ангиита у 2 больных, инфицированных COVID-19 [11]. У 1-го пациента сетчатое ливедо появилось на 7-й день болезни и регрессировало через 19 ч. Появление сыпи сопровождалось слабостью и гематурией. Гематурия разрешилась в течение 1 сут. У 2-й пациентки ливедо появилось на 10-й день после лабораторного подтверждения COVID-19, к моменту появления сыпи пациентка выздоровела. В обоих случаях ливедо располагалось унилатерально.
Акродерматит (акроангиит)
Одним из наиболее частых кожных проявлений инфекции COVID-19, по многочисленным наблюдениям, представляется так называемый акродерматит. A. Estébanez и соавт. приводят описание 28-летней больной с жалобами на сухой кашель, заложенность носа, утомляемость, миалгии и артралгии без повышения температуры тела, ДНК-анализ на коронавирус положительный [8]. Учитывая легкое течение болезни, пациентка была изолирована в домашних условиях. Через 4 дня появились диарея, агевзия и аносмия. В последующие дни пациентка отмечала улучшение самочувствия, но сохранялись постоянный сухой кашель, потеря вкуса и аносмия. Из лекарственных препаратов первые 4 дня принимала парацетамол. Через 13 дней после тестирования (через 10 дней после последней дозы парацетамола) пациентка отметила появление зудящих очагов гиперемии на коже обеих пяток. При осмотре на коже обеих пяточных областей наблюдались сливающиеся эритематозно-желтоватые папулы. При детальном расспросе пациентка отрицала механическую травму (ношение тесных носков, обуви или любое местное давление), которое могло явиться причиной появления высыпаний. Проведенная топическая терапия кортикостероидами без положительного эффекта. Через 3 дня было отмечено уплотнение очагов, появился зуд. Дифференциальная диагностика осуществлялась с крапивницей, ангиитом, идиопатическим подошвенным гидраденитом и нейтрофильным дерматозом.
Кувейтские дерматологи A. Alramthan и W. Aldaraji также представляют клинические наблюдения появления акрально расположенных высыпаний у 2 больных 27 и 35 лет с ведущим симптомом в виде кожной сыпи [12]. Кожный процесс был представлен папулами пурпурно-красного цвета, расположенными на дорсальной стороне пальцев кистей. У одной из этих больных в дополнение к папулам определялась диффузная эритема кожи I пальца левой кисти. Обе пациентки были обследованы на COVID-19 методом ПЦР, а также проведена рентгенография, так как накануне появления сыпи вернулись из эпидемиологически неблагоприятной зоны. Согласно результатам исследования, пациентки были COVID-19 позитивны, но без признаков пневмонии.
Итальянские детские дерматологи из города Бари F. Mazzotta и T. Troccili также сообщают о нескольких десятках случаев акрально расположенных высыпаний у детей и подростков без респираторной симптоматики [13]. Поражения кожи были представлены красно-пурпурными папулами, трансформировавшимися в геморрагические пузыри, которые, ссыхаясь, образовывали черноватую корку. Так же как и предыдущие авторы, дерматологи обращают внимание на рост числа больных с акроишемией во время эпидемии COVID-19. В этом исследовании, на основании собственных наблюдений и данных зарубежных исследователей о том, что коронавирусная инфекция у детей протекает в легкой форме, а в ряде случаев бессимптомно, авторы выдвинули гипотезу, что COVID-19 приводит к формированию акроваскулита. Кожный процесс протекает доброкачественно и полностью разрешается в течение 14–20 дней.
Наибольшее количество фотодокументированных случаев кожных проявлений инфекции COVID-19 (375 личных наблюдений врачей больниц Мадрида, Барселоны и других городов Испании) представлено в объемном электронном атласе C. Galván Casas и соавт. [14]. Авторы именуют выявленный акродерматит «псевдообморожением», но в целом речь, безусловно, идет об акральных формах ангиитов (васкулитов) кожи или, как мы уже указывали, об акродерматите.
Под нашим наблюдением также находился 63-летний пациент с коронавирусной инфекцией, у которого болезненные гиперемированные очаги (по типу «псевдообморожения») сформировались на стопах в области суставов между первыми пальцами и плюсневыми костями (рис. 6).
Рис. 6. Акродерматит («псевдообморожение») у 63-летнего пациента.
Fig. 6. Acrodermatitis («pseudo-frostbite») in a 63-year-old patient.
Следует отметить, что ангииты кожи зачастую имеют инфекционно-аллергический генез и возникают на фоне инфекционных процессов различной, в том числе вирусной, этиологии. Классическим примером может служить острая узловатая эритема на фоне обычной ОРВИ. Таким образом, возможно, акродерматит у COVID-19 позитивных пациентов — своеобразная форма ангиита кожи, являющаяся одним из признаков этой инфекции.
Гипотеза формирования ангиита в формате акроангиита, являющегося кожным симптомом коронавирусной инфекции, соотносится с данными врачей из Гонгконга X. Yao, T. Li и соавт. о том, что при патоморфологическом исследовании аутопсийного материала дегенерация и некроз паренхиматозных клеток и образование гиалинового тромба в мелких сосудах определяется как в легочной ткани, так и в коже, сосудах и других органах больных инфекцией COVID-19 [15].
В качестве примера акральной локализации ангиита кожи (акроангиита) приводим наблюдение 58-летнего мужчины c обширным вирусным поражением легких, находящегося на ИВЛ. Высыпания на коже появились в процессе лечения и коррелировали с тяжестью основного заболевания. Пятнистые элементы ярко-розового цвета были густо рассеяны в области лодыжек, на тыльных поверхностях стоп и пальцев (рис. 7).
Рис. 7. Пятнистая эритематозная сыпь на стопах у 58-летнего пациента.
Fig. 7. Maculoerythematous rash on the feet in a 58-year-old patient.
К еще одной сравнительно редкой форме ангиита кожи относится его уртикарный вариант. В связи с этим в подтверждение уже неоднократно упомянутых данных о частоте акральной локализации поражений кожи при коронавирусной инфекции приводим сведения о пациентке, страдающей COVID-19 инфекцией, заболевание которой манифестировало кожной сыпью и артралгией [16]. Высыпания были представлены зудящими уртикарными элементами, расположенными преимущественно на коже лица, кистей и стоп. Представленное наблюдение свидетельствует о дебюте уртикарного ангиита, спровоцированного коронавирусной инфекцией.
Папуло-везикулезные высыпания
Широко цитируемые данные популярного испанского атласа C. Galván Casas и соавт. свидетельствуют о том, что пузырьковые высыпания при COVID-19 инфекции встречаются у 9% осмотренных пациентов с кожными проявлениями [14]. При этом, по данным авторов, преимущественной локализацией является кожа туловища. A. Marzano и соавт. из различных городов Италии на основании осмотра 22 пациентов с коронавирусной инфекцией представили совместные данные о наличии у них папуло-везикулезных высыпаний, схожих с таковыми при ветряной оспе [17]. Наши наблюдения подтверждают вышеуказанные клинические особенности подобной сыпи при COVID-19 инфекции. Так, у 71-летнего мужчины за 2 нед до осмотра на фоне нарастания симптомов заболевания (повышение температуры тела, слабость, кашель, одышка) отмечалось появление высыпаний, не сопровождающихся субъективными ощущениями (рис. 8, а и б). Из анамнеза также известно, что папулезные и папуло-везикулезные высыпания возникли до момента госпитализации и лечения, что исключает токсидермический генез сыпи и указывает на ее появление в связи с началом COVID-19 инфекции. Распространение кожного процесса пациент связывал с обильным потоотделением. При осмотре на коже туловища — груди, животе, спине и на боковых его поверхностях — наблюдалась обильная сыпь, состоящая из папул с эрозиями на поверхности (как следствие разрушения пузырьковых элементов), а также единичными сохранившимися везикулами в разных местах указанных локализаций. На фоне лечения в стационаре отмечалось улучшение кожного процесса в виде прекращения появления новых элементов, частичного регресса высыпаний.
Рис. 8. Папулезная и папуло-везикулезная сыпь у 71-летнего пациента на спине (а), боковой поверхности туловища (б).
Fig. 8. Papular and papulo-vesicular rash in a 71-year-old patient on the back (a), lateral surface of the trunk (b).
У наблюдаемой нами 51-летней женщины менее обильная папуло-везикулезная сыпь располагалась главным образом на коже спины и ее возникновение пациентка также связывала с обильным потоотделением на фоне субфебрилитета.
У 46-летней пациентки с подтвержденной COVID-19 инфекцией и двусторонней пневмонией немногочисленные папуло-везикулезные элементы, напротив, располагались в области груди (рис. 9). Появление сыпи отметила после повышения температуры тела, сопровождающегося потливостью.
Рис. 9. Папулезная и папуло-везикулезная сыпь у 46-летней пациентки (фото м.н.с. МНПЦДК С.И. Артемьевой).
Fig. 9. Papular and papulo-vesicular rash in a 46-year-old patient (photo made by S.I. Artemieva, Junior Research Associate, Moscow Center of Dermatovenerology and Cosmetology).
В плане дифференциальной диагностики папуло-везикулезной сыпи с локализацией на коже верхней части туловища следует помнить о возможности развития Malassezia-folliculitis (фолликулит, вызванный сапрофитным грибом Malassezia furfur), который представлен зудящими розово-красными с синюшным оттенком папулами и/или папуло-везикулами, быстро трансформирующимися в папуло-пустулы, имеющими перипилярную локализацию (рис. 10).
Рис. 10. Malassezia-folliculitis у 35-летней пациентки без соматической патологии (фото из личного архива проф. Н.Н. Потекаева).
Fig. 10. Malassezia-folliculitis in a 35-year-old patient without somatic pathology (photo from the personal archive of Prof. N.N. Potekaev)
Диагностика этого грибкового заболевания осуществляется путем выявления спор гриба в ходе рутинного микроскопического исследования содержимого элементов. К провоцирующим факторам в возникновении Malassezia-folliculitis относятся повышенная потливость, снижение напряженности уровня иммунитета, а также прием антибактериальных препаратов. Таким образом, появление сыпи Malassezia-folliculitis может быть следствием как угнетения общего состояния организма пациента, так и побочным эффектом приема антибиотиков.
Папуло-сквамозные высыпания и розовый лишай
Упомянутый выше инфекционно-аллергический генез кожных сыпей при вирусных инфекционных заболеваниях, например ОРВИ, в полной мере относится и к природе возникновения папулезных и папуло-сквамозных поражений кожи при инфекции COVID-19. Одним из таких папуло-сквамозных дерматозов, зачастую ассоциированных с вирусной инфекцией, является розовый лишай Жибера. В связи с этим необходимо принять во внимание мнение французских специалистов A. Sanchez и соавт. о том, что большинство пациентов с тяжелыми случаями COVID-19 демонстрируют высокий уровень провоспалительных цитокинов и связанных с инфекцией биомаркеров, а кожные симптомы могут быть вторичным результатом иммунного ответа организма человека против вируса [18]. Примечательно, что у наблюдаемых авторами пациентов высыпания также отличались от классического розового лишая отсутствием начальной «материнской» эритематозной бляшки с чешуйчатым воротничком. Таким образом, данную своеобразную форму розового лишая можно отнести к категории паравирусных дерматозов, а практические врачи должны быть осведомлены об этой новой клинической ассоциации.
В то же время в испанском атласе, включающем 375 наблюдений, представлено значительное количество наблюдений вполне типичного розового лишая у COVID-19-инфицированных пациентов [14]. К одному из ключевых диагностических признаков этого дерматоза относится характерное расположение папуло-сквамозных элементов по линиям Лангера (рис. 11).
Рис. 11. Розовый лишай. Типичная клиническая картина (фото предоставлено в.н.с. МНПЦДК, к.м.н. М.А. Кочетковым).
Fig. 11. Pityriasis rosea. Typical clinical picture (photo made by M.A. Kochetkov, Candidate of Medical Science, Principal Research Associate, Moscow Center of Dermatovenerology and Cosmetology).
Кореподобная сыпь
M. Hunt и C. Koziatek из американской клиники в Нью-Йорке сообщают о случае COVID-19 инфекции у 20-летнего пациента, манифестирующей лихорадкой и распространенной кореподобной сыпью, локализовавшейся на коже туловища и конечностей, исключая лицо [19]. Высыпания имели пятнисто-папулезный характер, сопровождались болезненностью, но зуд при этом отсутствовал, что, по мнению авторов, согласуется с характеристиками вирусных экзантем. Группа французских врачей F. Amatore и соавт. приводят описание манифестации инфекции COVID-19 у 39-летнего пациента в виде единственного клинического симптома — «фебрильной» сыпи [20]. Высыпания клинически характеризовались эритематозными отечными папулами и кольцевидными бляшками, которые локализовались на коже верхних конечностей, груди, шеи, живота и ладоней, без поражения лица и слизистых оболочек. Гистологически изменения были неспецифичны и аналогичны таковым при вирусных экзантемах: выявлялись поверхностные периваскулярные лимфоцитарные инфильтраты без эозинофилов, отек сосочкового слоя дермы, спонгиоз, экзоцитоз лимфоцитов, единичные участки дискератоза в базальном слое. Испанские врачи M. Avellana и соавт. описывают возникновение кореподобной сыпи у 32-летней пациентки с COVID-19 на 6-й день от начала заболевания с типичными клиническими симптомами лихорадки, сухого кашля, миалгии и астении [21]. Распространенные петехиальные и макулопапулезные высыпания на эритематозном фоне сопровождались зудом и локализовались на коже волосистой части головы, лица, шеи, груди, живота, ягодиц, конечностей, включая ладони и подошвы. Течение кожного процесса характеризовалось усилением зуда на фоне регресса интенсивности эритемы, а на 4-е сутки было отмечено шелушение, и высыпания регрессировали бесследно.
Под нашим наблюдением находилась женщина 53 лет, у которой диссеминированная пятнисто-папулезная сыпь розово-красного цвета, напоминающая таковую при кори, развилась на 7-й день заболевания, захватив кожу туловища, верхних и нижних конечностей (рис. 12).
Рис. 12. Кореподобная макуло-папулезная сыпь у 53-летней пациентки.
Fig. 12. Morbilliform maculopapular rash in a 53-year-old patient.
Токсикодермии
Безусловно, приведенные выше клинические примеры кожных сыпей, развившихся на фоне COVID-19 инфекции, не исключают возможности возникновения токсидермических реакций в ответ на терапию хинолоновыми, противовирусными, антибактериальными и другими препаратами. В качестве примера приведем наблюдение 83-летней пациентки, поступившей в стационар в тяжелом состоянии и с 75% поражением легких. На фоне комбинированной терапии развилось обширное поражение кожи, захватившее всю поверхность туловища с переходом на плечи и ягодицы (рис. 13, а—в). Сыпь представляла собой эритематозные пятна синюшно-розового цвета, сливающиеся в обширные очаги. Часть элементов имела кольцевидные очертания, что придавало поражению кожи сходство с многоформной экссудативной эритемой, при которой, как известно, в основе патологического процесса лежат инфекционно-аллергические и токсико-аллергические факторы.
Рис. 13. Токсидермия у 83-летней пациентки с элементами сыпи многоформной экссудативной эритемы.
Fig. 13. Toxidermia in a 83-year-old patient with elements of a rash of multiforme exudative erythema.
Причинами заболевания чаще всего являются вирусная, стрептококковая и микоплазменная инфекции, а также лекарственная непереносимость. Назначение парентеральных глюкокортикостероидов нашей пациентке быстро привело к регрессу высыпаний, что, тем самым, не позволяет исключить природу лекарственной непереносимости в возниковении поражения кожи.
Так называемую двустороннюю подмышечную пурпурозную сыпь, выделенную испанскими исследователями в обособленную группу кожных проявлений коронавирусной инфекции, в определенной степени можно рассматривать как одно из ее проявлений [14], но, с нашей точки зрения, это поражение кожи с характерной локализацией скорее следует отнести к аллергическим (токсидермическим) лекарственным реакциям. Такое суждение имеет под собой веское основание в связи с особенностями развития и динамики распространения высыпаний. В ходе развития общего инфекционного процесса и соответственно продолжающейся комбинированной терапии все же происходит дальнейшее распространение сыпи с выходом за пределы аксиллярных зон. Так, нами наблюдался 56-летний больной COVID-19 инфекцией с поражением кожи, которое по аналогии с терминологией испанских авторов тоже можно именовать как «двусторонняя паховая пурпурозная сыпь». В обеих паховых складках с переходом на внутренние поверхности бедер располагались крупные сливные очаги розово-красного цвета с буроватым оттенком и обилием фолликулярных папул по их периферии (рис. 14).
Рис. 14. Двусторонняя паховая пурпурозная сыпь у 56-летнего больного.
Fig. 14. Bilateral inguinal purple rash in a 56-year-old patient.
Пациент получал гидроксихлорохин и два антибактериальных препарата — цефтриаксон и азитромицин. Высыпания в паховых областях появились в процессе проводимой терапии, постепенно захватывали все большие участки кожи за счет формирования фолликулярных папул по периферии очагов и подвергались регрессированию под влиянием системных кортикостероидов.
Практически идентичное по своей клинической симптоматике поражение кожи, но с иной локализацией, мы наблюдали у 60-летней больной COVID-19 инфекцией. Крупные пурпурозные очаги располагались у пациентки на коже живота без вовлечения околопупковой зоны, а по их периферии отмечались многочисленные густо расположенные друг к другу перифолликулярные папулы. Высыпания появились спустя несколько дней после начала комбинированной противовирусной и антибактериальной терапии по поводу пневмонии, а на 2-й неделе лечения на коже молочных желез, груди, в зоне декольте и на бедрах появились диссеминированные эритематозные папулы (рис. 15).
Рис. 15. Диссеминированная пурпурозная сыпь у 60-летней больной.
Fig. 15. Disseminated purple rash in a 60-year-old patient.
Еще у одной пациентки 55 лет на фоне коронавирусной пневмонии в процессе проводимого лечения на разгибательных поверхностях обеих верхних конечностей появились крупные ярко-красные очаги, которые впоследствии значительно побледнели в связи с присоединением к проводимому лечению системных глюкокортикостероидов (рис. 16, a и б).
Таким образом, представленные выше наблюдения пурпурозной сыпи с различными областями локализации на кожном покрове с большой вероятностью следует рассматривать как клинические варианты токсидермии.
Рис. 16. Постэруптивная эритематозная сыпь у 55-летней пациентки на верхних конечностях (а и б).
Fig. 16. Post-eruptive erythematous rash in a 55-year-old patient on the upper limbs (a and b).
Обострение хронических дерматозов и артифициальные поражения кожи
По мнению дерматологов китайского университета в Чженжоу Y. Zheng и W. Lai (2020), COVID-19 может вызывать системные воспалительные реакции, которые приводят к развитию дерматита или изменению течения хронических кожных заболеваний [22]. Вместе с тем обострение хронических кожных заболеваний, таких как розацеа, экзема и атопический дерматит, может быть связано с ношением масок и частым использованием антисепиков, способствующих обострению дерматозов. Кроме того, особое внимание следует обращать на частое развитие пролежней с необычной локализацией — на лице. Дело в том, что одним из приемов улучшения оксигенации является ведение пациентов в положении на животе (прон-позиция), что приводит к рекрутированию альвеол, расправлению ателектазов без создания повышенного давления в дыхательных путях. Применение прон-позиции приводит к улучшению оксигенации и уменьшению летальности у пациентов только в случае использования в ранние сроки тяжелого ОРДС при длительности не менее 16 ч/сут. Однако длительное ведение больного лицом вниз имеет и риски осложнений, такие как развитие застойных явлений в области носа, надбровных дуг и скул, сопровождающихся нарушением трофики и формированием пролежней (рис. 17, a и б).
Рис. 17. Пролежни на лице у 70-летней женщины (a) и 94-летнего мужчины (б) после длительного пребывания в прон-позиции.
Fig. 17. Pressure ulcers on the face of a 70-year-old woman (a) and a 94-year-old man (b) after prolonged stays in the pron-position.
5. Лечение и профилактика
Лечение, профилактика и маршрутизация пациентов проводятся в соответствии с временными методическими рекомендациями «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» Министерства здравоохранения Российской Федерации (вер. 5 08.04.20).
Лечение кожных проявлений COVID-19 симптоматическое на фоне терапии основного заболевания.
Вывод
Анализ накапливающихся в литературе описаний клинических наблюдений кожных сыпей у больных COVID-19 инфекцией, а также собственный опыт продолжающегося динамического наблюдения наших соотечественников, страдающих этим вирусным заболеванием, позволяет прийти к выводу о том, что поражения кожи могут быть первыми признаками начала коронавирусной инфекции. Кроме того, многообразие наблюдаемых дерматозов и кожных сыпей можно разделить на семь групп в зависимости от их этиологии и механизмов развития:
1 группа — ангииты кожи. Обусловлены непосредственно коронавирусной инфекцией, на фоне которой происходит поражение стенок мелких сосудов дермы циркулирующими иммунными комплексами в виде депозитов с инфекционными (вирусными) антигенами. К особым формам, ассоциированным с COVID-19 инфекцией, можно отнести акроваскулиты. Акральная приуроченность сыпи, возможно, обусловлена сопутствующей гипоксией на фоне обширного поражения легких.
2 группа — папуло-сквамозные сыпи и розовый лишай. Представляют собой инфекционно-аллергические поражения кожи, ассоциированные с COVID-19 инфекцией. Клинической особенностью розового лишая при коронавирусной инфекции является отсутствие «материнской бляшки» (самого крупного элемента, возникающего первым при классическом течении дерматоза).
3 группа — кореподобные сыпи. При COVID-19 инфекции эти сыпи напоминают по своим клиническим характеристикам высыпания, возникающие при кори, и тем самым указывают на патогенетическую близость к остальным вирусным экзантемам.
4 группа — папуло-везикулезные высыпания (по типу милиарии или эккринной потницы). Возникают на фоне субфебрилитета с многодневным повышенным потоотделением у пациентов. В отличие от классического течения милиарии характеризуются обширностью поражений кожных покровов.
5 группа — токсидермии. Напрямую не связаны с коронавирусной инфекцией и являются следствием индивидуальной непереносимости пациентами определенных лекарственных препаратов. По сравнению с антибактериальными и комбинированными противовирусными препаратами гидроксихлорохин 1 реже вызывает аллергические реакции со стороны кожи при лечении коронавирусной инфекции.
6 группа — крапивница. В зависимости от своего происхождения заболевание может иметь двоякий характер. С одной стороны, уртикарные высыпания могут быть предвестником начала инфекции COVID-19 или возникают вместе с ее первыми симптомами. С другой стороны, крапивница нередко развивается вследствие лекарственной непереносимости и в таком случае относится к одним из клинических проявлений токсидермий. Акральное расположение волдырей на фоне инфекции COVID-19 также можно отнести к специфическим особенностям уртикарного поражения кожи при этом вирусном заболевании.
7 группа — артифициальные поражения (трофические изменения тканей лица). Являются следствием вынужденного длительного пребывания больных в прон-позиции с целью улучшения дыхательной функции.
Финансирование. Исследование проведено без спонсорской поддержки.
Участие авторов:
Концепция и дизайн исследования: Н.Н. Потекаев, Д.Н. Проценко, Г.М. Кожевникова
Сбор и обработка материала: Н.Н. Потекаев, О.В. Жукова, Д.Н. Проценко, Г.М. Кожевникова, О.М. Демина, В.П. Голуб, О.И. Рассохина, Е.А. Хлыстова
Написание текста: Н.Н. Потекаев, О.В. Жукова, Д.Н. Проценко, Г.М. Кожевникова, О.М. Демина, В.П. Голуб, О.И. Рассохина, Е.А. Хлыстова
Редактирование: Н.Н. Потекаев, Д.Н. Проценко, Г.М. Кожевникова
Авторы заявляют об отсутствии конфликта интересов.
«Ковидные пальцы» и сыпь как симптомы Covid-19
10 ноября
Наша кожа является самым большим органом человеческого тела и способна специфически реагировать на все изменения среды человека, как внешние, так и внутренние, в том числе кожа реагирует и на инфицирование различными патогенными микроорганизмами, и новой коронавирусной инфекцией в частности.
Зачастую кожные проявления при вирусных заболеваниях являются одним из наиболее важных критериев в постановке окончательного диагноза, так, например, в случаях с корью, краснухой, ветряной оспой, опоясывающим герпесом и т.д. В свою очередь, при Covid-19 невозможно поставить диагноз, опираясь лишь на осмотр кожных покровов.
По статистическим данным, около 20% пациентов, заболевших Covid-19, имеют кожные симптомы. Несмотря на относительно недолгий период существования данного заболевания, накопленные знания позволяют выделить наиболее частые кожные проявления коронавирусной инфекции.
Как установили испанские врачи, у некоторых больных, госпитализированных с диагнозом Covid-19, прослеживаются пять видов кожных высыпаний.
В настоящий момент кожная сыпь не включена в список симптомов коронавирусной инфекции.
Согласно клиническим наблюдениям испанских медиков, эти симптомы, включая так называемые «ковидные пальцы», чаще всего появляются у детей или молодых людей и сохраняются на коже в течение нескольких дней.
Однако, как говорит глава исследовательской группы врачей Игнасио Гарсия-Довал, наиболее распространенным видом сыпи являются макулопапулёзные высыпания (которые обычно возникают при заболевании корью) в виде маленьких красных бугорков, плоских или выпуклых, они чаще всего появляются на торсе.
Все пациенты, о которых говорится в исследовании, были госпитализированы и имели респираторные симптомы.
В рамках этого исследования все испанские дерматологи описали кожные высыпания, которые они наблюдали у больных коронавирусной инфекцией в предыдущие две недели. Всего описано 375 случаев.
Выявлено пять разновидностей сыпи:
В то же время специалисты отмечают, что сыпь может иметь различное происхождение и ее трудно классифицировать, не имея соответствующего опыта и знаний.
Не для самодиагностики
Сыпь, похожая на крапивницу, отмечена в половине случаев у больных с коронавирусной инфекцией.
Как отмечает доктор Майкл Хэд из Саутгэмптонского университета, сыпь очень часто сопровождает многие вирусные инфекции, включая пневмонию.
Исследователи из Парижского университета полагают, что нашли истинную причину появления похожих на следы обморожения ранок на пальцах ног, а иногда и рук у заразившихся коронавирусом.
Что такое «ковидный палец»?
Симптомы могут проявиться в любом возрасте, однако чаще всего страдают дети и подростки.
Для одних все проходит безболезненно, другие жалуются на сильнейшую боль и зуд, язвы и опухоли.
13-летняя жительница Шотландии София, к примеру, едва могла ходить и надевать обувь, когда у нее возникли симптомы «ковидного пальца».
В интервью Би-би-си она пожаловалась, что прошлым летом долго передвигаться могла лишь в инвалидном кресле.
Пораженные пальцы ног, а иногда и рук приобретают красноватый или фиолетовый оттенок. У некоторых людей возникают болезненные утолщения, иногда кожа становится грубой и шероховатой. Порой при этом выделяется гной. Симптомы могут сохраняться неделями, а то и месяцами.
Но часто у людей при этом не наблюдается других симптомов, которыми обычно сопровождается классический ковид, таких как постоянный кашель, повышенная температура, изменение или полная потеря вкуса и обоняния.
Отчего возникают эти симптомы?
Французские ученые обследовали 50 пациентов с подозрением на «ковидный палец» весной 2020 года и еще 13 пациентов со схожими по виду симптомами, не связанными с коронавирусной инфекцией, поскольку они были отмечены задолго до начала пандемии.
Результаты этих исследований, основанных на анализах крови и соскобов кожного покрова, говорят о том, что во всем могут быть виноваты два элемента иммунной системы, отвечающие за борьбу организма с вирусами.
Определенную роль в возникновении «ковидных пальцев» играют и клетки, устилающие капилляры, по которым кровь поступает к пораженным участкам.
По словам британского ортопеда доктора Айвена Бристоу, ранки на пальцах, как, например, те, что возникают у людей с нарушением циркуляции крови или во время особо холодной погоды, со временем исчезают сами. Однако некоторым пациентам требуется специальный курс лечения, включающий мази и иные лекарственные препараты.
По словам доктора Бристоу, установление причины возникновения «ковидного пальца» поможет разработать новые методы лечения и более эффективно справляться с заболеванием.
Представитель Британской ассоциации дерматологов доктор Вероник Батай отмечает, что «ковидный палец» очень часто отмечался на ранней стадии пандемии, однако с появлением нынешнего варианта коронавируса «Дельта» стал встречаться реже.
Это может быть связано с тем, что многие люди уже вакцинировались или получили иммунитет, ранее переболев коронавирусом.
Важно: если у вас появились высыпания на коже, при этом у вас имеются признаки ОРВИ (заложенность носа, насморк, потеря обоняния, кашель) или вы имели близкий контакт с пациентом, имеющим положительный тест на Covid-19, в первую очередь стоит обратиться к терапевту для исключения коронавирусной инфекции, при необходимости, уже терапевт может рекомендовать вам консультацию дерматолога.
Необходимо помнить, что в большинстве своем, кожные симптомы коронавирусной инфекции не являются жизнеугрожающим состоянием и лечатся симптоматически, принося лишь легкий дискомфорт, в свою очередь, осложнения со стороны внутренних органов, особенно дыхательной и сердечно-сосудистой системы, при поздно начатом лечении могут привести к серьёзным проблемам со здоровьем.
Чем лечить кожные проявления коронавируса
Мультидисциплинарная проблема COVID-19 подняла множество критических вопросов дерматологической помощи. В связи с тенденцией к бессимптомному течению на протяжении 14 дней после заражения кожные проявления могут служить индикатором инфекции. Осведомленность врачей о кожных симптомах, связанных с COVID-19, имеет решающее значение для своевременной диагностики заболевания. Многообразие клинических проявлений требует глубокого анализа с целью правильной интерпретации и дифференциальной диагностики поражений кожи при COVID-19 и других инфекционных экзантем и дерматозов.
Анна Музыченко, заведующая кафедрой кожных и венерических болезней БГМУ, кандидат мед. наук, доцент, главный внештатный дерматовенеролог Минздрава. Самым интригующим для всех врачей-дерматологов является вопрос о наличии специфических кожных проявлений COVID-19. В настоящее время понимание о дерматологических аспектах коронавирусной инфекции расширилось. Ведутся международные регистры учета поражений кожи и слизистых оболочек, ассоциированных с COVID-19. Информация о вновь фиксируемых случаях регулярно направляется врачами со всего мира в специальный онлайн-регистр Американской академии дерматологии и Международной лиги дерматологических обществ, что способствует быстрому и статистически достоверному анализу данных по формированию общей картины болезни.
Тем не менее частоту и сроки возникновения кожных проявлений COVID-19 трудно установить. Кроме того, остается неясной взаимосвязь некоторых кожных симптомов со степенью тяжести заболевания. Также нельзя исключить, что наблюдаемые кожные проявления могут представлять собой реакцию на многочисленные методы лечения COVID-19.
В настоящее время известно, что кожные высыпания наблюдаются у 0,2–20,4 % пациентов с коронавирусной инфекцией. Латентный период между продромальными клиническими симптомами и кожными проявлениями может составлять от 2 до 21 суток. В ряде случаев поражение кожи и слизистых является единственным симптомом при бессимптомном течении COVID-19. Ситуация осложняется тем, что средняя продолжительность всех дерматологических проявлений варьирует в широких пределах — в среднем около 12 суток, однако некоторые из них могут сохраняться более 5 месяцев.
Рисунок 1. Экзантематозная (морбиллиформная) сыпь. Разработаны алгоритмы диагностики дерматологических симптомов. Кожные проявления COVID-19 классифицируют на 6 категорий, из которых наиболее частыми признаками являются экзантематозная (морбиллиформная) сыпь (см. рис. 1) и перниоподобные поражения конечностей («ковидные пальцы»). Несколько реже встречаются папуло-везикулярная сыпь, крапивница и васкулопатии (транзиторные ливедоподобные высыпания, пурпура, высыпания по типу геморрагического, папуло-некротического, лейкоцитокластического васкулита (см. рис. 2)).
Рисунок 2. COVID-19-ассоциированный лейкоцитокластический васкулит. Основными методами лечения ряда кожных заболеваний являются иммуносупрессивные препараты, назначение которых требует регулярного контроля лабораторных показателей крови.
Однако при текущем сценарии пандемии COVID-19 возникла дилемма, как решать дерматологические проблемы, требующие назначения иммуносупрессивной терапии, в связи с ее угнетающим влиянием на иммунитет и трудностями регулярного мониторинга анализов из-за опасений пациентов посещать медицинские учреждения.
Иммуномодулирующие и иммуносупрессивные методы терапии играют важную роль в лечении широкого спектра кожных заболеваний — псориаза, атопического дерматита, пузырчатки и других воспалительных и аутоиммунных заболеваний. Кроме того, некоторые дерматологические ургентные состояния, такие как тяжелые лекарственные реакции (токсический эпидермальный некролиз, DRESS-синдром), эритродермия, могут потребовать назначения иммуносупрессоров. Риски применения иммуномодулирующих препаратов при заболевании COVID-19 остаются неясными. Неопределенность относительно влияния биологической и другой иммуносупрессивной терапии на инфекционность и тяжесть COVID-19 усложняет оценку риска.
Установлено, что в результате прекращения эффективной терапии происходит не только обострение кожных заболеваний, но и снижение результативности лечения при его возобновлении. Некоторые пациенты не смогут достичь такого же клинического эффекта при повторном назначении ранее эффективного медикамента. При решении вопроса о начале системной терапии у пациентов с тяжелым течением хронических дерматозов должны быть тщательно проанализированы ее преимущества по сравнению с возможными рисками, особенно при наличии сопутствующих заболеваний.
Лечение должно начинаться только в случаях, когда преимущества значительно превышают риски. Для пациентов из группы высокого риска — лица старше 60 лет, с сердечно-сосудистыми заболеваниями, диабетом, тяжелой артериальной гипертензией, заболеваниями печени, почек, органов дыхания, злокачественными новообразованиями, курением — рекомендуется рассмотреть альтернативные методы лечения и возможность отсроченного начала иммуносупрессивной терапии.
Дерматологи должны сохранять хрупкий баланс между потенциальным риском, связанным с иммуносупрессией, риском обострения кожного заболевания, требующего срочного вмешательства, а также персональным для каждого конкретного пациента риском. Поэтому Американская академия дерматологии настоятельно рекомендует пациентам самостоятельно не прекращать проводимую системную иммуносупрессивную терапию без консультации со своим лечащим врачом.
Применение биологических препаратов. Доказано, что прекращение биологической терапии может привести к неэффективности лечения при ее возобновлении за счет образования нейтрализующих антител, в результате чего стоимость лечения в будущем возрастет из-за необходимости биологического переключения.
На сегодняшний день применение неселективных низкомолекулярных иммуносупрессоров (циклоспорина, микофенолата мофетила, азатиоприна) вызывает большие опасения, чем таргетная иммуносупрессия биологическими препаратами. Современные знания и накопленный опыт свидетельствуют о том, что метотрексат, эфиры фумаровой кислоты, апремиласт, антагонисты ФНО-α (кроме инфликсимаба), антагонисты IL-17, IL-23 и IL-12/23, дупилумаб, назначаемые в утвержденной инструкцией дозировке, не приводят к повышению риска заражения вирусными инфекциями.
Длительный прием циклоспорина, азатиоприна, инфликсимаба, глюкокортикоидов может повышать вероятность вирусной инфекции.
Решение о начале иммуносупрессивной терапии у пациентов с тяжелым течением хронических дерматозов без признаков или симптомов COVID-19 во время пандемии должно приниматься индивидуально и совместно с пациентом. При этом откладывать начало иммуносупрессивной терапии дерматологических заболеваний у пациентов без COVID-19 не считается необходимым. Для снижения возможных рисков следует до начала иммуносупрессивной терапии проводить тестирование пациентов на наличие SARS-CoV-2 или антител к нему.
Продолжение биологической и низкомолекулярной иммуносупрессивной терапии при дерматологических заболеваниях считается безопасным в отсутствие подозреваемого или подтвержденного COVID-19. Наблюдения специалистов свидетельствуют о более благоприятном течении COVID-19 у пациентов, принимающих ингибиторы ФНО-α или IL-17, что, возможно, связано со снижением риска цитокинового шторма, однако в настоящее время убедительных доказательств нет. Необходимо помнить, что наличие активной инфекции является общепринятым показанием для временного прекращения или отсрочки начала иммуносупрессивной терапии, которая может быть возобновлена после полного выздоровления.
Немаловажными являются вопросы вакцинации пациентов с хроническими дерматозами, находящихся на иммуносупрессивной терапии. Согласно рекомендациям ВОЗ, всем пациентам с псориазом и атопическим дерматитом, независимо от степени тяжести заболевания или проводимого лечения (включая биологические препараты), у которых отсутствуют противопоказания к вакцинации или доказанная аллергия на компоненты вакцины, рекомендована вакцинация против SARS-CoV-2 одной из доступных в настоящее время вакцин.
Кожные проблемы при коронавирусе
В первую очередь при коронавирусе поражаются органы дыхания. Зафиксировано немало случаев проявления других симптомов, а именно кожная сыпь. Именно поэтому в лечении вируса задействуются дерматологи.
Кожные симптомы при ковиде
Пока не имеется точных суммированных сведений о дерматологических заболеваниях при ковиде со всех стран. Но получены данные из Америки, Китая, Англии и Испании, где исследования осуществлялись в медицинских центрах, в которых находились зараженные вирусом. Специалисты описали около 400 случаев коронавируса, сопровождающегося кожными симптомами.
Исследования в Китае показали, что кожная сыпь редко появляется при вирусе. Из 1000 человек только у 3 человек были обнаружены кожные проблемы.
Сыпь на коже была замечена у больных, наблюдающихся в отделениях интенсивного лечения и это не удивительно: они находятся под пристальным наблюдением докторов.
На сегодняшний день имеется онлайн-реестр, где собирается информация со всех стран мира о кожных высыпаниях при коронавирусе. Главная цель такого ресурса состоит в качественном и оперативном сборе медицинских данных, которые могут быть полезны при лечении болезни.
Проявление кожной сыпи
Случаи кожных проблем засвидетельствованы только в наблюдательных исследованиях, поэтому нельзя со 100% уверенностью заявлять, что они являются симптомами ковида. Кожная сыпь может появиться как реакция на лекарственные препараты. Но все же ВОЗ отнес высыпания на коже к списку симптомов вирусной инфекции.
О распространенности сыпи также еще ничего непонятно. Если в Китае проблемы с кожей отмечаются у 0,3% пациентов, то в Италии это значение составляет 21%. Кожная сыпь также может появляться при многих других заболеваниях, таких как ветряная оспа, корь и герпес.
Виды сыпи
Недавно в British Journal of Dermatology появилась статья, в которой испанские ученые описывали дерматологические проблемы, проявляемые при коронавирусе. В исследовании принимали участие около 400 зараженных коронавирусом.
Сыпь на конечностях, схожая с обморожением
Появление сыпи на ногах и руках наблюдалось приблизительно в 20% случаев. Нередко больные жаловались на зуд и болезненные ощущения при касаниях. В большинстве случаев такая сыпь появляется у молодежи, которые переносят болезнь в легкой форме.
Обычно сыпь появляется позже других распространенных симптомов и продолжается около 2х недель.
Волдыри
У некоторых больных (16%) на животе и спине появляются очень маленькие волдыри одинаковые по размеру и форме. Чуть реже такие волдыри появляются на руках и ногах (у 10%).
Волдыри чаще появляются у пациентов в возрасте 35-55 лет и сопровождаются нестерпимым зудом. Такая сыпь продолжается в среднем 10 дней.
Макулопапулезная сыпь
Имеет вид небольших шишек красного оттенка. В некоторых случаях может появляться вместе с другими распространенными симптомами. Их продолжительность 8-10 дней. Является самым опасным и распространенным видом сыпи при коронавирусе (48%).
Крапивница
Сыпь, схожая с крапивницей, напоминает большое количество маленьких бугорков, которые имеют красный или белый оттенок и сильно зудят. У многих заразившихся ковидом такая сыпь отмечалась на всех участках тела, в том числе на ладошках. Ее продолжительность 7-9 дней и чаще всего отмечается у пациентов, болеющих тяжелой формой (у 20%).
Ливедо
Является главным признаком отмирания тканей и проблем с кровообращением. Проявляется сетчатым пурпурным узором на кожном покрове. Чаще всего встречается у пожилых больных, переносящих болезнь в тяжелой форме. Этот вид сыпи является очень редким.
Сыпь в ротовой полости
Группа ученых из Испании провела и обнародовала результаты собственного исследования, в котором участвовали 22 человека, заразившихся ковидом.
Результаты показали, что у большинства из них в ротовой полости была мелкая красноватая сыпь, называемая энантема. Ученые утверждают, что такая сыпь на слизистой оболочке рта является одним из основных признаков вирусной инфекции, которая появляется за пару дней до остальных симптомов.
Частые кожные симптомы
Самым часто встречающимся вариантом кожных заболеваний при коронавирусе являются эритематозно-отечные очаги. Пятна могут отличаться по диаметру, имеют разные оттенки красного цвета. Они не чешутся и не приносят особого дискомфорта и болезненных ощущений. Пораженные участки кожи становятся теплыми, а иногда и горячими.
Также есть высыпания розового цвета. Они имеют овальную форму и шелушатся. Обычно находятся на боковых участках тела и могут зудеть, что приносит сильный дискомфорт.
Кожная сыпь появляется не в хаотичном порядке. Большинство видов сыпи характерны для определенной возрастной категории или форме заболевания.
Другие разновидности кожных высыпаний
В процессе исследований было выявлено еще 2 разновидности сыпи на коже, которые могут появляться при коронавирусе:
Петахии (мелкие точки коричневого, красного или фиолетового оттенка.
Многие медики указывают на то, что сыпь на руках не всегда свидетельствует о заражении вирусом. Часто она может появляться из-за частого пользования антисептиком.
Выводы
Кожные проявления во время распространения ковида стали привлекать все больше и больше внимания, так как могут быть полезны для выявления заболевания на ранних стадиях заражения, особенно у маленьких детей и людей пожилого возраста.
Еще не время делать окончательные выводы, что сыпь является одним из симптомов коронавируса.
Если на теле появились различные высыпания, стоит припомнить о возможных контактах с зараженными вирусом или другими людьми с другими инфекционными заболеваниями, для которых характера сыпь. Иногда это может быть аллергическая реакция на продукты, косметику или лекарства.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Чем лечить кожные проявления коронавируса
Информация об отзыве статьи направлена во все базы данных, где индексируется журнал «Клиническая дерматология и венерология».
Введение
В настоящее время основным документом, который определяет тактику диагностики, профилактики и лечения COVID-19 на территории Российской Федерации, являются временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» (вер. 6 от 28.04.20) Министерства здравоохранения Российской Федерации [1]. Материалы рекомендаций базируются на данных ВОЗ, ведущих центров США, Китая и Европы, сведениях отечественных и зарубежных ученых, а также регламентирующих документов Минздрава России и Роспотребнадзора.
В настоящее время сведения об эпидемиологии, клинических особенностях, профилактике и лечении этого заболевания постоянно дополняются и обновляются. Наиболее распространенным клиническим проявлением COVID-19 является двусторонняя пневмония, у 3–4% пациентов развивается острый респираторный дистресс-синдром (ОРДС). Специалистами, оказывающими медицинскую помощь инфицированным COVID-19 больным, выявляются новые симптомы полиорганного поражения, включая поражения кожного покрова.
В связи с этим нами представлены основные сведения о новой коронавирусной инфекции COVID-19 с преимущественным акцентом на клинические характеристики и особенности поражений кожи и слизистых оболочек при этом заболевании.
Общие сведения о COVID-19
Первые сведения о новой коронавирусной инфекции появились в декабре 2019 г., когда заболевание было диагностировано у населения КНР (г. Ухань, провинция Хубэй). В начале 2020 г. (11.02.20) ВОЗ определила название новой коронавирусной инфекции — COVID-19 («Coronavirus disease 2019»), а Международный комитет по таксономии назвал возбудителя инфекции «SARS-CoV-2а».
Деятельность ВОЗ и платформа клинических данных по COVID-19 (08.04.20)
С целью регистрации клинических данных больных COVID-19 ВОЗ разработана глобальная платформа: «Платформа клинических данных по COVID-19», 08.04.20 [2, 3]. Планируется, что государства, участвующие в Международных медико-санитарных правилах (ММСП, 2005 г.), будут предоставлять анонимизированные сведения пациентов или лиц с подозрением на COVID-19. Это необходимо для регистрации и проведения поддерживающих информационных, противоэпидемических и клинических мероприятий странам, в которых зарегистрирована COVID-19. Согласно поставленным задачам, планируется организация группы клинических консультантов для оценки данных, полученных посредством глобальной платформы ВОЗ. Клинические данные платформы необходимо будет вносить в индивидуальную карту регистрации (ИКР).
ИКР содержит 3 блока, и блок 1 заполняется в день госпитализации, в котором среди признаков и симптомов при госпитализации наряду с достаточно хорошо описанными на сегодня симптомами включены такие как кожная сыпь и кожные язвы.
Таким образом, в настоящее время в связи с продолжающейся пандемией COVID-19 в клинической симптоматике болезни появляются новые симптомы полиорганного поражения, включая поражения кожного покрова.
1. Этиология и патогенез
Коронавирусы (Coronaviridae) относятся к семейству РНК-содержащих вирусов, которые могут инфицировать человека и некоторых животных.
Новый коронавирус SARS-CoV-2 — это одноцепочечный РНК-содержащий вирус семейства Coronaviridae, линии Beta-CoV B. Новый вирус включен во II группу патогенности наряду с другими вирусами этого семейства (вирус SARS-CoV, MERS-CoV). Предполагают, что SARS-CoV-2 — это рекомбинантый вирус, занимающий промежуточное положение между коронавирусом летучих мышей и другим коронавирусом с неизвестной таксономией. Имеются данные, что генетические структуры SARS-CoV-2 и SARS-CoV близки примерно на 79%.
2. Эпидемиология
Первые данные о заболевании COVID-19 зарегистрированы в период декабрь 2019 г. — март 2020 г. в КНР. Начиная с января 2020 г. появились сведения о заболевших в других странах мира, а с февраля 2020 г. выявлены случаи COVID-19 в Южной Корее, Иране, Италии, Испании и США и позднее практически по всему миру.
Пандемия, вызванная COVID-19, объявлена ВОЗ 11 марта 2020 г.
Основным источником инфекции является больной человек, включая нахождение в периоде инкубации.
Пути передачи:
— воздушно-капельный (при кашле, чихании, разговоре);
— фекально-оральный (возможный, но не доказанный).
Факторы передачи:
— воздух, пищевые продукты и предметы обихода, контаминированные вирусом.
Иммунитет
На сегодняшний день точные сведения о длительности и напряженности иммунитета при инфекции, вызванной SARS-CoV-2 отсутствуют. Известно, что при инфекциях, которые вызваны другими коронавирусами, иммунитет нестойкий и возможно повторное инфицирование.
SARS-CoV-2 включен в перечень заболеваний, представляющих опасность для окружающих (постановление Правительства Российской Федерации от 31 января 2020 г. №66).
3. Краткая клиническая характеристика COVID-19
Определение случая заболевания и диагностика COVID-19 проводятся согласно временным методическим рекомендациям «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» Министерства здравоохранения Российской Федерации (вер. 6, 28.04.20).
Входные ворота возбудителя — эпителий верхних дыхательных путей и эпителиоциты желудка и кишечника. В начале инфицирования SARS-CoV-2 повреждает клетки с рецепторами ангиотензинпревращающего фермента 2-го типа (ACE2). Эти рецепторы имеются на клетках респираторного тракта, почек, пищевода, мочевого пузыря, подвздошной кишки, сердца, ЦНС. Показано, что альвеолярные клетки II типа (AT2) легких являются первочередными при проникновении SARS-CoV-2, что обусловливает развитие пневмонии. В настоящее время патогенетические механизмы коронавирусной инфекции продолжают изучаться.
Инкубационный период 2–14 сут, в среднем 5–7 сут.
Клинические особенности
Типичны клинические симптомы острой респираторной вирусной инфекции (ОРВИ):
— повышение температуры тела (>90%);
— кашель сухой или с небольшим количеством мокроты (80%);
— ощущение заложенности в грудной клетке (>20%).
Возможны боль в горле, насморк, снижение обоняния и вкуса, признаки конъюнктивита. Одышка тяжелой степени развивается к 6–8-му дню от начала заражения.
Одними из первых симптомов регистрируются миалгия (11%), спутанность сознания (9%), головные боли (8%), кровохарканье (5%), диарея (3%), тошнота, рвота, сердцебиение. Эти признаки отмечаюся в начале заболевания и в случаях без лихорадки.
Клинические варианты и проявления COVID-19
— ОРВИ (поражение только верхних отделов дыхательных путей);
— пневмония без дыхательной недостаточности;
— пневмония с ОДН (острая дыхательная недостаточность);
— ОРДС (острый респираторный дистресс-синдром);
— септический (инфекционно-токсический) шок.
Гипоксемия (снижение SpO2 менее 88%) развивается более чем у 30% пациентов.
4. Клиническая характеристика кожных проявлений инфекции COVID-19
Известно, что вирусные инфекции, такие как корь, краснуха и лихорадка Денге, характеризуются типичными кожными высыпаниями — вирусными экзантемами. Исходя из патогенеза развитие как экзантемы, так и энантемы связаны с ответом на воздействие возбудителя, токсинов и метаболитов возбудителя в виде реализации нескольких механизмов, к которым относятся [4]: 1) расширение капилляров; 2) стаз крови, повышение сосудистой проницаемости с развитием отека и геморрагий; 3) некроз эпидермиса и более глубоких слоев кожи; 4) дистрофические изменения клеток (баллонная дистрофия); 5) формирование воспаления (серозного, гнойного, серозно-геморрагического).
В настоящее время имеется ряд клинических исследований, описывающих поражения кожи при COVID-19. Первое описание поражения кожи при COVID-19 было опубликовано итальянским дерматологом S. Recalcati, в котором приведены данные о кожном варианте манифестации новой инфекции [5]. В этом исследовании у 18 (20,4%) больных COVID-19 наблюдались высыпания на коже, при этом у 8 больных кожный процесс манифестировал в дебюте заболевания. Из 18 больных COVID-19 у 14 высыпания были представлены эритематозными элементами, у 3 — распространенными уртикарными элементами и у 1 — везикулярной сыпью, имитирующей ветряную оспу. Высыпания локализовались преимущественно на коже груди, зуд был выражен слабо или отсутствовал.
По мнению тайваньских исследователей C. Su, C. Lee, на сегодня основной задачей клиницистов является дифференциальная диагностика поражений кожи при COVID-19 от других инфекционных экзантем, а также целого ряда дерматозов [6]. В исследовании этих авторов из 148 больных были исключены 60 человек, которые до заболевания COVID-19 принимали новые лекарственные препараты, и поэтому имевшиеся кожные симптомы могли свидетельствовать о лекарственной аллергической реакции. Среди кожных проявлений у 20,4% от всех остальных пациентов были диагностированы эритематозная сыпь, диффузная крапивница и везикулезные высыпания, аналогичные таковым при ветряной оспе. При этом авторы предложили проводить оценку вирусной нагрузки и корреляции с появлением кожных симптомов.
По данным китайских специалистов W. Guan и соавт., кожные высыпания наблюдались у 0,2% больных COVID-19 [7]. В данном исследовании отсутствует детальное описание симптомов поражения кожи и критериев их диагностики. Однако, несомненно, этот процент может быть значительно выше при проведении дифференциальной диагностики непосредственно врачом-дерматовенерологом.
По мнению испанского дерматолога A. Estébanez и соавт., одними из первых симптомов тяжелого течения COVID-19 могут быть эритема и крапивница, однако автор не уточняет — являются ли данные симптомы поражения кожи первичными или индуцированы лекарствами и представляют собой проявления токсидермии [8]. Вместе с тем имеются данные о первичной кожной манифестации COVID-19 в виде петехиальной сыпи и острого геморрагического отека младенцев (acute hemorrhagic edema of infancy) [9].
Ангииты кожи
Несмотря на обособленное выделение акродерматита в качестве своеобразной формы ангиита, имеющей сугубо проксимальную приуроченность высыпаний, в настоящем разделе считаем необходимым привести наши наблюдения типичных ангиитов кожи, возникающих непосредственно на фоне инфекции COVID-19. Как известно, ангииты кожи это группа воспалительно-аллергических заболеваний, в клинической и патоморфологической симптоматике которых первоначальным и ведущим звеном является неспецифическое поражение дермо-гиподермальных кровеносных сосудов разного калибра. Патогенез в большинстве случаев иммунокомплексный (поражение сосудистых стенок иммунными депозитами с инфекционными, медикаментозными и другими антигенами). Высыпания располагаются, как правило, на коже нижних конечностей — голеней, бедер и ступней, реже — ягодиц, предплечий, кистей. В тяжелых случаях возможно универсальное распространение сыпи.
Под нашим наблюдением находилась 92-летняя больная инфекцией COVID-19 с папуло-некротическим ангиитом кожи (рис. 1, a и б). Папулезные и папуло-пустулезные элементы появились у пациентки при поступлении в стационар по поводу развившейся вирусной пневмонии. Дальнейшая эволюция морфологических элементов приводила к формированию папуло-некротических высыпаний, в том числе с формированием геморрагических корок.
Рис. 1. Папулонекротический ангиит кожи у 92-летней больной (а и б).
Fig. 1. Papulonecrotic skin angiitis in a 92-year-old patient (a and b).
У 80-летнего пациента с 40% поражением легких на 11-й день нахождения в стационаре возникла петехиальная сыпь в области голеней (рис. 2). Нами пациент был осмотрен спустя еще несколько дней на этапе значительного улучшения со стороны общего состояния. На момент осмотра высыпания находились в стадии регресса и были представлены мелкими точечными гемосидериновыми пятнами, что позволяло судить о наличии соответствующего ангиита кожи — пигментной пурпуры.
Рис. 2. Пигментная пурпура как следствие разрешения мелкопетехиальной сыпи у 80-летнего пациента.
Fig. 2. Pigmented purpura as a result of resolution of a petechial rash in an 80-year-old patient.
У 74-летнего пациента также с пневмонией мы наблюдали полиморфный дермальный ангиит (рис. 3), который, впрочем, был отмечен при поступлении, но при этом его прогрессирование совпало с усилением тяжести коронавирусной инфекции, что в очередной раз подтверждает прямую зависимость прогредиентного течения ангиитов от фонового инфекционного процесса. В соответствии с устоявшимися представлениями в российской дерматологии полиморфный дермальный ангиит характеризуется наличием различных морфологических элементов — пятен, папул, пустул, эрозий, корок и др.
Рис. 3. Полиморфный дермальный ангиит у 74-летнего пациента.
Fig. 3. Polymorphic dermal angiitis in a 74-year-old patient.
Острый макулярный (пятнистый) ангиит кожи нижних конечностей в сочетании с геморрагическими элементами, расцененный нами также как полиморфный ангиит, развился у 59-летнего больного на фоне резкого повышения температуры до 38–39 °С (рис. 4, а и б). Пациент находился в отделении реанимации на ИВЛ с поражением легких более чем на 75%.
Рис. 4. Острый полиморфный дермальный ангиит у 59-летнего пациента.
Fig. 4. Acute polymorphic dermal angiitis in a 59-year-old patient.
Предварительный анализ анамнеза и динамики клинической картины кожного патологического процесса у больных короновирусной инфекцией позволяет предположить, что в отличие от классического течения при наличии COVID-19 инфекции у пациентов отмечается острое начало ангиитов кожи с неуклонным прогрессированием и определенной корреляцией с тяжестью основного заболевания. Исключением, пожалуй, можно считать геморрагический ангиит, развитие которого, по наблюдениям рутинной дерматологической практики, происходит быстро в ответ как на инфекционные агенты, так и на лекарственные препараты. Безусловно, в случае развития геморрагического ангиита при короновирусной инфекции также следует ожидать его острого начала.
Так, таиландский врач B. Joob и нигерийский доктор V. Wiwanitkit сообщили о появлении петехиальной сыпи у больного, инфицированного COVID-19, в дебюте заболевания в сочетании с тромбоцитопенией, позже у пациента появились респираторные симптомы [10].
Под нашим наблюдением находился 80-летний мужчина с петехиальной и экхиматозной сыпью, имеющей густое расположение на коже живота, на кистях и нижних конечностях (рис. 5, а—в). Поражение кожи развилось в 1-ю неделю от начала коронавирусной инфекции и сопутствующей терапии. Системное назначение глюкокортикостероидов привело к быстрому регрессу кожного процесса, из чего следует заключить, что в совокупности всех клинических характеристик и ответа на проводимую гормональную терапию у пациента имел место геморрагический ангиит кожи, имеющий инфекционно-аллергическую природу.
Рис. 5. Геморрагический ангиит у 80-летнего пациента на коже живота (а), кистей (б) и нижних конечностей (в).
Fig. 5. Hemorrhagic angiitis in an 80-year-old patient on the skin of the abdomen (a), hands (b) and lower limbs (c).
Врачи из США F. Manalo и соавт. описали появление ливедо ангиита у 2 больных, инфицированных COVID-19 [11]. У 1-го пациента сетчатое ливедо появилось на 7-й день болезни и регрессировало через 19 ч. Появление сыпи сопровождалось слабостью и гематурией. Гематурия разрешилась в течение 1 сут. У 2-й пациентки ливедо появилось на 10-й день после лабораторного подтверждения COVID-19, к моменту появления сыпи пациентка выздоровела. В обоих случаях ливедо располагалось унилатерально.
Акродерматит (акроангиит)
Одним из наиболее частых кожных проявлений инфекции COVID-19, по многочисленным наблюдениям, представляется так называемый акродерматит. A. Estébanez и соавт. приводят описание 28-летней больной с жалобами на сухой кашель, заложенность носа, утомляемость, миалгии и артралгии без повышения температуры тела, ДНК-анализ на коронавирус положительный [8]. Учитывая легкое течение болезни, пациентка была изолирована в домашних условиях. Через 4 дня появились диарея, агевзия и аносмия. В последующие дни пациентка отмечала улучшение самочувствия, но сохранялись постоянный сухой кашель, потеря вкуса и аносмия. Из лекарственных препаратов первые 4 дня принимала парацетамол. Через 13 дней после тестирования (через 10 дней после последней дозы парацетамола) пациентка отметила появление зудящих очагов гиперемии на коже обеих пяток. При осмотре на коже обеих пяточных областей наблюдались сливающиеся эритематозно-желтоватые папулы. При детальном расспросе пациентка отрицала механическую травму (ношение тесных носков, обуви или любое местное давление), которое могло явиться причиной появления высыпаний. Проведенная топическая терапия кортикостероидами без положительного эффекта. Через 3 дня было отмечено уплотнение очагов, появился зуд. Дифференциальная диагностика осуществлялась с крапивницей, ангиитом, идиопатическим подошвенным гидраденитом и нейтрофильным дерматозом.
Кувейтские дерматологи A. Alramthan и W. Aldaraji также представляют клинические наблюдения появления акрально расположенных высыпаний у 2 больных 27 и 35 лет с ведущим симптомом в виде кожной сыпи [12]. Кожный процесс был представлен папулами пурпурно-красного цвета, расположенными на дорсальной стороне пальцев кистей. У одной из этих больных в дополнение к папулам определялась диффузная эритема кожи I пальца левой кисти. Обе пациентки были обследованы на COVID-19 методом ПЦР, а также проведена рентгенография, так как накануне появления сыпи вернулись из эпидемиологически неблагоприятной зоны. Согласно результатам исследования, пациентки были COVID-19 позитивны, но без признаков пневмонии.
Итальянские детские дерматологи из города Бари F. Mazzotta и T. Troccili также сообщают о нескольких десятках случаев акрально расположенных высыпаний у детей и подростков без респираторной симптоматики [13]. Поражения кожи были представлены красно-пурпурными папулами, трансформировавшимися в геморрагические пузыри, которые, ссыхаясь, образовывали черноватую корку. Так же как и предыдущие авторы, дерматологи обращают внимание на рост числа больных с акроишемией во время эпидемии COVID-19. В этом исследовании, на основании собственных наблюдений и данных зарубежных исследователей о том, что коронавирусная инфекция у детей протекает в легкой форме, а в ряде случаев бессимптомно, авторы выдвинули гипотезу, что COVID-19 приводит к формированию акроваскулита. Кожный процесс протекает доброкачественно и полностью разрешается в течение 14–20 дней.
Наибольшее количество фотодокументированных случаев кожных проявлений инфекции COVID-19 (375 личных наблюдений врачей больниц Мадрида, Барселоны и других городов Испании) представлено в объемном электронном атласе C. Galván Casas и соавт. [14]. Авторы именуют выявленный акродерматит «псевдообморожением», но в целом речь, безусловно, идет об акральных формах ангиитов (васкулитов) кожи или, как мы уже указывали, об акродерматите.
Под нашим наблюдением также находился 63-летний пациент с коронавирусной инфекцией, у которого болезненные гиперемированные очаги (по типу «псевдообморожения») сформировались на стопах в области суставов между первыми пальцами и плюсневыми костями (рис. 6).
Рис. 6. Акродерматит («псевдообморожение») у 63-летнего пациента.
Fig. 6. Acrodermatitis («pseudo-frostbite») in a 63-year-old patient.
Следует отметить, что ангииты кожи зачастую имеют инфекционно-аллергический генез и возникают на фоне инфекционных процессов различной, в том числе вирусной, этиологии. Классическим примером может служить острая узловатая эритема на фоне обычной ОРВИ. Таким образом, возможно, акродерматит у COVID-19 позитивных пациентов — своеобразная форма ангиита кожи, являющаяся одним из признаков этой инфекции.
Гипотеза формирования ангиита в формате акроангиита, являющегося кожным симптомом коронавирусной инфекции, соотносится с данными врачей из Гонгконга X. Yao, T. Li и соавт. о том, что при патоморфологическом исследовании аутопсийного материала дегенерация и некроз паренхиматозных клеток и образование гиалинового тромба в мелких сосудах определяется как в легочной ткани, так и в коже, сосудах и других органах больных инфекцией COVID-19 [15].
В качестве примера акральной локализации ангиита кожи (акроангиита) приводим наблюдение 58-летнего мужчины c обширным вирусным поражением легких, находящегося на ИВЛ. Высыпания на коже появились в процессе лечения и коррелировали с тяжестью основного заболевания. Пятнистые элементы ярко-розового цвета были густо рассеяны в области лодыжек, на тыльных поверхностях стоп и пальцев (рис. 7).
Рис. 7. Пятнистая эритематозная сыпь на стопах у 58-летнего пациента.
Fig. 7. Maculoerythematous rash on the feet in a 58-year-old patient.
К еще одной сравнительно редкой форме ангиита кожи относится его уртикарный вариант. В связи с этим в подтверждение уже неоднократно упомянутых данных о частоте акральной локализации поражений кожи при коронавирусной инфекции приводим сведения о пациентке, страдающей COVID-19 инфекцией, заболевание которой манифестировало кожной сыпью и артралгией [16]. Высыпания были представлены зудящими уртикарными элементами, расположенными преимущественно на коже лица, кистей и стоп. Представленное наблюдение свидетельствует о дебюте уртикарного ангиита, спровоцированного коронавирусной инфекцией.
Папуло-везикулезные высыпания
Широко цитируемые данные популярного испанского атласа C. Galván Casas и соавт. свидетельствуют о том, что пузырьковые высыпания при COVID-19 инфекции встречаются у 9% осмотренных пациентов с кожными проявлениями [14]. При этом, по данным авторов, преимущественной локализацией является кожа туловища. A. Marzano и соавт. из различных городов Италии на основании осмотра 22 пациентов с коронавирусной инфекцией представили совместные данные о наличии у них папуло-везикулезных высыпаний, схожих с таковыми при ветряной оспе [17]. Наши наблюдения подтверждают вышеуказанные клинические особенности подобной сыпи при COVID-19 инфекции. Так, у 71-летнего мужчины за 2 нед до осмотра на фоне нарастания симптомов заболевания (повышение температуры тела, слабость, кашель, одышка) отмечалось появление высыпаний, не сопровождающихся субъективными ощущениями (рис. 8, а и б). Из анамнеза также известно, что папулезные и папуло-везикулезные высыпания возникли до момента госпитализации и лечения, что исключает токсидермический генез сыпи и указывает на ее появление в связи с началом COVID-19 инфекции. Распространение кожного процесса пациент связывал с обильным потоотделением. При осмотре на коже туловища — груди, животе, спине и на боковых его поверхностях — наблюдалась обильная сыпь, состоящая из папул с эрозиями на поверхности (как следствие разрушения пузырьковых элементов), а также единичными сохранившимися везикулами в разных местах указанных локализаций. На фоне лечения в стационаре отмечалось улучшение кожного процесса в виде прекращения появления новых элементов, частичного регресса высыпаний.
Рис. 8. Папулезная и папуло-везикулезная сыпь у 71-летнего пациента на спине (а), боковой поверхности туловища (б).
Fig. 8. Papular and papulo-vesicular rash in a 71-year-old patient on the back (a), lateral surface of the trunk (b).
У наблюдаемой нами 51-летней женщины менее обильная папуло-везикулезная сыпь располагалась главным образом на коже спины и ее возникновение пациентка также связывала с обильным потоотделением на фоне субфебрилитета.
У 46-летней пациентки с подтвержденной COVID-19 инфекцией и двусторонней пневмонией немногочисленные папуло-везикулезные элементы, напротив, располагались в области груди (рис. 9). Появление сыпи отметила после повышения температуры тела, сопровождающегося потливостью.
Рис. 9. Папулезная и папуло-везикулезная сыпь у 46-летней пациентки (фото м.н.с. МНПЦДК С.И. Артемьевой).
Fig. 9. Papular and papulo-vesicular rash in a 46-year-old patient (photo made by S.I. Artemieva, Junior Research Associate, Moscow Center of Dermatovenerology and Cosmetology).
В плане дифференциальной диагностики папуло-везикулезной сыпи с локализацией на коже верхней части туловища следует помнить о возможности развития Malassezia-folliculitis (фолликулит, вызванный сапрофитным грибом Malassezia furfur), который представлен зудящими розово-красными с синюшным оттенком папулами и/или папуло-везикулами, быстро трансформирующимися в папуло-пустулы, имеющими перипилярную локализацию (рис. 10).
Рис. 10. Malassezia-folliculitis у 35-летней пациентки без соматической патологии (фото из личного архива проф. Н.Н. Потекаева).
Fig. 10. Malassezia-folliculitis in a 35-year-old patient without somatic pathology (photo from the personal archive of Prof. N.N. Potekaev)
Диагностика этого грибкового заболевания осуществляется путем выявления спор гриба в ходе рутинного микроскопического исследования содержимого элементов. К провоцирующим факторам в возникновении Malassezia-folliculitis относятся повышенная потливость, снижение напряженности уровня иммунитета, а также прием антибактериальных препаратов. Таким образом, появление сыпи Malassezia-folliculitis может быть следствием как угнетения общего состояния организма пациента, так и побочным эффектом приема антибиотиков.
Папуло-сквамозные высыпания и розовый лишай
Упомянутый выше инфекционно-аллергический генез кожных сыпей при вирусных инфекционных заболеваниях, например ОРВИ, в полной мере относится и к природе возникновения папулезных и папуло-сквамозных поражений кожи при инфекции COVID-19. Одним из таких папуло-сквамозных дерматозов, зачастую ассоциированных с вирусной инфекцией, является розовый лишай Жибера. В связи с этим необходимо принять во внимание мнение французских специалистов A. Sanchez и соавт. о том, что большинство пациентов с тяжелыми случаями COVID-19 демонстрируют высокий уровень провоспалительных цитокинов и связанных с инфекцией биомаркеров, а кожные симптомы могут быть вторичным результатом иммунного ответа организма человека против вируса [18]. Примечательно, что у наблюдаемых авторами пациентов высыпания также отличались от классического розового лишая отсутствием начальной «материнской» эритематозной бляшки с чешуйчатым воротничком. Таким образом, данную своеобразную форму розового лишая можно отнести к категории паравирусных дерматозов, а практические врачи должны быть осведомлены об этой новой клинической ассоциации.
В то же время в испанском атласе, включающем 375 наблюдений, представлено значительное количество наблюдений вполне типичного розового лишая у COVID-19-инфицированных пациентов [14]. К одному из ключевых диагностических признаков этого дерматоза относится характерное расположение папуло-сквамозных элементов по линиям Лангера (рис. 11).
Рис. 11. Розовый лишай. Типичная клиническая картина (фото предоставлено в.н.с. МНПЦДК, к.м.н. М.А. Кочетковым).
Fig. 11. Pityriasis rosea. Typical clinical picture (photo made by M.A. Kochetkov, Candidate of Medical Science, Principal Research Associate, Moscow Center of Dermatovenerology and Cosmetology).
Кореподобная сыпь
M. Hunt и C. Koziatek из американской клиники в Нью-Йорке сообщают о случае COVID-19 инфекции у 20-летнего пациента, манифестирующей лихорадкой и распространенной кореподобной сыпью, локализовавшейся на коже туловища и конечностей, исключая лицо [19]. Высыпания имели пятнисто-папулезный характер, сопровождались болезненностью, но зуд при этом отсутствовал, что, по мнению авторов, согласуется с характеристиками вирусных экзантем. Группа французских врачей F. Amatore и соавт. приводят описание манифестации инфекции COVID-19 у 39-летнего пациента в виде единственного клинического симптома — «фебрильной» сыпи [20]. Высыпания клинически характеризовались эритематозными отечными папулами и кольцевидными бляшками, которые локализовались на коже верхних конечностей, груди, шеи, живота и ладоней, без поражения лица и слизистых оболочек. Гистологически изменения были неспецифичны и аналогичны таковым при вирусных экзантемах: выявлялись поверхностные периваскулярные лимфоцитарные инфильтраты без эозинофилов, отек сосочкового слоя дермы, спонгиоз, экзоцитоз лимфоцитов, единичные участки дискератоза в базальном слое. Испанские врачи M. Avellana и соавт. описывают возникновение кореподобной сыпи у 32-летней пациентки с COVID-19 на 6-й день от начала заболевания с типичными клиническими симптомами лихорадки, сухого кашля, миалгии и астении [21]. Распространенные петехиальные и макулопапулезные высыпания на эритематозном фоне сопровождались зудом и локализовались на коже волосистой части головы, лица, шеи, груди, живота, ягодиц, конечностей, включая ладони и подошвы. Течение кожного процесса характеризовалось усилением зуда на фоне регресса интенсивности эритемы, а на 4-е сутки было отмечено шелушение, и высыпания регрессировали бесследно.
Под нашим наблюдением находилась женщина 53 лет, у которой диссеминированная пятнисто-папулезная сыпь розово-красного цвета, напоминающая таковую при кори, развилась на 7-й день заболевания, захватив кожу туловища, верхних и нижних конечностей (рис. 12).
Рис. 12. Кореподобная макуло-папулезная сыпь у 53-летней пациентки.
Fig. 12. Morbilliform maculopapular rash in a 53-year-old patient.
Токсикодермии
Безусловно, приведенные выше клинические примеры кожных сыпей, развившихся на фоне COVID-19 инфекции, не исключают возможности возникновения токсидермических реакций в ответ на терапию хинолоновыми, противовирусными, антибактериальными и другими препаратами. В качестве примера приведем наблюдение 83-летней пациентки, поступившей в стационар в тяжелом состоянии и с 75% поражением легких. На фоне комбинированной терапии развилось обширное поражение кожи, захватившее всю поверхность туловища с переходом на плечи и ягодицы (рис. 13, а—в). Сыпь представляла собой эритематозные пятна синюшно-розового цвета, сливающиеся в обширные очаги. Часть элементов имела кольцевидные очертания, что придавало поражению кожи сходство с многоформной экссудативной эритемой, при которой, как известно, в основе патологического процесса лежат инфекционно-аллергические и токсико-аллергические факторы.
Рис. 13. Токсидермия у 83-летней пациентки с элементами сыпи многоформной экссудативной эритемы.
Fig. 13. Toxidermia in a 83-year-old patient with elements of a rash of multiforme exudative erythema.
Причинами заболевания чаще всего являются вирусная, стрептококковая и микоплазменная инфекции, а также лекарственная непереносимость. Назначение парентеральных глюкокортикостероидов нашей пациентке быстро привело к регрессу высыпаний, что, тем самым, не позволяет исключить природу лекарственной непереносимости в возниковении поражения кожи.
Так называемую двустороннюю подмышечную пурпурозную сыпь, выделенную испанскими исследователями в обособленную группу кожных проявлений коронавирусной инфекции, в определенной степени можно рассматривать как одно из ее проявлений [14], но, с нашей точки зрения, это поражение кожи с характерной локализацией скорее следует отнести к аллергическим (токсидермическим) лекарственным реакциям. Такое суждение имеет под собой веское основание в связи с особенностями развития и динамики распространения высыпаний. В ходе развития общего инфекционного процесса и соответственно продолжающейся комбинированной терапии все же происходит дальнейшее распространение сыпи с выходом за пределы аксиллярных зон. Так, нами наблюдался 56-летний больной COVID-19 инфекцией с поражением кожи, которое по аналогии с терминологией испанских авторов тоже можно именовать как «двусторонняя паховая пурпурозная сыпь». В обеих паховых складках с переходом на внутренние поверхности бедер располагались крупные сливные очаги розово-красного цвета с буроватым оттенком и обилием фолликулярных папул по их периферии (рис. 14).
Рис. 14. Двусторонняя паховая пурпурозная сыпь у 56-летнего больного.
Fig. 14. Bilateral inguinal purple rash in a 56-year-old patient.
Пациент получал гидроксихлорохин и два антибактериальных препарата — цефтриаксон и азитромицин. Высыпания в паховых областях появились в процессе проводимой терапии, постепенно захватывали все большие участки кожи за счет формирования фолликулярных папул по периферии очагов и подвергались регрессированию под влиянием системных кортикостероидов.
Практически идентичное по своей клинической симптоматике поражение кожи, но с иной локализацией, мы наблюдали у 60-летней больной COVID-19 инфекцией. Крупные пурпурозные очаги располагались у пациентки на коже живота без вовлечения околопупковой зоны, а по их периферии отмечались многочисленные густо расположенные друг к другу перифолликулярные папулы. Высыпания появились спустя несколько дней после начала комбинированной противовирусной и антибактериальной терапии по поводу пневмонии, а на 2-й неделе лечения на коже молочных желез, груди, в зоне декольте и на бедрах появились диссеминированные эритематозные папулы (рис. 15).
Рис. 15. Диссеминированная пурпурозная сыпь у 60-летней больной.
Fig. 15. Disseminated purple rash in a 60-year-old patient.
Еще у одной пациентки 55 лет на фоне коронавирусной пневмонии в процессе проводимого лечения на разгибательных поверхностях обеих верхних конечностей появились крупные ярко-красные очаги, которые впоследствии значительно побледнели в связи с присоединением к проводимому лечению системных глюкокортикостероидов (рис. 16, a и б).
Таким образом, представленные выше наблюдения пурпурозной сыпи с различными областями локализации на кожном покрове с большой вероятностью следует рассматривать как клинические варианты токсидермии.
Рис. 16. Постэруптивная эритематозная сыпь у 55-летней пациентки на верхних конечностях (а и б).
Fig. 16. Post-eruptive erythematous rash in a 55-year-old patient on the upper limbs (a and b).
Обострение хронических дерматозов и артифициальные поражения кожи
По мнению дерматологов китайского университета в Чженжоу Y. Zheng и W. Lai (2020), COVID-19 может вызывать системные воспалительные реакции, которые приводят к развитию дерматита или изменению течения хронических кожных заболеваний [22]. Вместе с тем обострение хронических кожных заболеваний, таких как розацеа, экзема и атопический дерматит, может быть связано с ношением масок и частым использованием антисепиков, способствующих обострению дерматозов. Кроме того, особое внимание следует обращать на частое развитие пролежней с необычной локализацией — на лице. Дело в том, что одним из приемов улучшения оксигенации является ведение пациентов в положении на животе (прон-позиция), что приводит к рекрутированию альвеол, расправлению ателектазов без создания повышенного давления в дыхательных путях. Применение прон-позиции приводит к улучшению оксигенации и уменьшению летальности у пациентов только в случае использования в ранние сроки тяжелого ОРДС при длительности не менее 16 ч/сут. Однако длительное ведение больного лицом вниз имеет и риски осложнений, такие как развитие застойных явлений в области носа, надбровных дуг и скул, сопровождающихся нарушением трофики и формированием пролежней (рис. 17, a и б).
Рис. 17. Пролежни на лице у 70-летней женщины (a) и 94-летнего мужчины (б) после длительного пребывания в прон-позиции.
Fig. 17. Pressure ulcers on the face of a 70-year-old woman (a) and a 94-year-old man (b) after prolonged stays in the pron-position.
5. Лечение и профилактика
Лечение, профилактика и маршрутизация пациентов проводятся в соответствии с временными методическими рекомендациями «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» Министерства здравоохранения Российской Федерации (вер. 5 08.04.20).
Лечение кожных проявлений COVID-19 симптоматическое на фоне терапии основного заболевания.
Вывод
Анализ накапливающихся в литературе описаний клинических наблюдений кожных сыпей у больных COVID-19 инфекцией, а также собственный опыт продолжающегося динамического наблюдения наших соотечественников, страдающих этим вирусным заболеванием, позволяет прийти к выводу о том, что поражения кожи могут быть первыми признаками начала коронавирусной инфекции. Кроме того, многообразие наблюдаемых дерматозов и кожных сыпей можно разделить на семь групп в зависимости от их этиологии и механизмов развития:
1 группа — ангииты кожи. Обусловлены непосредственно коронавирусной инфекцией, на фоне которой происходит поражение стенок мелких сосудов дермы циркулирующими иммунными комплексами в виде депозитов с инфекционными (вирусными) антигенами. К особым формам, ассоциированным с COVID-19 инфекцией, можно отнести акроваскулиты. Акральная приуроченность сыпи, возможно, обусловлена сопутствующей гипоксией на фоне обширного поражения легких.
2 группа — папуло-сквамозные сыпи и розовый лишай. Представляют собой инфекционно-аллергические поражения кожи, ассоциированные с COVID-19 инфекцией. Клинической особенностью розового лишая при коронавирусной инфекции является отсутствие «материнской бляшки» (самого крупного элемента, возникающего первым при классическом течении дерматоза).
3 группа — кореподобные сыпи. При COVID-19 инфекции эти сыпи напоминают по своим клиническим характеристикам высыпания, возникающие при кори, и тем самым указывают на патогенетическую близость к остальным вирусным экзантемам.
4 группа — папуло-везикулезные высыпания (по типу милиарии или эккринной потницы). Возникают на фоне субфебрилитета с многодневным повышенным потоотделением у пациентов. В отличие от классического течения милиарии характеризуются обширностью поражений кожных покровов.
5 группа — токсидермии. Напрямую не связаны с коронавирусной инфекцией и являются следствием индивидуальной непереносимости пациентами определенных лекарственных препаратов. По сравнению с антибактериальными и комбинированными противовирусными препаратами гидроксихлорохин 1 реже вызывает аллергические реакции со стороны кожи при лечении коронавирусной инфекции.
6 группа — крапивница. В зависимости от своего происхождения заболевание может иметь двоякий характер. С одной стороны, уртикарные высыпания могут быть предвестником начала инфекции COVID-19 или возникают вместе с ее первыми симптомами. С другой стороны, крапивница нередко развивается вследствие лекарственной непереносимости и в таком случае относится к одним из клинических проявлений токсидермий. Акральное расположение волдырей на фоне инфекции COVID-19 также можно отнести к специфическим особенностям уртикарного поражения кожи при этом вирусном заболевании.
7 группа — артифициальные поражения (трофические изменения тканей лица). Являются следствием вынужденного длительного пребывания больных в прон-позиции с целью улучшения дыхательной функции.
Финансирование. Исследование проведено без спонсорской поддержки.
Участие авторов:
Концепция и дизайн исследования: Н.Н. Потекаев, Д.Н. Проценко, Г.М. Кожевникова
Сбор и обработка материала: Н.Н. Потекаев, О.В. Жукова, Д.Н. Проценко, Г.М. Кожевникова, О.М. Демина, В.П. Голуб, О.И. Рассохина, Е.А. Хлыстова
Написание текста: Н.Н. Потекаев, О.В. Жукова, Д.Н. Проценко, Г.М. Кожевникова, О.М. Демина, В.П. Голуб, О.И. Рассохина, Е.А. Хлыстова
Редактирование: Н.Н. Потекаев, Д.Н. Проценко, Г.М. Кожевникова
Авторы заявляют об отсутствии конфликта интересов.