Чем лечить лишай йод
Розовый лишай
Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
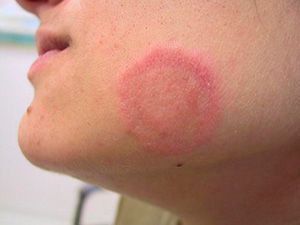
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
Симптомы питириаза
Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Наши врачи
Розовый лишай у беременных
У женщин питириаз встречается чаще, чем у мужчин. Особенно опасно, когда кожное заболевание случается у беременных женщин. При обнаружении каких-либо высыпаний важно сразу посетить дерматолога и пройти лечение. Недопустимо рисковать здоровьем малыша и ждать, что бляшки сами исчезнут. Если болезнь не лечить, то присоединяются бактериальные инфекции, с которыми справиться намного сложнее.
Если у беременной женщины не выявлен розовый лишай, то тем не менее важно придерживаться следующих рекомендаций:
Лечение питириаза
Когда у пациента диагностирована болезнь Жибера, дерматолог разрабатывает индивидуальную схему лечения, чтобы избежать опасных осложнений. Существует мнение, что розовый лишай пройдет самостоятельно через несколько недель. В результате появляются осложнения, и пациент приходит к дерматологу с запущенной формой заболевания.
Медикаментозное лечение включает назначение следующих препаратов:
Рекомендации для пациентов
В период лечения пациенту рекомендовано придерживаться следующих рекомендаций:
Прогноз
Болезнь Жибера успешно лечится: через несколько недель исчезают зудящие розовые пятна и другие симптомы болезни. В случае осложнения грибковыми или бактериальными инфекциями, выздоровление может наступить не раньше, чем через два месяца. У человека, переболевшего розовым лишаем, нет стойкого иммунитета, и существует риск снова заболеть. Пациентам, склонным к аллергии, важно правильно питаться, укреплять собственный иммунитет и придерживаться здорового образа жизни. Никогда нельзя забывать о правилах личной гигиены, использовать только собственные гигиенические принадлежности. Это необходимо, так как в исключительных случаях питириаз может передаваться через них.
Важно! Своевременно обратиться к врачу и отказаться от самолечения. В многопрофильной клинике ЦЭЛТ созданы идеальные условия для пациентов. Посетить дерматолога и сдать лабораторные анализы можно в удобное время, без спешки и очередей.
Записывайтесь на прием к дерматологам ЦЭЛТ и эффективно избавляйтесь от кожных болезней.
Лечение лишая йодом – советы и противопоказания
Если помазать лишай йодом, какая будет реакция, можно ли так определить заболевание: лечение, проба и результаты
Возбудителем лишая выступает вирусная или грибковая инфекция. Помимо медикаментозной терапии пациенты часто прибегают к народным средствам. Можно ли использовать йод для лечения?
Лечение лишая йодом: полезные рекомендации
Лишай сопровождается неприятными симптомами – появление пятен на теле разного размера. По мере развития болезни, они начинают зудеть и шелушиться.
В зависимости от возбудителя патологии врачи подбирают соответствующие медикаментозные препараты для лечения. Эффективен ли йод в терапии патологии?
Насколько актуально лечить лишай йодом
Спиртовой раствор йода оказывает антисептическое и подсушивающее действие. Однако его можно применять не при всех видах лишая. Специалисты рекомендуют обpaбатывать поврежденные участки только при стригущем. Розовый, цветной или отрубевидный просто не поддаются действию препарата. Обработанные им пятна превращаются в экзему и вызывают сопутствующие осложнения у пациента. Поэтому перед использованием йода надо установить точную форму и степень тяжести заболевания.
Можно ли прижигать стригущий лишай
Возбудителем этой формы заболевания выступает патогенная грибковая микрофлора. Болезнь считается заразной и может передаваться от человека к человеку. Для лечения специалисты назначают препараты из группы противогрибковых.
Врачи разрешают обpaбатывать пораженные участки на теле раствором йода с содержанием активного вещества 5%. Препарат проявляет высокий терапевтический результат при лечении начальных стадий заболевания. Не рекомендуется наносить на волосистый участок.
Если в течение нескольких дней после начала обработки пятна увеличиваются в размерах или появляется другая неприятная симптоматика, то такое лечение прекращают. Также не рекомендуется обpaбатывать пятна размером более 1 см.
Эффективность показывает терапия с чередованием йода и зеленки. Пациенту рекомендуют обpaбатывать пораженные участки, чередуя препараты каждый день. Перед нанесением средств кожу моют и удаляют образовавшиеся чешуйки.
Можно ли обpaбатывать разноцветный лишай
Возбудителем этой формы заболевания выступает дрожжеподобная форма грибковой инфекции. Как правило, разноцветному лишаю сопутствуют патологии эндокринной системы, желудочно-кишечного тракта, которые перешли в хроническую стадию. Йод оказывает антисептический эффект, но не рекомендуется при лечении данной формы лишая. Специалисты назначают больным противогрибковые наружные средства.
Можно ли мазать ребенка
Вылечить лишай только при помощи спиртового раствора йода невозможно. Препарат назначают в составе комплексной терапии. Средство не имеет противогрибкового или антибактериального свойства, поэтому при некоторых формах лишая оказывается бесполезным.
При какой реакции кожи стоит отменить прижигание йодом
Наносить препарат на пораженные участки тела нужно очень аккуратно, иначе это приведет к образованию ожогов и йодной аллергической реакции.
Перед началом лечения надо обязательно убедиться в отсутствии индивидуальной непереносимости.
Запрещается наносить средство на участки тела с открытыми ранами или повреждениями. Рекомендованная частота применения для взрослых пациентов – не более 4 раз в сутки, для детей – не более 2 раз.
Как долго можно применять йод
Первые 3 дня лечения лишая врачи рекомендуют отказаться от проведения водных процедур. Если после смазывания сильно стягивает кожу, то нужно ее обработать прокипяченной водой. Обязательно в период терапии ограничить возможные контакты с члeнами семьи (многие формы лишая заразные), пользоваться только личными предметами гигиены и столовыми приборами.
При лечении стригущего лишая допускается проведение курсов обработки кожи йодом. Первые 3 дня раствор наносят на пораженные участки, затем делают перерыв и через 5 дней при необходимости повторяют процедуры. При появлении сильного жжения рекомендуется отметить препарат.
Лишай – это разновидность заболевания кожных покровов, вызванная грибковой или бактериальной инфекцией. Не при всех видах патологии разрешается применять раствор йода. В случае розового лишая препарат только усугубляет состояние (на коже образуются экземы). Стригущий и разноцветный поддается лечению йодом в комплексе с противогрибковыми препаратами. Важно соблюдать частоту проведения процедур, так как превышение дозы приводит к переизбытку йода в организме и нарушению работы щитовидной железы. Перед началом использования препарата нужно непременно проконсультироваться с врачом.
Полезное видео
Лечение лишая йодом – советы и противопоказания
Как это ни странно, но большинство из нас все чаще прибегает к рецептам народной медицины в лечении множества заболеваний. Кто-то разочаровался в эффективности современных препаратов, у кого-то не хватает средств на их покупку. Неважно, по какой причине, но лечение лишая йодом сегодня встречается чаще, чем дорогостоящими препаратами. Кто-то узнал этот рецепт от бабушки, кому-то рассказал знакомый, лично столкнувшийся с недугом и эффективностью йода в борьбе с ним. Одно можно сказать точно – йод от лишая помогает, но не во всех случаях.
От какого вида лишая можно избавиться с помощью йода?
Йодом чаще всего лечат микроспорию, но при условии, что заболевание находится на начальной стадии развития. Данным средством хорошо лечится стригучий лишай не только у человека, но и у животных. Реже его применяют в лечении разноцветного лишая, от которого лучше избавляться противогрибковыми препаратами.
Ни в коем случае нельзя применять йод при лечении розового лишая, который итак сильно сушит и отшелушивает кожный покров. Ничего страшного конечно не произойдет, но в месте нанесения препарата вы почувствуете сильное жжение и сухость кожи. Здесь необходимо использовать только противогрибковые препараты.
Категорически запрещено использование йодосодержащих средств для лиц, имеющих личную непереносимость. В противном случае лечение может обернуться вредительством.
Как правильно лечить лишай йодом?
При первых признаках лишая (появление небольших пятен, зуд и мокнутие вокруг них) место поражения обpaбатывают ватной палочкой, предварительно смоченной йодом. Желательно обpaбатывать ранки 2 раза в сутки на протяжении 2-3 дней. Если нет никакого эффекта и видно увеличение пятен или усиление зуда, то дальнейшее использование йода абсолютно бесполезно.
Очень распространен метод лечения лишая йодом (3-4 капли) и спиртом (50 мл). Все ингредиенты хорошенько смешать и обpaбатывать очаги поражения 3 раза в день на протяжении двух суток. Если будет сильно стягивать кожу, разбавить раствор дистиллированной водой. При отсутствии видимых результатов на 3 день – лечение следует прекратить и обратиться за помощью к специалисту.
Сопутствующие факторы успешного лечения
Самое главное условие – как можно меньше мочить очаги поражения. На время лечения лучше всего вообще отказаться от водных процедур (имеется в виду первые 2-3 дня при обнаружении первых признаков).
Повышенное соблюдение правил личной гигиены. У больного должны быть свои:
После полного выздоровления вещи, белье и другие предметы, контактировавшие с больным лучше всего предать тщательной дезинфекции. Мебель и приборы обработать специальными антисептиками, а бель е и вещи тщательно выстирать и выгладить.
Если у вас есть собственные эффективные рецепты или вы хотите рассказать о своем успешном избавлении от лишая с помощью йода, просьба делиться ими в комментариях с другими пользователями. Всем скорейшего выздоровления!
Применение йода от розового лишая
Под термином «лишай» понимается группа инфекционных патологий. В зависимости от клинических проявлений они подразделяются на определенные виды. Йод от лишая – один из способов домашнего лечения, который часто дополняет медикаментозные назначения. Раствор является сильным антисептическим средством, помогающим избавиться от высыпаний, зуда, раздражения, лишайных бляшек. Рассмотрим, когда целесообразно применение йода, а когда не рекомендуется.
Показаний к применению
Йод является антисептическим лекарством, которое используется для обеззараживания раневой поверхности. Состоит из спиртовых составляющих и самого йода. Применяется для терапии различных кожных заболеваний. Имеет определенные противопоказания.
Вследствие своих противомикробных средств йодный раствор допустимо использовать в терапии некоторых разновидностей лишая. Он помогает избавиться от патологических элементов на кожном покрове.
Применение йода обеспечивает следующие лечебные эффекты:
Важно: йод с осторожностью используется для лечения маленьких детей, не рекомендуется для применения во время вынашивания ребенка.
Йод принимает активное участие в продуцировании гормона, который выделяется посредством щитовидной железы. Через кожный покров раствор проникает в кровеносную систему, поэтому может привести к передозировке, которая сопровождается тревожной симптоматикой. Кроме того, чрезмерное использование может спровоцировать нарушение функциональности внутренних органов.
Применение йода в зависимости от вида лишая
Лечение йодом лишая имеет неоднозначный вердикт медицинских специалистов. Некоторые врачи отмечают эффективность средства в домашних условиях при определенных формах заболевания, другие утверждают, что лучше использовать исключительно медикаментозные способы борьбы.
Стригущий лишай
Эта форма заболевания передается от человека к человеку либо от животного. Патологический процесс проявляется на разных участках конного покрова. Однако в большинстве клинических картин место локализации – волосистая часть головы. При этом на коже появляются пятна розового цвета, которые имеют немного темную окантовку. На поверхности патологических элементов присутствует шелушение, пациент страдает от сильного зуда.
При поражении кожи головы у больного выпадают волосы, они быстро редеют. Для патологии характерно обламывание волос за несколько миллиметров до луковицы. Из-за этого аномального процесса появляются проплешины.
К сведению, именно стригущий лишай поддается терапии йодом лучше всего. Для лечения используется только 5% раствор.
Практика показывает, что если начать терапию на начальном этапе патологии, когда лишайные бляшшки не более одного сантиметра, то можно предупредить их разрастание и усугубление клинической картины. Длительность терапии всегда индивидуальна, варьируется от 1 до 2 недель.
Если во время лечения бляшшки не уменьшаются, наоборот, увеличиваются, лечить йодом не рекомендуется. Необходимо обратиться за медицинской помощью. Йод сам по себе не воздействует на грибковых возбудителей, поэтому без применения лекарственных препаратов, не обойтись.
Терапия йодом отрубевидного лишая
Можно ли вылечить отрубевидную форму лишая у человека с помощью йода? Цветной или отрубевидный лишай предстает грибковой патологией, которая сопровождается появлением пятен на кожном покрове. Они имеют различную окраску и форму. Могут сливаться в большие конгломераты, вследствие чего образуются необычные узоры на теле.
В зимний период патологические элементы часто воспаляются, зудят и шелушатся. Как правило, другие тревожные симптомы отсутствуют, больной больше страдает от косметического дефекта.
Важно: для лечения цветного лишая йод не применяется, так как этот вид заболевания не поддается йодной терапии.
Безусловно, попытаться в домашних условиях справиться с болезнью много, но ожидать положительный результат не стоит. Лучше применять специализированные средства против грибка, которые назначил лечащий врач. Йод можно использовать в качестве вспомогательного метода.
Розовый лишай
Данная форма патологического процесса характеризуется появлением овальных или круглых пятен розового цвета, которые имеют яркие края. Другое название заболевания, лишай Жибера, возбудителем которого выступает вирусная инфекция.
Лечение йодом категорически запрещено, как и другими растворами, содержащими спирт. Такие способы не только не помогут, но и приведут к ухудшению самочувствия пациента. При отсутствии медикаментозного лечения болезнь может преобразоваться в экзему, с которой справиться совсем не просто.
Противопоказания к терапии
Многие медицинские специалисты придерживаются мнения о неэффективности использования антисептика в терапии лишая. Самолечение не приветствуется врачами, что обусловлено невыясненным патогенезом заболевания. Помимо этого, отсутствие адекватной терапии приводит к развитию многочисленных осложнений, что в дальнейшем требует применения более сильных лекарственных препаратов.
Категорически запрещено использовать при следующих диагнозах:
Симптоматика лишая схожа с некоторыми дерматологическими заболеваниями – экзема, псориаз, дерматозы аллергического происхождения и прочие болезни. Использовать антисептический раствор без предварительной диагностики не рекомендуется.
Методы использования йода для борьбы с лишаем
Положительный результат от самостоятельного лечения должен наступить спустя три дня ежедневного применения йодного продукта. Кратность использования – три раза в сутки. Во время домашней терапии необходимо внимательно прислушиваться к своему самочувствию, наблюдать за воспаленными участками, чтобы вовремя предотвратить осложнения.
Прежде чем наносить лекарственное средство, пораженные области обpaбатывают специальным зеленым мылом, потом промывают под проточной водой.
Важно: йод наносится на кожу только после удаления корочек, которые находятся на месте патологических элементов.
Больное место обpaбатывается точечно. Если размер высыпаний больше одного сантиметра, то домашнее лечение не рекомендуется. Длительность терапевтического курса три дня. Если за это время улучшения не наблюдается, то лучше отказаться от применения раствора. В детском возрасте йод применяется не чаще двух раз в сутки.
Йод можно использовать другими способами:
Йод наносится тонким слоем, нельзя наносить на пораженный участок обильный слой средства, так как это приведет к сильному химическому ожогу кожи, как результат, появятся болезненные ощущения, усугубиться течение патологического процесса.
Лечение лишай йодом – это не панацея. Он не помогает уничтожить грибковую инфекцию, а только способствует устранению кожных проявлений. Для полного излечения необходимо применение специализированных средств, которые борются с грибками и вирусами.
Лечение лишая йодом
Лишай – это достаточно неприятное явление, которое отпугивает окружающих. К сожалению, с каждым годом все больше людей страдают этим недугом.
У них возникает шелушение кожи, в некоторых случаях зуд. Поэтому все они хотят как можно быстрее избавиться от него, прибегая к медикаментозному или народному лечению.
Как правило, на ранних стадиях развития заболевания многие люди решают проблему путем применения народных методов борьбы с лишаем. Но все ли они являются эффективными?
В нашем случае ударение хотелось бы сделать на лечении лишая с помощью йода. Ведь все больше большее количество людей интересует вопрос относительно того, можно ли лишаи мазать йодом. В этом нам и предстоит разобраться.
Разновидность лишая и актуальность лечения йодом
Существует восемь видов лишая, и каждый из них требует определенного лечения. Поэтому предпринимать какие-либо попытки самостоятельного постановления диагноза и уж тем более лечения не стоит. Ведь то, что предназначено для одного вида заболевания, может не подойти для другого и усугубить ситуацию.
Прежде чем начать лечение лишая йодом следует разобраться в том, в каких случаях он актуален, а когда от применения этого средства стоит отказаться. Например:
Важно! Если после использования данного антисептика на коже появились покраснения, зуд или высыпания от его дальнейшего применения следует отказаться и показаться доктору.
Диагностика
Диагностировать заболевание должен доктор. Для этого ему необходимо осмотреть пациента, при необходимости отправить его на сдачу анализов.
Диагностировать лишай можно и в домашних условиях, с помощью того же йода. Если нанести небольшое количество этого средства на кожу, можно заметить, что в местах, где она поражена, йод впитывается быстрее. Да и окрас больного участка эпидермиса будет ярче.
Диагностировав заболевание в домашних условиях необходимо как можно быстрее обратиться к доктору. Он подтвердит или опровергнет диагноз и при необходимости назначит лечение.
Как выглядит лечения лишая йодом
Йод – это всего лишь антисептик, который обеззараживает. Поэтому говорить о нем, как о самостоятельном средстве, которое поможет избавиться от проблемы, нельзя. Но если скомбинировать его с вспомогательными средствами, то можно получить хороший результат.
Какими способами может проводиться лечение йодом:
Это три наиболее распространенных и эффективных метода лечения такого недуга, как лишай. Несмотря на это нужно понимать, является ли они целесообразными или нет. А определить это можно только после консультации врача. И пренебрегать ею не стоит.
Ведь в лучшем случае терапия не окажет никакого положительного результата, а в худшем – усугубит проблему. Также следует соблюдать осторожность, ведь неконтролируемое нанесение йодного раствора на кожу способно вызвать ожог.
Важно! Йод является антисептическим средством, которое используется для обеззараживания ран, ссадин и прочих повреждений эпидермиса. Перед его применением необходимо проверить кожу на чувствительность к данному средству.
Рекомендации
Назначая лечение, доктора дают пациентам рекомендации, которые помогут ускорить процесс лечения и закрепить полученный результат. Кроме соблюдения осторожности при терапии йодом необходимо соблюдать и следующие советы:
Перед тем, как приступить к использованию популярного антисептического средства, которое есть практически в каждом доме, необходимо убедиться в том, что оно не нанесет вреда организму. Для этого рекомендуется ознакомиться с тем, кому его использование противопоказано. В группу риска входят люди, у которых отмечены проблемы со щитовидной железой.
В терапевтических целях лучше использовать не сильно концентрированный антисептик, дабы не спровоцировать ожог кожи. Его появление способно не только доставить дискомфорт, но и усугубить проблему. Ведь при ожоге грибок может проникнуть в глубинный слой кожи.
Не стоит прибегать к самолечению. Ведь для того чтобы получить ожидаемый результат от терапии необходимо разобраться в разновидности проблемы, и только потом рассматривать варианты ее решения.
Как лечить лишай йодом
КАК МАЗАТЬ ЛИШАЙ ЙОДОМ? На начальных этапах развития в лечении лишая йодом нет ничего сложного. Вам требуется лишь периодически смазывать пораженную область кожи средством. При исполнении процедуры нужно придерживаться определенных правил. В течение первых трех дней нужно обpaбатывать лишай зеленым мылом, а позже промывать кожу, аккуратно удалять корочки на высыпаниях и обpaбатывать пораженные места раствором однохлористого йода 10%. Спустя пять дней данный курс лечения возможно будет повторить. Как проверить лишай йодом Смазывать пораженные места необходимо весьма аккуратно, не забывая удалять корочки Как проверить лишай йодом Второй метод предполагает чередование йода с зеленкой. Смазывать пораженную область необходимо не более четырех ежедневно (последнюю обработку проводите поздним вечером перед отходом в постель). Менять два аптечных средства возможно по двум схемам: В первоначальный сутки обработать лишай йодом, на следующий зеленкой, и без того по кругу в течение десяти дней. С утра до вечера по три раза поочередно обpaбатывать пораженное место йодом и зеленкой с периодичностью не меньше часа. Перед обработкой лишая шепетильно и бережно промывайте его. ЙОД ПРОТИВ ЦВЕТНОГО ЛИШАЯ В базе этого вида кожного заболевания лежат грибковые инфекции, приводящие к появлению различным по форме и размерам пятнам. Зимний период данный лишай может образовываться на коже в виде чёрных, а летом ярких узоров. В отличие от стригущего, цветной лишай (см. фото) не хорошо поддается лечению йодом Цветной лишай в большинстве случаев чешется и шелушится, а для его лечения доктора смогут назначать противогрибковые средства. Использование йода дома не дает особенно высоких результатов, исходя из этого не запускайте заболевание и отправляйтесь к доктору за консультацией. НЕСПЕЦИАЛИЗИРОВАННЫЕ СОВЕТЫ ПРИ ЛЕЧЕНИИ ЛИШАЯ ЙОДОМ Для стремительного спасения от лишая при помощи йода или других лечебных средств, принципиально важно выполнять пара гигиенических правил: Как проверить лишай йодом Временно отказаться от ванны в пользу душа, дабы не допустить распространение сыпи. По окончании водных процедур не растирайте кожу полотенцем. Не применяйте чужие средства личной гигиены. Избегайте соприкосновения пораженных мест с синтетическими материалами. Не загорайте под солнцем либо в солярии. Запрещено допускать переохлаждения и старайтесь избегать стрессов, поскольку они ослабляют ваш иммунитет и замедляют выздоровление. Тщательная личная гигиена есть лучшим профилактическим средством против лишая и других кожных болезней, исходя из этого привыкайте сами и воспитывайте своих детей выполнять ее.
Важно знать родителям о здоровье:
Микозы гладкой кожи
Среди широко распространенных сегодня грибковых заболеваний чаще всего встречаются микозы гладкой кожи, такие как микроспория, трихофития, разноцветный лишай, микоз стоп (кистей), кандидоз. Источниками инфекции могут быть больные животные (кошки, собаки,
Среди широко распространенных сегодня грибковых заболеваний чаще всего встречаются микозы гладкой кожи, такие как микроспория, трихофития, разноцветный лишай, микоз стоп (кистей), кандидоз. Источниками инфекции могут быть больные животные (кошки, собаки, мышевидные грызуны, крупный скот и др.), а также человек. В последние годы наблюдается увеличение числа болезней, вызываемых условно-патогенными грибами, в их числе наиболее часто регистрируются поверхностные формы кандидоза. Столь широкую распространенность этих микозов можно объяснить массовым применением современных средств терапии, экологической обстановкой и другими факторами, снижающими защитные силы организма. Одной из причин значительной распространенности микозов является ослабление в последние годы санитарно-просветительной работы. Из-за недостаточной информированности об источниках и путях распространения инфекции, а также адекватных мерах профилактики больные поздно обращаются к врачу, в связи с чем микозы переходят в хроническую форму, в том числе и у детей, страдающих микозами волосистой кожи головы и гладкой кожи.
Микроспория — грибковое заболевание, вызываемое различными видами грибов рода микроспорум. В России распространившаяся за последние 50 лет микроспория обусловлена зоофильным грибом — пушистым микроспорумом (Microsporum canis), который паразитирует на коже кошек, собак, реже других животных. Заражение от больного человека наблюдается в 2% случаев.
Эпидемиология. Инфицирование в 80—85% случаев происходит в результате непосредственного контакта с больным животным или через предметы, загрязненные шерстью этих животных. Заражение детей может произойти и после игры в песочнице, так как возбудитель микроспории обладает высокой устойчивостью к факторам внешней среды и в инфицированных чешуйках и волосах может сохранять свою жизнеспособность до 7—10 лет. Чаще микроспорией болеют дети.
Клиника. Через 5—7 дней от момента заражения на гладкой коже возникают очаги, которые могут наблюдаться как на открытых, так и закрытых частях тела (дети любят брать животных на руки, класть с собой в постель). Очаги округлой или овальной формы, розового или красного цвета, с четкими границами, возвышающимся валиком по периферии, покрытым пузырьками и тонкими корочками, с шелушением в центре. Очаги, как правило, мелкие, от 1 до 2 см в диаметре, единичные или множественные, иногда сливающиеся. У 85—90% больных поражаются пушковые волосы.
Лечение. При наличии единичных очагов микроспории на гладкой коже без поражения пушковых волос можно ограничиться только наружными противогрибковыми средствами. Очаги следует смазывать спиртовой настойкой йода (2—5%) утром, а вечером втирать серно-салициловую мазь (10% и 3% соответственно). Можно 2 раза в день втирать следующие антимикотики: микозолон, микосептин, травоген или 1 раз в день вечером — крем мифунгар, микоспор — до разрешения клинических проявлений. При множественном поражении гладкой кожи и единичных очагах (до 3) с вовлечением в процесс пушковых волос рекомендуется назначать противогрибковый антибиотик гризеофульвин из расчета 22 мг на 1 кг массы тела ребенка, в 3 приема после еды, в сочетании с отслаивающими роговой слой эпидермиса в очагах кератолитическими средствами (кислота салициловая 3,0, молочная или бензойная 3,0, коллодий до 30,0). Одним из этих средств очаги смазывают 2 раза в день в течение 3–4 дней, затем на 24 часа накладывают 2%-ную салициловую мазь под компрессную бумагу, удаляют пинцетом отторгающиеся чешуйки рогового слоя эпидермиса и эпилируют пушковые волосы. Если при контрольном исследовании, проводимом с помощью люминесцентной лампы или микроскопа, будут обнаружены пораженные волосы, процедуру повторяют. Отслойку рогового слоя эпидермиса и ручную эпиляцию пушковых волос можно проводить после применения метода «герметизации». Очаги заклеивают черепицеобразно полосками лейкопластыря на 2—3 дня, это вызывает обострение процесса, что, в свою очередь, облегчает удаление волос.
В процессе лечения проводится дезинфекция постельного и нательного белья: кипячение в мыльно-содовом растворе (1%) в течение 15 минут (10 г хозяйственного мыла и 10 г каустической соды на 1 л воды); пятикратное проглаживание верхней одежды, чехлов с мебели, постельных принадлежностей горячим утюгом через влажную материю.
Профилактика. Основная мера профилактики микроспории — это соблюдение санитарно-гигиенических правил (нельзя пользоваться чужим бельем, одеждой и т. д.; после игры с животными необходимо вымыть руки).
Трихофития — грибковое заболевание, обусловленное различными видами грибов рода трихофитон. Трихофитоны могут быть антропофильными, паразитирующими на человеке, и зоофильными, носителями которых являются животные. К антропофильным трихофитонам относятся Trichophyton (Tr.) tonsuraus и Tr. violaceum, к зоофильным — Tr. mentagrophytes var gypseum и Tr. verrucosum.
Эпидемиология. При поверхностной трихофитии, обусловленной антропофильными грибами, заражение происходит при тесном контакте с больным человеком или опосредованно через предметы обихода. Часто дети заражаются от матери, внуки от бабушек, страдающих хронической формой заболевания. Инкубационный период длится до недели. При зооантропонозной трихофитии источниками инфекции являются больные животные: крупный скот, грызуны. Наибольшая заболеваемость этим видом трихофитии регистрируется осенью, что связано с полевыми работами: именно в это время возрастает вероятность заражения через сено и солому. Инкубационный период составляет от 1–2 недель до 2 месяцев.
Клиника. На гладкой коже при поверхностной трихофитии очаги могут возникать на любом участке кожи — лице, шее, груди, предплечьях. Они имеют четкие границы округлой или овальной формы, с возвышающимся валиком по периферии ярко-красного цвета, по размерам они более крупные, чем при микроспории. Очаги поражения красновато-синюшного цвета, с шелушением, узелками на поверхности; при хронической форме они развиваются на коже ягодиц, коленных суставов, предплечий, реже тыла кистей и других участков тела, очаги не имеют четких границ. На коже ладоней и подошв наблюдается пластинчатое шелушение. Часто поражаются пушковые волосы.
При трихофитии, вызываемой зоофильными грибами, заболевание на коже может протекать в трех формах: поверхностной, инфильтративной и нагноительной. Очаги, как правило, располагаются на открытых участках кожи. При поверхностной форме они округлой или овальной формы, с четкими границами, возвышающимся валиком по периферии, на котором видны пузырьки, корочки, центр очага розового цвета, валик ярко-красного. Очаги по размеру крупнее, чем при микроспории. Иногда они располагаются вокруг естественных отверстий — глаз, рта, носа. При инфильтративной форме очаги возвышаются над уровнем кожи, сопровождаются воспалительными явлениями — инфильтрацией. Для нагноительной формы характерно развитие опухолевидных образований, ярко-красного цвета, покрытых гнойными корками вследствие присоединения бактериальной инфекции. При сдавливании очага из волосяных фолликулов выделяется гной, отмечается болезненность. Заболевание сопровождается нарушением общего состояния, иногда повышается температура. На месте бывших очагов после разрешения клинических проявлений остается рубцовая атрофия кожи. Клинические формы зооантропонозной трихофитии могут переходить одна в другую.
Диагностика. Диагноз трихофитии устанавливается на основании клиники и при обнаружении гриба при микроскопии патологического материала, а вид возбудителя определяется с помощью культурального исследования.
Профилактика. Профилактика трихофитии зависит от вида возбудителя. При поверхностной трихофитии, вызванной антропофильными грибами, основным профилактическим мероприятием является выявление источника заражения, а им могут быть дети, больные поверхностной трихофитией, или взрослые, страдающие хронической формой поражения. В последние годы наблюдаются случаи хронической трихофитии у детей среднего и старшего возраста. При нагноительной трихофитии профилактические мероприятия проводятся совместно медицинскими работниками, эпидемиологами и ветеринарной службой.
Микоз гладкой кожи стоп (кистей). В ряде стран микозом стоп болеют до 50% населения. Это заболевание чаще встречается у взрослых, но в последние годы нередко наблюдается и у детей, даже грудного возраста.
Этиология. Основными возбудителями микоза стоп являются гриб Trichophyton rubrum (T. rubrum), который выделяется почти в 90% случаев, и T. mentagrophytes var. interdigitale (T. interdigitale). Поражение межпальцевых складок, которое может быть обусловлено дрожжеподобными грибами, регистрируется в 2—5% случаев. Антропофильный гриб Epidermophyton floccosum выделяется в нашей стране редко.
Эпидемиология. Заражение микозом стоп может произойти в семье при тесном контакте с больным или через предметы обихода, а также в бане, сауне, спортзале, при пользовании чужой обувью и одеждой.
Патогенез. Проникновению грибов в кожу способствуют трещинки, ссадины в межпальцевых складках, обусловленные потливостью или сухостью кожи, потертостью, плохим высушиванием после водных процедур, узостью межпальцевых складок, плоскостопием и др.
Клиника. Клинические проявления на коже зависят от вида возбудителя, общего состояния больного. Гриб T.rubrum может вызывать поражение кожи всех межпальцевых складок, подошв, ладоней, тыльной поверхности стоп и кистей, голеней, бедер, пахово-бедренных, межъягодичной складок, под молочными железами и подкрыльцовой области, туловища, лица, редко — волосистой части головы. В процесс могут вовлекаться пушковые и длинные волосы, ногтевые пластины стоп и кистей. При поражении кожи стоп различают 3 клинические формы: сквамозную, интертригинозную, сквамозно-гиперкератотическую.
Сквамозная форма характеризуется наличием шелушения на коже межпальцевых складок, подошв, ладоней. Оно может быть муковидным, кольцевидным, пластинчатым. В области сводов стоп и ладоней наблюдается усиление кожного рисунка.
Интертригинозная форма встречается наиболее часто и характеризуется незначительным покраснением и шелушением на боковых соприкасающихся поверхностях пальцев или мацерацией, наличием эрозий, поверхностных или глубоких трещин во всех складках стоп. Эта форма может трансформироваться в дисгидротическую, при которой образуются пузырьки или пузыри в области сводов, по наружному и внутреннему краю стоп и в межпальцевых складках. Поверхностные пузырьки вскрываются с образованием эрозий, которые могут сливаться, в результате чего образуются очаги поражения с четкими границами, мокнутием. При присоединении бактериальной инфекции возникают пустулы, лимфадениты и лимфангоиты. При дисгидротической форме микоза наблюдаются вторичные аллергические высыпания на боковых и ладонных поверхностях пальцев кистей, ладонях, предплечьях, голенях. Иногда заболевание приобретает хроническое течение с обострением в весенне-летнее время.
Сквамозно-гиперкератотическая форма характеризуется развитием очагов гиперкератоза на фоне шелушения. Кожа подошв (ладоней) становится красновато-синюшного цвета, в кожных бороздках отмечается отрубевидное шелушение, которое переходит на подошвенную и ладонную поверхности пальцев. На ладонях и подошвах может выявляться выраженное кольцевидное и пластинчатое шелушение. У некоторых больных оно бывает незначительным за счет частого мытья рук.
У детей поражение гладкой кожи на стопах характеризуется мелкопластинчатым шелушением на внутренней поверхности концевых фаланг пальцев, чаще 3-х и 4-х, или имеются поверхностные, реже глубокие трещины в межпальцевых складках или под пальцами, гиперемией и мацерацией. На подошвах кожа может быть не изменена или усилен кожный рисунок, иногда наблюдается кольцевидное шелушение. Субъективно больных беспокоит зуд. У детей чаще, чем у взрослых, возникают экссудативные формы поражения с образованием пузырьков, мокнущих экземоподобных очагов. Они появляются не только на стопах, но и на кистях.
Для руброфитии гладкой кожи крупных складок и других участков кожного покрова характерным является развитие очагов с четкими границами, неправильных очертаний, с прерывистым валиком по периферии, состоящим из сливающихся узелков розового цвета, чешуек и корочек, с синюшным оттенком (в центре окраска синюшно-розовая). На разгибательной поверхности предплечий, голеней высыпания могут располагаться в виде незамкнутых колец. Нередко наблюдаются очаги с узелковыми и узловатыми элементами. Заболевание иногда протекает по типу инфильтративно-нагноительной трихофитии (чаще у мужчин при локализации в области подбородка и над верхней губой). Очаги руброфитии на гладкой коже могут напоминать псориаз, красную волчанку, экзему и другие дерматозы.
Гриб T. interdigitale поражает кожу 3-х и 4-х межпальцевых складок, верхнюю треть подошвы, боковые поверхности стопы и пальцев, свод стопы. Этот гриб обладает выраженными аллергизирующими свойствами. При микозе стоп, обусловленном T. interdigitale, наблюдаются те же клинические формы поражения, что и при руброфитии, однако заболевание чаще сопровождается более выраженными воспалительными явлениями. При дисгидротической, реже интертригинозной форме на коже подошв и пальцев наряду с мелкими пузырьками могут появляться крупные пузыри, в случае присоединения бактериальной флоры — с гнойным содержимым. Стопа становится отечной, припухшей, появляется болезненность при ходьбе. Заболевание сопровождается повышением температуры, ухудшением самочувствия, развитием аллергических высыпаний на коже верхних и нижних конечностей, туловища, лица, увеличением паховых лимфатических узлов; клиническая картина сходна с той, что наблюдается при экземе.
Диагноз. Диагноз устанавливается на основании клинических проявлений, обнаружения гриба при микроскопическом исследовании чешуек кожи и идентификации вида возбудителя — при культуральном исследовании.
Лечение. Лечение микоза гладкой кожи стоп и других локализаций проводится антимикотическими средствами для наружного применения. При сквамозной и интертригинозной формах поражения на стопах и других участках кожи используют лекарственные препараты в виде крема, мази, раствора, спрея, можно сочетать крем или мазь с раствором, чередуя их применение. В настоящее время для лечения этого заболевания используют следующие лекарственные средства: крем экзифин, крем микозорал, крем низорал, крем и раствор канизон, крем микозон, крем микоспор (бифосин), крем мифунгар, крем и спрей ламизил, крем микотербин. Эти препараты наносят на очищенную и подсушенную кожу 1 раз в день, продолжительность лечения в среднем составляет не более 2 недель. Такие антимикотики, как травоген, экалин, батрафен, микосептин, микозолон, применяют 2 раза в день до разрешения клинических проявлений, затем лечение продолжают еще в течение 1—2 недель, но уже 1 раз в день — для профилактики рецидива. При узелковой и узловатой формах руброфитии после снятия острых воспалительных явлений с помощью одной из указанных мазей назначают серно-дегтярную мазь (5—10%) с целью дальнейшего разрешения клинических проявлений. При интертригинозной и дисгидротической формах (наличие только мелких пузырьков) микоза стоп применяют препараты с комбинированным действием, в состав которых, наряду с противогрибковым средством, входят кортикостероид, например микозолон, травокорт, либо кортикостероид и антибактериальный препарат — тридерм, пимафукорт.
При острых воспалительных явлениях (мокнутие, наличие пузырей) и выраженном зуде лечение проводится как при экземе: десенсибилизирующие средства (внутривенное или внутримышечное введение раствора кальция хлорида (10%), раствора натрия тиосульфата (30%), раствора кальция глюконата (10%) или кальция пантотената перорально; антигистаминные средства. Из наружных лекарственных средств на первом этапе терапии применяют примочки (2%-ный раствор борной кислоты, раствор калия перманганата 1:6000, 0,5%-ный раствор резорцина), 1—2%-ные водные растворы метиленового синего или бриллиантового зеленого, фукорцин. Затем переходят на пасты — борно-нафталановую, ихтиол-нафталановую, пасту ACD — Ф3 с нафталаном, при осложнении бактериальной флорой — линкомициновую (2%). На 2-м этапе лечения после разрешения острых воспалительных явлений используют указанные выше антимикотические средства.
Быстро и эффективно устранять симптомы воспаления и зуда при наличии как грибковой, так и бактериальной инфекции позволяет такой препарат, как тридерм, содержащий кроме антимикотика (клотримазол 1%) антибиотик широкого спектра действия (гентамицина сульфат 0,1%) и кортикостероид (бетаметазона дипропионат 0,05%). Наличие у тридерма 2 лекарственных форм — мази и крема — дает возможность применять его при различном характере и на различных стадиях патологического процесса.
При неэффективности наружной терапии назначают антимикотики системного действия: итраконазол по непрерывной схеме по 200 мг в день 7 дней, затем по 100 мг — 1—2 недели; тербинафин (ламизил, экзифин) по 250 мг один раз в день ежедневно 3—4 недели; флуконазол (по 150 мг один раз в неделю не менее 4 недель).
Профилактика. Для предотвращения заболевания микозом стоп необходимо соблюдать в первую очередь правила личной гигиены в семье, а также при посещении бани, сауны, бассейна, спортзала и др.; проводить дезинфекцию обуви (перчаток) и белья в период лечения. После посещения бани, бассейна, сауны для профилактики микоза стоп на кожу межпальцевых складок и подошв следует наносить дактарин спрей-пудру.
Разноцветный лишай — это грибковое заболевание, возбудитель которого Malassezia furfur (Pityrosporum orbiculare) относится к дрожжевым грибам. Разноцветный лишай довольно широко распространен во всех странах, болеют им лица молодого и среднего возраста.
Этиология. Malassezia furfur в качестве сапрофита находится на коже человека и при благоприятных для него условиях вызывает клинические проявления.
Патогенез. Факторы, способствующие развитию заболевания, до настоящего времени точно не установлены, однако разноцветный лишай чаще встречается у лиц, страдающих повышенной потливостью, при изменении химического состава пота, заболеваниях желудочно-кишечного тракта, эндокринной патологии, вегетативно-сосудистых нарушениях, а также при иммунной недостаточности.
Клиника. Заболевание характеризуется наличием мелких пятен на коже груди, шеи, спины, живота, реже верхних и нижних конечностей, подкрыльцовых и пахово-бедренных областей, на голове; пятна первоначально имеют розовую окраску, а затем становятся светло- и темно-коричневыми; наблюдается также незначительное шелушение, иногда оно может быть скрытым и выявляться только при поскабливании. Высыпания нередко сливаются, образуя обширные участки поражения. После загара, как правило, остаются пятна белого цвета в результате усиления шелушения. Для заболевания характерно длительное течение с частыми обострениями.
Диагноз. Диагноз ставится на основании клинических проявлений, при обнаружении возбудителя в чешуйках кожи в ходе микроскопического исследования и при наличии характерного желтого или бурого свечения под люминесцентной лампой Вуда, а также положительной пробы с йодом.
Лечение. В настоящее время имеется достаточный выбор антимикотических препаратов для местного применения, обладающих выраженным противогрибковым действием в отношении возбудителя разноцветного лишая. К ним относятся производные имидазола и триазола, аллиламиновые соединения. В ходе лечения заболевания используют: экзифин крем (наносят на очищенную и подсушенную кожу в очагах поражения 2 раза в день в течение 7—14 дней, при необходимости после 2-недельного перерыва курс лечения можно повторить), крем низорал, мазь микозорал, крем и раствор канизон, крем микозон, крем мифунгар (назначают 1 раз в день, продолжительность лечения 2—3 недели); ламизил крем и спрей; низорал шампунь (в течение трех дней наносят на пораженные участки кожи на 3–5 минут и смывают под душем). При распространенных, часто рецидивирующих формах разноцветного лишая более эффективны антимикотики системного действия: итраконазол (назначают по 100 мг один раз в день в течение двух недель, затем делают двухнедельный перерыв, при необходимости курс лечения повторяют), флуконазол (по 150 мг один раз в неделю в течение 4—8 недель). Во время лечения необходимо проводить дезинфекцию одежды, головных уборов, нательного и постельного белья больного кипячением в 2%-ном мыльно-содовом растворе и проглаживанием горячим утюгом во влажном виде. Следует также пройти обследование членам семьи больного.
Профилактика. Для профилактики рецидива микоза необходимо применять низорал шампунь. Лечение следует проводить с марта по май 1 раз в месяц 3 дня подряд.
Кандидоз гладкой кожи — грибковое заболевание, обусловленное дрожжеподобными грибами рода Candida.
Этиология. Возбудители относятся к условно-патогенным грибам, которые широко распространены в окружающей среде. Их также можно обнаружить на коже и слизистой оболочке рта, пищеварительного тракта, гениталий здорового человека.
Эпидемиология. Заражение из внешней среды может произойти при постоянном дробном или массивном инфицировании грибами.
Патогенез. Возникновению кандидоза могут способствовать как эндогенные, так и экзогенные факторы. К эндогенным факторам относятся эндокринные нарушения (чаще сахарный диабет), иммунная недостаточность, тяжелые соматические заболевания и ряд других. Развитие заболевания возможно после применения ряда современных лекарственных средств: антибиотики широкого спектра действия, иммуносупрессивные и гормональные препараты. Возникновению кандидоза в межпальцевых складках кистей способствует частый контакт с водой, так как при этом развивается мацерация кожи, которая является благоприятной средой для внедрения возбудителя из внешней среды.
Клиника. На гладкой коже чаще поражаются мелкие складки на кистях и стопах, реже — крупные (пахово-бедренные, подмышечные, под молочными железами, межъягодичная). Очаги вне складок располагаются преимущественно у больных, страдающих сахарным диабетом, тяжелыми общими заболеваниями, и у грудных детей.
У некоторых пациентов заболевание начинается в мелких складках кожи с образования мелких, едва заметных пузырьков на боковых соприкасающихся поверхностях гиперемированной кожи, постепенно процесс распространяется на область складки, затем появляется шелушение, мацерация или сразу возникают блестящие эрозированные поверхности насыщенно-красного цвета с четкими границами, с отслаиванием рогового слоя эпидермиса по периферии. Чаще поражаются 3-и и 4-е межпальцевые складки на одной или обеих кистях. Заболевание сопровождается зудом, жжением, иногда болезненностью. Течение хроническое, с частыми рецидивами.
В крупных складках очаги поражения темно-красного цвета, блестящие, с влажной поверхностью, с полоской отслаивающегося рогового слоя эпидермиса, занимающие значительную поверхность, имеющие четкие границы и неправильные очертания. Вокруг крупных очагов возникают новые мелкие эрозии. У детей процесс из крупных складок может распространяться на кожу бедер, ягодиц, живота, туловища. В глубине складок иногда образуются болезненные трещины.
Кандидоз гладкой кожи вне складок имеет сходную клиническую картину.
Диагноз. Диагноз ставят на основании типичной клиники при обнаружении гриба в соскобе с чешуек кожи в ходе микроскопического исследования.
Лечение. Ограниченные, а иногда и распространенные острые формы поражения гладкой кожи, особенно развившиеся в процессе терапии антибактериальными препаратами, как правило, легко поддаются лечению местными антимикотическими средствами в виде раствора, крема, мази и могут разрешиться даже без лечения после отмены антибиотиков.
При кандидозе гладкой кожи крупных складок с острыми воспалительными явлениями лечение необходимо начинать с применения водного раствора метиленового синего или бриллиантового зеленого (1—2%) в сочетании с индифферентной присыпкой и проводить в течение 2—3 дней, затем применяются антимикотические препараты — до разрешения клинических проявлений.
Из антимикотических средств при кандидозе гладкой кожи используют: канизон раствор и крем, микозон крем, мифунгар крем, кандид крем и раствор, тридерм мазь и крем, пимафукорт, пимафуцин, травокорт, травоген, низорал крем, микозорал мазь, экалин.
При распространенных процессах на коже и в случае неэффективности местной терапии назначают антимикотики системного действия: флуконазол (дифлюкан, форкан, микосист) — взрослым в дозе 100—200 мг, детям из расчета 3–5 мг на кг массы тела, итраконазол (100—200 мг), низорал (взрослым по 200 мг, детям с массой тела до 30 кг — 100 мг, свыше 30 кг — 200 мг) 1 раз в сутки ежедневно, а также антибиотик полиенового ряда натамицин (взрослым по 100 мг 4 раза в сутки, детям по 50 мг 2–4 раза в сутки). Продолжительность лечения составляет 2–4 недели.
Профилактика. Профилактика кандидоза гладкой кожи у взрослых и детей заключается в предупреждении развития его у людей, страдающих фоновыми заболеваниями, а также у лиц, длительно получающих антибактериальную, кортикостероидную, иммуносупрессивную терапию. Для профилактики развития кандидаинфекции у детей, госпитализированных в соматические отделения и получающих антибиотики широкого спектра действия, необходимо назначать флуконазол из расчета 3 мг на кг массы тела 1 раз в сутки, лечение осуществляется в ходе всего основного курса терапии. Больным с кишечным кандиданосительством назначают нистатин по 2–4 млн. ЕД в сутки или натамицин по 50 мг для детей и по 100 мг для взрослых 2 раза в сутки в течение 15 дней.
Ж.В. Степанова, доктор медицинских наук, ЦНИИКВ