Чем лечить солевой диатез почек
Как избавиться от песка в почках: самые действенные методы
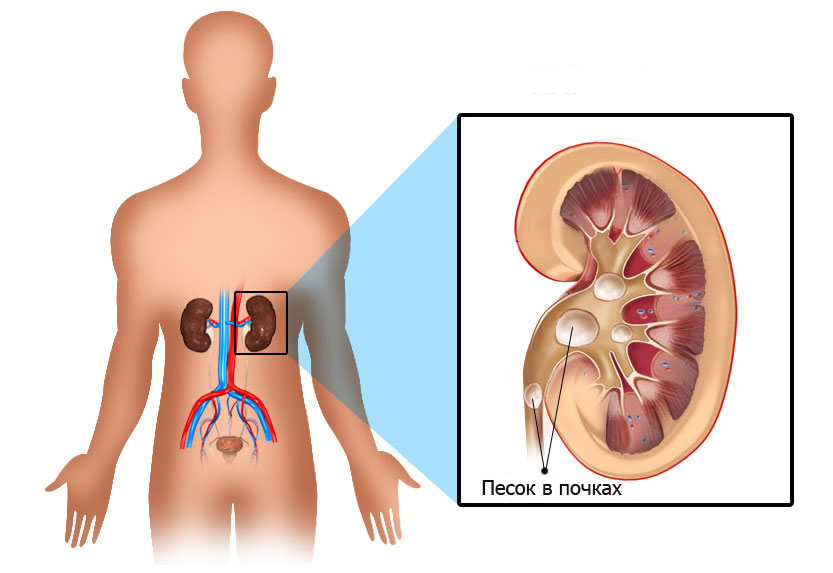
Песок в почках – это белково-кристаллические взвеси в виде микроконкрементов диаметром до 1 мм. Они не выводятся вместе с мочой, а накапливаются в почечных чашечках и лоханках и при отсутствии других урологических проблем могут не вызывать выраженных симптомов. Лишь у некоторых людей появляются проблемы с мочеиспусканием, боль в пояснице, субфебрильная температура. Песок – это обратимая стадия мочекаменной болезни. С помощью правильного лечения можно от него избавиться и предотвратить появление камней. Предлагаем наиболее безопасные способы и советы, как вывести песок из почек.
Коррекция образа жизни
Для избавления от песка в почках необходимо увеличить ежедневную физическую активность. Полезно совершать длительные прогулки, плавать, заниматься йогой, лечебно-физической культурой, подниматься по лестнице вместо лифта. При недостатке физической нагрузки внутренние органы работают не на полную «мощность», замедляются обменные процессы, что создает условия для оседания песка в почках.
Правильный питьевой режим
Чтобы вымыть песок из почек, нужен высокожидкостный питьевой режим. В течение дня необходимо употреблять не менее 1,7-3,0 л чистой негазированной воды (не чая, кофе, сока и пр.), лучше теплой, регулярно между приемами пищи. Можно употреблять щелочную минеральную воду, которая препятствует образованию солей. Подойдут Ессентуки, Нарзан, Боржоми. При увеличении объема суточной мочи и снижения ее концентрации создаются хорошие условия для выведения существующего песка и профилактики его образования в будущем.
Уменьшение потребления соли, натрия, сахара
Чем большее количество соли попадает в организм, тем больше она выпадает в осадок в виде песка, приводит к образованию отеков, задержке жидкости в тканях, что провоцирует повышение нагрузки на почки. В среднем человеку нужно не более 1,5-3 г соли в сутки, что составляет 2/3 чайной ложки.
Избыток сахара и натрия, как и соли, приводит к активному выведению кальция, излишки которого могут образовывать в мочевыделительной системе песок. В связи с этим необходимо ограничить потребление сладкого, сильносоленых, маринованных блюд и продуктов, не досаливать пищу при приготовлении и заменить соль натуральными специями или пряными травами.
Диетическое питание
В первую очередь необходимо отказаться от вредных продуктов, способствующих образованию камней. Сюда относятся все вредности вроде сладостей, фастфуда, алкогольных напитков. Кроме них из рациона должны быть исключены:
При правильном составлении рациона вы можете выгнать песок из почек продуктами. Здесь все зависит от состава взвесей. Если в них больше щавелевой кислоты (оксалаты), то в растворении помогут груши, белый виноград, яблоки и сливы, а в профилактике – сухофрукты, овсянка, пшеничные отруби, гречневая крупа, черный хлеб.
При уратном песке полезно употреблять щелочную минеральную воду, молочные продукты, овощи и сладкие фрукты, а при фосфатном рекомендованы яйца, мясо, рыба, зерновые, кислые ягоды, которые делают мочу более кислой и помогают растворить песок.
Лекарственные препараты
Таблетки, выгоняющие песок из почек, должны назначаться исключительно врачом, поскольку у всех препаратов есть определенные показания и побочные эффекты. Лекарства выбирают в зависимости от типа отложений и имеющихся симптомов:
Перечисленные способы выступают дополнением к основному лечению, которое подбирает специалист. Поэтому при подозрении на появление песка в почках необходимо для начала обратиться к врачу. В первую очередь это важно, чтобы пройти диагностику и определить тип появившихся взвесей, без чего нельзя назначить правильную диету и лечение. Государственный центр урологии приглашает вас на прием к урологу. Для записи позвоните нам по телефону или воспользуйтесь онлайн-формой на сайте.
Солевой диатез
Солевой диатез – это группа обменных нарушений с различной этиологией и патогенезом, сопровождаемая кристаллизацией мочи. Патология может протекать бессимптомно, в некоторых случаях появляются жалобы на дискомфорт при учащенном мочеиспускании, боли в поясничной области. Диагноз базируется на результатах УЗИ почек, производится обнаружение солей в моче, определение экскреции оксалатов, фосфатов или уратов в течение суток. Лечение консервативное, зависит от типа кристаллурии, включает прием препаратов, нормализующих обмен веществ, диетотерапию, усиленный питьевой режим.
МКБ-10
Общие сведения
Солевой диатез рассматривается как предшественник мочекаменной болезни. Прогрессирующая обменная патология может привести к нарушению функциональной способности почек или к структурным изменениям на уровне различных элементов нефронов. Солевой диатез выявляют в любом возрасте, чаще – у лиц мужского пола (в соотношении 3:1). В 70-90% кристаллурия связана с нарушением кальциевого обмена, 10% приходится на фосфатурию, 5% составляет уратный нефролитиаз, 3% – цистиновые комплексы. В 5-15% выделяют трипельфосфаты – сложные соединения, включающие ионы аммония, кальций, магний.
Причины
Врожденная патология обусловлена генетическими факторами, вызывающими ту или иную ферментопатию, встречается редко. Причины приобретенных форм уропатии вариативны, могут быть эндогенными и экзогенными. Выделяют следующие факторы, которые приводят к приобретенному выпадению в осадок солей определенного химического типа:
Кристаллурии способствует проживание в жарком климате, особенности питания, недостаточное потребление жидкости, прочие экзогенные факторы. К значимым эндогенным факторам риска развития патологии относят:
Патогенез
Процесс кристаллообразования неизбежен при перенасыщении канальцевой жидкости выше предела ее стабильности, когда ингибиторы, препятствующие этому процессу, не вырабатываются в должном количестве, а факторы преципитации, наоборот, находятся в активном состоянии. В урине, содержащей большое количество ионов, слияние катиона и аниона приводит к образованию солевого комплекса, который имеет тенденцию к росту за счет осаждения и объединения других кристаллов.
Определенная роль принадлежит рН мочи, уродинамическим нарушениям, ионной силе. Длительно существующая инфекция, особенно с преобладанием бактерий, продуцирующих уреазу, активизируют кристаллообразование. При солевом диатезе отсутствуют структурные изменения почки, но персистирующая кристаллурия ведет к отложению солевых комплексов с развитием тубулоинтерстициального воспаления, а затем – к мочекаменной болезни.
Классификация
Специалисты в сфере нефрологии рассматривают солевой диатез как доклиническую фазу дисметаболической нефропатии, тубулоинтерстициального нефрита, мочекаменной болезни. Однократное обнаружение кристаллического осадка (особенно после погрешностей в диете, при приеме лекарств) при отсутствии изменений на УЗИ расценивается как физиологическое состояние. В зависимости от этиологического фактора солевой диатез бывает врожденным или приобретенным. По химическому составу выделяют:
Симптомы солевого диатеза
Клинические проявления многообразны – от полного отсутствия какой-либо симптоматики до выраженных дизурических расстройств: частых позывов на мочеиспускание, резей в уретре, жжения после завершения мочевыделения. Жалобы появляются или усиливаются при погрешностях в питании, злоупотреблении алкоголем, после физической нагрузки.
Большое количество солей может вызвать почечную колику. У детей солевой диатез проявляется разлитой болью в животе, общим недомоганием, слабостью. Интенсивность симптомов пропорциональна выраженности кристаллурии. Типично изменение характеристик мочи: появление запаха, насыщенный цвет, осадок. При вторичной уратной нефропатии также обнаруживаются проявления основного заболевания, например, подагры.
Осложнения
Длительно существующий солевой диатез приводит к отложению кристаллов в тканях почки, повреждению нефронов с развитием гематурии, протеинурии. Тубулоинтерстициальный нефрит осложняется ХПН, особенно если болезнь развивается на фоне первичной дисметаболической нефропатии. Высокая концентрация солей в урине может вызвать камнеобразование. Постоянное раздражающее действие кристаллов на уротелий поддерживает хроническую инфекцию мочевыводящих путей.
Диагностика
Уролог или нефролог максимально подробно выясняет потенциальные факторы риска, при устранении которых кристаллурия в 80% случаев не будет прогрессировать до фазы клинических изменений. Могут потребоваться консультации эндокринолога, гастроэнтеролога, других специалистов. Для подтверждения диагноза используют следующие способы обследования:
Дифференциальная диагностика проводится между транзиторной кристаллурией (вариант нормы), мочекаменной болезнью, тубулоинтерстициальным нефритом. Показана оценка мочи в динамике и ряд дополнительных биохимических тестов.
Лечение солевого диатеза
Лечение направлено на нормализацию обменных процессов, для чего пациенту разъясняют важность здорового образа жизни, соблюдения диеты, связанной с типом солей, усиления питьевого режима. Употребление жидкости в количестве 1,5-2,0 л/сутки способствует уменьшению концентрации растворимых комплексов в урине. В ночные часы удельный вес мочи наиболее высокий, поэтому важно добиться ночного мочеиспускания.
Медикаментозное лечение
Прием препаратов направлен на предотвращение кристаллообразования, отхождение солей, восстановление обмена веществ. Осуществляют коррекцию основного заболевания. Используют витамины В6, А, Е, антиоксиданты, соли калия, магния, антиацидотические средства (ксидифон) и пр. С профилактической целью назначают растительные препараты с литолитическим действием. При инфекциях урогенитального тракта в схему включают антибиотики, уросептики.
Диетотерапия
Диета при кристаллурии позволяет уменьшить нагрузку на тубулярный аппарат почки, предотвратить образование конкрементов. Ограничивают поступление белка, продукты, содержащие оксалаты, ураты, фосфаты. Общий принцип — исключение из питания определенных нутриентов, способствующих тому или иному типу гиперкристаллурии. Недопустимы алкоголь, крепкий чай, кофе.
При оксалатном диатезе не полезны фрукты и напитки, содержащие большое количество витамина С (шиповниковый взвар, цитрусовый или томатный сок, клюквенный морс), при фосфатурии их употребление, наоборот, будет приоритетным. Во всех случаях исключают:
Блюда предпочтительнее готовить на пару или отваривать, питание частое, дробное. У детей образование кристаллов часто провоцирует неправильный питьевой режим – ребенку недостаточно молока, обязательно нужно давать пить еще и воду, особенно в жаркое время года.
Прогноз и профилактика
Прогноз для жизни при вторичном солевом диатезе благоприятный. Врожденная дисметаболическая нефропатия крайне тяжело поддается коррекции и практически всегда приводит к рецидивирующему камнеобразованию. Профилактика подразумевает сбалансированное питание, приверженность здоровому образу жизни, достаточное количество жидкости в рационе.
Пациенты с отягощенным наследственным анамнезом должны быть обследованы на урологические и нефрологические заболевания в детском возрасте. При неоднократном обнаружении кристаллурии с превентивной целью курсами принимают растительные диуретики, назначают санаторно-курортное лечение минеральными водами.
Мочекислый диатез
Мочекислый диатез: причины
В развитии данного состояния (обращаем внимание, что артрический диатез не является заболеванием) большое значение имеет наследственная предрасположенность, умноженная на действие факторов внешней среды. Вначале несколько слов о генетическом факторе. Установлено, что нервно-артритическим диатезом гораздо чаще страдают дети с семейным анамнезом, отягощенным подагрой, мочекаменной болезнью, атеросклерозом и болезнями эндокринной системы.
К агрессивным факторам среды, которые могут стать причиной мочекислого диатеза, относится рацион питания, перегруженный продуктами, которые содержат много белка и пуриновых оснований. Увеличение доли подобных яств в рационе беременной женщины, кормящей матери и ребенка повышает вероятность развития артрического диатеза. Наибольшее значение имеют мясо и мясные субпродукты, бульоны, шоколад и какао.
Мочекислый диатез: симптомы
Данное состояние сопровождается клиническими проявлениями со стороны центральной нервной системы, почек и суставов, а на более поздних стадиях в процесс вовлекаются органы дыхания и сердечно-сосудистой системы.
Наиболее ранними симптомами мочекислого диатеза являются изменения со стороны нервной деятельности. Эта особенность клиники артрического диатеза объясняется тем, что ураты оказывают раздражающее действие на центры нервной системы, что приводит к возбуждению и повышению активности последних.
Нервно-артритический диатез сопровождается постоянным перевозбуждением ЦНС. В возрасте до года это проявляется постоянным криком малыша, который просится на руки к родителям, плохо засыпает или вовсе не спит в их отсутствии. Положительной стороной этих особенностей нервной системы является то, что ребенок с мочекислым диатезом опережает своих сверстников в психическом развитии, он быстрее овладевает речью и рано начинает читать, отличается прекрасной памятью, любознателен и активно интересуется всем, что происходит вокруг.
Негативной стороной мочекислого диатеза у детей является их эмоциональная лабильность, проявления которой нередко приобретают черты невротической симптоматики. Малыш плохо спит, тревожен, нередко спутниками диатеза становятся энурез и ночные страхи. Дети с нервно-артритическим диатезом медленно прибавляют в весе, у них имеет место чрезвычайно стойкое снижение аппетита.
Кроме центральной нервной системы, органами-мишенями при мочекислом диатезе являются почки и суставы. Высокая концентрация солей мочевой кислоты в крови приводит к увеличению их экскреции почечными канальцами, а это приводит к повышению содержания уратов в моче (гиперурикозурия) и образованию кристаллов. Сама по себе кристаллурия и салурия не является патологией, однако, эти симптомы мочекислого диатеза впоследствии могут стать причиной уролитиаза (мочекаменная болезнь).
Соли мочевой кислоты поражают суставы. В детском возрасте в суставных тканях мы не видим стойких морфологических изменений (как, например, при подагре); диатез проявляет себя лишь суставными болями, которые беспокоят детей в ночное время. Гораздо реже при нервно-артритическом диатезе в клинической картине присутствуют признаки поражения дыхательной системы с астматическим компонентом, пищеварительного тракта (склонность к запорам, колит) и аллергический дерматит.
К лабораторным симптомам мочекислого диатеза относится уратурия, предрасположенность к ацидозу и периодическому повышению в крови уровня ацетона и кетоновых тел. Подобные нарушения метаболизма (склонность к кетоацидозу) представляют серьезную опасность, ибо на фоне погрешностей в диете, интенсивной физической или умственной нагрузки они становятся причиной ацетонемической рвоты у детей с мочекислым диатезом.
Ацетонемическая рвота при артрическом диатезе отличается высокой интенсивностью и быстро приводит к обезвоживанию организма и нарушению водно-электролитного равновесия, в тяжелых клинических случаях сопровождается судорожным синдромом и появлением менингеальных симптомов.
При лечении мочекислого диатеза, в клинической картине которого присутствует ацетонемический синдром, для коррекции метаболических нарушений используют обильное питье и солевые растворы, а с целью выведения кетоновых тел назначаются очистительные клизмы и энтеросорбенты. Лучшим сорбентом признан Энтеросгель, который обладает высокой тропностью к токсическим элементам, но не препятствует всасыванию питательных компонентов пищи.
Последствия мочекислого диатеза
Многочисленные ферментопатии и нарушения метаболизма могут стать при мочекислом диатезе причинами эндокринной патологии (диабет), атеросклероза, ожирения и болезней сердечно-сосудистой системы, а постоянное раздражающее действие уратов на ЦНС приводит к невралгии, невротической симптоматике и мигрени.
Дабы нервно-артритический диатез не трансформировался в одно из вышеназванных заболеваний, необходимо своевременно начинать лечение метаболических нарушений и соблюдать рекомендации, касающиеся образа жизни и питания.
Мочекислый диатез: лечение
При артрическом диатезе основным направлением терапии являются рекомендации, касающиеся режима труда, отдыха и диеты. Мочекислый диатез у детей требует строгого дозирования умственных и эмоциональных нагрузок, родители должны оградить ребенка от стресса, положительный эффект будет иметь закаливание и регулярная (посильная) физическая активность.
Еще большее значение для лечения мочекислого диатеза приобретает правильное питание. В рационе ребенка следует уменьшить долю продуктов животного происхождения. Полной элиминации подлежат бульоны, рыбные консервы и субпродукты. Ограничиваем потребление мяса, а основным источником животного белка становятся молочные продукты. Также при нервно-артритическом диатезе следует отказаться от шоколада, кофе и какао, рекомендуется снизить потребление животных жиров. Основу рациона должны составлять крупы и продукты растительного происхождения (кроме шпината и щавеля).
При диагнозе артрический диатез для профилактики эпизодов кетоацидоза, а также с целью выведения из организма солей мочевой кислоты рекомендуется давать ребенку энтеросорбенты. Препаратом выбора при мочекислом диатезе у детей является Энтеросгель, который характеризуется сорбционно-детоксикационными свойствами и способствует восстановлению проницаемости стенки кишечника, чем препятствует обратному всасыванию токсинов в кровь.
Оксалатно-кальциевая кристаллурия — основа возникновения оксалатной нефропатии и уролитиаза
Оксалатно-кальциевая кристаллурия может быть вызвана нарушением обмена щавелевой кислоты или фосфорно-кальциевого обмена. Приведены алгоритмы действий врача при выявлении оксалатной кристаллурии и оксалатно-кальциевой кристаллурии при отсутствии повышенно
Calcium oxalate crystalluria may be caused by metabolic disorders of oxalic acid or calcium-phosphorus metabolism. The algorithms of the doctor’s actions in revealing the oxalate crystalluria and calcium oxalate crystalluria in the absence of increased urinary oxalate and calcium were considered.
За последние годы появилось большое количество публикаций, посвященных проблеме обменных или, как их часто называют, дисметаболических нефропатий (ДН). Этот термин возник в нашей стране в 1970-е гг. и был предложен московскими детскими нефрологами, среди которых следует, прежде всего, назвать таких ученых, как профессора М. С. Игнатова, Ю. Е. Вельтищев, В. А. Таболин, Н. А. Коровина, Э. А. Юрьева, доцент В. П. Лебедев и др. Этот термин получил свое распространение лишь в педиатрической среде. Это объясняется тем, что у взрослых данная патология трансформируется в интерстициальный нефрит дисметаболического генеза или в мочекаменную болезнь (МКБ), но эти заболевания могут возникать и в детском возрасте. Однако и на сегодня отсутствуют четкие критерии, позволяющие выделить эту патологию как отдельную нозологическую форму. Некоторые рассматривают ее как синдром обменной нефропатии [1]. В связи с существующей расплывчатостью в трактовке диагноза обменной нефропатии, на что указывалось еще в 1990-х гг. М. С. Игнатовой и Г. А. Маковецкой [2], необходимо с современных позиций дать характеристику патологии, которую следует обозначать как «дисметаболическая нефропатия на примере оксалатно-кальциевой кристаллурической нефропатии».
Среди ДН особое место занимает патология, обусловленная образованием оксалатно-кальциевых кристаллов, которые практически нерастворимы в биологических жидкостях и тканевых структурах. Это способствует развитию оксалатно-кальциевой кристаллурической нефропатии, которая при соответствующих условиях реализуется чаще всего в хронический интерстициальный нефрит и/или в МКБ. Последние часто осложняются вторичным как необструктивным, так и обструктивным пиелонефритом соответственно. Возникновение оксалатно-кальциевой кристаллурии может быть обусловлено как нарушением обмена щавелевой кислоты (ЩК), так и патологией фосфорно-кальциевого обмена.
Существуют первичные и вторичные нарушения обмена ЩК. Первичная форма вызвана наследственно обусловленным отсутствием ферментов, препятствующих превращению глиоксиловой и гликолевой кислот в ЩК, что приводит к гипероксалемии и гипероксалурии. Вторичные гипероксалурии имеют различный генез. Одни могут быть обусловлены поражением цитомембран, способствующим распространенному или местному повышенному мембранолизу, наблюдаемому при различных интоксикациях, приводящих к активации перекисного окисления липидов и образованию ряда метаболитов, конечным продуктом которых является ЩК [3–5]. При этом гипероксалурия, возникающая на фоне острых интеркуррентных заболеваний, бывает транзиторной и исчезает после выздоровления от основного заболевания. Как правило, такого генеза вторичная гипероксалурия не приводит к возникновению ДН, если поддерживается нормальный мочеток и не возникает дефицита ингибиторов кристаллизации солей. В других случаях причиной вторичной гипероксалурии является нестабильность почечных цитомембран, которая часто носит семейный характер, но может возникать и спорадически в связи с воздействием различных неблагоприятных факторов, в том числе и экологического характера [4, 6, 7].
Продолжает привлекать внимание вторичная гипероксалурия в связи с поступлением экзогенных оксалатов с пищевыми продуктами. Однако если раньше акцентировалось внимание на количестве оксалатов, поступавших с пищей, то в настоящее время придается большее значение степени нарушения полостного и пристеночного пищеварения, при котором может усиливаться абсорбция оксалатов [8–10]. В связи с этим изменился подход к проведению диетотерапии и диетопрофилактики детям с абсорбтивной формой гипероксалурии. Так, нецелесообразно во всех случаях ограничивать продукты, содержащие ЩК и витамин С, а также молочные продукты, богатые кальцием. Более того, при абсорбтивном типе гипероксалурии необходимо не только не ограничивать поступление с пищей кальция (Ca), но и рекомендовать его потребление, а иногда и назначать плохо всасываемые препараты кальция, ограничив поступление витамина D.
Усиление абсорбции оксалатов наступает и при дисбиозе кишечника, когда исчезает присутствующий в норме анаэробный микроб Oxalobacter formigenеs, способствующий разрушению ЩК [11–15]. Следует отметить, что гипероксалурия может встречаться у совершенно здоровых лиц, но она будет носить кратковременный характер и бывает связана с особенностями сезонного пищевого рациона.
Помимо первичной и вторичной гипероксалурии причиной возникновения оксалатной кристаллурии может быть присутствие в моче большого количества кальция. Гиперкальциурия, также как и гипероксалурия, периодически может возникать и в норме, если потребляются в большом количестве продукты, богатые кальцием. При патологии, обусловленной повышенной абсорбцией кальция в кишечнике (при гипервитаминозе D, повышенной продукции активных метаболитов витамина D или нарушении их перехода в неактивные формы), наблюдается абсорбтивная форма гиперкальциурии, которая способствует образованию в мочевых путях оксалатно-кальциевой кристаллурии. Кроме абсорбтивной формы встречается почечная форма гиперкальциурии из-за нарушения реабсорбции кальция в канальцах, носящая как первичный характер, так и вторичный в связи с различной приобретенной патологией почек, осложненной тубулоинтерстициальным синдромом. Существует и третий вариант гиперкальциурии, вызванный гиперпаратиреоидизмом.
Вместе с тем хорошо известно, что далеко не всегда кристаллурия возникает при избыточной экскреции с мочой оксалатов и кальция. Даже у лиц, страдающих оксалатным уролитиазом, часто отсутствует как гипероксалурия, так и гиперкальциурия.
Иными словами, отсутствует прямая связь между уровнем экскреции оксалата кальция и нефролитиазом [16]. В этом случае причиной возникновения кристаллов оксалата кальция является отсутствие или недостаточное содержание в моче тех или иных ингибиторов кристаллообразования, которые, находясь в моче в малых концентрациях, способны подавлять как образование, так и дальнейший рост уже возникших кристаллов за счет их агрегации. Установлено, что выпадение кристаллов оксалата кальция связано не столько с количеством общего кальция, содержащегося в моче, сколько с наличием в ней ионизированной его фракции [17–19]. Только ионизированный кальций способен вступать в химическую связь с анионом ЩК, образуя нерастворимую соль оксалата кальция в виде моногидрата или дигидрата. У здоровых лиц содержание ионизированного кальция контролируется присутствием в моче лимонной кислоты, выделяемой в необходимом количестве канальцевым эпителием. Гипоцитратурия — одна из частых причин повышенной оксалатно-кальциевой кристаллурии. Она может быть первичной у лиц, родственники которых страдают МКБ, и вторичной — при почечной патологии, протекающей с поражением тубулоинтерстиция. Однако не у всех пациентов с поражением тубулоинтерстиция возникает гипоцитратурия. Вероятно, имеется нарушение обмена органических кислот, а также их транспортировка почечными канальцами [20]. Это наблюдается, прежде всего, у тех больных, у которых имеется наследственная предрасположенность, реализующаяся при почечном заболевании.
И все же почему кристаллурия возникает не у всех, у кого имеется гипероксалурия или отмечается повышенный мембранолиз? Кроме того, почему не у всех лиц, проживающих в экологически неблагоприятных регионах, наблюдается повышенная кристаллизация солей? Это можно объяснить только одним, а именно наличием предрасположенности к выпадению кристаллов, в частности оксалата кальция. Этому способствует наличие оксалатного диатеза [20, 21], который может способствовать возникновению пограничного состояния, характеризующегося появлением изменений на клеточном и субклеточном уровне под влиянием неблагоприятных факторов эндо- и экзогенного характера, когда клинические проявления патологии могут еще отсутствовать [21]. Можно предположить, что в основе как щавелевокислого диатеза, так и других видов кристаллурических диатезов лежат сниженные антикристаллизирующие свойства мочи. Применительно к рассматриваемому диатезу можно говорить о возможно латентно протекающей гипоцитратурии.
Персистирующее воздействие неблагоприятных факторов способствует у этих лиц развитию уже патологического состояния, которое следует обозначить как оксалатно-кальциевая нефропатия — наиболее частому варианту ДН. Многие считают, что специфических симптомов для ДН нет, и диагноз ставится на основе анамнеза, включая обязательно клинико-генетическое обследование [3]. Несомненно, тщательный сбор анамнеза с учетом характера семейной патологии чрезвычайно важен для постановки диагноза. Вместе с тем, на наш взгляд, основой для постановки данного диагноза должна быть соответствующая клиника. Она характеризуется склонностью к частому появлению в осадке мочи кристаллов оксалата кальция в сочетании с периодической микрогематурией, лейкоцитурией и обязательно проявлениями дизурии. Данная симптоматика обусловлена травматизацией слизистой мочевых путей образующимися микролитами. Основным признаком, который определяет данную патологию, является кристаллурия. Однако солевой осадок в виде кристаллов оксалата кальция следует считать патологическим не столько в зависимости от степени его выраженности, сколько с учетом объема данной ночной порции мочи и ее относительной плотности. Для патологической кристаллурии характерно ее наличие при достаточном объеме данной порции мочи и невысокой относительной плотности.
Для ДН не характерна протеинурия, ибо еще нет воспалительного поражения интерстиция почки. При данной патологии отсутствуют отчетливые признаки нарушения функции почек и изменения могут быть лишь на клеточном и субклеточном уровне. В литературе это состояние обозначается как «предболезнь» [21]. Можно предполагать, что на этой стадии можно выявить снижение содержания в моче ингибиторов кристаллообразования, а для оксалатно-кальциевой нефропатии прежде всего цитратов.
Появление даже небольшой, но стойкой протеинурии свидетельствует уже о наличии интерстициального нефрита дисметаболического генеза, обусловленного при наличии оксалатной кристаллурии возникновением абактериального воспалительного процесса в интерстиции почки в ответ на раздражение ткани образующимися микролитами. При этом уже может быть выявлено нарушение концентрационной функции почек по пробе Зимницкого, а также функции аммониогенеза по пробе с лазиксом [22, 23].
Клинически оксалатная нефропатия может долгое время протекать бессимптомно или маскироваться под заболевания, имеющие одинаковые с ней симптомы. Так, учащенные, а подчас и болезненные мочеиспускания часто расцениваются как нейрогенная дисфункция МП или цистит, тем более что при этом в анализе мочи может наблюдаться лейкоцитурия. Обнаружение в осадке мочи только кристаллов оксалата кальция еще не является признаком патологии даже при наличии их в большом количестве, если относительная плотность данной порции мочи будет выше 1025. И, наоборот, при большом объеме ночной порции мочи и низких цифрах относительной плотности даже небольшое количество кристаллов является признаком или оксалатного диатеза, или, при наличии микрогематурии, а нередко лейкоцитурии и дизурии, свидетельством уже развившейся патологии в виде оксалатно-кальциевой нефропатии.
Ниже приводится алгоритм действий врача при выявлении оксалатной кристаллурии.
Алгоритм действий врача при выявлении оксалатной кристаллурии в общем анализе мочи
1. Оценить обстоятельства, при которых сдавалась моча на анализ:
2. Обратить внимание на ряд параметров общего анализа мочи:
3. Назначается анализ суточной мочи на:
4. При обнаружении повышенной экскреции оксалатов для уточнения причины резко ограничить поступление оксалатов с пищей и через 4–5 дней повторно исследовать суточную мочу на соли.
5. При наличии оксалатной кристаллурии и отсутствии гипероксалурии следует оценить суточную экскрецию кальция.
При подозрении на абсорбтивный тип оксалурии рекомендуется назначение продуктов, богатых кальцием, но при исключении поступления в организм витамина D. Кальций необходим для связывания ЩК в просвете кишечника в целях ограничения поступления оксалатов в кровь, а затем в мочу. Однако при этом необходимо контролировать кальциурез, по крайней мере, с помощью пробы Сулковича. Ранее рекомендуемые ограничения в приеме молочных продуктов, как основных источников кальция, при абсорбтивной гипероксалурии не только не показаны, а даже противопоказаны. При этом следует учитывать, что молочные продукты являются важнейшими продуктами питания для растущего и формирующегося организма ребенка.
После исключения гипероксалурии как причины кристаллурии следует оценить суточную экскрецию кальция (рис.). Частота гиперкальциурии у детей различного возраста достигает 15% [11]. При избыточном поступлении кальция с пищей при наличии витамина D возникает пищевая гиперкальциурия, что может приводить к образованию кристаллов оксалата кальция при нормальном содержании ЩК в моче. Абсорбтивный вариант гиперкальциурии возникает при гипервитаминозе D или при нарушении механизма превращения активной формы метаболита витамина D в неактивную.
Существует также ренальная форма гиперкальциурии, возникающая при нарушении механизма реабсорбции кальция в канальцевой системе нефрона. Реабсорбция его происходит на протяжении как проксимальной, так и дистальной части тубулярного аппарата, но дистальный нефрон представляет собой главный участок, где реализуется действие паратгормона, усиливающего реабсорбцию кальция [24, 25]. Поэтому как гипопаратиреоз, так и снижение в дистальных отделах нефрона количества рецепторов к паратгормону при поражении тубулоинтерстиция могут вызвать гиперкальциурию.
Кроме того, выделяют резорбтивную форму гиперкальциурии, возникающую в результате вымывания кальция из костной ткани вследствие развития гиперпаратиреоза или вторичного гиперпаратиреоидизма.
Алгоритм действий врача при выявлении оксалатно-кальциевой кристаллурии при отсутствии повышенной экскреции оксалатов и кальция
Таким образом, причины и механизмы возникновения оксалатно-кальциевой кристаллурии весьма различны и это диктует необходимость индивидуального подхода к профилактике и лечению того или иного состояния, проявляющегося данным видом кристаллурии.
Литература
ГБОУ ВПО СПбГПМУ МЗ РФ, Санкт-Петербург


.gif)