Чем лечить заболевания кожи
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.
Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
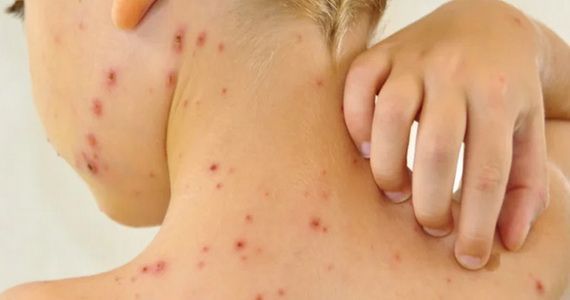
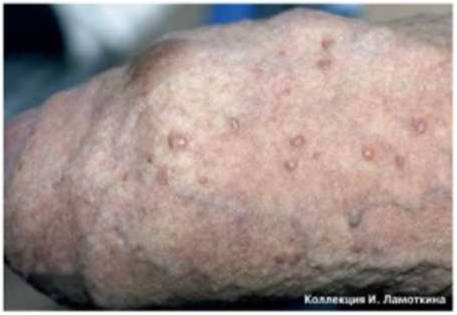
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
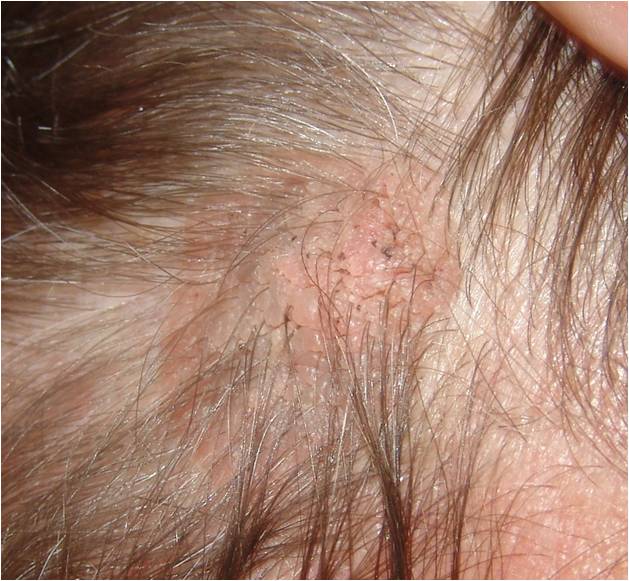
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
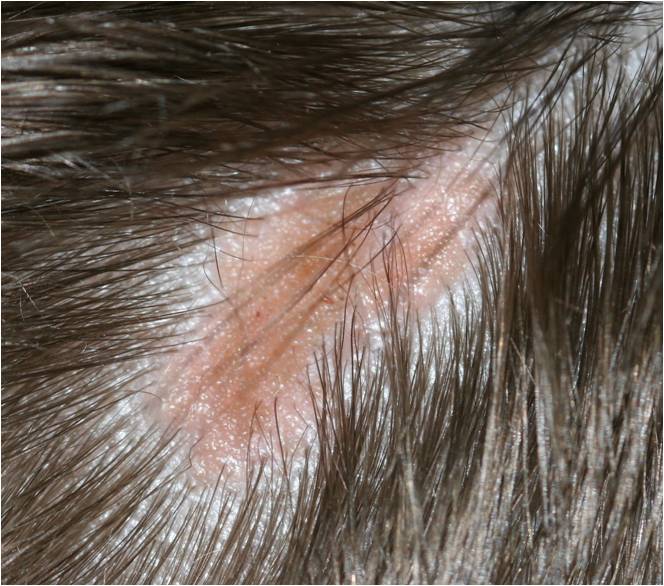
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Кожные заболевания: что лечит дерматолог
Прием дерматолога в СПБ
Кожные заболевания — это различные состояния, связанные с поражением кожных покровов, волос и ногтей, что делает их очень большой и разнообразной патологической группой.
Некоторые заболевания кожи слегка досаждают, другие вызывают боль и даже уродуют. Особенно неприятно протекают поражение волос и видимые заболевания лица. Без лечения кожные патологии часто перерастают в более серьезные заболевания, поэтому при первых симптомах заболеваний кожи, нужно записаться к дерматологу.
Особенности заболеваний кожи
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/%D0%9F%D0%B0%D1%82%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D0%B8-%D0%BA%D0%BE%D0%B6%D0%B8.jpg?resize=900%2C600&ssl=1″ alt=»Патологии кожи» width=»900″ height=»600″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Патологии кожи
Кожные болезни имеют разные причины и течение, но у них есть одна общая черта — они часто раздражают пациентов больше, чем любые другие патологии. Женщина быстрее смирится с язвой желудка, чем с прыщами. Наиболее проблемными являются заболевания кожи головы и патологии с симптомами, проявляющимися на лице и на руках.
Кожные заболевания могут протекать в виде пятен, папул, волдырей, кист, гематом, волдырей, эритем или пустул. Они могут сопровождаться зудом, жжением кожи и болезненностью. Наиболее распространенные кожные заболевания включают аллергическую реакцию, микоз (грибок) и прыщи.
В свою очередь, заболевания кожи головы чаще всего проявляются перхотью и чрезмерным выпадением волос, что приводит к алопеции. При заболеваниях ногтей возникают сильные воспаления.
Кожные заболевания могут иметь различные причины. Наиболее распространенные инфекции:
Есть также аллергические и аутоиммунные заболевания кожи — они не передаются другим людям.
Классификация кожных заболеваний
Типы заболеваний кожи, волос и ногтей классифицируются на основе Международной статистической классификации болезней и проблем со здоровьем (пересмотр 10).
Международная классификация кожных заболеваний не охватывает отдельные паразитарные и инфекционные кожные заболевания (такие как, например, розацеа, микоз, вши, герпес, вирусные и генитальные бородавки), а также врожденные дефекты, системные заболевания соединительной ткани и рак кожи. Но их также лечит дерматолог.
В последнем случае, например, дерматолог диагностирует:
Инфекции кожи и подкожной клетчатки
Наиболее распространенные кожные заболевания — изменения, возникающие в результате аллергической реакции, угрей, розацеа, атопического дерматита, псориаза и микоза:
Буллезные заболевания
Кожные заболевания — дерматит и экзема
Папуло-эксфолиативные заболевания
Кожные заболевания — крапивница и эритема
Заболевания кожи и подкожной клетчатки, связанные с облучением
Заболевания придатков кожи
Другие заболевания кожи и подкожной клетчатки
Любые кожные болезни требуют тщательной диагностики и лечения, поэтому, заметив на коже прыщики, раздражение, изменение цвета кожи или другие симптомы, нужно записаться к хорошему дерматологу в современную клинику в Санкт-Петербурге.
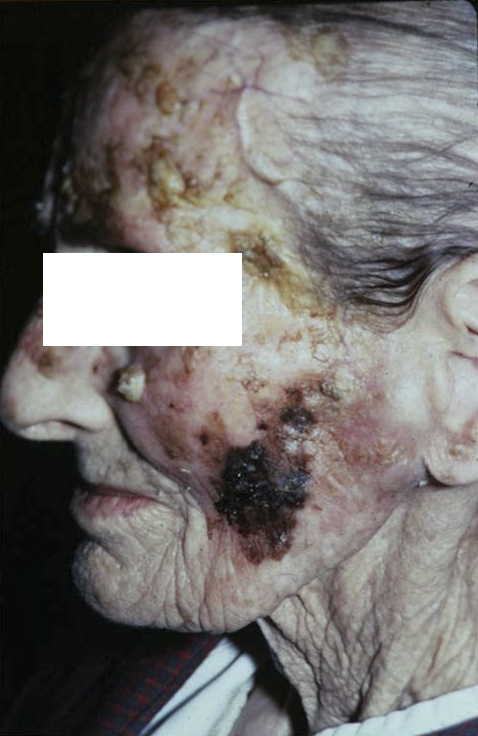
В шаге от онкологии: предраковые заболевания кожи и слизистых оболочек
Что такое предрак кожи?
Предрак кожи – это предопухолевое состояние кожи, на фоне которого возможно развитие злокачественного новообразования. Его диагностикой и лечением занимаются такие специалисты, как дерматологи, дерматовенерологи, хирурги и онкологи.
Предраковые состояния делятся на два типа: факультативные и облигатные. Факультативные обладают низким риском трансформации в рак кожи – перерождение в опухоль происходит менее чем в 6 % случаев. Облигатные состояния обладают более высоким риском – трансформация происходит в более чем 10 % случаев.
Какие факторы способствуют трансформации предраковых состояний в рак кожи и слизистых оболочек?
По отношению к организму человека эти факторы можно разделить на внешние и внутренние.
Внешние факторы:
Внутренние факторы:
Облигатные предраки кожи и слизистых оболочек
К облигатным предраковым состояниям, т.е. предракам с высоким риском трансформации в злокачественное новообразование (>10% случаев) относят:
Факультативные предраки кожи и слизистых оболочек
К факультативным предраковым состояниям, т.е. предракам низкого риска( Предраковые заболевания кожи и слизистых оболочек
В зависимости от вида провоцирующего фактора и локализации выделяют:
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ ВИРУСНОЙ ЭТИОЛОГИИ
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ, КОТОРЫЕ ОБУСЛОВЛЕНЫ ВРОЖДЕННОЙ ПОВЫШЕННОЙ ЧУВСТВИТЕЛЬНОСТЬЮ К УЛЬТРАФИОЛЕТУ
ЛУЧЕВЫЕ ПОВРЕЖДЕНИЯ КОЖИ, ВСЛЕДСТВИЕ КОТОРЫХ МОГУТ ВОЗНИКАТЬ ПРЕДРАКОВЫЕ И РАКОВЫЕ ПОРАЖЕНИЯ КОЖНОГО ПОКРОВА
КЕРАТОЗЫ ПРЕДРАКОВЫЕ
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ ГУБ И СЛИЗИСТЫХ ОБОЛОЧЕК
ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ С МЕЛАНООПАСНЫМ ПОТЕНЦИАЛОМ
Самые часто встречающиеся предраковые заболевания кожи
Рассмотрим подробнее самые частые и представляющие наибольшую актуальность предраковые состояния кожи и слизистых оболочек, а также расскажем о методах их лечения.
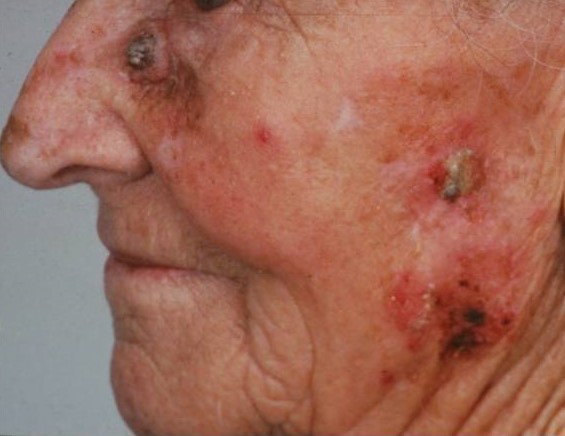
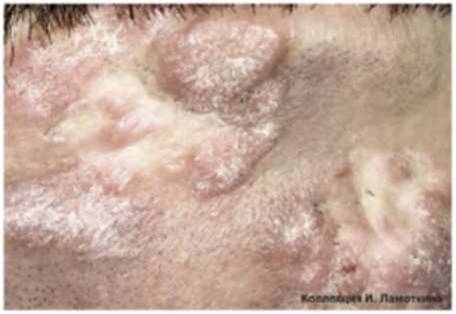
Что такое актинический кератоз?
Это заболевание обусловлено врожденной повышенной чувствительностью к ультрафиолету и является одним из самых часто втречаемых предраковых состояний.
Актинический или «солнечный» кератоз возникает в результате постоянного или периодического повреждения кожи солнечным излучением на протяжении длительного времени (несколько лет).
Очаги актинического кератоза обычно представляют собой шероховатые пятна на открытых участках кожи, например, на голове и лице. Особенно часто патология встречается у пожилых людей: у лиц старше 50 лет распространенность заболевания составляет до 60%.
Высыпания актинического кератоза могут появиться и в более раннем возрасте, например, у людей, которые часто загорают или работают на открытом воздухе (моряк, строитель, фермер и др. профессии).
В группе риска также светлокожие люди, а особенно с голубыми/зелеными глазами и светлыми или рыжими волосами. У этих людей в коже содержится меньше защитного пигмента, она более восприимчива к солнечным ожогам и фотоповреждениям.
Актинический кератоз часто наблюдается у людей с иммуносупрессией, и особенно у следующих категорий пациентов:
Сами по себе очаги актинического кератоза неопасны, но чем больше количество очагов, тем выше риск перерождения в плоскоклеточный рак. Так, при множественных очагах (более 20 единиц) риск возрастает до 20 %.
Диагностику и лечение актинического кератоза проводит врач-дерматолог (дерматовенеролог). Для профилактики и лечения применяются витамины А, Е, В3 (никотинамид) и солнцезащитные средства с максимальными факторами защиты. Рекомендуется применение аптечных увлажняющих кремов-эмолентов. Выбор метода лечения зависит от нескольких факторов: количество очагов, их локализация, размер и толщина, площадь поражения и общее состояние здоровья пациента. В качестве лечения возможно наружное применение мазей (третиноин, имиквимод, диклофенак, 5-фторурацил), криодеструкция очагов с помощью жидкого азота, уделание лазером, фотодинамическая терапия, хирургические методы и др. При наличии «подозрительных» клинических и дерматоскопических признаков выполняется биопсия с гистологическим исследованием для ранней диагностики плоскоклеточного рака и своевременного лечения у врача онкологического профиля.
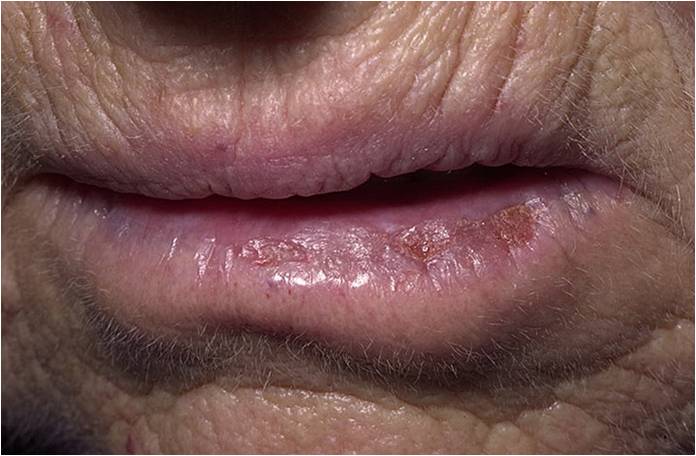
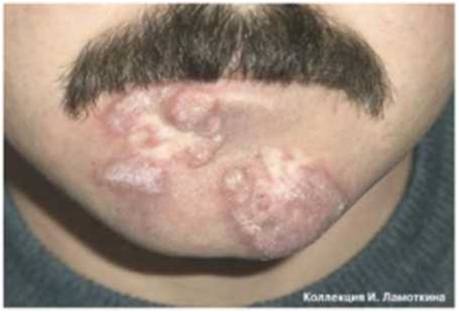
Что такое актинический хейлит?
Вариантом актинического кератоза на красной кайме губ является актинический хейлит. При этом трансформация актинического хейлита в плоскоклеточный рак данной локализации является более опасной, так как примерно в 11 % случаев наблюдаются отдаленные метастазы. Поэтому актинический хейлит требует своевременной диагностики и лечения, а для профилактики необходимо регулярное применение солнцезащитных средств для губ.
Что такое папулез бовеноидный?
Из предраковых состояний кожи, обусловленных вирусным поражением, наиболее актуален бовеноидный папулез.
В развитии болезни принимают участи вирусы папилломы человека высокого онкогенного риска 16, 18, 31, 33 типов. Таким образом, бовеноидный папулез является облигатным предраком, то есть существует более высокий риск возникновения онкологического заболевания. Следует отметить, что эти же типы ВПЧ являются причиной остроконечных кондилом (или аногенитальных бородавок) – заболевания, передающегося преимущественно половым путем. Поэтому можно иногда наблюдать одновременно очаги бовеноидного папулеза и кондиломы.
Проявляется бовеноидный папулез узелково-пятнистыми высыпаниями преимущественно на головке полового члена у мужчин и на вульве у женщин.
Диагностику и лечение бовеноидного папулеза проводит врач- дерматолог (дерматовенеролог) и врач-гинеколог. Рекомендуются все меры профилактики инфекций, передаваемых преимущественно половым путем, своевременное комплексное лечение аногенитальных бородавок с устранением ВПЧ у всех половых партнеров.
Для профилактики используется вакцинация от онкогенных типов ВПЧ (вакцины «Гардасил» и «Церварикс»), раствор аммония глицирризинат. В лечении применяются 5-фторурациловая, проспидиновая мази, криодеструкция, лазерное удаление, химическая деструкция (солкодерм, кондилин).
Подробнее о прививках от вируса папилломы человека можно прочитать здесь.
Что такое лучевые повреждения кожи?
Это поражения кожного покрова, возникающие под воздействием ионизирующего излучения: рентгеновского, электронного и гамма-излучения. Облучение может быть терапевтическим, например, лучевая терапия опухолей, аварийным (т.е. случайным) или профессиональным (например, у рентгенологов).
Специалисты разделяют лучевые повреждения кожи на два типа: ранние и поздние. Между ними существует промежуточный период, он начинается через 6-12 месяцев после завершения ранней лучевой реакции и длится от нескольких месяцев до многих лет.
Ранние лучевые повреждения
Это изменения кожного покрова, которые развиваются во время облучения кожи и в первые 3 месяца после воздействия. К ним относятся лучевые дерматиты: эритематозный, сухой, буллезный, а также острая лучевая язва. В зависимости от тяжести радиационного поражения выделяют три степени лучевого повреждения кожных покровов.
При первой степени возникает эритематозный (эритема – краснота) или сухой дерматит. При второй степени появляется буллезный (влажный) дерматит. При третьей степени развивается острая лучевая язва.
Появление эритематозного и сухого дерматитов является допустимой лучевой реакцией кожи. Как правило, это не приводит к развитию поздних осложнений. На месте буллезного (влажного) дерматита нередко могут возникнуть поздние лучевые повреждения.
Наиболее сложным является лечение острой лучевой язвы, после которой также развиваются поздние лучевые повреждения.
Поздние лучевые повреждения кожи
К поздним лучевым повреждениям кожи относят атрофию (истончение), фиброз (болезненное уплотнение), кератоз (разрастание), язвы, доброкачественные, а также злокачественные опухоли кожного покрова.
На фоне поздних лучевых изменений кожи ЗНО появляются в промежутке от 5 до 26 лет после лучевой терапии.
Диагностику и лечение таких повреждений проводят врач-дерматолог (дерматовенеролог), врач-онколог и врач-хирург.
При атрофии, фиброзе необходим тщательный уход за пораженной кожей, исключение контакта с раздражающими агентами и солнцем. Применяются жирные, питательные кремы с витаминами. При воспалительной реакции в очаге поражения применяют кортикостероидные мази.
При лучевом кератозеприменяются 5-фторурациловая, проспидиновая мази, криодеструкция, лазерное удаление, хирургическое иссечение.
При развитии хронических лучевых язв проводится иссечение с последующей кожной пластикой.
Кроме того, применяются методы лечение, направленные на стимуляцию процессов регенерации тканей (заживления).
Что такое кератоз предраковый? Формы предракового кератоза
Кератоз – состояние (заболевание) кожи, которое характеризуется утолщением рогового слоя. Кератозы преимущественно относятся к факультативным предраковым состояниям, т.е. низкого онкориска.
Диагностику и лечение кератозов предраковых проводят врач-дерматолог (дерматовенеролог) и врач-хирург.
Удаляют кератозы с помощью СО2- лазера, иссечения, криодеструкции жидким азотом. Необходима симптоматическая терапия заболевания кожи, которое предшествует развитию реактивных кератозов.
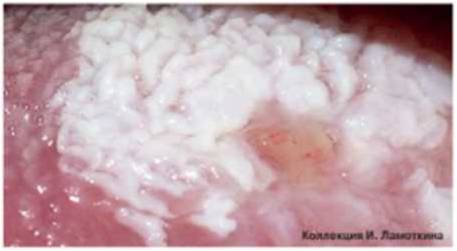
Что такое лейкоплакия?
Из предраковых поражений губ и слизистых оболочек наибольшую актуальность представляет лейкоплакия(лейкокератоз). В основе ее лежит патологическое усиление ороговения слоев плоского эпителия, которые в норме не ороговевают. Развивается под действием экзогенных раздражителей (курение, алкоголь, трение зубных протезов и др.), ВПЧ 11 и 16 типов. Лейкоплакия относится к облигатным предракам, т.е. высокого онкориска.
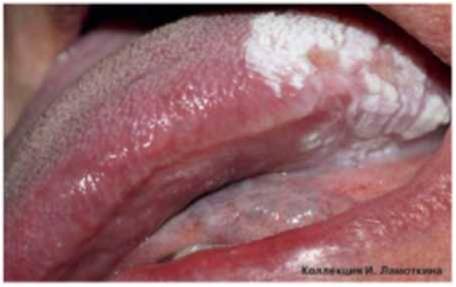
Может возникать в полости рта, на красной кайме губ, головке полового члена и крайней плоти, вульве и половых губах, слизистой шейки матки, мочеиспускательного канала и мочевого пузыря.
Формы лейкоплакии
Истинную лейкоплакию разделяют на гомогенную и негомогенную или эритролейкоплакию. Гомогенная лейкоплакия – преимущественно белое, плоское, однородное образование. Имеет единообразное строение по всей поверхности. Негомогенная лейкоплакия представляет собой чередование белых и красных участков (эритролейкоплакия), которые могут быть неравномерными и плоскими, узловыми (крапчатыми), изъязвлёнными или веррукозными. Предполагается, что при негомогенных оральных лейкоплакиях риск озлокачествлевания клеток в 4-5 раз выше, чем при гомогенных.
Истинную лейкоплакию необходимо отличать от ложной, развивающейся при красной волчанке, красном плоском лишае и других болезнях и синдромах. Кроме того, не относятся к предракам и мягкая лейкоплакия и белый губчатый невус Кеннона.
Лейкоплакия курильщиков развивается у заядлых потребителей табака, особенно курящих трубки. Плоская лейкоплакия является начальной формой поражения. Лейкоплакия веррукозная характеризуется бородавчатыми разрастаниями, эрозивно-язвенная – поражением в виде дефектов слизистой оболочки (эрозий) и язв. Эритроплакия характеризуется фиксированными красными пятнами у злостных потребителей табака и крепкого алкоголя.
Среди всех предраковых поражений полости рта оральная эритроплакия имеет наибольший риск злокачественной трансформации. Кроме того, эритроплакия часто наблюдается вместе с лейкоплакией, такое состояние называется эритролейкоплакией. Данное поражение слизистой с высокой вероятностью уже включает или в скором времени превратиться в злокачественное новообразование.
Как выявляется и лечится лейкоплакия?
Диагностику и лечение предраковых поражений губ и слизистых оболочек проводят врачи дерматологического, стоматологического, онкологического и хирургического профиля.
В лечении применяются отказ от курения, крепкого алкоголя, острых и горячих блюд, устранение травмирующих факторов и патологии ЖКТ. Применяются витамины А, Е, группы В, ферментные препараты и системные ретиноиды (изотретиноин).
Для удаления применяются хирургическое иссечение, СО2- лазер, электроэксцизия, криодеструкция жидким азотом.
Для раннего выявления поражений слизистой полости рта при осмотре стоматолога используется люминесцентная стоматоскопия, которой оснащенырайонные стоматологические поликлиникив Санкт-Петербурге и она входит в программу ОМС.
В основе исследования заложен принцип разного свечения особой длины волны («зеленый свет») здоровой слизистой оболочки и измененной предраком, либо пораженной раком.
Если у пациента во рту «высветилось» что-то подозрительное, стоматолог направляет его в городской/областной кабинет специализированной диагностики, где хирург-онколог проводит биопсию, цитологию, другие обследования. При подтверждении рака пациент направляется на лечение в специализированное отделение онкологического профиля.
В НМИЦ онкологии им. Н.Н. Петрова диагностику и лечение злокачественной патологии слизистой полости рта проводят специалисты хирургического отделения опухолей головы и шеи.
Какие родинки обладают меланоопасным потенциалом?
Среди доброкачественных новообразований с меланоопасным потенциалом наибольшую актуальность представляют:
Невусы меланоцитарные врожденные подразделяются на мелкие – размерами до 1,5 см, риск развития меланомы – от 1 до 5 %; средние – размерами от 1,5 до 20 см, риск развития меланомы – от 1 до 6,3 %: рекомендуется наблюдение у дерматолога и хирургическое иссечение с гистологическим исследованием при выявлении изменений.
Рекомендуется наблюдение у дерматовенеролога 1 раз в 3-6 месяцев – дерматоскопия каждого элемента на коже и фотодокументирование (картирование) неравномерных родинок для наблюдения в следующих случаях:
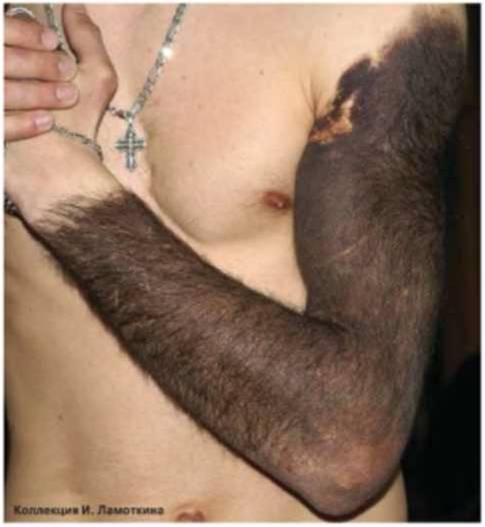
Гигантские невусы имеют размер более 20 см или 5 % и более площади поверхности тела, риск развития меланомы – от 6,3 % до 33,3 %.
Гигантские врожденные невусы целесообразно удалять как можно раньше, так как высок риск развития меланомы даже в первые 3-5 лет жизни пациента. Лечение осуществляют у хирурга-онколога с помощью иссечения и пластической коррекции.
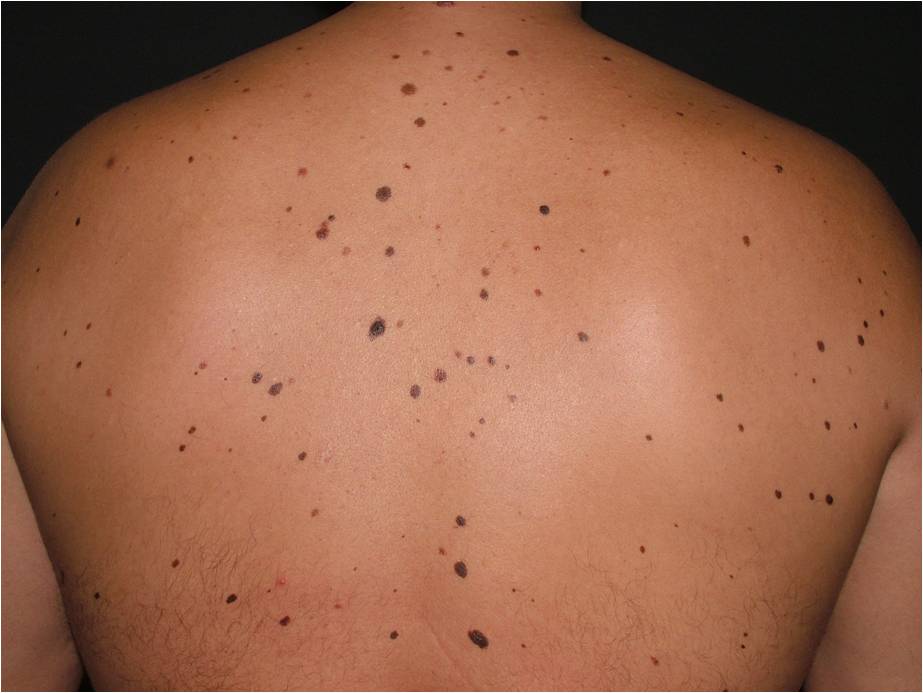
Что такое атипичные (диспластические) невусы?
Атипичный или диспластический или атипический невус – это приобретенное пигментное образование, вариант доброкачественных меланоцитарных невусов, обладающий следующими характеристиками:
Различают единичные ( 5) диспластические невусы. Также выделяют наследственный и ненаследственный вариант.
Окончательный диагноз «диспластический невус» устанавливается только после гистологического исследования. Таким образом, далеко не все родинки, внешне похожие на диспластические, окажутся таковыми после удаления и исследования. В структуре диспластического невуса – лентигиозная меланоцитарная дисплазия 1, 2, 3 степеней.
Диспластические невусы не всегда перерождаются в онкологчиеское заболевание. На фоне диспластических невусов меланома кожи развивается лишь в 9 % случаев.
Большинство из них со временем уменьшаются или разрешаются, или трансформируются вовнутридермальные меланоцитарные невусы (Ламоткин И.А., 2017).
Необходимо исключить травмирование родинок (скрабы, пилинги, массаж, цепочки, косметические чистки, частое расчесывание, эпиляции и др.)
Показано наблюдение дерматолога с дерматоскопией и фотофиксацией невусов 1 раз в 6 месяцев, хирургическое иссечение изменяющихся или подозрительных невусов.
Что такое синдром диспластических невусов?
Невусный диспластический синдром или FAMMМ – синдром фамильной (семейной) атипичной множественной меланомы. Он диагностируется, если у пациента множественные (>50) меланоцитарные невусы, среди которых есть атипичные (диспластические) и имеется случай меланомы у родственников 1-2 степени.
Развитие меланомы отмечается в 35 % случаев у пациентов с FAMMМ синдромом. При FAMMМ синдроме рекомендуетсянаблюдение онколога, дерматолога, офтальмолога 1 раз в 3 месяца.
Как наблюдать за родинками дома?
При наблюдении за родинками дома необходимо обратиться к дерматологу, если в родинке сочетаются или появляются следующие симптомы:
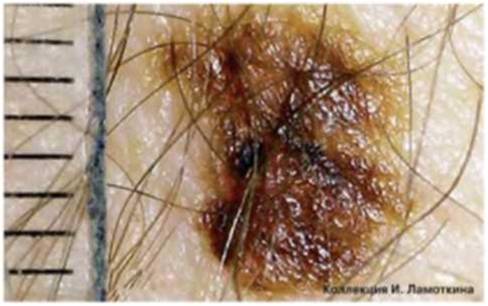
Что такое невус сальных желез?
Невус сальных желез Ядассона – это врожденный порок развития, доброкачественная опухоль, представленная измененными сальными железами и волосяными фолликулами.
Локализуется на волосистой части головы и лице. Внешне имеет вид лишенной волос бляшки желто-розового цвета овальной или неправильной формы с бородавчатой поверхностью.
У 10 % пациентов на месте невуса развивается рак. Высокий риск злокачественного перерождения сального невуса является показанием для его удаления.
Рекомендуется хирургическое иссечение в пубертатном периоде, наблюдение дерматолога, хирургическое иссечение при наличии изменений.
CО2-лазер, электрокоагуляция и криодеструкция применяются для удаления очагов небольшой площади без признаков озлокачествления.
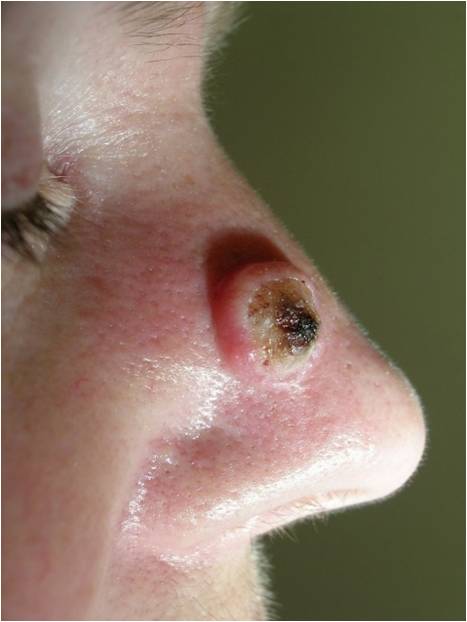
Что такое кожный рак in situ?
Это особая форма кожного рака (рак in situ), т.е. локальный внутриэпителиальный прединвазивный злокачественный процесс, не выходящий за пределы кожи. Наибольшую актуальность из таких процессов представляет болезнь Боуэна, эритроплазия Кейра, кератоакантома и меланоз Дюбрея (злокачественное лентиго), которые ранее относили к предраковым заболеваниям.
По современным представлениям болезнь Боуэна – это внутрикожный неинвазивный плоскоклеточный рак кожи. Эритроплазия Кейра – это болезнь Боуэна на коже половых органов.Кератоакантома или сальный моллюск является высокодифференцированным плоскоклеточным раком.
Диагностика проводится дерматологом и онкологом, а лечение – хирургом-онкологом.
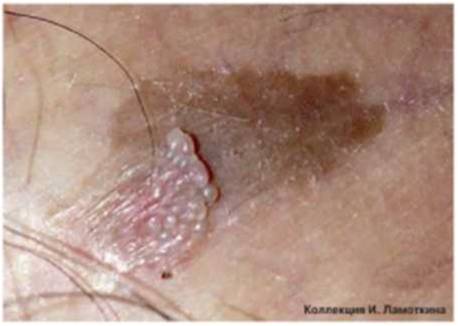
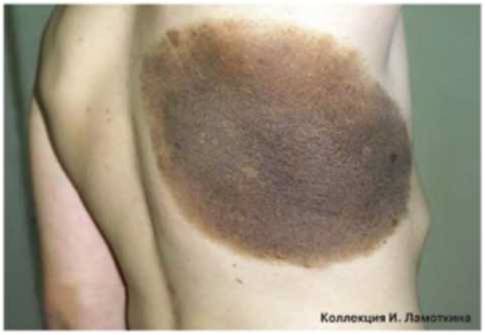
Что такое меланоз Дюбрея?
Меланоз Дюбрея или злокачественное лентиго чаще всего наблюдается на открытых участках кожи у зрелых и пожилых людей. Начинается с маленького коричневого пятна, медленно распространяющегося по периферии. Характерна неравномерная пигментация и усиление пигментации по периферии очага. Является локальным злокачественным процессом, не выходящим за пределы кожи (рак in situ) и характеризуется пролиферацией атипичных меланоцитов в эпидермисе. Отличается медленным ростом и постепенно трансформируется в лентиго-меланому.
Диагностика проводится врачами дерматологического и онкологического профиля. Лечение проводит хирург-онколог. Рекомендуется хирургическое иссечение, СО2-лазерное удаление, применяют близкофокусную рентгенотерапию, фотодинамическую терапию.
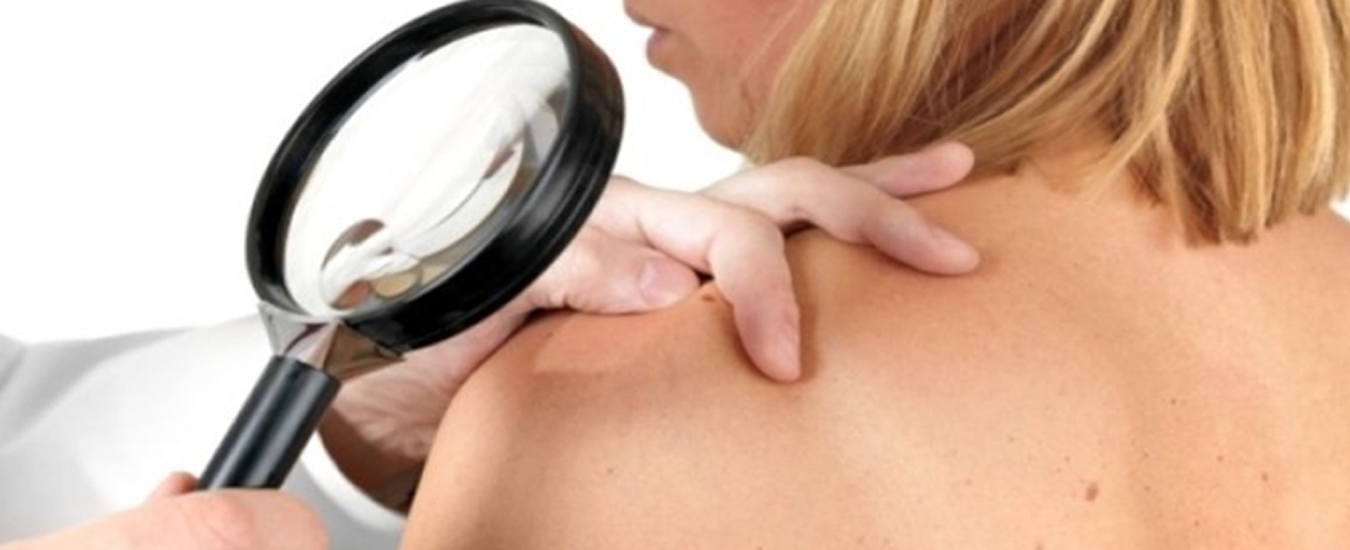
Методы диагностики предраков кожи и слизистых оболочек
Для диагностики предраков кожи применяются следующие методы диагностики:
Как проходит консультация дерматолога?
Консультация дерматолога проходит в следующие этапы:
Дерматолог может порекомендовать пациенту:
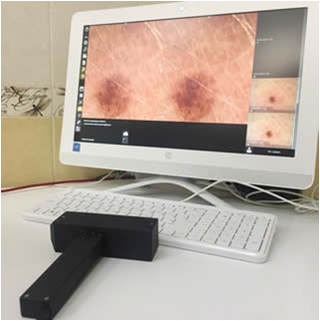
Что такое дерматоскопия и цифровая дерматоскопия?
Дерматоскопия – это неинвазивный метод прижизненной диагностики, позволяющий рассматривать микроскопические структуры кожи (эпидермиса и сосочковой части дермы). Синонимы – эпилюминесцентная микроскопия, дермоскопия, поверхностная микроскопия кожи, микроскопия в отраженном свете.
Позволяет до 27 % увеличить точность диагноза по сравнению с обычным клиническим осмотром. Не имеет противопоказаний, дает возможность получить мгновенный результат уже на первичном приеме. Позволяет различать пигментные, сосудистые, роговые и соединительнотканные структуры кожи.
У цифровой дерматоскопии более точная диагностика за счет получения изображений высокого качества и их вывода на экран монитора FullHD.
Имеется возможность детального динамического наблюдения новообразований – сохранение полной дерматологической картины для дальнейших наблюдений при повторных визитах. Возможно формирование «паспорта кожи» у пациентов высокого риска появления меланомы. Имеется функция картирования всех родинок на теле с привязкой к каждой родинке их дерматоскопической картины.
Как защитить кожу от солнца и развития предрака?
Избегать ультрафиолетового излучения
Исключить избыточный ультрафиолет (солярий, исключить загар и пляж с 10:00 до 17:00), не загорать под прямыми солнечными лучами, находиться в тени и применять солнцезащитный крем.
Носить правильную одежду
Рекомендовано ношение одежды с длинным рукавом, головной убор с широкими полями, солнцезащитные очки с ультрафиолетовым фильтром. На данный момент разработана специальная одежда для защиты от ультрафиолетовых лучей из очень плотной ткани или ткани с солнечными фильтрами. Необходимо знать, что черный цвет защищает лучше, чем белый, а защита ослабевает с повышением влажности.
Пользоваться солнцезащитным кремом
Непосредственно перед выходом на улицу на открытые участки кожи (не забудьте уши и губы) необходимо применять аптечные солнцезащитные кремы (гель, эмульсия, спрей, твердый стик) с комплексной защитой: UVВ-лучей (SPF 50+) + UVA-лучей (PPD).
Солнцезащитные кремы (санскрины, от англ. sunscreen) не применяются для увеличения времени нахождения под прямыми солнечными лучами и не делают вас полностью невосприимчивым к солнечным лучам.
Наносить крем следует каждые два часа, а также после плавания или при обильном потоотделении (даже если крем водостойкий).
Кроме того, наносить крем необходимо в достаточном количестве: рекомендуется как минимум 6 полных чайных ложек (36 г) солнцезащитного крема, чтобы покрыть тело среднего взрослого человека. Дерматологи часто говорят о золотом правиле защиты от агрессивных солнечных лучей: «Два слоя крема лучше чем один».
При нанесении руководствуйтесь методом «чайной ложки»: половину чайной ложки (3 мл) лосьона от загара на каждую руку, лицо и шею, а затем полную чайную ложку (6 мл) на каждую ногу и переднюю и заднюю части тела).
После пребывания на улице, пляже и вечером рекомендованы увлажняющие кремы для ухода за кожей с антиоксидантами (витамины С,Е. растительные антиоксиданты), пища, богатая антиоксидантами (фрукты, овощи, ягоды, и др.)
Какие витамины обладают защитным эффектом?
К витаминам, обладающим защитным эффектом от повреждения солнцем, относятся следующие:
Профилактика развития предрака кожи
Для профилактики развития предрака кожи и слизистых оболочек необходимо следующее:
ЛИТЕРАТУРА
Вебинар на тему
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.
Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
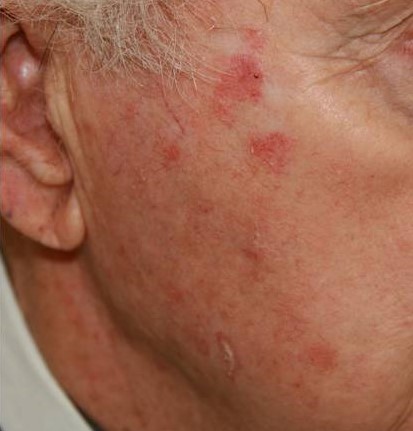
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Кожные заболевания: что лечит дерматолог
Прием дерматолога в СПБ
Кожные заболевания — это различные состояния, связанные с поражением кожных покровов, волос и ногтей, что делает их очень большой и разнообразной патологической группой.
Некоторые заболевания кожи слегка досаждают, другие вызывают боль и даже уродуют. Особенно неприятно протекают поражение волос и видимые заболевания лица. Без лечения кожные патологии часто перерастают в более серьезные заболевания, поэтому при первых симптомах заболеваний кожи, нужно записаться к дерматологу.
Особенности заболеваний кожи
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/%D0%9F%D0%B0%D1%82%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D0%B8-%D0%BA%D0%BE%D0%B6%D0%B8.jpg?resize=900%2C600&ssl=1″ alt=»Патологии кожи» width=»900″ height=»600″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Патологии-кожи.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Патологии кожи
Кожные болезни имеют разные причины и течение, но у них есть одна общая черта — они часто раздражают пациентов больше, чем любые другие патологии. Женщина быстрее смирится с язвой желудка, чем с прыщами. Наиболее проблемными являются заболевания кожи головы и патологии с симптомами, проявляющимися на лице и на руках.
Кожные заболевания могут протекать в виде пятен, папул, волдырей, кист, гематом, волдырей, эритем или пустул. Они могут сопровождаться зудом, жжением кожи и болезненностью. Наиболее распространенные кожные заболевания включают аллергическую реакцию, микоз (грибок) и прыщи.
В свою очередь, заболевания кожи головы чаще всего проявляются перхотью и чрезмерным выпадением волос, что приводит к алопеции. При заболеваниях ногтей возникают сильные воспаления.
Кожные заболевания могут иметь различные причины. Наиболее распространенные инфекции:
Есть также аллергические и аутоиммунные заболевания кожи — они не передаются другим людям.
Классификация кожных заболеваний
Типы заболеваний кожи, волос и ногтей классифицируются на основе Международной статистической классификации болезней и проблем со здоровьем (пересмотр 10).
Международная классификация кожных заболеваний не охватывает отдельные паразитарные и инфекционные кожные заболевания (такие как, например, розацеа, микоз, вши, герпес, вирусные и генитальные бородавки), а также врожденные дефекты, системные заболевания соединительной ткани и рак кожи. Но их также лечит дерматолог.
В последнем случае, например, дерматолог диагностирует:
Инфекции кожи и подкожной клетчатки
Наиболее распространенные кожные заболевания — изменения, возникающие в результате аллергической реакции, угрей, розацеа, атопического дерматита, псориаза и микоза:
Буллезные заболевания
Кожные заболевания — дерматит и экзема
Папуло-эксфолиативные заболевания
Кожные заболевания — крапивница и эритема
Заболевания кожи и подкожной клетчатки, связанные с облучением
Заболевания придатков кожи
Другие заболевания кожи и подкожной клетчатки
Любые кожные болезни требуют тщательной диагностики и лечения, поэтому, заметив на коже прыщики, раздражение, изменение цвета кожи или другие симптомы, нужно записаться к хорошему дерматологу в современную клинику в Санкт-Петербурге.
ТОП-5 кожных заболеваний и их симптомы
Не каждый симптом говорит об опасности. Но иногда мы игнорируем и те симптомы, которые требуют срочного врачебного вмешательства. стесняется проблемы, боится врачей, предпочитает прикладывать подорожник.
Врачи сети клиник «Здоровье» расскажут вам о тех проявлениях кожных заболеваний, которые ни в коем случае нельзя игнорировать.
С какими симптомами стоит срочно обратиться к врачу
Люди часто прибегают к самостоятельной диагностике заболеваний при выявлении изменений на коже. Интернет пестрит статьями с подробным описанием симптоматики и лечения болезней. Но есть множество опасных симптомов, при обнаружении которых стоит незамедлительно обратиться к специалисту.
1. Сыпь. Сыпь является симптомом многих заболеваний, как кожных, так и связанных с другими органами. Высыпания могут быть симптомом аллергической реакции, стресса, патологии тракта и даже онкологического заболевания. Если сыпь ярко окрашена и не проходит более 48 часов, не откладывайте визит к специалисту.
2. Бородавки. Появление бородавок на коже вызвано различными штаммами вируса папилломы человека. Вирус передается от человека к человеку, поэтому при обнаружении папиллом или кондилом на любой части тела, стоит записаться к дерматологу или дерматовенерологу.
3. Шелушение. На первый взгляд безобидный симптом может служить сигналом опасного заболевания. Если шелушение кожи сопровождается длительным зудом, покраснением и сильной сухостью, лучше обратиться к врачу для постановки точного диагноза и назначения лечения. Если же шелушение стало ответом кожи на воздействие мороза, солнца или ветра, то мы рекомендуем вам тщательнее защищать кожу и использовать специальные крема.
4. Изменение цвета кожи. Изменение цвета кожи после загара или пилинга вполне объяснимо, но если вы обнаружили на теле или лице внезапно появившиеся пятна 0 это повод записаться к врачу. Красные пятна могут сигнализировать об острой аллергической реакции или заболеваниях ЖКТ, пожелтение кожных покровов — один из симптомов гепатита В и С, темные пятна могут говорить о некротических процессах.
кожных болезней
Кожные заболевания встречаются довольно часто и могут появиться в любом возрасте. Они доставляют человеку физический дискомфорт, заставляют прятать пораженные участки под плотной одеждой или использовать косметические средства, чтобы скрыть недостатки.
К счастью, современная дерматология успешно борется с кожными заболеваниями. И вот 5 самых распространенных из них.
1. Акне.
Угревая болезнь, или акне — это воспалительное заболевание кожи, возникающее в результате закупорки сальных желез. Более 80% населения планеты подвержены акне, большинство из них — подростки. Заболевание начинается с появления угрей, черных точек и папул (воспалительных узелков). Если вы родитель подростка с акне, приведите его на прием к врачу, чтобы вовремя вылечить заболевание и не допустить его осложнений, или приходите сами, если вы вдруг столкнулись к заболеванием во взрослом возрасте.
2. Атопический дерматит.
Еще одним воспалительным заболеванием кожи является атопический дерматит. Особенно распространена болезнь среди детей (10–15% в развитых странах). Заболевание сопровождается покраснением верхнего слоя кожи, сухостью и сильным зудом. Полное излечение пациента невозможно, но для смягчения течения заболевания применяются увлажняющие лечебные мази, местные иммуномодуляторы. Игнорирование болезни может привести к серьезным осложнениям и развитию кожных инфекций.
3. Псориаз.
Еще одним распространенным заболеванием (около 5% в развитых странах) является псориаз. Это хроническое воспалительное неинфекционное заболевание, для которого характерно появление бляшек или красного цвета на разных частях тела и головы. Помимо этого наблюдается сильное жжение и зуд, сухость кожи. При отсутствии должного лечения увеличивается риск инсульта, а также поражаются внутренние органы, например, печень и почки.
4. Простой герпес.
Одно из самых распространенных вирусных заболеваний кожи. Антитела к этому вирусу встречаются у 90% людей. Основным симптом герпеса являются пузырьки, наполненными жидкостью, которые появляются в области слизистых — чаще губ или носа. Отсутствие лечения может спровоцировать снижение иммунитета и, как следствие, повышенный риск приобретения новых заболеваний.
5. Вирусные бородавки.
Распространенное вирусное заболевание кожи, вызванное попаданием в клетки кожи человека вируса папилломы. Часто вирус передается бытовым путем (при рукопожатии, использовании предметов носителя) или половым путем. На месте внедрения вируса образуются выпуклые узелки — бородавки. Опасность заболевания состоит в том, что вирус имеет онкогенные штаммы, которые могут привести к развитию рака.
К счастью таких штаммов немного, но стоит провериться, чтобы исключить риски. Особенно это касается женщин, потому что ВПЧ — первая и самая главная причина развития рака шейки матки.
Как лечить кожные заболевания
К сожалению, не существует одного универсального средства для лечения кожных заболеваний. После диагностики врач назначает лечение, которое уместно в вашем случае. Это могут быть:
Стоит ли назначать себе лечение самостоятельно? Каждый решает для себя сам. Но мы хотим предостеречь вас. Конечно, если вы немного переборщили с загаром или у вас на фоне приближающихся критических дней появилось несколько воспалений на лице, то можно обойтись и без врача. Но когда речь идет о тяжелых заболеваниях — псориазе, аллергии, дерматите — самолечение может привести к усугублению симптомов.
Обращайтесь к специалистам, которые помогут подобрать эффективное лечение. В сети клиник «Здоровье» прием веду врачу дерматологи и дерматовенерологи. Они проведут осмотр, назначат необходимые анализы и помогут справиться с болезнью.
Самые распространенные заболевания кожных покровов человека
Наша кожа всегда на виду. Из всех органов человека, кожа – самый уязвимый орган. На состояние кожи влияют одновременно и внешняя среда, и питание, образ жизни, стрессы, хронические заболевания и скрытые патологии.
Кто такой дерматолог?
Дерматолог — это ВРАЧ, который 6 лет обучался всему, что связано со здоровьем человека в целом, а затем еще 2 года постигал секреты болезней кожи, ее придатков: сальных и потовых желез, волос и ногтей.
В нашем организме все взаимосвязано, для того чтобы вылечить заболевания кожи, хороший дерматолог должен разобраться в остальных проблемах здоровья. Поэтому врачи – дерматологи Клиники эстетической медицины «РИМ» всегда сначала выявляют причину, а потом уже приступают к лечению того или иного заболевания.
К сожалению, не существует универсального средства от всех болезней, мы все индивидуальны. Но подход должен быть един: СНАЧАЛА ВЫЯВЛЯЕМ ПРИЧИНУ И ТОЛЬКО ПОТОМ НАЗНАЧАЕМ ЛЕЧЕНИЕ!
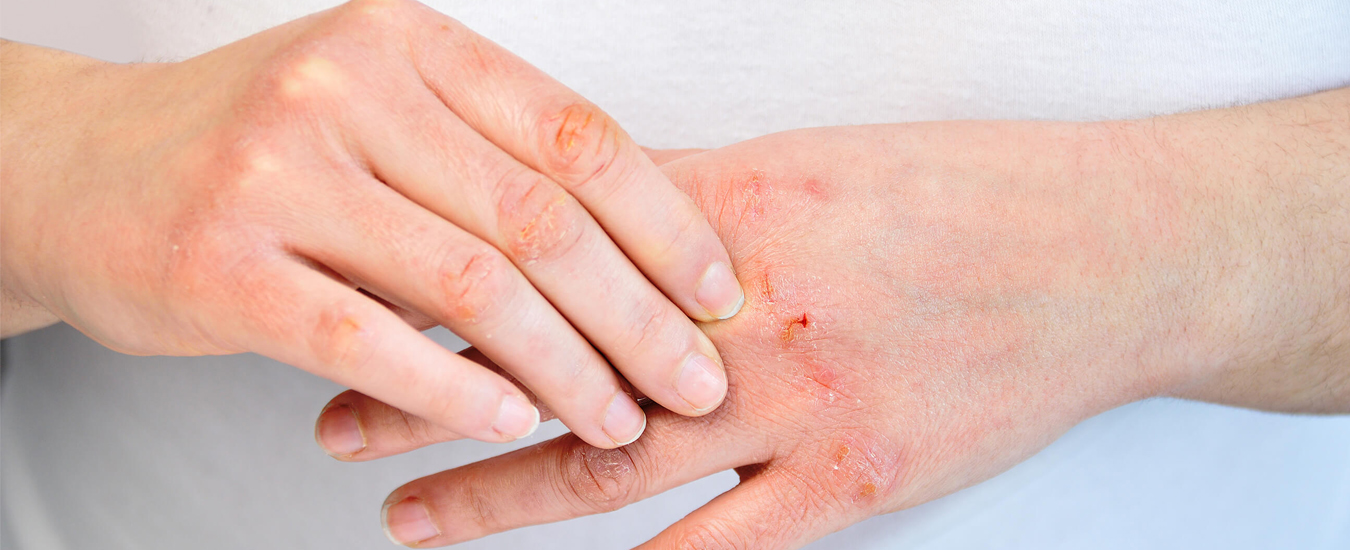
1. Атопический дерматит — одно из самых распространённых сложных воспалительных заболеваний кожи.
Причина атопического дерматита – неспособность кожи противостоять аллергенам, внешним раздражителям и патогенным микроорганизмам. Как правило, склонность к атопическому дерматиту есть у людей, родители которых (преимущественно мать) страдает этим же заболеванием.
Основной признак атопического дерматита – зуд разной интенсивности и высыпания на лице, волосистой части головы, локтевых и коленных сгибах, наружной поверхности голеней, предплечий, туловища, ягодиц, складках кожи, сухость.
Формы атопического дерматита:
Легкая форма: обострения не более 2- х раз в год, незначительный кожный зуд, небольшие поражённые участки кожи. Хорошо поддаётся терапии.
Среднетяжёлая форма: длительные обострения до 4-х раз в год, кожный зуд более выражен, распространённые кожные высыпания.
Тяжёлая форма: затянувшиеся обострения, чаще 5-ти раз в год, выраженный зуд, нарушающий сон, интенсивные распространённые высыпания.
Особенности атопического дерматита:
Из-за снижения защитной функции кожи, у пациентов с атопическим дерматитом часто присоединяются вторичные инфекции, бактериальные: стрептококковая, стафилококковая; вирусные: вирус простого герпеса, вирус папилломы человека, что, в свою очередь, может привести к различным осложнениям: тяжести и сложности лечения непосредственно самого процесса атопического дерматита, экземам, поражению центральной нервной системы, поражениям глаз (конъюнктивит), поражению лимфатической системы.
При грамотно подобранном лечении прогноз благоприятный и даже тяжёлые формы можно перевести в стойкую ремиссию.
Задачей врача-дерматолога является анализ особенностей проявлений заболевания, выявление пускового механизма заболевания (причины) и только после этого назначается лечение, которое состоит из сложного и индивидуально подобранного комплекса различных препаратов, регулярного наблюдения и оценки эффективности терапии с возможной последующей коррекцией.
2. Аллергический контактный дерматит – воспалительное заболевание кожи, спровоцированное реакцией на аллерген.
Выявляют несколько видов контактного дерматита:
Острый контактный дерматит – возникает после однократного контакта с веществом, вызывающим раздражение кожи
Аллергический контактный дерматит – является, по сути, иммунным ответом кожи на аллергические вещества.
Острый и аллергический контактный дерматит по своим проявлениям очень схожи: зуд, жжение, болезненность кожи, покраснения, отёчность, высыпания. При остром контактном дерматите такие проявления носят местный характер (именно в месте контакта с раздражающим веществом). При аллергическом контактном дерматите, все вышеперчисленные симптомы распространяются за пределами воздействия аллергена и могут проявиться на любом участке кожи.
Хронический контактный дерматит – развивается после повторных и длительных контактов с веществами, обладающими слабыми раздражающими свойствами, такими как: моющие растворы, кислоты и щелочи, порошками. Хронический контактный дерматит выражается очагами неяркого покраснения, трещинами, мокнутием, корками, пятнами. Даже после устранения аллергена, без должного лечения процесс может продолжаться годами.
Контактный дерматит любой формы является хроническим заболеванием. Основной задачей лечения является быстрое снятие симптомов, выявление аллергена (раздражающего фактора), поддерживающая терапия.
3. Себорейный дерматит – это не просто перхоть. Себорейный дерматит –хроническое заболевание кожи в виде шелушения и высыпаний с частыми рецидивами.
Причиной себорейного дерматита может являться наличие дрожжевого гриба Malassezia spp., интенсивная продукция кожного сала изменённого состава, вызванная эмоциональным напряжением, стрессовыми ситуациями, иммунными, нейроэндокринными и гормональными нарушениями, а также приёмом некоторых лекарств.
Ранний признак себорейного дерматита – перхоть волосистой части головы. Позднее появляется зуд, покраснения, шелушения, бляшки и корки.
Себорейные высыпания могут также появляться на лице (в области скул, крыльев носа, лба, бровей), ушных раковинах, верхней части туловища (в области груди и лопаток), в крупных складках.
Лечение себорейного дерматита требует тщательного подбора противовоспалительных, противозудных и противогрибковых средств. При присоединении вторичной инфекции подбираются антибактериальные препараты.
4. Крапивница. При крапивнице на коже лица, плеч, ягодиц, бёдер появляются волдыри и отеки, красные пятна, иногда сопровождаемые чувством жжения и зудом.
— употребление некоторых продуктов, например, цитрусов, яиц, шоколада, орехов.
— употребление пищи богатой консервантами и красителями, усилителями вкуса.
— прием некоторых лекарств, таких как: аспирин, антибиотики, обезболивающие.
— хронические заболевания (болезни желудочно-кишечного тракта, эндокринная патология)
Волдыри и отеки также могут вызвать физические воздействия – перепады температур, контакт с раздражающим веществом. Иногда крапивница возникает в период беременности и при климаксе.
Целью лечения является прекращение высыпаний и отсутствие рецидивов. Для этого после тщательного сбора анамнеза выявляется фактор, спровоцировавший заболевание, назначается диета и медикаментозная терапия, при острых состояниях применяются неотложные методы лечения.
5. Красный плоский лишай– хроническое заболевание кожи и слизистых оболочек, иногда затрагивающее волосы и ногти.
Причины красного плоского лишая заключаются в ответе иммунитета на воспаление.
Признаки красного плоского лишая:
— плоские розовато-красные, сиреневатые, фиолетовые, желтоватые или синеваты папулы и бляшки размером от 3 до 30 мм. Они могут быть с вдавлением в центре, гладкие или бугристые. Располагаются, как правило, на сгибах конечностей, туловище, половых органах, на подошвах, ладонях, лице.
— при травматизации папулы и бляшки начинают усиленно разрастаться
— зуд практически всегда сопровождает красный плоский лишай
Красный плоский лишай – сложное заболевание. Насчитывается около 15 –ти видов красного плоского лишая кожи, слизистых оболочек и губ. Красный плоский лишай слизистых оболочек и губ считается предраковым состоянием, способствующее развитию плоскоклеточного рака.
Целью лечения является существенного улучшение качества жизни пациента, регресс высыпаний и стойкая ремиссия, предотвращение возникновения онкологии. Для лечения применяется медикаментозная внутренняя и наружная терапия, противовоспалительные и ранозаживляющие средства.
6. Лишай красный волосяной отрубиевидный(другое название — Питириаз красный волосяной отрубевидный, болезнь Девержи) — воспалительное заболевание кожи.
Причинами отбуриевидного лишая принято считать наличие аутоиммунных заболеваний, приводящих к нарушению метаболизма витамина А. Часто встречаются семейные случаи данного заболевания.
Признаки красного волосяного отрубиевидного лишая: шелушащиеся бляшки желтовато-оранжевого оттенка. Высыпания начинаются с лица и верхней части туловища, затем (от нескольких недель до нескольких месяцев) поражается нижняя часть туловища. Часто высыпания поражают ладони и стопы, а также ногти.
Лечение состоит из системной внутренней и наружной терапии, требующей тщательного контроля со стороны врача – дерматолога.
При правильно подобранном лечении достигается стойкая ремиссия.
7. Разноцветный лишай – поверхностное заразное грибковое заболевание кожи.
Разноцветный лишай начинается с мелких невоспалительных пятен, сначала розового, затем желотовато-розового цвета, которые впоследствии темнеют и могут стать красно-коричневыми. Пятна шелушатся. Постепенно пятен становится много, и они как бы «сливаются» в одно пятно. После усиления шелушения (на фоне загара) пятна могут стать депигментированными (не иметь цвета). Разноцветный лишай в большинстве случаев не чешется, или больной испытывает легкий зуд. Пятна могут покрывать любую часть лица и тела, как правило, не затрагивает ладони и стопы.
При тщательно подобранной противогрибковой терапии достигается полное излечение.
8. Экзема – частовстречающееся хроническое или острое часто повторяющее (рецидивирующее) аллергическое кожное заболевание.
Причинами экземы являются инфекционно-аллергические, метаболические, вегето-сосудистые и наследственные факторы.
Экзема может быть острой, подострой и хронической.
Различают несколько форм заболевания экземой:
Истинная (идиопатическая) экзема. Острую стадию истинной экземы сопровождают покраснения, точечные мокнущие эрозии, корочки, иногда папулы. Высыпания начинаются на лице и конечностях, с чередованием непоражённой кожи. Больной испытывает умеренный зуд. Без лечения переходит в хроническую стадию с застойными красными пятнами, появляются трещины, возможно присоединение вторичной инфекции.
Одной из разновидности истинной экземы, является дисгидротическая экзема – на боковых поверхностях пальцев, ладоней и стоп появляются зудящие пузырьки, которые впоследствии становятся язвами.
Пруригинозная экзема – еще одна разновидность хронического течения заболевания. На лице, половых органах, сгибах конечностей образуются мелкие, зудящие папулы.
В запущенных случаях может развиться роговая экзема – толстая корка на ладонях и стопах с болезненными, глубокими трещинами.
Микробная экзема – заболевание сопровождается интенсивным зудом. Кожа отслаивается и покрывается гнойными мокнущими корками.
Существует еще несколько видов экземы, все они, как правило, являются осложнением запущенных случаев истинной экземы.
Целью лечения является уменьшение зуда и высыпаний, профилактика рецидива, предотвращение перехода заболевания в более тяжёлую стадию. Лечение состоит из выявления факторов, вызвавших заболевание, подбора системной терапии.
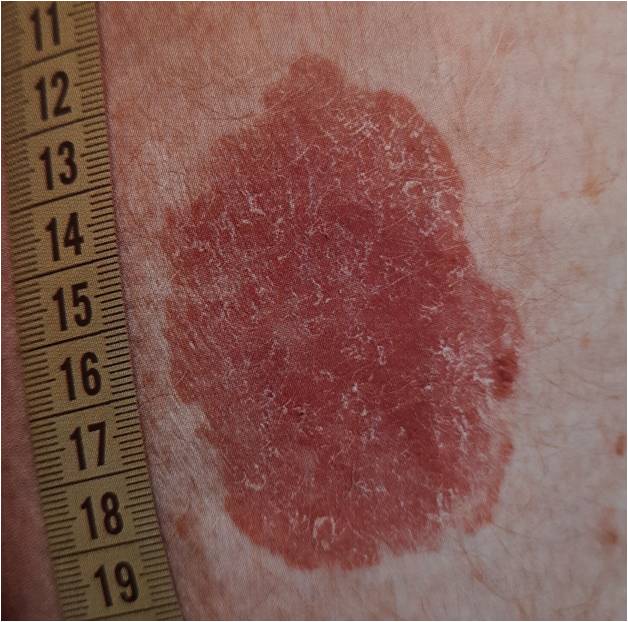
9. Псориаз — системное хроническое заболевание кожи. Развитию псориаза способствуют наследственная предрасположенность, нарушение нервной, эндокринной, иммунной систем, психоэмоциональное перенапряжение, хронические инфекции, прием некоторых препаратов. Псориаз частый спутник других заболеваний, таких как: сахарный диабет, болезни сердечно-сосудистой системы, метаболического синдрома.
Псориаз, как и многие другие хронические кожные заболевания, сложен в диагностике. Основными признаками псориаза являются высыпания желтоватого, розового-красного цвета, постепенно сливающиеся и образующие шелушащиеся бляшки разных форм и размеров. Бляшки могут находиться на любых участках: волосистой части головы, локтях, коленях, пояснице, на ладонях и подошвах. Больные псориазом жалуются на зуд различной интенсивности.
Запущенные случаи псориаза могут привести к патологическим изменениям опорно-двигательного аппарата, часты случая псориаза ногтей.
Основной целью лечения является стойкая ремиссия с регрессом высыпаний и улучшением качества жизни больного. Для этого врачом после установления формы заболевания подбирается индивидуальная системная терапия.